Чесотка и сыпь на половом члене

Зуд в области крайней плоти – возникает обычно через сыпь, вызванную воспалительными кожными заболеваниями, грибками, вшами или вирусной инфекцией. Хотя вирусная инфекция и заражение вшами передаются половым путем, другие кожные заболевания имеют причины не связаны с сексуальной жизнью человека.
Независимо от причины возникновения зуда, обязательно нужно обратиться к врачу, не пытаться лечить проблему с помощью кожных кремов без рецепта.
Если зуд связан с инфекцией, он может дополняться следующими симптомами:
- мучительный зуд и неприятный запах пениса;
- покраснение и отек;
- накопления густой жидкости;
- боль при мочеиспускании.
Причины
- плохая гигиена, что приводит к накоплению смегмы;
- раздражение крайней плоти: использование мыла, гелей для душа и других раздражителей кожи, аллергические реакции на них;
- молочница;
- бактериальная инфекция;
- инфекции, передающейся половым путем;
- кожные заболевания, такие как экзема, псориаз и склероз лишая;
- вросшие волосы.
Диагностика
Некоторые причины зуда пениса не требуют посещения врача. Например, вросшие волосы заживают самостоятельно примерно за неделю. Так же зуд, покраснение и воспаление от контактного дерматита могут исчезнуть, когда вы перестанете подвергаться воздействию аллергена или раздражителя. Однако некоторые заболевания не проходят без лечения.
Врач может выявить причину зуда пениса после физического осмотра кожи. Также для диагностики используется анализ мазка из пениса. Это может подтвердить или исключить вирус, бактерии и грибковые инфекции.
Во время каких болезней проявляется
Баланит
Баланит – воспаление желез полового члена. Другие симптомы включают болезненность, зуд, покраснение и отек. У некоторых мужчин также наблюдается болезненное мочеиспускание.
Генитальный герпес
Инфекция, передающаяся половым путем, вызванная вирусом простого герпеса типа 1 (ВПГ-1) или типа 2 (ВПГ-2). Могут появляться волдыри. Генитальный герпес часто поражает половой член и крайнюю плоть.
Кандидоз
Грибковая инфекция, которая может быть первым симптомом сахарного диабета у мужчин. Вызывает зуд крайней плоти.
Генитальные бородавки
ИППП, вызванные вирусной инфекцией. Бородавки часто появляются на половом члене и крайней плоти и могут быть связаны с выделениями.
Лишай, псориаз и сильный себорейный дерматит
Не каждый зудящий сыпь на половом члене вызван ИППП. Эти состояния влияют на более чем одну часть половых органов мужского пола.
Чесотка
Это заражения кожи микроскопическим клещом Sarcoptes scabiei. Он характеризуется сильным зудом инфицированных участков кожи, таких как мошонка, ягодицы и половой член.
Контактный дерматит
Бивает из-за прямого контакта с раздражающим веществом или аллергеном. Примером является ароматизированное мыло, моча и резиновые изделия. На пораженном участке может появиться сыпь или зуд. Сыпь может распространиться на половой член, кожу мошонки и паха. Это также может вызвать консортованый контактный дерматит в области вульвы у женщины-партнера.
Псориаз
Это хроническое нарушение кожи отмечается поднятыми участками красной, утолщенной кожи с серебристыми чешуйками на коленях, локтях, пояснице и волосистой части головы. Влажность в области паха способствует тому, что псориаз на данном участке кожи проявляется красными пятнами вместо утолщенной чешуйчатой кожи.
Вросшие волосы
Вросшие волосы могут чесаться и образовывать мягкий или болезненные волдыри.
Уретрит
Это воспаление трубки (уретры), которая переносит мочу из мочевого пузыря наружу тела. Другие симптомы уретрита – это частое мочеиспускание, затрудненное мочеиспускание и кровь в сперме.
К какому врачу обратиться
Прежде всего, нужно обратиться к вашему терапевту, который, в зависимости от причины возникновения зуда, сможет направить вас к врачу-специалисту:
Обязательно обратитесь к врачу, если зуд пениса сильный либо у вас есть такие сопутствующие симптомы, как патологические выделения, волдыри, боль или сыпь.
Профилактика и лечение
Вместо того, чтобы расчесывать пораженный участок важно обратиться к врачу, чтобы установить правильный диагноз и соответствующее лечение.
Ваши привычки в жизни также могут изменить ситуацию. Эти методы помогут предотвратить зуд:
- ежедневно мойте зону паха и тщательно высушивайте её;
- ежедневно меняйте нижнее белье;
- используйте свое полотенце в тренажерном зале;
- носите резиновую сменную обувь в общей ванной комнате, ведь грибок на полу может вызвать инфекцию пальцев ног, которая может распространиться на пах;
- используйте не ароматизированное мыло;
- используйте презервативы во время полового акта;
Медикаментозное лечение зуда:
- антибиотики (снимают инфекцию, вызванную бактериями на коже);
- стероидные кремы и гидрокортизон (снимают зуд, покраснение и воспаление);
- противогрибковые препараты (устраняют грибковые инфекции, включая дрожжевые инфекции);
- антигистаминные препараты (снимают раздражение кожи, вызванные аллергией).
В этом разделе приводится информация о чесотке, в том числе разъясняется что она из себя представляет, как распространяется и как лечится.
О чесотке
Чесотка - это заболевание кожи, вызванное маленькими клещами. Чесоточные клещи зарываются в верхний слой кожи, живут там и откладывают яйца. Чесотка вызывает зуд кожи и может сопровождаться кожными высыпаниями в виде бугорков или пузырьков.
Крустозная чесотка (также называемая “норвежской чесоткой”) является редкой, но очень серьёзной формой этого заболевания. Крустозная чесотка развивается, когда организм не справляется с клещами, поэтому их становится все больше и больше. Вероятность развития крустозной чесотки выше у людей со слабой иммунной системой, у пожилых людей и людей с такими заболеваниями, как синдром Дауна.
Признаки и симптомы чесотки
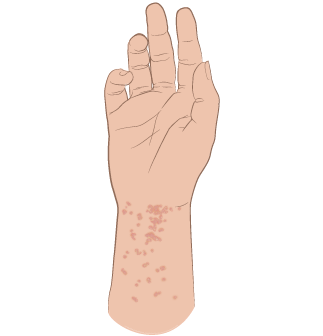
Рисунок 1. Чесоточная сыпь и ходы
Наиболее распространённые признаки чесотки перечислены ниже.
- Повышенный зуд, особенно по ночам.
- Сыпь в виде красных пятен, небольшие волдыри, отслаивание кожи или все 3 признака (см. рисунок 1). Сыпь может выглядеть как прыщи или быть почти незаметной.
- Ходы (небольшие туннели в коже, через которые проходят клещи).
Зуд и сыпь могут появляться в любой области тела, но наиболее часто они встречаются на следующих местах:
- пальцы, особенно пространство между ними;
- внутренняя сторона запястий;
- локти;
- подмышки;
- складки кожи;
- область вокруг сосков (особенно у женщин);
- половой член;
- поясница и окружность живота;
- ягодицы;
- область под коленями.
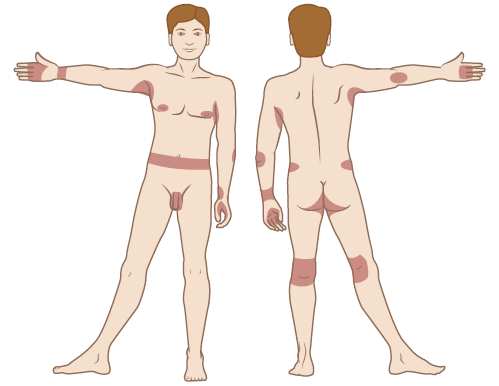
Рисунок 2. Распространённые места появления чесоточной сыпи
При крустозной чесотке в одном или нескольких из этих мест на коже могут появляться плотные сероватые коросты.
При появлении чесотки у ребёнка в возрасте до 3 лет, сыпь может обнаруживаться на голове, лице, шее, ладонях или ступнях. У взрослых и детей постарше сыпь в этих местах обычно не появляется.
Зуд может продолжаться в течение нескольких недель и после успешного лечения чесотки. Старайтесь не чесать эти места. Расчёсывание может привести к появлению на коже язв и к инфекции.
Диагностика чесотки
Выявить чесотку может врач или медсестра. Вас спросят о симптомах, а также осмотрят кожу на наличие сыпи и ходов. С кожи также могут взять соскоб, чтобы найти чесоточных клещей под микроскопом.
Лечение чесотки
Уменьшить зуд могут пероральные антигистаминные средства (которые глотают, например Benadryl ® ). Антигистаминные средства можно купить без рецепта в любой аптеке. Необходимая дозировка указана в инструкции по применению, приложенной к упаковке этого лекарства. Чтобы определить дозировку для уменьшения зуда у болеющего чесоткой ребёнка, необходимо обратиться к врачу.
При необходимости врач может назначить противозудный крем. Не рекомендуется использовать крем Benadryl.
Врач или медсестра могут назначить лекарство для уничтожения чесоточных клещей. Это может быть лекарство для местного применения (который наносится на кожу в виде лосьона или крема), пероральное средство (которое нужно проглатывать) или оба вида лекарств.
- Взрослые и дети постарше должны наносить крем или лосьон начиная с пальцев ног и до самой шеи, чтобы слой препарата покрывал всю кожу.
- Младенцам и детям до 3 лет препарат наносится на все тело, включая голову и шею. Препарат местного применения является безопасным для детей в возрасте от 2 месяцев. Если ребёнку еще нет 2 месяцев, обратитесь к врачу ребенка.
Наносите препарат на холодную и сухую кожу. Не наносите препарат сразу после принятия ванны или душа. Нанесите его на кожу тонким слоем и оставьте на 8-14 часов. После 8-14 часов смойте средство, приняв душ или ванну. Не пользуйтесь махровой салфеткой.
Чтобы уничтожить всех клещей, большинству людей потребуется наносить средство 2 или более раз с интервалом в 1 неделю.
Зуд вызывается реакцией тела на клещей и их отходы, поэтому даже после уничтожения всех клещей и их яиц зуд может продолжаться еще в течение нескольких недель.
Если зуд не прекратился в течение 2-4 недель после лечения или была замечена новая сыпь или ходы, то обратитесь к врачу или медсестре/медбрату. Вам может потребоваться повторное лечение или принятие перорального препарата.
Перед возвращением на работу или на учебу также следует обратиться к врачу.
Люди, находящиеся в тесном контакте с вами (члены семьи, соседи по комнате или сексуальные партнёры), должны проходить лечение от чесотки вместе с вами. Даже если у них нет симптомов, на их коже все равно могут находиться чесоточные клещи. Особенно важно обеспечить лечение людей, с которыми вы имеете телесный контакт.
Также очень важно постирать все вещи в доме, на которых могут быть чесоточные клещи. Дополнительную информацию можно найти в разделе “Как избавиться от чесоточных клещей в доме”.
Как распространяется чесотка
Чесотка обычно передаётся при непосредственном телесном контакте с больным чесоткой человеком. Чесотка наиболее быстро передаётся между сексуальными партнёрами и живущими вместе людьми. Чесотка обычно не передаётся через быстрое рукопожатие или объятия. Чесоточный клещ может жить на человеке от 1 до 2 месяцев и передаваться другому человеку в любой момент в этот период.
Без человека, чесоточные клещи выживают до 2-3 дней. Это значит, что чесотка может передаваться непрямым путём, через совместное использование одежды, полотенец или постельного белья с больным чесоткой человеком. Дополнительную информацию по стерилизации этих вещей можно найти в разделе “Как избавиться от чесоточных клещей в доме”. Непрямое заражение обычно происходит при крустозной чесотке. Чесотка обычно не передаётся через воду в плавательном бассейне.
Появляющаяся у человека чесотка не передается через животных. У домашних животных могут заводиться другие виды чесоточных клещей, которые не живут на людях.
Если после появления признаков чесотки вы записались к врачу, то предупредите об этом персонал. Они проведут вас прямо в кабинет для осмотра. Старайтесь не оставаться в залах ожидания, буфетах и других общественных местах. Сопровождающие вас в больницу члены семьи или друзья должны помыть руки с мылом или обработать их средством на спиртовой основе.
Как избавиться от чесоточных клещей в доме
Чесоточные клещи погибают при воздействии высоких температур. Для уничтожения чесоточных клещей на постельном белье, одежде и полотенцах:
- постирайте вещи в стиральной машине с горячей водой и просушите их в сушилке на горячем цикле в течение не менее 20 минут;
- если вещи не подлежат стирке, то упакуйте их в герметичный пластиковый пакет. Держите пакет закрытым в течение 5-7 дней.
Если живущий с вами человек заболел чесоткой, то постирайте все вещи, которые кто-либо в доме носил за последние 4-5 дней. Это поможет вам и живущим с вами людям не заразиться чесоткой от грязной одежды.
Люди с крустозной чесоткой очень заразны. Очень важно тщательно пропылесосить мебель и ковры в комнате, где находился заражённый человек. При этом в дезинфекции жилых помещений окуриванием необходимости нет.
Кандидозный баланит – это воспаление полового члена, вызванное грибами из рода Candida. Молочница у мужчин встречается гораздо реже, чем у женщин, что связано с анатомическими особенностями наружных половых органов.
Своевременная терапия кандидозного баланита предупреждает развитие осложнений и переход молочницы в хроническую форму. Для диагностики и назначения эффективного курса лечения необходимо обратиться к урологу при появлении первых симптомов инфекции.
Причины
Грибы из рода Candida относятся к условно-патогенным микроорганизмам – оказывают негативное влияние на здоровье при воздействии факторов риска. В норме кандиды могут находиться в небольшом количестве в составе микрофлоры половых органов. В случае снижения иммунной защиты, грибы начинают размножаться и вызывают воспалительный процесс.
Факторы риска развития кандидозного баланита:
- иммунодефициты;
- сахарный диабет;
- половые инфекции;
- хронические заболевания половых и других внутренних органов;
- кожные болезни;
- аутоиммунная патология;
- авитаминоз;
- истощение организма;
- нарушение правил личной и половой гигиены;
- ношение узкого нательного белья из синтетических тканей.
Молочница может передаваться при незащищенных сексуальных контактах. Кандидоз у мужчин развивается редко в связи с анатомическими особенностями половых органов – наружное расположение пениса. Для проявления патогенных свойств грибов необходимы влажные и теплые условия, кислая среда, гормональные перестройки, что не характерно для мужского организма. При нормальном уровне иммунитета и отсутствии тяжелых хронических заболеваний, в случае заражения кандидозом организм самостоятельно справляется с инфекцией.
Характерные симптомы
Кандидозный баланит протекает в острой и хронической форме. Острая форма имеет яркие клинические проявления, хорошо поддается лечению, не склонна к рецидивам. Хроническая форма развивается в случае отказа от лечения или назначения неадекватного курса терапии, имеет стертую клиническую картину, часто рецидивирует и вызывает формирование осложнений.
Симптомы кандидозного баланита:
- покраснение кожи головки полового члена;
- отечность головки пениса;
- зуд и жжение в области полового члена;
- возникновение белесоватого налета на коже головки под крайней плотью;
- формирование трещин, эрозий, мелких неглубоких язвочек на половых органах;
- увеличение паховых лимфоузлов;
- болезненность во время мочеиспускания;
- преждевременное семяизвержение;
- дискомфорт во время интимной близости;
- вялость, быстрая утомляемость, реже повышение температуры тела до 37-37,5 градусов.
При переходе в хроническую форму инфекция приводит к развитию осложнений, которые ухудшают качество половой жизни, вызывают мужское бесплодие и половую слабость.
Осложнения кандидозного баланита:
В случае развития осложнений проводят длительные курсы консервативного лечения. При формировании фимоза прибегают к хирургическому вмешательству.
Лечебная тактика
При кандидозном баланите проводят консервативную терапию системными и местными антимикотическими (противогрибковыми) препаратами. Эти лекарственные средства направлены на блокирование процесса размножения патогенных грибов, что приводит к выздоровлению. Системные антимикотические препараты назначают в таблетках, капсулах, реже в инъекциях. Препараты для местного действия используют в виде мазей, гелей, растворов.
Противогрибковые лекарственные препараты:
- клотримазол (кандибене, кандизол, антифунгол);
- кетоконазол (низорал, ливарол, микозорал);
- натамицин (пимафуцин);
- эконазол (ифенек);
- миконазол (гинезол, клион Д 100);
- имидазол (гинезол, микогал);
- фентиконазол (ломексин).
- флуконазол (дифлюкан, флюкостат, дифлазон);
- интраконазол (румикоз, орунгал, ирунин).
Для подбора эффективных лекарственных препаратов перед началом терапии берут мазок из уретры для бактериоскопии и бакпосева. При бактериоскопии выявляют наличие мицелия гриба. Бакпосев предполагает посев биоматериала на питательные среды с целью обнаружения роста колоний грибов и выявления их чувствительности к антимикотическим препаратам. Кандидозный баланит может быть маркером скрыто протекающих половых инфекций. Для выявления патогенных бактерий (хламидий, гарднерелл, уреаплазмы) берут мазки из мочеиспускательного канала.
Н.Г. Кочергин, доктор медицинских наук, профессор
Московская медицинская академия им И.М. Сеченова
Из всех заразных кожных болезней человека чесотка является самой заразной. Легко передаваемая при прямом контакте (бытовом, половом) чесотка в силу этого имеет широкое распространение. Время от времени отмечаются отдельные вспышки заболевания, вызываемые разными причинами как биологического, так и социального характера. Среди этих причин заметное место занимают врачебные ошибки в виде гиподиагностики или неправильного лечения [1]. И это несмотря на характерную в большинстве случаев клиническую картину, простоту и доступность лабораторной диагностики и наличие современных высокоэффективных про-тивочесоточных средств. В связи с этим необходимо умение врачей-клиницистов всех специальностей своевременно распознавать чесотку и проводить соответствующие терапевтические мероприятия.
На рубеже XX и XXI веков официальный интенсивный показатель заболеваемости чесоткой в России находился на уровне 150-220 на 100 000 населения [3], что не отражает истинной заболеваемости, которая может быть значительно выше. Благодаря предпринимаемым в настоящее время усилиям в борьбе с чесоткой к концу первого десятилетия текущего века прогнозируется снижение показателя заболеваемости в России до 14-33 на 100 000 населения.
В структуре заболеваний кожи в разных регионах мира доля чесотки колеблется в значительных пределах. Так, в Эфиопии среди обратившихся за дерматологической помощью сельских жителей чесотка составляет 9,8%, занимая третье место по частоте после всех кожных инфекций и аллергодермато-зов [4], а в некоторых странах Западной Африки это заболевание стоит на первом месте по частоте обращений и достигает одной трети всех дерматозов [2].
Этиология и эпидемиология
Чесотка (scabies) — заразное паразитарное заболевание, вызываемое чесоточным клещом (Sarcoptes scabiei hominis). Чесоточный клещ — это постоянный паразит, большую часть своей жизни проводящий в коже человека и лишь короткое время в период расселения пребывающий на поверхности кожи. Вне кожи человека клещи живут всего несколько дней и быстро погибают.
Чесоточный клещ визуально имеет вид беловатой, величиной с маковое зернышко точки, при этом размер самки, которая и является непосредственной причиной всех симптомов заболевания, составляет 0,25-0,35 мм. Основным местом пребывания самок является эпидермис, чешуйками которого они и питаются, захватывая клетки зернистого слоя, то есть являются кератофагами. Скорость продвижения самки в роговом слое при прокладывании хода составляет 0,5-2,5 мм/сут, а на поверхности кожи — 2-3 см/мин.
Для чесоточных клещей характерен строгий суточный ритм. Днем самка находится в состоянии покоя, а вечером и ночью прогрызает чесоточные ходы, интенсивно питаясь и откладывая яйца с тем, чтобы днем вновь перейти в состояние покоя. Такая суточная программа выполняется всеми самками синхронно, что и объясняет вечерний и ночной характер зуда при чесотке.
В коже клещи быстро размножаются. Оплодотворенная самка пробуравливает в верхних слоях эпидермиса чесоточный ход — галерею, где откладывает яйца. В среднем за жизнь, которая продолжается до 1,5 мес, самка откладывает около 40-50 яиц. Через несколько дней после яйцекладки из них выводятся личинки, вскрывающие покрышку хода и выходящие на поверхность кожи, где после двух линек превращаются во взрослых клещей — самцов и самок, которые дают начало новому циклу с расселением на новые участки кожного покрова.
Заражение чесоткой происходит, как правило, при непосредственном тесном телесном контакте больного со здоровым, чаще всего в постели. Значительно реже чесоткой заражаются через предметы, бывшие в употреблении больного (общее постельное и носильное белье, верхняя одежда, рукавицы, перчатки и т.д.), если прошло не более нескольких часов или, максимум, сутки—двое до контакта с предметами, так как чесоточные клещи вне кожи человека нежизнеспособны.
Эпидемиология чесотки определена облигатно антропонозным характером заболевания, постоянным типом паразитирования возбудителя и при прямом пути передачи инфекции носит ярко выраженный очаговый характер. Выделяют семейные очаги и так называемые коллективные (общежития, детские дома, соматические стационары и пр.). Внеочаговое заражение чесоткой в банях, поездах, гостиницах происходит редко при последовательном контакте людей с зараженными предметами (постельное белье, предметы туалета).
Клиническое течение
Инкубационный период при чесотке неопределенен и зависит от ряда обстоятельств. Например, при заражении оплодотворенными самками он может практически отсутствовать, так как самка сразу начинает рыть ход и откладывать яйца, что и обеспечит быстрое возникновение главного симптома заболевания — зуда. При заражении личинками первые симптомы заболевания могут появиться через 10-14 дней — время, необходимое для метаморфоза клещей. Наконец, стертое, невыраженное развитие клинической симптоматики может оказаться незамеченным самим больным, и он будет указывать на начало заболевания, значительно отстоящее по времени от возможного момента заражения.
Так или иначе, в конце инкубационного периода появляются первые симптомы чесотки, для развернутой клинической картины которой типичны: зуд, особенно усиливающийся вечером и ночью; папулезно-везикулезная сыпь; чесоточные ходы и расчесы; локализация высыпаний в определенных местах.
Внешне чесоточный ход выглядит как едва возвышающиеся над уровнем нормальной кожи тонкие, как ниточка, полоски — прямолинейные, дугообразные или зигзагообразные. Обычная длина ходов 0,5-1 см, но они могут быть и длиннее. Окраска их различна и зависит от чистоплотности больного. У людей с чистой кожей ходы белого цвета и усеяны чуть заметными сероватыми точками, соответствующими месту выхода из хода молодых клещей. На загрязненной коже ходы темно-серые с черными точками или совсем черные от попадания пыли и грязи непосредственно в ход. Нередко ход заканчивается прозрачным пузырьком, сквозь покров которого порой удается видеть белую точку (тело клеща). На другом конце хода часто имеется узелок — место внедрения клеща в кожу, что может создавать вид парного расположения элементов, соединенного чесоточным ходом. Помимо ходов, на месте укусов молодых клещей и самцов возникают мелкие, диаметром до 1 мм или несколько больше, уртикоподобные узелки, которые вследствие расчесов покрываются точечными кровянистыми корочками. Возможны и более крупные расчесы, оставляющие после себя линейные черные корочки, как правило симметричные.
Излюбленной локализацией чесоточной сыпи являются пальцы кистей, особенно межпальцевые складки и боковые поверхности; боковые поверхности ладоней; запястья с ладонной стороны; сгибательные поверхности предплечий и плеч; передняя складка подмышечной впадины; боковые поверхности груди и живота; область вокруг пупка; кожа вокруг сосков молочных желез у женщин; поясница и ягодицы; кожа полового члена; внутренняя поверхность бедер; подколенные впадины; область лодыжек; у маленьких детей — ладони и подошвы (см. рисунки на с. 86). Сыпь при чесотке, как правило, симметричная. У детей младшего возраста, особенно грудных, проявления чесотки нередко рассеяны по всему телу, могут быть даже на лице и волосистой части головы.
Постоянные расчесы при типичной чесотке, повреждая кожу, способствуют внедрению в нее кокковой флоры, что нередко сопровождается появлением различных видов гнойничковой сыпи (импетиго, эктима, фурункулы). При затяжном течении вторичной пиодермии возможно развитие лимфангитов, лимфаденитов и даже общих явлений интоксикации.
Длительно недиагностированная чесотка у людей, склонных к аллергии вообще, может привести к развитию типичных проявлений экзематозного процесса в виде везикуляции, мокнутия, постоянного зуда, что еще больше затрудняет диагностику чесотки.
Чесоточная лимфоплазия, не являясь редкостью, представлена обычно сильно зудящими узелками величиной с мелкую горошину, локализующимися на мошонке, половом члене, ягодицах, локтях, реже в других местах. Причиной ее считается особая индивидуальная предрасположенность кожи больного отвечать на паразитарный раздражитель лимфоидной инфильтрацией. После полноценного противочесоточного лечения и этиологического излечения чесоточная лимфоплазия имеет склонность длительно персистировать, давая больному повод думать о неэффективности проведенной терапии и толкая его на повторные курсы уже необоснованного самолечения.
Общее состояние больных при чесотке обычно мало страдает. Однако долго существующая чесотка, экзематизация, постоянный зуд, бессонница в связи с этим могут приводить к невротическим реакциям, вплоть до случаев чесоточного маразма.
Диагностика
Диагноз чесотки устанавливают на основании характерной клинической картины, а также обнаружения чесоточного клеща при лабораторном исследовании. Материал для исследования можно получить двумя способами: путем вскрытия пузырьков иглой или методом поверхностного срезания безопасной бритвой всего элемента (поверхностная биопсия эпидермиса). Указанные манипуляции желательно проводить под контролем лупы. Для лучшего определения хода его можно покрасить йодной настойкой, при этом он окрашивается в коричневый цвет.
При первом соскобе для извлечения клеща следует под основание пузырька ввести гистологическую иглу и продвинуть ее вглубь в сторону чесоточного хода. Затем необходимо слегка приподнять острие иглы кверху и извлечь ее. На кончике иглы даже невооруженным глазом будет заметна беловатая точка — самка клеща.
Микроскопирование проводят в изотоническом растворе натрия хлорида. Извлеченный иглой материал переносят на предметное стекло, заливают указанным раствором, накрывают покровным стеклом и исследуют под малым увеличением.
Рекомендуются и другие методы лабораторного подтверждения чесотки. На элемент кожной сыпи наносят одну каплю 10% раствора едкой щелочи, через 2 мин соскабливают мацерированный роговой слой и исследуют его под микроскопом. Соскоб с элементов можно производить и после нанесения на них на 15 мин молочной кислоты. На очаг, протертый эфиром, можно наложить целлофановую ленту и быстрым движением сдернуть ее. Затем несколько полосок ленты монтируют на стекло и микроскопируют при малом увеличении.
У детей рекомендуется применять так называемый чернильный тест. Обратной стороной пера авторучки осторожно касаются чесоточной папулы, покрывая ее чернилами. Затем тампоном, смоченным спиртом, немедленно стирают чернила с поверхности кожи. В случае чесотки чернила распространяются по чесоточному ходу, образуя характерную зигзагообразную линию, идущую от папулы. При этом тесте могут быть получены и ложнополо-жительные результаты, что в ряде случаев требует применения поверхностной биопсии.
У больных чесоткой обнаруживают яйца самок паразитов, личинки, нимфы, экскременты. При исследовании в изотоническом растворе натрия хлорида клещ подвижен, так как остается живым.
Лечение
Самопроизвольно чесотка не проходит, может протекать, периодически обостряясь, многие месяцы и годы, и такой больной представляет постоянный очаг инфекции. Для того чтобы излечить больного чесоткой, достаточно уничтожить клеща и его яйца с помощью наружных акарицидных средств. Общего лечения не требуется. Наружное лечение проводит сам больной, а в стационаре — средний медицинский персонал.
В настоящее время существует несколько методов лечения чесотки различными акарицидными средствами. Однако вне зависимости от препарата для эффективного избавления от чесотки необходимо соблюдение ряда общих принципов [1]. Прежде всего, нужно лечить одновременно всех контактных в очаге, даже при наличии лишь одного больного (например, всех членов семьи); акарицидное средство следует втирать во все участки кожного покрова, кроме лица и головы (а у маленьких детей и без этого исключения); выбранное средство втирают только руками, без использования тампонов или салфеток; наносить акарицид-ный препарат лучше в вечернее время после предварительного мытья; лечение осложнений следует проводить одновременно с терапией чесотки.
Исторически самое раннее средство лечения чесотки — серная мазь (20-33%), которую втирают во все тело, кроме головы, перед сном в течение 4-5 дней. Затем 1-2 дня мазь не втирают, больной все это время остается в том же белье, которое пропитывается мазью. Далее больной моется и надевает чистое белье. У людей с повышенной чувствительностью нередко развиваются дерматиты, поэтому втирать серную мазь в участки с тонкой и нежной кожей следует осторожно, а у детей применять 10-20% мазь. Предложено и одноразовое втирание серной мази. Больной при этом вначале увлажняет тело мыльной водой и досуха втирает в пораженные места 15-20% серную мазь в течение 2 ч, после чего припудривает кожу тальком или крахмалом. Мазь не смывают в течение 3 дней, затем больной моется и меняет белье, и на этом лечение заканчивается.
Существует также способ лечения чесотки по Демьяновичу. Для этого готовят два раствора: №1 — 60% раствор натрия тиосульфата и № 2 — 6% раствор хлористоводородной кислоты.
Раствор №1 энергично втирают в кожу в следующей последовательности: в левое плечо и левую руку, правое плечо и правую руку, в туловище, левую ногу, правую ногу — по 2 мин, особенно тщательно в те места, где имеются чесоточные высыпания. Через нескольких минут, когда раствор подсохнет, а кожа станет белой, как бы припудренной кристаллами натрия тиосульфата, его втирают в той же последовательности повторно также по 2 мин в каждую область. Во время второго цикла втираний оставшиеся на коже после первой процедуры кристаллы соли разрушают покрышки чесоточных ходов, что облегчает поступление препарата прямо в них.
После второго втирания раствора натрия тиосульфата и обсыхания приступают к обработке кожи раствором №2 вымытыми водой ладонями. При втирании хлористоводородная кислота не должна стекать с кожи, чтобы не смывать натрия тиосульфат. Раствор втирают в той же последовательности быстрыми и энергичными движениями, но в каждую область — лишь по 1 мин. После подсыхания кожи хлористоводородную кислоту втирают еще 2 раза.
По окончании процедуры больной надевает чистое белье и не смывает оставшееся на теле средство в течение 3-х дней, а затем моется.
В результате взаимодействия на коже двух растворов выделяются сернистый газ и сера, которые и убивают чесоточного клеща, его яйца и личинки. У детей, больных чесоткой, обработку по способу Демьяновича проводят теми же растворами в половинной концентрации.
Как правило, один курс лечения обеспечивает выздоровление. Успех целиком зависит от правильного выполнения процедуры. Если после первого курса лечения полного выздоровления не наступило, то через 3-5 дней обработку повторяют. Неудобствами метода Демьяновича являются некоторая громоздкость технологии и неприятный запах выделяющегося сернистого газа.
Одним из наиболее популярных современных средств лечения больных чесоткой является бен-зилбензоат: 20% эмульсия (или мазь) для взрослых и 10% — для детей. Лечение проводят по следующей схеме: в 1-й день препарат втирают ватным тампоном последовательно во все очаги поражения дважды по 10 мин с 10-минутным перерывом. После этого больной надевает обеззараженную одежду и меняет постельное белье. На 2-й день втирание повторяют. При проведении обработки тела бензилбензоатом нужно оберегать глаза. Через 3 дня после этого больной моется в бане или под душем и меняет белье.
Наиболее удобное и эффективное современное средство против чесотки — аэрозоль Спре-галь, который можно применять как у взрослых, так и у детей. В состав Спрегаля входят эсдепа-летрин — нейротоксический яд для клещей и пиперонила бутоксид, усиливающий действие эсдепалетрина. Препаратом опрыскивают все тело сверху вниз на расстоянии 20-30 см вечером после мытья, особо тщательно обрабатывая места излюбленной локализации клещей и избегая попадания на слизистые оболочки глаз и полости рта. Перед использованием препарата у детей (в т.ч. новорожденных), необходимо закрыть им нос, рот и глаза салфеткой. При смене пеленок у детей грудного возраста следует повторно опрыскивать всю область ягодиц. При поражении лица у детей грудничкового и раннего детского возраста Спрегаль наносят на салфетку, затем аккуратно, не допуская попадания препарата в глаза и рот, обрабатывают кожу. 12-часовой экспозиции на теле больного достаточно для полного акарицидного эффекта Спрегаля, поэтому наутро он тщательно моется, и лечение считается законченным. Одного аэрозольного баллона Спрегаля достаточно для трех человек. Достоинствами данного средства являются кратковременность терапии, хорошая переносимость и удобство применения.
При наличии осложнений чесотки в виде вторичной пиодермии или экзематизации лечение их проводят одновременно с основной акарицидной терапией и при необходимости продолжают после ее окончания. Средства для лечения осложнений подбирают индивидуально в зависимости от показаний. Это могут быть антибиотики системного и местного действия, антигистаминные средства, кортикостероидные препараты для наружного применения и др.
Независимо от вида терапии, борьба с чесоткой не может быть ограничена только лечебными процедурами. Обязательны дополнительные мероприятия. Сразу же после окончания лечения все белье больного (как носильное, так и постельное) необходимо тщательно выстирать, лучше с кипячением. Верхнее платье и одежду, которые нельзя стирать, следует обработать в химчистке или путем проглаживания горячим утюгом, особенно с внутренней стороны, или проветрить на воздухе в течение 5-7 дней. Так же обрабатывают матрас, одеяло и другие вещи больного. Исключительно важно одновременное лечение всех заболевших в одной семье, школе, общежитии и т. д. Поэтому необходим осмотр всех, кто находился в тесном, особенно бытовом, или половом контакте с заболевшим. Несоблюдение этого важного правила может привести к тому, что один из членов семьи, излечившись от заболевания, вскоре вновь заболевает, заразившись от других членов семьи, которые до этого не лечились.
На каждого выявленного больного чесоткой медицинский персонал заполняет экстренное из вещение об острозаразном заболевании, которое направляют в учреждения санитарно-эпидемио логического надзора. При неблагоприятной эпи демической обстановке большое значение приоб ретают медицинские осмотры населения, особен но в организованных коллективах, усиление кон троля за банями и душевыми, организация скабиозориев, в которых проводят массовые де зинфекционные и лечебные мероприятия.
Список литературы
1. Белоусова Т.А., Кочергин Н.Г. Человек и лекарство (тез. докл.).- М., 1995.- С. 45.
2. Кочергин Н.Г., Толчина Л.В. Актуальные пробле мы дерматологии: Материалы конференции.— М., 2003.-С. 59.
3. Соколова Т.В., Лопатина Ю.В. Паразитарные дер матозы.-М., 2003.
4. PadoveseV. et al. / JEADV.- 2004.- V.18, Suppl. 2.- P. 181-182.
Читайте также:


