Женщина с заразилась столбняком на отдыхе
Основные факты
- Причиной столбняка является инфицирование пореза или раны спорами бактерии Clostridium tetani, и в большинстве случаев болезнь развивается в течение 14 дней после инфицирования. Столбняк не передается от человека человеку.
- Столбняк можно предотвращать с помощью иммунизации вакцинами, содержащими столбнячный анатоксин. Вместе с тем, у людей, перенесших столбняк, не вырабатывается естественный иммунитет, и они могут быть снова инфицированы.
- Большинство зарегистрированных случаев столбняка связаны с родами и происходят среди новорожденных детей и матерей, которые не были в достаточной мере вакцинированы против столбняка.
- В 2015 г. примерно 34 000 новорожденных детей умерли от столбняка новорожденных, то есть с 1988 г. смертность снизилась на 96%, в значительной мере, благодаря расширению масштабов противостолбнячной вакцинации.
- В 2016 г. 86% детей грудного возраста в мире были вакцинированы 3 дозами вакцины против коклюша-дифтерии-столбняка (АКДС).
Столбняк – это острая инфекционная болезнь, вызываемая спорами бактерии Clostridium tetani. Эти споры обнаруживаются повсюду в окружающей среде, особенно в почве, золе, кишечнике/фекалиях животных и людей и на поверхности кожи и ржавых инструментов, таких как гвозди, иглы, колючая проволока и другие. В связи с высокой устойчивостью спор к высоким температурам и большинству антисептиков, они могут жить годами.
Болезнь остается серьезной проблемой общественного здравоохранения во многих частях мира, особенно в странах и районах с низким уровнем дохода, в которых уровни охвата иммунизацией остаются низкими, а роды протекают в антисанитарных условиях. Столбняк новорожденных развивается в случае перерезания пуповины нестерильными инструментами или прикрытия остатка пуповины загрязненными материалами. Факторами риска являются также принятие родов людьми с грязными руками или на загрязненных поверхностях.
В 2015 г. около 34 000 новорожденных детей умерли от столбняка новорожденных – это на 96% меньше по сравнению с 1988 г., когда, по оценкам, 787 000 новорожденных детей умерли от столбняка в первый месяц жизни. Вместе с тем, существует повышенный риск развития столбняка у подростков мужского пола и взрослых мужчин, которым проводится обрезание, из-за снижающегося иммунитета и ограниченной возможности получить бустерные дозы во многих странах.
Симптомы и диагностика
Инкубационный период столбняка длится от 3 до 21 дня после инфицирования. В большинстве случаев болезнь развивается в течение 14 дней.
Симптомы могут включать:
- спазм челюсти или невозможность открыть рот
- внезапные болезненные мышечные спазмы, часто провоцируемые случайными шумами
- затрудненное глотание
- конвульсии
- головная боль
- высокая температура и потоотделение
- изменение показателей кровяного давления и учащенное сердцебиение.
Симптомы столбняка новорожденных включают мышечные спазмы, которым часто предшествует неспособность новорожденных сосать или брать грудь, и чрезмерный крик.
Столбняк диагностируется на основе клинических признаков и не требует лабораторного подтверждения. По определению ВОЗ, подтвержденным случаем столбняка новорожденных является случай болезни у ребенка, обладавшего нормальной способностью сосать и кричать в первые 2 дня жизни, который утратил эту способность в период от 3 до 28 дня жизни и у которого развилась ригидность или появились спазмы.
По определению ВОЗ, для диагностики столбняка (не столбняка новорожденных) необходимо наличие, по меньшей мере, одного из следующих признаков: устойчивый спазм лицевых мышц, при котором кажется, что губы человека растянуты в улыбке, или болезненные мышечные сокращения. По данному определению, необходимо, чтобы этому предшествовала травма или рана. Однако столбняк диагностируется и у тех пациентов, которые не могут припомнить наличие у них каких-либо ран или травм.
Лечение
При развитии столбняка требуется неотложная медицинская помощь, в частности:
- медицинская помощь в условиях больницы
- незамедлительное лечение с использованием противостолбнячного
- иммуноглобулина человека
- интенсивная обработка раны
- препараты против мышечных спазмов
- антибиотики
- противостолбнячная вакцинация.
Люди, выздоровевшие после столбняка, не имеют естественного иммунитета и могут быть снова инфицированы. Поэтому им необходима иммунизация.
Столбняк можно предотвращать путем иммунизации вакцинами, содержащими столбнячный анатоксин. Эти вакцины включены в программы регулярной иммунизации в глобальных масштабах и вводятся женщинам во время дородового наблюдения.
Для обеспечения защиты на протяжении жизни ВОЗ рекомендует, чтобы каждый человек получал 6 доз (3 первичные и 3 бустерные дозы) вакцины, содержащий столбнячный анатоксин. Серию из первых 3 доз следует начинать в возрасте 6 недель с минимальным интервалом в 4 недели. 3 бустерные дозы желательно вводить в течение второго года жизни (12-23 месяца), в 4-7 лет и в 9-15 лет. В идеале между бустерными дозами должен быть, по меньшей мере, четырехгодичный перерыв.
Существует много видов вакцин против столбняка, все из которых комбинируются с вакцинами против других болезней:
- Вакцины против дифтерии и столбняка (DT)
- Вакцины против дифтерии, столбняка и коклюша (DTaP)
- Вакцины против столбняка и дифтерии (Td)
- Вакцины против столбняка, дифтерии и коклюша (Tdap)
Столбняк новорожденных можно предотвращать путем иммунизации женщин репродуктивного возраста вакциной, содержащей столбнячный анатоксин, во время или вне беременности. Кроме того, профилактике столбняка может также способствовать надлежащая медицинская практика, включая обеспечение надлежащих санитарных условий для родов и перерезания пуповины, а также надлежащая обработка ран во время хирургических и стоматологических процедур.
В странах, в которых национальные программы поддерживают высокий уровень охвата иммунизацией на протяжении нескольких десятилетий, наблюдаются очень низкие уровни заболеваемости столбняком.
Деятельность ВОЗ
На Всемирной ассамблее здравоохранения в 1989 г. была выдвинута цель по глобальной элиминации столбняка новорожденных в качестве проблемы общественного здравоохранения (определяется как менее одного случая столбняка новорожденных на 1000 живорождений в каждом районе) во всех странах.
В 1999 г. ЮНИСЕФ, ВОЗ и Фонд ООН по народонаселению (ЮНФПА) провозгласили Инициативу по элиминации столбняка матерей и новорожденных (ЭСМН) для придания нового стимула усилиям по ЭСМН в качестве проблемы общественного здравоохранения.
По состоянию на апрель 2018 г. 14 стран не достигли цели по ЭСМН.
После достижения цели по ЭСМН для поддержания необходимых уровней необходимо непрерывно усиливать мероприятия по регулярной иммунизации беременных женщин и детей, поддерживать и расширять доступ к родам в надлежащих санитарных условиях, проводить надлежащий эпиднадзор за столбняком новорожденных и вводить и/или усиливать иммунизацию в школах там, где это возможно.
Для поддержания уровней ЭСМН и защиты всех людей от столбняка ВОЗ рекомендует, чтобы все люди в детском и подростковом возрасте получали 6 доз вакцины, содержащей столбнячный анатоксин.
- 1.От дифтерии и столбняка (АДС-М)
Кому. Всем. Риск столкнуться с дифтерией вполне реальный. Ежегодно регистрируются единичные случаи этого заболевания. А благодаря накопившейся прослойке невакцинированных лиц вполне возможна массовая вспышка. Прививка от столбняка нужна для вашей защиты в случае получения колотой или загрязненной землей раны. Если при обращении в травмпункт с такой раной окажется, что вы не привиты, то понадобится введение противостолбнячной сыворотки. Однако при этом существует риск развития серьезной аллергической реакции. Чтобы не рисковать лучше сделать прививку, ведь ее эффективность близка к 100%.
Как и когда. Если в детстве вы прошли полный курс вакцинации АДС или АКС, достаточно введения одной дозы АДС-М каждые 10 лет.
Но. При получении загрязненной землей рану, а с момента последней прививки прошло уже 5 лет, придется сделать прививку раньше (в таком случае введения сыворотки не избежать). Следующая прививка через 10 лет.
Иммунитет. Сохраняется 10 лет, затем надо повторять прививку.
Противопоказания. Аллергические реакции на предыдущее введение АДС-М.
- 2.От гриппа
Кому. Всем, особенно людям с хроническими заболеваниями сердца, легких, почек, суставов, диабетом, онкологической патологией. А также людям старше 65 лет.
Как и когда. Ежегодно один укол в сентябре-ноябре, как минимум за 2 недели до возможной эпидемии.
Иммунитет. Сохраняется 8-10 месяцев. Однако каждый год нужна новая прививка с теми разновидностями вируса, которые будут актуальны в данном сезоне.
Но. Прививка не защищает от других вирусных заболеваний (ОРВИ).
Противопоказания. Аллергия на куриный белок и другие компоненты вакцины.
Кому. Всем, кто не привит, или привит однократно. В группе риска лица 20-29 лет.
Как и когда. Взрослым, ранее не болевшим корью и не привитым против данной инфекции достаточно одной прививки. Существуют моновакцина (защищает только от кори) и комбинированная (защищает от кори, краснухи и эпидемического паротита).
Иммунитет. Длительность иммунитета составляет более 10-20 лет, а по некоторым данным и пожизненный.
Противопоказания. Аллергия на антибиотик неомицин.
- 4.От гепатита В
Кому. Всем, особенно тем, кто постоянно контактирует с больными гепатитом В, часто меняет половых партнеров или планирует операцию. А также лицам, страдающим хроническим гепатитом С.
Как и когда. В любое время года по схеме: 1 укол, через 1 месяц второй, еще через 5 месяцев третий (0-1-6). Детей прививают в роддоме в первый день жизни.
Иммунитет. До 60% привитых защищены на 10-15 лет, затем рекомендуется повторять прививку.
Противопоказания. Аллергия на продукты, содержащие дрожжи (хлеб, выпечка, квас).
Кому. Всем, кто не болел ветряной оспой, особенно женщинам планирующим беременность. Дело не только в том, что у взрослых это заболевание протекает тяжело. Вирус вызывающий ветрянку сохраняется в организме пожизненно (в нервных узлах) и при снижении иммунитета вызывает опоясывающий лишай (герпес Зостер), что сопровождается сыпью на коже по ходу нервных окончаний и выраженной болью. Вероятность заболеть опоясывающим лишаем увеличивается с возрастом. Прививка защитит вас от этого заболевания.
Как и когда. В любое время года. 2 укола с интервалом в 6 -10 недель. При контакте с человеком, больным ветрянкой, нужная экстренная вакцинация – 1 укол в первые 72 часа от первого контакта.
Иммунитет. 10 лет (эффективность 98%). Для пожизненной защиты укол рекомендуется повторить.
Но. У одного человека из десяти после прививки поднимается температура, у одного из двадцати появляются легкие симптомы ветрянки (тогда он заразен для окружающих). Беременным, пациентам с лейкозами или получающим иммунодепрессанты не стоит контактировать с привитым в течение 3 недель.
Противопоказания. Аллергические реакции на желатин и антибиотик неомицин.
2 для женщин
- 6.От краснухи
Кому. Всем девушкам и женщинам старше 18 лет, особенно не переболевшим. Очень важно привиться до беременности: заболевание краснухой в первую половину беременности очень опасно для плода.
Как и когда. 1 укол не позже чем за 3 месяца до беременности. Можно предварительно проверить наличие иммунитета, сдав анализ крови на определение концентрации антител IgG к краснухе.
Иммунитет. Сохраняется 20 лет.
Противопоказания. Аллергическая реакция на антибиотик неомицин и белок куриного яйца.
- 7.От вируса папилломы человека (ВПЧ)
Кому. Прививка максимально эффективна для девушек до начала сексуальной активности, когда они гарантировано не инфицированы ВПЧ. Но подтверждена пользы вакцины для всех женщин моложе 45 лет. Даже если к этому моменту женщина заразилась одной из разновидностей ВПЧ, прививка защитит ее от остальных, а значит, и от болезней, которые провоцирует вирус: раковых и предраковых заболеваний шейки матки, вульвы и влагалища, генитальных кондилом.
Как и когда. 1 укол, через 2 месяца второй и еще через 5 месяца третий (0-2-6).
Иммунитет. Пока достоверно зафиксирован только иммунитет на 5 лет. Необходимость повторной вакцинации выясняется.
3 для путешественников
- 8.От энцефалита
Кому. Тем, кто живет или планирует отдыхать на природе – от Алтая и Карелии до Костромской и Московской областей.
Как и когда. 2 укола с интервалом в месяц и еще 1 укол через год, далее ревакцинация каждые 3 года. Если пропустить 7 лет, серию прививок придется начинать заново.
Иммунитет. После третьего укола 3 года. Эффективность – 95%.
Но. После прививки возможен подъем температуры тела до 37,5°С.
- 9.От гепатита А
Кому. Всем, особенно тем, кто любит ездить в теплые края: Крым, Египет, Турцию, Индию. Инфекция передается через грязные руки и продукты.
Как и когда. 2 укола с интервалом в 6 месяцев. В путешествие можно отправляться через 3 недели после первого укола.
Иммунитет. Минимум на 25 лет.
Противопоказания. Аллергическая реакция на антибиотик неомицин.
- 10.От желтой лихорадки
Кому. Всем лицам, выезжающим в страны Африки и Юной Америки.
Как и когда. 1 укол не менее, чем за 10 дней до выезда в эндемичные районы.
Ревакцинация через 10 лет.
Иммунитет. Снижается через 10 лет.
Противопоказания. Аллергическая реакция на куриный белок
Учреждение здравоохранения
"25-я центральная районная поликлиника
Московского района г. Минска"
Все новости
В Таиланде бешенство, в Турции — менингит: какие прививки нужно поставить перед отпуском
Советы иммунолога помогут вернуться с отдыха без неприятных болячек
Иммунолог Елена Душина
Фото: Артем Устюжанин / E1.RU
Европа, Скандинавские страны
Местные календари прививок практически не отличаются от нашего, который ориентирован на нашу страну. В той же Европе эпидемии кори из-за частого отказа родителей от прививок.
— Такими инфекциями, как корь, столбняк, дифтерия, можно заразиться в любой точке мира, — рассказывает Елена Душина. — Поэтому, планируя отпуск, желательно пересмотреть свой прививочный сертификат, проверить прививки, рекомендованные у нас.
Прививка от столбняка и дифтерии ставится один раз в десять лет. Столбняк, например, можно подхватить при любой открытой травме: ране, царапине. Корь передается воздушно-капельным путем. Это означает, что вирус передается при разговоре, кашле, чихании. Вакцинацию против этой инфекции проводят всего дважды в жизни. Вакцины от кори, столбняка, дифтерии можно поставить бесплатно (по ОМС) в поликлинике по месту жительства.
— В популярные у туристов страны, например Египет (хотя прямых рейсов нет, россияне все равно добираются туда транзитом. — Прим. ред.) актуальнее поставить вакцину от гепатита А, — объясняет Елена Душина. — Это тот гепатит, который передается бытовым путем: вода, еда, немытые руки. Взрослые вакцинируются по показаниям при работе, связанной с продуктами. Вакцинацию можно провести непосредственно перед поездкой. Ставятся две прививки с интервалом в полгода.
В некоторые страны въезд без определенных прививок запрещен
Фото: Артем Устюжанин / E1.RU
— На территорию некоторых африканских стран вас просто не выпустят из самолета без отметки о прививке от желтой лихорадки, — говорит Елена Душина. — Ее требуют уже при оформлении визы. Желтая лихорадка — это опасное инфекционное заболевание, которое передается с укусом комаров.
Куда вас не пустят без прививки: Ангола, Бурунди, Габон, Гана, Гвиана, Конго, Кот-д-Ивуар, Либерия, Мали, Нигер, Сьерра-Леоне, Суринам, Того, Центрально-Африканская Республика.
— То есть, планируя летом отпуск, вакцинироваться уже поздно?
— Нет. Антитела будут уже после первой прививки, то есть через две недели возникнет первичный иммунитет. Человек при контакте вряд ли заболеет, по крайней мере у него не будет тяжелой формы.
При планировании поездки в африканские страны, как и во все страны с теплым климатом, иммунологи рекомендуют поставить прививку против брюшного тифа. В том случае, если вы планируете активно путешествовать за пределами отеля.
— Это кишечная инфекция, передается через воду, еду, руки. В нашей стране, европейских странах она практически сейчас не встречается, — рассказывает Елена Душина. — А теплый климат — благоприятная среда для нее.
Тут рекомендован тот же набор прививок, что для всех стран Азии (того же популярного сейчас Непала) и Африки, то есть стран с теплым климатом: гепатит А, дизентерия. Но очень часто туристы после Таиланда обращаются в центр иммунопрофилактики за вакцинацией против бешенства. По экстренным показаниям.
— К нам обращаются туристы, укушенные обезьянами на экскурсиях в национальных парках, — объясняет Елена. — Бешенство — это инфекция, которая распространена по всему миру. Ее переносчики — дикие животные, в том числе обезьяны. Попытки погладить, поиграть с обезьянами иногда не очень хорошо заканчиваются. Но я бы рекомендовала вакцинироваться лишь тем, кто едет отдыхать или работать в труднодоступных районах. Туристам, в случаях укуса, в рамках медицинской страховки можно провести экстренную профилактику (вакцинацию) против бешенства.
Большинство этих стран скорее подойдут для экстремального туризма. Но туры, например, в Гану или Мали сейчас предлагают часто
Фото: Петр Гиндин (инфографика)
В эту страну вас просто не пустят без прививки от менингококковой инфекции.
— Во время хаджа (это паломничество в Мекку, город в Саудовской Аравии), массового паломничества есть риск развития массового заболевания, которое может очень плохо закончиться, поскольку возбудитель вызывает гнойные менингиты, — рассказывает врач. — Это тяжелое заболевание, передающееся воздушно-капельным путем. Вакцинация дает иммунитет на десять лет.
Вакцинация от менингококковой инфекции стоит 4950 рублей.
Тот же рекомендуемый набор, как для всех стран с теплым климатом: дизентерия, гепатит А.
— Кроме этого, в Турции, Арабских Эмиратах распространена менингококковая инфекция, — добавляет Елена Душина.
— А если туристы не собираются выходить за пределы отеля?
— Ну и что. Отдыхающие общаются с персоналом. Допустим, персонал вакцинирован от этой инфекции. Так же, как мы здесь, все прививаемся от энцефалита, в Турции желательно прививаться от менингита в плановом порядке. То есть у сотрудников отеля есть иммунитет, но при этом они могут быть носителями, микроб у них в носоглотке. При общении с туристом носитель распространяет инфекцию в окружающей среде. Непривитый человек восприимчив к инфекции. А дальше, в какой форме будет развиваться это заболевание — неизвестно. Кто-то так же останется всего лишь носителем, вернется и будет передавать эту инфекцию уже дома.
Менингококковой инфекцией можно заразиться даже отдыхая в хорошем отеле
Фото: Петр Гиндин (инфографика)
Узбекистан. Киргизия. Грузия
Рекомендованные прививки: гепатит А, дизентерия. Также в Узбекистане случаются вспышки полиомиелита. Но вакцинация от него есть в нашем в национальном календаре прививок.
Эти люди подхватили давно забытые болезни. Все из-за отказа от прививок
Ее мать не доверяла медицине и отказалась делать прививки своим детям. Поначалу казалось, что ее решение не отразилось на здоровье отпрысков. Однако когда Мередит повзрослела, она стала часто болеть, и один диагноз был страшнее другого.
Мередит начала понимать, что ее иммунитет отличается от иммунитета здорового взрослого человека, когда однажды случайно наступила на гвоздь. Ее челюсть и плечо свела судорога. Врачи скорой помощи экстренно доставили девушку в ближайшую больницу.
Доктора объяснили: она заболела столь редкой в наши дни болезнью из-за того, что в детстве ей не сделали нужные прививки. Мередит впервые рассердилась на мать, которая сознательно обрекла ее на страдания. Вскоре она пошла на поправку, но побороть свое негодование так и не смогла.
Само пройдет
Мередит выросла в Новой Зеландии в интересной семье: мало того что ее мать, бабушка и тетушки впитали в себя культуру хиппи, они еще и верили в различные мистические вещи. Например, они были уверены, что тело естественным образом лечит само себя.

Фото: Brian Snyder / Reuters
Ее бабушка покупала журнал, авторы которого обещали раскрыть тайны долголетия. Однажды она заказала светящийся жезл стоимостью 200 новозеландских долларов (около 8,4 тысячи рублей). Это была обычная палочка из пластика с кнопкой: если нажать, внутри загоралась лампочка, и жезл начинал светиться. Бабушка Мередит была уверена, что это животворящий жезл: если коснешься им еды, то дашь ей жизнь.
Повзрослев, Мередит перестала верить в эти сказки, но в детстве она невольно оказывалась под их влиянием. В трехлетнем возрасте у нее начались судороги — врачи диагностировали гипогликемию: организм Мередит вырабатывал слишком много инсулина. Доктор прописал нужные препараты и заверил, что скоро все пройдет. Однако мать наотрез отказалась давать девочке лекарства, аргументируя это тем, что у нее вырастут волосы на ладонях и шее.
Нетрудно представить, насколько сильно травмировали ребенка слова матери. Мередит признается: тогда она ощущала необъяснимый страх перед любыми лекарствами.
Фото: Jeff J Mitchell / Getty Images
Спустя три недели семья Мередит переехала за город. Девочка помогала матери собирать вещи и чувствовала, что вина за переезд и все связанные с этим неприятности и проблемы лежат на ее плечах: именно она позволила врачам сделать ту злосчастную прививку. Никто из родственников или учителей никогда не объяснял ей, зачем вообще делают прививки. В школе говорили просто: так надо. Мама Мередит объясняла дочери, что вакцины изготавливают из клеток эмбрионов куриц или лягушек, а потом этим прививают детей. Узнать больше девочке было просто негде: ее детство пришлось на доинтернетную эпоху, а в детском отделе библиотеки такого рода литературы просто не было.
Бойфренд Мередит — весьма адекватный и рациональный человек. Он не может представить, как она могла жить в таких условиях. Он рос сначала в Брунее, затем в Найроби, и ему сделали все возможные прививки. Через два года отношений пара планировала путешествие в экзотические страны, и тогда он узнал, что Мередит не привита от многих страшных болезней.
В 2016 году Мередит заболела коклюшем. Полтора месяца врачи уверяли ее, что это простуда, и ей нужно больше пить и отдыхать. Затем болезнь назвали гриппом, следующим диагнозом стала пневмония. Врачи пытались лечить ее, но, как потом оказалось, неправильно. Когда болезнь стала прогрессировать, Мередит прописали антибиотики, но и это не помогло. Потребовалось четыре доктора, чтобы наконец по звуку кашля определить, что это все-таки коклюш, который, благодаря изобретению вакцины, сейчас встречается крайне редко.

Фото: Kevork Djansezian / Getty Images
Мередит считает, что ее мать понимала серьезность заболеваний, но не осознавала, что прививки и болезни как-то связаны, что с помощью вакцин можно было предотвратить ее страдания. Если бы мать приехала к Мередит, она и сама бы заразилась, ведь у нее тоже не было никаких прививок.
Сейчас Мередит проходит курс вакцинации, который должна была сделать в детстве. Прививки для взрослых стоят немалых денег: за вакцину от одного только гепатита В девушка заплатила 200 австралийских долларов (8,8 тысячи рублей). Далее в ее списке идет прививка от дифтерии, полиомиелита, вакцина для профилактики менингококковых инфекций и вируса папилломы человека.
Младшая сестра Мередит уже сделала все необходимые прививки. Несколько лет назад она переехала в Японию, а без прививочной карты это было бы невозможно. Сейчас недоверие матери Мередит к медицине ослабло: 15 лет назад у нее обнаружили сепсис, и ей пришлось принимать лекарства, чтобы выжить. Ее муж страдает от муковисцидоза и каждое утро выпивает горсть таблеток. Тем не менее она очень расстраивается, когда ее вера в мистические вещи ставится под сомнение.
Дорогие убеждения
В наши дни мир все чаще вспоминает о страшных болезнях, которые уже были когда-то побеждены медициной. В 2017 году в американском штате Орегон, где, как и в австралийском Брисбене, столбняк изучали лишь по старым учебникам, около 30 лет не фиксировалось ни одного случая заболевания, шестилетний мальчик поступил в больницу со спазмами челюсти и затрудненным дыханием.
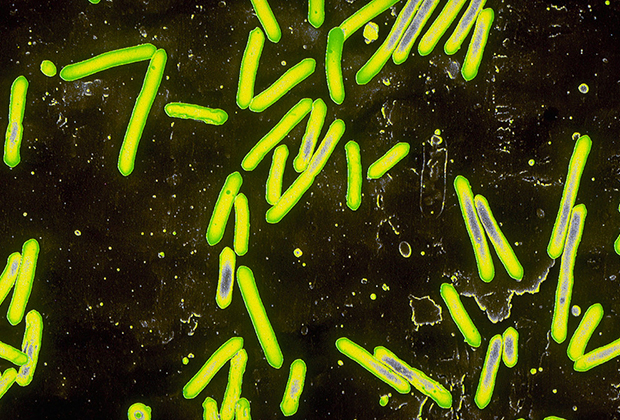
Столбнячная палочка под микроскопом
В США программы по вакцинации детей привели к тому, что столбняк не диагностировали в течение многих лет — вплоть до случая 2017 года. В последнее время вновь фиксируются случаи заболевания редкими болезнями, которые можно было предотвратить с помощью вакцин, такими как корь и коклюш. В значительной степени в этом виновато движение против вакцинации и распространение дезинформации о вакцинах.
Казалось бы, вакцину изобрели, необходимо лишь правильно ее распространять по планете, и тогда человечество окончательно победит многие страшные болезни. Но не все так просто, как хотелось бы: в 2017 году на Украине началась эпидемия кори — зарегистрировано уже более 100 тысяч случаев.
В 2019 году от кори скончался украинец Сергей Бутенко, студент медицинского факультета. Ему было всего 18 лет.
Корь — заразное заболевание, которое проходит в большинстве случаев за пару недель, сопровождаясь высокой температурой и специфическими высыпаниями на коже. Но в одном-двух случаях из тысячи корь приводит к фатальным осложнениям, чаще всего к пневмонии. Сергей умер от пневмонии, вызванной корью, после нескольких дней в реанимации. Он стал одним из 39 украинцев, умерших от кори с начала вспышки заболевания в 2017 году.

Прощание с 18-летним Сергеем Бутенко, умершим от осложнений после кори
Кадр: ТСН / YouTube
Ульяна Супрун, исполняющая обязанности министра здравоохранения Украины, обвиняет СМИ и политиков в пропаганде против вакцинации. Подобные настроения общества усилились после широко освещаемого инцидента в 2008 году, когда школьник умер вскоре после прививки от кори, несмотря на то, что медицинское заключение показало отсутствие связи между смертью ребенка и вакцинацией. После смерти мальчика уровень вакцинации упал настолько, что к 2016 году лишь 31 процент населения был привит вакциной против кори, краснухи и паротита. По словам студенческого лидера Винницкого медицинского университета Олега Еминенко, после смерти Сергея Бутенко многие из его сокурсников поспешили пройти ревакцинацию.

Между тем эпидемия кори в Украине продолжает набирать обороты: за последние шесть месяцев число новых случаев почти такое же, как и за весь прошлый год. Уже 39-я жертва осложнений кори за полгода умерла в этом месяце. Все эти смерти можно было предотвратить, если бы жертвам вовремя сделали прививки. Как и смерти людей от редких, давно побежденных заболеваний по всему миру.
- 1.От дифтерии и столбняка (АДС-М)
Кому. Всем. Риск столкнуться с дифтерией вполне реальный. Ежегодно регистрируются единичные случаи этого заболевания. А благодаря накопившейся прослойке невакцинированных лиц вполне возможна массовая вспышка. Прививка от столбняка нужна для вашей защиты в случае получения колотой или загрязненной землей раны. Если при обращении в травмпункт с такой раной окажется, что вы не привиты, то понадобится введение противостолбнячной сыворотки. Однако при этом существует риск развития серьезной аллергической реакции. Чтобы не рисковать лучше сделать прививку, ведь ее эффективность близка к 100%.
Как и когда. Если в детстве вы прошли полный курс вакцинации АДС или АКС, достаточно введения одной дозы АДС-М каждые 10 лет.
Но. При получении загрязненной землей рану, а с момента последней прививки прошло уже 5 лет, придется сделать прививку раньше (в таком случае введения сыворотки не избежать). Следующая прививка через 10 лет.
Иммунитет. Сохраняется 10 лет, затем надо повторять прививку.
Противопоказания. Аллергические реакции на предыдущее введение АДС-М.
- 2.От гриппа
Кому. Всем, особенно людям с хроническими заболеваниями сердца, легких, почек, суставов, диабетом, онкологической патологией. А также людям старше 65 лет.
Как и когда. Ежегодно один укол в сентябре-ноябре, как минимум за 2 недели до возможной эпидемии.
Иммунитет. Сохраняется 8-10 месяцев. Однако каждый год нужна новая прививка с теми разновидностями вируса, которые будут актуальны в данном сезоне.
Но. Прививка не защищает от других вирусных заболеваний (ОРВИ).
Противопоказания. Аллергия на куриный белок и другие компоненты вакцины.
Кому. Всем, кто не привит, или привит однократно. В группе риска лица 20-29 лет.
Как и когда. Взрослым, ранее не болевшим корью и не привитым против данной инфекции достаточно одной прививки. Существуют моновакцина (защищает только от кори) и комбинированная (защищает от кори, краснухи и эпидемического паротита).
Иммунитет. Длительность иммунитета составляет более 10-20 лет, а по некоторым данным и пожизненный.
Противопоказания. Аллергия на антибиотик неомицин.
- 4.От гепатита В
Кому. Всем, особенно тем, кто постоянно контактирует с больными гепатитом В, часто меняет половых партнеров или планирует операцию. А также лицам, страдающим хроническим гепатитом С.
Как и когда. В любое время года по схеме: 1 укол, через 1 месяц второй, еще через 5 месяцев третий (0-1-6). Детей прививают в роддоме в первый день жизни.
Иммунитет. До 60% привитых защищены на 10-15 лет, затем рекомендуется повторять прививку.
Противопоказания. Аллергия на продукты, содержащие дрожжи (хлеб, выпечка, квас).
Кому. Всем, кто не болел ветряной оспой, особенно женщинам планирующим беременность. Дело не только в том, что у взрослых это заболевание протекает тяжело. Вирус вызывающий ветрянку сохраняется в организме пожизненно (в нервных узлах) и при снижении иммунитета вызывает опоясывающий лишай (герпес Зостер), что сопровождается сыпью на коже по ходу нервных окончаний и выраженной болью. Вероятность заболеть опоясывающим лишаем увеличивается с возрастом. Прививка защитит вас от этого заболевания.
Как и когда. В любое время года. 2 укола с интервалом в 6 -10 недель. При контакте с человеком, больным ветрянкой, нужная экстренная вакцинация – 1 укол в первые 72 часа от первого контакта.
Иммунитет. 10 лет (эффективность 98%). Для пожизненной защиты укол рекомендуется повторить.
Но. У одного человека из десяти после прививки поднимается температура, у одного из двадцати появляются легкие симптомы ветрянки (тогда он заразен для окружающих). Беременным, пациентам с лейкозами или получающим иммунодепрессанты не стоит контактировать с привитым в течение 3 недель.
Противопоказания. Аллергические реакции на желатин и антибиотик неомицин.
2 для женщин
- 6.От краснухи
Кому. Всем девушкам и женщинам старше 18 лет, особенно не переболевшим. Очень важно привиться до беременности: заболевание краснухой в первую половину беременности очень опасно для плода.
Как и когда. 1 укол не позже чем за 3 месяца до беременности. Можно предварительно проверить наличие иммунитета, сдав анализ крови на определение концентрации антител IgG к краснухе.
Иммунитет. Сохраняется 20 лет.
Противопоказания. Аллергическая реакция на антибиотик неомицин и белок куриного яйца.
- 7.От вируса папилломы человека (ВПЧ)
Кому. Прививка максимально эффективна для девушек до начала сексуальной активности, когда они гарантировано не инфицированы ВПЧ. Но подтверждена пользы вакцины для всех женщин моложе 45 лет. Даже если к этому моменту женщина заразилась одной из разновидностей ВПЧ, прививка защитит ее от остальных, а значит, и от болезней, которые провоцирует вирус: раковых и предраковых заболеваний шейки матки, вульвы и влагалища, генитальных кондилом.
Как и когда. 1 укол, через 2 месяца второй и еще через 5 месяца третий (0-2-6).
Иммунитет. Пока достоверно зафиксирован только иммунитет на 5 лет. Необходимость повторной вакцинации выясняется.
3 для путешественников
- 8.От энцефалита
Кому. Тем, кто живет или планирует отдыхать на природе – от Алтая и Карелии до Костромской и Московской областей.
Как и когда. 2 укола с интервалом в месяц и еще 1 укол через год, далее ревакцинация каждые 3 года. Если пропустить 7 лет, серию прививок придется начинать заново.
Иммунитет. После третьего укола 3 года. Эффективность – 95%.
Но. После прививки возможен подъем температуры тела до 37,5°С.
- 9.От гепатита А
Кому. Всем, особенно тем, кто любит ездить в теплые края: Крым, Египет, Турцию, Индию. Инфекция передается через грязные руки и продукты.
Как и когда. 2 укола с интервалом в 6 месяцев. В путешествие можно отправляться через 3 недели после первого укола.
Иммунитет. Минимум на 25 лет.
Противопоказания. Аллергическая реакция на антибиотик неомицин.
- 10.От желтой лихорадки
Кому. Всем лицам, выезжающим в страны Африки и Юной Америки.
Как и когда. 1 укол не менее, чем за 10 дней до выезда в эндемичные районы.
Ревакцинация через 10 лет.
Иммунитет. Снижается через 10 лет.
Противопоказания. Аллергическая реакция на куриный белок
Учреждение здравоохранения
"25-я центральная районная поликлиника
Московского района г. Минска"
Читайте также:


