Стрептококковая инфекция тонзиллит и фарингит
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.

Читайте в новом номере
Ангина - острое инфекционно-воспалительное заболевание одного или нескольких компонентов лимфаденоидного глоточного кольца с преимущественным поражением паренхимы, лакунарного и фолликулярного аппарата миндалин. Ангина может быть самостоятельной нозологической формой, а также осложнением или одним из проявлений инфекционных и соматических заболеваний. Сам термин "ангина" является ошибочным, ибо он обозначает "сжатие" или "удушье", однако в связи с широким его распространением он до сих пор используется клиницистами. Более правильным с клинической точки зрения является термин "острый стрептококковый тонзиллофарингит" (ОСТ).
Наиболее распространенным у взрослых является поражение небных миндалин, у детей – глоточной миндалины – аденоидит. Не отмечено предрасположенности к возникновению ангин в зависимости от пола. В раннем детском (до 3 лет) и пожилом (после 50 лет) возрасте частота возникновения ангин ниже, что связано, соответственно, с возрастным несовершенством или возрастной инволюцией лимфоидной ткани глотки. Ангиной чаще болеют жители крупных населенных пунктов, предрасполагающим фактором служит длительное нахождение в общественных местах. Заболевание не имеет четкой сезонности, но чаще возникает в период эпидемий гриппа и других острых респираторных вирусных инфекций (ОРВИ). Хотя при ОСТ воспалительный процесс преимущественно поражает небные миндалины, часто он сочетается с воспалением слизистой задней стенки глотки – острым фарингитом (ОФ). При этом следует говорить скорее о сочетании вирусного поражения глотки и бактериального воспаления миндалин.
Выделяются следующие формы ангины в зависимости от степени поражения тонзиллярного аппарата: катаральная (поражение слизистой оболочки миндалин), лакунарная (вовлечение лакун с образованием в них налетов и гноя), фолликулярная (воспаление лимфоидных фолликулов), а также фибринозная, флегмонозная, язвенно-некротическая и смешанная.
Помимо неспецифических выделяют и другие формы ангины, связанные с конкретными возбудителями: герпетическую, скарлатинозную, дифтерийную, язвенно-пленчатую, туляремийную, сифилитическую, ангины при инфекционном мононуклеозе, цитомегаловирусной инфекции, кандидозе, туберкулезе, а также при агранулоцитозе и остром лейкозе.
Острый фарингит – диффузное воспаление слизистой оболочки глотки, обычно является одним из клинических проявлений ОРВИ, поэтому катаральную форму ангины можно принять за проявления ОФ.
Этиология и патогенез
Примерно 70% случаев ОФ вызываются вирусами (риновирусы, коронавирусы, респираторный синцитиальный вирус, аденовирус, вирусы гриппа и парагриппа), среди которых основную роль играют риновирусы. Основным возбудителем ОСТ считается β-гемолитический стрептококк группы А (БГСА), наличие которого подтверждается примерно у половины больных ОСТ. Среди других патогенов – гемолитические стрептококки иных групп, золотистый стафилококк, энтеробактерии, гемофильная палочка. Ангина может возникать в результате экзогенного инфицирования или аутоинфекции (активация возбудителей, вегетирующих на слизистой оболочке миндалин). Обострение хронического тонзиллита фактически является ангиной. Проникновение возбудителя в ткани приводит к развитию выраженной воспалительной альтерации и экссудации. В зависимости от степени поражения тканей и вида возбудителя ангина сопровождается не только местным воспалением, но и системной интоксикацией, угрожает развитием метатонзиллярных осложнений.
Диагностика
Диагностика ангин и ОФ не вызывает затруднений и базируется на сборе анамнеза и выявлении типичных изменений при фарингоскопии. Необходимо проведение хотя бы минимального комплекса обследования, который обязательно должен включать:
• общий анализ крови (для исключения инфекционного мононуклеоза и заболеваний крови);
• мазки из зева на дифтерию;
• общий анализ мочи (для исключения гломерулонефрита).
Особо следует обратить внимание на методы специфической диагностики БГСА.
Культуральное исследование – забор материала с немедленным посевом на питательную среду. Чувствительность метода составляет 90%, специфичность – 96–99%.
Экспресс-диагностика основана на идентификации стрептококкового антигена в мазках на основе реакции агглютинации, демонстрирующей образование комплекса антиген–антитело. Преимуществами метода служат быстрота получения результатов (и возможность ограничить применение антибиотиков), экономичность и высокая специфичность (95–100%). Однако чувствительность метода вариабельна – 50–95%.
Иммуносерологическая диагностика основана на выявлении повышенных титров антистрептолизина, анти-ДНК-азы В, антистрептокиназы и других противострептококковых антител. Данный метод наиболее специфичен для стрептококковой инфекции, однако его чувствительность резко снижается на фоне антибактериальной терапии.
Целесообразность проведения микробиологического исследования в отношении БГСА (и антибактериальной терапии) при остром тонзиллофарингите (ОТФ) оценивается в зависимости от числа симптомов из следующих четырех: налет на миндалинах, болезненность шейных ЛУ, лихорадка, отсутствие кашля (табл. 1).
Дифференциальный диагноз
Различные формы ангин имеют сходную симптоматику, а также могут сопровождаться характерными для специфических инфекционных процессов клиническими проявлениями.
Дифференциальная диагностика специфических и неспецифических ангин проводится при фарингоскопии на основании преобладания тех или иных изменений в миндалинах (табл. 2).
Классическими, но не всегда присутствующими симптомами ангины, вызванной БГСА, являются острое начало, интоксикация (гипертермия, озноб), выраженная боль в горле, разлитая яркая гиперемия миндалин, налеты и гнойный экссудат в лакунах, шейный лимфаденит; у детей – тошнота, рвота, боли в животе.
Катаральная ангина характеризуется отеком и яркой гиперемией миндалин. Общие симптомы выражены умеренно, интоксикация незначительна.
При лакунарной ангине на фоне отечной и диффузно гиперемированной слизистой оболочки видны белесые налеты, которые не выходят за пределы миндалин, легко и атравматично удаляются. В лакунах скапливается фибринозно-гнойный экссудат. Лихорадка, симптомы интоксикации могут быть значительно выраженными.
При первичном сифилисе в случае орального инфицирования на одной из небных миндалин может образоваться язва (твердый шанкр). При вторичном сифилисе спустя 8–10 нед. после инфицирования на небных миндалинах, дужках и небе появляются нечеткие белесые или розовые высыпания, которые позднее превращаются в малиновые папулы (определяются также характерные изменения со стороны кожи и ЛУ).
Для инфекционного мононуклеоза, вызываемого вирусом Эпштейна–Барр, характерны выраженное недомогание, лихорадка (38–39˚С), боль в горле, гепатоспленомегалия, увеличение поверхностных и глубоких ЛУ шеи, позднее появляется реакция и других групп ЛУ. В анализах крови первоначальная лейкопения сменяется высоким лейкоцитозом (до 20–30х109/л), в лейкоцитарной формуле 80–90% составляют мононуклеары и атипичные лимфоциты. Системные проявления сочетаются с изменениями миндалин по типу катаральной, фолликулярной или язвенной ангины. Миндалины обычно увеличены, отечны, покрыты налетом фибрина, в случае присоединения бактериальной инфекции могут преобладать язвенно-некротические изменения.
Ангина при агранулоцитозе чаще развивается у пожилых лиц, обычно в результате токсического воздействия (например, лекарственного препарата). Преобладают некротические изменения в миндалинах с распространением на окружающие ткани, пораженная поверхность может быть покрыта темно-серым или черным экссудатом. Реакция шейных ЛУ обычно отсутствует.
При остром лейкозе отмечаются геморрагические изъязвления миндалин, спленомегалия.
Язвенно-пленчатая ангина Симановского–Венсана вызывается симбиозом спирохеты и веретеновидной бактерии, которые в норме постоянно присутствуют в полости рта. При этой форме ангины имеются выраженные некротические изменения. При фарингоскопии на одной из небных миндалин четко видна глубокая язва с подрытыми краями, покрытая налетом или сероватым экссудатом. Возможно поражение слизистой оболочки полости рта. Лихорадка, признаки интоксикации, реакция шейных ЛУ, как правило, отсутствуют.
Кандидамикоз также практически не сопровождается общими симптомами. На миндалинах образуются тонкие белые налеты, которые могут сливаться и распространяться на мягкое небо и заднюю стенку глотки. Гиперемия, отек, шейный лимфаденит не характерны.
Существуют и другие виды фарингита и тонзиллита, связанные с конкретными возбудителями: Yersinia enterocolitica – при иерсиниозном и гонококк – при гонорейном фарингите, а также Leptotrix buccalis – при лептотрихозе глотки.
Некоторые формы воспалительных заболеваний глотки выделяют по вовлечению в процесс различных отделов лимфоидного кольца.
Острый эпиглоттит (гортанная ангина) – воспаление лимфатической ткани надгортанника. Возбудителем чаще бывает H. influenzae типа В, реже – S. pneumoniae, S. aureus и другие бактерии. Заболевание проявляется высокой температурой, сильными болями в горле, иногда затрудненным дыханием. При осмотре гортанным зеркалом или эндоскопом виден резко увеличенный отечный надгортанник, под слизистой оболочкой нередко определяются очаги абсцедирования. В тяжелых случаях резко увеличенный надгортанник занимает весь просвет гортаноглотки и приводит к развитию стеноза гортани, который может потребовать трахеостомии.
Язычная ангина (ангина язычной миндалины) сопровождается отеком, гиперемией или гнойной экссудацией в области корня языка. Характерны резкая боль при глотании, при высовывании языка и надавливании на проекцию подъязычной кости, выраженные явления общей интоксикации.
Ангина боковых (тубофарингеальных) валиков глотки чаще развивается у лиц, перенесших ранее тонзиллэктомию. В этом случае отмечается компенсаторная гиперплазия тубофарингеальных валиков, которые объединяют в себе трубные миндалины и скопления лимфоидной ткани в боковых стенках глотки. При фарингоскопии врач обычно видит лишь среднюю часть этих валиков, расположенную за задними небными дужками. В случае воспаления они ярко гиперемированы, отечны, с мелкими абсцессами, просвечивающими через слизистую оболочку. Клиническая картина мало чем отличается от обычной ангины, за исключением характерной иррадиации болей в уши.
Аденоидит (воспаление глоточной миндалины) обычно встречается у детей, проявляясь затруднением носового дыхания, стеканием слизисто-гнойного отделяемого по задней стенке глотки, шейным лимфаденитом. Задняя риноскопия или, лучше, эндоскопия носоглотки позволяет установить правильный диагноз.
Лечение
Пациентов с ангиной, сопровождающейся выраженными явлениями интоксикации, госпитализируют в инфекционный стационар, с незначительными системными проявлениями – лечат на дому. Показаны постельный режим на первые 3–4 дня болезни, диета с преобладанием молочных и растительных, богатых витаминами продуктов, а также обильное питье.
Системная антибактериальная терапия (АБТ) прежде всего ориентируется на эрадикацию основного возбудителя ангины – БГСА.
АБТ при тонзиллофарингите преследует цели:
• снижение риска ревматической лихорадки;
• профилактика гнойных осложнений;
• профилактика генерализации инфекции;
• снижение выраженности симптомов болезни и их длительности.
Основные принципы назначения системной АБТ:
• оптимальный курс лечения – 10 дней;
• раннее назначение снижает длительность и тяжесть течения болезни;
• профилактическое лечение членов семьи пациента не оправданно;
• АБТ с первого дня заболевания базируется на наличии критериев, наиболее характерных для ангины, вызванной БГСА (табл. 1).
У пациентов с болями в горле, насморком, кашлем, гиперемией глотки и отсутствием лихорадки, как правило, имеет место вирусная инфекция, при которой нет необходимости в назначении системной АБТ. Больным с экссудативным тонзиллитом, лихорадкой, шейным лимфаденитом и отсутствием кашля показано эмпирическое лечение ввиду высокой вероятности стрептококкового фарингита (табл. 3).
В промежуточных клинических вариантах АБТ назначается только при положительных результатах культурального исследования, альтернативой которому служит экспресс-анализ мазков на стрептококковый антиген.
Поскольку АБТ при ангине назначается эмпирически, то используются препараты, активные прежде всего в отношении БГСА (табл. 3). Препаратом выбора при остром бактериальном тонзиллофарингите могут являться незащищенные пенициллины, такие как феноксиметилпенициллин или амоксициллин, минимальные концентрации которых обладают высокой бактерицидной активностью в отношении БГСА. К их достоинствам относятся также узкий и целенаправленный спектр действия, хорошая переносимость, минимальное воздействие на нормальную микрофлору желудочно-кишечного тракта и низкая цена. В то же время при рецидивирующем тонзиллофарингите эффективность незащищенных пенициллинов не всегда может быть адекватна, что связано с персистенцией на слизистой верхних дыхательных путей золотистого стафилококка и гемофильной палочки, продуцирующих бета-лактамазы, разрушающие пенициллины. Поэтому лечение рецидивирующего тонзиллофарингита следует начинать с амоксициллина/клавуланата (Флемоклав Солютаб) в дозировке не менее 625 мг 3 р./сут или 875 мг 2 р./сут. Альтернативой могут служить пероральные цефалоспорины III поколения, например цефиксим (Супракс Солютаб), которые устойчивы к действию бета-лактамаз и обладают выраженной антигемофильной активностью. Также в качестве альтернативы в случае непереносимости пенициллинов могут назначаться макролиды (джозамицин), которые дают такой же процент эрадикации возбудителя.
В случае клинической неэффективности первого курса эмпирической АБТ необходимо микробиологическое исследование мазков из зева и определение чувствительности выявленного возбудителя. При выраженной клинической симптоматике и интоксикации показано парентеральное введение антибиотиков. Нецелесообразны какие-либо смазывания миндалин – за исключением ангины Симановского–Венсана, когда показана контактная обработка поверхности миндалин растворами антисептиков. При выраженной интоксикации, болевом синдроме и лихорадке назначаются жаропонижающие, анальгетики, проводится инфузионная терапия. Важно динамическое наблюдение отоларинголога для своевременной диагностики возможного паратонзиллита.
Рекомендуется избегать назначения антибиотиков при банальном и неосложненном ОФ, при котором достаточно симптоматического лечения, включающего щадящую диету, горячие ножные ванны, согревающие компрессы на переднюю поверхность шеи, молоко с медом, паровые ингаляции и полоскание горла. Курение следует прекратить. Назначают местные антисептики и анестетики, при гипертермии – жаропонижающие. Аналогичное лечение проводится при катаральной ангине. Назначение АБТ целесообразно только в случае присоединения бактериальной инфекции или при сочетании ОФ с экссудативной формой ангины (фолликулярной, лакунарной). В этих случаях АБТ назначают в соответствии с изложенными выше рекомендациями.
Системная АБТ при ОФ должна быть дополнена местным назначением антимикробных препаратов. Препаратом выбора в данном случае является фузафунгин, обладающий широким антибактериальным спектром и оказывающий местный противовоспалительный эффект. Особенно оправданно применение фузафунгина при ОФ для профилактики развития экссудативного тонзиллита. Альтернативой могут быть такие местные антисептики, как амбазон, бензидамин, гексэтидин, грамицидин.
Особого внимания требует терапия при эпиглоттите. Для предотвращения стеноза гортани требуется срочная госпитализация и парентеральное назначение антибиотиков. При наличии явного абсцедирования надгортанника, что подтверждается при непрямой ларингоскопии, производят вскрытие абсцесса.
При острых специфических тонзиллофарингитах, а также при инфекционных заболеваниях лечение проводится в рамках терапии основного заболевания.
Из нефармакологических методов проводят физиотерапевтические процедуры, при выраженном шейном лимфадените целесообразно ношение сухой ватно-марлевой повязки или согревающие компрессы на область шеи.
При своевременном и адекватном лечении ОСТ проходит в течение 7–10 дней. Критериями эффективности лечения служат улучшение общего состояния, снижение температуры тела, постепенное исчезновение дискомфорта и болевых ощущений; объективно – стихание воспаления слизистой миндалин и глотки, очищение лакун от экссудата, уменьшение воспалительной реакции со стороны регионарных ЛУ.
Отсутствие положительной динамики в течение 2–3 сут терапии может свидетельствовать о неадекватности выбранного антибиотика и требует его замены на препарат более широкого спектра действия или на защищенный пенициллин (амоксициллин/клавуланат – Флемоклав Солютаб). Отсутствие эффекта может быть связано также с ошибками диагностики формы ОТФ и в силу этого неверным лечением (например, ангина при инфекционном мононуклеозе). Последнее диктует необходимость динамической курации пациента с ангиной терапевтом и отоларингологом, а при отсутствии эффекта от лечения – обязательной консультации инфекциониста.
При неадекватном лечении ОСТ возможно развитие осложнений: паратонзиллита, паратонзиллярного абсцесса, медиастинита, требующих срочной консультации отоларинголога или госпитализации в ЛОР-стационар.
Прогноз при ОТФ зависит не только от адекватности и своевременности терапии, но и от состояния защитных сил организма, условий труда и быта пациента, а также от проведения профилактики рецидива. Последнее имеет особое значение при обострении хронического тонзиллита. В большинстве случаев своевременно и правильно проведенное лечение (прежде всего антибактериальное) приводит к выздоровлению, после которого обязателен осмотр реконвалесцента отоларингологом для решения вопроса о необходимости диспансерного наблюдения.
Воспаление слизистой оболочки глотки, нередко также миндалин (тонзиллит), вызванное инфекцией или раздражением.
1. Этиологический фактор: в зависимости от возраста — у взрослых чаще всего вирусы (90–95 %; ОРВИ →разд. 18.1.2), реже бактерии (5–10 %). В большинстве случаев у детей встречается бактериальное воспаление, вызванное Streptococcus pyogenes (β-гемолитический стрептококк группы А — БГСА), у взрослых часто также Eusobacterium necrophorum ; реже стрептококки группы С и G.
2. Резервуар и пути заражения: резервуаром и источником инфекции БГСА (и большинства других этиологических факторов) является больной человек (редко бессимптомный носитель), заражение происходит воздушно-капельным путем или при непосредственном контакте (в том числе с выделениями верхних дыхательных путей). Часто встречается бессимптомное носительство БГСА.
3. Эпидемиология: наибольшая заболеваемость поздней осенью, зимой и ранней весной. Факторы риска (в зависимости от этиологии):
1) контакт с больным инфекционным фарингитом или с бессимптомным носителем (в том числе, родители детей школьного возраста или лица, контактирующие с такими детьми) — БГСА;
2) возраст — 5–15 лет — БГСА, дети и молодежь — инфекционный мононуклеоз (вирус Эпштейна-Барр); взрослые — F. necrophorum ;
3) оральный секс — N. gonorrhoeae ;
4) ослабленный иммунитет.
4. Инкубационный и заразный период:
1) вирусное воспаление — инкубационный период 1–6 дней; заразный период 1–2 дня перед возникновением симптомов до 3 недель после (в зависимости от этиологии). Заражение возникает у ≈2/3 лиц, находящихся в бытовом контакте с больным.
2) стрептококковое воспаление (БГСА) — инкубационный период от 12 ч до 4 дней; заразный период — 24 ч от момента начала эффективной антибиотикотерапии или ≈7 дней после исчезновения симптомов, если антибиотик не был использован. Риск передачи инфекции домочадцам ≈25 %.
3) воспаление, вызванное F. necrophorum — инкубационный период неизвестен.
В зависимости от этиологического фактора. наверх
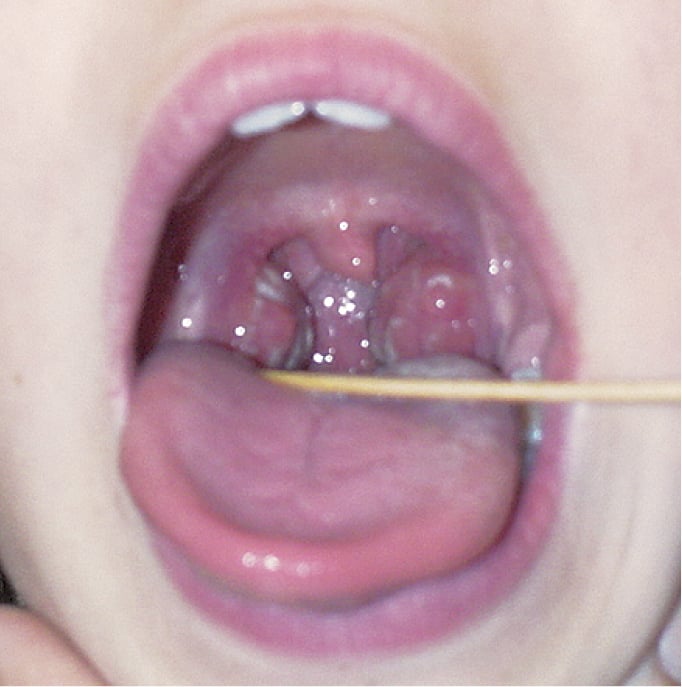
Рисунок 3.3-1. Стрептококковая ангина
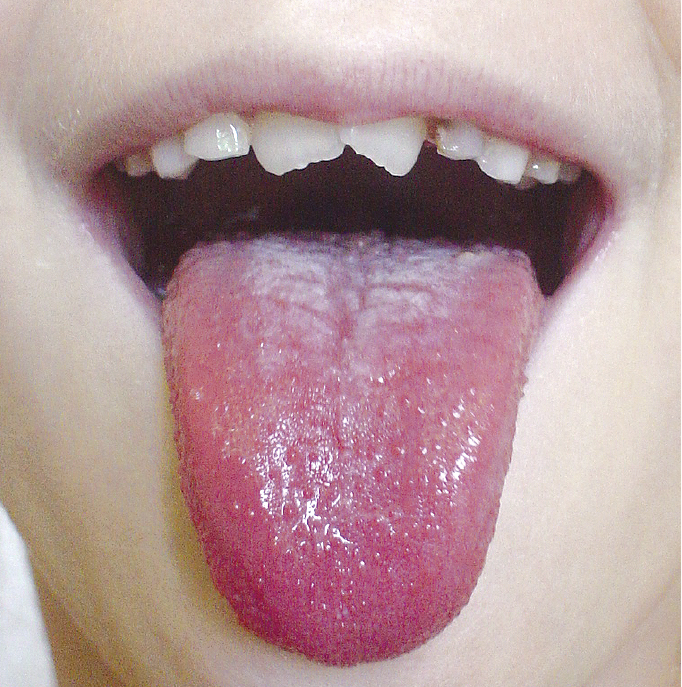
Рисунок 3.3-2. Малиновый язык
2. Воспаления, вызванные другими бактериями:
1) Arcanobacterium haemolyticum — у подростков и в молодом возрасте, следует учитывать при неэффективности ß-лактамных антибиотиков; симптомы схожи с таковыми при инфицировании БГСА. Часто имеет место скарлатиноподобная экзантема, после которой отсутствует шелушение эпидермиса.
2) F. necrophorum — чаще всего острый фарингит, часто длительный и рецидивирующий; симптомы, сходные с таковыми при инфекции БГСА. Особым видом является так наз. ангина Симановского-Плаута-Винсана (сопутствующее инфицирование спирохетами) — обычно односторонние налеты на верхнем полюсе миндалины, под налетами расположена язва; интенсивная односторонняя боль в горле.
3. Вирусное воспаление: боль в горле (обычно не очень сильная), головная боль, мышечные и суставные боли; субфебрильная лихорадка или нормальная температура тела, фарингит, конъюнктивит (аденовирус), ринит, кашель, охриплость; иногда отмечается выраженное изъязвление слизистой оболочки полости рта (энтеровирусы, ВПГ-1) или диарея; генерализованная лимфаденопатия и спленомегалия могут указывать на инфекционный мононуклеоз →разд. 18.1.9. При воспалении, вызванном ВПГ-1, — болезненное увеличение лимфатических узлов переднего треугольника шеи.
4. Естественное течение: большинство фарингитов (в том числе бактериальных) проходит самостоятельно — вирусное воспаление в течение 3–7 дней, вызванное БГСА в течение 3–4 дней (даже без антибиотика). При отсутствии лечения, инфекция БГСА имеет несколько более высокий риск гнойных осложнений и (очень редко у взрослых) ревматической лихорадки.
Дополнительные методы исследования наверх
1. Экспресс-тесты на наличие антигенов БГСА: материал — мазок из зева (→ниже); умеренная чувствительность, высокая специфичность, положительный результат подтверждает инфекцию, отрицательный — исключает инфекцию у взрослого пациента (у ребенка требует подтверждения посевом мазка из зева). наверх
2. Посев мазка из зева и миндалин: при подозрении на заражение БГСА (если нет возможности выполнить экспресс-тест) или при другой бактериальной инфекции ( N. gonorrhoeae, C. diphtheriae [дифтерия]). При помощи стандартного мазка невозможно выявить F. necrophorum и A. haemolyticum . Мазок берут с обеих миндалин и задней стенки глотки (не дотрагиваясь языка и щек — слюна содержит факторы, тормозящие рост БГСА) тампоном из готового комплекта с транспортной средой (агарозный гель) или обычным смоченным 0,9 % NaCl тампоном; после забора поместить его в стерильную пробирку с пробкой. Материал хранить при комнатной температуре и как можно быстрее доставить в микробиологическую лабораторию (без транспортной среды в течение 4 часов).
Выставить точный диагноз или исключить заражение БГСА на основании клинической картины невозможно. Клинические и эпидемиологические критерии полезны в выявлении пациентов, у которых вероятность наличия БГСА велика (показано сделать посев мазка из зева или экспресс-тест на наличие антигенов БГСА) или мала (нет необходимости в бактериологических исследованиях). Основное значение имеет принятие решения о необходимости лечения антибиотиком (заражение БГСА):
1) на основании клинических и эпидемиологических критериев (шкала Центора) оцените вероятность заражения БГСА и примените соответствующие меры →табл. 3.3-1. Если бактериологические исследования не доступны, а симптомы ярко выражены → назначьте антибиотик, активный в отношении БГСА. Ангина при скарлатине в 100 % обусловлена БГСА.
2) результат экспресс-теста на антигены:
а) отрицательный → примените симптоматическое лечение;
б) положительный → примените антибиотик, активный в отношении БГСА.
3) если назначен посев мазка из зева, а симптомы ангины ярко выражены → рассмотрите вопрос о назначении антибиотика до получения результата. Следует прекратить антибиотикотерапию, если результат посева отрицательный. Не следует определять чувствительности БГСА к антибиотикам (чувствительны к пенициллинам), если нет необходимости использовать макролиды (часто устойчивость).
Острая ревматическая лихорадка и А-стрептококковый тонзиллит: современное состояние проблемы, вопросы антибиотикотерапии: tabfour
Острая ревматическая лихорадка и А-стрептококковый тонзиллит: современное состояние проблемы, вопросы антибиотикотерапии: tabthree
Институт ревматологии РАМН, Москва, Смоленская государственная медицинская академия, Смоленский областной центр Госсанэпиднадзора, РГМУ им. Н.И. Пирогова, Москва, ММА им. И.М. Сеченова
Причиной вирусного острого фарингита и, в меньшей степени, тонзиллита могут быть аденовирусы , риновирусы , коронавирус, вирусы гриппа и парагриппа , вирус Эпштейн-Барра , вирус Коксаки А и другие.
Дифференциальная диагностика острых стрептококковых тонзиллитов, основанная только на клинических признаках, нередко представляет собой достаточно трудную задачу даже для опытных врачей. Однако необходимо отметить, что наличие респираторных симптомов (кашель, ринит, охриплость голоса и др.), а также сопутствующие конъюнктивит, стоматит или диарея указывают на вирусную этиологию острого тонзиллита. В отличие от скарлатины , для острого стрептококкового тонзиллита не характерны какие-либо виды высыпаний на коже и слизистых. При локализованной дифтерии ротоглотки налет с миндалин снимается с трудом, не растирается на предметном стекле, не растворяется в воде, а медленно оседает на дно сосуда; после удаления налета отмечается кровоточивость подлежащих тканей. Ангиозная форма инфекционного мононуклеоза , как правило, начинается с распространенного поражения лимфатических узлов (шейных, затылочных, подмышечных, абдоминальных, паховых), симптоматика тонзиллита развивается на 3-5-й день болезни, при исследовании периферической крови выявляется лейкоцитоз с преобладанием мононуклеаров (до 60-80%). Ангина Симановского-Плаута-Венсана характеризуется слабо выраженными признаками общей интоксикации и явлениями одностороннего язвенно-некротического тонзиллита, при этом возможно распространение некротического процесса на мягкое и твердое небо, десны, заднюю стенку глотки и гортань.
Однако особую опасность представляют осложнения стрептококкового тонзиллита, которые делятся на:
ранние (гнойные) осложнения, развивающиеся на 4-6-й день от начала заболевания - отит, синусит, паратонзиллярный абсцесс , шейный лимфаденит ;
поздние (негнойные) осложнения, развивающиеся:
а) в стадии реконвалесценции (8-10-й день от начала заболевания) - постстрептококковый гломерулонефрит , токсический шок;
б) через 2-3 недели после купирования симптомов тонзиллита - ревматическая лихорадка .
Риск развития ревматической лихорадки существенно нарастает при контакте с ревматогенными штаммами БГСА, а также при наличии данного заболевания (в т.ч. ревматических пороков сердца ) в анамнезе у пациента и/или членов его семьи.
Следует отметить, что немотивированная задержка восстановления трудоспособности, слабость, нестойкий субфебрилитет, артралгии, сердцебиения, нерезко ускоренная СОЭ, сохраняющиеся после перенесенного тонзиллита, в сочетании с повышением титров противострептококковых антител (антистрептолизин-О, антистрептокиназа, антистрептогиалуронидаза, анти-ДНКаза В) могут свидетельствовать о дебюте острой ревматической лихорадки.
Показано, что в 1/3 случаев ревматическая лихорадка является следствием стрептококкового тонзиллита, протекающего со стертой клинической симптоматикой (удовлетворительное общее состояние, температура тела нормальная или субфебрильная, небольшое чувство першения в глотке, исчезающее через 1-2 дня), когда большинство больных не обращаются за медицинской помощью, а проводят лечение самостоятельно без применения соответствующих антибиотиков [2].
Диагностика острого стрептококкового тонзиллита включает микробиологическое исследование мазка с поверхности миндалин и/или задней стенки глотки. Результаты исследования во многом зависят от качества клинического материала. При правильной технике забора образца чувствительность метода достигает 90%, специфичность - 95-99% [3].
За рубежом широкое распространение получили методы экспресс-диагностики стрептококкового антигена в мазках с поверхности миндалин и/или задней стенки глотки [4]. Современные тестовые системы позволяют получать результат через 15-20 мин с высокой специфичностью (95-100%), но меньшей, чем при культуральном исследовании, чувствительностью (60-95%). Экспресс-методы дополняют, но не заменяют культуральный метод, так как отрицательный результат экспресс-диагностики не исключает стрептококковую этиологию заболевания. Кроме того, только при выделении возбудителя можно определить его чувствительность к антибиотикам.
Антибактериальная терапия может быть начата до получения результатов бактериологического исследования при наличии эпидемиологических и клинических данных, указывающих на стрептококковую этиологию острого тонзиллита.
Чувствительность клинических штаммов БГСА, выделенных в Смоленске (1997), приведена в табл. 1.
Что подразумевают под острым тонзиллитом? Почему при БГСА-тонзиллите необходима антибактериальная терапия? Какие антибактериальные средства выбрать? Острый тонзиллит (ангина) 1 — заболевание, которое характеризуется острым воспалением одного ил

Острый тонзиллит (ангина) 1 — заболевание, которое характеризуется острым воспалением одного или нескольких лимфоидных образований глоточного кольца (чаще небных миндалин) и принадлежит к числу широко распространенных инфекций верхних дыхательных путей.
Наиболее значимым бактериальным возбудителем острого тонзиллита является β-гемолитический стрептококк группы А (Streptococcus pyogenes, БГСА). Реже острый тонзиллит вызывают вирусы, стрептококки групп C и G, Arcanobacterium haemolyticum, Neisseria gonorrhoeae, Corynebacterium diphtheria (дифтерия), анаэробы и спирохеты (ангина Симановского — Плаута — Венсана), крайне редко — микоплазмы и хламидии.
БГСА передается воздушно-капельным путем. Источниками инфекции являются больные и реже бессимптомные носители. Вероятность заражения увеличивается при высокой степени обсемененности и тесном контакте с больным. Вспышки острого БГСА-тонзиллита чаще всего встречаются в организованных коллективах (в детских дошкольных учреждениях, школах, воинских частях и т. д.). Поражаются преимущественно дети в возрасте 5-15 лет, а также лица молодого трудоспособного возраста. Наибольшая заболеваемость отмечается в зимне-весенний период.
Высокая частота заболевания, контагиозность инфекции, большие трудопотери, влекущие за собой экономический ущерб, возможность развития серьезных осложнений — все это свидетельствует о том, что проблема БГСА-тонзиллита по-прежнему стоит достаточно остро как в научном, так и в практическом аспекте.
Клиническая картина. Инкубационный период при остром БГСА- тонзиллите составляет от нескольких часов до 2-4 дней. Для этого заболевания характерны острое начало с повышением температуры до 37,5–39°С, познабливание или озноб, головная боль, общее недомогание, боль в горле, усиливающаяся при глотании; нередки артралгии и миалгии. У детей могут быть тошнота, рвота, боли в животе. Развернутая клиническая картина наблюдается, как правило, на вторые сутки с момента начала заболевания, когда общие симптомы достигают максимальной выраженности. При осмотре выявляется покраснение небных дужек, язычка, задней стенки глотки. Миндалины гиперемированы, отечны, часто с гнойным налетом желтовато-белого цвета. Налет рыхлый, пористый, легко удаляется шпателем с поверхности миндалин без кровоточащего дефекта. У всех больных отмечаются уплотнение, увеличение и болезненность при пальпации шейных лимфатических узлов на уровне угла нижней челюсти (регионарный лимфаденит). В анализах крови — повышенный лейкоцитоз (9-12 10 9 /л), сдвиг лейкоцитарной формулы влево, ускорение СОЭ (иногда до 40-50 мм/ч), появление С-реактивного белка. Длительность периода разгара (без лечения) составляет примерно 5-7 дней. В дальнейшем при отсутствии осложнений основные клинические проявления болезни (лихорадка, симптомы интоксикации, воспалительные изменения в миндалинах) быстро исчезают, нормализуется картина периферической крови. Симптомы регионарного лимфаденита могут сохраняться до 10-12 дней.
Диагноз БГСА-тонзиллита подтверждается микробиологическим исследованием мазка с поверхности миндалин и/или задней стенки глотки. При соблюдении правил техники забора образца чувствительность метода достигает 90 %, а специфичность — 95-99 %. Популярные за рубежом методы экспресс-диагностики А-стрептококкового антигена в мазках из зева дают возможность получить ответ через 15-20 мин. В то же время следует подчеркнуть, что культуральный метод не позволяет дифференцировать активную инфекцию от БГСА-носительства, а современные экспресс-тесты, несмотря на их высокую специфичность (95-100%), характеризуются сравнительно низкой чувствительностью (60-80%), то есть отрицательный результат быстрой диагностики не исключает стрептококковой этиологии заболевания.
Дифференциальная диагностика острого БГСА-тонзиллита, основанная только на клинических признаках, нередко представляет собой достаточно трудную задачу даже для опытных врачей. Однако необходимо отметить, что наличие респираторных симптомов (кашля, ринита, охриплости голоса и др.), а также сопутствующие конъюнктивит, стоматит или диарея указывают на вирусную этиологию острого тонзиллита. В отличие от скарлатины для острого БГСА-тонзиллита не характерны какие-либо виды высыпаний на коже и слизистых. При локализованной дифтерии ротоглотки налет с миндалин снимается с трудом, не растирается на предметном стекле, не растворяется в воде, а медленно оседает на дно сосуда; после удаления налета отмечается кровоточивость подлежащих тканей. Ангинозная форма инфекционного мононуклеоза, как правило, начинается с распространенного поражения лимфатических узлов (шейных, затылочных, подмышечных, абдоминальных, паховых), симптоматика тонзиллита развивается на 3-5-й день болезни, при исследовании периферической крови выявляется лейкоцитоз с преобладанием мононуклеаров (до 60-80%). Ангина Симановского — Плаута — Венсана характеризуется слабо выраженными признаками общей интоксикации и явлениями одностороннего язвенно-некротического тонзиллита, при этом возможно распространение некротического процесса на мягкое и твердое небо, десны, заднюю стенку глотки и гортань.
Поскольку БГСА-тонзиллит по своей сути — самокупирующееся заболевание и может заканчиваться полным выздоровлением (даже при отсутствии лечения) без каких-либо осложнений, у некоторых врачей по-прежнему существуют сомнения в отношении тщательности курации таких больных. Совершенно необоснованно отдается предпочтение местному лечению (полосканиям, ингаляциям и др.) в ущерб системной антибиотикотерапии. Подобный подход ни в коей мере не оправдывает себя и может привести к весьма печальным для больного последствиям.
Лечение. Несмотря на то что БГСА по-прежнему сохраняет практически полную чувствительность к β-лактамным антибиотикам, в последние годы отмечаются определенные проблемы в терапии тонзиллитов, вызванных этим микроорганизмом. По данным разных авторов, частота неудач пенициллинотерапии БГСА-тонзиллитов составляет 25-30%, а в некоторых случаях — даже 38%. Одной из возможных причин этого может быть гидролиз пенициллина специфическими ферментами — β-лактамазами, которые продуцируются микроорганизмами — копатогенами (золотистым стафилококком, гемофильной палочкой и др.), присутствующими в глубоких тканях миндалин, особенно при наличии хронических воспалительных процессов в последних.
Как видно из табл. 1, препараты пенициллинового ряда остаются средствами выбора только при лечении острого БГСА-тонзиллита. На сегодняшний день оптимальным препаратом из группы оральных пенициллинов представляется амоксициллин, который по противострептококковой активности аналогичен ампициллину и феноксиметилпенициллину, но существенно превосходит их по своим фармакокинетическим характеристикам, отличаясь большей биодоступностью (95, 40 и 50 % соответственно) и меньшей степенью связывания с сывороточными белками (17, 22 и 80 %). При сомнительной комплаентности (исполнительности) больного, а также в определенных клинико-эпидемиологических ситуациях показано назначение однократной инъекции бензатин-пенициллина.
Феноксиметилпенициллин целесообразно назначать только детям младшего возраста, учитывая наличие лекарственной формы в виде суспензии, а также несколько большую комплаентность, обеспечиваемую благодаря контролю со стороны родителей, чего нельзя сказать о подростках.
Наряду с пенициллинами несомненного внимания заслуживает представитель оральных цефалоспоринов I поколения цефадроксил, высокая эффективность которого в терапии БГСА-тонзиллитов, а также хорошая переносимость подтверждены в ходе многочисленных клинических исследований.
При непереносимости β-лактамных антибиотиков целесообразно назначать макролиды (спирамицин, азитромицин, рокситромицин, кларитромицин, мидекамицин). Наряду с высокой противострептококковой активностью преимуществами этих препаратов являются способность создавать высокую тканевую концентрацию в очаге инфекции, более короткий (в частности, для азитромицина) курс лечения, хорошая переносимость. Применение эритромицина — первого представителя антибиотиков данного класса — в настоящее время существенно сократилось, особенно в терапевтической практике, поскольку он чаще других макролидов вызывает нежелательные эффекты со стороны желудочно-кишечного тракта, обусловленные стимулирующим действием эритромицина на моторику желудка и кишечника.
Следует отметить, что в последние годы из Японии и ряда стран Европы все чаще поступают сообщения о нарастании резистентности БГСА к эритромицину и другим макролидам. На примере Финляндии было показано, что формирование резистентности — процесс управляемый. Широкая разъяснительная кампания среди врачей в этой стране привела к двукратному снижению потребления макролидов и, как следствие, к двукратному уменьшению частоты БГСА-штаммов, устойчивых к упомянутым антибиотикам. В то же время в России резистентность БГСА к макролидам составляет 13-17% (Страчунский Л. С. и др., 1997). И этот факт, несомненно, заслуживает самого серьезного внимания.
Антибиотики-линкозамины (линкомицин, клиндамицин) назначают при БГСА-тонзиллите только при непереносимости как b-лактамов, так и макролидов. Широко применять эти препараты при данной нозологической форме не рекомендуется. Известно, что при частом применении оральных пенициллинов чувствительность к ним со стороны зеленящих стрептококков, локализующихся в ротовой полости, существенно снижается. Поэтому у данной категории пациентов, среди которых немало больных с ревматическими пороками сердца, линкозамины рассматриваются как препараты первого ряда для профилактики инфекционного эндокардита при выполнении различных стоматологических манипуляций.
При наличии хронического рецидивирующего БГСА-тонзиллита вероятность колонизации очага инфекции микроорганизмами, продуцирующими b-лактамазы, достаточно высока. В этом случае целесообразно проведение курса лечения ингибитор-защищенными пенициллинами (амоксициллин/клавуланат) или оральными цефалоспоринами II поколения (цефуроксим — аксетил), а при непереносимости b-лактамных антибиотиков — линкозаминами (табл. 2). Указанные антибиотики рассматриваются также как препараты второго ряда для случаев, когда пенициллинотерапия острого БГСА-тонзиллита оказывается безуспешной (что чаще встречается при использовании феноксиметилпенициллина). Универсальной же схемы, обеспечивающей 100%-ную элиминацию БГСА из носоглотки, в мировой клинической практике не сууществует.
Необходимо отметить, что применение тетрациклинов, сульфаниламидов, ко-тримоксазола и хлорамфеникола при БГСА-инфекции глотки в настоящее время не оправдано по причине высокой частоты резистентности и, следовательно, низких показателей эффективности терапии.
Таким образом, в современных условиях вопросы своевременной и качественной диагностики и рациональной антибиотикотерапии БГСА-тонзиллита сохраняют свою актуальность. Появившиеся в последние годы новые антибактериальные средства существенно расширили возможности антимикробной терапии БГСА-тонзиллита, но полностью данную проблему не решили. В связи с этим многие исследователи возлагают большие надежды на создание вакцины, содержащей эпитопы М-протеинов ревматогенных БГСА- штаммов, не вступающих в перекрестную реакцию с тканевыми антигенами человеческого организма. Такая вакцина, в частности в рамках первичной профилактики ОРЛ, очень необходима в первую очередь лицам с генетическими маркерами, указывающими на предрасположенность к заболеванию.
Назначение антибиотиков при катаральной ангине и неосложненных формах хронического тонзиллита не всегда оправданно, тем более без четкого представления о возбудителе.
На этих стадиях заболевания, еще не отягощенных суперинфекцией, альтернативным лечением может стать гомеопатия. Это регулирующая терапия, воздействующая на процессы саморегуляции с помощью лекарств, подобранных индивидуально с учетом реакции больного. С позиций классической гомеопатии ангина и хронический тонзиллит являются не локальными заболеваниями, а частным проявлениями конституционной слабости и наследственной предрасположенности.
1 В зарубежной литературе широко используются взаимозаменяемые термины "тонзиллофарингит" и "фарингит".
Читайте также:


