Спленомегалия селезенки при сибирской язве
Увеличение объема лимфатических узлов и селезенки – закономерный признак инфекционных болезней.
А) Лимфатические узлы быстро реагируют на изменения белкового и клеточного состава, а также на попадание в лимфу из тканевой жидкости различных токсинов, продуктов клеточного распада и инфекционных возбудителей. При генерализованных и септических инфекциях характерными изменениями в них являются серозный или серозно–геморрагический отек, воспалительные и гиперпластические процессы.
Наиболее сильное увеличение лимфатических узлов наблюдают в зоне первичного комплекса, а также в узлах, регионарных локализации основных патологических процессов.
При кишечных инфекциях, например при паратуберкулезном энтерите крупного рогатого скота, сильнее реагируют брыжеечные и портальные, а при респираторных (туберкулез легких и др.) – преимущественно подчелюстные, заглоточные и бронхопульмональные узлы.
Наряду с изменениями лимфатических узлов для многих септических инфекций характерны гиперпластические реакции всей лимфоидной ткани, особенно в миндалинах, пейеровых бляшках и солитарных фолликулах кишечника.
Б) Селезенка наиболее сильно реагирует при острых септических инфекциях (сибирская язва, кокковый сепсис и др.). В основе изменений селезенки лежат: депонирование в ней крови (переполнение синусов красной пульпы кровью); пролиферативно–клеточные реакции, потеря тонуса трабекулярного аппарата и аутолитические процессы.
При раздражении вагуса или симпатических нервов изменяется тонус гладкой мышечной ткани селезенки, снижается тонус трабекул, что приводит к депонированию ее кровью.
При ряде инфекционных болезней наблюдают "септическую" селезенку или спленомегалию.
а) сильно увеличенная,
б) мягкая и дряблая,
в) пульпа ее размягчена,
г) при сильно выраженном аутолизе с поверхности разреза стекает дегтеобразная масса, обнажая трабекулярный аппарат (сибирская язва).
При подостро и хронически – протекающих инфекционных болезнях характерны:
а) гиперплазия фолликулов,
б) пролиферация ретикулоэндотелиальных клеток красной пульпы,
в) селезенка в той или иной степени увеличена в объеме,
г) плотной консистенции,
д) на разрезе имеет зернистый вид и более светлую окраску (например, при хронической форме инфекционной анемии лошадей).
Слабо или совсем не реагирует селезенка у новорожденных и истощенных животных даже при сепсисе (асептическая селезенка), а так же при молниеносном течении болезни, при токсикоинфекциях (столбняк, бутулизм), при микотических и многих вирусных инфекциях селезенка может оставаться в норме. Так как у них гиперпластические процессы в органах иммунной системы слабо или совсем не выражены и преобладают альтеративные и сосудисто–экссудативные процессы.
2.3. Дистрофические и некротические изменения
Дистрофически–некротические процессы вызываются токсическими продуктами жизнедеятельности патогенных возбудителей, а также непосредственным повреждающим действием их на ткани организма, которые обуславливают общие нарушения обмена веществ и трофические расстройства.
А) При септических заболеваниях, токсикоинфекциях и в сенсибилизированном организме дистрофические процессы особенно отчетливо выражены. На вскрытии их обычно находят в печени, почках, сердечной и скелетной мускулатуре.
Б) При хронических инфекциях часто развиваются амилоидоз и гиалиноз.
В) Некоторые инфекционные болезни протекают с нарушениями пигментации, в связи с повышенным распадом эритроцитов (сепсис, инфекционная анемия лошадей, пироплазмидозы) возникает гемосидероз печени и других органов, желтухи.
Некрозы– особенно закономерны при гиперергическом течении болезни.
прямые, обусловленные непосредственным действием на ткани возбудителя и его токсинов (некробактериоз и др.),
циркуляторные (инфаркты), связанные с сосудистыми расстройствами (рожа, чума свиней и др.),
трофические – при поражении трофических нервов и вегетативных центров нервной системы (лептоспироз, стахиоботриотоксикоз).
Воспалительные процессы Как правило, инфекционные болезни протекают с развитием воспалительных процессов, различных по виду (экссудативные, альтеративные, пролиферативные), течению (острые, подострые, хронические) и реактивности (нормергические, гиперергические, гипорергические).
Воспалительные процессы являются выражением:
первичной реакции организма на воздействие возбудителя (первичный аффект),
тропизма возбудителя (типичные местные воспалительные процессы),
повышенной чувствительности к возбудителю отдельных органов и тканей (гломерулит, эндокардит, эндоартериит и др.),
Поражение кожных покровов,
При ряде инфекционных болезней развиваются изменения кожи в виде эритемы, экзантемы, папулезной сыпи, крустозной экземы и др., которые имеют важное диагностическое значение.
иммунологические сдвиги – возникают в процессе развития любой инфекционной болезни.
Связаны с механизмами клеточного (Т–лимфоциты) и гуморального (антитела) иммунитета, направленные на разрушение и элиминацию возбудителя: циркулирующие в крови антитела образуются в ответ на раздражение в клетках иммунной системы (В–лимфоциты–плазмоциты).
В организме животного происходит пролиферация и трансформация клеток лимфоидной ткани. По мере развития процесса наступает плазматизация органов лимфатической системы. В плазматических клетках появляются гамма–глобулины и антитела, ретикулярные клетки обладают высокой фагоцитарной активностью и могут трансформироваться в макрофаги. В строме органов также находят клеточные пролифераты состоящие из лимфоидныех клеток, гистиоцитов, плазмацитов, эпителиоидных, гигантских клеток. Диффузные клеточные пролифераты, служат морфологическим проявлением иммунных реакций.
В последние годы вследствие изменившихся условий кормления и содержания животных, широкого применения антибиотиков и других препаратов, различных вакцин изменилась иммунологическая реактивность животных, что влияет на клинико–анатомическое проявление инфекционных болезней – патоморфоз – стойкие изменения заболеваемости, смертности, клинического проявления и патоморфологии ряда болезней под влиянием изменившихся факторов среды.
Например, появление атипичной формы чумы свиней, обширные некрозы печени при паратифе поросят.
Правильный диагноз в этих случаях может быть установлен только на основе детального анализа результатов вскрытия, клинических данных, лабораторных исследований с учетом эпизоотической ситуации хозяйства, а также условий содержания, кормления и эксплуатации животных.
1. И.Г. Шарабрин. Внутренние незаразные болезни животных, 1976.
2. В.П. Шишков, Н.А. Налетов Патологическая анатомия с/х животных, 1980.
3. Салимов В.А. Практикум по патологической анатомии с/х животных. – М.: Колос, 2003.
Памятка: Профилактика гриппа и коронавирусной инфекции
Вирусы гриппа и коронавирусной инфекции вызывают у человека респираторные заболевания разной тяжести. Симптомы заболевания аналогичны симптомам обычного (сезонного) гриппа. Тяжесть заболевания зависит от целого ряда факторов, в том числе от общего состояния организма и возраста.
Предрасположены к заболеванию: пожилые люди, маленькие дети, беременные женщины и люди, страдающие хроническими заболеваниями (астмой, диабетом, сердечно-сосудистыми заболеваниями), и с ослабленным иммунитетом.
Памятка по профилактике острых кишечных инфекций

Источник инфекции – больной человек или носитель возбудителей острых кишечных инфекций. Наиболее опасны для окружающих больные легкими, стертыми и бессимптомными формами.
Болеют взрослые и дети, наиболее часто дети – в возрасте от 1 года до 7 лет. На долю детей приходится около 60-65% всех регистрируемых случаев.
Основной механизм передачи – фекально-оральный, реализующийся пищевым, водным и контактно - бытовым путями.
Малярия
Этиология
Плазмодии – паразитические одноклеточные организмы, вызывающие малярию. Микробы проникают в организм человека при кровососании, во время которого они впрыскиваются самкой комара в кровь или лимфу. Плазмодии кратковременно пребывают в крови и проникают в клетки печени, поражая их. Печеночная стадия заболевания длится довольно долго, периодически вызывая рецидивы, обусловленные выходом простейших в кровеносное русло. Они прикрепляются к мембранам эритроцитов, что приводит к переходу печеночной стадии в эритроцитарную.
Патогенез
В развитии плазмодия выделяют 2 фазы: спорогонии в организме комара и шизогонии в организме человека.
- Тканевая шизогония длится 1-2 недели. Она происходит в гепатоцитах и заканчивается выходом микробов в кровеносное русло. Тканевая шизогония соответствует периоду инкубации и протекает без явных клинических признаков.
- Эритроцитарная шизогония развивается после распада красных кровяных телец и проникновения в плазму крови токсинов паразитов. С этой фазой связано появление основных симптомов малярии. Массивный распад эритроцитов может закончиться развитием гемолитической анемии, расстройства микроциркуляции, шока.
Вши (педикулез, вшивость)
Педикулез или вши. Что это такое? Вопреки распространенному общественному мнению, что вши - это удел лиц без определенного места жительства, получить себе на голову маленькое и вредное домашнее животное может абсолютно каждый. Неприятности для человека несут три основных вида вшей: Вошь головная, Вошь платяная и Вошь лобковая.
Виды вшей
Головна вошь поселяется в волосистой части головы, предпочитая затылочные и височные области. Это полупрозрачное насекомое относится к мелким облигатным (постоянно встречающимся) паразитам и отряду пухоедовых. Основное их питание - человеческая кровь. Самка вши живет чуть больше месяца и откладывает по 10 яиц (гниды) в день, прикрепляя их к основанию волоса прочным клейким секретом и располагая их в виде колоска по 4-5 штук. Их ротовой аппарат приспособлен к прокусыванию кожи и высасыванию крови. При укусе паразит выделяет в ранку раздражающее вещество, вызывающее сильный зуд. Укушенный вшами человек испытывает нестерпимое желание расчесывать место укуса, своими руками занося в ранку вторичную инфекцию. Появляется местная воспалительная реакция, покраснение, корочки и уплотнение кожи на месте расчесов. Эта инфекция может распространяться на соседние лимфатические узлы.
Причины, клиника заболевания

Возбудителем малярии является малярийный плазмодий. Он относится к классу простейших. Причинными агентами могут являться 4 вида плазмодиев (хотя их в природе насчитывается более 60 видов):
• Р. Malariae – приводит к малярии с 4-дневным циклом;
• Р.vivax – вызывает малярию с 3-дневным циклом;
• Р. Falciparum – обуславливает тропическую малярию;
• Р. Ovale – вызывает овале-форму трехдневной малярии.
В эндемичных странах часто наблюдается микст-инфекция. Она характеризуется одновременным заражением несколькими видами плазмодиев. При паразитологическом исследовании они выявляются в крови.
Жизненный цикл малярийных плазмодиев включает в себя последовательную смену нескольких стадий. При этом происходит смена хозяев. На стадии шизогонии возбудители находятся в организме человека. Это стадия бесполого развития, её сменяет стадия спорогонии.
Она характеризуется половым развитием и протекает в организме самки комара, который и является разносчиком инфекции. Причинные комары относятся к роду Анофелес.
Проникновение малярийных плазмодиев в организм человека может происходить на разных стадиях разными путями:
- При укусе комаром заражение происходит на спорозонтной стадии. Проникшие плазмодии через 15-45 минут оказываются в печени, где начинается их интенсивное размножение.
- Проникновение плазмодиев эритроцитарного цикла на шизонтной стадии происходит непосредственно в кровь, минуя печень. Этот путь реализуется при введении донорской крови или при использовании нестерильных шприцев, которые могут быть заражены плазмодиями. На этой стадии развития он проникает от матери ребенку внутриутробно (вертикальный путь заражения). В этом заключается опасность малярии для беременных.
Меры и виды профилактики гриппа
Различают 3 типа профилактики:
- специфическая, направленная на борьбу с определенным вирусом с применением вакцин;
- профилактика с использованием медикаментозных противовирусных препаратов;
- неспецифическая, основанная на соблюдении правил общественной и личной гигиены, укреплении иммунитета и повышении стрессоустойчивости организма.
Любой человек, который какую-то часть времени находится в обществе, контактирует с коллегами на работе, одноклассниками в школе, одногруппниками в детском саду, рискует заразиться гриппом. Поэтому самый эффективный способ профилактики – ограничение контактов с больными и со всеми остальными (возможно здоровыми) людьми – практически неосуществим. Поэтому все известные методы профилактики направлены на то, чтобы человек подготовил свой организм к встрече с вирусом.
Опасно! Грипп

ЭНТЕРОВИРУСНАЯ ИНФЕКЦИЯ
Энтеровирусы – названы так, потому что после возникновения инфекции они размножаются первоначально в желудочно-кишечном тракте. Несмотря на это, они обычно не вызывают кишечных симптомов, чаще всего они активно распространяются и вызывают симптомы и заболевания таких органов как: сердце, кожа, легкие, головной и спинной мозг Энтеровирусы встречаются во всем мире, но инфицирование чаще всего происходит в районах с низким уровнем гигиены и высокой перенаселенностью. Вирус чаще всего передается фекально-оральным путем, а также через загрязненную пищу или воду. Попадание в организм некоторых штаммов вируса воздушно-капельным путем может привести к респираторным заболеваниям. Грудное молоко содержит антитела, которые могут защитить новорожденных. Инкубационный период для большинства энтеровирусов составляет от 2 до 14 дней. В районах с умеренным климатом инфекции возникают в основном летом и осенью.
Энтеровирус чаще всего попадает в организм человека через желудочно-кишечный тракт (ЖКТ) или дыхательные пути. Попадая в ЖКТ вирусы останавливаются в местных лимфатических узлах где они начинают первую стадию размножения. Примерно на третий день после инфицирования вирусы попадают в кровоток и начинают циркулировать по организму. На 3-7й день вирусы с кровью могут попасть в системы органов где может начаться вторая стадия размножения и как следствие вызвать различные заболевания. Производство антител к вирусу происходит в течении первых 7-10и дней.
Опасно! Грипп

Туляремия
Туляремия — зооантропонозная инфекция, имеющая природную очаговость. Характеризуется интоксикацией, лихорадкой, поражением лимфатических узлов. Возбудитель заболевания — мелкая бактерия Francisella tularensis. Носители палочки туляремии — зайцы, кролики, водяные крысы, полёвки. В природных очагах периодически возникают эпизоотии. Инфекция передается человеку или непосредственно при контакте с животными (охота), или через заражённые пищевые продукты и воду, реже аспирационным путём (при обработке зерновых и фуражных продуктов, обмолоте хлеба), кровососущими членистоногими (слепень, клещ, комар).
Сыпной тиф
Сыпной тиф — группа инфекционных заболеваний, вызываемых бактериями риккетсиями, общее острое инфекционное заболевание, передающееся от больного человека к здоровому через вшей. Характеризуется специфической сыпью, лихорадкой, поражения нервной и сердечно-сосудистой систем. Различают две формы заболевания: эпидемический сыпной тиф и эндемический сыпной тиф.
В настоящее время высокая заболеваемость сыпным тифом сохранилась лишь в некоторых развивающихся странах. Однако многолетнее сохранение риккетсий у ранее переболевших сыпным тифом и периодическое появление рецидивов в виде болезни Брилля—Цинссера не исключает возможность эпидемических вспышек сыпного тифа. Это возможно при ухудшении социальных условий (повышенная миграция населения, педикулез, ухудшение питания и др.).
Источником инфекции является больной человек, начиная с последних 2—3 дней инкубационного периода и до 7—8-го дня с момента нормализации температуры тела. Сыпной тиф передается через вшей, преимущественно через платяных, реже через головных.
Эпидемический сыпной тиф, известный также как классический, европейский или вшивый сыпной тиф, корабельная или тюремная лихорадка, вызывается риккетсиями Провачека, Rickettsia prowazekii (по имени описавшего их чешского ученого).
Сибирская язва
Сиби́рская я́зва (карбункул злокачественный, антракс) — особо опасная инфекционная болезнь сельскохозяйственных и диких животных всех видов, а также человека. Болезнь протекает молниеносно, сверхостро, остро и подостро (у овец и крупного рогатого скота), остро, подостро и ангинозно (у свиней), преимущественно в карбункулёзной форме — у человека. Встречаются также орофарингеальная и гастроинтестинальная формы [1] . Характеризуется интоксикацией, развитием серозно-геморрагического воспаления кожи, лимфатических узлов и внутренних органов; протекает в кожной или септической форме (также у животных встречаются кишечная и лёгочная формы).
ПОЛИОМИЕЛИТ
В последнее время много говорят о полиомиелите. Болезнь действительно страшная. Высокую смертность и огромный процент инвалидности дает полиомиелит. Природа вируса Полиомиелит имеет и другое название – детский спинной паралич. В группе риска находятся малыши в возрасте от шести месяцев до 6 лет. После того как в организм ребёнка попал полиовирус, у него развивается полиомиелит. Как передаётся это страшное заболевание? Самым простым и распространённым способом – воздушно-капельным путём. Его благополучно разносят разнообразные насекомые, кроме того, оно попадает к человеку через немытые продукты питания или грязные руки.
Малярия

Ежегодно фиксируется 350—500 миллионов случаев заражения людей малярией, из них 1,3—3 миллиона заканчиваются смертью. 85—90 % случаев заражения приходится на районы Африки южнее Сахары, в подавляющем большинстве инфицируются дети в возрасте до 5 лет.


Портативный аппарат для неотложной помощи, интенсивной терапии и спортивной медицины.
Исследования опорно-двигательного аппарата, мониторинг проведения анестезии и др.
Селезенка редко поражается первично, но практически всегда изменяется при гематологических, онкологических, иммунных, сосудистых, инфекционных, системных заболеваниях. Однако обнаружить эти изменения непросто. Ситуацию с выявлением патологии селезенки и возможностью динамического наблюдения радикально изменили ультразвуковые исследования.
Селезенка - уникальный орган даже по своему генезу. Все непарные органы нашего тела закладываются по средней линии. Селезенка - исключение. Она появляется на 4-й неделе внутриутробного развития из мезенхимального выпячивания на левой стороне дорсального мезогастрия из клеток как поверхностной, так и глубокой мезенхимы. На 20-й неделе гестации в селезенке появляются очаги гемопоэза. Селезенка - лимфатический орган, включенный в систему кровообращения. Это единственный лимфатический орган, где существуют теснейшие связи лимфатической ткани, кровеносных сосудов и клеток ретикулоэндотелиальной системы [1]. Кровообращение в селезенке не менее уникально, есть два типа кровотока по селезенке - открытый и закрытый. При закрытом типе циркуляции центральная артерия снабжает кровью белую пульпу, кровь проходит непосредственно через маргинальную зону синусов и дренируется в венозные синусы. При открытом типе циркуляции центральная артерия снабжает кровью красную пульпу и распадается на капилляры, дренирующиеся в паренхиму. Только оттуда кровь попадает в венозные синусы, собирающиеся в трабекулярные вены и впадающие в области ворот в общую вену селезенки. По закрытому контуру проходит 10% поступающей крови, по открытому - 90%. Смешанный тип циркуляции обусловливает фазовость изображения селезенки при компьютерной или магнитно-резонансной сосудистой томографии. Первоначально в раннюю артериальную фазу селезенка предстает негомогенной, позднее, в позднюю артериальную или венозную стадии, - гомогенной.
Функционально и анатомически селезенка полностью формируется только к юношескому возрасту. Так, белая пульпа у детей составляет 30% массы селезенки, у взрослых - 15-20%, после 50 лет - еще меньше. У взрослых селезенка весит около 150 г, у стариков - 100 г. За сутки через селезенку проходит около 300 л крови. Красная пульпа (трабекулярная масса) выполняет функцию депонирования крови, белая пульпа - лимфатический орган.
Развитию ребенка во взрослого и затем инволюции взрослого крепкого человека в старика свойственна физиологическая дискордантность, т. е. разные органы в разные возрастные периоды развиваются или инволюционируют с разной скоростью. При пересчете на массу тела у 10-летнего ребенка лимфоидной ткани в 2 раза (!) больше, чем у 20-летнего крепкого молодого человека [2]. Селезенка - чрезвычайно вариабельный орган. У 0,1% людей селезенка отсутствует (аспления). У большинства таких индивидуумов эта аномалия никак не проявляется. По-видимому, в ряде случаев имеется не истинная аспления, а гетеротопия селезенки. Эхография иногда дает ложноотрицательные заключения при асплении, так как смещенная левая доля печени может быть принята за несуществующую селезенку. Наилучшим методом выявления атопии селезенки является сцинтиграфия с технецием-99m. Истинная аспления может сочетаться с центральным положением печени, трехдолевыми легкими, мальпозицией тонкой кишки.
Возможна полиспления. Наличие дополнительных селезенок может сочетаться с двухдолевыми легкими, трахеоэзофагеальной фистулой, отсутствием или гипоплазией желчного пузыря, атрезией двенадцатиперстной кишки, мальпозицией тонкой кишки, атрезией ануса. Очень редко встречаются сочетания асплении с синдромом Денди - Уокера, расщеплением неба и верхней челюсти, миеломенингоцеле, отсутствием левого надпочечника, гипоспадией. Почти у каждого четвертого имеется дополнительная селезеночная ткань. Чаще всего она обнаруживается в области ворот селезенки, хвоста поджелудочной железы, брыжейки, lig. Colicolienalis, на придатках и в мошонке. Дополнительная селезенка, простирающаяся к почке, симулирует опухоль почки.
Эктопия селезенки может быть как врожденной (наличие дополнительных селезенок или смещение закладки единственной селезенки), так и приобретенной. В последнем случае эктопия может быть при разрыве диафрагмы и смещении селезенки в грудную полость или смещении селезенки в грудную полость при грыже Бохдалека. Описан даже инфаркт селезенки при ее ущемлении в грыжевом отверстии [3].
Селезенка достаточно хорошо фиксирована лиеногастральной и лиеноренальной связками. При отсутствии лиеноренальной связки появляется феномен так называемой подвижной селезенки. Не исключен заворот селезенки (иногда самостоятельно разрешающийся). У детей заворот селезенки чаще всего встречается в возрасте до 1 года, среди взрослых он свойственен женщинам 20-40 лет. Провокаторами могут быть травма, беременность, спленомегалия. Заворот селезенки ведет к нарушению оттока крови, увеличению размеров селезенки, гиперспленизму и ее инфаркту. При допплеровском исследовании кровоток в области ворот селезенки не определяется. Очень редко заворот селезенки приводит к перекруту хвоста поджелудочной железы. Из других аномалий селезенки известна спленогонадная ассоциация. Аномалия только левосторонняя, возникает на 5-6-й неделе внутриутробной жизни. Она обусловлена либо минимальными воспалительными спайками между закладками гонады и селезенки с последующей транслокацией части селезеночной ткани в мошонку, либо тесным контактом закладочных клеток селезенки и половой железы. В большинстве случаев селезенка и яичко в мошонке или селезенка и яичник дискретны и связаны только нежным соединительнотканным жгутиком (дискретный тип спленогонадной ассоциации). При непрерывном типе ассоциации гонада и селезенка связаны селезеночной тканью или фиброзным тяжем с включенными в него дополнительными селезенками. Обычно ортотопно расположенная селезенка не изменена. В редких случаях спленогонадная непрерывная ассоциация сочетается с аномалиями конечностей, челюстей, дополнительными долями легких и печени, атрезией ануса. 50% всех диагностированных случаев спленогонадной ассоциации приходятся на мальчиков до 10 лет. Клинически аномалия проявляется безболезненным увеличением левого яичка без признаков отека мошонки и первоначально трактуется как грыжевое выпячивание. Эхографически обнаруживают дополнительное небольшое (1-2 см в диаметре) образование, расположенное в непосредственной близости от яичка и отличающееся от него по эхотекстуре. Возникают дифференциальнодиагностические сложности при исключении полиорхидии, экстрагонадной опухоли, эпидидимита. Сцинтиграфия с технецием-99m, накапливающимся в селезенке, помогает заподозрить эктопированную селезеночную ткань. Однако окончательный диагноз можно поставить только по результатам операции. Важно, что эхографические находки позволяют избежать орхоэктомии. У девочек аномалия обнаруживается случайно при эхографических исследованиях.
Обилие анатомо-топографических особенностей и сопряженность многих функций в сравнительно небольшом объеме объясняют изменение селезенки в ответ на широкий набор факторов: инфекционных, иммунных, гемодинамических и т. д. Но все они приводят к изменениям размера селезенки и ее плотности.
Спленомегалия типична для: аминоацидурии гипердибазической типа I; амилоидоза; Бадда - Киари синдрома; Байлера болезни; бетта-талассемии гомозиготной; болезней накопления холистеринэстеров и триглицеридов; триметиламинурии; винилхлоридной болезни; Вольмана болезни; синдромов Фелти и болезни Стилла; G1M-ганглиозидоза типа I; болезней Гоше, Нимана - Пика и Леттерер - Зиве; гликогеновой болезни (особенно типа 4); иминодипептидурии; прогрессирующей липодистрофии; альфа-маннизидоза; мевалонацидемии; муколипидоза типов II и III; мукополисахаридоза типов IН, II, VI и VII; нейтропении; POEMS-комплекса; сиалидоза; сфероцитоза; синдрома Симпсона - Голаби - Бемеля; Танжера болезни; Циммермана - Лабанда синдрома; симптомокомплекса Штауффера; инфекционных, ревматических заболеваний, гемолитических состояний и портальной гипертензии.
Ультразвуковые исследования являются первыми, а нередко и завершающими при исключении патологии селезенки.
Капсула селезенки чрезвычайно тонкая, поэтому не визуализируется. Но благодаря капсуле изображение края селезенки предстает очень четким, хотя бывает сложно, особенно у полных пациентов, отграничить латеральный край селезенки от брюшной стенки. От капсулы селезенки в паренхиму отходят тончайшие соединительнотканные прослойки, которые намечают деление на дольки, хотя полностью дольчатого строения нет, поэтому орган очень хрупкий, особенно при спленомегалии, когда соотношение паренхимы и соединительной ткани резко изменяется в пользу первой составляющей. В норме эхографическое изображение селезенки гомогенное. Эхогенность селезенки у новорожденных, детей раннего и младшего возраста ниже, чем у взрослых, что объясняется слабым развитием трабекулярной ткани и полностью повторяет возрастную динамику эхоструктуры лимфатических узлов. Эхогенность ворот селезенки выше, чем ее паренхимы. В самой селезенке при использовании датчиков с частотой излучения 3-5 МГц регистрируется большое количество мелких линейных или точечных сигналов. Использование датчиков высокой частоты (13 МГц) позволило доказать, что эти сигналы являются отражением ультразвука от лимфоидных фолликулов (белой пульпы). Коэффициент корреляции с гистологическими находками оказывается очень высоким (r=0,71; p=0,03) [4]. Построение изображения в различных режимах открывает новые перспективы в возможностях оценки структуры селезенки. Ультразвуковое изображение селезенки в режиме МРТ позволяет лучше визуализировать паренхиму, убрать посторонние сигналы (рис. 1).
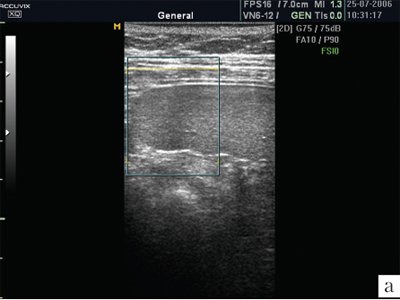
а) Изображение селезенки при ультразвуковом сканировании в обычном режиме. В паренхиме определяется множество дополнительных эхосигналов.

Селезёнка не относится к жизненно важным органам в организме человека, однако её функции трудно переоценить. Располагается этот небольшой непарный орган в левом подреберье, чуть ниже желудка и позади его, в норме не прощупывается. Размеры селезёнки невелики: длина — 12 см, ширина — 7 см, толщина — 4 см. Вес — около 200 грамм.
Функции и строение
Селезёнка участвует в процессе кровотворения на протяжении всего периода внутриутробного развития человека, потом эта функция возлагается на костный мозг.
У взрослого человека функции селезёнки заключаются в следующем:
Участие в формировании иммунитета — отфильтровывание вредоносных бактерий и вирусов, задерживание антигенов крови и создание антител, столь важных для защиты организма от заболеваний.
Удаление из общего кровотока, впитывание в себя и нейтрализация старых клеток эритроцитов.
Накопление запасной крови и насыщение ею организма в экстренных ситуациях. При значительной кровопотере селезёнка выбрасывает в общий поток крови запас тромбоцитов и эритроцитов, таким образом насыщая организм необходимым кислородом.
Ткань, из которой состоит селезёнка, называется пульпой. Красная пульпа занимает собой большую часть органа и представляет из себя сеть из опорных клеток, заполненных эритроцитами и ненужными организму частичками. Белая пульпа — это скопления лейкоцитов. Пограничная часть между красной и белой пульпой — это особые клетки, отвечающие за иммунитет.
Лишившись селезёнки, организм человека в целом не пострадает. Просто функции распределят между собой другие органы. Однако, у людей, у которых по той или иной причине отсутствует селезёнка, отмечаются перебои в иммунной системе. Поэтому так важно вовремя распознать болезни селезёнки, вылечить их, не доводя до полного удаления органа или до получения осложнений в различных системах организма.
Первичные заболевания селезёнки встречаются у человека крайне редко, обычно неполадки с этим органом свидетельствуют о развитии в организме таких заболеваний, как брюшной тиф, сибирская язва, сепсис, вирусный гепатит, лейкоз и т.д.
Одним из серьёзнейших заболеваний является спленомегалия, или увеличение селезёнки. При болезни нарушаются процессы кровотворения, и поражённая селезёнка может раздуться до 3-4 килограмм. Для спленомегалии характерны симптомы:
Отёки, сильная задержка жидкости в тканях
Потеря аппетита, вялость, слабость в мышцах
Долго не заживающие ранки и царапины
Заметное снижение иммунитета
Увеличенная селезёнка давит на соседние органы и мешает их полноценному функционированию, что чревато различными проблемами с желудком, почками, поджелудочной железой. Но наиболее всего опасен при болезни разрыв селезёнки, в случае которого счёт времени на спасение человека от гибели идёт на минуты.
Известно, что факторами риска болезненного увеличения селезёнки является употребление неумеренного количества алкоголя, пристрастие к наркотическим веществам, курение, а также чрезмерные физические и психоэмоциональные нагрузки.
Кроме того, болит селезёнка при болезнях:
Кисты селезёнки. Являются последствием травм или врождённых пороков. При небольших размерах дискомфорта не доставляют и не опасны. При разрастании требуется их удаление.
Абсцессы селезёнки. Выражаются в лихорадке и острой боли в левом подреберье. Поражение селезёнки в данном случае является последствием травмы органа или осложнением при тифе или малярии.
Воспаление селезёнки — спленит. Протекает совместно с воспалением соседних органов. Как отдельное заболевание диагностируется крайне редко, при туберкулёзе, туляремии и пр.
Инфаркт селезёнки. Это закупорка сосудов, доставляющих органу питание. Для большой площади поражения характеры острые боли, пониженное давление и ускоренное сердцебиение.
Также селезёнка поражается при некоторых других заболеваниях.
Лечение больной селезёнки зависит от первопричины такого состояния органа. В случае спленомегалии терапия направлена не на уменьшение размеров селезёнки, а на устранение заболевания, поразившего заодно и селезёнку, например, цирроза печени.
При лейкозе лечение производится с помощью химиотерапии, при абсцессах или воспалении назначают антибиотики для уничтожения инфекций, повлёкших за собой болезненность селезёнки.
В ряде случаев лечение заключается в удалении селезёнки — спленэктомии. Люди, прошедшие эту операцию становятся беззащитными перед некоторыми видами вирусов, и поэтому после спленэктомии назначается проведение вакцины.
Для диагностирования болезни селезёнки применяется ряд методов и все они направлены на выявление первичной причины нарушения.
Самый простой способ — глубокая пальпация. Позволяет обнаружить даже небольшое увеличение органа.
По общему анализу крови также можно обнаружить нарушения в работе селезёнке, исходя из количества и качества тромбоцитов и эритроцитов. Дополнительно может быть назначен биохимический анализ крови.
Для подтверждения диагноза используют УЗИ органов брюшной полости и сканирование печени и селезёнки.
При подозрении на лейкемию или микобактериальную инфекцию проводят также биопсию головного мозга.
Читайте также:


