Скарлатина у детей боли колено
Итак, мы продолжаем разговор о скарлатине, как одном из серьезных инфекционных заболеваний детского возраста, которое может давать серьезные осложнения без должного лечения. Хотя они и бывают редко, но стоит заранее знать, как они распознаются, так как могут представлять серьезную угрозу для жизни или здоровья детей и взрослых.
Развитие осложнений.
Если с момента возникновения скарлатины или после начала ангины, спустя несколько дней вы стали отмечать у ребенка или же у себя подозрительные симптомы, стоит немедленно обратиться к врачу. Медицинская помощь нужна при наличии резкого повышения температуры, которое происходит, не смотря на проводимую терапию, происходит резкое усиление болей в горле, возникает резкая и сильная припухлость в области правой или левой половины горла. Опасно также внезапное возникновение сильных головных болей, боли в районе лба или в области лица, вокруг глаз или под ними, в заушной области, боли в левом или правом ухе. Особенно опасно, если заболевшему ребенку или взрослому вдруг внезапно стало сильно плохо, возникла резкая слабость, происходят потери сознания, либо у заболевшего происходит формирование болей в груди, сильный кашель или появились жалобы на сильное затруднение дыхания. Только врач при детальном осмотре может сказать – это течение скарлатины или формируются уже ее осложнения, требующие неотложного вмешательства. Если предположения подтвердятся, тогда будут проводиться необходимые лечебные мероприятия по устранению возможных осложнений и лечения скарлатины.
Что может быть из осложнений?
Через несколько недель с момента начала заболевания могут возникать разного рода осложнения. К ним относят, например, воспаления сердца или суставов. В редких ситуациях, особенно у детей с скарлатиной, иммунной системой начинают вырабатываться особые антитела, которые могут атаковать не только инфекционный агент, но и собственные клетки и ткани организма. Именно по этим причинам, примерно через пару недель с момента начала скарлатины у детей развивается так называемое состояние острой ревматической лихорадки. При этом происходит также воспаление области суставов и тканей в сердце. На сегодняшний день, за счет широкого распространения антибиотикотерапии в лечении скарлатины осложнения со стороны сердца и суставов дают менее чем 1% детей, заболевших скарлатиной или с имеющейся стрептококковой ангиной. Обычно воспаление в области суставов, связанное с развитием скарлатины не опасно и обычно оно проходит без каких-либо серьезных последствий. Но вот в это же время воспаление тканей сердца может быть очень опасным, что может приводить к выраженным нарушениям в работе клапанов сердца и даже к гибели заболевшего ребенка.
В результате проводимых исследований врачами было установлено, что развитие острой ревматической лихорадки может формироваться не только после начала ангины или переносимой скарлатины, но и при внешне здоровом виде людей, которые при этом заражены бета-гемолитическими стрептококками, но при этом не имеют никаких клинических проявлений заражения. Так, при проведении массовых исследований детей было выяснено, что из всего количества пораженных острой ревматической лихорадкой детей, больше чем у 60% до ее начала не имелось никаких признаков наличия ангины или же перенесенной ими скарлатины, либо были незначительные симптомы ОРВИ, которые лечились симптоматически. Немедленно нужно обращаться с ребенком к врачу, если через несколько дней или недель с момента выявления у него скарлатины, вы отметили у ребенка следующие симптомы:
- красноту, боли и припухлости в области суставов, особенно таких крупных как локтевые или коленные суставы
- сильно выраженную слабость и одышку, проявляющуюся при малейших физических нагрузках (при быстрой ходьбе, при разговоре, при подъеме на лестницу).
- если возникают боли в области сердца или груди
Если данные симптомы будут связаны с наличием острой ревматической лихорадки, врачу необходимо будет назначить ребенку комбинированное лечение с антибиотиками и противовспалительными препаратами.
Важно также помнить о том, что сама скарлатина, а также проявления ревматической лихорадки могут повторяться снова, и при каждом новом эпизоде могут возникать все более серьезные и тяжелые нарушения работы сердца и поражения в суставах. У детей, которые однажды уже переносили ревматические лихорадки, риск их возникновения при каждой последующей ангине будет особенно высоким. В связи с выше сказанным, при наличии у кого-то из ваших детей ревматической лихорадки нужно обсуждать с врачом необходимость проведения профилактической антибиотикотерапии на протяжении нескольких лет или даже пожизненно, что не позволит стрептококковой инфекции снова развиться и нанести еще больший вред.
Поражение почек.
Еще одним из серьезнейших осложнений скарлатины могут быть поражения почек в виде острого стрептококкового гломерулонефрита. По таким же механизмам, как и поражения суставов и сердца, гломерулонефрит развивается при повреждении тканей почек антителами, которые иммунная система болеющего ребенка вырабатывает против стрептококка. У некоторых из детей, болеющих скарлатиной, антитела, связываясь с микробами, начинают активное осаждение в области тканей почек, что вызывает их воспаление. Риск развития гломерулонефрита при перенесенной скарлатине достигает 2%. При этом воспалительный процесс в тканях почек может быть сильно выраженным, что может приводить к полному нарушению в работе этих органов. У большинства заболевших детей работа почек постепенно восстанавливается на протяжении нескольких недель, но иногда поражения почек могут становиться необратимыми.
Необходимо немедленное обращение к врачу, если через несколько дней или недель с момента возникновения скарлатины или ангины вы замечаете у болеющего ребенка такие проявления, как резкое сокращение или увеличение количества выделяемой мочи, внезапное изменение цвета мочи на красный или грязно-розовый, боли в области поясницы справа или слева, либо боли в животе. При наличии гломерулонефрита необходимо также будет активное лечение. По мнению специалистов гломерулонефрит могут вызывать далеко не все типы стрептококка.
Поражение нервной системы.
Примерно у 25-30% детей, которые заболевают острой ревматической лихорадкой, могут возникать нарушения в работе головного мозга. Это примерно 0.3% от всех детей, которые переносили скарлатину или стрептококковую ангину, у них происходит формирование антител, которые иммунная система адресует против стрептококка, но они при этом могут атаковать еще определенные центры в головном мозге, которые отвечают за формирование эмоций, речь и координацию движений. В связи с подобным, у некоторых детей, болеющих скарлатиной, через несколько недель с момента начала болезни может развиваться особое заболевание под названием хорея Сиденгама (синдром PANDAS), появляющиеся следующими симптомами:
- изменение отношения ребенка к пище необъяснимого характера, или ребенок начинает с жадностью поедать все, или наоборот, начинает упорно отказываться от пищи
- беспричинное беспокойство ребенка, частые и беспричинные плачи ребенка, сильная агрессия, непривычное поведение
- возникновение у ребенка внезапного ночного недержания мочи
- развитие у ребенка странных движений языка и рта, рук или ног.
При наличии подобных или очень похожих симптомов необходимо немедленное обращение к врачу. Около половины детей, которые заболевают этим видом хореи, после перенесенной скарлатины, полностью выздоравливают на протяжении нескольких месяцев спустя. У остальных детей разного рода психологические проблемы или нарушения в двигательной сфере могут сохраняться на длительнее время.
Карантин при скарлатине.
Никаких прививок от скарлатины на сегодняшнее время не существует, профилактические меры складываются из обычных мер профилактики инфекции. Период заразности при скарлатине, если ребенок не принимает антибиотики, может длиться на протяжении первых трех недель с момента начала заболевания. При активном лечении скарлатины при помощи антибиотиков заразность исчезает уже на следующие сути с момента начал приема. В связи с выше сказанным, если ребенку прописаны антибиотики, он подлежит изоляции до начала лечения и первые сутки его проведения. В более продолжительном карантине нет необходимости.
Скарлатина – болезнь инфекционного характера, заболеванию подвержены дети 3 – 10-ти летнего возраста, однако изредка отмечается и у грудничков, начиная с 6 месяцев.
Стадии заболевания:
1. скрытый период (2-7 дней)
2. острый период (4-5 дней);
3. стадия выздоровления (до 22 дней).
Этиология болезни.
Большинство ученых считают, что возбудителем скарлатинозной инфекции является токсигенный гемолитический стрептококк, возможно совместно с фильтрующимся вирусом.
Главный распространитель возбудителя – сам больной на всем протяжении заболевания.
Наиболее высокая концентрация возбудителя заболевания наблюдается в слизи зева и носоглотки. Путь передачи - воздушно-капельный или при прямом контакте. Все предметы, с которыми контактировал больной (белье, посуда, книги, игрушки), в течение определенного времени могут являться источниками возбудителя.
Больной остается заразным не только в период всего заболевания, но нередко еще в продолжении двух недель после выздоровления.
Нередко ребенок заражается скарлатиной от болеющих ангиной взрослых. По-видимому, в таких случаях у взрослых имеется скарлатина, протекающая без сыпи.
Перенесенная скарлатина дает иммунитет, однако в последние годы участились случаи повторного возникновения болезни.
Патогенез заболевания.
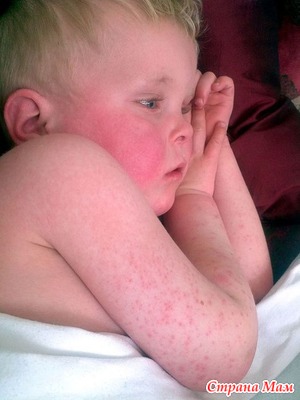
Болезнь начинается остро, при этом наблюдается повышение температуры тела, рвота, реже - боль в горле. Для заболевания характерно яркое покраснение в горле и появление уже к концу первых, а иногда в начале вторых суток мелкоточечной сыпи.
Кожа приобретает розовый или ярко-красный цвет, сухая на ощупь. Особенно яркие высыпания обнаруживается на шее, груди, в паховых складках, локтевых и коленных сгибах. Лицо приобретает характерный вид – яркая краснота щек особенно резко оттеняет совершенно бледный носогубной треугольник и подбородок. Шейные лимфатические узлы увеличиваются пропорционально поражению зева.
Острый период болезни продолжается от 4 до 5 дней, затем наблюдается снижение температуры, уменьшение признаков ангины, сыпь бледнеет, состояние становится удовлетворительным. В начальной стадии заболевания язык сильно обложен, а со 2-3 дня наблюдается его очищение, которое начинается с кончика.
Начиная со 2-ой недели заболевания, кожа начинает шелушиться.
Со стороны кроветворной системы на начальной стадии заболевания отмечается лейкоцитоз с нейтрофилезом, ускоренная РОЭ, а с 3-го дня болезни – эозинофилия.
Диагностика.
В типичных случаях скарлатина легко распознается, однако в нетипичных случаях, особенно у грудничков, диагностика скарлатины, иногда затруднена. Рвоты на начальной стадии заболевания может и не быть, сыпь иногда очень неясная и бледная, держится всего несколько часов и быстро исчезает, иногда высыпания запаздывают до 3-го дня.
В таких случаях диагноз окончательно ставится только с появлением на 2-3-ей неделе шелушения или же с развитием осложнений. Наиболее типичными осложнениями при скарлатине являются: отит, лимфаденит, синусит, нефрит, поражение сердечно-сосудистой системы.
Лечение скарлатины.
На сегодняшний день лечение скарлатины осуществляется на дому путем назначения антибиотиков. Госпитализация требуется лишь при средней или тяжелой форме течения заболевания.
Кроме антибиотикотерапии больным показан прием антигистаминных препаратов, витаминов, щадящая диета, обильное питье. Применение местных средств сводится к полосканиям отварами трав, орошению зева местно действующими антисептическими спреями.
Профилактика заболевания.
Профилактика заключается в изоляции больных на дому или в условиях стационара, на срок не менее 10 дней.
Дети, переболевшие скарлатиной, могут посещать детские учреждения спустя 12 дней после выздоровления или выписки, то есть на 22 день от появления первых признаков болезни.
В случае, если больной проходил лечение на дому, то в помещении проводится регулярная дезинфекция.
Прогноз болезни в настоящее время, как правило, благоприятный. Пастельный режим необходим только в начальной стадии заболевания.
Ревматизм – симптомы, причины, профилактика, диагностика и лечение в клинике "Парацельс", Александров
Ревматизмом называют системное поражение соединительной ткани (суставов, сосудов, сердца, кожи) инфекционно-аллергической природы. В медицинском сообществе распространен термин ревматическая лихорадка, который отражает некоторые особенности течения заболевания: высокая температура, множественные поражения суставов и сердца. Для диагностики проводят лабораторные тесты (определение ревматоидного фактора, С-реактивного белка, другие анализы крови). Лечение ー медикаментозное.
Общие сведения о ревматизме
Острая ревматическая лихорадка ー системное воспалительное заболевание, характеризующееся поражением суставных тканей, сердца и сосудов. Развивается у предрасположенных лиц после перенесенной стрептококковой инфекции (фарингит, тонзиллит, скарлатина, рожа). Чаще всего развивается у подростков и людей молодого возраста ввиду высокой реактивности их иммунной системы.
При этой болезни появляются очаги воспаления с разрушением тканей в крупных и средних суставах, тканях сердца, почках, печени. Наибольшую опасность имеет ревматическое поражение сердца. Это самая распространенная причина образования приобретенных пороков сердца, несет риск развития сердечной недостаточности, тромбоэмболии (закупорки тромбами) легочных и мозговых артерий.
Причины ревматизма
Гемолитический стрептококк группы А вызывает развитие ангины, скарлатины, рожи. Иммунная система человека активно реагирует на наличие такого патогена в организме - вырабатывает специфические антитела, которые ведут борьбу с микробом. Но ферменты, которые вырабатывает стрептококк, имеют токсическое действие на сердечную мышцу. Кроме того, они имеют схожую структуру с белками человеческого организма, поэтому антитела начинают атаковать не только микробов, но так же собственные ткани, развивается ревмокардит, ревматоидный артрит, гломерулонефрит.
Поэтому ревматическая лихорадка считается болезнью инфекционно-аллергической природы - в его развитии играют роль патогенный микроорганизм, с гиперреактивностью иммунной системы человека.
Многие из нас болели ангиной, но ревматическая лихорадка развивается только у 1-3% людей, этому способствуют такие факторы:
- некорректное лечение стрептококковой инфекции;
- генетическая предрасположенность;
- переохлаждение;
- дефицит витаминов и микроэлементов;
- наличие аутоиммунных заболеваний (волчанка, склеродермия и др.).
Классификация ревматизма
По характеру течения выделяют такие формы:
- острую (до 3 месяцев);
- подострую (3-6 месяцев);
- затяжную (более 6 месяцев);
- латентную (скрытую) ー протекает без характерных симптомов, без лабораторных изменений, выявляется уже после формирования пороков сердца;
- рецидивирующую ー волнообразное течение с быстрым развитием недостаточности внутренних органов.
Выделяют активную и неактивную фазы течения заболевания. В активной наблюдается специфическая лабораторная картина (повышения уровня С-реактивного белка (СРБ) –отражает острые воспалительные процессы, антистрептолизина ).
Клинические формы ревматизма:
- ревмокардит ー воспаление тканей сердца;
- полиартрит ー множественное поражение суставов;
- кольцевидная эритема ー специфическая сыпь на коже;
- хорея ー выраженная неврологическая симптоматика (дрожание рук, слабость мышц, непроизвольные движения);
- подкожные узелки - с образованием плотных узелков под кожей в области суставов.
Симптомы и признаки ревматизма
Заподозрить болезнь можно по таким проявлениям:
- развитие заболевания через 1-2 неделю после перенесенного тонзиллита, фарингита, скарлатины, рожи;
- резкое повышение температуры тела, общая слабость;
- боли в суставах (коленных, голеностопных, локтевых, лучезапястных);
- отечность и покраснение кожи над суставами, скованность движений;
- боли в области сердца;
- одышка, головокружение, головная боль;
- мышечная слабость, непроизвольные подергивания конечностей;
- розовая сыпь в виде кольца на теле, быстро проходит;
- ревматические узелки ー безболезненные плотные мелкие образования под кожей в области суставов;
- тянущие боли в пояснице, потемнение, покраснение мочи.
При появлении таких симптомов следует записаться к врачу к терапевту, кардиологу или ревматологу.
Особенности течения ревматизма у детей
У детей ревматическая лихорадка протекает тяжелее, чем у взрослых. Ведущая клиническая форма - кардит, чаще и быстрее формируются пороки сердца у детей.
Суставной синдром у детей мало выражен, а другие внесердечные проявления (аннулярная сыпь, подкожные узелки, хорея) встречаются чаще с более яркими проявлениями.
Но, несмотря на более тяжелое течение, болезнь у детей лучше поддается медикаментозному лечению, удается избежать рецидивов. При появлении симптомов ревматизма, поторопитесь показать ребёнка педиатру. Не отказывайте своему ребенку в медицинской помощи, выполняйте все рекомендации, все назначения детского врача, это может быть жизненно важным.
Диагностика ревматизма
Диагноз ставится по клиническим и лабораторным признакам. Основные критерии: полиартрит, кардит, хорея, аннулярная сыпь, подкожные узелки.
Для подтверждения диагноза необходимы лабораторные тесты:
- общий анализ крови;
- уровень С-реактивного белка;
- уровень антител к стрептококку и его токсинам (антистрептолизин, антистрептокиназа).
Чтобы оценить уровень поражения сердца, необходимо сделать:
- рентгенографию грудной клетки;
- ЭКГ;
- эхокардиографию (УЗИ сердца с допплерографией).
Ревматическую лихорадку часто “пропускают” из-за смазанной клинической картины и диагностических ошибок. Чтобы этого не произошло, сдавайте анализы в проверенных лабораториях.
В Медицинском центре “Парацельс” применяется сертифицированное диагностическое оборудование экспертного класса, которое проходит стандартизацию и калибровку.
Все врачи работают по принципам доказательной медицины (международным протоколам, составленным на основе клинических испытаний). Это сводит к минимуму вероятность постановки ложного диагноза.
Прогноз при ревматизме
При своевременном обращении за медицинской помощью, выполнении всех рекомендаций врача имеется высокая вероятность полного выздоровления. Благодаря современным схемам лечения ревматизма удается снизить процент инвалидизации пациентов.
При запущенном ревматическом кардите в дальнейшем понадобится хирургическая коррекция пороков сердца (пластика, протезирование).
Профилактика ревматизма
Основные превентивные меры:
- своевременное лечение стрептококковых инфекций;
- полное прохождение курса антибиотикотерапии, если таковая была назначена (нельзя прекращать пить антибиотики раньше, чем назначил врач);
- избегание переохлаждения и контактов с больными ангиной;
- общие меры по укреплению иммунитета (сбалансированное питание, физическая активность, прогулки на свежем воздухе).
Пациентам назначается медикаментозная терапия, которая включает противовоспалительные препараты, иммунодепрессанты.
Проводится санация очагов инфекции (лечение тонзиллита, фарингита, кариеса и т.д.) при помощи антибактериальных препаратов.
По достижению ремиссии больным показано санаторно-курортное лечение.
Записаться на приём к врачу можно каждый день, без выходных с 7.00 до 20.00, выбрав удобный для Вас способ:
Записаться к врачу по телефону:
Оставить заявку (мы перезвоним в ближайшее время)
Самостоятельно через Личный кабинет
С заботой о Вашем здоровье, Медицинский центр “Парацельс”
Отображать навигацию по умолчанию
Энтеровирусная инфекция — это множественная группа острых инфекционных заболеваний, которые могут поражать детей и взрослых при заражении вирусами рода Enterovirus. Эти кишечные вирусы в последние годы стали вызывать вспышки массовых заболеваний во всем мире. Коварство возбудителей энтеровирусной инфекции в том, что они могут вызывать различные формы клинических проявлений, от легкого недомогания, до серьезного поражения центральной нервной системы. При развитии энтеровирусной инфекции, симптомы характеризуются лихорадочным состоянием и большим многообразием прочих признаков, обусловленных поражением дыхательной системы, желудочно-кишечного тракта, почек, центральной нервной системы и других органов. Что такое энтеровирусная инфекция? Большинство РНК содержащих энтеровирусов являются патогенными для человека: к ним относят 32 серовара ЕСНО вирусов 23 вида вирусов Коксаки А и 6 типов Коксаки В энетровирусы Д 68 по 71 тип с 1 по 3 полиовирусы. Кроме того, в состав рода входит значительное количество неклассифицируемых энтеровирусов. Род Enterovirus содержит свыше 100 опасных вирусов для человека, которые повсеместно распространены, имеют мелкие размеры и высокую устойчивость к воздействию физико-химических факторов, к примеру, они отличаются устойчивостью к замораживанию и к дезинфицирующим средствам — 70% спирту, эфиру, лизолу, а в фекалиях способны сохранять свою жизнеспособность более 6 месяцев. Однако, при высушивании, действии УФО, при нагревании до 50С, при обработке хлорсодержащими средствами и раствором формальдегида — эти вирусы погибают, не приводя к развитию энтеровирусной инфекции. В природе энтеровирусы существуют в 2 резервуарах — во внешней среде, где они долго сохраняются — продукты, вода, почва, и в организме человека, где они накапливаются и размножаются. Источником энтеровирусной инфекции для человека чаще всего является вирусоноситель или больной человек, пик выделения возбудителя считается в первые дни появления симптомов. В различных странах здоровое носительство энтеровирусов среди населения колеблется от 17 до 46%. Основной путь передачи энтеровирусной инфекции считается фекально-оральный, контактно-бытовой, через предметы быта, загрязненные руки, при несоблюдении личной гигиены. Воздушно-капельный, если возбудитель размножается в дыхательных путях, при кашле, чиханье. Водный путь — заражение может происходить при поливе овощей и фруктов зараженными сточными водами, а также при купании в открытых зараженных водоемах, по некоторым данным даже вода в кулерах является источником энтеровирусной инфекции. Если беременная женщина заражена энтеровирусной инфекцией, возможен и вертикальный путь передачи возбудителя ребенку. Для энтеровирусной инфекции характерна летне-осенняя сезонность, у человека очень высокая естественная восприимчивость, а после перенесенного заболевания несколько лет сохраняется типоспецифический иммунитет.
Признаки, симптомы энтеровирусной инфекции.
Заболевания, которые могут вызывать энетровирусы по тяжести воспалительного процесса, условно можно разделить на 2 группы:
Тяжелые заболевания:
К ним относят острый паралич, гепатит, серозный менингит у детей и взрослых, перикардит, миокардит, неонатальные септикоподобные заболевания, любые хронические инфекции у ВИЧ инфицированных (ВИЧ инфекция: симптомы, стадии).
Менее тяжелые заболевания: Конъюнктивит, трехдневная лихорадка без сыпи или с сыпью, герпангина, везикулярный фарингит, плевродиния, увеит, гастроэнтерит. Энтеровирус D68 может протекать с сильным кашлем и бронхолегочной обструкцией. Понятно, что у всех этих заболеваний клиническая картина, симптоматика очень разнообразна, поэтому достаточно трудно дифференцировать возникновение различных патологий. Самые часто встречающиеся симптомы энтеровирусной инфекции — это высокая температура, признаки общей интоксикации организма, полиморфная экзантема и абдоминальная и катаральная симптоматика. Инкубационный период любой энтеровирусной инфекций не более 2-7 дней. Поскольку кишечные вирусы имеют некоторое сродство (высокая тропность) к большинству органам и тканям организма человека, поэтому и симптомы, и клинические формы весьма разнообразны. Причем у здоровых взрослых людей с крепким иммунитетом энтеровирусная инфекция не может развиваться до тяжелых патологических процессов, а чаще всего вообще протекает бессимптомно, что нельзя сказать о маленьких детях, особенно новорожденных и взрослых, ослабленных другими заболеваниями, такими как ВИЧ инфекция, онкологические заболевания, туберкулез.
Катаральная форма. Самую значительную часть всех энтеровирусных проявлений занимают ОРВИ, вызванные энтеровирусами, которые протекают как респираторная катаральная форма с ринитом, редким сухим кашлем, заложенностью носа, небольшим покраснением горла и не тяжелыми нарушениями пищеварения. Такая энтеровирусная инфекция, симптомы которой простудоподобные длиться не более недели и не сопровождается осложнениями. Герпангина. В первый день болезни на твердом небе, язычке и небных дужках появляются красные папулы, при этом слизистая умеренно гиперемирована, эти папулы достаточно быстро превращаются в мелкие 1-2 мм везикулы, не сливающиеся между собой, которые через пару дней вскрываются, образуя эрозий или к 3-5 дню бесследно рассасывающиеся. Для такой энтеровирусной инфекции, симптомы дополняются слюнотечением, незначительным, но болезненным увеличением шейных и подчелюстных лимфоузлов, боль в горле при глотании либо незначительная, либо отсутствует.
Гастроэнтеритическая форма. Эта также достаточно часто встречаемая форма энтеровирусной инфекции, симптомы которой выражаются водянистой диареей до 10 р/день рвотой, болями в животе, чаще всего в правой подвздошной области, вздутием живота, метеоризмом, при этом признаки общей интоксикации умеренные — субфебрильная температура, слабость, пониженный аппетит. У детей раннего возраста эта форма инфекции обычно сопровождается и катаральными проявлениями, причем дети постарше выздоравливают к 3 дню, а у малышей заболевание может затягиваться до 2 недель.
Энтеровирусная лихорадка или малая болезнь. Эта форма проявления также считается массовым заболеванием, но диагностируется она очень редко, поскольку длительность и тяжесть болезни не велики, мало кто обращается за медицинской помощью и тщательной диагностикой. Признаки энтеровирусной инфекции в этом случае характеризуются трехдневной лихорадкой, то есть повышением температуры тела в течение 2-3 дней, не сопровождающиеся локальной симптоматикой, интоксикация умеренная, общее самочувствие также не сильно нарушается, отсюда второе ее название — малая болезнь. Очень редко клинические случаи энтеровирусной лихорадки диагностируются при вспышке инфекции в коллективах, когда обнаруживаются и прочие виды проявлений, симптомов энетровирусной инфекции. Энтеровирусная экзантема или бостонская лихорадка. Со 2 дня, иногда с первого дня заболевания на лице, конечностях, теле зараженного человека появляется розовая сыпь пятнисто-папулезного характера, бывает и с геморрагическим компонентом. Обычно через 2 дня высыпания исчезают не оставляя следов. Энтеровирусная экзантема часто сопровождает прочие формы энтеровирусной инфекции, например, герпангину или серозный менингит. Энтеровирусная экзантема после своего разрешения дает крупнопластинчатое шелушение и кожа слезает большими участками.
Геморрагический конъюнктивит. При энтеровирусном конъюнктивите начало заболевания очень острое, внезапно появляется светобоязнь, боль в глазах, слезоточивость. При осмотре окулистом обнаруживаются множественные кровоизлияния, конъюнктива гиперемирована, веки отечны, обильные гнойные, серозные выделения. Сначала поражается только один глаз, затем присоединяется
и второй. Кроме перечисленных проявлений энетровирусной инфекции, симптомы заболевания могут проявляться по типу безжелтушного гепатита, энцефалита, неврита зрительного нерва, миокардита, энеровирусы способны поражать лимфатические узлы, вызывая лимфадениты различных групп лимфоузлов, сердечную сумку - перекардит, полирадикулоневрит, редко бывает также энцефаломиокардит новорожденных, поражение почек.
Диагностические признаки энтеровирусной инфекции у детей.
Признаки энтеровирусной инфекция у детей чаще всего проявляется гастроинтестинальной формой, герпангиной, реже серозным менингитом, паралитическими формами. Не редко встречаются групповые вспышки в дошкольных детских учреждениях и школах, у детей 3-10 лет, в основном с фекально-оральным механизмом передачи в теплые периоды времени года -весной, летом, осенью. Обычно у детей энтеровирусная инфекция развивается остро, бурно - озноб, лихорадка, головная боль, расстройство сна, головокружение. Также для детей характерен полиморфизм клинических симптомов - мышечные боли, герпангина, катаральные проявления, понос, энтеровирусные экзантемы. Диагностика энтеровирусной инфекции. На сегодняшний день существует 4 основных метода выявления возбудителя заболевания: Серологические методы - определение возбудителя в сыворотке крови. К ранним маркерам энтеровирусной инфекции относятся IgА и IgМ, они определяют свежий антигенный стимул, а IgG сохраняются в крови переболевшего человека или несколько лет, или всю жизнь. Для диагностики энтеровирусной инфекции считается значимым нарастание титра свыше 4-кратного значения. Вирусологические методы - выявление вируса в фекалиях, ликворе, крови, слизистой носоглотки на культурах чувствительных клеток. Исследуют испражнения в течение 2 недель, в первые дни заболевания смывы из носоглотки, по показаниям ЦСЖ. Иммуногистохимические методы - выявление в крови больного антигенов к энтеровирусам. Наиболее доступные методы иммуногистохимии - являются иммунопероксидазный и иммунофлюоресцентный анализы. Молекулярно-биологические способы - определение фрагментов РНК энтеровирусов. Общий анализ крови - обычно СОЭ и число лейкоцитов в норме или немного повышена, редко бывает гиперлейкоцитоз, нейтрофилез, который в последующем сменяется на эозинофилию и лимфоцитоз. Однако, многие методы диагностики не носит массового характера из-за длительности, сложности анализа и малой диагностической ценности, поскольку по причине высокого числа бессимптомного носительства энтеровирусов выявление вируса в анализе не является 100% доказательством его причастности к заболеванию. Основным важным диагностическим методом является 4-кратное нарастание титра антител в парных сыворотках, которые определяются с помощью РТГА и РСК. А также ПЦР со стадией обратной транскрипции - это быстрый анализ, с высокой специфичностью, чувствительностью. Следует дифференцировать энтеровирусные инфекции от прочих заболеваний: герпангину от грибковых заболеваний (грибковый стоматит), от простого герпеса эпидемическую миалгию - от панкреатита, пневмонии, плеврита, острого аппендицита, холецистита энтеровирусную лихорадку - от гриппа и ОРВИ другой этиологии; серозный менингит у детей - от менингококкового, туберкулезного менингита, или серозных менингитов прочей вирусной этиологии паралитическую форму - от
дифтерийных полирадикулоневритов или полиомиелита энтеровирусную экзантему - от скарлатины, кори, краснухи, аллергических реакций в виде сыпи. Гастроэнтерическую форму - от прочих острых кишечных инфекций, дизентерии, сальмонеллеза и пр.
Лечение энтеровирусной инфекции и профилактика
Лечение энтеровирусной инфекции направлено на облегчение симптомов болезни и на уничтожение вируса. Поскольку этиотропное лечение энтеровирусных инфекций не разработано, производится симптоматическая и дезинтоксикационная терапия, в зависимости от тяжести и локализации воспалительного процесса. У детей важным моментом в лечении является регитратация (водно-солевые растворы и глюкоза перорально или внутривенно) и дезинтоксикация. Используются противовирусные препараты, такие как интерфероны, жаропонижающие средства для детей, противорвотные, антигистаминные препараты, спазмолитики. При присоединении бактериальной вторичной инфекции назначаются антибиотики. При тяжелых формах инфекции, когда поражается нервная система, назначают кортикостероидные препараты, для коррекции кислотно-щелочного и водно-электролитного баланса - мочегонные средства. Если развиваются состояния, угрожающие жизни - требуются реанимационные меры и интенсивная терапия. Для предупреждения распространения вирусной инфекции больной человек должен пользоваться личной посудой, полотенцем, часто мыть руки, помещение с больным должно часто проветриваться и должна производиться ежедневная влажная уборка. Соблюдение правил личной гигиены, правильная тщательная обработка пищевых продуктов, при купании в открытых водоемах избегать попадания воды в носоглотку - это лучшая профилактика энтеровирусной инфекции. Маленьким детям (до 3 лет), контактирующим с больным, обычно для профилактики назначают иммуноглобулин и интерферон интраназально в течение недели.
Самолечением при энтеровирусной инфекции заниматься нельзя, поскольку симптомы болезни неспецифичны, то есть встречаются при многих заболеваниях. Поэтому человеку без специального образования легко перепутать вирусное и бактериальное заражение, а, соответственно, лечиться не в правильном направлении.
Адреса и телефоны медицинских организаций города Орла:
Читайте также:


