Щелевидное импетиго ангулярный стоматит стрептококковая заеда
Санкт-Петербург, Летчика Пилютова ул., 41, тел: (812) 744-2715


Мы лечим

Стрептодермия
Стрептодермия (пиодермия стрептококковая) – представляет собой инфекционно–аллергическое заболевание.
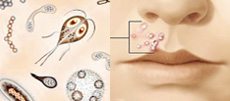
Болезнь возникает при попадании в толщу кожи стрептококка и продуктов его жизнедеятельности.
Основным проявлением заболевания, независимо от возраста пациента, становится образование на поверхности кожи гнойных элементов, имеющих характерную округлую форму и шелушащуюся поверхность. Различают клинические формы заболевания, в зависимости от размеров патологического очага, их количества и зоны распространения.
Возбудители заболевания – микроорганизмы семейства стрептококков, являются типичными представителями условно-патогенной микробной флоры организма – при достаточно напряженном местном иммунитете, целостности кожных покровов и слизистой, нормальном функционировании иммунной системы организма в целом, активное развитие и распространение этого организма ограничивается, и заболевание не развивается.
Возникновение стрептодермии всегда сопряжено с нарушением целостности кожного покрова (для проникновения инфекции достаточно микротравмы или потертости), изменением местного иммунитета и нарушением активности иммунной системы организма в целом.
При этом заболевании, как и при любой стрептококковой инфекции, существует инкубационный период. При попадании в организм стрептококка типичная клиническая картина стрептодермии развивается только через 7 дней после инфицирования.
После завершения инкубационного периода на коже появляются фликтены. Эти специфические высыпания на коже являются отличительным признаком стрептодермии.
- пренебрежительное отношение к правилам личной гигиены;
- острое и хроническое переутомление;
- стрессовые ситуации;
- любые состояния, которые могут вызвать снижение иммунитета;
- недостаточное количество витаминов в пище пациента и его организме;
- травмы кожи (даже самые незначительные).
В организм человека микроорганизм может попасть контактно-бытовом путем – инфекция передается через посуду, одежду, при бытовых контактах, через игрушки, а также через пыль, в которой содержатся стрептококки.
В жаркое время года инфекция может передаваться насекомыми, которые на своих лапках переносят возбудители.
В холодное время года очень часто отмечается сезонный рост заболеваемости стрептодермией, совпадающий по времени с ростом заболеваемости скарлатиной и ангинами – такая ситуация объясняется тем, что причиной всех заболеваний становится один и тот же микроорганизм.
- стрептококковое импетиго– проявляется одиночными разрозненными высыпаниями (фликтенами), которые локализуются на коже лица, туловища, конечностей, имеют тенденцию к слиянию. Поражения не проникают глубже базального слоя кожи, после вскрытия фликтены на поверхности кожи образуются тонкие корки серого цвета, оставляющие после отпадения пятна синевато-розового цвета;
- буллезное импетиго– проявляется фликтенами большого размера, после вскрытия которых на коже открываются поверхностные эрозии, склонные к увеличению поверхности поражения. Такие элементы чаще всего образуются на кистях, стопах и голенях;
- стрептококковая заеда(ангулярный стоматит, щелевидное импетиго) – проявляется фликтенами, расположенными в углах рта. Первичный элемент сыпи очень быстро превращается в линейные трещины, покрытые корочками желто-медового цвета, отпадающими без следа, но склонными к повторному появлению. Кроме того, щелевидное импетиго может появиться у крыльев носа или возле наружного края глазной щели. Заболевание может сопровождаться выраженным зудом и слюнотечением, которые провоцируют распространение инфекционного процесса по коже лица, отказом от пищи из-за невозможности открыть рот;
- стрептококковый лишай у детей –возникает чаще всего на коже лица. Появляются шелушащиеся очаги розового или белого цвета, имеющие округлую форму и четко очерченные границы. Элементы сыпи могут уменьшаться под действием солнечных лучей, но ранее пораженные участки кожи не могут нормально загорать;
- турниоль (стрептодермия ногтевых валиков)– часто возникает у детей, которые привыкли грызть ногти. В этом случае вокруг ногтевых пластинок возникают фликтены, которые вскрываются с образованием подковообразной эрозии;
- стрептококковая опрелость– возникает поражение кожных складок, на которых формируются мелкие фликтены, склонные к слиянию. После вскрытия на коже образуются мокнущие поверхности ярко-розового цвета.
- в соблюдении личной гигиены,
- ограничении контактов со страдающими любой стрептококковой инфекцией,
- своевременное лечение инфекционных заболеваний.
Очень важно своевременно и правильно обрабатывать любые мелкие травмы и повреждения кожи. При пораженных участках кожи нельзя допускать попадание на них влаги, так как это может способствовать распространению заболевания.
Наши врачи готовы оказать квалифицированную медицинскую помощь и дать консультацию по всем волнующим Вас вопросам.
Режим работы:
• по рабочим дням 9.00–20.00
• суббота (неотложная помощь) 9.00-15.00
Телефон регистратуры: 744-2715 ✆
Стрептококк (лат. Streptococcus) – это бактерия шарообразной или яйцеподобной формы, принадлежащая к семейству Стрептококковые.
Стрептококки являются анаэробными паразитами не только человека, но и животных. Местом обитания и размножения стрептококковой инфекции являются органы дыхания, желудочно-кишечного тракта и мочеполовой системы мужчин и женщин, может находиться на коже.
Стрептококки довольно устойчивы в окружающей среде. При температуре 60° С погибают через 30 минут.
Заболевания, которые способны вызвать стрептококки разнообразны, к их числу относят:
Как начинается стрептодермия
Этиологическим фактором стрептодермии является бета-гемолитический стрептококк группы А, который поражает поврежденные поверхности кожи.
Чаще всего заболевание встречается у детей возрастом от 2 до 7 лет. Спровоцировать возникновение заболевания могут разнообразные повреждения кожных покровов. Именно через них проникает инфекция. Передается стрептодермия бытовым путем, например, через посуду и одежду, игрушки и другие предметы, которых касался заболевший ребенок. Поэтому при появлении первичных признаков стрептодермии у ребенка его не стоит пускать в детский сад, школу и другие коллективные места.
Предрасполагающими условиями для появления заболевания являются:
Инкубационный период с момента контакта с вирусом длится в среднем до десяти дней. После него начинаются поражения на коже. Появляются единичные очаги воспаления. Как правило, они напоминают вид пузырей, вокруг которых находится чёткий ободок. Размер пузырей в диаметре составляет до 3 мм (в более тяжелых случаях - более 3 мм). Гнойно-серозное содержимое наполняет пузыри.
В начале развития болезни образовавшиеся первичные пузыри заполнены светлой жидкостью, которая вскоре начинает гноиться. Через сутки пузыри лопаются (или быстрее, если ребёнок начинает их расчёсывать), на их месте можно заметить пятна сине-красного цвета.
Симптомы стрептодермии: как распознать болезнь?
Стрептодермия у детей нередко сопровождается:
- повышением температуры до 38-39°C;
- общей интоксикацией организма;
- увеличением регионарных лимфатических узлов

Очаги поражения могут быть самыми разными – от лица до любых частей тела. Но, как правило, наиболее часто поражению подвержены участки кожи, которые не защищены одеждой: руки и лицо. Если вовремя не заметить заболевание, у детей развивается патологическая сыпь. Она достаточно быстро распространяется по всему туловищу. Это усложняет лечение и продлевает течение заболевания на несколько недель.
Стрептококк можно обнаружить:
- на игрушках (особенно мягких);
- посуде;
- на одежде, как верхней,
- на белье;
- в воде и воздухе;
- на поверхности кожи и слизистых другого человека (даже если у него нет никаких симптомов болезни).
Способы передачистрептодермии:
Формы стрептодермии у детей
Эта форма также называется поверхностной. При ней на коже (особенно в местах, где она тонкая и нежная, часто на лице) появляются красные круглые пятна.
По прошествии 2-3 дней пятна преобразуются в пузыри (фликтены), содержимое которых имеет мутный цвет.
Фликтены очень быстро увеличиваются в диаметре (до 1,5-2 см), после чего лопаются с образованием сухой корочки медового цвета. При этом больной чувствует нестерпимый зуд в пораженных местах, расчесывает корочки, что способствует дальнейшему распространению процесса.
После отхождения корочек кожа заживает, косметических дефектов (рубцов) не остается - это и есть поверхностная форма стрептодермии (импетиго).
Стрептококковая заеда также называется ангулярным стоматитом, щелевидным импетиго. При этой форме часто поражаются уголки рта, как правило, это связано с недостатком витаминов группы В. Вследствие сухости кожных покровов там образуются микротрещинки, куда и проникают стрептококки.
Сначала возникает покраснение, затем - гнойные валики, которые впоследствии покрываются медового цвета корочками. Пациент жалуется на болезненность при открывании рта, интенсивный зуд и слюнотечение.
Возможно появление щелевидного импетиго в крыльях носа (постоянная заложенность и боль при сморкании) и в наружных уголках глаз.
Стрептококковая опрелость, или папуло-эрозивная стрептодермия часто возникает у грудничков. Поражаются кожные складки: в них возникают мелкие пузырьки, сливающиеся между собой. После их вскрытия в кожных складках формируются мокнущие поверхности розового цвета.
Если лечение стрептодермии неадекватное или у больного снижен иммунитет, заболевание переходит в хроническую форму, которая с большим трудом поддается терапии.
Сухая форма стрептодермии (эктима) чаще встречается у мальчиков. Характеризуется она образованием белых или розовых овальных пятен размерами до 5 см. Пятна покрыты струпьями и изначально располагаются на лице (нос, рот, щеки, подбородок) и ушах, быстро распространяясь по всем кожным покровам (обычно по рукам и ногам).
Сухая форма относится к глубокой стрептодермии, так как изъязвляется ростковый слой кожи, а после заживления остаются шрамы. Пораженные участки после выздоровления остаются непигментированными и не загорают под действием солнечных лучей. Через некоторое время это явление исчезает.
Диагностика стрептодермии

Лечение стрептодермии у детей
Лечением стрептодермии занимается врач-дерматолог.
В первую очередь, особенно детям, назначается гипоаллергенная диета с ограничением сладкого, острого и жирного.
На период лечения запрещаются водные процедуры (ванна, душ) с целью предупреждения распространения заболевания. Здоровую кожу рекомендуется протирать отваром ромашки.
Важно исключить ношение одежды из синтетики и шерсти, так как это провоцирует потоотделение и способствует увеличению и распространению очагов поражения. Пациентам настоятельно рекомендуется отдавать предпочтение натуральным тканям.
Инфицированные участки кожи обрабатывают анилиновыми красителями (метиленовый синий или бриллиантовый зеленый) дважды в день.
Для того чтобы остановить рост очагов, здоровую кожу вокруг них смазывают борным или салициловым спиртом. Чтобы мокнущие поверхности подсохли, их покрывают нитратом серебра (ляписом) или резорцином. Обработка заед и очагов стрептодермии на лице также проводится азотнокислым серебром (ляписом).
На корочки накладывают повязки с антибактериальными мазями:
- левомицетиновой;
- тетрациклиновой;
- эритромициновой;
- физидермом;
- фицидином.
При этом с антибактериальными мазями стоит быть осторожнее – они могут вызвать аллергическую реакцию у ребенка. При выборе мази обязательно стоит проконсультироваться с врачом.
Через 7, максимум через 14 дней после соответствующего местного лечения симптомы стрептодермии исчезают.
Не лишним будет курс витаминов: это позволит повысить общий иммунитет и предотвратить рецидив заболевания.
Основным лекарственным средством при стрептодермии являются антибиотики. Особенность применения антибиотиков при стрептодермии у детей состоит в том, что их следует давать как можно раньше, уже при первых признаках заболевания. Это позволит остановить заболевание на ранних стадиях. Важно начать лечение с принятия максимальных мер, чтобы не допустить развитие бактерий. Это позволит избежать тяжелого течения болезни, осложнений и рецидивов. У детей, в силу анатомо-физиологических особенностей, заболевание протекает особенно тяжело. Поэтому при запущенных формах может потребоваться даже несколько курсов антибиотиков.
При лечении стрептодермии у детей рекомендуется использовать комбинированную терапию. Помимо системных антибиотиков в нее будет входить и местное лечение: обработка высыпаний мазями и кремами.
Для снятия зуда прописываются антигистаминные препараты. Больше всего из них подходят "Кларитин", "Телфаст", "Супрастин".
При высокой температуре показан прием жаропонижающих, таких как "Парацетамол", "Ибупрофен".
Самолечением при стрептодермии заниматься нельзя! Только врачи могут точно определить диагноз и подобрать правильные препараты.

Заеда – одна из форм стрептококковой инфекции, которая характеризуется появлением поверхностных нефолликулярних пустул, локализующихся в уголках рта и имеющих линейную форму. Для заеды характерно быстрое эрозирование и ссыхание экссудата на поверхности в желтые корочки.
Достаточно частое и распространенное заболевание среди детей и пожилых людей, где провоцирующими факторами являются постоянное раздражение уголков рта слюной, пищей, привычка облизывать языком уголки рта, губы; ношение зубных протезов, хронический кариес, риниты, тонзиллиты и др. Поэтому во время лечения обязательным является определение причины формирования заеды.
Содержание
Причины возникновения заеды
Данное заболевание вызывается стрептококками, которые относятся к граммпозитивным бактериям, в форме цепочки. Стрептококки осуществляют поверхностное поражение гладкой кожи без привлечения сальных или волосяных фолликулов.
Поскольку заболевание имеет бактериальную природу, оно считается контагиозным (заразным), поэтому необходимо избегать поцелуев с больным, пользоваться индивидуальными средствами гигиены (зубной щеткой, полотенцем) и посудой.
Симптомы заеды
Заболевание начинается на одном или обеих уголках ротовой полости. Первичным элементом считается нефоликулярная пустула, или фликтена, которая заполняется желтым экссудативным содержимым, быстро лопается и ссыхается в корки. Также присущий хронический процесс, который может затягиваться при благоприятных условиях: слюнотечении у детей, ношении протезов у пожилых людей, частых хронических инфекционных процессах носоглотки или ротоглотки (стоматит, гингивит, тонзиллит, ринит).
Основные жалобы, которые предъявляют больные, – это жжение, трещины, боль при открывании рта и приеме пищи.
Диагностика заеды
Диагностика, как правило, не требует специфических лабораторных исследований, чаще всего с данным жалобами обращаются к врачу-дерматологу, который ставит диагноз клинически. В тяжелых случаях и с целью адекватной дифференциальной диагностики осуществляются микроскопические исследования экссудата с последующим культуральным подтверждением стрептококковой принадлежности к граммположительной флоре и определением чувствительности к антибиотикам.
Очень часто стрептококковую заеду можно спутать с кандидозной, когда эрозии имеют беловатые наслоения. При микроскопии обнаруживают мицелии гриба. Для точной идентификации выполняют посев на питательных средах.
Также возможен вариант сифилитической заеды, при которой, в отличие от стрептококковой, отсутствует инфильтрация. В данном случае обязательно выполняется реакция Вассермана, ИФА и другие.
Лечение заеды
Применяют местное лечение, которое базируется на водно-спиртовых растворах красителей, а именно фукорцина, особенно в момент формирования фликтен и эрозий. Также применяются местные антибактериальные кремы или мази (бактробан, банеоцин), при присоединении грибковой флоры — антисептические средства широкого спектра (йоддицерин, бетадин) или комбинированные препараты с незначительным содержанием глюкокортикоидов (триакутан, тридерм, триместин и др.).
Обязательно осуществляется санация ротовой полости и горла антисептическими средствами, если необходимо — антибиотикотерапия, санация кариозных зубов, лечение ринита, тонзиллита, фарингита и других хронических инфекций. На фоне этого лечения больные получают общеукрепляющую терапию на основе витаминных комплексов (витамины группы В, аскорбиновая кислота, рибофлавин, никотиновая кислота и др.).
Профилактика заеды
Профилактика стрептококковой инфекции основана на здоровом образе жизни, соблюдении правил личной гигиены, санации хронических очагов воспаления (ринит, тонзиллит, кариес). Детей с данным заболеванием лучше изолировать от сверстников, чтобы не возникали вспышки пиодермий. Лица, работающие с больными и детьми (работники системы здравоохранения и образования) обязательно должны проходить профилактические медицинские осмотры.

Кожное заболевание, при котором поражаются поверхностные слои дермы стрептококковой или стафилококковой инфекцией, принято обозначать термином импетиго. Проявляется мелкой гнойничковой сыпью, покрывающей различные участки тела. Между тем в зависимости от типа возбудителя и течения заболевания места локализации прыщей и их размеры могут варьироваться.
Что это такое
Кожа выполняет несколько функций – защиту от воздействия окружающей среды, регуляцию метаболических процессов и теплообмен. Поражение патогенными микробами вызывает различные формы заболевания импетиго, лечение которого требует применения местных мазей. Между тем в тяжелых случаях возникает необходимость в комплексной терапии, которая включает использование антибиотиков в виде таблеток или уколов.
Заболевание является заразным и передается при личном контакте здоровых людей с инфицированными пациентами. Наблюдаются частые вспышки эпидемий в детских садах и в начальных классах школы. Однако не исключена возможность заражения взрослых.
Чаще подвержены инфицированию лица, посещающие сауны, душевые, бассейны или ранее перенесшие кожные заболевания. Ребенок может заразиться как при контакте с инфицированными пациентами, так и через предметы общего пользования, например, игрушки, полотенца, столовые приборы.
Причины
Возбудителем импетиго может стать золотистый стафилококк, который присутствует в организме 25-40% здоровых людей. Однако при нормальном функционировании иммунной системы заболеваний не вызывает и проявляется лишь при благоприятных условиях.
Другой вид патогенных бактерий, которые вызывают развитие импетиго является гемолитический стрептококк. Он обитает преимущественно на слизистых оболочках и способно вызвать различные заболевания, например, ангину, рожистое воспаление и другие патологии.
Иногда инфицирование происходит обоими типами бактерий.
Основными причинами импетиго, к лечению которого следует приступить своевременно, является сниженный иммунитет. Однако болезнь часто встречается и у людей с повреждениями кожных покровов. Наличие ссадин, язвочек, микротрещин, порезов, царапин способствуют развитию заболевания.
Импетиго часто встречается у пациентов с сахарным диабетом, поскольку болезнь вызывает нарушения кровоснабжения кожи, что приводит к ее повреждению.
Кроме того, причинами импетиго становятся:
- Бритье некачественными приборами, которые способны травмировать эпидермис.
- Частое переохлаждение организма.
- Чрезмерная потливость.
- Недостаточная гигиеничность.
- Нарушение баланса кислотности кожи.
Кроме того, риск инфицирования повышается у людей, занятых на вредных производствах, где им приходится контактировать с химически агрессивными средами, пылью и загрязненным воздухом, техническими смазочными маслами, керосином, дегтем, бензином.
Еще одним источником развития импетиго становятся внутрибольничные инфекции, которые поражают тяжелых и послеоперационных пациентов.
А также вероятность заразиться возрастает в период беременности на фоне сниженного иммунитета.
Классификация импетиго
Медики выделяют несколько разновидностей заболевания, которые характеризуются типичными симптомами. Каждый тип вызывают определенные патогенные микроорганизмы или смешанные инфекции.
Импетиго у детей
У ребенка болезнь проявляется следующими симптомами:
- На отдельных участках тела, в основном в области рта и носа, а также за ушами и на тыльной стороне ладошек отмечаются покраснения, которые перерастают в мелкие пузырьки с тонкой покрывной пленкой, которые лопаются, образуя эрозию.
- В кожных складках, в местах чаще подверженных опрелости также возникают очаги поражения.
- Иногда фликтены формируются на слизистых десен, что доставляет ребенку болезненные ощущения и дискомфорт.
- Инфекция может проникнуть в организм через порезы и ссадины, в результате укусов насекомых.
Если не лечить зараженных детей, то ее течение затянется на несколько недель. При адекватной терапии выздоровление наступает через 5 дней.
Клинические проявления
В зонах поражения образуется сыпь, состоящая из мелких пупсул, которые формируются в поверхностном слое эпидермиса. Пузырьки могут быть наполнены мутноватым или гнойным содержимым, иногда присутствует примесь крови.
Классифицируется заболевание по типу возбудителя.
Стрептококковое импетиго
Этот вид заболевания чаще поражает детей, подростков и женщин. Проявляется формированием покраснений, на которых в течение нескольких часов образуются первичные элементы – фликтены. Их размеры могут варьироваться в пределах от 2 до 10 мм. Пузырьки, появившиеся на коже, заполняются мутным или гнойным содержимым, а после вскрытия образуют корочки желтого или серого оттенка. Они отпадают, оставляя розоватые или депигментированные пятна.
При отсутствии адекватного лечения, единичные фликтены сливаются между собой, поражая значительные участки кожи.
Медики различают несколько видов стрептококкового импетиго.
Буллезное характеризуется появлением напряженных пузырей с мутным содержимым, которые чаще локализуются на кистях с тыльной стороны, реже встречаются на голенях и стопах. Их размеры могут достигать 2-3 см.
Панариций или импетиго ногтевого валика, развивается при неосторожном удалении кутикулы. В этом случае пузырь наполняется гноем, пульсирует и болит. Палец отекает и краснеет, иногда сопровождается повышением температуры и воспалением лимфатических узлов кисти.
Щелевидная форма имеет и другое название – ангулярный стоматит, который проявляется образованием линейных трещин, локализованных в уголках рта, на крыльях носа или возле наружной стороны глазной прорези.
Пациенты жалуются на зуд и боль в пораженных участках. Заражение возможно через предметы общего пользования, поцелуи. Сложнее и дольше лечится у пациентов с дефицитом витамина В, страдающих кариесом зубов, конъюнктивитом.
Существует еще один тип стрептококкового импетиго – кольцевидный. При этой форме фликтены чаще располагаются на голенях и стопах, а также возле ногтей. Они группируются в большие участки поражений, где происходит вскрытие и засыхание пузырьков, локализованных в центральной части, и образованием новых на периферии.
Стафилококковое импетиго
Этот вид заболевания иначе называют остеофолликулитом. Его возбудителем является золотистый стафилококк, который поражает волосяные луковицы. Местом дислокации пузырьков с гнойным содержимым чаще становится лицо и шея, реже на других участках тела.
Причиной является низкий иммунитет, повреждения целостности кожи, отсутствие должной гигиены, недостаточное питание, ранее перенесенные инфекции.
Вульгарное импетиго
Это стрептококковая инфекция, которая чаще поражает представительниц слабого пола, причем всех возрастов, а также лиц, страдающих заболеваниями сердечно-сосудистой системы, почек, печени. В группу риска входят люди, подверженные частым психоэмоциональным стрессам.
При этой форме сыпь располагается на шее, в затылочной области, на внутренних сгибах суставов.
Течение заболевания составляет от 8 до 15 дней. Сначала появляются пузырьки с гноем, затем происходит их вскрытие, после чего образуются корки, которые отпадают, не оставляя следов.
Диагностика
Определить ту или иную форму импетиго опытному дерматологу не составляет труда. Он осуществляет внешний 
осмотр пациента и собирает анамнез. Однако если возникают сомнения, то проводится исследование содержимого пузырьков в лабораторных условиях для установления возбудителя. С этой целью делается посев на питательную среду.
Еще одним методом диагностики является дермоскопия.
Для определения кислотности кожи применяется специальный аппарат со стеклянными электродами и цветовым индикатором.
На анализ берется и кровь пациента, что позволяет установить наличие воспалительного процесса по количеству лейкоцитов и реакции СОЭ. На основании полученных данных подбирается тактика терапии.
При легком течении импетиго лечение проводится в домашних условиях. Назначаются мази с содержанием антибиотиков. Тяжелые формы требуют комплексного подхода, который включает местное и внутреннее назначение антибактериальных препаратов и средств для поднятия иммунитета – витамины группы В и С, адаптогены.

Что такое заеды?
Заеда (лат. angulus infectiosus) – патологический процесс, заболевание или симптом, характеризующийся нарушением целостности слизистой оболочки губ или кожи, преимущественно в уголках рта. Если говорить проще, то трещинки по краям губ, которые затем преобразовываются в ранки, часто не заживающие в течение длительного периода времени и являются заедами.
Заеды на губах могут быть как самостоятельное, первичное заболевание, так и симптомом иных заболеваний. Все зависит от конкретной ситуации, причины ангулита.
Основная причина заеды – инфекция, которая при ослабленном иммунитете и малейшем нарушении целостности слизистой оболочки губ или кожи, попадая под верхние их ткани, начинают активно размножаться, провоцируя развитие воспалительного процесса и раны в данном месте. Наиболее частыми возбудителями заеды являются – стрептококки, грибок кандида.
Повреждение губ или кожи наиболее часто вызывают гиповитаминозы, особенно недостаточность в организме витамина В2 (рибофлавина), постоянное нахождение в уголках рта слюны, наличие сахарного диабета, физическое ранение и т.д.
Опасности в себе заеда не несет, однако эти раны могут вызывать в некоторых случаях боль, в частности при открытии рта и эстетический дискомфорт.

Как мы уже косвенно и говорили, для появления трещин на губах необходимо сочетание нескольких неблагоприятных факторов:
1. Наличие на поверхности губ и кожи инфекции;
2. Нарушение целостности слизистой оболочки губ или кожи возле губ;
3. Снижение реактивности иммунной системы.
Когда инфекция попадает под верхний слой слизистой губ или кожи, она оседает в том месте, начинает активно размножатся, провоцируя развитие воспалительного процесса. При этом, в данном месте образовывается небольшая ранка (язвочка), пузырьки или узелки (папулы), часто содержащие в себе прозрачную или мутноватую жидкость. Со временем, поверхность раны покрывается жесткой коркой, несколько стягивая поверхность губ или кожи. Когда человек приоткрывает рот – при приеме пищи, смехе, разговоре, из-за отсутствия эластичности раны, она трескается, наружу вытекает жидкость, содержащая в себе инфекцию, которая снова подсыхает и укрепляет поверхность корки новым шаром. Вместе с жидкостью может вытекать и кровь. Таким образом, с каждым разрывом корки и вытеканием содержимого, рана постоянно увеличивается в размере.
Наиболее часто заеды образовываются в холодное время года – с поздней осени до средины весны, когда организм наиболее сильно подвержен переохлаждению, гиповитаминозам, атаке со стороны различного вида инфекции, т.е. в период активности острых респираторных заболеваний (ОРЗ).
МКБ-10: K13.0;
МКБ-9: 528.5.
Заеды – причины
От чего появляются заеды? Еще раз повторимся, для развития ангулита необходим комплекс из нескольких факторов:
1. Инфекция. Чаще всего, воспаление вызывают:
- бактерии – стрептококки (особенно эпидермальный стрептококк) и стафилококки;
- вирусы – вирус герпеса;
- грибки — грибок рода кандида (Candida).
2. Повреждение слизистой оболочки губ или кожи возле губ, что могут спровоцировать:
- физическое ранение – при расчесывании уголков рта, выдавливании прыщей, порез при бритье;
- постоянный контакт уголков рта со слюной, например, из-за повышенного слюноотделения;
- обветривание лица, губ;
- сухость кожи, ксеродемия;
- неровный прикус;
- ношении протезов или брекетов.
3. Снижение реактивности иммунной системы, что могут вызвать:
- переохлаждение организма (гипотермия);
- перегревание организма (гипертермия);
- повышенная температура тела;
- применение в течение длительного времени антибактериальных препаратов, стероидных противовоспалительных средств, глюкокортикоидов, цитостатиков, иммунодепрессантов и другие;
- наличие различных хронических, инфекционных или иных заболеваний – сахарный диабет, ОРВИ, ОРЗ, грипп, ВИЧ-инфекция, анемии, гепатит и другие;
- гиповитаминозы, особенно витаминов группы В, С, Е.
- несоблюдение правил личной гигиены;
- использование общей посуды, что особенно касается работников в больших коллективах;
- использование некачественных средств для ухода за ротовой полостью – зубной щетки, зубной нити, зубной пасты;
- наличие вредных привычек – употребление алкогольных напитков, курение.
Очень важно выявить возбудителя заеды, т.к. от этого зависит и дальнейшее лечение.
Симптомы заедов
Среди симптомов ангулита можно выделить:
- Припухлость и покраснение слизистой губы или кожи в углу рта;
- Чувство зуда, небольшой боли и дискомфорта в зоне воспалительного процесса, особенно при разговоре, смехе, приеме пищи;
- Покрытие заеды коркой, которая в зависимости от возбудителя может быть окрашена в желтовато-красноватый, красноватый или беловатый оттенки;
- Появление трещин, которые со временем могут становится более глубокими и при недостаточных лечебных мероприятиях превратится в глубокие и обширные раны.

Виды ангулита
Классификация заеды происходит следующим образом:
Первичная форма – патологический процесс развивается в качестве самостоятельного заболевания, обусловленного инфекцией. Может быть:
- Стрептококковая заеда – причиной становится стрептококковая инфекция (бактерии). Характеризуется образованием корки с желтовато-красноватым оттенком;
- Кандидамикотическая заеда – причиной становится грибковая инфекция – грибы рода кандида (Candida). Отличительной чертой кандидомикотической заеды является серовато-беловатый налет на месте воспаления, при этом корка обычно отсутствует. Часто переходит в хроническую форму с периодическими рецидивами.
- Вирусная заеда – причиной может стать вирус герпеса и другие типы вирусной инфекции.
Вторичная форма – заеда является симптомом иного заболевания или патологического процесса, часто в период обострения другой болезни, например – хейлита, гиповитаминоза В2, сифилиса, туберкулеза.
Острая форма;
Хроническая форма.
Диагностика заедов
Диагностика заеды включает в себя следующие методы обследования:
- Общий анализ крови;
- Биохимический анализ крови;
- Исследование соскоба заеды на определение типа инфекции, из-за которой появилась заеда;
Дополнительные методы обследования:
- Реакция Вассермана (RW), или ЭДС (экспресс-диагностика сифилиса) – для исключения сифилиса;
- Гистология
- .
![]()
- При легкой форме ангулита в врачу обращаться необязательно, однако лечение заеды в домашних условиях (средства описаны далее в статье) лучше не продолжать, если процесс заживления не наступает даже через несколько дней лечения. В ином случае, лучше обратиться к врачу.
Традиционное лечение заеды включает в себя следующие пункты терапии:
1. Противоинфекционная терапия;
2. Терапия, направленная на ускорение заживления;
3. Устранение физических причин появления заеды.
Важно! Перед применением лекарственных препаратов, обязательно проконсультируйтесь с лечащим врачом!
Чем лечить заеды в уголках рта? Прежде всего, выбор лекарства при воспалительном процессе в уголках рта зависят от причины заболевания. Однако, в связи с тем, что ангулит образовывается на поверхности губ или кожи, для их местного лечения применяются в основном мази. Мази при заедах являются основным средством лечения.
Важно! Применение вышеперечисленных препаратов должны составлять не менее срока, указанного в инструкции к препаратам, за исключением появления аллергических реакций на то или иной вещество.
После обработки заеды антибактериальным, противогрибковым или противовирусным препаратом, ее желательно обработать смягчающим средством, которое предотвратит подсушивание корки, из-за чего и развиваются чаще всего трещины. Кроме того, некоторые средства ускоряют регенерацию тканей.
Природным средством, укрепляющим иммунитет является витамин С (аскорбиновая кислота), наибольшее количество которого находится в таких продуктах, как – шиповник, калина, малина, лимон.
Среди витаминов, необходимых для нормального функционирования иммунитета и быстрого заживления заеды можно выделить – витамины А (ретинол), группы В (особенно В2, РР), С (аскорбиновая кислота), Е (токоферол).
Недостаток витамина В2 (рибофлавина) является одной из частых причин появления ангулита, поэтому обратите свое внимание на дополнительном приеме продуктов. Обогащенных этим витамином – орехи (арахис, миндаль, грецкий орех), зелень, капуста, молоко, печень, мясо, крупы.
Если ангулярный хейлит образовался из-за неправильно-установленных зубных протезов, пломбирования, искривленного прикуса, эти причины необходимо устранить, чтобы не появлялись рецидивы заболевания.
В случае, если причиной ангулита является наличие иного заболевания, одновременно проводят и его лечение.
Также, обратите внимание на профилактические меры, в которых мы поговорим немного позже.
Заеды – народные средства

Важно! Перед применением народных средств лечения заеды, обязательно проконсультируйтесь с врачом!
Чайное дерево. 2 раза в сутки прикладывайте к воспаленным уголкам рта ватный тампон, смоченный в масле чайного дерева, которое обладает не только антисептическими и смягчающими, но и заживляющими раны свойствами.
Рыбий жир. 1 ст. ложку мёда смешайте с 10 каплями рыбьего жира. Делайте компресс из данного средства утром, минут на 15 и на ночь.
Каланхоэ. Выдавите из нескольких крупных листьев каланхоэ сок и обрабатывайте ним раны, пока они не исчезнут.
Подорожник. Сделайте кашицу из больших листьев подорожника, и обрабатывайте ней рану 2-3 раза в день, до выздоровления.
Алоэ. Положите несколько крупных листьев алоэ в холодильник, часов на 5, после разрежьте их и залейте 400 мл кипятка. Накройте емкость и отставьте в темное место для настаивания. Полученным настоем из алоэ необходимо обрабатывать ангулит до 2-3 раза в сутки.
Витамины + растения. Обработайте рану настоем из ромашки аптечной, шалфея или череды, после на несите на воспаленный участок смесью из масляных растворов витаминов А и Е. Травы обладают антисептическим свойством, а витамины заживляющим.
Ушная сера. Старинным, но в тоже самое время достаточно действенным средством против заеды является ушная сера, которой необходимо смазывать пораженный участок. Особенно данное средство было популярное в довоенное время, которым лечили заеды у детей.
Профилактика заедов

Профилактика заеды включает в себя соблюдение следующих превентивных мер:
- Соблюдайте правила личной гигиены, особенно следите за санацией полости рта и научите своих детей как можно ранее не касаться лица грязными руками и не сунуть в рот все что попало (грязные продукты питания, ручку во время уроков, кусание ногтей и т.д.);
- Если Вы заметили изменение прикуса, обратитесь к стоматологу, т.к. этот процесс обычно продолжается, пока его не остановить;
- Не злоупотребляйте лекарственными препаратами;
- Откажитесь от курения, употребления алкогольных напитков;
- В осенне-зимне-весенний период хорошо одевайтесь, не допускайте переохлаждение организма;
- Старайтесь употреблять в пищу продукты, обогащенные витаминами и макро- микроэлементами;
- Не облизывайте губы;
- Не используйте чужие губные помады, предметы личной гигиены, посуду;
- Избегайте стрессов;
- Высыпайтесь.
Читайте также:



