Развитие сепсиса при гангрене
Гангрена и сепсис: что погубило Началову
16 марта умерла певица Юлия Началова, проблемы со здоровьем у которой начались с раны на ноге. Певица не спешила обращаться к врачам, считая, что заживление затягивается из-за диабета и волчанки, пишут СМИ. Это привело к развитию гангрены, а позже — к заражению крови.
Гангрена — это отмирание тканей организма. При этом они темнеют из-за сульфида железа, образующегося из железа гемоглобина в присутствии сероводорода. Она может возникнуть из-за проблем с кровоснабжением тканей, инфекций, физического или химического воздействия.
Основные симптомы гангрены — почернение пораженных тканей, набухание тканей вокруг раны, острая боль, онемение конечностей. Могут наблюдаться судороги, образовываться трофические язвы.
По консистенции погибших тканей гангрена делится на сухую и влажную.
Сухая гангрена поражает определенный участок тела и не распространяется далее. Распада омертвевших тканей почти не бывает, а всасывание токсических продуктов настолько незначительно, что интоксикация не наблюдается.
Влажная протекает более динамично, чем сухая, происходит заражение всего организма.
Газовая гангрена возникает при инфекциях из-за роста и размножения в тканях бактерий рода клостридий. Рост этой микрофлоры возможен только при отсутствии кислорода, однако споры возбудителей заболевания могут длительное время сохраняться и в кислородной среде. Такое название она получила из-за того, что при надавливании на края раны из тканей выделяются пузырьки газа с неприятным сладковато-гнилостным запахом.
Изредка гангрена может закончиться самоампутацией без дальнейшего поражения тканей.
При начинающейся ишемической (возникшей из-за нарушения кровоснабжения тканей) гангрене лечение заключается в восстановлении кровообращения в больной конечности. Восстановительные операции на артериях позволяют ограничить зону некроза и сохранить опорную функцию конечности. После восстановления кровотока удаляются только явно омертвевшие ткани.
Гангрена всего сегмента требует ампутации, однако ее уровень зависит от состояния кровообращения.
Хирурги должны стремиться к снижению уровня ампутации для сохранения функции конечности, но не в ущерб заживлению культи.
Основное средство лечения тканей, поврежденных гангреной — внутримышечные инъекции пенициллина в некротические участки пораженных органов. Также применяется переливание крови. Профилактика гангрены сводится к ранней обработке и дезинфекции раны, а также в принятии антибиотиков.
Инфекционная гангрена способна спровоцировать сепсис — заражение крови.
В отличие от гангрены, он сразу поражает весь организм.
Если сепсис не распознать на ранней стадии и не обеспечить своевременное лечение, он может вызвать септический шок, полиорганную недостаточность и смерть.
Сепсис развивается, когда ответ организма на инфекцию приводит к повреждению его собственных тканей и органов, и может привести к смерти или серьезному ухудшению состояния. Клиническое течение сепсиса может быть молниеносным (бурное развитие проявлений в течение 1-2 суток), острым (до 5—7 суток), подострым и хроническим.
К тревожным признакам и симптомам относятся повышение или понижение температуры тела и озноб, изменение психического состояния, затрудненное/учащенное дыхание, учащенное сердцебиение, ослабление пульса/низкое кровяное давление, синюшность или мраморность кожи, похолодание конечностей и сильные боли или дискомфорт в теле.
Сепсис может развиться у любого человека с инфекцией, однако повышенному риску подвергаются уязвимые группы населения — пожилые люди, беременные женщины, новорожденные, госпитализированные пациенты и лица с ВИЧ и СПИДом, циррозом печени, раком, заболеваниями почек, аутоиммунными заболеваниями и удаленной селезенкой.
Лечение направлено на борьбу с инфекцией (большие дозы антибиотиков) и повышение сопротивляемости организма. На раннем этапе важное значение также имеет инфузионная терапия для нормализации объема циркулирующей жидкости. При наличии ран необходимо своевременное удаление омертвевших тканей, уничтожение гнойных очагов, обработка ран антибиотиками и антисептиками.
Самостоятельное выздоровление при сепсисе практически невозможно.
При отсутствии лечения поражаются все органы — развиваются абсцессы легких и мозга, гнойный менингит, цистит, сердечная недостаточность. Возможно развитие септического шока — острого состояния, при котором ухудшается кровоснабжение, что ухудшает доставку кислорода и других веществ к тканям. Смертность при септическом шоке достигает 50%.
Для профилактики сепсиса рекомендуется своевременно лечить местные гнойные процессы, дезинфицировать любые раны и повреждения. Также необходимо соблюдать гигиену рук и правила приготовления пищи.
Основные факты
- Сепсис развивается, когда ответ организма на инфекцию приводит к повреждению его собственных тканей и органов, и может привести к смерти или серьезному ухудшению состояния.
- Глобальное эпидемиологическое бремя сепсиса не поддается точной оценке. Согласно расчетам, он ежегодно развивается более чем у 30 миллионов человек и, возможно, уносит жизни 6 миллионов человек(1). Проблема сепсиса, по всей вероятности, больше всего распространена в странах с низким и средним уровнем доходов.
- Согласно оценкам, каждый год сепсисом страдает 3 миллиона новорожденных и 1,2 миллиона детей (2). Три из десяти случаев смерти в результате неонатального сепсиса предположительно вызваны лекарственно устойчивыми патогенами.
- Каждая десятая смерть в связи с беременностью и родами происходит по причине материнского сепсиса, при этом 95% случаев смерти от материнского сепсиса происходят в странах с низким и средним уровнем доходов (4). Каждый год в связи с материнскими инфекциями, в частности материнским сепсисом, умирает один миллион новорожденных (5).
- Сепсис может быть клиническим проявлением инфекций, приобретенных как за пределами медицинских учреждений, так и внутри их. Инфицирование в связи с оказанием медицинской помощи является одной из наиболее распространенных, если не самой распространенной разновидностью неблагоприятных событий, происходящих в ходе оказания такой помощи, и ежегодно затрагивает миллионы пациентов по всему миру (6). Поскольку такие инфекции нередко устойчивы к антибиотикам, они могут вызывать быстрое ухудшение клинического состояния.
Общая информация
Сепсис — это опасная для жизни дисфункция внутренних органов, вызванная нарушением регуляции ответа организма на инфекцию (7). Если сепсис не распознать на ранней стадии не обеспечить своевременное лечение, он может вызвать септический шок, полиорганную недостаточность и смерть. Сепсис может быть вызван любым типом инфекционного патогена. Устойчивость к противомикробным препаратам является ведущим фактором, вызывающим отсутствие клинического ответа на лечение и быстрое развитие сепсиса и септического шока. Среди пациентов с сепсисом, вызванным лекарственно-устойчивыми патогенами, наблюдается повышенный риск больничной летальности.
Кто подвергается риску?
Сепсис может развиться у любого человека с инфекцией, однако повышенному риску подвергаются уязвимые группы населения,такие как пожилые люди, беременные женщины, новорожденные, госпитализированные пациенты и лица с ВИЧ/СПИДом, циррозом печени, раком, заболеваниями почек, аутоиммунными заболеваниями и удаленной селезенкой (8) .
Признаки и симптомы
Сепсис является неотложным состоянием. Однако признаки и симптомы сепсиса у пациентов могут быть различными в различные моменты времени, поскольку такое клиническое состояние, как сепсис, может вызываться множеством возбудителей и менять свой характер на различных этапах. К тревожным признакам и симптомам относятся повышение или понижение температуры тела и озноб, изменение психического состояния, затрудненное/учащенное дыхание, учащенное сердцебиение, ослабление пульса/низкое кровяное давление, олигурия, синюшность или мраморность кожи, похолодание конечностей и сильные боли или дискомфорт в теле (9-11) . Возникновение подозрения на сепсис является первым шагом к его раннему распознаванию и диагностике.
Профилактика
Существует два основных пути профилактики сепсиса:
1. предотвращение передачи микроорганизмов и инфицирования;
2. недопущение осложнения инфекции до состояния сепсиса.
Профилактика инфекций среди населения предусматривает соблюдение эффективных правил гигиены, таких как мытье рук и безопасное приготовление пищи, улучшение качества и доступности водоснабжения и средств санитарии, обеспечение доступа к вакцинам, особенно лиц, подверженных высокому риску развития сепсиса, а также надлежащее питание, включая грудное вскармливание новорожденных.
Профилактика внутрибольничных инфекций, как правило, обеспечивается наличием функционирующих программ по профилактике инфекций и инфекционному контролю, а также соответствующих групп персонала, применением эффективных методов соблюдения гигиены, в том числе гигиены рук, наряду с чистотой в помещениях и правильной работой оборудования.
Профилактика развития сепсиса как среди населения, так и в медицинских учреждениях предполагает надлежащее лечение инфекций с применением антибиотиков, в том числе регулярную оценку состояния больных для рационального применения антибиотиков, быстрое обращение за медицинской помощью и раннее обнаружение признаков и симптомов сепсиса.
Эффективность профилактики инфекций однозначно подтверждается научными данными. Например, при строгом соблюдении правил гигиены рук в учреждениях здравоохранения уменьшение числа случаев инфицирования может составить до 50% (12) , а в общественных местах эти меры могут сократить риск возникновения диареи как минимум на 40% (13) . Меры по улучшению водоснабжения, санитарии и гигиены (ВСГ) способны привести к сокращению общего бремени заболеваний во всем мире на 10% 14 . Каждый год вакцинации помогают предотвратить 2–3 миллиона случаев смерти, связанных с инфекциями (15) .
Диагностика и клиническое ведение
Чтобы выявить сепсис на ранних этапах и своевременно организовать его надлежащее клиническое ведение, крайне важно распознать и не игнорировать перечисленные выше признаки и симптомы, а также выявить определенные биомаркеры (в частности прокальцитонин). На этапе после раннего выявления важное значение имеют диагностические процедуры, помогающие выявить возбудитель вызвавшей сепсис инфекции, поскольку от этого зависит выбор целенаправленного противомикробного лечения. Устойчивость к противомикробным препаратам (УПП) может препятствовать клиническому ведению сепсиса, поскольку оно нередко требует подбора антибиотика эмпирическим путем. Поэтому необходимо понимать эпидемиологические параметры распространения УПП в данных условиях. После определения источника инфекции важнейшей задачей является его ликвидация, например, путем дренирования абсцесса.
На раннем этапе ведения сепсиса важное значение также имеет инфузионная терапия для нормализации объема циркулирующей жидкости. Кроме того, для улучшения и поддержания перфузии тканей может потребоваться применение сосудосуживающих препаратов. Дальнейшие мероприятия по правильному ведению сепсиса выбираются исходя из данных повторных обследований и диагностических мероприятий, включая контроль основных показателей жизнедеятельности пациента.
Проблема сепсиса и Цели в области устойчивого развития
Сепсис является крайне актуальной причиной материнской смертности, а также смертности новорожденных и детей в возрасте до пяти лет. По этой причине борьба с сепсисом будет очевидным образом способствовать выполнению задач 3.1 и 3.2 в рамках Целей в области устойчивого развития (ЦУР).
Сепсис является крайне актуальной причиной материнской смертности, а также смертности новорожденных и детей в возрасте до пяти лет. По этой причине борьба с сепсисом будет очевидным образом способствовать выполнению задач 3.1 и 3.2 в рамках Целей в области устойчивого развития (ЦУР).
Показателями выполнения этих двух задач ЦУР являются коэффициенты смертности матерей, новорожденных и детей младше пяти лет. Сепсис занимает важное место среди причин, вызывающих эти предотвратимые виды смертности. Именно он нередко является клиническим состоянием, вызывающим, в конечном счете, смерть пациентов, страдающих ВИЧ, туберкулезом, малярией и другими инфекционными заболеваниями, упомянутыми в задаче 3.3, но при этом он, как правило, не регистрируется в качестве причины смерти таких пациентов и не включается в статистику по показателям выполнения задачи 3.3 ЦУР.
Проблема сепсиса также имеет важное, хотя и более опосредованное значение для других связанных со здоровьем задач в рамках ЦУР 3. Так, профилактика и/или надлежащая диагностика и ведение сепсиса имеют также отношение к надлежащему охвату вакцинами, всеобщему охвату качественными услугами здравоохранения, возможностям для соблюдения Международных медико-санитарных правил, обеспечению готовности и предоставлению услуг водоснабжения и санитарии. Вместе с тем, обеспечение повсеместной профилактики, диагностики и ведения сепсиса остается сложной задачей.
Деятельность ВОЗ
В мае 2017 г. Семидесятая сессия Всемирной ассамблеи здравоохранения на основании доклада Секретариата ВОЗ приняла резолюцию о сепсисе.
Резолюция WHA70.7. Совершенствование профилактики, диагностики и клинического ведения сепсиса
Доклад Секретариата ВОЗ A70/13. Совершенствование профилактики, диагностики и клинического ведения сепсиса
В настоящее время в рамках нескольких программ уровня штаб-квартиры ВОЗ, осуществляемых в сотрудничестве и координации с региональными бюро ВОЗ, изучаются вопросы воздействия сепсиса на общественное здравоохранение, а также предоставляются руководящие указания и поддержка на уровне стран по вопросам профилактики, ранней и правильной диагностики, а также своевременного и эффективного клинического ведения сепсиса в интересах комплексного решения этой проблемы. Глобальная группа по вопросам профилактики инфекций и инфекционного контроля, работающая в штаб-квартире ВОЗ при Департаменте предоставления услуг и обеспечения их безопасности, обеспечивает координацию деятельности по проблеме сепсиса и руководит мероприятиями в области его профилактики.
Библиография
(1) Fleischmann C, Scherag A, Adhikari NK, et al. Assessment of Global Incidence and Mortality of Hospital-treated Sepsis. Current Estimates and Limitations. Am J Respir Crit Care Med 2016; 193(3): 259-72.
(2) Fleischmann-Struzek C, Goldfarb DM, Schlattmann P, Schlapbach LJ, Reinhart K, Kissoon N. The global burden of paediatric and neonatal sepsis: a systematic review. The Lancet Respiratory medicine 2018; 6(3): 223-30.
(3) Laxminarayan R, Matsoso P, Pant S, et al. Access to effective antimicrobials: a worldwide challenge. Lancet 2016; 387(10014): 168-75.
(4) Say L, Chou D, Gemmill A, et al. Global causes of maternal death: a WHO systematic analysis. The Lancet Global health 2014; 2(6): e323-33.
(5) Reproductive, Maternal, Newborn, and Child Health: Disease Control Priorities, Third Edition (Volume 2). In: Black RE, Laxminarayan R, Temmerman M, Walker N, eds. Reproductive, Maternal, Newborn, and Child Health: Disease Control Priorities, Third Edition (Volume 2). Washington (DC): The International Bank for Reconstruction and Development / The World Bank(c) 2016 International Bank for Reconstruction and Development / The World Bank.; 2016.
(6) World Health Organization. WHO Report on the burden of endemic health care-associated infection worldwide. 2017-11-21 15:11:22 2011.
(7) Singer M, Deutschman CS, Seymour CW, et al. The Third International Consensus Definitions for Sepsis and Septic Shock (Sepsis-3). JAMA 2016; 315(8): 801-10.
(8) Gotts JE, Matthay MA. Sepsis: pathophysiology and clinical management. British Medical Journal 2016.
(9) United States Centers for Disease Control and Prevention. Healthcare Professional (HCP) Resources : Sepsis. 2018-02-01T06:23:15Z.
(12) Luangasanatip N, Hongsuwan M, Limmathurotsakul D, et al. Comparative efficacy of interventions to promote hand hygiene in hospital: systematic review and network meta-analysis. British Medical Journal. 2015;351:h3728.
(14) Pruss-Ustun A, Bartram J, Clasen T, et al. Burden of disease from inadequate water, sanitation and hygiene in low- and middle-income settings: a retrospective analysis of data from 145 countries. Tropical medicine & international health : TM & IH 2014; 19(8): 894-905.
(15) World Health Organization. Fact sheet: Immunization coverage. 2018-04-10 14:55:37.
Гангрена – это отмирание мягких тканей, спровоцированное нарушением кровообращения. Причиной выступают травмы, ожоги, инфекционное поражение или сахарный диабет . Недуг поражает руки и ноги, внутренние органы и другие части тела. Заболевание крайне опасное и требует незамедлительной медицинской помощи. Отсутствие лечения может привести к распространению болезни на здоровые органы, ухудшению состояния и летальному исходу.
Причины гангрены
Основная причина патологии – нарушение или полное прекращение циркуляции крови на определенном участке или в органе. Прекращение подпитки клеток кислородом и питательных веществ ведет к их отмиранию.
Выделяют несколько факторов, которые повышают риск развития патологического состояния: атеросклероз, сахарный диабет, травмы, спровоцировавшие большую кровопотерю, и синдром Рейно. Опасность представляют любые повреждения кожных покровов (в том числе, перенесенное хирургическое вмешательство). Провокатором выступает бактерия Clostridium Perfringens, стафилококк или кишечная палочка.
Классификация гангрены
В медицине выделяют два вида гангрены – влажную и сухую. Первая в свою очередь классифицируется на несколько подвидов.
Сухая – опасное состояние, поражающее преимущественно руки и ноги. Фактором риска является наличие аутоиммунных болезней или инсулинозависимого сахарного диабета. При этом отсутствует бактериальное поражение организма или оно развивается вторично.
Проявляется недуг сухостью кожных покровов и изменением их оттенка на коричневый или черный. Развивается медленно, поэтому своевременное выявление и обращение за помощью повышает шансы на выздоровление.
Влажную форму провоцирует инфекционное заражение. Фактором риска выступает травма или ожог, что повышает риск попадания инфекции или бактерии. На пораженном участке формируются ранки, из которых выделяется большое количество гноя. Главная опасность – быстрое распространение по телу с заражением здоровых участков, поэтому она представляет особую угрозу для жизни человека.
Различают несколько подвидов влажной гангрены – газовую, внутреннюю, Фурнье и Meleney’s. Болезнь отличается локализацией и клинической картиной.
Гангрена Meleney’s развивается преимущественно после проведения операции и поражает кожу и подкожные ткани. Возбудителем выступает стафилококк, который попадает в раны при несоблюдении правил их санации. Проявляется некрозом и возникновением маленьких язв.
Болезнь Фурнье – редкая форма, от которой страдают преимущественно представители сильного пола. Провоцируют ее половые инфекции. Болезнь часто приводит к сепсису и при отсутствии должного лечения заканчивается смертью.
Внутренняя форма проявляется некрозом внутренних органов. Чаще всего поражается желчный пузырь, кишечник, печень или тонкая кишка. Характеризуется стремительным развитием и острым проявлением клинических признаков (сильная боль, высокая температура, интоксикация и озноб). Такой недуг крайне опасен и в большинстве случаев приводит к смерти.
Газовая – поражает глубокие слои эпидермиса, мышцы и внутренние органы. Провоцирующий фактор – травма или ожог, в которые попадает бактерия – Clostridium Perfringens. Патогенный микроорганизм выделяет токсины, которые быстро разносятся по всему организму с газом. Развивается очень стремительно и при отсутствии своевременной помощи приводит к смерти уже через 36-48 часов.
Даже в случае своевременно начатой терапии существует высокий риск развития осложнений. Как правило, это печеночная недостаточность или паренхиматозная желтуха, сепсис, кома или шок.
Симптомы гангрены
Клиническая картина зависит от формы заболевания. Для сухой присуще изменение оттенка кожных покровов на черный в области пораженной конечности. Она становится слишком холодной и меняет оттенок на черный. Часто наблюдается отслоение кожи. Отличительная особенность – отсутствие боли или других неприятных ощущений.
Признаки влажной гангрены:
- Болезненность и отечность в месте развития инфекции.
- Появление пузырьков или язвочек, из которых выделяется гной. При этом ранки излучают крайне неприятный запах.
- Изменение цвета кожи на красный или коричневый.
- Ухудшение общего самочувствия и проявление общих признаков интоксикации.
- Снижение чувствительности или ее полное отсутствие в месте поражения.
- Онемение и частые судороги.
- Нарушение сна и аппетита.
- Повышенное беспокойство и слабость.
Порой патология сопровождается сепсисом. Такое состояние проявляется тахикардией, снижениемкровяного давления, повышением температуры и появлением одышки. Кожные покровы покрываются сыпью. Больной испытывает сильную боль, слабость и спутанность сознания.
Как вылечить гангрену
В случае ухудшения самочувствия и изменений цвета кожи необходимо незамедлительно обратиться за консультацией в медицинское учреждение. Лечение, начатое на ранней стадии, повышает шансы на выздоровление.
Для постановки диагноза проводятся лабораторные тесты: анализ крови (общий, биохимический и на стерильность) и исследование жидкости, выделяемой ранками.
Терапия включает два основных направления – устранение инфекции и удаление омертвевших тканей. Лечение назначает врач, учитывая форму недуга и общее состояние пациента. Как правило, терапия заключается в проведении следующих лечебных мероприятий:
- Оперативное вмешательство, в ходе которого иссекаются некротизированные ткани, не подлежащие восстановлению. При обширном поражении выполняется ампутация.
- Лечение личинками – это современный метод терапии. Личинки медицинских мух, выращенных в лабораторных условиях, убирают мертвые клетки, не повреждая здоровые. Это альтернатива хирургии, однако применяться такой способ может при незначительном некрозе.
- Антибактериальная терапия, направленная на уничтожения возбудителя инфекции. Препараты вводятся внутривенно, что гарантирует более быстрый эффект.
- Кислородотерапия направлена на ускорение заживления ран. Пациент помещается в специальную камеру, где воздух намного насыщеннее кислородом, что увеличивает его концентрацию в крови.
- Препараты, нормализующие кровообращение (Актовегин, Пирацетам, Петрофан) и разрушающие тромбы (Аспирин, Гепарин или Левостор).
- Для снижения болевого синдрома назначаются обезболивающие препараты и новокаиновые блокады.
- Для поддержания здоровья рекомендуется прием витаминно-минеральных комплексов и антикоагулянтов.
- При наличии показаний проводится переливание крови.
Профилактика гангрены
Предотвратить развитие заболевания поможет соблюдение превентивных мер. Прежде всего следует своевременно лечить патологии, которые могут привести к гангрене (атеросклероз, сахарный диабет, инсульт и прочие). Важно вести здоровый образ жизни, отказавшись от алкоголя и курения. Необходимо защищать конечности от обморожения, ожогов (термических или химических), а также травм. При появлении первых признаков заболевания следует незамедлительно обратиться в медицинское учреждение для получения квалифицированной помощи.
Наше любопытство завораживают хищники. Мы любим шоу о дикой природе, об акулах, больших кошках, мы всегда с упоением наблюдаем противостояние убийцы и его жертвы. Мы переживаем за антилопу, пришедшую на водопой, и нильского крокодила, сосредоточенно ждущего её под мутными водами древней реки, чтобы в нужный момент, выверенный эволюцией, сам естественный отбор свершился и сравнил, кто из них всё же сильнее, быстрее, проворнее, кто будет жить, а кто будет съеден. С таким же гипнотическим интересом мы завороженно читаем о болезнях и эпидемиях, унесших жизни людей или угрожающих им сейчас. Эбола, Марбург, лихорадка Зикка, Дэнге, малярия, сотни смертельных патогенов. нам интересно – кто же самый опасный из них?
Мы боимся. Мы смотрим сериалы про зомби и пандемии, проецируя возможные последствия глобальных катастроф на нашу реальность. Мы боимся. Но мы обманываем себя каждый божий день. Мы врем себе, делая вид, что не замечаем войны, которая идёт каждую секунду. Войны нашего тела с миллионами хищников, готовых нас сожрать. И они не прячутся где-то под водой или в далеких джунглях, они – повсюду. Они прямо на вашей коже. Всегда. С самого рождения они ждут, когда вы ослабнете и позволите им войти. И они всегда побеждают, даже если ждать придется всю вашу жизнь. Потому что они – гнилостные бактерии, микромир гниения, тлена и разложения. А мы – всего лишь часть этой экосистемы.
Сегодня о бактериях – пожирателях плоти рассказывает ваш непопулярный ScientaeVulgaris.
Некроз и пингвиний суп
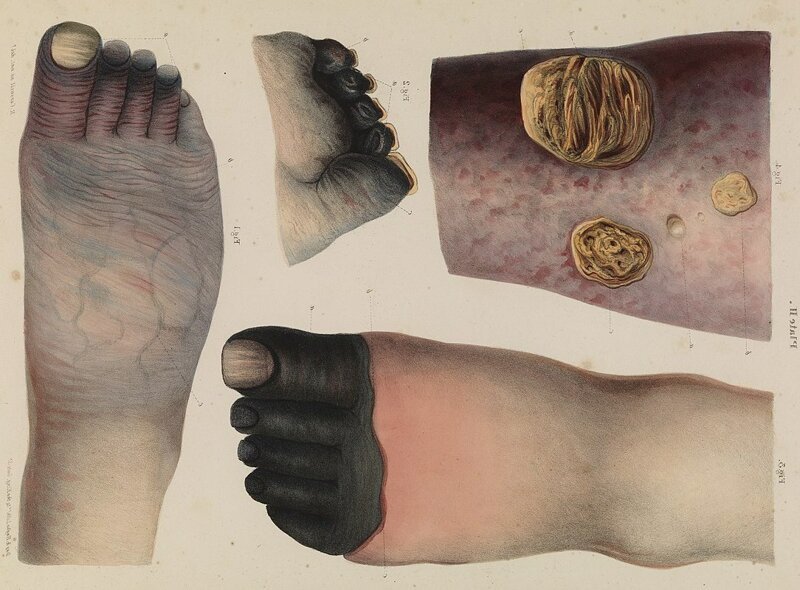
Гангрена – это, прежде всего, некроз. Где-то что-то в организме начало умирать - пока не вы лично, но ваше тело. Чаще всего это связано с тем, что доступ крови к участку вашей тушки прекратился. Клетки лишились кислорода, питательных веществ и стали массово откидывать клеточные копытки и отходить к клеточным божкам. Это может быть обморожение, сильный ожог, атеросклероз, тромбоз или ещё какая неприятность, в результате которой какая-то часть вашего тела внезапно стала холодеть, обрела бледный, а затем и мраморно-синий цвет, и в итоге с жуткими болями и запахом тухлого мяса потемнела.
Характерный пример – "траншейная стопа", когда солдаты успевают намокнуть в около-нулевую температуру, но не успевают просушить портянки.

И вот, перед вами – та самая киношная картинка с черными пальцами. Знакомьтесь – это сухая гангрена, и она представляет собой медленно растущий некроз. Обескровленный участок продолжает чернеть и усыхать. Напоминает он по цвету вяленое мясо. Это, собственно, и есть процесс мумификации, но только частично и на ещё живом теле. Дальше умирающие клетки выделяют токсины, отравляющие соседние ткани, и черная иссохшая плоть расползается, медленно поглощая остальное тело, превращая его в почерневшую мумию.
Смерть наступает, когда гангрена доходит до внутренних органов или заражение переходит на другой, более активный уровень. Изредка она двигается настолько медленно, что организм успевает её изолировать, и сам отсекает гниющую плоть, и тогда вы как гигантская ящерица просто теряете конечность, а культя медленно заживает. Но сухая гангрена – это практически невозможный вариант. Если бы всё было так просто, то и Людовик XIV и Юлия Началова были бы живы. Реальность несколько сложнее.

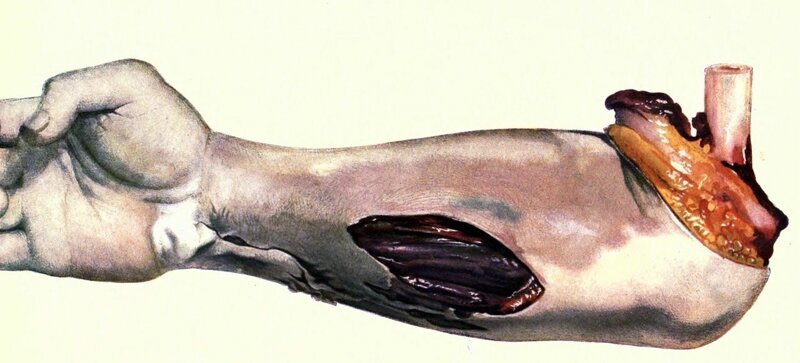
Некроз – это ведь, как правило, следствие травмы, болезни или других проблем. Не важно, что вызвало его – закупорка сосуда в стопе диабетика или тромб. Важно то, что любой некроз, как и обычный порез, укус мухи, царапина, ссадина, или игла шприца, катетер в вене. любое лишнее отверстие в вашем тельце – да хотя бы банальное пулевое ранение – открывают двери настоящим хищникам. В ткани попадает инфекция. И если ваша иммунная система не справится, развивается сепсис, а время для вас начинает лихорадочно ускоряться. При сепсисе смерть может наступить в течение 24 часов. То же происходит и с гангреной: как правило, организм не успевает её изолировать, к мумификации присоединяются патогены, а заражение становится системным.
Продолжим разделяться – сепсис не болезнь. Это воспаление, ответ вашего организма на вброс в него огромного количества токсинов и продуктов жизнедеятельности гноеродных бактерий. И именно сепсис – одна из самых частых причин смерти при экстренной госпитализации, и бич систем здравоохранения многих стран. Только США потратили за 2013 год 23,6 млрд. долларов на 1,3 миллиона пациентов с диагнозом “сепсис”. Тяжелый сепсис может привести к летальному исходу примерно у 20–35% людей, а септический шок – к летальному исходу у 30–70% людей. Это выше, чем у некоторых штаммов Эболы. И вызывает его не вирус из джунглей, а банальное население поверхностей вашей кожи и ваших слизистых.
Лицо бедности
К примеру, Prevotella intermedia – население биопленки полости рта – вызывает пародонтоз. При наличии гемина (смесь соляной кислоты с гемоглобином), метадиона и некоторых гормонов начинает бурно расти. Иначе говоря, если ваша ротовая полость, населенная биопленкой с десятками разных видов бактерий, выбросит игральные кости химического состава отрыжек, остатков еды, полового созревания и ферментов в пользу P. intermedia – начнётся пародонтоз. Можно, конечно, просто чаще чистить зубы или использовать агрессивную зубную пасту с фтором, и избежать его развития, но это слишком просто. Сегодня исследования зависимости пародонтоза и роста разных биопленок – настоящий темный лес: с одной стороны отмечен рост P. intermedia в период беременности, с другой – аналогичное действо происходит при недостаточном/скудном питании у беднейших слоев населения в Африке.
Но что нужно, чтобы обычный пародонтоз превратился в фильм ужасов? Компания.

Добавьте к парондотозной падле (Prevotella intermediа) Fusobacterium necrophorum – этого обычного обитателя желудочно кишечного тракта, ответственного за 10% всех случаев ангин. Потом ещё немного Fusobacterium nucleatum, живущего в составе зубного налета. И тот, и другой – жесткие веретенообразные прилипалы, они собирают вокруг себя всё, что только можно, создавая бляшки-поселения из микроорганизмов. В итоге получите что-то вроде отдельной экосистемы, куда при отсутствии контроля и наличии доступа к вашей плоти на огонек собираются все остальные злодеи, что есть в округе: родственник боррелиоза или болезни Лайма - Borrelia vincentii (процветает при дефиците витаминов, длительном отсутствии чистки зубов и формирует мощные биопленки, вызывающие гингивит и воспаление дёсен); Porphyromonas gingivalis (специалист по проникновению в соединительную ткань десны, разваливает молекулы коллагена и устойчив к антибиотикам); и, например, золотистый стафилококк, вездесущий, всеобъемлющий, всегниющий. К ним присоединяется ещё с десяток бактерий, каждая из которых берёт на себя одну из функций. И все вместе они, наконец, справляются со своей главной задачей – выходом на новый уровень роста: размножение не на поверхности вашей кожи, а под ней.
В медицине конкретно эта картина заболевания получила название Нома. Для вас всё выглядит гораздо проще – у вас просто жрут лицо. Вся эта братия микроорганизмов переварят кожу, мышцы, нервы, оголятся кости. Глазные яблоки сначала утратят поддержку, затем включатся в процесс и, превратившись в гной, вытекут. Выпадут зубы. Растворится язык.
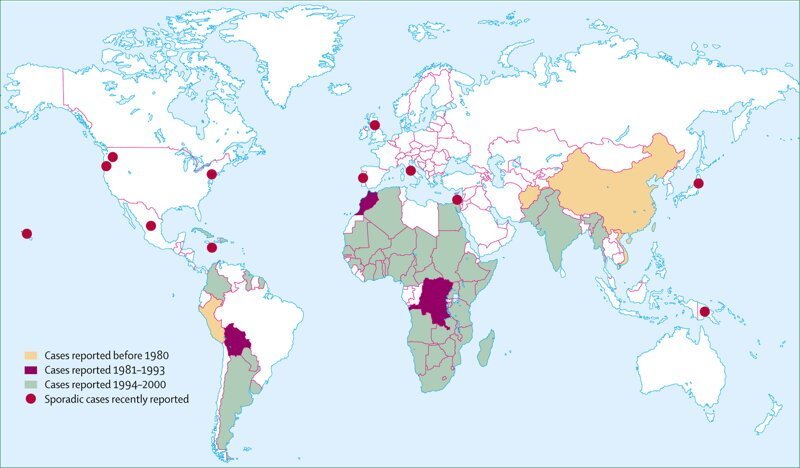
Смертность почти 100%. В некоторых источниках вы встретите указание на 80-85%, однако это статистика тех, кто попал в больницу и получил помощь. Но ведь речь идет о беднейшем населении планеты - какая, к черту, помощь? И какая, к черту, больница? Нома – это настоящее лицо бедности, самое дикое и самое страшное из всех, что только бывают. А ведь всего лишь простая регулярная гигиена полости рта и достаточное питание ставят эту болезнь в категорию исчезнувших. В Европе в 1649 году Арнольд Бутия описал в своем Observationes Medicae de Affectibus Omissis (медицинский обзор вымерших болезней) Ному как исчезнувшую редкую болезнь региона Сахары. Но прошло почти 400 лет, а она вполне себе жива, и всё там же. От 40 000 до 140 000 человек заболевают Номой каждый год. При этом общее количество выживших после Номы на сегодня оценивается в 210 000. И это несмотря на статистику смертности и социальную стигматизацию - когда детей с таким заболеванием изолируют, приписывая болезни мистические или религиозные свойства.
Этому описанию – две с половиной тысячи лет! Так что говорить, что “некротический фасциит – новая угроза” – дело неблагодарное. Но Гиппократ называл её рожей, а это не то, скажете вы. Поражения лобка и половых органов вообще выделены в отдельный тип гангрен - гангрены Фурье. Быстро разрастающиеся, они требуют операций по вскрытию ран, установке дренажа для оттока гноя. Открытые половые органы и иссеченная гниющая брюшная полость с вкраплениями подкожного жира – визитная карточка жуткого состояния, из-за близости к жизненно-важным органам весьма опасного и нередко ведущего к смерти.
Но старина Гиппо не был так уж не прав на счет патогена. Так что продолжим разделяться! Мухи налево, котлеты направо, кетчуп прямо, а SV за добавкой. Прежде чем сразу пугать вас жуткими фотографиями разложившихся мышц и плоти, сползающей лоскутами с костей, давайте вспомним более популярные и частые формы инфекций мягких тканей. Это рожа, упомянутая Гиппократом, и целлюлит. На последнем слове, боюсь, многие подпрыгнули. Но не надо путать аппетитные апельсиновые попки на пляжах “ол инклюзив” с их липодистрофией (целлюлитом) и cellulitis – гнойное воспаление клетчатки. И рожа, и cellulitis могут со временем перерасти в полномасштабный фасциит. И те и другие вызываются стрептококками группы А. Кто есть кто?
Справа cellulitis, слева Рожа:
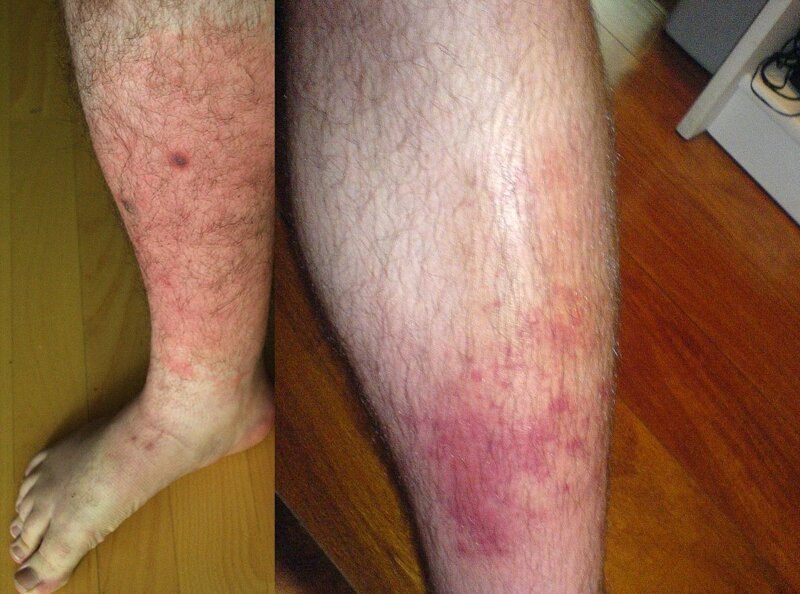
Большинство из тех, кто перешел черту – от обычной сыпи к ужасам фасциита, имели хронические системные заболевания, страдали алкоголизмом, наркоманией, диабетом, у них был подавлен иммунитет бесконечными таблетками от аллергии или ВИЧ. Но при этом каждый третий из заболевших был абсолютно здоров, – в их случае так совпало, что в одном месте оказался нужный набор случайностей. Судьба микромира бросила кости и под кожу попала смертельная комбинация патогенов. Одновременно.
Кто они? В первую очередь стрептококки группы А. Почему А? Классификация создана на основании полисахаридов, по характерным молекулам в оболочке стрептококков. Стрептококки группы А – коренные паразиты слизистых путей, особенно носа и рта. Возглавляет их S.pyogenes, ответственный за многие ваш ЛОР болезни - от фарингитов до скарлатины. Лечится мощными дозами пенициллина. Случаи резистентности пока не подтверждались. Иногда к нему присоединяется S. aureus – золотистый стафилококк, живущий на кожных покровах и в верхних дыхательных путях. Он отвечает за десятки инфекций и заболеваний – от гнойных прыщей до пневмонии и остеомиелита. Но в отличии от pyogenes, aureus лечат со времен открытия пенициллина, и он успешно мутировал, научившись производить пенициллиназу (фермент) для переваривания оного. Та же история повторяется для более современных антибиотиков метициллина и ванкомицина.

Остальные попутчики фасциита зависят от конкретных обстоятельств. Если, например, сожрать сырую морскую мидию, можно познакомиться с Vibrio vulnificus – обитателем морей и океанов, вызывающим гастроэнтерит. Но если жрать сырых мидий вместе с раковинами или иметь в анамнезе язву желудка, можно получить внутреннюю некротическую инфекцию, которая развиваться будет с невероятной скоростью и с бешеными последствиями. Некроз, перфорация - и с десяток сопутствующих штаммов бактерий из пищеварительной системы будет следовать сквозь вас как сепсис-бронепоезд по маршруту пляж – крематорий.
Но даже не строя из себя идиота и не пожирая сырые мидии, добытые с волнорезов на спор, а банально загорая в стационаре, имея ослабленный иммунитет и неуемные загребущие руки, можно легко встретить возбудителя вентилятор-ассоциированной пневмонии Pseudomonas aeruginosa, занести его с расчесыванием катетера в микро-ранку и получить абсцесс, сепсис и – сползающее с костей мясо. Что, с учетом невероятной живучести патогена против большинства антибиотиков, вылечить будет очень сложно.
Безусловно, самые удачливые из нас могут встретить не абы кого, а славный род клостридий. В нем есть совершенно особенный чемпион, Clostridium perfringens. Обитает бактерия везде, вплоть до почвы, умеет формировать споры, анаэробна (не требует кислорода), толстокожа (грамположительна) – имеет самое быстрое время репродуцирования из всех организмов на планете - 6,3 минуты, растет даже в присутствии формальдегида и в ходе размножения производит крайне интересный альфа-токсин. Интересен он в первую очередь тем, что проникает в плазматическую мембрану клеток, провоцирует разрывы в мембранах и вызывает газовую гангрену.
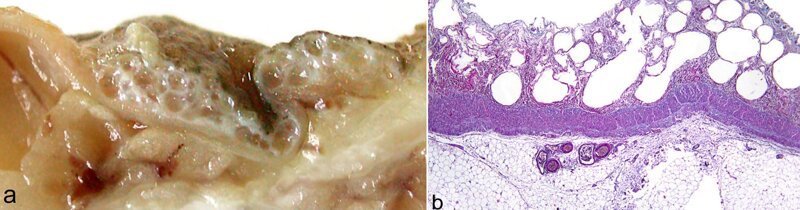
Лично я не знаком ни с одним человеком, кто её наблюдал бы вживую. Но одного описания хватает, чтобы обойтись без ужина. За 6 часов вы переходите от царапины до лихорадки и кожных покровов серо-синего цвета вчерашнего зомби. При надавливания на края первичной раны из тканей и слизистой массы выделяются мелкие пузырьки газа с неприятным, сладковато-гнилостным запахом. При прощупывании конечности и пораженных участков определяется крепитация (похрустывание пузырьков газа, разрывающих клеточные мембраны). Дополняется это всё разрушением сосудов, заполнением полостей кровью и появлением фиолетовых пузырей, напоминающих обратные ожоги. Из лечения – дозы антибиотиков на грани смертельных и экстренная ампутация пораженных конечностей гильотинным типом (это не присказка, а способ экстренного отрезания конечности по кругу и за один раз).
Что же мы имеем в итоге? Бесконечный список бактерий вокруг нас? Быстрое устаревание лекарств? Жуткие болезни, снимающие мясо и кожу с костей? Неотвратимость вымирания? И единственную преграду между ними - нашу иммунную систему.
Читайте также:


