Раствор люголя при скарлатине
Лакунарная ангина – это острое первичное воспаление лакун миндалин, которое постепенно переходит на их поверхность и захватывает заднюю стенку глотки. Синоним названия болезни – острый тонзиллофарингит. Его причиной является проникновение в ткани миндалин вирусов, бактерий и грибов. От инфекции страдает весь организм, осложнения могут проявиться в поражении почек, миокарда, суставов.
Симптомы лакунарной ангины

Симптомы лакунарной ангины появляются быстро в течение суток. На фоне общего недомогания отмечаются следующие признаки болезни:
- повышается температура тела до 39°С;
- беспокоит озноб, слабость, ломота в теле;
- боль при глотании;
- увеличиваются и болят подчелюстные лимфоузлы;
- болит поясница, икроножные мышцы, суставы.
Увеличенные лимфоузлы мешают поворачивать голову, голос может пробрести гнусавость. При осмотре полости рта заметны увеличенные миндалины, покрасневшие небные дужки, задняя стенка глотки. На миндалинах появляется лакунарный гнойный налет. Он располагается островками, которые постепенно сливаются и образуют пленку. Такое состояние соответствует средней степени тяжести заболевания.
Диагностика лакунарной ангины
Диагностика лакунарной ангины начинается с осмотра полости рта. На основе клинических проявлений врач предполагает бактериальную, вирусную или кандидозную инфекцию. Лабораторная диагностика позволяет подтвердить диагноз и выбрать правильное лечение. Используют следующие методы диагностики:
- экспресс-диагностика – иммуноферментный анализ тестами 2 поколения;
- бактериологический метод – посев отделяемого из миндалин при отрицательном экспресс-тесте;
- ПЦР-диагностика позволяет точно определить возбудителя болезни.
В общем анализе крови обнаруживаются изменения, характерные для острого воспаления. Но этот метод диагностики не помогает определить возбудителя болезни, поэтому считается малоинформативным.
При тяжелой форме патологии необходим общий анализ мочи. Если в результатах появился белок, эритроциты, эпителиальные клетки, это говорит о поражении почек.
Не используют вирусологическое исследование, анализ сыворотки крови с целью обнаружить антитела к вирусам. Результат этого метода не влияет на выбор тактики лечения.
При подозрении на стрептококковую ангину не рекомендуют определять концентрацию антистрептолизина-О. Этот белок повышается в крови на 7-9 сутки болезни, поэтому в начальной стадии его обнаружить нельзя.
Лакунарная ангина код МКБ-10
Лакунарная ангина имеет следующий код МКБ-10:
- J03.0 – стрептококковый тонзиллит;
- J03.8 – острый тонзиллит, вызванный другими уточненными возбудителями;
- J03.9 – острый тонзиллит неуточненный.
Лакунарная ангина у детей и ее особенности
Лакунарная ангина у детей и ее особенности связаны с реактивностью детского организма и преобладающим типом инфекции. У малышей до 5 лет часто встречаются вирусные поражения миндалин, которые вызывают:
Бактериальный тонзиллит у детей вызывает гемолитический стрептококк. До 2 лет стрептококковая ангина возникает редко. Заражение происходит от заболевшего или носителя инфекции во время тесного контакта.
У детей болезнь протекает с тяжелой интоксикацией, к основным симптомам присоединяется тошнота, рвота, снижение аппетита и полный отказ от пищи. Иногда возникает нарушение пищеварения, которое проявляется поносом и болью в животе.
У ослабленных детей чаще наблюдаются осложнения:
При отказе от приема антибиотиков или позднем начале лечения у детей развивается ложный круп – отек гортани мешает дыханию, вызывает сухой лающий кашель. Это состояние опасно для жизни ребенка.
Лакунарная ангина у взрослых и ее особенности
Лакунарная ангина у взрослых и ее особенности связаны с постепенным развитием устойчивости к вирусной инфекции. Пик заболеваемости бактериальным тонзиллитом приходится на подростковый возраст. Затем частота снижается, после 45-50 лет патология практически не встречается.
Взрослые переносят болезнь легче, чем дети. В старшем возрасте не поражается пищеварительный тракт, не бывает затрудненного дыхания. Но если игнорировать симптомы болезни и не начинать лечение, инфекция распространиться на позадиглоточное пространство. В нем формируется абсцесс, который требует хирургического лечения.
Лечение лакунарной ангины
Лечение лакунарной ангины зависит от возбудителя и выраженности признаков болезни. Для снижения температуры и уменьшения боли используют нестероидные противовоспалительные средства. У детей разрешены Парацетамол и Ибупрофен. У взрослых эти лекарства тоже эффективны.
При вирусной инфекции применяют противовирусные препараты, назначают полоскания растворами антисептиков. Тонзиллит, вызванный грибком, лечат при помощи Флуконазола, обрабатывают горло раствором Люголя.
Бактериальный тонзиллит лечится антибиотиками. Стрептококки чувствительны к пенициллинам, поэтому врач выбирает из следующих препаратов:
- Феноксиметилпенициллин;
- Амоксициллин;
- Бензатина бензилпенициллин;
- Амоксиклав.
При аллергии на пенициллины назначают цефалоспорины:
Если невозможно использовать препараты из первых двух групп, лечат альтернативными антибиотиками:
- Эритромицин;
- Азитромицин;
- Кларитромицин;
- Джозамицин;
- Мидекамицин;
- Спирамицин;
- Клиндамицин;
- Линкомицин.
Дозировка и лекарственная форма подбирается врачом индивидуально в зависимости от возраста пациента и степени тяжести болезни.
Антибактериальная терапия дополняется местным лечением. Для полоскания используются Хлоргексидин, Фурацилин, Мирамистин, Биклотимол, препараты йода. Но при бактериальной инфекции ограничиваться только местным лечением нельзя.
Гомеопатические средства разрешены в составе комплексной терапии, но их эффективность не доказана.
Фото лакунарной ангины у детей и взрослых
Лечение лакунарной ангины народными средствами
Лечение лакунарной ангины народными средствами имеет вспомогательный характер. Оно помогает снять некоторые симптомы и облегчить состояние, но не приведет к уничтожению инфекции.
Народная медицина предлагает следующие рецепты для полоскания горла:
- отвар ромашки или календулы;
- водный раствор сока алоэ;
- 1 ч.л. соды, растворенная в стакане теплой воды;
- смесь 2 ст. л. яблочного уксуса со стаканом воды.
Целители предлагают жевать 3 раза в день по 2 г прополиса или смазывать воспаленное горло его настойкой.
Рекомендации по лакунарной ангине
Рекомендации по лакунарной ангине включают правила действий во время болезни:
- при появлении боли в горле и сухого кашля у детей нельзя давать отхаркивающие препараты, они приведут к появлению мокроты, которая не сможет выделиться наружу и ухудшит состояние;
- при симптомах ложного крупа у детей необходим холодный увлажненный воздух;
- врач должен дифференцировать стрептококковый тонзиллит от мононуклеоза, чтобы избежать лечения амоксициллином. Этот антибиотик противопоказан при вирусном мононуклеозе;
- антибиотики обязательны при бактериальной инфекции и не должны назначаться в целях профилактики при вирусном заболевании;
- если на фоне лечения лихорадка сохраняется больше 3 дней, нужно заменить антибиотик или провести дополнительную диагностику, чтобы уточнить возбудителя болезни.
Превышать дозировку растворов или кратность полосканий горла в день не рекомендуют. Местные антисептики токсичны и могут привести к побочным реакциям.
Профилактика лакунарной ангины
Профилактика лакунарной ангины включает изоляцию больных острой формой болезни. Детей не нужно водить в сад или школу, чтобы предотвратить вспышку стрептококковой инфекции или скарлатины.
В домашних условиях необходимо чаще мыть руки, проветривать квартиру, делать влажную уборку. Отдельная посуда заболевшему не нужна, достаточно соблюдать правила личной гигиены.
Действующее вещество
Люголь
Инструкция по медицинскому применению - РУ № ЛП-003499
Дата последнего изменения: 12.04.2017
Раствор для местного применения.
калия йодид – 20 мг;
глицерол – 940 мг;
вода очищенная – 30 мг.
Прозрачная сиропообразная жидкость красно-бурого цвета с запахом йода.
При высвобождении из флакона препарат выходит в виде струи жидкости.
Основным действующим веществом является молекулярный йод, оказывающий антисептический и местнораздражающий эффект. Оказывает бактерицидное действие в отношении грамотрицательной и грамположительной флоры, а также действует на патогенные грибы (в т.ч. дрожжи); Staphylococcus spp . более устойчивы к йоду, однако при длительном применении препарата в 80% случаев отмечается подавление стафилококковой флоры; Pseudomonas aeruginosa устойчива к действию препарата. При нанесении на обширные поверхности кожи и слизистых оболочек йод оказывает резорбтивное действие: участвует в синтезе ТЗ и Т4, обладает протеолитическим действием. Калия йодид улучшает растворение йода в воде. Глицерол оказывает смягчающее действие. Препарат малотоксичен.
В случае применения препарата в рекомендованных дозах, резорбция йода через кожу и слизистые оболочки полости рта незначительная. При контакте со слизистыми оболочками на 30 % превращается в йодиды. При случайном проглатывании йод быстро всасывается. Абсорбированная часть хорошо проникает в органы и ткани (в т.ч. ткани щитовидной железы). Выводится главным образом кишечником и с потом. Проникает в грудное молоко.
Инфекционно-воспалительные заболевания слизистой оболочки полости рта и глотки у взрослых и детей.
Декомпенсированные заболевания печени и почек. Повышенная чувствительность к йоду и другим компонентам препарата.
Гипертиреоз, герпетиформный дерматит, детский возраст до 12 лет.
Применение при беременности противопоказано. Йод проникает в молоко матери и потенциально может оказывать влияние на функцию щитовидной железы у детей, находящихся на грудном вскармливании. Применение во время грудного вскармливания возможно, если потенциальная польза для матери превышает возможный риск для ребенка. Необходимо проконсультироваться с врачом.
Местно. Применяют 4-6 раз в сутки для орошения слизистой оболочки полости рта, глотки, зева, осуществляя нанесение препарата одним нажатием головки распылителя. Впрыск препарата точечный и распылитель в зависимости от заболевания необходимо направлять прямо на очаг воспаления.
В момент впрыскивания рекомендуется задержать дыхание.
В случае использования новой упаковки лекарственного препарата следует снять защитный колпачок, надеть головку распылителя с наконечником и несколько раз нажать на головку распылителя. После использования препарата снимать головку распылителя с наконечником не рекомендуется.
Не допускать попадание препарата в глаза. Если это произошло, глаза следует промыть большим количеством воды или раствором натрия тиосульфата.
Если симптомы воспаления не уменьшаются или усиливаются после 2-3 дней терапии, то необходимо проконсультироваться с врачом. Не рекомендуется для длительного (более 2 недель) применения.
Симптомы: раздражение верхних дыхательных путей (ожог, ларинго-, бронхоспазм); при попадании внутрь - раздражение слизистых оболочек желудочно-кишечного тракта, гемолиз, гемоглобинурия; летальная доза - около 3 г.
Лечение: промывание желудка 0,5% раствором натрия тиосульфата, растворами натрия гидрокарбоната, в/в вводится натрия тиосульфат 30% - до 300 мл.
Йод инактивируется натрия тиосульфатом.
Содержащийся в составе препарата йод окисляет металлы, что может приводить к порче металлических инструментов и поверхностей.
Фармацевтически несовместим с эфирными маслами, растворами аммиака.
Щелочная или кислая реакция, присутствие жира, гноя, крови ослабляет антисептическую активность.
В случае попадания препарата внутрь может снижаться действие лекарственных средств, подавляющих функцию щитовидной железы, а также могут изменяться показатели функции щитовидной железы.
Препараты йода могут усиливать раздражающее действие некоторых лекарственных средств (в т. ч. ацетилсалициловой кислоты) на слизистую оболочку желудочно- кишечного тракта.
Необходимо избегать регулярного использования у пациентов с гипертиреозом (тиреотоксикозом). Детям до 12 лет применять после консультации с врачом. Может повлиять на результаты лабораторных данных при исследовании гормонов щитовидной железы.
Солнечный свет и температура выше 40 °С ускоряют распад активного йода.
Раствор для местного применения 1%. По 25 мл и 50 мл во флаконах оранжевого стекла с винтовой горловиной для лекарственных средств, укупоренные крышкой с дозатором в комплекте с распылителем с наконечником.
Каждый флакон вместе с распылителем с наконечником и инструкцией по медицинскому применению помещают в пачку из картона коробочного типа хром-эрзац.
Хранить в защищенном от света месте при температуре от 2 °С до 25 °С. Хранить в недоступном для детей месте.
3 года. Не применять препарат по истечении срока годности, указанного на упаковке.
При сниженном иммунитете человека чаще всего подводит больное горло, давая о себе знать першением, зудом и даже выраженными болевыми ощущениями. Главная цель лечения сводится к тому, чтобы смягчить неприятные ощущения, снять боль, избавиться от возбудителя патологии и купировать воспаление миндалин, глотки и гортани.
Как справиться с ангиной
Причиной заболевания могут быть бактерии, вирусы, грибы, однако в подавляющем большинстве случаев ее возбудителем является стрептококковая инфекция.
Чтобы не допустить серьезных осложнений и начать своевременное лечение важно знать симптомы ангины:
- Лихорадка (высокая температура до 39-40 °С). Исключение – грибковая ангина (температура 37-37,5°C).
- Интоксикация: головные боли, тошнота, рвота, потеря аппетита, упадок сил.
- Интенсивные боли в горле.
- Увеличенные лимфатические узлы.
- Налет на миндалинах.
Схожие с ангиной симптомы встречаются при дифтерии, инфекционном мононуклеозе, скарлатине, поэтому необходима консультация врача и особое лечение.
В острой фазе заболевания важно соблюдение постельного режима, обильное щелочное питье и щадящая диета (полужидкая пища, средней температура без острых специй и приправ).
Антибиотикотерапия является обязательной при бактериальном характере ангины. Какой именно препарат и в какой форме (таблетки, уколы) лучше справится в конкретной ситуации, решает врач. Если эффект от лечения отсутствует в течение 2 суток, антибиотик заменяется на другой.
При герпетической ангине показаны противовирусные препараты, при кандидозной – противогрибковые. Однако, оптимальным для определения природы заболевания считается анализ крови, который покажет признаки бактериальной или вирусной инфекции.
Комплексное лечение часто включает антигистаминные средства (от отеков и воспаления), аспирин (снижает температуру, избавляет от боли, препятствует тромбообразованию).
Многие народные способы избавления от боли и инфекции, работают только самостоятельно только при хроническом тонзиллите для предотвращения обострений. Зато являются удачным дополнением к лекарственной терапии.
- Смазывание воспаленных миндалин настойкой прополиса. Твердый прополис можно просто жевать (в небольшом количестве).
- Полоскания: яблочным уксусом (2 ч. ложки на стакан воды), свекольным настоем (свеклу натереть на терке и залить кипятком в соотношении 1:1, оставив на 6 часов), сок лимона (развести водой в соотношении 2:3), отвар черники (полстакана сушеной черники нужно прокипятить с двумя стаканами воды в течение получаса),
- а также специальными травяными сборами с противовоспалительным действием.
Полоскания горла противовоспалительными растворами (Хлорофиллипт, Фурацилин, раствор Люголя, Йодинол, Мирамистин, Октенисепт, Диоксидин) помогают механически удалить возбудителя и воспаление с поверхности миндалин. Полоскать горло нужно каждые час-два (не менее 5-6 раз в день).
Эффективны полоскания крепким чаем (лучше зеленым) раствором соды, соли и йода.
Для восстановления нормальной микрофлоры слизистых рекомендуются полоскания с пробиотиками (Наринэ, Нормофлорин, Трилакт).
Спреи – это современная альтернатива полосканиям (лекарственные средства, облаченные в новую форму). Они позволяют доставить действующие вещества в очаг воспаления, равномерно распределив их при этом, и могут использоваться в качестве местной терапии даже у детей, которые не умеют полоскать горло. В состав спреев часто входят обезболивающие (Тантум верде, Каметон) или увлажняющие компоненты (Ингалипт, Стопангин). При грибковых ангинах эффективнее Мирамистин.
Ингаляции при ангине назначаются, если процесс распространяется на гортань и появляется кашель. Можно использовать обычный ингалятор или небулайзер, который образует более мелкие частицы, способные проникать глубже, оказывая более сильное лечебное действие.
Промывание миндалин - еще один простой и эффективный способ при гнойной ангине или хроническом тонзиллите. В результате достигается ярко выраженный эффект: выходит гной, снижается воспаление, гланды уменьшаются в размерах. Для промывания используют растворы борной кислоты, Стрептоцида, Фурацилина, соли, Хлорофиллипта, травяных настоев и т.д.
В шприц без иглы набирают раствор и тщательно орошают из него миндалины. Затем смачивают в растворе ватный тампон и без нажима, аккуратно, протирают гланды, удаляя с них гной. Помните, это лечение противопоказано маленьким детям, а также беременным при склонности к рвотной реакции.
Жизнь без фарингита
Для симптомов острого фарингита характерны першение, сухость, дискомфорт и боли в горле при глотании, а также общее недомогание, подъем температуры, редко боль может отдавать в уши.
При хроническом характере болезни обычно отсутствует повышение температуры и общее состояние удовлетворительное. Из симптомов присутствуют сухость, першение, комок в горле и желание откашляться.
Развитию хронического фарингита способствуют:
- Длительное воздействие внешних факторов (пыль, горячий сухой или задымленный воздух, химические вещества);
- Заболевания ЖКТ (гастрит, холецистит, панкреатит);
- Курение и удаление миндалин;
- Затрудненное носовое дыхание и злоупотребление сосудосуживающими препаратами;
- Злоупотребление алкоголем;
- Аллергия;
- Эндокринология (менопауза, гипотиреоз и др.);
- Дефицит витамина А;
- Сахарный диабет, сердечная, легочная и почечная недостаточность.
Фарингит, протекающий без выраженных расстройств общего состояния, лечат щадящей диетой, горячими ножными ваннами, согревающими компрессами на переднюю поверхность шеи, молоком с медом, паровыми ингаляциями и полосканием горла.
Препараты, содержащие растительные антисептики и эфирные масла, не менее эффективны, но противопоказаны пациентам, страдающим аллергией на пыльцу растений.
Уместно назначение антибактериальных препаратов местного действия, таких как Биопарокс или Гексаспрей.
Устраняем ларингит
Больные ларингитом жалуются на сухость, першение в горле, иногда на боль при глотании. Острый ларингит может протекать с головной болью, небольшим повышением температуры тела.
В процесс лечения больному не рекомендуется в течение 5-7 дней громко разговаривать, запрещается курить, употреблять спиртные напитки, из рациона следует исключить острые блюда.
Больному рекомендуются паровые ингаляции, которые необходимо делать по 15-20 минут через каждые 2-3 часа. Полезно теплое питье (молоко, боржоми), полоскания горла отваром ромашки или шалфея, теплые щелочные ингаляции, повязки и согревающие компрессы на шею, горячие ножные ванны.
Ларингит – достаточно сложное заболевание, поэтому распознать его форму и назначить соответствующее лечение способен только специалист.
Профилактика болезни
Профилактика всегда эффективнее, чем любое лечение, поэтому тщательно мойте руки после посещения общественных мест, перед тем как прикоснуться к лицу или начать прием пищи. Ешьте больше овощей, пейте достаточно жидкости. Старайтесь высыпаться, больше гуляйте на свежем воздухе. Следите за уровнем влажности и температуры в жилом пространстве. А при первых болевых ощущениях в горле, немедленно начинайте местное лечение.
- Полощите горло теплым раствором соли. Она уменьшает давление и помогает вымывать вирусы и болезнетворные бактерии. Растворите половину чайной ложки в стакане теплой воды.
- Жаропонижающее (Парацетамол, Аспирин, Ибупрофен) может помочь в самом начале болезни, даже если нет высокой температуры, потому что эти препараты оказывают обезболивающее и противовоспалительное действие.
- Конфеты с сахаром (сладкие леденцы, карамельки) могут временно облегчить боль. Но, в то же время сахар является благоприятной средой для бактерий, поэтому пользоваться этим методом постоянно нельзя. Противопоказан он и диабетикам.
- Куриный бульон или суп восполнят запасы жидкости в организме, а также соли. Травяной чай содержит антиоксиданты, которые помогут в борьбе с инфекцией. Мед – обеспечивает смягчающее и обезболивающее действие на ткани глотки и миндалин.
- Аптечные средства придут на помощь, если домашняя методика не сработает. Здесь предложат леденцы или пастилки для рассасывания, растворы для полоскания, а также спреи с антисептическим, смягчающим и обезболивающим действиями.
- Отвары для питья и полосканий (корень солодки, алтея, ромашка, жимолость, эхинацея, отвар шиповника).
Источник: Алтайская Екатерина, журналист

Хронический тонзиллит встречается достаточно часто. Этим заболеванием болеют около 10% населения Европы. Лимфоидная ткань миндалин служит барьером для проникновения бактериальной или вирусной инфекции в верхние дыхательные пути. Однако при длительном течении заболевания миндалины сами становятся очагом инфекции, из которого бактерии и их токсины могут распространяться по всему организму.
А это чревато развитием таких осложнений как ревматизм, ревмокардит, пиелонефрит, ревматический полиартрит и некоторых других аутоиммунных заболеваний.
Чаще всего причиной развития хронического тонзиллита является недолеченный острый тонзиллит, частые ангины, ОРВИ, наличие других хронических очагов инфекции, например, кариес, гингивит, синусит и другие.
Частые воспаления приводят к тому, что миндалины не могут сопротивляться внешней инфекции. Вирусы, бактерии, частички пищи оседают в лакунах миндалин. Лакуны миндалин представляют собой резервуары, в которых скапливаются микроорганизмы. Именно они и воспаляются во время ангины. На поверхности воспаленных миндалин обнаруживаются около 30 видов различных микроорганизмов. Долгое время считалось, что наиболее частым возбудителем тонзиллита является гемолитический стрептококк. Однако, выяснилось, что возбудителями могут выступать также микоплазмы и хламидии.
Хронический тонзиллит может развиваться также на фоне других инфекционных заболеваний – кори, скарлатины, туберкулеза, которые снижают сопротивляемость организма к инфекции.
Симптомы хронического тонзиллита у взрослых
Хронический тонзиллит может протекать в виде периодически обостряющейся ангины. А в перерыве между обострениями человек может чувствовать себя здоровым. При более тяжелых формах хронического тонзиллита заболевание переходит в вялотекущий воспалительный процесс. Такое течение более опасно так как из очага воспаления в организм постоянно поступают токсины бактерий и другие вредные вещества. Вероятность развития осложнений в таком случае значительно возрастает.
К общим симптомам хронического тонзиллита у взрослых относят:
-
Частые обострения заболевания в виде ангин при переохлаждении, переутомлении, вирусной и бактериальной инфекции;
Повышение температуры тела до субфебрильной;
Увеличение и болезненность нижнечелюстных или шейных лимфатических узлов;
К местным симптомам относят покраснение горла и увеличение миндалин. Больные жалуются на сухость в горле, боль при глотании и ощущение инородного тела в горле. Возможно появление болей, отдающих в ухо, дискомфорта в области сердца.
Заболевание, протекающее в хронической форме может вызывать изменения в иммунной системе в следствие чего могут развиваться такие осложнения как ревматизм, ревмокардит, гломерулонефрит, пиелонефрит.
Лечение хронического тонзиллита у взрослых
Лечение хронического тонзиллита производится в амбулаторных или домашних условиях.
-
Медикаментозная терапия (антибиотикотерапия, антигистаминные препараты)
Промывание миндалин антисептическими растворами (Мирамистин, раствор Люголя);
Наибольшей эффективностью отличается медикаментозная терапия. В большинстве случаев ткань миндалин поражена гемолитическим стрептококком. В связи этим наибольший эффект имеет назначение антибиотиков пенициллинового ряда.
Местная терапия хронического тонзиллита заключается в промывании миндалин раствором Люголя, орошение Мирамистином. Промывание сочетают с введением в лакуны антисептических растворов. В последнее время используется промывание гланд. С помощью электровакуумного отсоса. Специальная вакуумная насадка высасывает содержимое лакун с последующим введением противовоспалительных препаратов. Процедура безопасна и практически безболезненна. Она позволяет полностью эвакуировать содержимое гнойных пробок
Физиотерапия хронического тонзиллита заключается в воздействии ультрафиолетовых лучей на ткани миндалин, прогревание горла. Также используют лазеротерапию для снижения отека и выраженности воспалительного процесса.
В последнее время используется вакуумное промывание гланд. Специальный вакуумный насадка высасывает содержимое лакун. Процедура безопасна и практически безболезненна. Она позволяет полностью эвакуировать содержимое гнойных пробок. Для достижения максимального эффекта вакуумное промывание гланд необходимо совмещать с антибиотикотерапией, а также полосканием антисептическими растворами.
Решение об удалении миндалин принимается в последнюю очередь и только при неэффективности других методов лечения. После удаления миндалин возрастает частота трахеитов, фарингитов и ларингитов.
В период обострения хронического тонзиллита необходимо соблюдать щадящую диету – ограничить твердую, очень горячую или холодную пищу, алкогольные напитки, кофе и газированная вода.
Эта акция - для наших друзей в Фейсбуке, Твиттере, ВКонтакте, Ютуб и Инстаграм! Если вы являетесь другом или подписчиком страницы клиники.
Высшая квалификационная категория
Высшая квалификационная категория
Высшая квалификационная категория, кандидат медицинских наук
Кандидат медицинских наук
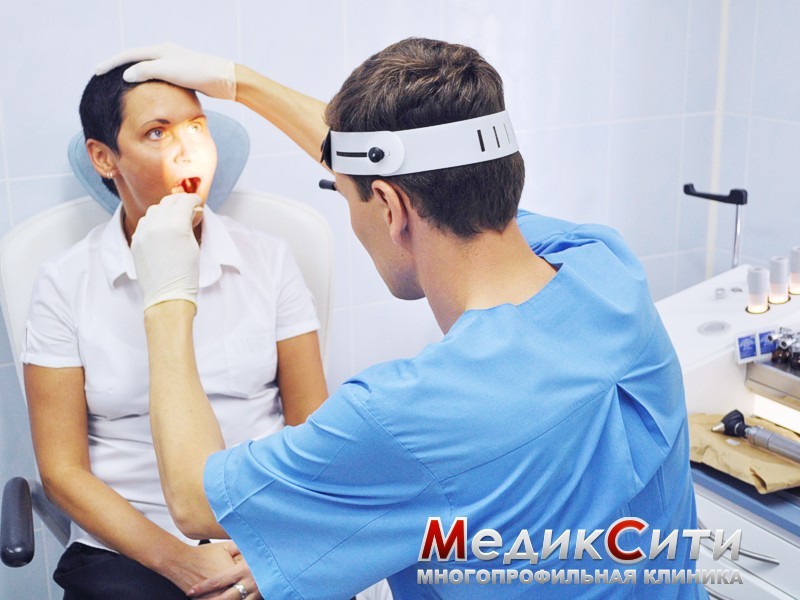
Ларингит — это воспалительное заболевание гортани, которое является одним из последствий гриппа, ОРВИ, коклюша, скарлатины, ринита, тонзиллита, воспаления легких.
При ларингите в первую очередь страдают голосовые связки - голос у больного становится хриплым или вообще пропадает. Затрудняется дыхание, появляется так называемый "лающий" кашель, который достаточно болезнен.
Принято различать острый и хронический ларингит.
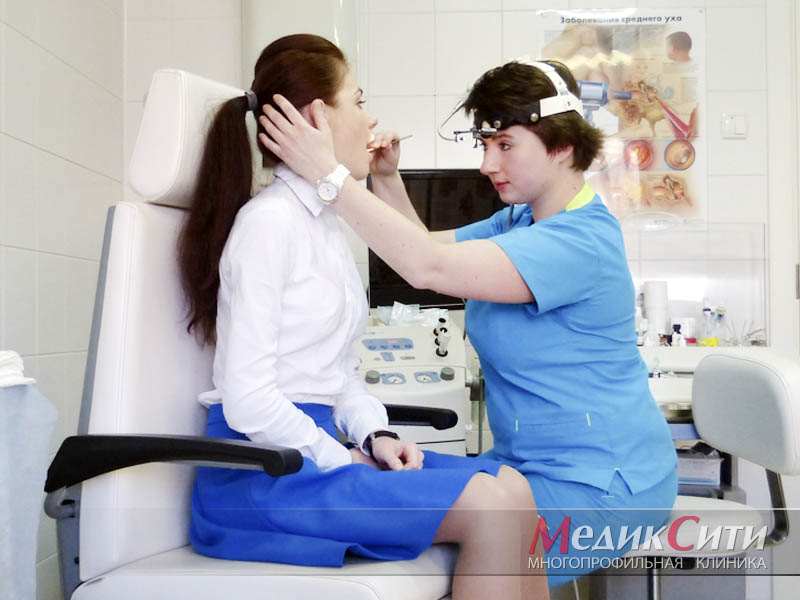
Диагностика ларингита в МедикСити
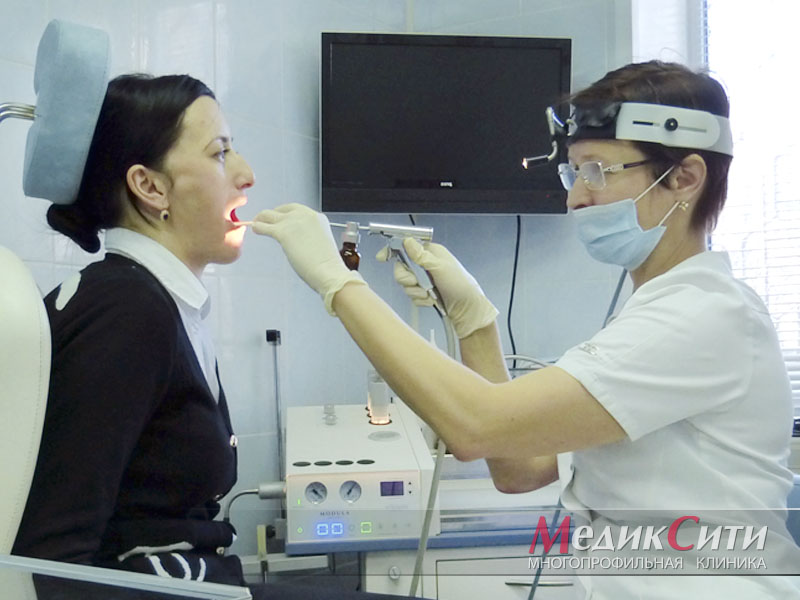
Диагностика ларингита в МедикСити
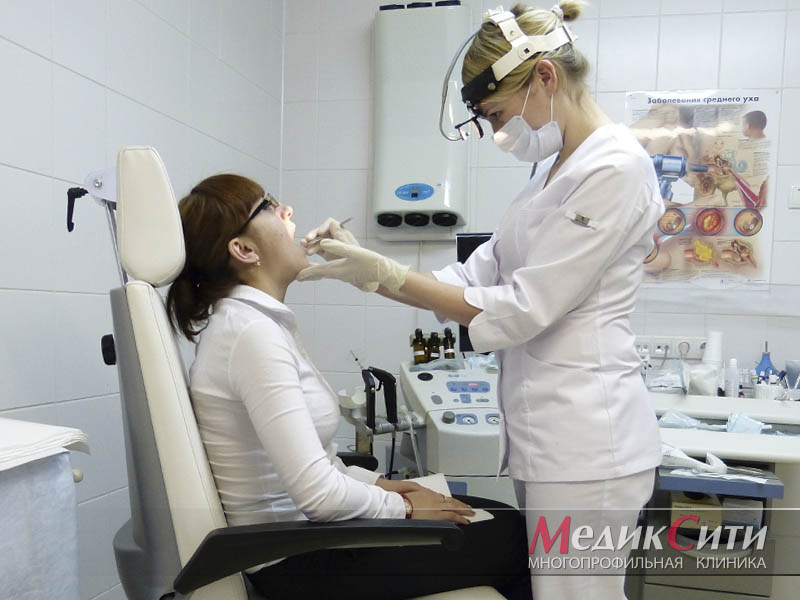
Диагностика ларингита в МедикСити
Острый ларингит
При остром ларингите болезнь продолжается в течение 7-10 дней. Острый ларингит довольно редко встречается самостоятельно. Это заболевание проявляется вместе с воспалением глотки, носовой полости, бронхов и легких. Причиной развития острого ларингита принято считать острые респираторные заболевания, тепловые или химические ожоги, травмы. Также привести к ларингиту могут сильное переохлаждение организма, сухой воздух, чрезмерное напряжение голоса, уже имеющиеся очаги воспаления и нарушение носового дыхания.
В запущенных, тяжелых случаях ларингит может стать опасным для жизни больного. Если боль в горле настолько острая, что больному ларингитом трудно даже проглотить собственную слюну, нужно немедленно вызвать врача! Опухоль гортани может преградить путь поступлению воздуха. Также следует обратиться к врачу, если хрипота, осиплость (или полное отсутствие) голоса не прекратятся через 3-5 дней после начала болезни.
Хронический ларингит
Если воспаление гортани продолжается больше месяца, то речь идет о хроническом ларингите. Здесь очень важна быстрая диагностика и правильное лечение болезни.
Причинами хронического ларингита могут быть:
- недолеченный острый ларингит;
- значительные профессиональные голосовые нагрузки у учителей, артистов, дикторов;
- чрезмерное курение;
- алкогольные напитки с высоким содержанием спирта, высушивающие горло;
- слишком горячая и пряная пища;
- недолеченная гастроэзофагеальная рефлюксная болезнь с забросом соляной кислоты в пищевод и гортань.
Очень важно при симптомах воспаления гортани обратиться к ЛОР-врачу. Врачи-отоларингологи нашей клиники помогут Вам справиться с неприятными симптомами ларингита и других заболеваний уха, горла и носа.

Консультация отоларинголога в МедикСити

Консультация отоларинголога в МедикСити

Консультация отоларинголога в МедикСити
Ларингит у детей
Это заболевание начинается с насморка и сухого кашля, затем у ребенка появляется боль в горле, и голос становится хриплым и неузнаваемым. Ночью ребенок чаще всего начинает дышать со свистом, потому что сужается просвет дыхательных путей. У него возникает удушливый кашель, лицо становится бледным, а носогубный треугольник начинает приобретать синюшный оттенок. Температура может повыситься до 40 градусов.
Чем лечить ларингит у ребенка? Схему лечения и препараты при ларингите должен назначать врач: очень многие лекарственные средства, которые применяются в лечении ларингита у взрослых, у ребенка могут вызвать аллергическую реакцию.
Рекомендуется давать ребенку обильное щелочное питье (теплое молоко, минеральная вода). Назначаются антигистаминные препараты, гипоаллергенные сиропы, снимающие раздражение и воспаление слизистой оболочки гортани. Также при ларингите у детей очень эффективны щелочные ингаляции. Родители, столкнувшиеся с ларингитом у детей, как правило, даже путешествуют с ингалятором-небулайзером, позволяющем быстро купировать приступ кашля у ребенка.
Симптомы при ларингите
Можно наблюдать следующие симптомы при ларингите:
- сухость, першение, иногда боль в горле при проглатывании пищи;
- кашель, сначала сухой, затем с мокротой;
- хриплый, грубый голос или его отсутствие;
- при остром ларингите возможны головная боль, небольшое повышение температуры тела;
- при остром ларингите подсвязочного пространства возможен стеноз (отек) гортани.
Лечение ларингита
Лечение ларингита направлено на устранение причины, вызвавшей ларингит.
Важно в течение недели соблюдать речевой покой (не напрягать голосовые связки), исключить курение, употребление алкогольных напитков, острых блюд. Также не следует находиться в прокуренном помещении, на холодном воздухе, на улице во время смога.
Назначаются паровые ингаляции при ларингите (15-20 минут через каждые 3 часа), полоскание горла отварами трав, согревающие компрессы на область гортани, горячие ножные ванночки.
Рекомендуется обильное теплое щелочное питье (молоко, боржоми).
Применяют противокашлевые препараты, а также физиотерапевтическое лечение (УВЧ, электрофорез на область гортани).
Антибиотики при ларингите следует принимать строго по назначению врача, если подтверждено бактериальное происхождение болезни. При остальных видах ларингита (например, аллергическом ларингите), антибиотики принимать даже вредно, так как это может привести к усиленному отеку гортани.
При хроническом гипертрофическом ларингите необходимо наблюдение у врача-отоларинголога. Проводятся процедуры прижигания гиперплазированных участков слизистой оболочки 3-5% раствором нитрата серебра или их хирургическое удаление.
При хроническом атрофическом ларингите для лучшего отхождения корок проводятся масляные и щелочные ингаляции, обработка гортани раствором Люголя в глицерине.
Острый ларингит может перейти в хронический, поэтому требуется его лечение под контролем ЛОР-врача. Прогноз при хроническом ларингите зависит от его формы. К сожалению, при гипертрофическом и атрофическом хроническом ларингите полного выздоровления обычно не наступает. Для предупреждения рецидивов необходимо соблюдать меры профилактики.
Читайте также:


