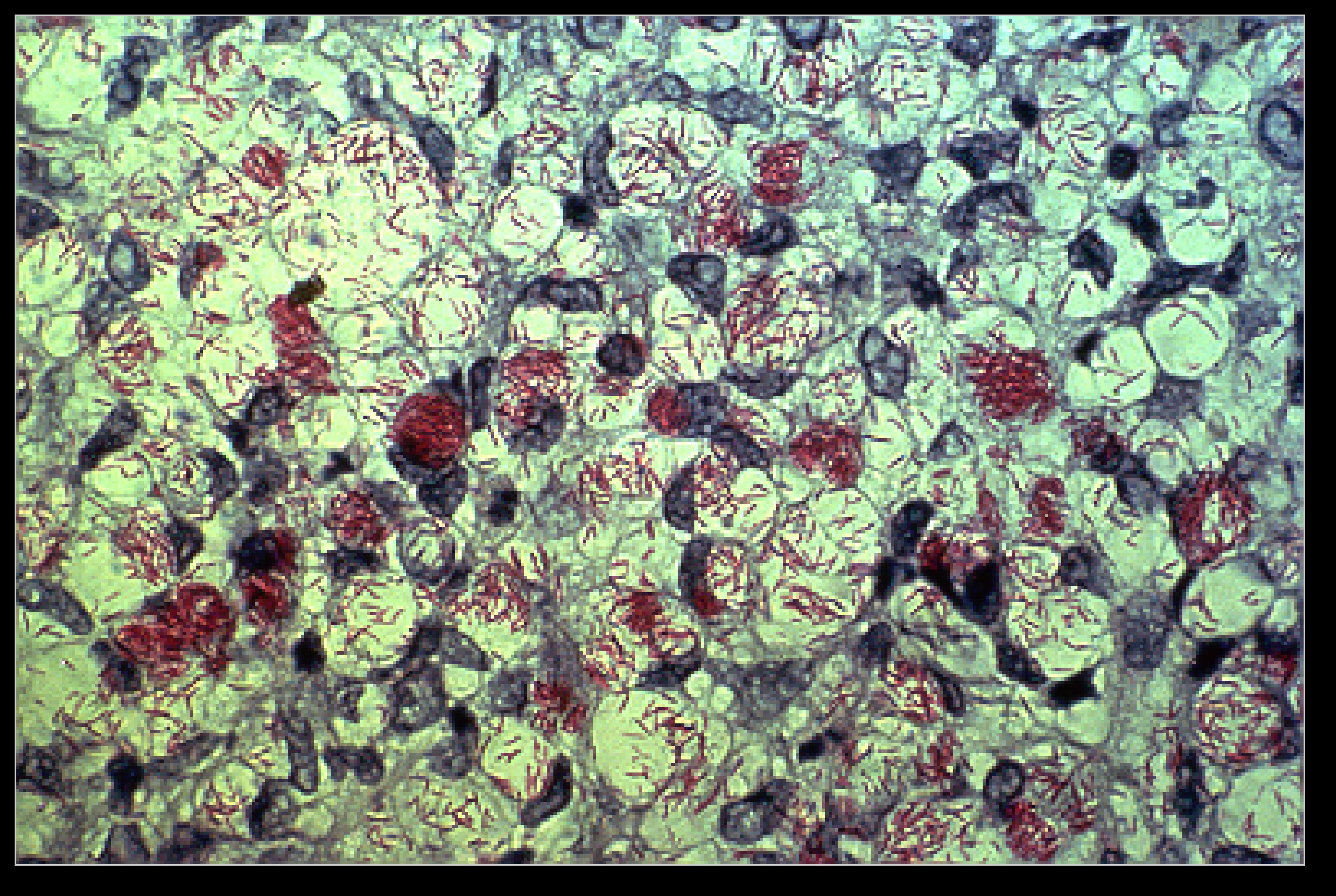
Отличие туберкулоидной от лепроматозного типа лепры
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
Лепра — инфекционное заболевание с преимущественным поражением кожи и периферических нервов. В Российской Федерации случаи заболевания редки, носят устойчивый спорадический характер, одним из активных очагов на территории страны была Астраханская область. Восприимчивость организма к инфекции определяется генетически обусловленной предрасположенностью к проникновению возбудителя в ткани человеческого организма, врожденными дефектами функционирования макрофагального звена и Т-лимфоцитов организма-хозяина. Mycobacterium leprae, минуя тканевые гистогематические барьеры, внедряются в эндотелий капилляров, где проходят свой цикл развития. Пройдя его, бактерии с потоком крови устремляются к органам-мишеням, в первую очередь к кожным покровам и периферическим нервам. Верификация диагноза основывается на результатах гистологической оценки биоптатов кожи, лепроминовой пробы, полимеразной цепной реакции, определения интенсивности продукции антител, антигенов иммуноферментным анализом, бактериоскопии соскобов со слизистой носа, скарификатов кожи. Лепра относится к излечимым формам патологии.
Для этиотропной комбинированной терапии используются противолепрозные препараты (рифампицин, дапсон и др.), антибиотики (миноциклин, кларитромицин) по схемам, предложенным ВОЗ, с назначением 2 препаратов и иммуномодулирующих средств. Лечение проводится до исчезновения возбудителя в кожных биоптатах.
Ключевые слова: лепра, биоптат, лепроминовая проба, лепрозные невропатии, нейропатическая боль, типология.
Для цитирования: Белопасов В.В. Типология и патогенез нейропатической боли при лепре. РМЖ. Медицинское обозрение. 2018;9:41-45.
Typology and pathogenesis of neuropathic pain in leprosy
V.V. Belopasov 1,2
1 Astrakhan State Medical University
2 Scientific Research Institute for Leprosy, Astrakhan
Leprosy is an infectious disease with predominant damage to the skin and peripheral nerves. In the Russian Federation, cases of the disease are rare and of a sustained sporadic nature. One of the active centers on its territory is Astrakhan region. An organism vulnerability to infection is determined by the genetically determined predisposition to the penetration of a pathogen into the tissues of the human body, congenital malformations of the macrophage link and T-lymphocytes functioning of the host organism. Mycobacterium leprae, bypassing the tissue histo-hematic barriers, are introduced into the endothelium of capillaries, where they undergo their development cycle. Having passed it, the bacteria with the blood flow rush to the target organs, primarily to the skin and peripheral nerves. Diagnosis verification is based on the results of histological evaluation of skin biopsy specimens, lepromin skin test, polymerase chain reaction (PCR), determination of the antibody production intensity, antigens by enzyme immunoassay (ELISA), bacterioscopy of nasal mucosa scrapes, and skin scarification. Leprosy is a treatable form of pathology. For etiotropic combination therapy, antileprosy drugs are used (rifampicin, dapson and others), antibiotics (minocyclin, clarithromycin) according to the regimens proposed by the WHO, with a prescription of 2 drugs and immunomodulating agents. Treatment is carried out before the disappearance of the pathogen in skin biopsy specimens.
Key words: leprosy, biopsy specimen, lepromin skin test, leprosy neuropathy, neuropathic pain, typology.
For citation: Belopasov V.V. Typology and pathogenesis of neuropathic pain in leprosy // RMJ. Medical Review. 2018. № 9. P. 41–45.
Статья посвящена особенностям диагностики, клинической картины и лечения лепры. Рассмотрены типология и патогенез нейропатической боли при лепре.
Лепра относится к излечимым формам патологии. Для этиотропной комбинированной терапии используются противолепрозные препараты (рифампицин, дапсон, клофазимин*, солюсульфон*), антибиотики (офлоциклин*, миноциклин, кларитромицин) по схемам, предложенным ВОЗ, с назначением 2 препаратов и иммуномодулирующих средств. Лечение проводится до исчезновения возбудителя в кожных биоптатах [2, 3, 6]. Купирование соматической боли достигается назначением нестероидных противовоспалительных средств (НПВС), купирование нейропатической боли осуществляется в соответствии с рекомендациями Европейской федерации неврологических обществ [20]. Для стимуляции нейрорегенерации, биосинтеза нейротрансмиттеров, улучшения микроциркуляции, нервно-мышечной передачи применяются нейротрофические нутриенты, антиагреганты, оксиданты, тиоктовая кислота, антихолинэстеразные препараты, витамины группы В. Усиление терапевтического эффекта возможно также за счет физического воздействия (транскраниальной электроаналгезии, чрескожной электростимуляции), введения лекарственных средств с помощью электро- и фонофореза, эпи- и периневральных инъекций гидрокортизона. При нарастании интенсивности боли проводят хирургическую декомпрессию и/или невролиз.
* Препарат не зарегистрирован в РФ.
Только для зарегистрированных пользователей
Всемирный день борьбы с лепрой отмечается 30 января как напоминание о существовании болезни с многовековой историей. Проказа не исчезла вместе со средневековой антисанитарией: по данным ВОЗ, число новых заболевших в 2016 году — 173 358 человек. Больше всего случаев заражения — в Африке и Азии, но риск не стремится к нулю и в развитых странах.
Описание проказы встречается и в многочисленных отрывках Библии, причем как в Новом, так и в Ветхом завете. Для христиан и иудеев проказа — божья кара за неправедное поведение, поэтому больные подвергались дополнительному порицанию. Церковные отцы Григорий Великий и Исидор Севильский писали о прокаженных как о еретиках. У простолюдинов проказа стала синонимом наказания за распутство и похотливость.

Эпидемии лепры случались периодически, как и вспышки других инфекций. Рост заболеваемости был зафиксирован в XII–XIII веках, в эпоху крестовых походов. Во Франции насчитывалось около 2 тыс. лепрозориев, в то время как в Англии и Шотландии — 220 для размещения примерно 1,5 млн человек.
Лепрозорий — эндемичная зона и организационный центр по борьбе с проказой. В Средневековье — изолированная территория для больных лепрой, обреченных на медленную смерть, гниение заживо.
Сегодня стратегия борьбы с лепрой запрещает травлю на законодательном уровне. Тем не менее, из-за низкой осведомленности людей больные до сих пор подвергаются травле и остракизму. В России всего четыре учреждения занимаются конкретно болезнью Хансена: НИИ по изучению лепры в Астрахани, Сергиево-Посадский филиал Государственного научного центра дерматовенерологии, Терский лепрозорий в Ставрополье и лепрозорий Краснодарского края.
Лепру считали наказанием грешников, которое в корне меняло внешний вид человека. Уродливая внешность — только самый яркий и финальный симптом болезни Хансена. Первый симптом всех больных — онемение и потеря чувствительности к температурным изменениям, отсутствие ощущения жара или холода. Дальше пораженные участки лишаются ощущений легкого касания, боли и, наконец, сильного надавливания. Дальше сценарии болезни расходятся: у лепры три основных типа, для каждого из которых свойственны разные симптомы.
Mycobacterium leprae — тип бактерии с высоким содержанием гуанина и цитозина, вызывающий хроническое гранулематозное заболевание — лепру. Это единственная известная бактерия, которая поражает нервную ткань организма.
Даже исключив из круга общения зараженных людей, нельзя быть уверенным в безопасности. Бактерия-возбудитель может передаваться не только респираторным путем, но и через воздействие насекомых, зараженную почву или воду. Хотя у ученых нет законченного списка распространителей заболевания, большинство точно признает воздушно-капиллярный путь передачи.
Возбудители лепры появляются в организме с помощью слизистых оболочек, попадая в нервные окончания, кровеносную и лимфатическую системы. На этом этапе не происходит видимых изменений кожных покровов или организма вообще.
У людей, заразившихся от одного и того же источника, в одинаковых условиях могут развиться разные формы лепры с разными последствиями. Это значит, что вирулентность, то есть сумма болезнетворных свойств микроба, не влияет на характер болезни.
M. leprae выживает в человеческом организме в течение нескольких часов или дней, и затем либо приживается, либо сталкивается с иммунной защитой организма.
Иммунитет человека не дает проказе прижиться в организме. Даже в эндемичных районах заболевания скорость распространения лепры минимальна, а болезнь редко прогрессирует до клинических уровней при наличии необходимого лечения.
Из-за долгого инкубационного периода заболевания, от 9 месяцев до 20 лет, раньше проказа оставалась незамеченной вплоть до появления явной симптоматики. Сегодня для диагностики формы заболевания есть несколько действенных, но довольно трудоемких способов.

При любом из видов диагностики медиками учитываются нахождение в эндемичном районе, контакты с больными, данные непосредственного осмотра: наличие и длительность кожных высыпаний, признаки нарушения работы нервных окончаний.
Норвежец Герхард Хенрик Армауэр Хансен был первым человеком, обнаружившим микроб, вызывающий проказу. Бактерия Mycobacterium leprae была открыта им в 1873 году с помощью микроскопа. Хотя способы лечения заболевания оставались неизвестными, открытие возбудителя принесло облегчение больным и их родственникам: найденная естественная причина прекратила гонения на прокаженных и их детей.
Герхард Хансен — норвежский врач, известный открытием и идентификацией бактерии Mycobacterium leprae в 1873 году как агента, вызывающего лепру.
Проказа до Хансена в основном рассматривалась в качестве наследственной или же имеющей миазматическое происхождение болезни. На основе эпидемиологических исследований Хансен сделал вывод, что проказа является болезнью с конкретной причиной.
В феврале 1873 года Герхард Хансен, рассматривая материал больного под микроскопом, внезапно увидел в клетках крохотные палочки. Он объявил об обнаружении Mycobacterium leprae в тканях всех больных, хотя не распознал их как бактерии, — и получил незначительную поддержку.
В 1879 году молодой немецкий ученый Альберт Нейссер приехал в Берген, чтобы изучить болезнь проказы. Хансен передал ему образцы тканей. Нейссер успешно окрасил бактерии и объявил о своих выводах в 1880 году, заявив, что обнаружил организм, вызывающий заболевание, без упоминания Хансена. Это привело к серьезному спору о приоритете в открытии бациллы проказы.
Благодаря усилиям Хансена в 1879 году было запрещено свободное передвижение больных проказой по стране, а в 1885 году он добился принятия закона, предусматривающего обязательную изоляцию больных лепрой в стационарах или на дому и систематические медосмотры лиц, контактировавших с больными. Эта система показала такую эффективность, что послужила основой для законодательства многих европейских стран в отношении больных лепрой.

Коллеги не поддержали доктора и не поняли важности его открытия. Впрочем, и сам Хансен не распознал микроб как бактерию, а потому не получил поддержки научного сообщества. Кроме того, изучение Mycobacterium leprae затруднялось особенностями роста на питательных средах: в отличие от похожей по свойствам туберкулезной палочки, бактерия лепры не росла в питательном растворе чашки Петри.
Лепру лечили практически народными методами вплоть до 40-х годов XX века. Больным назначались инъекции масла из ореха чаульмугры. Процедура была крайне неприятной и доставляла большие страдания больным. При этом полезность метода ставилась под сомнение. Ситуация изменилась в 1941 году, когда сульфоновый препарат промин был впервые использован в качестве лекарства.
Тест промина прошел в Центре заболеваний имени Дж. Лонга в Карвилле, штат Луизиана. Появившись в 1921 году, Центр стал местом исследования лепры и борьбы с ней.
Спустя десятилетие стагнации в исследованиях в 70-х на Мальте провели первый успешный опыт лечение болезни Хансена полихимиотерапией: комбинированным мультидраговым лечением, сочетающим в себе курс из нескольких препаратов. В 1981 году ВОЗ создала рекомендованный список препаратов для лечения мультибацилярной лепры: дапсон, рифампицин и клофазимин. Больные с олигобацилярнной формой заболевания принимают только рифампицин и дапсон. Монотерапия лепры неприемлема. Лечение только одним препаратом из списка делает бактерии резистентными. Они приобретают сопротивляемость, а воздействие лепры на организм усугубляется.
Каждое из лекарств выполняет собственную функцию в комплексном лечении. Дапсон прекращает размножение бактерий и замедляет ферментативную реакцию двух дигидрофолатов, ключевых ферментов биосинтеза M. leprae. Рифампицин уничтожает бактерии и блокирует синтез РНК. Загадочное действие оказывает клофазимин — не до конца изученное антибактериальное свойство препарата, скорее всего, блокирует матричные функции ДНК и дает результаты на дапсонрезистентных формах M. leprae.
В 1997 году ВОЗ установила продолжительность курса лечения лепры: от шести месяцев до года. Рецидивы заболевания минимальны, и лепру называют почти побежденной болезнью. Исследование перешло на новый этап: разработку вакцины, которая предупредит развитие болезни или сможет прекращать ее долгий инкубационный период.
Если схема лечения продумана и работает, а количество больных по всему миру не превышает 11 млн человек, то проблема почти решена. Тем не менее, российские лепрозории существуют до сих пор, а количество заражений остается стабильным. Почему это происходит и зачем люди продолжают изучать лепру?
Комбинированная терапия не исключает развития резистентности, а сами пациенты, не всегда переезжающие в лепрозории, могут нарушать курс приема препаратов из-за его длительности и комплексности. Кроме того, нестабильный клофазимин в России не зарегистрирован, поэтому лечение проходит только по схеме олигобацилярнной формы заболевания. Сегодня в Астрахани разрабатываются лекарственные аналоги и новые схемы терапии, менее продолжительные и более эффективные.
Диагностика и профилактика лепры важна еще и потому, что человечество живет в эпоху глобализации. Европейские мигранты приезжают из высокоэндемичных стран Африки и Южной Америки, и единственная гарантия здоровья без специального обследования — отсутствие явных признаков заболевания. В России въезжающие в страну обязаны проходить медицинское освидетельствование, но проработанной методики этой процедуры пока нет. Тем более, можно ли игнорировать болезнь, которая до сих пор уносит жизни в Южной Азии и Африке? Это вопрос этики, который определяет стратегии развитии медицины развитых стран. Лепра для европейца стала кошмаром из прошлого, но пренебрежение заболеванием в настоящем может привести к плачевному повторению эпидемий Средневековья.
Лепра – это хроническое инфекционное заболевание, которое вызывают бациллы Mycobacterium leprae и Mycobacterium lepromatosis. Оно поражает кожу, слизистые оболочки верхних дыхательных путей и глаз, а также нервную систему. Эта болезнь также известна как проказа, болезнь Хансена, скорбная болезнь, ленивая смерть, болезнь Святого Лазаря, lepra arabum, lepra orientalis, satyriasis. Это одно из древнейших заболеваний, оно известно примерно с XV-Xвеков до нашей эры.
У лепры огромный инкубационный период – от 4 до 6 лет. Однако иногда болезнь может проявиться спустя 2-3 месяца после заражения, а иногда от момента заражения до появления первых симптомов проходит до 50 лет.
Для продромального периода (стадии болезни, которая предшествует ее основным проявлениям) характерны слабость, боли в суставах, расстройства желудочно-кишечного тракта, нарушения потоотделения, отеки кистей и стоп. Иногда бывает лихорадка. В это время на слизистой оболочке перегородки носа можно обнаружить возбудителя заболевания. Через некоторое время появляются основные симптомы заболевания.
Выделяют три типа течения заболевания:
- лепроматозный;
- туберкулоидный;
- недифференцированный (пограничный).
В течение каждого из них выделяют четыре стадии:
- прогрессирующую;
- стационарную;
- регрессивную;
- остаточных явлений.
При лепроматозном типе лепры заболевание начинается с того, что на коже появляются лепромы – бугорки и узлы коричневатого или красно-лилового цвета размером от спичечной головки до горошины. Они могут быть шаровидной или уплощенной формы. Поверхность этих бугорков гладкая, блестящая, как будто покрытая жиром. Они могут сливаться в инфильтраты довольно больших размеров.
Также на коже появляются малозаметные пятна фиолетового или вишневого оттенка с нерезко очерченными краями. В начале заболевания чувствительность кожи в области этих пятен не нарушена. Со временем края пятен уплотняются.
Через некоторое время на лепромах появляются язвы. У этих язв плотные, часто приподнятые и валикообразные края, сукровичное отделяемое, в котором можно обнаружить большое количество Mycobacterium leprae. Постепенно язвы рубцуются. Изъязвляться могут также мышцы и кости. При этом мелкие кости и суставы разрушаются, деформируются и через некоторое время отпадают. Чаще всего этот процесс затрагивает слизистую оболочку носа в области хрящевой перегородки. В результате меняется форма носа – его кончик приподнимается. При этом развивается хронический лепрозный ринит, основные симптомы его – слизистое отделяемое из носа и образование корок на слизистой оболочке.
Лепромы и пятна могут образоваться и во рту – на языке, на мягком и твердом нёбе. Дальше заболевание может распространиться на гортань и голосовые связки, при этом изменяется голос – появляется охриплость.
Часто при лепроматозном типе лепры развиваются и поражения глаз – конъюнктивит, эписклерит, ирит, кератит. Из-за помутнения и изъязвления роговицы зрение ухудшается. В некоторых случаях возможна даже его потеря.
Лимфатические узлы при этом заболевании увеличены, однако безболезненны.
При этом типе лепры поражается и нервная система. Причем поражения могут быть разнообразными. Это могут быть психозы, неврозы, невриты и полиневриты. В результате поражения нервной системы нарушается чувствительность кожи, возможны двигательные расстройства.
Это самый злокачественный и самый заразный тип заболевания.
Туберкулоидный тип лепры протекает менее злокачественно. При этом поражаются только кожные покровы и периферическая нервная система. В этом случае на коже появляются яркие, резко очерченные пятна. Они либо витилигообразные, либо красноватые. Также на коже появляются и узелки – лепромы. Они красно-бурого или красно-фиолетового цвета, часто образуют круги, в центре которых понижены болевая, температурная, а иногда и тактильная чувствительность и потоотделение. Нарушение чувствительности наблюдается и в пятнах, это их характерное отличие от витилиго. На пораженных участках кожи также выпадают волосы.
При неидентифицированном типе лепры на коже также появляются пятна, в области которых нарушена чувствительность. Границы их нерезкие. Возбудителя заболевания при этой форме лепры выявить сложно. Раньше эту форму называли пятнисто-анестетической. Страдающие этой формой лепры малозаразны и, как правило, чувствуют себя неплохо.
В некоторых случаях неидентифицированный тип лепры может перейти в лепроматозный или туберкулоидный. Какой именно тип лепры будет развиваться у конкретного человека, зависит от его генетических особенностей.
Первое письменное упоминание о лепре датируется 600 годом до нашей эры. Однако ее возбудителя смогли определить только в 1873 году. Сделал это норвежский врач Герхард Хансен. Именно он выделил Mycobacterium Leprae hominis. Эта бацилла представляет собой палочку со слегка заостренными концами, по своим признакам она похожа на микобактерию туберкулеза. Бактерии неподвижны, располагаются обычно группами. Каждая бактерия окружена плотной липидной капсулой, она не продуцирует эндотоксинов и почти не вызывает воспалительной реакции. Передается инфекция воздушно-капельным и контактным путями, то есть, через капли слюны или отделяемого из носа, или при тесном постоянном контакте со страдающим проказой.
В древности лепра свирепствовала в основном на востоке. Считается, что в Европу лепру принесли из Передней Азии крестоносцы. Именно тогда, в начале XIII века, началась эпидемия в Европе. В результате на территориях монастырей организовали лепрозории, в которых содержали заболевших лепрой. Страдающие этим заболеванием были обязаны там жить с момента обнаружения болезни и до конца жизни. В XIII веке по всей Европе насчитывалось около 19 тыс лепрозориев. При этом для семьи пациенты лепрозория считались умершими, им даже устраивали погребальную церемонию – клали в гроб, служили заупокойную службу, опускали гроб в могилу. Потом гроб доставали, и страдающего отправляли в лепрозорий. Эти учреждения также способствовали профилактике и других болезней. А до образования лепрозориев страдающие лепрой ходили в закрытых одеждах и с колокольчиками, чтобы предупредить остальных, что к ним опасно приближаться.
Проказа до сих распространена в странах Африки и Азии. В основном высока вероятность заразиться ей в некоторых районах Бразилии, Индонезии, Филиппин, Республике Конго, Индии, Мадагаскара, Непала и Танзании. В России эндемические очаги лепры есть в Нижнем Поволжье, Дальнем Востоке, Прибалтике, Северном Кавказе, Каракалпакии. Сейчас в России около 700 прокаженных. Также есть вероятность заразиться лепрой и в Казахстане. По данным ВОЗ, на начало 2012 года в мире зарегистрировано около 182 тыс страдающих болезнью Хансена. В 1985 году в 122 странах мира проказа была признана серьезной проблемой общественного здравоохранения. На сегодняшний день в 119 из них она ликвидирована.
В основном это заболевание характерно для социально неблагополучных слоев населения. Факторами риска инфицирования и развития проказы могут стать:
- недостаточное питание;
- алкоголизм;
- простуда;
- тяжелые физические нагрузки.
Эти же факторы могут способствовать трансформации лепры неидентифицированного типа в лепру туберкулоидного или лепроматозного типа.
Переносчиками заболевания могут быть и животные – броненосцы (млекопитающие, обитающие в Южной и Центральной Америке и имеющие панцирь из подвижно связанных роговых щитков), и, возможно, низшие приматы. Однако люди заражаются от них чрезвычайно редко.
Дети заражаются проказой гораздо легче, чем взрослые. Однако дети до года болеют ей очень редко. Чаще всего заражаются дети до 10 лет.
При попадании возбудителей лепры в организм заболевание развивается только у 10-20 %. Однако у половины из них симптомы неясные. А вот у другой половины заболевших формируется развернутая картина заболевания. Остальные же болезнью Хансена не заболевают.
Для постановки правильного диагноза потребуется осмотр дерматовенеролога. Врач должен тщательно опросить пациента, выяснить, не был ли тот в эндемичных зонах, не контактировал ли со страдающими лепрой. Также нужно сдать анализы:
- общий анализ крови;
- биохимический анализ крови;
- общий анализ мочи;
- анализ крови на сифилис;
- гистологическое исследование препарата кожи;
- бактериологическое исследование соскоба со слизистой оболочки носа.
Также необходимы следующие исследования:
Заболевание дифференцируют с туберкулезом кожи, третичным сифилисом, лейшманиозом, витилиго, плоским лишаем.
Кроме того, делают лепроминовую пробу. Лепромин – это суспензия убитых микобактерий лепры, полученная из пораженных тканей человека или броненосца. Если ввести его подкожно, то через 48 часов проявится туберкулиноподобная реакция – покраснение или папула (реакция Фернандеса), а через 3-4 недели – бугорок или узел, который через некоторое время некротизирует и рубцуется (реакция Мицуды).
При ранней диагностике и своевременном и правильном лечении сейчас возможно вылечить проказу без последствий. Однако если болезнь диагностирована слишком поздно, возможны потеря зрения, контрактуры пальцев рук, нарушения чувствительности кожи.
Сегодня в России осталось всего 4 лепрозория:
- Научно-исследовательский институт по изучению лепры Федерального агентства по здравоохранению (Астрахань);
- Сергиево-Посадский филиал Государственного научного центра дерматовенерологии Федерального агентства по здравоохранению (Московская область, Сергиево-Посадский район, Березняковское сельское поселение, поселок Зеленая Дубрава);
- ФГУЗ Терский лепрозорий (Ставропольский край, Георгиевский район, поселок Терский);
- ГУЗ Лепрозорий департамента здравоохранения Краснодарского края (Краснодарский край, Абинский район, поселок Синегорск).
Поздно начатое лечение приводит к инвалидизации пациента.
Основное значение в профилактике лепры имеет индивидуальная гигиена. Нужно стараться избегать контактов с заболевшими. Если вы оказались в районе эндемического очага, не старайтесь без нужды сближаться с местным населением.
Если один член семьи заболел лепрой, остальные ставятся на диспансерный учет и обследуются не реже одного раза в год. Кроме того, члены семи страдающего проказой обязательно должны пройти курс превентивного лечения. Он может занять от 6 месяцев до трех лет.
Работающим со страдающими проказой нужно соблюдать осторожность, все анализы брать только в перчатках, обязательно пользоваться защитной марлевой повязкой.
Очень важно выявлять это заболевание на ранних стадиях, обследовать людей в эпидемически неблагополучных районах, а также превентивно лечить тесно контактировавших с заболевшими.
ЛЕКЦИЯ № 12. Лепра
Лепра (синонимы: проказа, болезнь Ганзена) – хроническая болезнь, которая обычно поражает кожу, слизистые оболочки верхних дыхательных путей и периферическую нервную систему. В настоящее время лепра наиболее распространена в странах Африки, Азии и Южной Америки. В России отмечаются спорадические случаи заболевания.
Этиология. Возбудитель представляет собой кислотоустойчивую палочковидную бактерию, относящуюся к семейству микобактерий. Микроорганизм устойчив во внешней среде. До сих пор нет возможности культивировать возбудителя на искусственной среде. Интенсивно размножаются микобактерии лепры только при лабораторном заражении в тканях броненосца. Возбудитель лепры – это внутриклеточные паразиты макрофагов. Длительный инкубационный период связан с низкой скоростью роста микроорганизмов.
Патогенез. Лепра – слабоконтагиозное низкопатогенное заболевание. Часто встречается субклиническая инфекция. К лепре восприимчивы не более трети людей. Чаще заболевают родственники больных, что подтверждает генетическую предрасположенность к болезни.
Основным путем передачи считается воздушно-капельный. Входные ворота – слизистая верхних дыхательных путей. Возможно и трансэпителиальное проникновение возбудителей. Случайное заражение может быть при татуировке, вакцинации против оспы, хирургической операции. Мужчины заболевают в 2 – 3 раза чаще, чем женщины.
Резистентность инфицированного организма и вирулентность возбудителя определяют форму заболевания. Имеет значение гормональный фон: первое проявление может быть вскоре после полового созревания, во время беременности или после родов. В эти периоды могут появляться новые и активизироваться старые очаги поражения.
Иммунитет при лепре носит клеточный характер, он минимален при лепроматозной и диморфной лепре и максимален у больных туберкулоидной лепрой.
Клиника. Различают несколько клинических форм заболевания. Это лепроматозная лепра, туберкулоидная лепра, пограничная, или диморфная, лепра и недифференцированная лепра.
Лепроматозный тип. Наиболее тяжелая форма. Для нее характерен полиморфизм клинических проявлений, особенно в коже. Кроме кожи, поражаются слизистая носа, полости рта, носоглотки, гортани, иногда трахеи, лимфатические узлы, периферические нервные стволы, органы зрения, слуха, мочеполовые, иногда внутренние органы.
Первые проявления заболевания – обычно округлые или неправильных очертаний эритематозные пятна с блестящей поверхностью, могут быть ржавой окраски. Наиболее характерная локализация – лицо, разгибательные поверхности кистей, предплечий, голеней.
Характерна симметричность высыпаний. В дальнейшем появляется инфильтрация, образуются бляшки с нормальной чувствительностью или гиперестезией. Из-за усиления функции сальных желез поверхность бляшек жирная, блестящая. Потоотделение снижено (в дальнейшем оно исчезает совсем).
Через 3 – 5 лет выпадают брови и пушковые волосы на бляшках. Возможно выпадение усов, бороды. При диффузной инфильтрации кожи лица углубляются естественные морщины и складки, надбровные дуги резко выступают, нос утолщен, щеки и губы имеют дольчатый вид. Обычно не поражаются волосистая часть головы, локтевые и подколенные ямки, подмышечные впадины.
В области инфильтратов формируются одиночные или множественные бугорки и узлы (лепромы), резко отграниченные, безболезненные. Они могут быть дермальными и гиподермальными (вначале выявляются лишь при пальпации), их консистенция плотноэластическая. В дальнейшем узлы и бугорки вяло, без выраженных воспалительных явлений, изъязвляются. Подобные высыпания могут появляться и на неизмененной коже.
На слизистых, как и на коже, процесс может начаться с развития отдельных лепром или диффузной лепроматозной инфильтрации. Все это приводит к образованию рубцов и деформаций.
Нередко увеличивается селезенка, может быть поражение печени, почек, легких, у мужчин часто проявляется орхоэпидидимит, возможно поражение предстательной железы, семенных канатиков. Характерны лимфадениты, периоститы (особенно большеберцовых, локтевых костей, ребер), приводящие к надломам, переломам, деформациям суставов, укорочению и деформации фаланг.
Течение заболевания хроническое, с обострениями, которые провоцируются гормональными сдвигами, оперативными вмешательствами, погрешностями в терапии. При обострениях наблюдаются подъем температуры тела, увеличение и болезненность лимфатических узлов, яркость, распад инфильтратов, новые высыпания.
Нервная система поражается сравнительно поздно – в виде симметричного полиневрита. Постепенно происходит инфильтрация всего нервного ствола, по мере развития которого теряется чувствительность до полной анестезии. На поздних стадиях могут быть трофические и двигательные нарушения.
Туберкулоидная форма. Поражаются кожа, периферическая нервная система, редко – внутренние органы. Возбудитель выявляется при гистологическом исследовании органов, в кожных соскобах. В слизистой носа возбудитель отсутствует.
Пограничная лепра. Иммунная реактивность при этой форме болезни широко варьируется и изменяется под действием стрессов, инфекций, истощения. Все это отражается в клинических проявлениях со стороны тканей-мишеней.
Недифференцированная лепра – это неустойчивая клиническая форма, при которой поражается кожа, пятна (гипо– и гиперпигментированные) не чувствительны к боли и температуре. Главная особенность – множественные поражения нервов. Через несколько лет эта форма переходит или в туберкулоидную, или в лепроматозную.
Диагностика. Основные признаки – это клинические изменения со стороны кожи. Настороженность должна быть и при снижении и исчезновении чувствительности на отдельных участках кожного покрова, парастезиях, нерезко выраженных контрактурах V, IV и III пальцев рук, начинающейся атрофии мышц, пастозности кистей и стоп, стойких поражениях слизистой носа.
Подтверждающими методами считаются бактериоскопический и гистологический. Для бактериоскопического исследования при лепроматозном типе берутся соскобы со слизистой носа. Дополнительно проводят функциональные пробы с гистамином на потоотделение (выражены слабо), никотиновой кислотой (воспламенение), горчичником (нет реакции) и выявление диссоциации чувствительности в очаге поражения.
Лепроминовая проба (внутрикожное введение суспензии микобактерий лепры, полученной при гомогенизации лепромы) не является диагностической. Она проводится для оценки иммунного ответа и дифференциальной диагностики различных типов лепры: проба положительна при туберкулоидном варианте и отрицательна при лепроматозном (при диморфной лепре возможны как положительные, так и отрицательные результаты).
Лечение. В зависимости от типа болезни лечение проводится в лепрозории либо по месту жительства (при незначительных кожных проявлениях абациллярной лепры). Лечение комбинированное, курсовое с использованием противолепрозных препаратов (диафенилсульфона, солюсульфона, диуцифона и других производных сульфонового ряда): курсы по 6 месяцев с перерывами в 1 месяц.
При мультибактериальной лепре начинают с рифампицина или клофазимина, а затем переходят к сульфонам. Кроме того, могут быть использованы солюсульфон, бенемицин, этионамид, лампрен.
Эффективность лечения оценивается по результатам бактериоскопического контроля и гистологического исследования. Средняя продолжительность терапии 3 – 3,5 года.
Профилактика. Общая профилактика заключается в повышении жизненного уровня населения, раннем выявлении, изоляции и лечении больных. Контактные лица обследуются и наблюдаются не менее 7 лет. Проводится превентивная химиотерапия сульфонами. Мужчины, находившиеся в контакте с больными лепрой, не подлежат призыву в армию.
Читайте также:


