Особенности течения коклюша у детей раннего возраста

Введение
Коклюш - острая бактериальная антропонозная инфекция дыхательных путей. Возбудителем болезни является грамотрицательная палочка Bordetella pertussis. Заболеваемость коклюшем в последний период времени, по данным эпидемиологических исследований, возрастает во всем мире, включая те страны, где уровень вакцинации достигает высоких показателей. Особо опасен коклюш, развивающийся у детей первых 6 месяцев жизни, которые либо не достигли вакцинального возраста, либо находятся в периоде вакцинации, и специфический иммунитет еще не успел сформироваться [2, 9, 17]. Источником инфекции для детей раннего возраста становятся подростки и взрослые [8, 10].
У детей раннего возраста, больных коклюшем, не только имеют место некоторые особенности течения болезни, но и наблюдается высокая частота развития угрожающих жизни состояний (остановка дыхания, коклюшная энцефалопатия), а также тяжелых осложнений - преимущественно заболеваний бронхолегочной системы [5, 16].
С целью демонстрации трудностей в диагностике и прогнозировании течения коклюша детей первого года жизни, приводим клинический случай данного заболевания у младенца с развитием комбинированного вторичного иммунодефицита и тяжелыми легочными осложнениями в условиях наслоения бактериальной инфекции.
Заболевание началось с сухого кашля. В 1-й день болезни ребенок осмотрен фельдшером, лечение не назначено. На 3-й день болезни, при повторном визите фельдшера, был назначен амброксола гидрохлорид. Несмотря на терапию отхаркивающим средством, кашель усиливался, приобрел приступообразный характер, на 8-й день болезни впервые наступил эпизод апноэ продолжительностью около 30 с. Родители обратились в Центральную районную больницу, и на следующий день ребенок реанимобилем был доставлен в Областную инфекционную клиническую больницу. По данным эпидемиологического анамнеза установлено, что у матери и у старшего ребенка (6-летнего возраста) в течение 3 недель наблюдался интенсивный навязчивый сухой кашель, более выраженный в ночное время суток.
Состояние при поступлении на стационарное лечение (9-й день болезни) оценивалось как очень тяжелое, тяжесть состояния обусловлена частыми (более 20-раз в сутки) приступами кашля спазматического характера с выделением слизистой мокроты, иногда завершавшиеся рвотой. Некоторые пароксизмы кашля сопровождались кратковременными апноэ продолжительностью 15-30 с. Сознание пациента было сохранено, ребенок был вялым, на осмотр врача - реагировал плачем. Температура тела находилась в пределах 36,6-37оС. Кожные покровы резко бледные, отмечалась мраморность конечностей, в области промежности и ягодиц - большие участки опрелостей. Выражена одутловатость лица, веки припухшие. Слизистые оболочки полости рта умеренно влажные, незначительная гиперемия небных дужек, задней стенки глотки. Периферические лимфатические узлы не были увеличены. Несмотря на применение оксигенотерапии (кислород в режиме свободного потока через маску) частота дыхания в покое составляла 54/мин., наблюдалась одышка смешанного характера, сатурация крови была в пределах 88-96 %. При аускультации над всей поверхностью легких на фоне жесткого дыхания выслушивались сухие хрипы. Тоны сердца чистые, звучные, ритмичные, ЧСС - 160-176 уд./мин. Постоянно отмечалась умеренная артериальная гипотензия - артериальное давление в среднем составляло 80/40 мм рт.ст. Живот был вздут, увеличен в объеме, при пальпации безболезненный. Печень выступала из-под реберной дуги на 3 см, эластичной консистенции, край ее заострен, поверхность гладкая. Селезенка выступала на 2 см из-под реберной дуги. Менингеальных симптомов не было выявлено. Стул 2 раза в сутки, желтого цвета кашицеобразной консистенции с примесью слизи и зелени. Диурез соответствовал количеству принятой жидкости.
Диагноз подтвержден результатами серологических исследований: методом иммуноферментного анализа обнаружены антитела класса IgM к коклюшному токсину - 23,7 DU/мл, антитела класса IgG к коклюшному токсину - 17,24 DU/мл (результаты IgM, IgG считаются положительными при значениях превышающих 9 DU/мл). При бактериологическом исследовании слизи из ротоглотки (использовали среду казеиново-угольный агар, с добавлением крови) - бактерии Bordetella pertussis не были обнаружены.
В течение 1-го дня пребывания в больнице рентгенологически диагностировано двухстороннюю пневмонию. На 11-й день болезни у ребенка развился ателектаз верхней доли правого легкого (Рисунок 1), и пациент был переведен на искусственную вентиляцию легких аппаратом Leoni-2 (режим СРАР, PEEP 5 см вод.ст., FiO2 40-60 %). На 12-й день болезни у ребенка наступило ухудшение общего состояния: наросла тахикардия (178-210 уд./мин.), наблюдались снижение артериального давления до 60/40 - 80/40 мм рт.ст., повысилась температура тела до фебрильных значений. На 17-й день болезни у больного развился спонтанный левосторонний пневмоторакс (Рисунок 2).
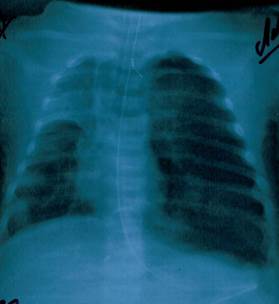
Рис. 1. Ателектаз легкого.
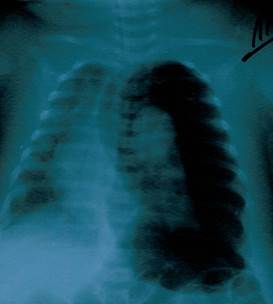
Рис. 2. Пневмоторакс.
При анализе гемограмм ребенка (табл.1) установлено анемию, характерный для коклюша лейкоцитоз с относительным и абсолютным лимфоцитозом. С ухудшением общего состояния ребенка (с 12-го дня болезни), отмечено нарастание количества нейтрофильных форм лейкоцитов и повышение СОЭ.
Таблица 1. Показатели гемограммы ребенка А. в динамике наблюдения.
Преобладание среди больных детей первого года жизни, снижение иммунной прослойки, несвоевременная диагностика коклюша являются основными причинами сохранения высокой заболеваемости данной патологией. Снижению заболеваемости может способствовать введение д
The prevalence among sick children at the first year of life, reduction of immune layer, late diagnostics of pertussis are the main reasons for the high incidence of this pathology. Reduction of incidence of pertussis may contribute to the introduction of additional revaccination with acellular pertussis vaccine to create the immune interlayer in children of school age, adolescents and adults.
Коклюш остается одним из часто встречающихся, тяжелых заболеваний у детей. В 2016 г. зафиксирован рост заболеваемости коклюшем, в ряде регионов страны в 1,5–2 и более раза по сравнению с 2015 г. Наиболее высокие уровни заболеваемости коклюшем отмечаются в Ярославской области (показатель 22,0 на 100 000 населения, среднемноголетний показатель — 3,6), Липецкой (20,54, среднемноголетний — 3,6), Воронежской (10,81, среднемноголетний — 2,2), Астраханской (9,7, среднемноголетний — 5,3). В Санкт-Петербурге заболеваемость детей коклюшем находится в пределах 100,0–200,0 на 100 000 детей, что можно рассматривать как признак эпидемического неблагополучия при данной патологии [1].
Эпидемиологическими особенностями коклюша в настоящее время являются: рост заболеваемости у детей старшего возраста и взрослых, частоты стертых форм болезни. Отсутствие врожденного иммунитета при коклюше способствует развитию заболевания у детей раннего возраста. Трудности диагностики коклюша в катаральном периоде заболевания могут способствовать распространению инфекции.
Введение вакцинации против коклюша способствовало резкому снижению заболеваемости, которая в разных возрастных группах происходила неравномерно. В настоящее время наиболее высокий показатель заболеваемости коклюшем отмечается у детей в возрасте первого года жизни, так как процент привитых среди них низкий (от 40% до 60%). Рост заболеваемости среди привитых против коклюша детей отмечается через 2–4 года после последней прививки, что свидетельствует о снижении вакцинального иммунитета. Можно считать, что вакцинация оказывает ограниченное влияние на эпидемический процесс при коклюше. До настоящего времени сохраняются: сезонность, периодичность подъемов заболеваемости, очаговость коклюша, что связано с наличием восприимчивых к данной инфекции лиц. Особенностью инфекционного процесса при коклюше является отсутствие токсикоза с температурной реакцией и медленное циклическое развитие заболевания со сменой периодов: катарального, спазматического кашля и периода разрешения. Клиническая картина у детей раннего возраста характеризуется тяжелым течением в связи с развитием приступов апноэ, судорог, ателектазов легких, пневмонии. Катаральный период у детей раннего возраста может укорачиваться до 3–5 дней, а спазматический период удлиняться до 50–60 дней и более. Выработка специфического иммунитета в результате перенесенного коклюша у детей раннего возраста снижена [2–5].
При вакцинации 90% детского населения циркуляция возбудителя коклюша (В. pertussis) снижается и как следствие уменьшается заболеваемость [6, 7].
На сегодняшний день цель, поставленная экспертами ВОЗ, по сокращению заболеваемости коклюшем до уровня меньше 1,0 на 100 000 населения не достигнута не только в России, но и в других странах [8, 9].
Цель исследования: определить клинико-эпидемиологические особенности коклюша у детей в Астраханской области при эпидемическом неблагополучии.
Из 300 случаев лабораторно подтвержденного коклюша у детей, лечившихся в Областной инфекционной клинической больнице г. Астрахани в последние три года, методом случайной выборки была сформирована группа из 120 больных в возрасте до 14 лет. Были проанализированы эпидемиологические, клинические и лабораторные данные пациентов с целью определения причин роста заболеваемости и клинических особенностей коклюша в период эпидемического неблагополучия.
Лабораторная диагностика коклюша у всех больных включала в себя: бактериологический посев слизи из носоглотки на казеиново-угольный агар; молекулярно-биологический метод — полимеразная цепная реакция (ПЦР) с обнаружением ДНК возбудителя в носоглоточной слизи; серологический метод — определение иммуноглобулинов М и G к В. pertussis иммуноферментным анализом (ИФА). Всем больным проводилось общеклиническое обследование (общий и биохимический анализ крови, общий анализ мочи; коагулограмма, рентгенография легких у больных с тяжелыми и осложненными формами коклюша).
Статистическая обработка материала проводилась с использованием программ Statistica for Windows (версия 6,0) в соответствии с общепринятыми стандартами математической статистики. Критерием статистической достоверности полученных результатов считали общепринятую в медицине величину p 9 /л, лимфоцитоз до 58,4 ± 4,5% (p
Г. А. Харченко 1 , доктор медицинских наук, профессор
О. Г. Кимирилова, кандидат медицинских наук
ФГБОУ ВО АстГМУ МЗ РФ, Астрахань




Особенностью коклюша является полное отсутствие к нему врожденного иммунитета: заболеть этой болезнью может даже новорожденный. И при отсутствии иммунитета, вероятность заболеть после тесного контакта с больным достигает 100%.
По оценкам ВОЗ, в 2008 г. в мире наблюдалось 16 миллионов случаев коклюша, и 195 тыс. детей погибли от этого заболевания. Оно очень опасно для детей младше 2 лет.
Примерно у каждого десятого ребенка, заболевшего коклюшем, развивается воспаление легких, у 20 из 1000 отмечаются судороги (у 3% грудных детей). В 4 на 1000 случаев (у 1% грудных детей) имеет место поражение головного мозга (энцефалопатия). Коклюш и его осложнения могут привести к смерти ребенка, пик смертности от коклюша приходится на возраст до 1 года.
По оценкам ВОЗ, в 2008 г. в мире наблюдалось 16 миллионов случаев коклюша, 95% из которых отмечалось в развивающихся странах, и около 195 000 детей погибло от этого заболевания. В развивающихся странах средний показатель летальности составляет около 4% среди детей грудного возраста младше года и 1% среди детей в возрасте 1-4 лет.

Общие сведения
Коклюш - одна из самых распространенных детских инфекций, острая инфекционная болезнь, характеризующаяся своеобразным судорожным кашлем. Коклюш вызывается бактерией Bordetella pertussis, которая передается от инфицированного восприимчивому лицу воздушно-капельным путем.
Вероятность заболеть
Особенностью коклюша является полное отсутствие к нему врожденного иммунитета: заболеть этой болезнью может даже новорожденный. И, при отсутствии иммунитета, вероятность заболеть после тесного контакта с больным достигает 100%. Инфекция очень опасна для детей младше 2 лет.
Внедрение эффективных программ вакцинации младенцев ассоциировалось со значительным снижением числа случаев коклюша и числа смертельных исходов от коклюша среди детей. Вакцина против коклюша (в комбинации с дифтерийным и столбнячным анатоксинами) используется в рамках расширенной программы иммунизации (РПИ) с момента ее создания в 1974 году. Однако до сих пор коклюш является частой причиной смертности среди детей грудного возраста во всем мире и остается поводом для озабоченности со стороны общественного здравоохранения даже в странах с высоким уровнем охвата прививками. По оценкам ВОЗ, в 2008 г. в мире наблюдалось 16 миллионов случаев коклюша, и 195 000 тыс. детей погибли от этого заболевания. В 2013 году коклюш все еще являлся причиной примерно 63 000 случаев смерти среди детей в возрасте менее 5 лет. Эпидемические циклы коклюша наблюдаются каждые 2-5 лет (обычно 3-4 года), даже после внедрения эффективных программ иммунизации и достижения высокого охвата прививками. Именно поэтому рутинная вакцинация против коклюша остается одним из самых приоритетных разделов иммунопрофилактики.
Симптомы и характер протекания заболевания
После инкубационного периода, составляющего 9-10 дней (с амплитудой 6-20 дней), у заболевших развиваются катаральные симптомы, включая кашель. В течение 1-2 недель могут наблюдаться приступы затяжного приступообразного спазматического кашля. В типичных случаях кашель, особенно сильный ночью, часто сопровождается рвотой. У детей раннего грудного возраста коклюш может первоначально проявляться в виде апноэ (остановка дыхания) и цианоза без кашля, а у подростков и взрослых единственным проявлением заболевания может быть только стойкий кашель нехарактерный для коклюша, что в значительной мере затрудняет диагностику. Катаральный, пароксизмальный периоды и период выздоровления могут длиться до нескольких месяцев.
Проявления болезни хоть и очень неприятны, но не особенно страшные. Прежде всего следует опасаться осложнений, наиболее частым из которых является воспаление легких (пневмония). Примерно у каждого десятого ребенка, заболевшего коклюшем, развивается воспаление легких, у 20 из 1000 отмечаются судороги (у 3% грудных детей). В 4 на 1000 случаев (у 1% грудных детей) имеет место поражение головного мозга (энцефалопатия). Коклюш и его осложнения могут привести к смерти ребенка, пик смертности от коклюша приходится на возраст до 1 года.
Даже в развитых странах такое осложнение после коклюша, как бронхопневмония, может наблюдаться среди приблизительно 6% детей, заболевших коклюшем, среди детей грудного возраста младше 6 месяцев уровень осложнений в четыре раза выше.
Особенно тяжело протекает коклюш у детей первых шести месяцев жизни. В этом возрасте после кашля часто бывают остановки дыхания, которые длятся от нескольких секунд до минуты и даже дольше. Тяжелые формы коклюша, протекающие с нарушением мозгового кровообращения, с выраженной гипоксемией, остановками дыхания, судорогами, неблагоприятны в отношении отдаленного прогноза. После них часто наблюдаются различные расстройства нервной системы.
При коклюше могут возникнуть и другие осложнения: эмфизема легких, проникновение воздуха в подкожную жировую клетчатку, кровоизлияние в мозг или в оболочки глаза.
У детей грудного возраста во время приступа кашля за счет сильного напряжения может сформироваться грыжа, выпасть прямая кишка. Причиной смерти, как правило, являются тяжелые проявления коклюша с нарушением мозгового кровообращения, осложненные пневмонией. Крайне неблагоприятно наслоение острых респираторных, стафилококковой инфекций, которые усиливают патологические процессы, развившиеся в результате коклюша, что в свою очередь приводит к более тяжелому течению воспалительных процессов – создается порочный круг.
Смертность
По оценкам ВОЗ, в 2008 г. в мире наблюдалось 16 миллионов случаев коклюша, 95% из которых отмечалось в развивающихся странах, и около 195 000 детей погибло от этого заболевания. В развивающихся странах средний показатель летальности составляет около 4% среди детей грудного возраста младше года и 1% среди детей в возрасте 1-4 лет.
Особенности лечения
Госпитализации подлежат: больные с тяжёлыми формами; с угрожающими жизни осложнениями (нарушение мозгового кровообращения и ритма дыхания); со среднетяжёлыми формами с негладким течением, неблагоприятным преморбидным фоном, обострением хронических заболеваний; дети раннего возраста. По эпидемиологическим показаниям госпитализируют детей из закрытых детских учреждений (независимо от тяжести заболеваний) и семейных очагов.
Больным обеспечивают особые условия – палата должна хорошо вентилироваться, воздух должен быть увлажнен специальными увлажнителями, кондиционерами или, при их отсутствии, мокрыми полотенцами. Для лечения используются антибиотики (в начале заболевания), успокаивающие средства, противорвотные и противокашлевые препараты.
Эффективность вакцинации
Наибольшее число заболеваний приходиться на возраст от 1 года до 5 лет. Заболеваемость коклюшем в прошлом была почти всеобщей и уступала первое место лишь кори. В результате широкомасштабной вакцинации, проведенной в 1950-1960 годы в промышленно развитых странах, произошло резкое снижение заболеваемости (более 90%) и смертности от коклюша.
В 2008 г. около 82% всех детей грудного возраста в мире были привиты тремя дозами вакцины против коклюша. По оценкам ВОЗ, в 2008 году результате вакцинации против коклюша было предотвращено около 687 000 случаев смерти. В странах, где количество привитых детей снижается до 30% и ниже, уровень и динамика заболеваемости коклюшем становится такой, какой она была в довакцинальный период.
Вакцины
Надежным средством специфической профилактики коклюша является вакцина. Коклюшная вакцина выпускается, как правило, в комбинации с дифтерийным и столбнячными анатоксинами (АКДС для первичного курса вакцинации или AaкдС для последующих возрастных ревакцинаций).
Последние эпидемии
В каждой конкретной местности эпидемические циклы коклюша наблюдаются каждые 2-5 лет (обычно 3-4 года), даже после внедрения эффективных программ иммунизации и достижения высокого охвата прививками.
Исторические сведения и интересные факты
Первое упоминание коклюша относится к 1578 г., когда эпидемия с огромной смертностью имела место в Париже и была описана Гийомом де Байю (Guilleaume de Baillou), деканом Парижского университета. Когда медики ничего не знали о природе коклюша, то лечили его в основном кровопусканиями. А это, конечно же, мало способствовало выздоровлению пациентов.
Лишь в 1906 году учёные Жюль Берде и Октав Жангу, работавшие в институте Пастера в Брюсселе, выделили коклюшную палочку. Но и после этого у врачей не прибавилось средств для лечения коклюшной инфекции. Они появились только в годы Второй мировой войны.
Коклюш – симптомы, причины, профилактика, диагностика и лечение в клинике "Парацельс", Александров
В настоящее время все большую распространенность приобретают детские инфекционные заболевания. Во многом такое положение дел связано с многочисленными отказами родителей от профилактических прививок.
Одним из таких заболеваний является коклюш. Это острое инфекционное заболевание, возбудитель которого бактерия - Bordetella pertussis (коклюшевая палочка). Проявляется коклюш приступами спазматического кашля и сопровождается воспалением слизистых оболочек верхних дыхательных путей. Заражение коклюшевой палочкой происходит воздушно-капельным путем, при тесном контакте с больным человеком. От момента заражения до первых клинических признаков проходит от 3 до 14 дней.
Что такое коклюш?
Коклюш (МКБ-10 А37) –острое заболевание инфекционного характера с воздушно-капельным путем распространения инфекции. Для процесса болезни характерна цикличность, вовлечение в процесс слизистой оболочки верхних и нижних дыхательных путей, частыми приступами судорожного кашля. Особенно опасен для детей раннего возраста.
Симптомы коклюша
Для клинической картины коклюша характерны такие проявления:
- Инкубационный период до 2 недель;
- Кашель (сухой);
- Легкий ринит;
- Головная боль;
- Недомогание;
- Рвота после кашля, срыгивание;
- Судороги и приступы апноэ (остановки дыхания);
- Носовые кровотечения и кровоизлияния в склеры.
Температура тела у ребенка бывает повышена редко, а если поднимается то не выше 38,0 0 С.
Дети раннего возраста
Для этой категории детей данное заболевание представляет наибольшую опасность. У них преобладают тяжелые формы процесса с высокими процентами летальности. Инкубационный период и катаральный период укорочен (до 2-х суток). Резко удлинен период кашля (до 8 недель). Для новорожденного ребёнка (особенно в случае недоношенности) характерен слабый беззвучный кашель. В межкашлевой период дети вялые, снижен сосательный рефлекс, происходит регресс в психо-речевом развитии.
Для новорожденных и детей до года свойственны угрожающие для жизни осложнения (апноэ, мозговые кровоизлияния). Для них свойственны приступы остановки дыхания даже в межкашлевой период.
Типичным для этой категории пациентов является развитие воспалений легких как вирусной, так и бактериальной этиологии.
Для привитых детей характерны свои особенности течения процесса. У них течение болезни обычно легкой и средней тяжести. Тяжелой формы не встречается и летальность отсутствует. Катаральный период удлинен до 2-х недель, а кашлевой наоборот укорочен до 10-14 дней.
Осложнения встречаются гораздо реже и не несут угрожающего характера.
Дифференциальная диагностика коклюша
Для адекватного лечения надо исключить проблемы, которым характерна подобная симптоматика. Дифференцировать коклюш необходимо с такими заболеваниями: воспаление легких, туберкулез, инородное тело в дыхательных путях, пневмоцистная пневмония, респираторно-синцитиальный вирус.
Причины коклюша
К основной причине болезни можно отнести отсутствие прививок у большого числа детей. В последнее время родителям свойственно более частые отказы от плановых вакцинаций. При контакте с больным ребенком в таких случаях заражение происходит практически 100%.
Осложнения при коклюше
Если говорить об осложнениях, то их можно разделить на две большие группы: специфические и неспецифические.
К первым можно отнести:
- Эмфизема легких, средостения, подкожной клетчатки;
- Сегментарные ателектазы;
- Коклюшная пневмония;
- Апноэ и остановки дыхания;
- Энцефалопатия, гипоксия мозга;
- Кровотечения (носовые, заднеглоточное, бронхиальное, из наружного слухового прохода);
- Кровоизлияния (подкожные, в склеры, слизистые оболочки, мозговые);
- Грыжи;
- Выпадение прямой кишки;
- Разрыв барабанной перепонки;
- Надрыв уздечки языка.
- Пневмонии;
- Бронхиты;
- Воспаление лимфоузлов;
- Тонзиллиты;
- Отиты.
Профилактика коклюша
В профилактических целях на первом месте стоит своевременная вакцинация. Только прививка может обезопасить ребенка от заболевания. Даже если в редких случаях у привитых детей возникает коклюш, течение заболевания в разы легче чем у тех, которым не проводилась вакцинация, а осложнения отсутствуют.
Диагностика и лечение коклюша в Медицинском центре "Парацельс"
Коклюш очень коварная болезнь, опасна своими осложнениями, особенно для детей раннего возраста. Для лечения необходимо обязательно обращаться к врачу пульмонологу или терапевту. В нашем центре можно сделать прививку для профилактики коклюша, в своей работе наши специалисты применяют сертифицированные и утвержденные Минздравом России вакцины.
Доктор подробно опишет все жалобы пациента, проведет осмотр и направит на необходимые лабораторные и инструментальные исследования. После исследований доктор поставить диагноз и назначить адекватную терапию.
При необходимости врач пульмонолог направит на консультацию к врачам других специализации: педиатру, неонатологу, оториноларингологу, неврологу.
● Возможность сдать более 2500 видов анализов;
● Преемственность специалистов, сохранение всей истории болезни и лечение для дальнейшего наблюдения у педиатра;
Тактика лечения заболевания сугубо индивидуальна и зависит от многих факторов, которые обязательно учитываются. Самолечение при помощи интернета или по совету фармацевтов в аптеке, чревато опасными осложнениями у ребёнка.
Записаться на приём к врачу можно каждый день, без выходных с 7.00 до 20.00, выбрав удобный для Вас способ:
Записаться к врачу по телефону:
Оставить заявку (мы перезвоним в ближайшее время)
Самостоятельно через Личный кабинет
С заботой о Вашем здоровье, Медицинский центр “Парацельс”




Особенностью коклюша является полное отсутствие к нему врожденного иммунитета: заболеть этой болезнью может даже новорожденный. И при отсутствии иммунитета, вероятность заболеть после тесного контакта с больным достигает 100%.
По оценкам ВОЗ, в 2008 г. в мире наблюдалось 16 миллионов случаев коклюша, и 195 тыс. детей погибли от этого заболевания. Оно очень опасно для детей младше 2 лет.
Примерно у каждого десятого ребенка, заболевшего коклюшем, развивается воспаление легких, у 20 из 1000 отмечаются судороги (у 3% грудных детей). В 4 на 1000 случаев (у 1% грудных детей) имеет место поражение головного мозга (энцефалопатия). Коклюш и его осложнения могут привести к смерти ребенка, пик смертности от коклюша приходится на возраст до 1 года.
По оценкам ВОЗ, в 2008 г. в мире наблюдалось 16 миллионов случаев коклюша, 95% из которых отмечалось в развивающихся странах, и около 195 000 детей погибло от этого заболевания. В развивающихся странах средний показатель летальности составляет около 4% среди детей грудного возраста младше года и 1% среди детей в возрасте 1-4 лет.

Общие сведения

Коклюш - одна из самых распространенных детских инфекций, острая инфекционная болезнь, характеризующаяся своеобразным судорожным кашлем. Коклюш вызывается бактерией Bordetella pertussis, которая передается от инфицированного восприимчивому лицу воздушно-капельным путем.
Вероятность заболеть
Особенностью коклюша является полное отсутствие к нему врожденного иммунитета: заболеть этой болезнью может даже новорожденный. И, при отсутствии иммунитета, вероятность заболеть после тесного контакта с больным достигает 100%. Инфекция очень опасна для детей младше 2 лет.
Внедрение эффективных программ вакцинации младенцев ассоциировалось со значительным снижением числа случаев коклюша и числа смертельных исходов от коклюша среди детей. Вакцина против коклюша (в комбинации с дифтерийным и столбнячным анатоксинами) используется в рамках расширенной программы иммунизации (РПИ) с момента ее создания в 1974 году. Однако до сих пор коклюш является частой причиной смертности среди детей грудного возраста во всем мире и остается поводом для озабоченности со стороны общественного здравоохранения даже в странах с высоким уровнем охвата прививками. По оценкам ВОЗ, в 2008 г. в мире наблюдалось 16 миллионов случаев коклюша, и 195 000 тыс. детей погибли от этого заболевания. В 2013 году коклюш все еще являлся причиной примерно 63 000 случаев смерти среди детей в возрасте менее 5 лет. Эпидемические циклы коклюша наблюдаются каждые 2-5 лет (обычно 3-4 года), даже после внедрения эффективных программ иммунизации и достижения высокого охвата прививками. Именно поэтому рутинная вакцинация против коклюша остается одним из самых приоритетных разделов иммунопрофилактики.
Симптомы и характер протекания заболевания
После инкубационного периода, составляющего 9-10 дней (с амплитудой 6-20 дней), у заболевших развиваются катаральные симптомы, включая кашель. В течение 1-2 недель могут наблюдаться приступы затяжного приступообразного спазматического кашля. В типичных случаях кашель, особенно сильный ночью, часто сопровождается рвотой. У детей раннего грудного возраста коклюш может первоначально проявляться в виде апноэ (остановка дыхания) и цианоза без кашля, а у подростков и взрослых единственным проявлением заболевания может быть только стойкий кашель нехарактерный для коклюша, что в значительной мере затрудняет диагностику. Катаральный, пароксизмальный периоды и период выздоровления могут длиться до нескольких месяцев.
Проявления болезни хоть и очень неприятны, но не особенно страшные. Прежде всего следует опасаться осложнений, наиболее частым из которых является воспаление легких (пневмония). Примерно у каждого десятого ребенка, заболевшего коклюшем, развивается воспаление легких, у 20 из 1000 отмечаются судороги (у 3% грудных детей). В 4 на 1000 случаев (у 1% грудных детей) имеет место поражение головного мозга (энцефалопатия). Коклюш и его осложнения могут привести к смерти ребенка, пик смертности от коклюша приходится на возраст до 1 года.
Даже в развитых странах такое осложнение после коклюша, как бронхопневмония, может наблюдаться среди приблизительно 6% детей, заболевших коклюшем, среди детей грудного возраста младше 6 месяцев уровень осложнений в четыре раза выше.
Особенно тяжело протекает коклюш у детей первых шести месяцев жизни. В этом возрасте после кашля часто бывают остановки дыхания, которые длятся от нескольких секунд до минуты и даже дольше. Тяжелые формы коклюша, протекающие с нарушением мозгового кровообращения, с выраженной гипоксемией, остановками дыхания, судорогами, неблагоприятны в отношении отдаленного прогноза. После них часто наблюдаются различные расстройства нервной системы.
При коклюше могут возникнуть и другие осложнения: эмфизема легких, проникновение воздуха в подкожную жировую клетчатку, кровоизлияние в мозг или в оболочки глаза.
У детей грудного возраста во время приступа кашля за счет сильного напряжения может сформироваться грыжа, выпасть прямая кишка. Причиной смерти, как правило, являются тяжелые проявления коклюша с нарушением мозгового кровообращения, осложненные пневмонией. Крайне неблагоприятно наслоение острых респираторных, стафилококковой инфекций, которые усиливают патологические процессы, развившиеся в результате коклюша, что в свою очередь приводит к более тяжелому течению воспалительных процессов – создается порочный круг.
Смертность
По оценкам ВОЗ, в 2008 г. в мире наблюдалось 16 миллионов случаев коклюша, 95% из которых отмечалось в развивающихся странах, и около 195 000 детей погибло от этого заболевания. В развивающихся странах средний показатель летальности составляет около 4% среди детей грудного возраста младше года и 1% среди детей в возрасте 1-4 лет.
Особенности лечения
Госпитализации подлежат: больные с тяжёлыми формами; с угрожающими жизни осложнениями (нарушение мозгового кровообращения и ритма дыхания); со среднетяжёлыми формами с негладким течением, неблагоприятным преморбидным фоном, обострением хронических заболеваний; дети раннего возраста. По эпидемиологическим показаниям госпитализируют детей из закрытых детских учреждений (независимо от тяжести заболеваний) и семейных очагов.
Больным обеспечивают особые условия – палата должна хорошо вентилироваться, воздух должен быть увлажнен специальными увлажнителями, кондиционерами или, при их отсутствии, мокрыми полотенцами. Для лечения используются антибиотики (в начале заболевания), успокаивающие средства, противорвотные и противокашлевые препараты.
Эффективность вакцинации
Наибольшее число заболеваний приходиться на возраст от 1 года до 5 лет. Заболеваемость коклюшем в прошлом была почти всеобщей и уступала первое место лишь кори. В результате широкомасштабной вакцинации, проведенной в 1950-1960 годы в промышленно развитых странах, произошло резкое снижение заболеваемости (более 90%) и смертности от коклюша.
В 2008 г. около 82% всех детей грудного возраста в мире были привиты тремя дозами вакцины против коклюша. По оценкам ВОЗ, в 2008 году результате вакцинации против коклюша было предотвращено около 687 000 случаев смерти. В странах, где количество привитых детей снижается до 30% и ниже, уровень и динамика заболеваемости коклюшем становится такой, какой она была в довакцинальный период.
Вакцины
Надежным средством специфической профилактики коклюша является вакцина. Коклюшная вакцина выпускается, как правило, в комбинации с дифтерийным и столбнячными анатоксинами (АКДС для первичного курса вакцинации или AaкдС для последующих возрастных ревакцинаций).
Последние эпидемии
В каждой конкретной местности эпидемические циклы коклюша наблюдаются каждые 2-5 лет (обычно 3-4 года), даже после внедрения эффективных программ иммунизации и достижения высокого охвата прививками.
Исторические сведения и интересные факты
Первое упоминание коклюша относится к 1578 г., когда эпидемия с огромной смертностью имела место в Париже и была описана Гийомом де Байю (Guilleaume de Baillou), деканом Парижского университета. Когда медики ничего не знали о природе коклюша, то лечили его в основном кровопусканиями. А это, конечно же, мало способствовало выздоровлению пациентов.
Лишь в 1906 году учёные Жюль Берде и Октав Жангу, работавшие в институте Пастера в Брюсселе, выделили коклюшную палочку. Но и после этого у врачей не прибавилось средств для лечения коклюшной инфекции. Они появились только в годы Второй мировой войны.
Читайте также:


