Назовите вариант местного лечения абсолютно противопоказанное при роже
Рожа, рожистое воспаление - что это такое?
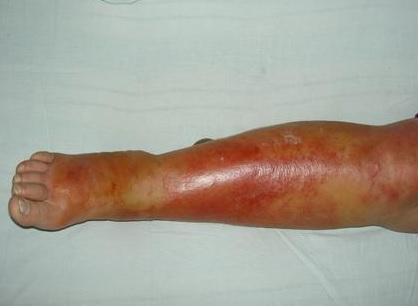
Любая ранка или царапина может послужить входными воротами инфекции и началом заболевания. Период инкубации 3-5 дней. Начало заболевания характеризуется симптомами общей интоксикации. Местные симптомы проявляются через 10-20 часов после начала болезни. Появляется ощущения дискомфорта, зуда, стягивания кожи. Спустя несколько часов развивается эритема, характерная для заболевания. Пятна гиперемии имеют чёткие контуры, по внешнему виду их нередко сравнивают с языками пламени, географической картой. Участки поражения имеют повышенную температуру, при пальпации болезненны.
Локальные проявления рожистого воспаления
По локальным проявлениям рожистое воспаление классифицируется на:
- Эритематозную — характеризуется покраснением и отёком, поражённый участок имеет чёткую линию демаркации от здоровой ткани.
- Эритематозно-буллёзную — на фоне эритемы появляются пузыри, наполненные прозрачным содержимым
- Эритематозно-геморрагическую — отличается от геморрагической наличием точечных кровоизлияний.
- Буллёзно-геморрагическую — характеризуется наличием пузырей и кровоизлияний.
Рожистое воспаление может поражать кожу любой локализации, но чаще поражаются участки на лице и голенях.
Как связаны варикозная болезнь и рожистое воспаления (рожа)
Варикозная болезнь, патология, характеризующаяся нарушением венозного оттока нижних конечностей. В силу особенностей кровоснабжения, трофические растройства при хронической венозной недостаточности (неотъемлемой спутнице варикозной болезни) возникают в нижней трети голени. Таким образом, частота развития рожистого воспаления в области голени резко повышается при ХВН. А пациенты с трофической язвой подвержены инфицированию в наибольшей степени.
Имеются следующие закономерности:
- Вероятность развития рожистого воспаления тем выше, чем запущеннее стадия варикозной болезни (т. е. у пациентов с С1 она будет минимальной, а с С6 — максимальной).
- У пациентов с варикозной болезнью рожа зачастую носит рецидивирующий характер.
- Каждый случай рожистого воспаления усугубляет трофические растройства и тем самым способствует переходу варикозной болезни на следующую клиническую стадию (например С5 в С6).
- При рожистой инфекции всегда повреждаются лимфатические сосуды, что нередко приводит к развитию лимфостаза и даже элефантиаза (слоновости).
Диагностика и лечение рожистого воспаления (рожи)
Типичная клиническая картина рожистого воспаления редко вызывает трудности в диагностике. Гемолитический стрептококк сохранил чувствительность к пенициллинам, нитрофуранам, сульфаниламидам. Очень неплохо рожистое воспаление поддаётся и местному лечению (антисептики, ультрафиолет и др.). Лечение самого рожистого воспаления зачастую не вызывает сложностей. Однако, трофическую язву, возникшую на фоне хронической венозной недостаточности вылечить не так уж и просто. В данном случае следует заниматься лечением не только рожистой инфекции, но и корректировать рефлюкс крови в венозной системе. Как правило, борьба с инфекцией занимает не более 2-х недель. В этот период необходимо использовать компрессионный трикотаж, перевязки с растворами антисептиков, антибиотики. После купирования воспаления необходимо устранить патологический сброс крови по поверхностным венам, желательно, с минимальной травматичностью. Современные эндоваскулярные методики хорошо зарекомендовали себя в лечении варикозной болезни с трофическими растройствами. При сохранении патологического рефлюкса в венозной системе рецидива трофической язвы или рожистого воспаления долго ждать не прийдётся.
Часто задаваемые вопросы наших пациетов в интернете
Марина из Петропавловска спрашивает: как вылечить рожу в домашних условиях самостоятельно?
Уважаемая Марина! Вылечить рожу в домашних условиях самостоятельно можно, при условии наличия у Вас специального медицинского образования. В противном случае, лечить рожу в домашних условиях необходимо строго под контролем специалиста. При грамотной и своевременной диагностике, как правило, лечение рожистого воспаления не составляет особого труда.
Наталья из Москвы интересуется: как передается рожа от человека к человеку?
Уважаемая Наталья! Рожистая инфекция является малоконтагиозной, то есть заражение от больного человека происходит достаточно редко. Передаётся рожа от человека к человеку, как правило, контактным способом.
Виктория из Челябинска спрашивает: что делать при рожистом воспалении?
Уважаемая Виктория! При рожистом воспалении необходимо обратиться к доктору за профессиональной помощью. Врач подробно объяснит, что делать и как избежать осложнений.
а) воспаление сальных желез;
б) воспаление потовых желез;
в) воспаление волосяного мешочка;
г) воспаление лимфатического сосуда;
д) воспаление лимфатического узла.
Воспалительный процесс, чаще всего локализующийся в подмышечных областях:
Место обычной локализации гидраденита:
а) подмышечные впадины;
б) паховые складки;
КЛИНИЧЕСКАЯ КАРТИНА ГИДРАДЕНИТА:
а) возникновение плотного инфильтрата;
б) наличие некротического стержня;
в) яркая гиперемия с четкой границей;
г) наличие фолликулярной пустулы;
д) появление эпидермальных пузырей.
АДЕКВАТНАЯ ХИРУРГИЧЕСКАЯ ТАКТИКА ПРИ ГИДРАДЕНИТЕ В СТАДИИ ИНФИЛЬТРАТА:
а) широкое иссечение инфильтрата;
б) антибиотикотерапия и физиопроцедуры;
в) разрезы по ходу локальных уплотнений;
г) широкое рассечение инфильтрата;
д) местная гипотермия.
АДЕКВАТНАЯ ХИРУРГИЧЕСКАЯ ТАКТИКА ПРИ ГИДРАДЕНИТЕ В СТАДИИ АБСЦЕДИРОВАНИЯ:
а) широкое иссечение инфильтрата;
б) антибиотикотерапия и физиопроцедуры;
в) разрезы по ходу локальных гнойников;
г) широкое рассечение инфильтрата;
д) местная гипотермия.
Признак, характерный для формирования гнойника:
д) повышение температуры.
достоверный симптом абсцедирования в очаге воспаления:
а) высокая температура тела;
б) местное повышение температуры;
д) припухлость (отек).
метод определения флюктуации:
принцип лечения воспалительного очага при наличии флюктуации:
а) обколоть антибиотиками;
б) вскрыть гнойник;
в) положить компресс;
г) назначить УВЧ;
д) назначить кварцевание.
метод лечения в гнойной фазе воспалительного процесса:
а) новокаиновые блокады;
б) тепловые процедуры;
д) хирургическая операция.
новое направление в лечении гнойных процессов:
а) большой разрез;
б) удаление гноя;
в) удаление некротических тканей;
г) кратчайший доступ;
д) глухой шов на рану и активное дренирование.
непременный этап операции по поводу гнойников:
а) обследование полости пальцем;
б) ультразвуковая кавитация;
в) обработка полости лучом лазера;
г) обработка полости пульсирующей струей;
заключительный этап операции по поводу гнойников:
а) эвакуация гноя;
б) удаление некротической ткани;
в) обследование пальцем;
патологиЯ, на фоне которой возможно применение аминогликозидов:
б) нефрит с почечной недостаточностью;
в) пиелонефрит с почечной недостаточностью;
д) неврит слухового нерва.
антибиотик, у которого отсутствует нейротоксический эффект:
препарат, обладающий высокой эффективностью в отношении неспорообразующих анаэробов:
признак аллергической реакции на антибиотики:
г) появление белка в моче;
необходимую суточную калорийность полного парентерального питания больного с гнойным заболеванием:
наиболее простой метод детоксикации, не требующий специального оснащения:
б) форсированный диурез;
срок смены тампона с гипертоническим раствором в гнойном очаге:
Абсолютное показание к ампутации конечности:
б) распространение процесса;
в) безуспешность лечения;
г) неэффективность оперативных вмешательств;
д) угроза для жизни больного.
абсолютное показание к Ампутации конечности:
а) трофическая язва;
в) влажная гангрена;
наиболее частый возбудитель инфекции при роже:
г) синегнойная палочка;
д) вульгарный протей.
Основной отличительный признак рожи:
б) яркая гиперемия;
г) боль при пальпации;
д) нарушение функции.
формА рожи с наименее глубоким поражением кожи:
частотА локализации рожи на конечностях:
частое осложнение Рецидивирующей рожи нижних конечностей:
фактор, способный вызвать рецидив рожи:
а) перенесенное инфекционное заболевание;
д) лучевая терапия.
ЛЕЧЕБНОЕ МЕРОПРИЯТИЕ ПРИ ЭРИТЕМАТОЗНОЙ ФОРМЕ РОЖИ:
а) влажные повязки с фурациллином;
б) антибиотики парентерально и УФО;
в) широкое рассечение на всем протяжении гиперемии;
г) теплые ванны с перманганатом калия;
д) повязка из красной материи.
вариант местного лечения, абсолютно противопоказанное при роже:
а) ультрафиолетовое облучение;
б) влажные повязки и ванны;
в) вскрытие пузырей;
г) повязки с синтомициновой эмульсией;
д) вскрытие и дренирование гнойников, удаление некротизированных тканей.
заболевание, вызываеемое палочкой свиной рожи:
категориЯ людей с наименьшим риском заболевания эризипелоидом:
б) работники мукомольной промышленности;
в) продавцы мяса;
г) работники птицефабрик;
д) работники рыбной промышленности.
путь заражения свиной краснухой:
г) при выделке шкур;
д) при укусах животных.
а) ношение маски;
б) соблюдение личной гигиены;
в) защита рук от микротравм;
г) профилактические прививки;
д) закаливание организма.
заболевание, чаще всего осложняющееся гнойной инфекцией:
а) злокачественные опухоли;
б) пороки сердца;
в) сахарный диабет;
г) хроническая почечная недостаточность;
XV. Гнойные заболевания железистых органов
осложнение оперативного лечения гнойного паротита:
а) формирование свища;
б) развитие флегмоны шеи;
в) развитие остеомиелита нижней челюсти;
г) парез ветвей лицевого нерва;
д) парез ветвей тройничного нерва.
Профилактика паротита в послеоперационном периоде:
а) обильное питье;
б) применение антибиотиков;
в) ограничение приема жидкости через рот;
г) уход за полостью рта, использование жвачки;
д) ограничение приема пищи.
наиболее эффективная профилактика паротита в послеоперационном периоде:
а) уход за полостью рта и стимуляция слюноотделения;
д) санация ротовой полости до операции.
правильнАЯ тактикП хирурга при гнойном паротите:
а) прокол с введением антибиотика;
б) вскрытие гнойных очагов с антибиотикотерапией;
в) наложение согревающих компрессов;
г) наложение холодных компрессов;
д) применение только физиопроцедур.
НАПРАВЛЕНИЕ ХИРУРГИЧЕСКОГО РАЗРЕЗА ПРИ ГНОЙНОМ ПАРОТИТЕ:
б) параллельно ходу ветвей лицевого нерва;
в) параллельно нижней челюсти;
г) перпендикулярно ходу ветвей лицевого нерва;
анатомическАЯ структурА, направление хода основных ветвей которой следует учитывать При выполнении операции по поводу паротита:
а) тройничный нерв;
в) лицевая артерия;
д) сонная артерия.
а) боль в области молочной железы;
б) гиперемия кожи молочной железы;
в) повышение температуры тела;
г) безболезненное опухолевидное образование, соответствующее контурам молочной железы;
д) болезненный инфильтрат в области молочной железы.
Основное мероприятие при инфильтративной форме мастита:
а) лазерное облучение;
б) компресс с димексидом;
в) прием антигистаминных средств;
г) прекращение лактации;
Основное лечебное мероприятие при абсцедирующей форме мастита:
а) новокаиновый блок с антибиотиками;
в) сцеживание молока;
г) прикладывание ребенка к больной груди;
д) вскрытие гнойника.
разрез для вскрытии ретромаммарного гнойника:
а) радиарный в верхней половине железы;
б) циркулярный около соска;
в) радиарный в нижней половине железы;
г) полуовальный над верхним краем железы;
д) полуовальный по переходной складке железы.
первоочередное мероприятие при установлении диагноза острого гнойного медиастинита:
а) массивная антибиотикотерапия;
в) дезинтоксикационная терапия;
г) хирургическое лечение;
XVI. Гнойные заболевания серозных полостей
количество анатомических областей, занятых гнойным процессом в брюшной полости при местном перитоните:
сроки реактивной стадии перитонита:
д) более 84 часов.
сроки токсической стадии перитонита:
д) более 92 часов.
временные границы терминальной стадии перитонита:
д) свыше 72 часов.
наиболее частАЯ причинА перитонита:
г) перфоративная язва;
д) кишечная непроходимость.
суточные энергетические потребности больного перитонитом:
срок перехода Реактивной стадии перитонита в токсическую:
д) более 72 часов.
путь инфицирования брюшины при первичном перитоните:
а) перфорация язвы желудка;
б) перфорация червеобразного отростка;
д) ранение кишечника.
Ведущий симптом перитонита:
б) боли в животе;
в) кровавый стул;
г) задержка стула и газов;
д) напряжение мышц передней брюшной стенки.
перитонит при отсутствии верификации причины после лапаротомии:
классификациЯ перитонита в зависимости от степени распространенности:
а) легкий, средний, тяжелый;
б) осумкованный и генерализованный;
в) местный, диффузный и общий;
г) I стадия, II стадия, III стадия;
д) предбрюшинный, внутрибрюшинный, забрюшинный.
характерная черта больного перитонитом:
б) отсутствие боли в животе;
г) повышение артериального давления;
д) серо-землистый цвет лица.
тактика хирурга при перитоните:
а) выжидательная и плановая операция;
б) экстренная операция;
в) консервативное лечение;
г) гипербарическая оксигенация и антибиотикотерапия;
д) гемосорбция и антибиотикотерапия.
ПРОТИВОПОКАЗАНИЕ ДЛЯ ЭКСТРЕННОЙ ОПЕРАЦИИ ПО ПОВОДУ РАЗЛИТОГО ПЕРИТОНИТА:
а) инфаркт миокарда;
б) агональное состояние больного;
в) тяжелый сахарный диабет;
г) выраженная азотемия;
Наименее травматичный вариант лечения поддиафрагмального абсцесса:
а) консервативное лечение;
б) внебрюшинное вскрытие и дренирование;
в) лапаротомия, вскрытие и тампонирование полости;
г) пункция гнойника иглой под контролем УЗИ или КТ;
д) торакодфренотомия, вскрытие и дренирование.
наиболее предпочтительный метод вскрытия поддиафрагмального абсцесса:
в) двухмоментный чресплевральный доступ;
г) лапаротомия по Фёдорову;
д) внеплевральный внебрюшинный способ.
тактика При сформировавшемся абсцессе дугласова пространства:
а) пункция через брюшную стенку;
б) лечебные клизмы;
в) вскрытие через брюшную стенку;
г) пункция, вскрытие и дренирование через прямую кишку;
д) антибактериальная терапия.
СамАЯ частАЯ причину гнойного плеврита:
а) травма грудной клетки;
б) абсцесс легкого;
г) эхинококковые кисты легкого;
д) забрюшинная флегмона.
срок перехода острой эмпиемы плевры в хроническую (в месяцах):
НАИБОЛЕЕ ДОСТОВЕРНЫЙ СПОСОБ УТОЧНЕНИЯ ДИАГНОЗА ГНОЙНОГО ПЛЕВРИТА:
а) рентгенография груди в двух проекциях;
б) томография груди;
в) компьютерная томография;
г) плевральная пункция;
правильнАЯ методикА лечебной плевральной пункции:
а) по нижнему краю вышележащего ребра;
б) по верхнему краю нижележащего ребра;
в) на уровне 10-го ребра по задней подмышечной линии;
г) игла непосредственно соединяется со шприцем;
д) игла соединяется с электроотсосом.
ТипичнАЯ точкА для пункции при эмпиеме плевральной полости:
а) в VIмежреберье по среднеаксиллярной линии;
б) в Vмежреберье по переднеаксиллярной линии;
в) в Ш межреберье по среднеключичной линии;
г) в VIII-IХ межреберье между лопаточной и заднеаксиллярной линиями;
д) в Х межреберье по заднеаксиллярной линии.
первоочередное мероприятие при гнойном плеврите:
а) дренирование плевральной полости;
б) наложение искусственного пневмоторакса;
г) банки, горчичники;
НАИБОЛЕЕ ЭФФЕКТИВНЫЙ МЕТОД ЛЕЧЕНИЯ БОЛЬНЫХ ОСТРОЙ ЭМПИЕМОЙ ПЛЕВРЫ:
а) интратрахеальное введение антибиотиков;
б) торакотомия с плеврэктомией;
в) дренирование плевральной полости по Бюлау;
г) дренирование плевральной полости с активной аспирацией гноя;
д) плевральная пункция.
противопоказание к проточному промыванию плевральной полости При лечении острого пиопневмоторакса:
а) значительный коллапс легкого;
б) ограниченная эмпиема в верхних отделах плевральной полости;
в) наличие бронхиального свища;
г) ограниченная эмпиема в нижних отделах плевральной полости;
д) наличие перелома ребер.
концентрациЯ раствора фурациллина для промывания гнойных полостей:
концентрациЯ раствора диоксидина для введения в гнойные полости:
концентрациЯ раствора хлоргексидина биглюконата для промывания брюшной полости:
XVII. Гнойные заболевания пальцев и кисти
Основные причины развития панариция:
а) нарушение чувствительности кожи;
б) снижение иммунитета;
д) размозжение мягких тканей пальца.
Признаки подкожного панариция:
а) отсутствие возможности движения в межфаланговых
б) болезненность по всей внутренней поверхности пальца;
в) отек и локальная болезненность строго в проекции очага;
г) гиперемия и равномерный отек всего пораженного пальца;
Лекарства, которые назначают для лечения:
Рожа или рожистое воспаление – серьезное инфекционное заболевание, внешними проявлениями которого является прогрессирующие поражение (воспаление) кожного покрова.
Общие сведения
По распространенности в современной структуре инфекционной патологии рожа занимает 4-е место - после острых респираторных и кишечных инфекций, вирусных гепатитов, особенно часто регистрируется в старших возрастных группах. От 20 до 30 лет рожей страдают в основном мужчины, чья профессиональная деятельность связана с частой микротравматизацией и загрязнением кожи, а также с резкими сменами температуры. Это водители, грузчики, строители, военные и т. д. В старшей возрастной группе большая часть больных женщины. Рожистое воспаление обычно появляется на ногах и руках, реже на лице, еще реже на туловище, в промежности и на половых органах. Все эти воспаления хорошо заметны окружающим и вызывают у больного чувство острого психологического дискомфорта.
Причина рожи
Причина заболевания проникновение стрептококка через поврежденную царапинами, ссадинами, потертостями, опрелостью и т.п. кожу.
Около 15% людей могут являться носителями этой бактерии, но при этом не болеют. Потому что для развития недуга необходимо, чтобы в жизни больного присутствовали также определенные факторы риска или предрасполагающие заболевания.
- нарушения целостности кожи (ссадины, царапины, уколы, потертости, расчесы, опрелость, трещины);
- резкая смена температуры (как переохлаждение, так и перегрев);
- стрессы;
- инсоляция (загар);
- ушибы, травмы.
Очень часто рожа возникает на фоне предрасполагающих заболеваний: грибка стопы, сахарного диабета, алкоголизма, ожирения, варикозной болезни вен, лимфостаза (проблемы с лимфатическими сосудами), очагов хронической стрептококковой инфекции (при роже лица - тонзиллит, отит, синусит, кариес, пародонтит; при роже конечностей - тромбофлебит, трофические язвы), хронических соматических заболеваний, снижающих общий иммунитет (чаще в пожилом возрасте).
Стрептококки широко распространены в природе, относительно устойчивы к условиям внешней среды. Спорадический рост заболеваемости наблюдается в летне-осенний период,
Источником инфекции при этом являются как больные, так и здоровые носители.
Осложнения
При отсутствии лечения больному угрожают осложнения со стороны почек и сердечно-сосудистой системы (ревматизм, нефрит, миокардит), но могут быть и специфичными для рожи: язвы и некрозы кожи, абсцессы и флегмоны, нарушение лимфообращения, приводящее к слоновости.
Что можете сделать вы при роже
При появлении первых же признаков нужно обратиться к врачу. Нельзя затягивать с лечением, чтобы избежать серьезных осложнений.
Что может сделать врач
Лечат рожу, как и любое другое инфекционное заболевание, антибиотиками. Легкую форму амбулаторно, средние и тяжелые в стационаре. Помимо препаратов применяется физиотерапия: УФО (местное ультрафиолетовое облучение), УВЧ (ток высокой частоты), терапия лазерами, работающими в инфракрасном световом диапазоне, воздействие слабыми разрядами электротока.
Объем лечения определяет только врач.
Профилактически меры при роже
Предупреждение травм и потертостей ног, лечение заболеваний, причиной которых является стрептококк.
Частые рецидивы (более 3 раз в год) в 90% случаев оказываются следствием сопутствующего заболевания. Поэтому лучшей профилактикой второго и последующих пришествий рожи является лечение основного заболевания.
Но также существует и медикаментозная профилактика. Для больных, которых рожистое воспаление мучает регулярно, существуют специальные антибиотики пролонгированного
(медленного) действия, мешающие стрептококку размножаться в организме. Эти лекарства надо принимать длительное время от 1 месяца до года. Но принять решение о необходимости такого лечения может только врач.
Внимание! Карта симптомов предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. Наш сайт не несет ответственности за последствия, вызванные использованием размещенной на портале информации.

Рожистое воспаление традиционно считается инфекционной болезнью, протекающей с тяжелыми осложнениями и высокой летальностью [5, 33].
Сегодня болезнь характеризуется стабильно высоким уровнем заболеваемости, не имеющим тенденции к значительному снижению. Официально случаи рожистого воспаления не регистрируют, поэтому фактически точные сведения о заболеваемости отсутствуют. По выборочным данным средняя заболеваемость рожистым воспалением в России составляет 12–20:10 000, а в странах Европы – 4,3:10 000 взрослого населения. В структуре инфекционной патологии рожистое воспаление занимает четвертое место после заболеваний дыхательного тракта и вирусных гепатитов. Заболевание регистрируется преимущественно в старших возрастных группах [7, 15, 23].
В последнее десятилетие клиническими и эпидемиологическими наблюдениями многих авторов отмечено изменение клинической симптоматики и течения рожистого воспаления. Наблюдается тенденция резкого увеличения числа пациентов с деструктивными формами рожистого воспаления (около 19 % случаев заболеваний осложняется гнойно-некротическими процессами, протекающими по типу некротического фасциита или распространенного целлюлита). Такие пациенты подлежат комплексному, в том числе и оперативному, лечению в условиях общехирургического стационара [12, 14, 23].
Лечение больных рожистым воспалением комплексное и проводится дифференцированно с учетом характера местных проявлений, тяжести течения заболевания и наличия осложнений [17].
Больные с легким течением первичной рожи могут лечиться в амбулаторно-поликлинических условиях. Показаниями к госпитализации в стационар является средне-тяжелое или тяжелое течение, локализация воспалительного процесса на лице, рецидивы заболевания [17, 20, 22].
Неосложнённые формы рожистого воспаления находятся в компетенции клиники инфекционных болезней. Больные с гнойными осложнениями или некрозами, а также с буллезной и геморрагической формами госпитализируются в хирургические стационары.
Комплекс лечебных мероприятий обычно включает этиотропную, десенсибилизирующую, дезинтоксикационную, симптоматическую терапию [17, 9].
Традиционно, исходя из стрептококковой природы заболевания, препаратами выбора для лечения больных рожей считаются β-лактамы (пенициллины и цефалоспорины) [17, 33]. Однако при деструктивных формах заболевания эти препараты малоэффективны.
В развитии осложнённых форм рожистого воспаления основную роль играет не монокультура β-гемолитического стрептококка группы А, а ассоциация бактериальных патогенов (золотистый стафилококк, коагулазонегативный стафилококк и бактерии сем. Enterobacteriace) [25, 29]. Такой набор возбудителей требует включения в антибактериальную терапию препаратов более широкого спектра или их комбинаций, например препаратов группы фторхинолонов и макролидов [30].
В последние годы наблюдается постепенное снижение эффективности линкомицинотерапии, которая традиционно считалась эффективной в отношении L-форм стрептококков [10].
Для повышения результативности антибактериальных препаратов и одновременного снижения числа и выраженности аллергических реакций рекомендуется осуществлять эндолимфатическое введение антибиотиков. Однако этот метод применим лишь для ограниченного круга пациентов без нарушения периферического лимфо- и кровообращения.
С целью оптимизации антибактериальной терапии ряд исследователей считает перспективным применение системной энзимотерапии. Сочетанное применение антибактериальных препаратов с Вобэнзимом и Флогэнзимом повышает концентрацию антибиотиков в очаге воспаления, а также снижает их токсичность и побочные действия [26].
Имеются публикации, посвященные использованию комплекса природных цитокинов (перфузата ксеноселезенки) методом непрямой эндолимфатической терапии [10]. Однако широкого применения в клинике данный метод не нашёл.
Таким образом, ведущее место в лечении больных рожистым воспалением занимает антибактериальная терапия. Выбор препарата и способ его введения зависят от индивидуальной переносимости, чувствительности возбудителя и условий лечения.
С другой стороны, с развитием иммунологии меняется представление о роли иммунитета в патогенезе инфекционных и гнойно-септических заболеваний. Меняется и качественный подход к лечению данной категории больных.
При рожистом воспалении наблюдается дисбаланс в системе клеточного и фагоцитарного звеньев иммунитета. В остром периоде заболевания происходит достоверная супрессия Т-зависимого звена иммунитета. В отношении состояния В-зависимого звена данные весьма противоречивы. Однако большинство исследователей сходятся во мнении, что в период разгара заболевания количество иммуноглобулинов классов А, М, G снижено, особенно у пациентов с рецидивирующими и осложнёнными формами. В периоде рековалесценции концентрация иммуноглобулинов без дополнительной стимуляции не достигает показателей здоровых лиц [2, 3, 20]. С целью устранения этих нарушений весьма перспективным является применение препаратов иммуномодулирующего и иммунокорректирующего действия. Получены положительные результаты при включении в комплексное лечение больных рожистым воспалением таких препаратов, как нуклеинат натрия, левомизол, пентоксил, глутоксим, продигиозан, иммунофан и др. [11, 17, 31].
Обращает на себя внимание новый на отечественном фармакологическом рынке иммуномодулятор Деринат. В литературных источниках имеется единственное сообщение об использовании препарата Деринат в комбинации с фторхинолонами у пациентов с различными формами рожи. По мнению авторов, включение дерината в комплекс лечения больных рожей повышает активность комплемента, β-лизинов, бактерицидной активности сыворотки крови [15].
Рожистое воспаление характеризуется выраженной интоксикацией, которая нередко возникает раньше местной эритемы и во многом определяет последующее течение заболевания. Поэтому дезинтоксикационную терапию назначают с первых дней заболевания. Объем инфузионной терапии подбирается индивидуально, учитывая форму заболевания и степень выраженности симптомов интоксикации [2, 4, 9,17].
В качестве десенсибилизирующей терапии при легком и среднетяжелом течении заболевания показаны антигистаминные препараты. Сегодня из этой группы наиболее эффективными препаратами являются супрастин, кларотадин, цетиризин и лоратадин [17].
При рецидивирующей форме рожистого воспаления на фоне выраженного лимфостаза целесообразно применение глюкокортикоидов. Назначается дексаметазонил и преднизолон внутрь или внутривенно в зависимости от тяжести течения болезни [25, 34].
С целью коррекции микроциркуляторных расстройств целесообразно применение антиагрегантов (пентоксифиллин, тиклопидин, плавикс) [8, 17].
Определённые положительные результаты получены при применении озонотерапии. Целью этой методики является подавление свободнорадикальных реакций в очаге воспаления и запуск антиоксидантных механизмов. Озонотерапия способствует улучшению трофики в очаге воспаления, восстановлению структурной и функциональной полноценности клеток, а также нормализации показателей перекисного окисления липидов [10, 16].
Для купирования процессов перекисного окисления липидов также известно назначение антигипоксантов и антиоксидантов (мексидол, актовегин, эмоксипин).
Местное лечение рожистого воспаления следует проводить лишь при наличии обширных буллезных элементов, некрозов и гнойных осложнений [12, 14, 33].
В остром периоде при эритематозно-буллезной форме рожистого воспаления неповрежденные пузыри вскрывают, после выхода экссудата накладывают повязки с жидкими антисептиками (фурацилин, риванол, димексид и др). Наложение на эритематозную поверхность ихтиоловой мази, мази Вишневского приводит к образованию обширных булл, поверхностных некрозов и контактных дерматитов [12, 14, 33].
Больные с осложнёнными формами рожистого воспаления подлежат хирургическому лечению. Вскрытие гнойника с иссечением некротизированных тканей следует проводить в кратчайшие сроки с момента поступления больного в стационар. Радикальное пособие рассматривается как единственный метод предупреждения инфекционно-токсического шока у этой категории больных. Сочетание хирургического вмешательства с местными аппликациями противовоспалительных средств позволяет добиться быстрой регрессии воспаления [9, 10, 24, 27].
Интересным представляется вопрос о выборе препарата для местных аппликаций. Выбор лекарственного средства зависит от конкретной фазы течения раневого процесса [15, 36].
По-прежнему в практике гнойной хирургии для санации гнойных очагов широко используются антисептические средства, такие как мирамистин и диоксидин, 0,05 % раствор хлоргексидина или 3 % раствор перекиси водорода [15, 28].
Однако в литературе стали встречаться данные о наличии ряда побочных эффектов у данных препаратов. Растёт резистентность микроорганизмов к диоксидину, а 3 % перекись водорода оказывает цитолитический эффект на грануляционную ткань [15, 37].
Кроме того, применение жидких антисептиков в фазу активной экссудации требует 2–3 перевязок в сутки. Известно, что тампоны, помещенные в рану, быстро высыхают и теряют свои осмотические свойства, необходимые для очищения раны от гноя [29].
Для местного лечения ран мягких тканей активно используются и мазевые лекарственные средства на основе диоксидина, мирамистина, левомицетина. Особую группу препаратов составляют лекарственные средства на основе соединений металлов. В хирургической практике успешно используются сетчатые материалы, содержащие ионы серебра, например Atrauman Ag, Physiotulle Ag, Biatain Ag. Применительно к ранам на фоне рожистого воспаления хорошо зарекомендовал себя аквакомплекс титана глицеросольвата. Препарат обладает противовоспалительным, противоотёчным, анальгезирующим действием, не вызывая побочных эффектов [39].
Положительный местный эффект оказывает применение физиотерапевтических методов. В клинике активно назначают ультрафиолетовое облучение и ультравысокочастотную терапию очага воспаления в остром периоде заболевания [1, 19, 34]. Эффективно ультрафиолетовое облучение аутологичной крови, которое проводится в зависимости от тяжести течения заболевания от 2 до 12 сеансов с интервалами 1–2 суток.
Широкое распространение в медицине получило применение лазерной терапии. Она обладает выраженным противовоспалительным эффектом, нормализует микроциркуляцию в очаге воспаления, восстанавливает реологические свойства крови, усиливает репаративные процессы. Методы низкоинтенсивной лазеротерапии неинвазивны, поэтому легко переносятся пациентами [21, 30, 35].
Таким образом, сегодня в арсенале практикующих врачей находится огромное количество современных препаратов в различных комбинациях и способах применения. Сочетание симптомов общего и местного воспаления требует особого комплексного подхода с учетом характера и тяжести заболевания.
Рецензенты:
Чередников Е.Ф., д.м.н., профессор, заведующий кафедрой факультетской хирургии, ВГМА им. Н.Н. Бурденко, г. Воронеж;
Читайте также:


