Лечение рожи в израиле
Рожа (рожистое воспаление) представляет собой инфекционное заболевание, вызываемое стрептококком группы А, преимущественно поражающее кожные покровы и слизистые оболочки, характеризующееся возникновением ограниченного серозного или серозно-геморрагического воспаления, сопровождающегося лихорадкой и общей интоксикацией.
Рожа входит в число самых распространенных бактериальных инфекций.
Рожу вызывает бета-гемолитический стрептококк группы А, чаще всего вида Streptococcus pyogenes, имеющий разнообразный набор антигенов, ферментов, эндо- и экзотоксинов. Этот микроорганизм может быть составляющей частью нормальной флоры ротоглотки, присутствовать на кожных покровах здоровых людей.
Резервуаром и источником рожевой инфекции является человек, как страдающий одной из форм стрептококковой инфекции, так и здоровый носитель.
Рожа передается по аэрозольному механизму преимущественно воздушно-капельным, иногда контактным путем. Входными воротами для этой инфекции служат повреждения и микротравмы кожи и слизистых оболочек ротовой полости, носа, половых органов. Поскольку стрептококки нередко обитают на поверхности кожи и слизистых оболочек здоровых людей, опасность заражения при несоблюдении правил элементарной гигиены крайне велика.
Развитию инфекции способствуют факторы индивидуальной предрасположенности. Женщины заболевают чаще мужчин, восприимчивость повышается при продолжительном приеме препаратов группы стероидных гормонов. Выше в 5-6 раз риск развития рожи у лиц, страдающих хроническим тонзиллитом, другими стрептококковыми инфекциями. Рожа лица чаще развивается у людей с хроническими заболеваниями полости рта, ЛОР-органов, кариесом. Поражение грудной клетки и конечностей нередко возникает у больных с лимфовенозной недостаточностью, лимфедемой, отеками разнообразного происхождения, при грибковых поражениях стоп, нарушениях трофики. Инфекция может развиться в области посттравматических и постоперационных рубцов. Отмечается некоторая сезонность: пик заболеваемости приходится на вторую половину лета — начало осени.
Возбудитель может попадать в организм через поврежденные покровные ткани, либо при имеющейся хронической инфекции проникать в капилляры кожи с током крови. Стрептококк размножается в лимфатических капиллярах дермы и формирует очаг инфекции, провоцируя активное воспаление, либо латентное носительство. Активное размножение бактерий способствует массированному выделению в кровяное русло продуктов их жизнедеятельности (экзотоксинов, ферментов, антигенов). Следствием этого становится интоксикация, лихорадка, вероятно развитие токсико-инфекционного шока.
Первыми могут проявляться симптомы интоксикации, которые обычно сопровождаются:
- ознобом;
- болезненностью мышц;
- головной болью;
- высоким повышением температуры;
- тошной или рвотой;
- нарушениям стула;
- общей слабостью.
Также явными симптомами рожи являются ярко-красные пятна на коже, которые могут оттекать и быть болезненными. Наблюдается быстрое увеличение пятна, которое по форме может напоминать пламя. Этот пораженный участок кожи отделяется от здоровой части слегка приподнятым краем.
Краснота и оттеки могут скапливаться по всем телу: на лбу, в области губ, скул или бровей, на волосистой части головы, на половых губах или в мошонке. То есть, обычно это могут быть места, в которых есть рыхлая подкожная часть. Со временем отечная часть преобразуется, становится лоснящейся и напряженной, а участок болезненнее на конце, чем в центре. Интересно, что такое поражение выбирает места, в которых нарушено кровообращение, поэтому так часто встречается рожа на ноге.
Эти покраснения сопровождаются еще и увеличением лимфатических узлов и дальнейшей их болезненностью. Нервная система также поражается, из-за чего возникают головные боли различного характера с первых дней болезни. Возможны также нарушения сна и внезапное появление судорог или бред.
Инкубационный период находится в пределах 3-х или 5-ти дней.
Человек, который подвергается заболеванию рожи, может проходить несколько форм:
- эритематозная. Ощущается чувство жжения, на воспаленной поверхности, а также имеет место отек и воспаление в том месте. Очаги воспаления имеют четкие границы и склонны к росту. На ощупь кожа горячая и напряженная. Эта форма легкого типа, так как длится не очень долго: до 8-ми, а иногда и до 14-ти дней, после чего воспаление проходит, а те участки, где было воспаление, шелушатся и заметна легкая пигментация;
- буллезная. Пораженная кожа, где имеет место отек, который начинает отслаиваться, после чего образуются небольшие пузырьки, наполненные жидкостью. Обычно такие пузырьки располагаются на нижних конечностях или половых органах. Со временем они лопаются, и сверху образуется желтая корочка, из-за которой возникает зуд. Могут быть осложнения, тогда пузырьки после вскрытия образуют эрозии или трофические язвы. Тогда заболевание протекает дольше, и температура может быть выше;
- флегмозная. В данном случае возникают пузырьки с содержанием гноя. Пораженный участок очень болезненный;
- гангренозная. Характеризуется вещественным отмиранием тканей на участках, где возникает воспаление. Тяжелая форма встречается у людей, которые страдают серьезными патологиями или чрезмерно употребляют алкоголь.
Лучшие государственные клиники Израиля





Лучшие частные клиники Израиля





Лечение заболевания
Лечение в большинстве случаев проводят на дому и амбулаторно. Показаниями для госпитализации являются тяжелое течение болезни, распространенный местный процесс, его буллезно-геморрагический характер и рецидивирующая рожа. При лечении больных на дому и на догоспитальном этапе назначают антибиотики. Курс антибиотикотерапии — 8–10 дней. Патогенетическое лечение включает нестероидные противовоспалительные препараты, аскорутин, комплекс витаминов. При частых рецидивах рожи показана неспецифическая стимулирующая и иммунокорригирующая терапия. При рецидивирующей роже в ряде случаев применяют аутогемотерапию. Местное лечение рожи проводится лишь при ее буллезных формах и локализации процесса на конечностях. Пузыри надрезают у одного из краев и на очаг воспаления накладывают повязки с раствором антибактериального препарата, меняя их несколько раз в день. В остром периоде болезни можно использовать УФ-облучение и УВЧ-терапию. Больных выписывают не ранее 7-го дня после нормализации температуры тела. Перенесшие рожу находятся на учете в кабинете инфекционных болезней в течение 3 месяцев, а страдающие рецидивирующей рожей не менее 2 лет.
Хирургическое лечение осложнений при роже. При некрозах кожи после отграничения очага и улучшения общего состояния пациента производится некрэктомия. Рану покрывают дальцекс-трипсином с антисептиком или химиотерапевтическими средствами. При дефектах больших размеров, после появления плотных зернистых грануляций и ликвидации острых явлений проводят повторную операцию — ауто-дермопластику. При флегмонах и абсцессах разрез проводят по кратчайшему пути, рассекают кожу, подкожную клетчатку и вскрывают полость гнойника. После эвакуации детрита полость промывают антисептиками, осушают, разводят края раны крючками и выполняют ревизию. Иссекают все нежизнеспособные ткани. Рану, как правило, не ушивают, накладывают стерильную повязку. Гнойные лимфадениты, абсцедирующиеся флебиты и парафлебиты и другие очаги гнойно-воспалительного характера лечат по обычной методике — производят вскрытие скоплений гноя, удаление некротизированных тканей, дренирование раны.
Прогноз для жизни благоприятный. Частые рецидивы рожи с формированием вторичной слоновости могут привести к инвалидности.
Диагностика заболевания
Диагностика рожи осуществляется врачом-терапевтом или инфекционистом.
- Определенное диагностическое значение имеют повышенные титры антистрептолизина-О и других противострептококковых антител, выявление стрептококка в крови больных (с помощью ПЦР).
- Воспалительные изменения в общем анализе крови.
- Нарушения гемостаза и фибринолиза (повышение уровня в крови фибриногена, ПДФ, РКМФ, увеличение или снижение количества плазминогена, плазмина, антитромбина III, повышение уровня 4-го фактора тромбоцитов, уменьшение их количества).
Диагностическими критериями рожи в типичных случаях являются:
- острое начало болезни с выраженными симптомами интоксикации, повышением температуры тела до 38-39°С и выше;
- преимущественная локализация местного воспалительного процесса на нижних конечностях и лице;
- развитие типичных местных проявлений с характерным покраснением;
- увеличение лимфатических узлов в районе воспаления;
- отсутствие выраженных болей в очаге воспаления в покое.
При диагностики рожи следует исключать следующие заболевания:
- отек Квинке;
- целлюлит;
- контактный дерматит;
- опоясывающий герпес;
- некротический фасциит;
- системная красная волчанка;
- туберкулоидная проказа;
- крапивница.
Рожа, рожистое воспаление - что это такое?
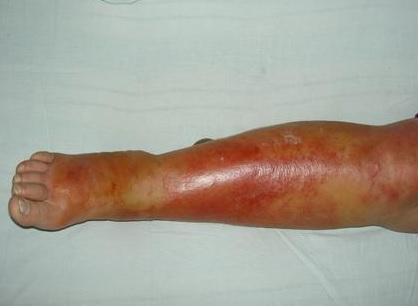
Любая ранка или царапина может послужить входными воротами инфекции и началом заболевания. Период инкубации 3-5 дней. Начало заболевания характеризуется симптомами общей интоксикации. Местные симптомы проявляются через 10-20 часов после начала болезни. Появляется ощущения дискомфорта, зуда, стягивания кожи. Спустя несколько часов развивается эритема, характерная для заболевания. Пятна гиперемии имеют чёткие контуры, по внешнему виду их нередко сравнивают с языками пламени, географической картой. Участки поражения имеют повышенную температуру, при пальпации болезненны.
Локальные проявления рожистого воспаления
По локальным проявлениям рожистое воспаление классифицируется на:
- Эритематозную — характеризуется покраснением и отёком, поражённый участок имеет чёткую линию демаркации от здоровой ткани.
- Эритематозно-буллёзную — на фоне эритемы появляются пузыри, наполненные прозрачным содержимым
- Эритематозно-геморрагическую — отличается от геморрагической наличием точечных кровоизлияний.
- Буллёзно-геморрагическую — характеризуется наличием пузырей и кровоизлияний.
Рожистое воспаление может поражать кожу любой локализации, но чаще поражаются участки на лице и голенях.
Как связаны варикозная болезнь и рожистое воспаления (рожа)
Варикозная болезнь, патология, характеризующаяся нарушением венозного оттока нижних конечностей. В силу особенностей кровоснабжения, трофические растройства при хронической венозной недостаточности (неотъемлемой спутнице варикозной болезни) возникают в нижней трети голени. Таким образом, частота развития рожистого воспаления в области голени резко повышается при ХВН. А пациенты с трофической язвой подвержены инфицированию в наибольшей степени.
Имеются следующие закономерности:
- Вероятность развития рожистого воспаления тем выше, чем запущеннее стадия варикозной болезни (т. е. у пациентов с С1 она будет минимальной, а с С6 — максимальной).
- У пациентов с варикозной болезнью рожа зачастую носит рецидивирующий характер.
- Каждый случай рожистого воспаления усугубляет трофические растройства и тем самым способствует переходу варикозной болезни на следующую клиническую стадию (например С5 в С6).
- При рожистой инфекции всегда повреждаются лимфатические сосуды, что нередко приводит к развитию лимфостаза и даже элефантиаза (слоновости).
Диагностика и лечение рожистого воспаления (рожи)
Типичная клиническая картина рожистого воспаления редко вызывает трудности в диагностике. Гемолитический стрептококк сохранил чувствительность к пенициллинам, нитрофуранам, сульфаниламидам. Очень неплохо рожистое воспаление поддаётся и местному лечению (антисептики, ультрафиолет и др.). Лечение самого рожистого воспаления зачастую не вызывает сложностей. Однако, трофическую язву, возникшую на фоне хронической венозной недостаточности вылечить не так уж и просто. В данном случае следует заниматься лечением не только рожистой инфекции, но и корректировать рефлюкс крови в венозной системе. Как правило, борьба с инфекцией занимает не более 2-х недель. В этот период необходимо использовать компрессионный трикотаж, перевязки с растворами антисептиков, антибиотики. После купирования воспаления необходимо устранить патологический сброс крови по поверхностным венам, желательно, с минимальной травматичностью. Современные эндоваскулярные методики хорошо зарекомендовали себя в лечении варикозной болезни с трофическими растройствами. При сохранении патологического рефлюкса в венозной системе рецидива трофической язвы или рожистого воспаления долго ждать не прийдётся.
Часто задаваемые вопросы наших пациетов в интернете
Марина из Петропавловска спрашивает: как вылечить рожу в домашних условиях самостоятельно?
Уважаемая Марина! Вылечить рожу в домашних условиях самостоятельно можно, при условии наличия у Вас специального медицинского образования. В противном случае, лечить рожу в домашних условиях необходимо строго под контролем специалиста. При грамотной и своевременной диагностике, как правило, лечение рожистого воспаления не составляет особого труда.
Наталья из Москвы интересуется: как передается рожа от человека к человеку?
Уважаемая Наталья! Рожистая инфекция является малоконтагиозной, то есть заражение от больного человека происходит достаточно редко. Передаётся рожа от человека к человеку, как правило, контактным способом.
Виктория из Челябинска спрашивает: что делать при рожистом воспалении?
Уважаемая Виктория! При рожистом воспалении необходимо обратиться к доктору за профессиональной помощью. Врач подробно объяснит, что делать и как избежать осложнений.
Через посуду, ванну, унитаз.
Т.е. вся моя семья находится в группе риска? К маме я домработницу уже не подпускаю. Но. Дело в том, что эта шошанА прицепилась к ней еще полтора-два месяца назад. Домрабооница тогда собиралась в отпуск в Украину и клялась-божилась, что первым же делом по приезде пойдет к врачу. О том, что у нее "рожа" мы тогда еще не знали. Думали, что это проблемы тромбофлебита.
Все то время она убирала квартиру, готовила еду, мыла маму. Кошмар.
Прошел месяц отпуска, она вернулась.
Я первым делом спросила: как нога?
Говорит: нормально, все прошло.
Ну, прошло и прошло.
Вернулась она в прошлый понедельник, а со среды такое началось! Кошмар! На ногу страшно смотреть! Ну, я в субботу ее волоком в больницу потащила.
И что же мне теперь делать.
Правда, рана у нее закрытая. Может закрытая - это не так заразно? В прошлый же раз никто не заразился.
А вчера еще собака. Стащила пластиковую банку, в которой мамина метапелет делала себе солевой раствор для компрессов на свою шошанУ. И сгрызла. Не дай Б-г теперь и собака заразиться может?
===
И с точки зрения израильских законов - в этом смысле я тоже в веселой ситуации оказалась.
![]()
![]()
![]()
![]()
![]()
Это то, чего я боюсь, - что вся эта история с шошанОй, которая завелась в ноге моей домработницы, затянется надолго. Она ведь такая заразная.
Отказаться от услуг домработницы? Это бесчеловечно, к тому же у нас сложились вполне теплые дружеские отношения. Терпеть присутствие этой заразы в доме и подвергать опасности здоровье мамы и всех остальных? А какой еще у меня есть выход. Остается лечить ее по мере возможностей и считать секунды до того момента, когда она уберется обратно к себе в Украину. Благо недолго осталось терпеть - месяца три-четыры.
Короче, я попала.
===
С детства помню, что у моей бабушки это несколько раз было. И действительно тянулось годами. То на ноге, то на руке, опять на ноге и т.д. Рожа (шошана) - это микроб (хайдак), он живет в крови.
Помню, квартиру постоянно хлоркой мыли. Мне не разрешали общаться с бабушкой.
У меня же в доме. Банка из под соляного раствора на кухне, а утром еще и тряпку для компресса обнаружила в кухне на стуле.
Если честно, я в полной панике. Не знаю, как себя вести. Как заставить домработницу, соблюдать правила гигиены? Как не заразиться в такой обстановке?
![]()
AssA,
Значит так, во-первых, без паники, рожа относится к СЛАБОЗАРАЗНЫМ заболеваниям!
Ее вызывает самый банальный стрептококк, который живет везде. Тот же самый, который вызывает ангину (но гораздо чаще просто живет вокруг нас и на нас, и ничего не вызывает)
Вот только что весной у моего родственника была сильнейшая, совершенно махровая рожа на ноге, с кровавыми пузырями в 15 см размером, с температурой под 41 и т.п., все в полном ассортименте, как положено. 10 дней госпитализация и месяц на больничном, это не шутки, тут ведь после операции на сердце на третий день домой отправляют!
Никто особых мер вокруг него не соблюдал, разумеется, руки мыть старались, отдельная постель, и т.п. полотенце у нормальных люденй и так отдельное, а никаких противочумных масок, ни профилактического лечения не надо.
Я там вообще забылся, когда его навещал, и нечаянно сел на его диван, где он время проводил, покрывало там было все в пятнах от сукровицы. Ничего, не заболел. Даже не сомневался, что не заболею.
Дело не в стрептококке, а в больном: никто не знает, почему вдруг этот стрептококк вот с такой злобой кидается на конкретного человека, причем всегда на конкретные места: кожу голени или лица.
Врачи что-то невнятно говорят про аллергический компонет рожи, имеется в виду индивидуальная аллергия на продукты жизнедеятельности данного микроба. Про индивидуальную предрасположенность.
Пишут, что в последние годы во всех странах частота легкой рожи уменьшилась до 10-30%, а основная масса случаев - рожа тяжелая, вот как раз такая, с геморрагическими пузырями и прочим. Раньше было наоборот, в основном легкая была.
В общем, у меня сложилось впечатление, что это все не слишком глубоко изучено в теории, зато практический опыт накоплен огромный - что с ней делать, совершенно ясно, и что бывает, тоже известно отлично.
Во-вторых, целителей, заговоры, гомеопатию, феньшуй, рейки и уринотерапию - задвиньте подальше.
Без вариантов!
Это вам не юношеские угри!
Дело очень серъезное: без лечения, или с народным лечением, от рожи достаточно часто умирают, особенно пожилые или ослабленные люди!
Всех этих бабок можно использовать, но В ДОПОЛНЕНИЕ к конвенциональной медицине, а не вместо нее.
В-третьих, основное лечение - антибиотики. Вспомогательное - всякие примочки и компрессы.
Профилактика грибков и дисбактериозов ("Пробиотика")
Тянется это дело долго и нудно, а потом возможны возвраты, часто точно в тот же сезон точно на том же месте.
Если такое бывает, дают антибиотики заранее для профилактики.
Родственника моего таки госпитализировали через дней 5 после начала, когда он поменял врача, т.к. первый врач относился недостаточно серъезно. Второй врач его немедленно отправил в больницу.
Но занимались там, в основном, местным лечением, постоянно примочки меняли, противогрибковые носки надели ему, и пузыри его кровавые обрабатывали, но это все сестра делала, а не врач.
В принципе, все это можно было и дома делать, если бы первый врач все показал-рассказал с самого начала.
Выгонять ли вам домработницу, я не знаю.
Я бы не выгнал, пока не выздоровеет. Чтобы не портить свою карму.
С другой стороны. шансов заболеть у мамы хоть и мало, но никто вам не скажет, что они нулевые. Лучше подстраховаться.
А нельзя ли никуда отселить временно, ежели не ту, так другую? Есть еще родня, где спрятать маму на месяц-полтора? Здоровая бабулька, это ж не то, что чужая больная домработница.
Или, если уж выгонять, то по-хорошему: дать денег, заведомо намного больше, чем она ждет. Лучше всего все, что положено по закону: пицуим по месяцу за год, дмей-авраа, все, что положено, еще плюс бонус хороший.
Купить билет на самолет, отвезти-проводить с честью?
Ведь у нее есть дом где-то, ну там, откуда она, из Украины, да?
Есть медицина там какая-то, лучше, чем никакая?

Человеческую кожу, осуществляющую защитные функции организма, населяют многочисленные колонии всевозможных бактерий, в норме мирно сосуществующих.
Нарушение этого равновесия приводит к неконтролируемому размножению бактерий и возникновению инфекций.
Бактериальные инфекции кожи – самая большая проблема дерматологов. Заболеванию может подвергнуться абсолютно каждый человек, независимо от пола, возраста, расовой принадлежности. Способствуют инфицированию кожные микротравмы, резкие изменения окружающей температуры, мацерации, несоблюдение норм гигиены. Кроме внешних факторов, на образование бактериальных инфекций влияет также состояние пищеварительных органов, нервной и эндокринной систем. При заболевании необходима консультация дерматолога.
Запись на прием
Наш поисково-информационный сервис сотрудничает с одними из самых квалифицированных специалистов по лечению данных заболеваний. Свяжитесь с нами и мы поможем вам организовать консультацию у руководителя центра дерматологии и эстетической медицины, доктора медицинских наук, профессора кафедры восстановительной медицины, Курникова Г. Ю.
Специалисты классифицируют кожные бактериальные инфекции по следующим критериям:
- в зависимости от причины возникновения инфекции разделяют на стафилококковые и стрептококковые;
- глубина поражения позволяет определять процессы поверхностные (ограничиваются в основном поверхностью эпидермиса, временно гиперпигментируют пораженные участки) и глубокие (проникают внутрь дермы, иногда – подкожной клетчатки, оставляют рубцы);
- характер течения заболевания может быть острым или хроническим.
Стафилококковые пиодермиты преимущественно поражают потовые и сальные железы, а также волосяные фолликулы. Проявляются толстостенными гнойничками полусферической или конической формы с густым желтоватым содержимым. К наиболее распространенным стафилококковым бактериальным инфекциям относят фолликулит, гидраденит, фурункулы и карбункулы.
Фолликулит – одна из наиболее простых и распространенных форм стафиллодермии, поражающая волосяной фолликул и подлежащие ткани. Дебютирует легким покраснением, болезненностью и образованием полусферической формы гнойничка, пронизанного волосом. Через непродолжительное время пустула вскрывается с выделением густого зеленовато-желтого содержимого, образуя эрозию или ссыхаясь в корочку. Воспаление длится в течение нескольких дней, и при поверхностном течении инфильтрат разрешается полным рассасыванием. Глубокий фолликулит характеризуется внедрением в дерму, более продолжительным и острым течением, завершается рубцовым образованием.
Проникая вглубь кожных слоев, стафилококковая инфекция вызывает воспаление дермы с возникновением фурункулов и карбункулов.
Фурункул – острое болезненное гнойное воспаление сальной железы, подкожно-жировой клетчатки и волосяного фолликула, вызываемого золотистым стафилококком. Без должного лечения фолликулита фурункулы часто являются его продолжением и поражают различные части тела, чаще ягодицы, ноги, заднюю поверхность шеи. Особенно опасны при локализации на лице (нос, верхняя губа). Возникновению фурункулов способствуют дерматозы, сопровождающиеся зудом, кожные травмы, авитаминоз, малокровие, диабетические состояния, респираторные заболевания. Фурункул представляет собой болезненный нарыв, возникающий вокруг волосяного корешка в глубоких кожных слоях. Течение болезненного воспалительного процесса разрешается инфильтрацией с отделением гнойного содержимого, постепенным выходом некротического стержня и формированием ранки с последующим рубцеванием. Крупные фурункулы вскрываются врачом.
Развитие фурункулеза – рецидивирующей формы фурункула – часто наблюдается у людей с нарушенным иммунитетом.
Карбункул – инфекционное воспаление группы фолликулов в результате внутридермального распространения стафилококковой инфекции. Конгломераты фурункулов, поражающих жировую клетчатку и подлежащую кожу, чаще появляются у людей пожилого возраста и приводят к увеличению и воспалению сосудов и лимфатических узлов. Провоцируют лихорадочные состояния, общую слабость, озноб. Несколько воспаленных стержней увеличиваются периферически и вглубь тканей с резкой болезненностью и глубоким некрозом кожи. Последующая иссиня-черная окраска очага поражения объясняет название заболевания (carbo – уголь). С медленным развитием инфекции на месте истечения гнойного содержимого и отторжения некротических масс образуются глубокие изъязвления с синюшными краями. После длительного заживления язвы оставляют на коже атрофические рубцы.
Стрептококковые пиодермиты (стрептодермии) - несут преимущественно поверхностные кожные поражения, не вовлекая в инфекционный процесс потовые железы и сально-волосяные фолликулы. Склонные к периферическому росту фликтены (гнойнички) располагаются на гладкой коже, имеют плосковатую форму, дряблые истонченные стенки, заполнены серозно-воспалительным содержимым. Наиболее частыми заболеваниями стрептококковой природы дерматологи находят импетиго, паронихии, заеды. Особо опасным рассматривают рожистое воспаление.
Стрептококковое импетиго – чрезвычайно заразная и частая кожная инфекция, поражающая в основном маленьких детей. Свое развитие на открытых кожных участках может получить как следствие укусов насекомых, царапин и ссадин, прочих видов дерматитов. В дебюте проявляется локальными покраснениями, на которых высыпает множество мелких гнойничков. Постепенно их прозрачное содержимое мутнеет, элементы покрываются рыхлыми слипшимися желтоватыми корками. На месте отпавших корок наблюдаются некоторая отечность, шелушение, легкая пигментация. Заболевание имеет тенденцию к тотальным поражениям кожи и слизистых оболочек (особенно у детей), рецидивам. Часто сопровождается тяжелыми осложнениями в виде острого воспаления почек, лимфаденита, фурункулеза. От осложнений в результате стрептококкового импетиго особенно страдают лица с ослабленным иммунитетом.
Паронихия – поверхностное воспаление околоногтевого валика, имеющее острый или хронический характер. Возникает в результате проникновения стрептококкового возбудителя через поврежденные участки подлежащей кожи (неудачный маникюр, заусеницы, производственные микротравмы). Первоначально болезненная красноватая припухлость вокруг ногтя сопровождается отделением ложа от ногтевой пластины. На месте отека образуется пузырь, заполненный прозрачным содержимым, которое постепенно мутнеет, пузырь приобретает вид пустулы. При периферийном распространении инфекция вызывает нагноения и изменения ногтевой пластины (позеленение, деформацию). Хроническое течение паронихии сопровождается постоянной болезненностью и доставляет значительный социальный дискомфорт.
Заеда (угловой стоматит) – стрептококковая инфекция, которая может получить развитие на почве железодефицитной анемии, гиповитаминозов, при длительном контакте со слюной. Зачастую заеды беспокоят диабетиков, людей с заболеваниями носоглотки, зубов, имеющих неправильный прикус. Заболевание проявляется болезненными эрозированными трещинами в уголках рта, реже – ноздрей и внешних углов глаз. Сначала места поражения покрываются мелкими продолговатыми пузырчатыми высыпаниями. На месте лопнувших пузырьков образуются кровоточащие линейные трещины с периферийным отслаиванием эпителия и явлениями инфильтрации. Чаще заеды встречаются у детей и людей, пренебрегающих правилами гигиены.
Рожа – очень опасное заболевание, требующее незамедлительного антибиотического лечения. Свое название инфекция получила по типичной лицевой локализации и характерным особенностям процесса: покраснение, отечность и четкая приподнятость участка пораженной кожи. Нередко симптомы рожистого воспаления наблюдаются нижних конечностях (икроножная область). Развивается без видимых причин, или вокруг предшествующих кожных повреждений. С динамичным течением инфекции поверхность кожи в очаге поражения приобретает блеск, болезненность, становится горячей и напряженной, нередко покрывается пузырьками, буллами. Рожистое воспаление сопровождается значительным ухудшением состояния организма, общим недомоганием, лихорадкой, гипертермией, токсикозом. Без соответствующего лечения особенно опасно осложнениями (вплоть до сепсиса).
При малейшем подозрении на возникновение кожной бактериальной инфекции крайне важно своевременное обращение к специалистам. Ранняя диагностика и квалифицированная консультация врача позволят предотвратить развитие тяжелых форм заболеваний и сопровождающих их многочисленных осложнений.
Читайте также:


