Как правильно кормить ребенка при скарлатине
Скарлатина - это инфекционное заболевание детского возраста. Возбудителем скарлатины является стрептококк.
Источником инфекции является больной человек и носитель данной инфекции.
Больной считается заразным с первых часов недуга.
Возбудитель от больного человека выделяется в окружающую среду при кашле, чиханье, вместе с выделениями из носа. Путь передачи инфекции при скарлатине - воздушно-капельный.
Также заражение скарлатиной может происходить и через инфицированные вещи и через третьих лиц.
Особо важную роль играют те предметы, которыми пользовался больной человек (игрушки, чашки, блюдца, ложки и т. д.) Любые предметы, находящиеся в непосредственной близости от больного, могут быть заражены выделяемыми им капельками слизи.
И, наконец, еще один путь передачи инфекции - через пищу, главным образом через молоко и молочные продукты (мороженое, крем и др.)> но этот способ заражения редок.
Если ребенок выписывается из больницы, но у него все равно сохраняются осложнения, воспаления в носу, горле, то он тоже является источником инфекции, т. е. выделяет в окружающую среду возбудителя скарлатины.
Особое значение имеют формы скарлатины, протекающие в виде обычной ангины. Ангины являются частыми спутниками скарлатины.
Входными воротами являются слизистые оболочки зева и глотки, поврежденная кожа (экстрабуккаль-ная форма скарлатины).
Повторные случаи заболевания скарлатиной участились в последнее время. Чаще всего болеют скарлатиной дети в возрасте от 2 до 6-7 лет.
Условия внешней среды также имеют значение в заболеваемости скарлатиной. Неблагоприятные социально-бытовые условия способствуют повышению заболеваемости.
Возможность заражения скарлатиной через воздух (в отличие от таких воздушно-капельных инфекций, как корь и ветряная оспа) создается лишь на относительно близких расстояниях от больного. Так, при появлении случая скарлатины в квартире инфекция обычно не распространяется в соседние квартиры, если жильцы не общаются между собой.
Заболеваемость скарлатиной повышается в осенне-зимний период.
Стрептококк, попавший в организм ребенка, начинает выделять вредное вещество - токсин.
Инкубационный период длится 2-7 дней, но может укорачиваться до 1 суток и даже до нескольких часов.
Начало заболевания острое, почти внезапное. Температура тела быстро повышается, одновременно появляются недомогание, слабость, учащенное сердцебиение. Ребенок становится капризным, вялым, ему хочется полежать, он жалуется на головную боль. Почти сразу же с повышением температуры появляются боли при глотании.
При осмотре зева отмечаются явления ангины, яркое покраснение зева, налеты на миндалинах. Может быть и припухлость шейных лимфоузлов. Они становятся болезненными. Очень часто появляется рвота -она является одним из признаков действия на организм ребенка токсина стрептококка. Нередко может быть и понос. В 1-е сутки заболевания или на 2-й день появляется ярко-розовая или красная мелкоточечная сыпь. Если тяжесть состояния нарастает, то могут появиться возбуждение, бред.
К 4-5-му дню язык приобретает характерный вид: он становится малиновым с выраженными сосочками. С 3-6-го дня начинается угасание проявлений недуга: постепенно снижается температура, бледнеет сыпь, очищается зев, улучшается самочувствие ребенка.
К 5-10-му дню температура снижается до нормальной, восстанавливается общее состояние больного.
К концу 1-й и началу 2-й недели начинается шелушение кожи.
Иногда в конце 2-й недели появляется так называемый аллергический период. Он проявляется повторным повышением температуры, сыпью, вторичной ангиной. Но эти явления быстро исчезают.
Разные дети по-разному реагируют на скарлатинозный токсин. Одни дети раздражены, беспокойны, у них могут возникнуть бред, бессонница, судороги. У других наблюдаются вялость, апатия, сонливость.
При этом заболевании отмечаются характерные явления со стороны кожи.
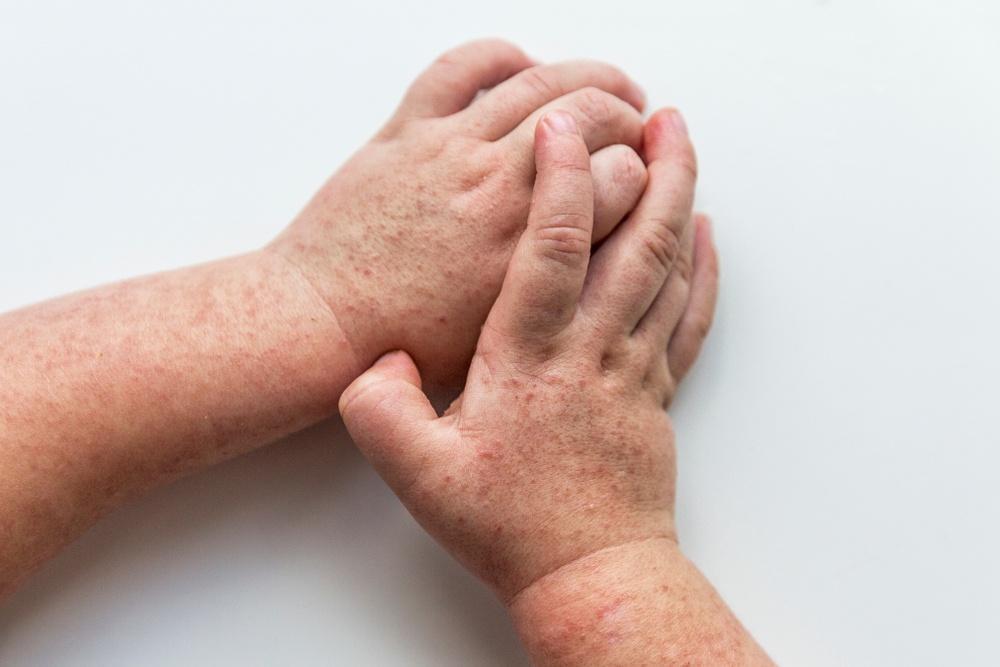
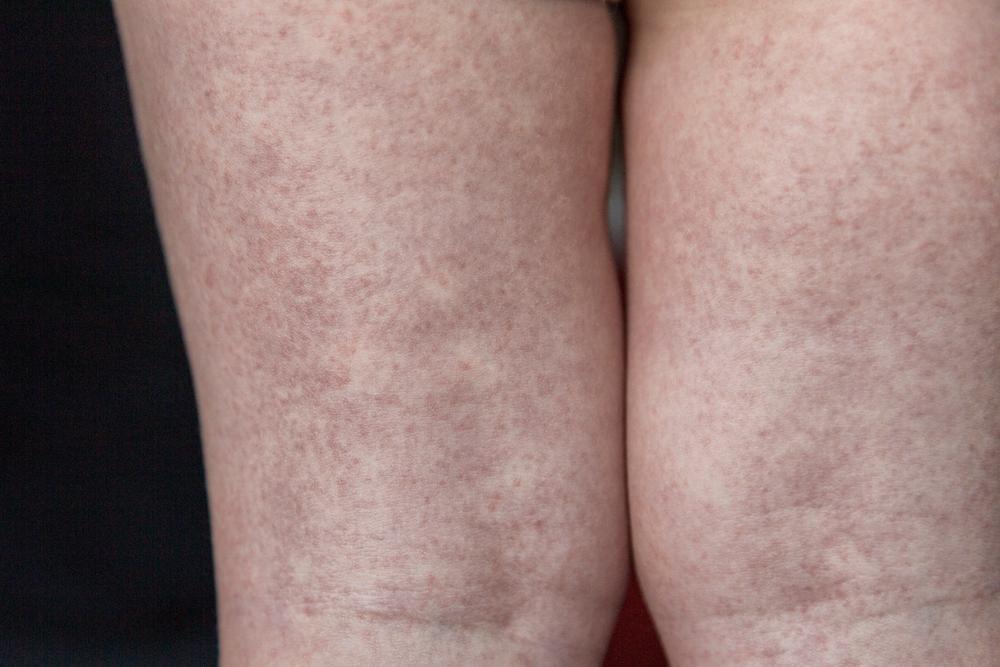
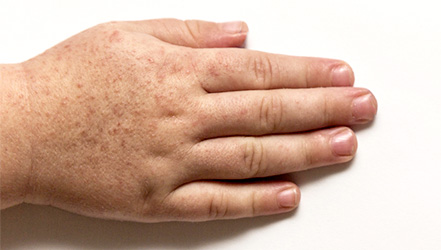
Сыпь - один из самых часто отмечаемых признаков скарлатины. Вначале она появляется на шее и верхней части туловища, быстро распространяется на все туловище, лицо и конечности.
Сыпь состоит из густо расположенных пятнышек величиной с манную крупу. Они имеют ярко-розовую или красную окраску, их центр окрашен более интенсивно. Сыпь особенно обильна в нижней части живота, в области паха, на ягодицах, внутренней поверхности бедер. Кожа на ощупь сухая, в разгар болезни -шероховатая.
На лице ребенка (на лбу, на висках) видна розовая мелкоточечная сыпь. Кожа щек сплошного красного цвета, а кожа носа, вокруг губ и подбородка - бледная.
На коже суставных сгибов (локтевых, подколенных, подмышечных ямок) обнаруживаются очень мелкие точечные кровоизлияния.
Скарлатинозная сыпь сопровождается зудом.
Сыпь держится 2-4 дня, иногда - 6-8 дней. Угасание сыпи происходит постепенно: она теряет яркость, принимая буроватый оттенок. После ее исчезновения кожа некоторое время бывает слегка пигментированной (темноватой, коричневатой), а затем начинается шелушение (обычно в конце 1-й недели). Чем ярче была сыпь, тем обильнее шелушение.
Вначале шелушение возникает на шее, груди, уш-жых раковинах, лобке, а далее распространяется на все туловище и конечности. На кистях рук и стопах шелушение начинается с тыльной стороны и боковых частей или на концах пальцев. На лице и шее шелушение мелкое. На руках и ногах оно крупнопластинчатое. В среднем продолжительность шелушения составляет 2-3 недели.
Губы утолщаются, принимают ярко-пунцовую или вишневую окраску. С 4-5-го дня недуга появляются трещины и изъязвления.
Печень при средней и тяжелой форме заболевания обычно увеличена и умеренно болезненна. Изменения печени связаны с токсическим поражением самой ткани печени.
Формы течения скарлатины
При ней проявления слабо выражены. Температура тела повышается до 38-38,5 С. Общее состояние больного ребенка нарушено мало. Начальная рвота наблюдается не всегда. При ангине налетов на миндалинах не бывает. Сыпь необильная и бледнее, чем обычно. Острые явления и лихорадка исчезают к 4-5-му дню. В последние годы это наиболее часто встречающаяся форма скарлатины.
Начало острое. Отмечаются повышение температуры до 39 °С (а в отдельные дни - и до 40 °С), головная боль, слабость, недомогание, иногда бред в ночные часы. В первые дни болезни часто наблюдается рвота, иногда многократная. Пульс учащается до 140 ударов в минуту. В зеве, на миндалинах имеются налеты. Сыпь по телу яркая, обильная. К 7-8-му дню температура снижается до нормы, начальные симптомы исчезают.
Тяжелая форма в последние годы встречается очень редко.
Бывает скарлатина и без сыпи. Сыпь отсутствует при наличии остальных признаков (таких как ангина, изменения языка, увеличение лимфоузлов, общее недомогание).
Среди осложнений скарлатины можно выделить воспаление лимфоузлов, воспаление уха, придаточных полостей носа; нарушение деятельности сердца; воспаление почек, легких.
В настоящее время большинство больных скарлатиной переносят ее в легкой форме, поэтому широко используется лечение в домашних условиях.
Ребенку необходимо выделить отдельную комнату. В первые дни необходимо соблюдать постельный режим. Вставание с постели допускается после исчезновения начальных острых явлений, т. е. с конца 1-й недели.
Достаточное количество времени ребенок должен пребывать на воздухе (можно спать на воздухе). Ребенка следует часто поить с целью очищения полости рта и зева. Детям старшего возраста можно полоскать рот
1% -ным раствором чайной соды (1 ч. л. соды на 0,5 л кипяченой воды). Губы и кожу носовых отверстий смазывают маслом или жиром.
Пища дается ребенку в жидком и полужидком состоянии. В питание больного ребенка включают чай или кофе с молоком; молоко, мясные или рыбные блюда, каши, пюре, кисели, компоты, овощные и фруктовые соки, белый хлеб, печенье.
Антибактериальные препараты назначает только врач.
Изоляция больного ребенка прекращается не ранее 10-го дня от начала заболевания при условии ликвидации всех явлений острого периода. При изоляции больного на дому его помещают в отдельную комнату или на отдельную кровать за ширму.
Больному ребенку выделяют отдельную посуду, игрушки, постельное белье, полотенце, носовые платки. Уход за больным ребенком должен осуществляться по возможности одним лицом (например, матерью), которое пользуется при этом марлевой маской, халатом или специально выделенным платьем. Общение больного ребенка с другими детьми или взрослыми в течение всего срока изоляции не допускается.
Для детей, посещающих дошкольные учреждения и первые два класса школы и не перенесших ранее скарлатины, устанавливается карантин на 7 дней с момента изоляции больного.
В квартире, где содержится больной скарлатиной, проводят регулярную уборку.
Рецепт № 1. Витаминный салат
Требуется: 2 моркови, 2 ст. л. толченых ядер грецких орехов, 2 ст. л. меда, 1 ст. л. сиропа шиповника, 1 ст. л. лимонного сока.
Приготовление. Натереть на мелкой терке 2 моркови и смешать с толчеными ядрами грецких орехов, медом; добавить сироп шиповника и лимонный сок.
Применение. Употреблять по 1 ст. л. 3 раза в день в период выздоровления. -
Рецепт № 2.Отвар общеукрепляющий
Требуется: 3 ст. л. плодов шиповника, 1 ст. л. ягод черной смородины, 3 ст. л. листьев крапивы, 3 ст. л. моркови.
Приготовление: растения измельчить, смешать. 1 ст. л. смеси залить 0,5 л кипятка, кипятить 10 мин и настаивать 4 ч в плотно закрытой посуде, процедить.
Применение. Пить по 1/4 стакана 3 раза в день.
Рецепт № 3. Настой овей
Требуется: 2 ст. л. зерен овса, 2 стакана воды.
Приготовление. Зерна овса залить кипятком и поместить на кипящую водяную баню на 15 мин, затем настаивать 3-4 ч при комнатной температуре. Процедить.
Применение. Пить по 1 ст. л. 3 раза в день.
Настой овса содержит витамины группы В, минеральные соли, ферменты, белковые и другие полезные вещества. Рекомендуется в восстановительном периоде после перенесенных заболеваний как улучшающее аппетит, витаминное и общеукрепляющее средство.
Памятка для родителей
Скарлатина
Скарлатина – широко распространенная инфекционная болезнь, эпидемии которой регистрируются на всех континентах. Возбудитель скарлатины - стрептококк группы А. Инфекция передаётся воздушно-капельным путем при контакте с больным. Также возможен и контактно-бытовой механизм передачи через игрушки, книги, полотенца, посуду. Больной становится заразным с момента заболевания. Длительность этого зависит от тяжести протекания болезни: если без осложнений, то уже через 7-10 дней выделение стрептококка прекращается. Заразный период удлиняется при наличии осложнений. Длительно могут выделять стрептококк больные с хроническими заболеваниями носоглотки - тонзиллит, ринофарингит. Инкубационный период обычно короткий - от 2 до 7 дней.
Клинически заболевание начинается остро с внезапным повышением температуры до 39 С , рвоты, болью в горле. Сразу отмечается выраженная интоксикация, головная боль, слабость. Через несколько часов или на другой день появляется сыпь, обычно в виде мелких точек на фоне покрасневшей кожи. Особенно густо располагается она на щеках, которые становятся ярко-красными, оттеняя бледный, не покрытый сыпью носогубный треугольник и подбородок. Другие типичные места интенсивной сыпи - на боках, внизу живота, в паху, подмышечных впадинах, под коленями. Сыпь держится 3-5 дней, но она может исчезать и намного раньше. Легкая скарлатина обычно протекает с кратковременными высыпаниями. При надавливании на кожу в месте появления сыпи остается белая полоска. Зуд не выражен.
Специальной диеты при скарлатине не требуется, ребенка следует кормить соответственно возрасту, исключив трудноусвояемые, жирные и острые блюда. В первые 5-6 дней ребенок должен оставаться в постели, потом, если он себя чувствует хорошо, можно вставать, но до одиннадцатого дня режим остается домашним. Детский сад, школу (первый-второй классы) можно посещать не раньше чем через 22 дня от начала заболевания.
Мероприятия в отношении контактных в очаге скарлатины . При регистрации заболевания скарлатиной в детском дошкольном учреждении проводят следующие мероприятия: на группу, где выявлен больной, накладывается карантин сроком на 7 дней с момента изоляции последнего больного; в течение карантина прекращается допуск новых и временно отсутствовавших детей, ранее не болевших скарлатиной. Не допускается общение с детьми из других групп детского учреждения; в карантинной группе у детей и персонала в обязательном порядке проводится осмотр зева и кожных покровов с утренней термометрией не менее 2-х раз в день; при выявлении в очаге скарлатины у кого-либо из детей повышенной температуры или симптомов острого заболевания верхних дыхательных путей их изолируют от окружающих и проводят обязательный осмотр педиатром; дети, переболевшие острыми заболеваниями верхних дыхательных путей из очагов скарлатины, допускаются в коллектив после полного клинического выздоровления со справкой от педиатра. Ежедневно до 15 дня с начала болезни они осматриваются на наличие кожного шелушения на ладонях (для ретроспективного подтверждения стрептококковой инфекции); всем лицам, контактировавшим с больным, а также имеющим хронические воспалительные поражения носоглотки, проводят санацию; персоналу детского учреждения не позднее 2-го дня после возникновения очага скарлатины проводят медицинское обследование отоларингологом для выявления и санации лиц с ангинами, тонзиллитами, фарингитами. Дети, посещающие дошкольные коллективы и первые два класса школы, ранее не болевшие скарлатиной и общавшиеся с больным скарлатиной в семье (квартире) до его госпитализации, не допускаются в детское учреждение в течение 7 дней с момента последнего общения с больным. Если больной не госпитализирован, дети, общавшиеся с ним, допускаются в детское учреждение после 17 дней от начала контакта и обязательного медицинского осмотра (зев, кожные покровы и др.).
. Взрослые, общавшиеся с больным скарлатиной до его госпитализации, работающие в детских дошкольных учреждениях, первых двух классах школ, хирургических и родильных отделениях, детских больницах и поликлиниках, молочных кухнях, допускаются к работе и подлежат медицинскому наблюдению в течение 7 дней после изоляции заболевшего с целью своевременного выявления скарлатины и ангин.
Дети, ранее болевшие скарлатиной, взрослые, работающие в детских дошкольных учреждениях, первых двух классах школ, хирургических и родильных отделениях, детских больницах и поликлиниках, молочных кухнях, общавшиеся с больным в течение всей болезни, допускаются в детские учреждения и на работу. За ними устанавливается ежедневное медицинское наблюдение в течение 17 дней от начала заболевания.
. При регистрации случая заболевания скарлатиной в 1 - 3 классах всем детям ежедневно в течение 7 дней после изоляции больного проводят медицинский осмотр (зев, кожные покровы и др.). При выявлении острых респираторных поражений (ангина, фарингит и др.) их отстраняют от занятий с уведомлением участкового врача. Детей, переболевших ангиной и фарингитом, ежедневно в течение 15 дней с начала болезни осматривают на наличие шелушения кожных покровов на ладонях для ретроспективного подтверждения скарлатины. Они допускаются в коллектив после клинического выздоровления и предоставления справки от участкового врача. Детям с хроническими тонзиллитами проводится санация.
Текущей дезинфекции в очагах скарлатины подлежат: посуда, игрушки и предметы личной гигиены с применением дезинфекционных средств, разрешенных в установленном порядке, в соответствии с инструкциями по их применению.
В случае общения с больным на протяжении всего периода болезни дети не допускаются в коллектив в течение 17 дней от начала контакта. Переболевшие допускаются в коллектив через 22 дня после начала заболевания, выписанные из больницы — через 12 дней после окончания срока изоляции.
Больные госпитализируются с тяжелыми и среднетяжелыми формами инфекции, а также по эпидпоказаниям. Диспансерное наблюдение за переболевшими скарлатиной и ангиной, независимо от наличия лабораторного подтверждения, устанавливается в течение одного месяца после выписки из стационара или амбулаторного лечения. Через 7-10 дней проводят клиническое обследование и контрольные анализы мочи и крови, по показаниям - ЭКГ. При отсутствии отклонений обследовании повторяют через 3 недели, после чего снимают с диспансерного учета.
Осложнения. Наиболее тяжелые осложнения скарлатины - стрептококковый сепсис, аденофлегмона и мастоидит с момента применения в качестве этиотропного средства бензилпенициллина практически исчезли. В настоящее время встречаются лишь отит и синусит. Кроме них после перенесенного заболевания могут возникать постстрептококковые болезни - инфекционно-аллергические (токсические) миокардиты и нефриты. Миокардит развивается в период ранней реконвалесценции. Он характеризуется субфебрильной температурой тела, потливостью, общей слабостью, тахикардией или лабильностью пульса, артериальной гипотензией, умеренным лейкоцитозом, повышением СОЭ, а также изменениями электрокардиограммы. Нефрит при скарлатине развивается на 8-14-е сутки заболевания. В современных условиях он, как правило, протекает в латентной форме, характеризуясь лишь мочевым синдромом: умеренно выраженными протеинурией, лейкоцитурией, эритроцитурией и цилиндрурией.
Скарлатина часто вызывает обострение ревматизма, а иногда и служит толчком для его развития.
Вакцины против скарлатины не существует.
Способом защиты от заболевания могут служить карантинные мероприятия относительно заболевшего ребенка и повышение иммунной защиты организма.
• Соблюдение правил гигиены.
• Своевременное проветривание помещений.
• Своевременное выявление и лечение заболеваний десен и зубов, тонзиллитов, синуситов, отитов.
29 Июля 18 в 00:01
Пурпурная лихорадка
Это не какое-то средневековое заболевание, а вполне современная болезнь. Пока антибиотики прочно не ворвались в нашу жизнь, скарлатина действительно считалась смертельно опасным заболеванием. Сейчас это – довольно распространенная и преимущественно детская инфекция, которая передается воздушно-капельным путем. Чаще всего ее подхватывают в возрасте от двух до десяти лет и, переболев однажды, обретают пожизненный иммунитет. В редких случаях, правда, возможно возвращение инфекции, но уже во взрослом возрасте. Возбудитель инфекции – стрептококк – очень коварен. Довольно большое количество людей – его бессимптомные носители. Этим объясняется высокая распространенность скарлатины в 21 веке.
Считается, что скарлатина – это острая форма ангины в сопровождении яркой сыпи по всему телу. Заразиться можно не только воздушно-капельным путем, но еще алиментарным, водным и контактным. В отличие от свинки или ветрянки, эта инфекция не вирусная, а бактериальная. Бета-гемолитический стрептококк выдерживает температуру до 70 градусов Цельсия, поэтому заболевание не отступает даже когда у ребенка +39. Микроб вырабатывает вещество эритротоксин, которое вместе с кровью распространяется по всему телу больного и отравляет организм, вызывая поражения внутренних органов. Именно поэтому, как мы уже отмечали, опасно не переболеть скарлатиной, а стать при этом жертвой неправильного лечения.
По статистике, из десяти контактирующих с больным реально подхватывают скарлатину трое. Среди детей младше одного года диагноз почти не выявляется. Если же такой малыш все же заболевает, его госпитализируют в инфекционное отделение. Однако подавляющее большинство деток переносят скарлатину в дошкольном возрасте, некоторые заболевают в младшей школе и уже крайне редко - будучи подростками. Есть и такие люди, кто за всю жизнь вообще не сталкивается со скарлатиной.
Исследования показали, что скарлатина имеет склонность развиваться в холодные сезоны, причем циклично: вспышки заболевания отмечаются каждые четыре года.
Как это происходит

Любой педиатр без проблем диагностирует скарлатину. А вот родителям заниматься самолечением нельзя. Если запустить болезнь, к уже имеющемуся набору симптомов прибавится налет на миндалинах, гнойные пузырьки на коже и очаги некроза. Так как скарлатина вызвана не вирусом, а бактерий, без антибиотиков тут не обойтись.
Таким образом, первые признаки заболевания таковы:
Лихорадка и высокая температура;
Мелкая ярко красная сыпь на теле, как правило, пятнами, но не пузырьками;
Пораженная слизистая оболочка горла, боль в горле и затрудненное дыхание;
Красный язык с яркими вкусовыми сосочками;
При своевременном лечении сыпь проходит в течение 5-6 дней, все это время у больного держится высокая температура.
Лечение не ждет
Сбить высокую температуру помогут свечи с парацетамолом или соответствующие таблетки, и такие жаропонижающие средства, как карпол, панадол, нурофен, для детей постарше – нимесулид и аспирин. Болезненные ощущения в горле устранят регулярные полоскания водой с добавлением соды, а обильное питье спасет ребенка от обезвоживания. Обрабатывать горло можно также антисептиками вроде Гексорала, ингалипта, стоп-ангина, Каметона или Тантум-верде. Главное, перед тем, как дать лекарство ребенку, ознакомиться с возрастными ограничениями в инструкции к препарату.
Пить ребенку со скарлатиной лучше теплый чай, компоты, морсы и простую воду. Настаивать на том, чтобы ребенок ел, родителям не стоит. После того, как симптомы пойдут на спад, можно предлагать больному каши, супы, пюре и тушеные овощи, в общем, все то, что довольно легко усваивается организмом. Соленую и острую пищу лучше ограничить на время диеты, зато добавить прием витаминов, которые порекомендует лечащий врач.
Чаще всего лечение скарлатины производится в домашних условиях. Антибиотики принимаются строго по времени. Больному необходимо обеспечить полный постельный режим, пока высокая температура не понизится, регулярно проводить в комнате влажную уборку и несколько раз в день проветривать помещение. Кормить ребенка необходимо жидкой пищей с ограничением количества белка. Госпитализации подлежат тяжело пациенты с тяжелой формой болезни или осложнениями, а также те, у кого дома есть дети в возрасте от трех месяцев до семи лет, не болевшие скарлатиной.
Стоит отметить, что больной скарлатиной должен быть относительно изолирован от остальных членов семьи: лежать в отдельной комнате, пользоваться индивидуальными гигиеническими принадлежностями, полотенцем и посудой. Изоляцию можно прекратить спустя как минимум десять суток после заражения и только после полного выздоровления ребенка. Купать малыша или мыться ребенку самостоятельно можно, но по возможности делать это очень аккуратно и насухо вытираться полотенцем. Естественно, ни о каких занятиях в школе или детском саду не может быть и речи. После того, как в классе (первых двух классах младшей школы) или группе выявляют скарлатину, объявляется карантин, а детки, не болевшие ранее этим заболеванием, не допускаются в коллектив в течение недели. Ребята, которые контактировали с больным одноклассником на протяжении всего периода болезни, отстраняются от занятий в школе на 17 дней от начала контакта. В среднем, на больничном ребенок со скарлатиной проводит около 20 дней. В детский сад врачи рекомендуют возвращать ребенка тоже не раньше, чем спустя три недели после заражения.
Возможные осложнения
Лимфаденит и аденофлегмона – осложнения воспаления лимфатических узлов шеи;
Пневмония (известно, насколько может быть опасно это заболевание для ребенка);
Тяжелое поражение почек;
Поражение сердечных клапанов;
Поражение головного мозга.
Любое из этих осложнений, к сожалению, может реально привести к смерти пациента.
Профилактика заболевания
Все меры предосторожности от скарлатины сводятся к соблюдению основных правил гигиены, отсутствию контактов с больными людьми, здоровому образу жизни и поддержке своего иммунитета. Банально, но ничего лучше мировые специалисты предложить пока не могут. Даже самого главного – эффективной вакцины от скарлатины – пока еще современная медицина не разработала. А та, что существует, весьма сомнительна.
Еще несколько десятилетий назад всех детей нашей страны прививали от скарлатины в обязательном порядке. Однако вакцина не оправдала ожиданий специалистов: иммунитет к бактерии у детей не вырабатывался, а возможность заразиться от стрептококков, которые подселяла прививка в детский организм, оставалась. К тому же и срок годности у вакцины оказался весьма недолгим, что вынуждало бы прививать горожан каждые несколько лет.
По задумке разработчиков, необходимо было сделать прививку несколько раз, чтобы у человека выработался пожизненный иммунитет. Кому-то действительно везло, но некоторых пациентов вакцина приводила к серьезным проблемам со здоровьем сердца и почек. Избежать массового заражения удалось, однако
вакцинацию детей от скарлатины решено было прекратить. К тому же стало известно, что конкретно эта прививка вредит развивающемуся организму и детским внутренним органам. Поэтому сегодня современная медицина не предлагает вакцину от скарлатины, ведь заболевание не так уж сложно лечится с помощью антибиотиков. Совет большинства врачей родителям такой: если вдруг в садике или школе предложили сделать прививку от скарлатины – лучше отказаться, чтобы не подвергать стрессу маленький организм. Тем более что даже если малыш переболеет скарлатиной, у него будет пожизненный иммунитет к этому заболеванию. Куда лучше, чем каждые два года прививаться, не правда ли?
Скарлатина у взрослых
Скарлатину принято считать детским заболеванием, но это вовсе не означает, что взрослых оно коснуться не может. Как раз наоборот, взрослый человек может переносить это заболевание куда тяжелее, чем ребенок. И это несмотря на то, что симптомы будут выражены не столь явно. Скарлатину во взрослом возрасте можно даже спутать с обычной ОРВИ, если человек столкнулся с легкой формой заболевания. В этом случае зев будет слегка гиперемирован, горло красным и больным, а сыпь – бледной, и то не во всех случаях. Скарлатина, кстати, вообще может проходить без сыпи.
Помощь Беременным женщинам и мамам
Бесплатная горячая линия в сложной жизненной ситуации
Скарлатина — заболевание, которое имеет инфекционную природу и проявляется в общей интоксикации организма, воспалении миндалин и в характерных кожных высыпаниях (сыпь, которая со временем шелушиться). Причиной скарлатины является гемолитический стрептококк группы А. Вирус поражает организм, передаваясь от больного ангиной или скарлатиной, воздушно-капельным и контактным путем. В первую очередь, в течении инкубационного периода (12 дней) возбудитель размножается в миндалинах.
Высокая температура тела (до 40°С), покраснение и болезненность миндалин, характерная сыпь на шее и лице в виде красных мелких пятнышек, цвет губ малиновый, а кожи носогубного треугольника – бледный, язык с сероватым налетом и красными отечными сосочками, зев ярко-красного цвета, с твердым светлым небом. Со временем, сыпь распространяется по поверхности всего тела, особенно в естественных складках кожи и сгибах, и держится не менее недели, сменяясь на слоистое шелушение, которое сходит пластами.
Полезные продукты при скарлатине
При скарлатине лучше использовать щадящую диету, слегка теплую протертую пищу, приготовленную на пару или в отварном виде, употреблять не менее шести-семи раз. На начальных этапах заболевания используют диету № 13, а после двух недель с начала скарлатины – диету № 7.
К полезным продуктам относят:
- овощи (редьку, свеклу, капусту, хрен, тыкву) обладают противовоспалительными и противомикробными свойствами, выводят токсины из организма;
- фрукты и ягоды;
- теплый чай с черной смородиной или лимоном (очищает организм от токсинов, которые вырабатывает гемолитический стрептококк, повышает защитные функции и нормализует уровень необходимых витаминов);
- отвар шиповника;
- ягодные, овощные и фруктовые соки, компоты;
- рыбные или мясные блюда (фрикадельки, суфле, паровые котлеты);
- кисели;
- жидкие каши, пюре;
- кисломолочные молочные продукты (кефир, натуральный йогурт, молоко, сливки, неострый сыр, сметана, творог) предупреждают развитие дисбактериоза, усиливают иммунитет и улучшают аппетит;
- мед и прополис восстанавливают эндотелий сосудов и утраченные силы организма, повышают его сопротивляемость инфекциям, снижают воспаление зева и миндалин;
- протертые вегетарианские, молочные или фруктовые супы;
- продукты богатые витамином С (шиповник, облепиха, сладкий перец, киви, жимолость, калина, капуста брюссельская, краснокочанная, цветная, брокколи, рябина, земляника, апельсин);
- обезгореченные сухие пивные дрожи;
- рыбий жир (источника витаминов D и А).
Ранний завтрак: манная молочная каша, чай с лимоном.
Второй завтрак: одно яйцо всмятку и отвар шиповника.
Обед: протертый овощной суп на мясном бульоне (полпорции), паровые мясные биточки, рисовая каша (полпорции), протертый компот.
Полдник: одно печеное яблоко.
Ужин: отварная рыба, картофельное пюре (полпорции), фруктовый сок разбавленный водой.
На ночь: кисломолочные напитки (кефир, ряженку, натуральный йогурт).
- черная редька (натереть на терке) использовать как марлевый компресс на горло дважды в день в течении недели;
- настой хрена (измельченный корень хрена залить литром кипяченной теплой воды, настаивать в течении трех часов, процедить) полоскать шесть раз в день, слегка подогрев;
- отвар календулы и шалфея (на литр воды один стакан шалфей (соцветья и листья) и полстакана календулы (цветков), томить на водяной бане в течении полчаса, настаивать 10 минут) использовать для трехразового полоскания или примочек на местах высыпаний;
- молоко с прополисом (чайная ложка нарезанного прополиса на стакан молока, держать на водяной бане в течении 15 минут) употреблять на ночь, предварительно прополоскав горло;
- сок свеклы, лимона и капусты;
- молоко с мякотью тыквы (тонкий слой сердцевины тыквы пропитать молоком) прикладывать на полчаса к воспаленным миндалинам дважды в день в течении недели (не использовать для детей);
- настой имбиря и солодки (столовая ложка порошковой смеси на один стакан кипятка, настаивать двадцать минут), употребить в один прием, предварительно процедить.
Следует ограничить употребление сливочного масла (до 20 грамм в сутки) и соли (до 30 грамм).
Следует исключить такие продукты: животные тугоплавкие жиры, жирные сорта мяса (баранину, свинину, гуся, утку), острые приправы, копчености, соленые, кислые и острые продукты, жареные блюда, острые приправы, концентрированные бульоны, пряности, шоколад, какао, кофе, шоколадные конфеты. Также, продукты-аллергены: морепродукты, красную и черную икру; яйца; свежее коровье молоко, цельномолочные продукты; колбасу, сардельки, сосиски; маринованные продукты; продукты промышленного консервирования; фруктовую или сладкую газированную воду; ароматизированные ненатуральные йогурты и жевательные резинки; алкогольные напитки; продукты с пищевыми добавками (консервантами, эмульгаторами, красителями, ароматизаторами); экзотические продукты.
Читайте также:


