Как повысить иммунитет при стрептококке
Причиной этой патологии является взаимодействие гемолитического стрептококка группы А с кожными покровами человека. При этом недостаточность защитных механизмов, обеспечивающих гомеостаз, является основой развития патологического процесса. Важную роль в обеспечении физиологических механизмов защиты играют мононуклеарные иммунокомпетентные клетки и нейтрофильные гранулоциты. Эти клетки являются центральным звеном в реализации иммунных реакций, от их деятельности зависит фагоцитоз и продукция гуморальных факторов иммунологической защиты.
Цель работы - изучение иммунного статуса, гранулоцитарной и антиоксидантной защиты у больных различными формами рожи, а также обоснование коррекции выявленных нарушений. У больных с рожистым воспалением установлено снижение содержания Т-лимфоцитов, Th-1-хелперов, В-клеток, концентрации иммуноглобулинов (Ig) A, G, незначительное увеличение Ig M по сравнению с нормой. Активность фагоцитоза нейтрофилами в начале заболевания снижалась по сравнению с донорами на 23%, НСТ-тест повышался почти в два раза. Увеличение уровня активных нейтрофилов свидетельствовало о выраженном воспалительном процессе в организме. Каталазная активность у больных рожей снижена в 3 раза, уровень малонового диальдегида (МДА) повышался на 39%. В результате воздействия на мембрану эритроцита стрептолизина О гемолитического стрептококка происходит активация перекисного окисления липидов (ПОЛ), которая сопровождается накоплением активных форм кислорода. Продукты ПОЛ повреждают клеточные мембраны, что приводит к деструктивным изменениям тканей и нарушениям функций органов. Выявлена высокая сорбционная способность эритроцитов у пациентов с различными формами рожистого воспаления, что свидетельствует о значительной степени эндогенной интоксикации. При эритематозно-геморрагической и эритематозно-буллёзной роже нарушения в иммунной, гранулоцитарной и антиоксидантной системах были более выражены, чем при первичной и рецидивирующей эритематозной роже.
В условиях базисной терапии (антибактериальные, десенсибилизирующие средства) при всех формах рожи не выявлено восстановление нарушенных показателей иммунной и антиоксидантной систем. Применение мягких иммуномодуляторов (иммунофан, ликопид) способствовало увеличению абсолютного содержания Т-лимфоцитов в 1,2 раза и их процентного количества в 1,3 раза. Однако, к моменту клинического выздоровления эти показатели оставались несколько ниже контроля.
Базисное лечение привело к повышению абсолютного числа В-лимфоцитов в 1,5 раза, но не изменило их относительного содержания. При сохранении на прежнем низком уровне IgA происходило увеличение концентрации IgG и особенно IgM. Под влиянием базисной терапии сорбционная способность эритроцитов несколько снижалась, но сохранялась почти в 1,5 раза выше, чем контроле, а лейкоцитарный индекс интоксикации при этом нормализовался. Активность каталазы возрастала почти в 5 раз, оставаясь, однако, ко времени выздоровления в 2 - 2,5 раза ниже показателей здоровых лиц, а уровень МДА оставался в 1,5 раза выше контроля в течение всего периода заболевания.
Показано, что включение антиоксидантов в комплексное лечение различных форм рожи является эффективным в борьбе с эндотоксикозом. Использование триовита способствует более выраженному повышению Т-лимфоцитов (в 1,6 раза) до уровня доноров, снижению количества В-клеток, которое всё же оставалось в 1,5 раза выше нормы. Концентрация IgM к периоду клинического выздоровления на фоне применения триовита увеличивается ещё более (в 1,5 раза), IgG - в 1,3 раза, IgA - в 1,5 раза, что почти достигает нормы.
Применение эмоксипина оказалось в 2 раза более эффективным по сравнению с триовитом. Лечение с включением эмоксипина нормализовало показатели иммунного статуса, активность фагоцитоза и показатели НСТ-теста. Эмоксипин повышал индекс неустойчивости нейтрофилов в 4 раза больше, чем обычная терапия, снижал уровень активных нейтрофилов в 3 раза по сравнению с традиционным лечением. При этом активность каталазы плазмы и уровень МДА достигали к концу лечения донорских показателей.
Таким образом, включение в комплексную терапию рожистого воспаления иммуномодуляторов и антиоксидантов является целесообразным. Оно способствует коррекции специфического клеточного и гуморального иммунитета, нормализации естественной резистентности организма. Первичная и рецидивирующая эритематозная рожа развиваются в условиях сниженного антиоксидантного потенциала клеток и сопровождаются увеличением выраженности процессов липопероксидации. В условиях базисной терапии дисфункция антиоксидантной системы (АОС) продолжает возрастать. Это приводит к истощению компенсаторных механизмов, что повышает риск хронизации патологического процесса с угрозой развития рецидивов. При включении в комплексное лечение антиоксидантов (триовит, эмоксипин) происходит нормализация функционирования АОС, прекращение избыточной активации процессов ПОЛ, что препятствует возникновению рецидивов рожистого воспаления.
Тябут Тамара Дмитриевна, профессор кафедры кардиологии и ревматологии Бел МАПО, доктор медицинских наук
Год здоровья. Прочитай и передай другому
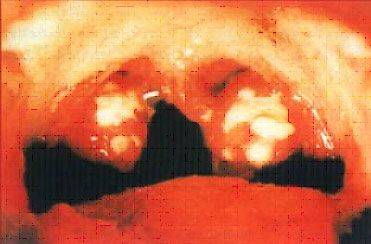
Тонзиллит, вызванный бета-гемолитическим стрептококком.
При наличии хронического тонзиллита в лакунах скапливается большое количество гноя, состоящего из погибших микробов, белых кровяных телец - лейкоцитов, других клеток (гнойно-казеозные пробки). В гнойном содержимом лакун размножаются болезнетворные микробы. Продукты жизнедеятельности микробов из миндалин попадают в кровь и приводят к развитию тонзиллогенной интоксикация, проявляющейся утомляемостью, болями в мышцах и суставах, головными болями, снижением настроения, субфебрилитетом. Миндалины превращаются в хранилище инфекционных агентов, откуда они могут распространяться по организму и быть причиной воспалительных процессов. Частые болезни еще более ослабляют иммунитет, что приводит к дальнейшему развитию тонзиллита. Так формируется порочный круг заболевания.
Хронический тонзиллит опасен осложнениями, связанными с распространением инфекции по организму. К ним относятся паратонзиллярные абсцессы, ·поражение сердца (тонзилогенная миокардиодистрофия, острая ревматическая лихорадка), сосудов, почек.
Тонзиллогенная миокардиодистрофия относится к часто развивающимся, но гораздо реже диагностируемым поражениям сердечной мышцы при хроническим тонзиллите. Она вызывается токсинами бактерий, находящихся в миндалинах, и продуктами местного воспаления и распада тканей.
Клинические признаки тонзиллогенной дистрофии миокарда обусловлены нарушением деятельности вегетативной нервной системы (вегетативной дисфункцией) и нарушением различных видов обмена в сердечной мышце (электролитного, белкового), следствием которых является нарушение образования энергии в сердечной мышце. На ранних этапах развития тонзилогенная миокардиодистрофия проявляется высокой частотой сердечных сокращений - тахикардией, перебоями в работе сердца - экстрасистолией, одышкой при интенсивных физических нагрузках, нарушением общего самочувствия больных. При поздней диагностике появляются признаки сердечной недостаточности, уменьшается объем нагрузки, вызывающей одышку, появляются более тяжелые нарушения ритма и проводимости. При своевременной диагностике и лечении внесердечного фактора - хронического тонзиллита, вызвавшего перечисленные изменения в сердечной мышце, они обратимы и постепенно структура и функции сердечной мышцы
восстанавливаются.
Наибольшую опасность для прогноза и качества жизни пациентов представляет поражение сердца при острой ревматической лихорадке.
Острая ревматическая лихорадка (ОРЛ) - постинфекционное осложнение тонзиллита (ангины) или фарингита, вызванных бета - гемолитическим стрептококком группы А, в виде системного воспалительного заболевания соединительной ткани с преимущественной локализацией патологического процесса в сердечно-сосудистой системе (кардит), суставах (мигрирующий полиартрит), мозге (хорея) и коже (кольцевидная эритема, ревматические узелки), развивающегося у предрасположенных лиц, главным образом молодого возраста (7-15 лет). В Российской Федерации и в РБ заболеваемость ревматической лихорадкой составляет от 0,2 до 0,6 случаев на 1000 детского населения. Первичная заболеваемость ОРЛ в России в начале ХХI века составила 0,027 случая на 1000 населения. Частота впервые выявленной хронической ревматической болезни сердца (ХРБС), которая включает пороки сердца и специфические изменения клапанов (краевой фиброз), выявляемые при ультразвуковом исследовании сердца - 0,097случаев на 1000 населения, в том числе ревматических пороков сердца - 0,076 случаев на 1000 взрослого населения. Имеющиеся статистические различия между частотой первичной заболеваемости острой ревматической лихорадкой и хронической ревматической болезнью сердца свидетельствует о наличии большого количества не диагностированных острых форм болезни.
Временной интервал между перенесенным острым стрептококковым тонзиллитом, фарингитом, обострением хронического тонзиллита и возникновением проявлений острой ревматической лихорадки составляет 3-4 недели. При острой ревматической лихорадке могут поражаться все структуры сердца - эндокард, миокард, перикард. Поражение миокарда (мышцы сердца) встречается всегда. Проявлениями поражения сердца могут быть сердцебиение, одышка, связанная с физической нагрузкой или в покое, боли в области сердца ноющего характера, которые в отличие о стенокардии не имеют четкой связи с физической нагрузкой и могут сохраняться длительный период времени, сердцебиение, перебои в работе сердца, приступообразные нарушения ритма - мерцательная аритмия, трепетание предсердий. Обычно поражение сердца сочетается с суставным синдромом по типу артралгий - болей в крупных суставах (коленных, плечевых, голеностопных, локтевых) или артрита (воспаления) этих же суставов. Для воспаления суставов характерны боль, изменения формы сустава, вызванные отеком, покраснение кожи в области пораженного сустава, местное повышение температуры и нарушение функции сустава в виде ограничения объема движений. Мелкие суставы поражаются гораздо реже. Воспалительный процесс в суставах носит мигрирующий характер и быстро проходит на фоне правильного лечения. Поражение сердца и суставов обычно сопровождается повышением температуры тела, слабостью потливостью, нарушением трудоспособности. У части пациентов встречаются поражения нервной системы, кожные сыпи по типу кольцевидной эритемы и подкожные ревматические узелки.
Для постановки диагноза острой ревматической лихорадки существуют диагностические критерии, которые включают клинические, лабораторные и инструментальные данные, а также информацию о перенесенной инфекции, вызванной бета-гемолитическим стрептококком группы А, его ревматогенными штаммами. Своевременно поставленный диагноз позволяет добиться выздоровления больного при проведении терапии антибиотиками, глюкокортикоидными гормонами, нестероидным противовоспалительными препаратами. Однако, при поздно начатом лечении, несоблюдении пациентами двигательного режима, наличии генетической предрасположенности, не санированной очаговой инфекции (декомпенсированный тонзиллит, кариес) исходом острой ревматической лихорадки может быть хроническая ревматическая болезнь сердца с пороком сердца или без него. Порок сердца возникает как исход воспалительного поражения клапанов сердца. Наличие порока сердца ревматической этиологии требует отнесения пациента к группе высокого риска развития инфекционного эндокардита, наиболее тяжелой формы поражения сердца, связанного с инфекционными агентами.
Острая ревматическая лихорадка относится к заболевания, при которых профилактика имеет важное значение для снижения как первичной заболеваемости, так и повторных эпизодов болезни (повторная острая ревматическая лихорадка).
Первичная профилактика имеет своей целью снижение первичной заболеваемости и включает комплекс медико-санитарных и гигиенических мероприятий, а так же адекватное лечение инфекций, вызванных бета-гемолитическим стрептококком группы А. Первое направление включает мероприятия по закаливанию, знакомство с гигиеническими навыками, санацию хронических очагов инфекции, в первую очередь - хронического тонзиллита и кариеса. Миндалины тщательно санируют повторными полосканиями и промываниями растворами антибактериальных средств, вакуум-аспирацией патологического содержимого лакун. Если это не дает желаемого результата обсуждается вопрос хирургического лечения - удаления миндалин. В каждом конкретном случае выбор тактики лечения определяет врач отоларинголог и терапевт, кардиолог или ревматолог.
Адекватное лечение ангины и фарингита направлено на подавление роста и размножения стрептококка в организме при развитии стрептококкового фарингита, ангины, тонзиллита. Основу лечения составляет антибиотикотерапия в сочетании с противовоспалительными средствами, которые должны проводиться не менее 10 дней с обязательным контролем общего анализа крови, мочи, а по показаниям биохимического анализа крови при возникновении признаков болезни, при окончании лечения и через месяц от появления первых признаков болезни. Лабораторное исследование, проведенное в эти сроки, позволяет правильно поставить диагноз, определить эффективность лечения, и что самое главное, не пропустить начало развития осложнения в виде острой ревматической лихорадки.
Вторичная профилактика имеет своей целью предупреждение развития повторной острой ревматической лихорадки и прогрессирования заболевания у лиц, перенесших ОРЛ. Она проводится у пациентов, не имеющих аллергии к препаратам пенициллинового ряда. Лекарственным средством, используемым для профилактики у взрослых является бензатинбензилпенициллин (экстенциллин, ретарпен) в дозе 2 400 000 ЕД 1 раз в 3 недели внутримышечно. Профилактические режимы зависят от возраста пациента и исхода острой ревматической лихорадки. В соответствии с рекомендациями Ассоциации ревматологов России вторичная профилактика включает следующие режимы:
Наиболее тяжелым и прогностически неблагоприятным заболеванием сердца, связанным с инфекцией считается инфекционный эндокардит - заболевание, характеризующееся развитием воспалительного процесса на клапанном или пристеночном эндокарде, включающее поражение крупных внутригрудных сосудов, отходящих от сердца, возникающее вследствие воздействия микробной инфекции. Наиболее часто это различные бактерии- стрептококки, стафилококки, энтерококки, кишечная палочка, синегнойная палочка и многие другие. Описано 119 различных возбудителей, приводящих к развитию заболевания.
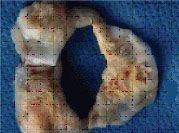
Аортальный клапан
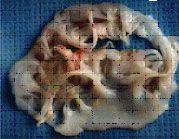
Митральный клапан
Так выглядят клапаны сердца при развитии инфекционного эндокардита.
Наложения из микробов, клеток крови нарушают их функцию,
разрушают клапан и зачастую требуют экстренного хирургического лечения.
Распространенность инфекционного эндокардита в начале 21 века составляла 2- 4 случая на 100 000 населения в год. Отмечается повсеместный рост заболеваемости, наиболее выраженный в старших возрастных группах и составляющий 14, 5 случая на 100 000 населения в возрасте 70-80 лет. Диагностика заболевания сложна. При первом обращении к врачу диагноз ставится только у 19 - 34,2% больных. Средний срок от первичного обращения до постановки диагноза составляет не менее 1,5 - 2 месяцев.
Выделяют группу больных с высоким риском развития инфекционного эндокардита, в которую входят:
- пациенты с ранее перенесенным инфекционным эндокардитом,
- пациенты с протезированными клапанами сердца,
- пациенты с синими врожденными пороками,
- пациенты после хирургических операций на аорте, легочных сосудах
- пациенты с приобретенными пороками сердца, в первую очередь ревматической этиологии (ХРБС).
Кроме этого выделена группа умеренного (промежуточного) риска, объединяющая пациентов со следующими заболеваниями:
- Пролапс митрального клапана, обусловленный миксоматозной дегенерацией или другими причинами с регургитацией 2-3 степени или пролапсы нескольких клапанов
- Нецианотичные врожденные пороки сердца (исключая вторичный ДМПП)
- Бикуспидальный (двухстворчатый)аортальный клапан
- Гипертрофическая кардиомиопатия (идиопатический гипертрофический субаортальный стеноз).
Установлено, что для развития инфекционного эндокардита необходимо попадание возбудителя в кровь. Наиболее частой причиной этого могут быть стоматологические манипуляции, сопровождающиеся повреждением десны и кровоточивостью. При наличии кариеса или заболеваний десен, бактериемия (наличие возбудителя в крови) может возникать достаточно часто.

С холодами повышается риск заболеть простудой и гриппом. А это значит, надо повышать способность организма усиливать защитные функции. Таблетки–иммуномодуляторы вызывают сомнения у врачей, и показаны далеко не всем. Самые правильные способы всегда требуют от нас большего внимания, чем просто проглотить пилюлю. Но зато они и более надежные.
Закаляйтесь

Помните главные принципы закаливания: постепенность (начинать нужно с малого, медленно увеличивая степень охлаждения), регулярность (раз уж начали – так делайте процедуры регулярно, идеально – каждый день, чтобы сформировалась привычка). И третье: восстановление. Например, если охлаждение было кратким, то можно просто растереться полотенцем. Если длительным – то желательно принять теплый душ и выпить согревающий напиток. Или просто активно подвигаться, разогреться упражнениями.
Какие способы закаливания существуют:
Можно начинать с хорошо проветренного помещения при температуре не ниже 15-16°C. Раздевшись, несколько минут делайте упражнения (приседания, отжимания, ходьба). Через месяц таких процедур можно делать подобную зарядку на улице – но не более 15 минут. Зимой можно, раздевшись, выходить на балкон – начиная с 1-2 минут, плавно повышая время каждый день до 15 минут.
В течение 2 минут растирайтесь мокрым полотенцем до красноты и прилива тепла в шею, грудь и спину. Затем – после вытирания сухим полотенцем, проделайте то же самое с ногами.
Самая простая схема такая: 10-20 секунд – горячий душ, 10-20 секунд – холодный душ, повторить цикл трижды. Температура холодной воды в первые 2-3 недели 28-30°C. Затем можно понизить ее до 15-20°C.
Делайте обливания утром, а не вечером! Обливание приносит бодрость, а вечером вам надо наоборот успокоиться. Итак, начинайте обливаться водой комнатной температуры. Первую неделю лучше обливать только конечности. Со второй недели можно обливать и все тело. Каждые 10 дней понижайте градус воды на 5°C. После обливания хорошенько разотритесь.
Ванночки для стоп
Налейте в таз воду комнатной температуры и встаньте в нее на 2-3 минуты, поочередно переступая стопами. Каждые 2-3 дня снижайте температуру воды на 1°C, пока вода не станет такой же, какая течет из холодного крана. Можно делать и контрастные ванночки для стоп, используя два таза: один с холодной водой, второй – с горячей (ноги можно поставить в разные тазы и менять через равные промежутки времени).
Добавляйте в еду пряности

Хорошо поддерживают иммунитет имбирь, барбарис, гвоздика, кориандр, корица, базилик, кардамон, куркума, лавровый лист и хрен. Они не только добавят вкуса в ваше блюдо, но и станут качественной профилактикой для поддержания иммунитета. Кардамон и корицу можно добавлять в кофе, имбирь – в овощи, зелень – в салаты.
Пейте настои из трав
Самыми эффективными адаптогенами считаются эхинацея, женьшень, одуванчик, китайский лимонник, зверобой и другие. Травы можно заварить и пить настой. Они усиливают синтез РНК и белков (то есть основу наших клеток), активизируют ферменты обмена и активизируют работу вегетативной и эндокринной систем, при этом не мешая иммунной системе.
Почаще заваривайте чай с имбирем

Попробовав напиток из имбиря, вы сразу почувствуете, как тепло разливается по телу. Кстати, он также помогает похудеть, поскольку ускоряет метаболизм. Готовится напиток так: тертый имбирь заливаете кипятком, настаиваете, затем добавляете в него лимон (лучше – лайм) и мед. По количеству витаминов, повышающих иммунитет, напитку нет равных.
Употребляйте продукты, богатые витаминами A, E, C, железом
Каротины, из которых синтезируется витамины А и Е – лучшая защита клеток тимуса (вилочковой железы). Чем выше их концентрация, тем успешнее этот орган способен бороться с микроорганизмами. Витамин А содержится в моркови, шпинате, ягодах шиповника. Витамин Е – в растительных маслах. Сегодня кроме подсолнечного, в продаже есть большой выбор других масел: рыжиковое, льняное, грецкого ореха, тыквенное и другие. Их можно употреблять отдельно – по 1-2 чайных ложки в день, либо в салатах.
Витамин С также повышает иммунитет. Он есть в лимонах, апельсинах, грейпфрутах и киви. Кроме цитрусовых, ешьте больше яблок (в них витамин С и железо). Поддержать иммунитет поможет также цинк (его много в неочищенном зерне, пивных дрожжах) и селен (им богаты зерновой хлеб и чеснок). Кстати о чесноке. Он, как и лук, содержит фитонциды, и может в короткий срок поставить вас на ноги, если болезнетворные микроорганизмы начали вредить вашему организму.
Ходите пешком

Ежедневно ходите пешком или бегайте не менее 30-40 минут – именно столько времени нужно организму, чтобы активизировалась сердечно-сосудистая и иммунная система. Разумеется, ходить пешком нужно на улице. И будет совсем хорошо, если вы позволите себе оздоровительные прогулки не в городе, а в парке или в лесу.

* — Здравствуйте, Лариса Владимировна! Меня зовут Мария, живу в Киеве. Часто простужаюсь. Что делать, чтобы быстрее выздороветь?
Опытные доктора нередко при гриппе назначают и антигистаминные препараты. Воспаление всегда связано с аллергической реакцией: оно возникает из-за выброса гистамина в кровь. Когда человек принимает лекарство, выработка гистамина, которым организм откликается на аллергию, блокируется. Антигистаминные лекарства нового поколения действуют еще и как противовоспалительные. К тому же они имеют минимальные побочные эффекты по сравнению с препаратами первого поколения, которые ухудшали работу печени, почек, сердца, вызывали сонливость, притупляли реакции.
Важно знать: больному гриппом категорически нельзя сбивать жар, принимая аспирин, потому что вирус гриппа поражает мелкие кровеносные сосуды и возникает капилляротоксикоз, а аспирин еще больше усиливает поражение капилляров и в дальнейшем — развитие тяжелых пневмоний. Человеку, который часто болеет простудами, следует налегать на продукты, богатые витамином С: смородину, облепиху, кислую капусту, цитрусовые, отвар шиповника. Можно пропить витаминный комплекс, однако нужно выбирать поливитамины с микроэлементами — они активируют работу иммунной системы.
— Пробиотики непременно следует принимать, ведь действие антибактериальных препаратов на слизистую довольно агрессивно. Также рекомендую вам препараты, улучшающие выработку защитного белка интерферона. После курса антибиотиков желательно попить противогрибковое средство, потому что грибки развиваются в результате действия антибактериальных препаратов.
— А сорбенты вы рекомендуете?
— Да, если есть жалобы на вздутие живота, колики в кишечнике, нарушения стула и мочеиспускания. Сорбенты работают узконаправленно: в тонком кишечнике они всасывают токсические вещества. Но я советую принимать не черный, а белый уголь или сорбенты четвертого поколения (например, атоксил). Надо помнить, что эти средства не лечат, а лишь помогают организму избавиться от тошноты и рвоты, вывести токсины. Кстати, с токсинами лучше всего справляются пиявки. Присасываясь к телу, они выделяют гирудин, который связывает вредные вещества в межклеточном пространстве, откуда их не может удалить ни один препарат.
* — Добрый день! Беспокоит Людмила Петровна из Никополя Днепропетровской области. У меня часто бывает боль в правом подреберье. Иногда появляются высыпания на коже, болит голова. Скажите, что делать?
— В первую очередь обратиться к врачу и обследовать печень: нужно сделать биохимию крови, УЗИ внутренних органов, сдать общие анализы крови и мочи. Также вам следует провести обследование иммунной системы — сделать иммунограмму. Печень вырабатывает иммунные клетки — макрофаги, — и когда ухудшается ее работа, появляются сбои в иммунитете. Если печень хорошо функционирует, то человек легко справляется с вирусными и бактериальными инфекциями, лучше переносит вредное влияние экологии. Из-за плохой работы печени страдают и другие органы. Например, в толстом кишечнике может возникнуть нарушение микрофлоры (дисбиоз). Он появляется, если человек лечился гормонами или антибиотиками, а также под влиянием неблагоприятной экологии.
* — Прямая линия? Это Ирина из Кировограда. Меня интересует, какие признаки синдрома хронической усталости?
— В первую очередь снижается иммунитет. Человек плохо себя чувствует по меньшей мере в течение трех месяцев. У него нарушена память, снижена работоспособность, он неважно спит, жалуется на частое обострение старых и появление новых болезней. Синдром хронической усталости чаще встречается у женщин, а сейчас нередко и у детей. У ребенка иммунная и нервная системы не справляются с перегрузками, возникает ослабление клеточного иммунитета. Если подросток кроме уроков занимается, например, спортом, приходит домой в семь часов вечера, не высыпается, никто не проверяет его иммунитет, то синдром хронической усталости может даже привести к трагедии — внезапной смерти.
* — Добрый день! Звонит Нина Андреевна из Киева. Мне 50 лет. Я гипертоник, у меня болят суставы. Как часто надо проверять иммунитет?
— Если человек часто болеет, то иммунограмму нужно делать раз в два месяца. Здоровым людям желательно провериться раз в год. Какие параметры иммунитета необходимо исследовать, решает врач, осмотрев пациента и выслушав его жалобы. Проверять всю иммунную систему полностью, по всем показателям, очень дорого, да это и не нужно. Можете прийти к нам на консультацию. Чтобы уточнить, когда и где это сделать, позвоните по телефону 0 (44) 432−27−18 (это кафедра Национальной медицинской академии последипломного образования).
— Кровь на иммунограмму берут из вены?
— Из вены или из пальца. Если есть проблемы с горлом, можно сделать анализ на содержание секреторного иммуноглобулина, А и других показателей местного иммунитета в слюне.
* — Здравствуйте! Вас беспокоит Татьяна. Моему ребенку четыре года, у него часто возникают простуды. Я слышала, что, перед тем как назначить какие-то препараты для предупреждения простуд, нужно сделать иммунограмму.
— Это решает педиатр, который наблюдает ребенка. Если детский врач направит вас к иммунологу, не забудьте взять с собой все результаты анализов и на приеме подробно рассказать, как лечили ребенка. Только тогда специалист назначит иммунограмму и расширит лечение.
— У ребенка часто болит горло…
— Если лор советует удалить миндалины, не спешите это делать. Нужно, чтобы специалист провел курс лечения: грамотно назначил ингаляции, промыл миндалины, чтобы освободить их от гнойных пробок. При необходимости взял мазок из зева и сделал посев бактериальной флоры, назначил антибиотик. Опасно, если среди бактерий есть стрептококки и стафилококки— они могут поразить сердечную мышцу, печень, почки, слизистую бронхов.
Горло нужно лечить, а не сразу удалять миндалины. Практика показывает, что после операции многие дети по-прежнему болеют, и это нередко приводит к развитию бронхиальной астмы. Воспаление миндалин начинается из-за того, что иммунитет не справляется с инфекцией. Причины самые разные. К снижению защиты может привести загиб желчного пузыря и застой желчи, в результате чего страдает печень, или появление глистов. Возможно, в организме циркулирует какая-то вирусная инфекция или из-за лечения антибиотиками нарушилась микрофлора толстого кишечника. Вначале нужно исправить эти нарушения, а затем уже сделать иммунограмму и оценить состояние иммунитета.
* — Добрый день! Вам звонит Елена Ивановна из Белой Церкви. Внук очень часто болеет. Начинается простуда, которая переходит в бронхит. Мальчик бледный, вялый. Наверное, дело в слабом иммунитете?
— На глисты ребенка не проверяли?
— Сдавали анализ на яйца глистов — ничего не нашли.
— Достоверность этого анализа около 30 процентов. Если глисты уже вылупились из яиц, анализ кала ничего не покажет. Кроме того, таким методом выявляют преимущественно аскариды. Сейчас появились современные исследования (иммуноферментный анализ, определяющий антитела к глистам, молекулярный метод поиска антител), которые помогают обнаружить многие виды паразитов, например, токсокары (ими заражаются от собак).
— А по каким признакам можно заподозрить, что у ребенка глисты?
— О паразитах говорит сухая кожа с высыпаниями, трещины в углах рта, различные язвы во рту, потому что нарушен местный иммунитет. Самое страшное при заражении глистами — интоксикация: паразиты отравляют организм токсинами (экскрементами, погибшими особями), которые всасываются в кровь и разносятся по всему организму. Из-за этого у ребенка бледная кожа, зеленоватый цвет лица, часто текут слезы. Сильная интоксикация вызывает тошноту, рвоту, боли в области живота, головные боли, ухудшение аппетита, пищеварения, постоянно повышенную температуру, нарушения в составе крови.
* — Лариса Владимировна, вас беспокоит Даша из Киева. Я сделала анализы, и они показали антитела к глистам. Как можно быстро избавиться от паразитов?
— Для этого используют противоглистный препарат. Однако нужно правильно подготовиться к его приему. Первые три дня вы пьете белый уголь, чтобы вывести все токсины, следующие три дня — препарат против аллергии (антигистаминный), чтобы снять воспаление, потом три дня — препарат против глистов. Затем следует снова по три дня принимать по очереди уголь и антигистаминное лекарство. Повторить лечение через 12 дней, чтобы наверняка выгнать оставшиеся личинки. Глисты не любят соленой пищи, зато им по вкусу сладкое. Это следует иметь в виду родителям ребенка, который ест много сладостей, или взрослому сладкоежке.
* — Добрый день! Звонит Евдокия Степановна. Мне 68 лет. Я очень реагирую на перемену погоды: болит голова, подскакивает давление, нервничаю и раздражаюсь. Что делать?
— Попробуйте принимать отвары или настойки растений, которые адаптируют организм к влиянию окружающей среды, — мяты, валерианы, пустырника.
— Я пробовала пить настойку женьшеня, но после нее мне нехорошо.
— Это иммуностимулятор, как и лимонник, кошачий коготь. К стимуляторам мы относимся негативно. В последнее время на прием приходит много пациентов, которые навредили здоровью приемом пищевых добавок. Например, человек решает укрепить иммунитет и пьет средство на основе кошачьего когтя. Во-первых, принимает его в максимальной дозе, а во-вторых, у него повышенная чувствительность к препарату. В результате происходит срыв нервной системы, возникает аллергическая реакция. Иммунную систему нужно заставить нормально работать, а не постоянно стимулировать. Для этого врач назначает иммуномодуляторы, иммунонормализаторы в строго определенной дозе. Ведь нельзя же бесконечно стегать лошадь — она будет бежать-бежать, а потом обессиленная упадет.
— Взбодриться мне еще помогает чай из имбиря.
— Очень хорошо, что вы завариваете и пьете имбирь. В этом корне много полезных микроэлементов, активирующих иммунную систему, — магния, селена, железа. Имбирь широко применяют в восточной медицине. Но не стоит слишком увлекаться этим чаем. Как говорил Гиппократ: большая доза препарата — яд, а маленькая — лекарство.
* — Доктор, к вам обращается Михаил. Мне 30 лет. Я уже год не ем мяса, рыбы, яиц, не пью молока. Пока чувствую себя нормально, но боюсь снижения иммунитета. Как его предотвратить?
— Считаю, что диеты, исключающие белковую пищу — мясо, рыбу, сыры, — вредны. Белки — это строительный материал для клеток, в том числе иммунных. Если отказываетесь от мяса, ешьте хотя бы рыбу. Но вообще настоятельно советую употреблять мясную пищу. Самой полезной считается нежирная свинина. В говядине много стрессовых антител, которые появляются перед гибелью животного. Наиболее диетическое — мясо кролика, индейки. Мясо и курятину перед приготовлением нужно вымачивать минут 20 В чуть подсоленной воде с добавлением небольшого количества уксуса: так вымоется все вредное, чем кормили или обрабатывали животных. Для хорошего иммунитета также полезно есть много свежих овощей, зелени, фруктов, пить чистую воду без газа. Конечно, следует не злоупотреблять алкоголем, отказаться от курения, стараться больше двигаться. Такие простые вещи укрепляют здоровье.
Читайте также:


