Как лечить кашель у ребенка при скарлатине
Ангину многие родители склонны недооценивать, ошибочно считая ее простудным заболеванием, даже когда уже поставлен диагноз.
Ангина, или острый тонзиллит — это воспаление миндалин, чаще всего вызванное бактериями стрептококками или стафилококками. Однако часто ангина представляет собой сочетанную инфекцию: к бактериальной может присоединиться вирусная инфекция, а при ослабленном иммунитете — еще и грибковая.
Ангина опасна своими осложнениями. Ее основной возбудитель стрептококк, помимо миндалин, часто поражает серд-це и почки, становясь причиной миокардов, пороков сердца, пиелонефрита и гломерулонефрита. Чтобы этого избежать, врачи назначают детям антибиотики с первого же дня заболевания. И этим лечение ангины отличается от лечения острых респираторных вирусных инфекций, когда антибиотик назначают только по индивидуальным показаниям, чаще всего при бактериальных осложнениях.
В дополнение к антибиотикам дома проводят полоскание и орошение горла противовоспалительными средствами. Детям дают теплое молоко с медом или чай с лимоном. Соблюдают постельный режим до конца лечения.
Инфекция стартует со значительного повышения температуры (до 38-39 градусов), слабости, насморка и боли в горле. Ребенка начинают лечить от простуды, но вскоре начинаются главные симптомы, отличающие заболевание от респираторного: рвота, боль в животе и понос. В результате ребенок теряет много жидкости, наступает обезвоживание, кожа становится сухой, под глазами появляются темные круги.
Именно в обезвоживании заключается главная опасность ротавирусной инфекции, поэтому первая задача родителей — правильно отпаивать малыша глюкозно-солевым раствором. Его можно купить в аптеке, в крайнем случае — приготовить самостоятельно. Раствор нужно принимать маленькими дозами каждые 3-5 минут. А вот давать ребенку воду стаканами не стоит. Большое количество жидкости будет провоцировать новые приступы рвоты. Также в период острой фазы не стоит давать что-то, кроме воды.
Врача при симптомах скарлатины, действительно, стоит позвать как можно скорее, ведь инфекция требует назначения антибиотиков. И чем раньше начнется их прием, тем эффективнее он будет и тем меньше вероятность осложнений (а они такие же, как у ангины). Однако характерные симптомы скарлатины — красная сыпь на коже с белым носогубным треугольником — появляется не сразу, а только к вечеру первого дня после старта болезни. А до этого все то же — боль в горле, температура.
Чаще всего заражаются маленькие дети, причем поначалу и родители, и даже медики думают, что это обычная простуда. Однако к вечеру первого дня или максимум на вторые сутки кожа малыша краснеет, и на ней появляется мелкая сыпь, которая и помогает узнать инфекцию.
Именно характерный кашель заставляет врача заподозрить коклюш, а подтвердить диагноз помогает мазок из зева. К сожалению, коклюш лечится долго и трудно: даже филигранная терапия не поможет устранить приступы кашля быстрее чем через 2 месяца. Поэтому, кроме целенаправленных препаратов, врачи выписывают симптоматические лекарства, чтобы облегчить жизнь ребенку и предотвратить негативные последствия.
Полиомиелит — одно из самых грозных заболеваний, маскирующихся под простуду. Инфекция, поражающая спинной мозг ребенка, вызывает паралич.
Полиомиелит имеет вирусную природу, распространяется фекально-оральным путем (немытые руки, грязные игрушки, инфицированные продукты питания) и опасен для детей до 7 лет.
У большинства детей в начале заболевания полиомиелит не отличим от простуды. Разве что нарушение стула может заставить родителей заподозрить не респираторное заболевание, а отравление. Более того, правильно диагностировать инфекцию часто не могут и педиатры. И только когда ребенок начинает жаловаться на боли в суставах и демонстрирует явные нарушения движения, врач понимает, что диагноз гораздо серьезнее.
Лечение полиомиелита сводится к устранению последствий — восстановлению двигательной активности, приему успокоительных, физиопроцедурам и долгой реабилитации. Ребенку и родителям придется запастись недетской выдержкой, чтобы восстановить здоровье.
Не пытайтесь ставить диагноз ребенку самостоятельно, доверьте это профессионалу!
Мнение педиатров
по этому вопросу
При первых симптомах респираторного заболевания нужно обязательно обратиться к врачу. Человек без медицинского образования (а у большинства родителей его нет) может не увидеть нюансов, которые отличают вирусные заболевания от других более опасных инфекций. Опытный врач сможет увидеть их на приеме. Например, если лимфатические узлы увеличены (генерализованная лимфаденопатия), то это уже не вирусная инфекция, а как минимум — токсоплазмоз, а может, и более серьезное заболевание. Да и для того, чтобы назначить эффективный препарат при вирусной инфекции, нужно видеть ребенка и понимать клиническую картину.
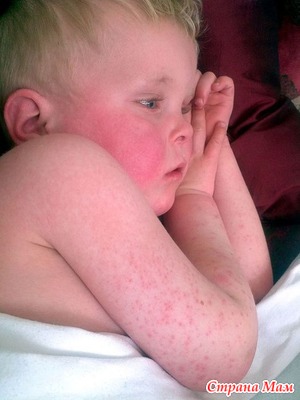
Итак, мы продолжаем разговор о скарлатине, как одном из серьезных инфекционных заболеваний детского возраста, которое может давать серьезные осложнения без должного лечения. Хотя они и бывают редко, но стоит заранее знать, как они распознаются, так как могут представлять серьезную угрозу для жизни или здоровья детей и взрослых.
Развитие осложнений.
Если с момента возникновения скарлатины или после начала ангины, спустя несколько дней вы стали отмечать у ребенка или же у себя подозрительные симптомы, стоит немедленно обратиться к врачу. Медицинская помощь нужна при наличии резкого повышения температуры, которое происходит, не смотря на проводимую терапию, происходит резкое усиление болей в горле, возникает резкая и сильная припухлость в области правой или левой половины горла. Опасно также внезапное возникновение сильных головных болей, боли в районе лба или в области лица, вокруг глаз или под ними, в заушной области, боли в левом или правом ухе. Особенно опасно, если заболевшему ребенку или взрослому вдруг внезапно стало сильно плохо, возникла резкая слабость, происходят потери сознания, либо у заболевшего происходит формирование болей в груди, сильный кашель или появились жалобы на сильное затруднение дыхания. Только врач при детальном осмотре может сказать – это течение скарлатины или формируются уже ее осложнения, требующие неотложного вмешательства. Если предположения подтвердятся, тогда будут проводиться необходимые лечебные мероприятия по устранению возможных осложнений и лечения скарлатины.
Что может быть из осложнений?
Через несколько недель с момента начала заболевания могут возникать разного рода осложнения. К ним относят, например, воспаления сердца или суставов. В редких ситуациях, особенно у детей с скарлатиной, иммунной системой начинают вырабатываться особые антитела, которые могут атаковать не только инфекционный агент, но и собственные клетки и ткани организма. Именно по этим причинам, примерно через пару недель с момента начала скарлатины у детей развивается так называемое состояние острой ревматической лихорадки. При этом происходит также воспаление области суставов и тканей в сердце. На сегодняшний день, за счет широкого распространения антибиотикотерапии в лечении скарлатины осложнения со стороны сердца и суставов дают менее чем 1% детей, заболевших скарлатиной или с имеющейся стрептококковой ангиной. Обычно воспаление в области суставов, связанное с развитием скарлатины не опасно и обычно оно проходит без каких-либо серьезных последствий. Но вот в это же время воспаление тканей сердца может быть очень опасным, что может приводить к выраженным нарушениям в работе клапанов сердца и даже к гибели заболевшего ребенка.
В результате проводимых исследований врачами было установлено, что развитие острой ревматической лихорадки может формироваться не только после начала ангины или переносимой скарлатины, но и при внешне здоровом виде людей, которые при этом заражены бета-гемолитическими стрептококками, но при этом не имеют никаких клинических проявлений заражения. Так, при проведении массовых исследований детей было выяснено, что из всего количества пораженных острой ревматической лихорадкой детей, больше чем у 60% до ее начала не имелось никаких признаков наличия ангины или же перенесенной ими скарлатины, либо были незначительные симптомы ОРВИ, которые лечились симптоматически. Немедленно нужно обращаться с ребенком к врачу, если через несколько дней или недель с момента выявления у него скарлатины, вы отметили у ребенка следующие симптомы:
- красноту, боли и припухлости в области суставов, особенно таких крупных как локтевые или коленные суставы
- сильно выраженную слабость и одышку, проявляющуюся при малейших физических нагрузках (при быстрой ходьбе, при разговоре, при подъеме на лестницу).
- если возникают боли в области сердца или груди
Если данные симптомы будут связаны с наличием острой ревматической лихорадки, врачу необходимо будет назначить ребенку комбинированное лечение с антибиотиками и противовспалительными препаратами.
Важно также помнить о том, что сама скарлатина, а также проявления ревматической лихорадки могут повторяться снова, и при каждом новом эпизоде могут возникать все более серьезные и тяжелые нарушения работы сердца и поражения в суставах. У детей, которые однажды уже переносили ревматические лихорадки, риск их возникновения при каждой последующей ангине будет особенно высоким. В связи с выше сказанным, при наличии у кого-то из ваших детей ревматической лихорадки нужно обсуждать с врачом необходимость проведения профилактической антибиотикотерапии на протяжении нескольких лет или даже пожизненно, что не позволит стрептококковой инфекции снова развиться и нанести еще больший вред.
Поражение почек.
Еще одним из серьезнейших осложнений скарлатины могут быть поражения почек в виде острого стрептококкового гломерулонефрита. По таким же механизмам, как и поражения суставов и сердца, гломерулонефрит развивается при повреждении тканей почек антителами, которые иммунная система болеющего ребенка вырабатывает против стрептококка. У некоторых из детей, болеющих скарлатиной, антитела, связываясь с микробами, начинают активное осаждение в области тканей почек, что вызывает их воспаление. Риск развития гломерулонефрита при перенесенной скарлатине достигает 2%. При этом воспалительный процесс в тканях почек может быть сильно выраженным, что может приводить к полному нарушению в работе этих органов. У большинства заболевших детей работа почек постепенно восстанавливается на протяжении нескольких недель, но иногда поражения почек могут становиться необратимыми.
Необходимо немедленное обращение к врачу, если через несколько дней или недель с момента возникновения скарлатины или ангины вы замечаете у болеющего ребенка такие проявления, как резкое сокращение или увеличение количества выделяемой мочи, внезапное изменение цвета мочи на красный или грязно-розовый, боли в области поясницы справа или слева, либо боли в животе. При наличии гломерулонефрита необходимо также будет активное лечение. По мнению специалистов гломерулонефрит могут вызывать далеко не все типы стрептококка.
Поражение нервной системы.
Примерно у 25-30% детей, которые заболевают острой ревматической лихорадкой, могут возникать нарушения в работе головного мозга. Это примерно 0.3% от всех детей, которые переносили скарлатину или стрептококковую ангину, у них происходит формирование антител, которые иммунная система адресует против стрептококка, но они при этом могут атаковать еще определенные центры в головном мозге, которые отвечают за формирование эмоций, речь и координацию движений. В связи с подобным, у некоторых детей, болеющих скарлатиной, через несколько недель с момента начала болезни может развиваться особое заболевание под названием хорея Сиденгама (синдром PANDAS), появляющиеся следующими симптомами:
- изменение отношения ребенка к пище необъяснимого характера, или ребенок начинает с жадностью поедать все, или наоборот, начинает упорно отказываться от пищи
- беспричинное беспокойство ребенка, частые и беспричинные плачи ребенка, сильная агрессия, непривычное поведение
- возникновение у ребенка внезапного ночного недержания мочи
- развитие у ребенка странных движений языка и рта, рук или ног.
При наличии подобных или очень похожих симптомов необходимо немедленное обращение к врачу. Около половины детей, которые заболевают этим видом хореи, после перенесенной скарлатины, полностью выздоравливают на протяжении нескольких месяцев спустя. У остальных детей разного рода психологические проблемы или нарушения в двигательной сфере могут сохраняться на длительнее время.
Карантин при скарлатине.
Никаких прививок от скарлатины на сегодняшнее время не существует, профилактические меры складываются из обычных мер профилактики инфекции. Период заразности при скарлатине, если ребенок не принимает антибиотики, может длиться на протяжении первых трех недель с момента начала заболевания. При активном лечении скарлатины при помощи антибиотиков заразность исчезает уже на следующие сути с момента начал приема. В связи с выше сказанным, если ребенку прописаны антибиотики, он подлежит изоляции до начала лечения и первые сутки его проведения. В более продолжительном карантине нет необходимости.

СКАРЛАТИНА – острое, широко распространенное инфекционное заболевание, вызываемая бета-гемолитическим токсигенным стрептококком группы А, характеризующаяся лихорадочным состоянием, общей интоксикацией, ангиной и мелкоточечной сыпью.
Это заболевание, известно с давних времен, однако, до XVI века скарлатину не выделяли как отдельное инфекционное заболевание, а объединяли с другими болезнями, признаками которых является сыпь.
Вплоть до середины ХХ века возбудитель скарлатины не был достоверно известен, и только в результате многочисленных иммунологических и микробиологических исследований, проводимых при скарлатине, была доказана бактериальная природа заболевания.
Источником заражения при скарлатине является больной человек, часто со стертыми, слабовыраженными формами, или бактерионоситель. Возбудители инфекции попадают в окружающую среду с секретом слизистой оболочки зева и носоглотки при кашле, чихании, разговоре, они могут содержаться в отделяемом различных открытых гнойных очагов (при отите, синусите, гнойном лимфадените и др.). Возможно заражение скарлатиной и через предметы, с которыми контактировал больной – посуда, мебель, игрушки, на которые попали капельки слюны и слизи из зева и носа больного.
Описаны редкие вспышки болезни при заражении через молоко и молочные продукты.
Скарлатина - болезнь преимущественного детского возраста. Чаще всего ей болеют дети в возрасте от 1 года и до 8-9 лет. У взрослых заболевание встречается реже, что объясняется приобретением специфического иммунитета после перенесенного заболевания в клинически выраженной или стертой форме, а также после бактерионосительства.
Заболеваемость скарлатиной встречается повсеместно, но в странах с умеренно холодным и влажным климатом, чаще. Также замечена сезонность заболевания – число заболевших больше осенью, зимой и весной, летом же количество больных скарлатиной заметно снижается.
Отмечается волнообразное течение эпидемий: периодические подъемы заболеваемости повторяются через 4—6 лет.
Инкубационный период при скарлатине составляет от 1 до 12 дней, чаще 2—7 дней. В большинстве случаев скарлатина начинается внезапно. Утром ребенок чувствовал себя хорошо, пошел в школу или детский сад, а к обеду у него внезапно поднялась температура, появились головной боли и боли в горле при глотании. В тяжелых случаях могут развиться судороги или появиться рвота.
Родители обыкновенно точно указывают не только день заболевания, но и час когда у ребенка появились первые признаки болезни.
Наблюдаются изменения в зеве в виде ангины, зев становится ярко-красным, небные дужки увеличены, на миндалинах возможен бело-желтый налет.
Язык вначале обложен, но со 2—3-го дня он начинает очищаться с кончика и к 4-му дню становится ярко-красным, с выступающими сосочками— так называемый малиновый язык.

Обычно через сутки после начала заболевания на коже больного возникает сыпь характерного вида: на розовом фоне видны мельчайшие точки, ярко - розовые или красные, нередко сопровождающаяся зудом. Она особенно обильна в нижней части живота, паховой области, на ягодицах, внутренней поверхности конечностей.

Сыпь держится от 2-х до 6 дней, затем бледнеет и покрывается мелкими чешуйками, а на конечностях, особенно в области кистей и стоп, более или менее крупными пластами. Чем ярче и обильнее была сыпь, тем более выражен и симптом шелушения. В среднем период шелушения продолжается 2—3 нед.

При общем покраснении лица подбородок и кожа над верхней губой остаются бледными, образуя так называемый носогубный треугольник Филатова.

Область суставного сгиба приобретает ярко-красный цвет, нередко, с небольшими кровоизлияниями.
Если по коже провести палочкой, либо каким-либо другим предметом, образуется, белый дермографизм - белые полоски на коже, выступающие на 1—2 мм по обе стороны места раздражения через 10—20 секунд после легкого воздействия и исчезающие через несколько минут.

Скарлатина может протекать в легкой, среднетяжелой и тяжелой форме.
Легкая форма, наиболее часто встречающаяся в настоящее время, симптомы интоксикации организма слабо выражены, рвота отсутствует, ангина незначительная. Ангина носит катаральный характер. Сыпь типичная, иногда бледная и скудная.
При среднетяжелой форме все описанные симптомы скарлатины выражены более ярко. Температура повышается до 39°. Осложнения встречаются чаще, чем при легкой форме.
При тяжелой токсической форме начало болезни бурное, с высокой температурой, многократной рвотой, иногда поносом, выражены симптомы поражения центральной нервной системы. При глубокой интоксикации возможны потеря сознания, отек мозга, может развиться кома. Лечение тяжелой формы скарлатины проводится исключительно в стационаре.
Помимо основных форм, выделяют атипичные формы скарлатины – незначительное ухудшение общего состояние, отсутствие температуры и сыпи.
Крайне редко входными воротами инфекции является не зев, а поврежденные кожа или слизистая оболочка. Например, при ожогах или травмах с обширной раневой поверхностью. Такие больные практически не заразны, в связи с отсутствием воздушно-капельного механизма передачи.
Осложнения при скарлатине - гнойный лимфаденит, отит, мастоидит, синусит, септикопиемия, осложнения аллергического характера, гломерулонефрит, синовит - возникают обычно во втором периоде заболевания, при отсутствии лечения и встречаются довольно редко.
Чаще наблюдается простой лимфаденит, катаральный отит, вторичная катаральная ангина.
Иммунитет при скарлатине, как правило, стойкий, пожизненный. Случаи повторного заражения крайне редки.
Следует отличать скарлатину от других заболеваний, сопровождающихся сыпью (различные аллергические реакции, корь, краснуха, стафилококковая инфекция).
Поставить точный диагноз и назначить необходимое лечение может только врач, поэтому при первых признаках недомогания необходимо обратиться за медицинской помощью.
Заболевание чаще всего заканчивается полным выздоровлением благодаря высокой эффективности лечения скарлатины и применению антибиотиков.
До применения антибиотиков при лечении, смерть от скарлатины, преимущественно у детей до одного года, была не редка.
В настоящее время вакцина против скарлатины находится в стадии разработки.
- Отсутствие контакта с больными скарлатиной;
- Рациональное и сбалансированное питание;
- Проветривание и влажная уборка помещения, в котором проживают дети и взрослые;
- Соблюдение личной гигиены, мытье рук;
- Закаливание и занятия спортом;
- Своевременное лечение всех хронических заболеваний: отитов, синуситов, тонзиллитов и других.
Профилактика в детском саду, где выявлен больной скарлатиной:
- В группе детского сада, где выявлен больной скарлатиной, вводится карантин на неделю
- Игрушки, посуда, мебель подвергается дезинфекции, помещения обрабатываю кварцевой лампой
- Проводится наблюдение в течение недели за детьми, контактировавшие с больным скарлатиной (ежедневный осмотр зева, термометрия).
Профилактика дома, где выявлен больной:
- Изоляция больного
- Ежедневная уборка и проветривание всех помещений
- Дезинфекция посуды, игрушек и других предметов с которыми контактировал больной
- Стирка белья больного отдельно от одежды членов семьи
- Уход за больным исключительно в маске, плотно прилегающей к лицу.

Ребята, мы вкладываем душу в AdMe.ru. Cпасибо за то,
что открываете эту красоту. Спасибо за вдохновение и мурашки.
Присоединяйтесь к нам в Facebook и ВКонтакте
Считается нормальным, что дети от 5 до 10 раз в год болеют простудными заболеваниями. И родители настолько привыкают к этой болезни, что могут даже не заметить, как она переросла в нечто более серьезное. А иногда заболевание и вовсе не имеет отношения к простуде. Как распознать у ребенка опасный недуг, на какой кашель и симптомы обращать внимание и чем грозит запущенная болезнь — об этом в нашей статье.

На ранней стадии коклюш трудно отличить от простуды. Может быть легкий кашель и повышение температуры. Особенно опасным заболевание бывает для младенцев. У них кашля может не быть вовсе или он небольшой, но при этом возникает симптом, известный как апноэ — остановка дыхания во сне.
В первые 2 недели признаки коклюша не выражены.
- мягкий, случайный кашель;
- повышенная температура тела, озноб и другие признаки лихорадки;
- насморк;
- апноэ у младенцев.
Спустя 1–2 недели (у новорожденных болезнь может развиваться намного быстрее) кашель становится лающим, приступообразным. Иногда возникает рвота. В промежутках между изнурительным кашлем (который обычно тревожит детей ночью) ребенок может чувствовать себя вполне хорошо. Приступы могут возникать и после выздоровления, на протяжении более чем 10 недель. Недаром в Китае коклюш называют 100-дневной болезнью.
Коклюш очень заразен. Передается он от человека к человеку во время кашля или чихания, а также при контакте с поверхностями, на которые попадали коклюшные палочки. Подростки и дети, которым делали прививку от коклюша, значительно легче переносят заболевание.
Отличительный признак: лающий, приступообразный кашель, во время которого ребенок не может вдохнуть.
Чем опасен: нарушается дыхание. У младенцев есть риск развития пневмонии, появления судорог или припадков. Они должны лечиться только в больнице.

Миндалины — это два лимфатических узла, расположенных в горле. Они предотвращают заражение нашего организма. Однако и они сами миндалины могут подхватить инфекцию — это воспаление называется тонзиллитом (в бытовой речи именуется ангиной). Тонзиллит может быть вирусной или бактериальной природы. Бактериальная форма этой болезни лечится только антибиотиками.
Тонзиллит проявляет себя:
- сильной болью в горле;
- опухшими миндалинами;
- мучительным глотанием;
- повышением температуры тела, ознобом;
- головной болью, болезненными ощущениями в ушах и животе;
- неприятным запахом изо рта.
Иногда может повыситься чувствительность челюсти или шеи.
Отличительные признаки: миндалины красные, опухшие, на них могут быть желтоватые или белые пятна.
Чем опасен: невылеченный тонзиллит может привести к распространению инфекции на другие органы. Распухшие миндалины могут вызывать нарушения дыхания.

Скарлатина — это бактериальная инфекция, которая вызывается стрептококком. Бактерии вырабатывают токсины, которые могут вызывать появление красной сыпи на теле. Болезнь, сопровождающаяся высыпаниями, считается легкой и обычно возникает у детей в возрасте 5–15 лет.
Заражение происходит воздушно-капельным путем и через предметы быта.
Скарлатина характеризуется следующими признаками:
- температура 38 °C и выше;
- боль в горле;
- кожа в области подмышек, локтей и паха может стать ярко-красной;
- беловатое покрытие на языке;
- щеки могут быть красноватыми, однако вокруг рта сохраняется бледный треугольник.
Также могут быть головная боль, боль в теле, неприятные ощущения в животе. Не исключены рвота и тошнота. По мере развития болезни на языке проявляются шероховатости, становится больно глотать. Сыпь исчезает спустя неделю, и начинается отшелушивание кожи на пальцах и в области паха.
Иногда скарлатину можно перепутать с аллергической сыпью по типу крапивницы. Но если есть температура и боль в горле, обязательно обратитесь к врачу: при этой болезни необходимы антибиотики.
Отличительные признаки: красноватая сыпь на теле, красное или малиновое горло и язык.
Чем опасна: обычно долгосрочных осложнений не возникает. Но если сильно затянуть с лечением, могут подключиться отит, кожные инфекции и другие болезни.

Ларингит — это воспаление голосовых связок. Он вызывается вирусами или чрезмерными нагрузками на голосовой аппарат. Болезнь проявляется хриплым, лающим кашлем, ознобом, повышенной температурой. Многие взрослые годами живут с хроническим ларингитом, но у детей это заболевание может привести к опасному для жизни состоянию, известному как ложный круп. Эта болезнь, в отличие от ларингита, вызывается исключительно инфекцией — как правило, вирусом парагриппа. Передается она воздушно-капельным путем и через предметы быта.
Обычно ложному крупу предшествует резкий кашель, насморк, повышенная температура. Ночью ребенка могут беспокоить хрипы в легких.
Ложный круп лечится достаточно легко, но представляет опасность для младенцев и детей младшего возраста. Некоторым может потребоваться госпитализация.
Опасными симптомами, указывающими на бактериальную инфекцию, считаются:
- затрудненное дыхание или глотание;
- громкие звуки при вдыхании;
- температура выше 39 °C;
- слюнотечение.
В случае если ребенку тяжело дышать, немедленно вызывайте неотложку и широко откройте окна, чтобы обеспечить доступ воздуха. Оказать временную помощь могут ингаляции с обычным физраствором.
Отличительные признаки крупа: резкий кашель, осиплость голоса, нарушение дыхания.
Чем опасен: есть (очень невысокий) риск летального исхода. Как правило, чем старше ребенок, тем безопасней для него круп, поскольку гортань становится шире.

Часто острый бронхит возникает после простуды. Обычно он имеет вирусную природу. Иногда бронхит вызывается пылью, аллергенами, пассивным курением, ядовитыми парами или бактериями.
Симптомы бронхита напоминают простуду:
- насморк, кашель, боль в горле;
- общее недомогание;
- озноб, лихорадка;
- боль в мышцах и спине.
На ранней стадии кашель обычно сухой, потом начинает отходить мокрота. В некоторых случаях возможна одышка. В этом случае бронхит можно перепутать с приступом астмы.
Болезнь обычно проходит через 1–2 недели, но кашель может сохраняться дольше.
Отличительные признаки: хрипы в легких, сбивчивое дыхание. Диагноз ставит врач на основе истории болезни, анализов и рентгенографии грудной клетки.
Чем опасен: может перерастать в пневмонию.

Кашель, заложенность носа и насморк могут быть симптомами аллергии. Реакция на пыльцу или шерсть животных обычно развивается в течение нескольких минут, но бывает, что аллергия проявляется лишь спустя несколько часов.
Отличить эту болезнь от простуды можно по цвету выделений из носа: желтые или зеленые обычно бывают при инфекционном заболевании. Также стоит вспомнить, не контактировал ли ребенок с больными людьми.
Если вы подозреваете у сына или дочки аллергию, запишитесь на прием к врачу. Возможно, придется сделать кожные пробы и принимать антигистаминные препараты.
Отличительные признаки: кашель или насморк возникает вскоре после контакта с аллергеном. Нет повышения температуры, озноба или, наоборот, жара.
Чем опасна: аллергический ринит и обструктивный бронхит могут перерасти в астму.
И напоследок небольшой совет: если заметили необычный кашель, одышку или странную сыпь, не экспериментируйте со средствами народной медицины и не используйте лекарства для взрослых. Неизвестно, как они повлияют на вашего малыша. Ждите врачебных предписаний. А лучшее дополнение к ним — ваша любовь: когда ее достаточно, ребенок и выздоравливает быстрее, и смелее смотрит в будущее.
Читайте также:


