Дифтерия столбняк если есть насморк



Перелом борьбы с болезнью пришелся на начало 60-х годов и был связан с внедрением массовой вакцинации. Успехи породили недопустимое благодушие, которое привело к снижению охвата прививками в 80-е годы. Результат – медленное, но характерное для дифтерии нарастание числа случаев. Это закончилось небывалой эпидемией с заболеваемостью 25 на 100 000 в 1994-95 гг., в ходе которой в СНГ заболело 120 000 человек и умерло более 6 000.
С момента массовой вакцинации 1980-2000 гг. общее число зарегистрированных случаев дифтерии было снижено более чем на 90%. Эффективность современных вакцин составляет 95%. Всемирной организацией здравоохранения вакцинация рекомендована для всех без исключения стран мира.
Введение в 1994 г. массовой иммунизации населения России против дифтерии с повторной ревакцинацией взрослых в 2003-2004 гг. позволило обеспечить достаточную специфическую защиту населения от этой инфекции, что привело к снижению заболеваемости дифтерией в России с 26,8 в 1994 г. до 0,01 на 100 тыс. населения в 2009-2011 гг.

Общие сведения
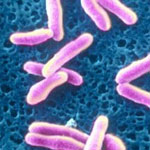
Дифтерия — инфекционное заболевание, известное очень давно, вызываемое бактерией Corynebacterium diphtheriae (бацилла Лёффлера).
Дифтерия чаще всего поражает ротоглотку, но нередко затрагивает гортань, бронхи, кожу и другие органы. Инфекция передаётся воздушно-капельным путём от больного человека к здоровому. Возможен контактно-бытовой путь передачи заболевания, особенно в жарких странах, где часты кожные формы проявления.
Тяжесть протекания дифтерии обусловлена крайне ядовитым токсином, который выделяет дифтерийная палочка. Именно дифтерийный токсин, поражающий нервную, сердечно-сосудистую и выделительную системы, представляет главную опасность для здоровья и жизни. Если дифтерия поражает ротоглотку, то помимо тяжёлой интоксикации возможно развитие крупа – удушья, развивающегося при непроходимости дыхательных путей из-за развивающегося отека и механической обтурации (закупорки) их дифтерийной плёнкой. Современная медицина выделяет несколько видов дифтерии. Это дифтерия носа, глаз, зева, гортани, кожи, раны, а также половых органов. Бывают случаи, когда данное инфекционное заболевание захватывает сразу несколько зон человеческого организма. Наиболее опасны для окружающих люди, страдающие дифтерией зева, носа и гортани, интенсивно выделяющие инфекцию в окружающую среду с выдыхаемым воздухом.
Вероятность заболеть
Опустошительные эпидемии дифтерии, жертвами которых, главным образом, являются дети, описаны во многих странах на протяжении всей истории. В странах с низким уровнем охвата прививками дифтерия по-прежнему является значительной проблемой для здоровья детей. Там, где уровень охвата прививками высокий, а естественный бустерный эффект незначительный (что наблюдается в большинстве промышленно развитых стран), значительная часть взрослого населения постепенно становится восприимчивой к дифтерии в результате снижения иммунитета.
Симптомы
Самой частой формой дифтерии (90-95 % всех случаев) является дифтерия ротоглотки. При локализованной форме налёты образуются только на миндалинах. Симптомы дифтерии выражаются в виде слабой интоксикации, температуры до 38-39 0 С, головной болью, недомоганием, незначительными болями при глотании. Наиболее типична плёнчатая (сплошная) форма дифтерии, при которой плёнка с очерченными краями покрывает всю миндалину, трудно снимается шпателем; при попытке её снятия поверхность миндалины кровоточит; плёнка плотная; лимфатические узлы мало болезненны, подвижны.
Серьезность дифтерии определяется опасными осложнениями. Токсин может вызывать инфекционно-токсический шок (комплексный патологический сдвиг деятельности всех жизненно важных систем организма), миокардит (воспаление сердечной мышцы), множественные поражения нервных стволов, воспаление и дистрофию почечных канальцев и др.
Чаще всего дифтерия протекает с осложнением в виде паралича мягкого неба, голосовых связок, мышц шеи, дыхательных путей и конечностей. Из-за паралича дыхательных путей может наступить асфиксия (при крупе), провоцирующая летальный исход.
При локализированной форме дифтерии зева осложнения возникают в 5-20 % случаев; при более серьезных формах заболевания процент развития осложнений значительно увеличивается. Чем сложнее клиническая форма дифтерии, тем быстрее осложнения проявляются у больного.
Раньше всех страдает сердце: в конце 1-й – на 2-й неделе болезни возникает миокардит (воспаление сердечной мышцы), что является самой частой причиной смерти. Воспаление почек происходит в наиболее острый период болезни. Нервная система поражается как при клинических проявлениях дифтерии, так и спустя 2-3 месяца после выздоровления
Типичное осложнение дифтерии – периферические параличи, они могут быть ранними и поздними. Ранние параличи появляются в остром периоде заболевания, в процесс вовлекаются преимущественно черепные нервы. При этом голос становится гнусавым, больной поперхивается во время еды, жидкая пища выливается через нос, нёбная занавеска неподвижно свисает. При параличе аккомодации больной не может различать мелкие предметы на близком расстоянии, читать, становится дальнозорким. Возможны косоглазие, птоз, паралич лицевого нерва.
Смертность
До получения противодифтерийной антитоксической сыворотки летальность от дифтерии достигала 50-60%. После появления антитоксической сыворотки началось прогрессивное последовательное снижение летальности: 20% – у взрослых и 10% – у детей. Вслед за введением активной иммунизации заболеваемость стала быстро снижаться, дифтерия в смертности детского населения почти перестала играть роль.
Лечение
Лечение дифтерии проводится только в условиях стационара. Госпитализация обязательна для всех больных, а также больных с подозрением на дифтерию и бактерионосителей. Антибиотики (пенициллин или эритромицин) не оказывают влияния на вызванные экзотоксином поражения, но ограничивают дальнейший рост бактерий и продолжительность носительства возбудителя дифтерии, которое нередко продолжается даже после клинического выздоровления. Главным в лечении всех форм дифтерии (кроме бактерионосительства) является введение антитоксической противодифтерийной сыворотки (ПДС), которая подавляет дифтерийный токсин. Доза противодифтерийной сыворотки определяется тяжестью болезни. При подозрении на локализованную форму можно отсрочить введение сыворотки до уточнения диагноза. Если же врач подозревает токсическую форму дифтерии, то лечение сывороткой должно быть начато немедленно.
К сожалению, заболевание дифтерией не всегда создает защитный иммунитет. Поэтому лица, выздоравливающие от дифтерии, в процессе поправки должны завершить активную иммунизацию дифтерийным анатоксином.
Эффективность вакцинации
Дифтерийный анатоксин в комбинации с вакцинами против столбняка и коклюша (АцКДС) использовался в рамках Расширенной программы иммунизации ВОЗ (РПИ) с момента ее создания в 1974 году. В течение периода 1980-2000 гг. общее число зарегистрированных случаев дифтерии было снижено более чем на 90%. Введение в 1994 г. массовой иммунизации населения России против дифтерии с повторной ревакцинацией взрослых в 2003-2004 гг. позволило обеспечить достаточную специфическую защиту населения от этой инфекции. Это, в совокупности с многолетним надзором, привело к снижению заболеваемости дифтерией в России с 26,8 в 1994 г. до 0,01 на 100 тыс. населения в 2009-2011 гг. Эффективность современных вакцин составляет 95%. Всемирной организацией здравоохранения вакцинация рекомендована для всех без исключения стран мира.
Вакцины
Последние эпидемии
До начала XX века дифтерия ежегодно уносила тысячи детских жизней, а медицина была бессильна облегчить их страдания и спасти от тяжелой агонии.
Перелом с начала 60-х годов связан с внедрением массовой вакцинации против дифтерии. Успехи породили недопустимое благодушие, которое привело к снижению охвата прививками в 80-е годы. Результат – медленное, но характерное для дифтерии нарастание числа случаев. Все это закончилось небывалой эпидемией с заболеваемостью 25 на 100 000 населения в 1994-95 гг., в ходе которой в СНГ заболело 120 000 человек и умерло более 6 000.
Исторические сведения и интересные факты

Чтобы избежать вспышки дифтерии, которая, по прогнозам медиков, может произойти в этом году, в Украине стартовала кампания по вакцинации. В Минздраве говорят, что закупили достаточно вакцин от дифтерии и столбняка, чтобы сделать бесплатные прививки всем, кому необходимо. Рассказываем, чем опасны эти болезни и как от них защититься. Наш эксперт — доцент кафедры детских инфекционных болезней и детской иммунологии Национальной медицинской академии последипломного образования им. П. Л. Шупика Анастасия Бондаренко.
О дифтерии и столбняке в статье:
Проявления и симптомы
серый налет на миндалинах;
затрудненное дыхание и глотание;
отек слизистой оболочки носоглотки;
увеличение лимфатических узлов.
! Важно: симптомы дифтерии похожи на симптомы ангины и инфекционного мононуклеоза. Поэтому, если есть вышеописанные симптомы, лучше не рисковать и сходить к врачу проверить, что у вас за болезнь.
сжатия челюстей, проблемы с жеванием, неподвижность нижней челюсти;
мышечные спазмы, часто — в желудке;
мучительное напряжение во всем теле;
проблемы с глотанием;
лихорадка и чрезмерное потоотделение;
изменение артериального давления и учащенное сердцебиение;
неконтролируемое/непроизвольное сокращение мускулатуры голосовых связок;
! Важно: заболевание сопровождается очень сильно выраженным болевым синдромом — это и признак болезни, и осложнение от нее.
Кто находится в зоне риска
Дифтерия передается воздушно-капельным путем, обычно от человека (болеющего дифтерией) к человеку. Также дифтерия может передаваться через бытовые предметы (посуда, игрушки и т. д.), которыми пользовался больной. Риск заразиться дифтерией наиболее высок там, где очень низкий показатель вакцинированности населения и где возможны вспышки эпидемии. По данным Минздрава, последний раз эпидемия дифтерии в Украине наблюдалась в 90-х годах ХХ столетия. Тогда заболели около 20 тыс. человек, 696 из них умерли. Сейчас уровень охвата плановыми прививками против дифтерии детей до одного года составляет менее 70%. Причем лишь небольшой процент взрослых имеют ревакцинацию против дифтерии. Так что риск заболеть и риск возникновения новой эпидемии достаточно высокий.
Возбудитель столбняка живет в грунте и кишечном тракте животных. Он не передается от человека к человеку. Заразиться им можно, если в открытую рану попадает земля или грязь, в которых содержатся возбудители столбняка (через царапину, порез грязным предметом, укус животного). Поэтому прежде всего риску заболеть столбняком подвержены люди, постоянно контактирующие с грунтом (например, фермеры или селяне) и дети, которые часто играют на земле и не очень тщательно соблюдают правила гигиены.
Как защититься
Единственный эффективный способ защиты от дифтерии — вакцинация. По данным исследований, 99% людей, привитых от дифтерии, не заболевают ею. При этом вакцинация, как и перенесенное заболевание, уже через год-полтора не гарантирует защиту от инфицирования и заболевания, но болезнь у правильно привитых людей будет протекать гораздо легче, чем у тех, кто не имеет прививок. Поэтому так важно вовремя проводить как вакцинацию, так и ревакцинацию.
Единственный способ защититься от столбняка — вакцинация. Иммунитет после заболевания быстро проходит, и появляется вероятность повторного заражения, поэтому вакцинация необходима, даже если вы болели.
Когда и как часто вакцинироваться
Вакцинация от дифтерии и столбняка проводится по календарю прививок, утвержденному Минздравом. Обычно используется многокомпонентная вакцина, которая защищает сразу от двух-трех-четырех болезней, поэтому правила вакцинирования от дифтерии и столбняка — одинаковые.

Что делать, если вы не помните, есть ли у вас прививка?
Если у вас нет записей о вакцинации и вы не помните, какие прививки и когда вы делали, стоит считать, что вы не вакцинированы. В этом случае протокол действий такой. Если взрослый человек или ребенок старше семи лет раньше не вакцинировались от дифтерии и столбняка, необходимо получить как минимум три дозы вакцины АДС-М: сначала первая доза, через месяц — вторая, через шесть месяцев после второй — третья.
Хотя, скорее всего, взрослые люди (особенно те, кто родом из СССР) были вакцинированы в детстве, так что теперь им, вероятнее всего, достаточно только сделать ревакцинацию. Но если вы очень переживаете и считаете, что у вас вообще не было вакцинации, тогда нужно сделать три инъекции вакцины с периодичностью, указанной выше. Главное, помните: ничего страшного, если вы делаете "лишнюю" прививку.
Куда идти за вакцинацией и что для этого нужно?
Вакцинироваться от дифтерии и столбняка можно в любом медицинском учреждении, которое подписало договор с Национальной службой здоровья Украины. А это и коммунальные поликлиники, и частные, и даже врачи-ФОПы. Если вы подписали декларацию с семейным врачом, терапевтом или педиатром (в отношении вашего ребенка), идите к нему и требуйте от него сделать прививку.
Вакцины в Украине действительно есть. По состоянию на начало августа, в стране насчитывается более 3 млн доз вакцины АКДС, почти 0,5 млн доз АДС и около 3,5 млн доз АДС-М. Причем они в наличии во всех регионах страны.
Единственное, нужно учесть такой момент. Эти вакцины — не монодозовые, т. е. рассчитаны более чем на одного человека (точнее, речь идет о вакцинах на 10 доз). Это значит, что врачу есть смысл набрать "команду" из 10 желающих вакцинироваться, чтобы не пришлось утилизировать неиспользованную вакцину. Поэтому, возможно, придется подождать несколько дней. Или, как вариант, приходите со своими родственниками и близкими.
Когда нельзя делать прививку?
В случае с дифтерией и столбняком есть два ключевых противопоказания.
Высокая температура (более 38 °С). Это временное противопоказание, которое связано, прежде всего, с необходимостью разграничить возможную индивидуальную реакцию на прививку и реальное заболевание. Если сделать прививку во время температуры, врачу сложнее будет понять, от чего лихорадит пациента: от возможной реакции на прививку или от какой-то инфекции, поэтому он не сможет поставить качественный диагноз и назначить эффективное лечение. Но рядовая простуда или насморк, говорит врач, уж точно не являются противопоказанием.
Анафилактический шок или отек Клинке как реакция на предыдущее введение вакцины. Это постоянное противопоказание, которое связано исключительно с индивидуальной непереносимостью компонентов вакцины и тяжелой аллергической реакцией на них.
Беременность не является противопоказанием к вакцинации от дифтерии и столбняка. Ведь это неживая вакцина.
Прививка от дифтерии
Вакцины против дифтерии производятся на основе дифтерийного анатоксина, являющегося модифицированным бактериальным токсином, который индуцирует защитный антитоксин.Прививка для профилактики дифтерии представляет собой анатоксин, адсорбированный на алюминия гидроксиде. Дифтерийный анатоксин выпускается также в комбинации со столбнячным анатоксином (прививки АДС, АДС-м) и коклюшной вакциной (цельноклеточной – АКДС, Бубо-М, Бубо-Кок; и бесклеточной, или ацеллюлярной – Инфанрикс, Пентаксим, Тетраксим, Инфанрикс Пента, ИнфанриксГекса). Профилактические прививки позволяют создать длительный и напряжённый антитоксический иммунитет от дифтерии.
Прививка АКДС состоит из смеси корпускулярной коклюшной вакцины, дифтерийного и столбнячного анатоксинов. АДС-анатоксин представляет собой очищенные и адсорбированные дифтерийный и столбнячный анатоксины. АДС-М-анатоксин отличается от АДС уменьшенным содержанием антигенов — в одной прививочной дозе (0,5 мл) содержится 5 ЛФ (единица измерения активности компонентов) дифтерийного анатоксина и 5 ЕС (единица измерения активности компонентов) столбнячного анатоксина (для сравнения, в 0,5 мл прививки АДС содержится 30 ЛФ дифтерийного анатоксина и 20 ЕС столбнячного анатоксина).
Все вакцины для профилактики дифтерии, столбняка и коклюша являются инактивированными (убитыми), то есть они не содержат ничего живого. Известно, что отдельные антигены в чистом виде и инактивированные вакцины уступают по эффективности живым вакцинам. В этой связи в качестве усилителя (т.н. адъюванта) прививки против дифтерии, столбняка, коклюша (и ряда других инфекций) используется гидроокись алюминия. Смысл использования этого вещества заключается в усилении воспалительной реакции в месте введения вакцин и, как следствие, интенсификации иммунных реакций и увеличении эффективности прививки в целом.
Принципы и цели вакцинации
Дифтерия – крайне опасное своими осложнениями заболевание, для ее профилактики необходима вакцинация. Производство вакцин – сложный многоступенчатый процесс. Дифтерийный анатоксин получают из токсина, продуцируемого дифтерийным микробом. Микроорганизмы культивируют в жидкой питательной среде, в которую они выделяют токсин. Полученную среду тщательно освобождают от микробных клеток, а затем обрабатывают, чтобы полностью обезвредить токсин, сохранив только его иммунизирующую активность. Дифтерийный анатоксин контролируется по нескольким показателям (приняты ВОЗ в 1965 г.): прежде всего, на безопасность, то есть полноту обезвреживания токсина. Этот показатель проверяют на чувствительных животных, вводя им дозу, в 50-100 раз превышающую дозу для человека, что позволяет выявить следовые количества недообезвреженного токсина. После теста на безопасность его проверяют на возможность возврата токсических свойств. С этой целью очищенный анатоксин инкубируют в течение шести недель при разных температурных режимах, а затем опять проводят контрольный тест на животных.
Дозировка — у детей с 3-х месяцев до 4 лет - три прививки от дифтерии по 0,5 мл с интервалом 6 недель, с последующей ревакцинацией через 12 месяцев после третьей прививки; у детей старше 4 лет и взрослых – две прививки от дифтерии по 0,5 мл с интервалом 4-6 недель с последующей ревакцинацией через 9-12 месяцев
После проведения серии первичной иммунизации средняя продолжительность защиты от дифтерии составляет около 10 лет. Далеко не все знают, что во взрослом возрасте показана ревакцинация ассоциированным дифтерийно-столбнячным анатоксином с уменьшенным содержанием антигена (АДС-м) каждые 10 лет.
Введение в 1994 г. массовой иммунизации населения страны против дифтерии с повторной ревакцинацией взрослых в 2003-2004 гг. позволило обеспечить достаточную специфическую защиту населения от этой инфекции. В совокупности с многолетним надзором это привело к снижению заболеваемости дифтерией в России с 26,8 в 1994 г. до 0,01 на 100 тыс. населения в 2009-2011 гг. В течение периода 1980-2000 гг. общее число зарегистрированных случаев дифтерии было снижено более чем на 90%.
Все компоненты АКДС-вакцин способны формировать иммунитет практически у 100% привитых.
После введения адсорбированных препаратов (внутримышечно или подкожно) на месте инъекции может некоторое время сохраняться небольшое уплотнение, которое не опасно для организма.
Общие реакции на прививку от дифтерии в среднем отмечаются у 20% привитых: повышение температуры тела (до 30%), прочие (беспокойство или, наоборот, заторможенность, рвота, понос, нарушения аппетита). Как правило, все побочные реакции на АКДС-вакцины развиваются не позднее 24 (72) часов после прививки, длятся не более 24 (48) часов и не требуют лечения.
Риск поствакцинальных осложнений
Как и на введение любой другой вакцины, в редких случаях возможны аллергические реакции на компоненты АКДС-вакцины. Эти осложнения связаны не со свойствами прививки, а с количеством вспомогательных веществ в конкретных препаратах, наличием у ребенка аллергии к ним и, в части случаев, несоблюдением правил вакцинации. Показателен тот факт, что, согласно статистике поствакцинальных осложнений в США, даже тяжелые аллергические реакции на АКДС-вакцины не привели к тяжелым последствиям ни в одном случае с 1978 года, с учетом того, что за этот период было сделано около 80 млн прививок против дифтерии. К вероятным специфическим осложнениям на прививки АКДС можно отнести неврологические осложнения, которые крайне редки. Как предполагается, они могут быть вызваны тем, что токсины коклюшной палочки (даже инактивированной) в комбинированных вакцинах имеют свойство раздражать, у крайне небольшой части восприимчивых детей, мозговые оболочки.
Редкими проявлениями неврологических осложнений на прививку от дифтерии могут быть: судороги без повышения температуры – 0,3-90 на 100 тыс. прививок, осложнения в виде энцефалопатии – менее 1 случая на 300 тысяч привитых. В настоящее время в мире судороги без повышения температуры не считают осложнением на прививку. Исследования, проведённые в Великобритании в 1960-1970 гг. свидетельствуют об одинаковой частоте развития судорог у привитых и непривитых детей. При этом первые проявления таких заболеваний как эпилепсия, органическое поражение головного мозга могут проявляться в виде судорог в возрасте 3-4 месяцев, когда начинают проводить вакцинацию, и связаны с прививкой только временным фактором.
Помимо общих противопоказаний к вакцинации против дифтерии, таких как острое заболевание, аллергия к компонентам прививок и тяжелый иммунодефицит (при котором формирование иммунитета невозможно), АКДС-вакцины временно или абсолютно противопоказаны в случае, если у ребенка имеется прогрессирующая патология нервной системы, либо отмечались судороги без повышения температуры (афебрильные). В этом случае дети прививаются вакциной от дифтерии без коклюшного компонента (прививка АДС). Временными и относительными противопоказаниями являются обострение хронических заболеваний (прививки можно проводить вне обострений), недавно перенесенная острая респираторная инфекция (ОРИ) (прививки против дифтерии можно проводить сразу после выздоровления). Следует заметить, что в США легкая ОРИ не является противопоказанием, и прививки могут быть проведены, в том числе, на фоне незначительного повышения температуры, кашля, насморка. Также противопоказанием является развитие сильных общих и местных реакций на предшествующее введение АКДС прививки (повышение температуры выше 40 С, отек и гиперемия в месте введения вакцины свыше 8 см в диаметре).
Курс первичной вакцинации против дифтерии проводят детям с 3-месячного возраста троекратно, с интервалом 45 дней. Первая ревакцинация проводится прививкой АКДС через 12 месяцев после 3-й вакцинации, вторая ревакцинация — с 7 лет АДС-М-анатоксином, третья — в 14 лет, и далее взрослым– каждые 10 лет АДС-М-анатоксином

*— Здравствуйте, Юрий Александрович! Звонит Светлана из Киева, 39 лет. Хочу сделать прививку от дифтерии. Но сначала проверить, есть ли у меня иммунитет. Как это сделать?
— Часто у взрослых людей медицинская карта и другие документы, где указаны сведения о прививках, утеряны. Чтобы проверить напряженность иммунитета, надо сдать анализ на иммуноглобулины G: специфические антитела к дифтерийному токсину.
— Не к дифтерийной палочке?
— Вакцинация против дифтерии — это введение анатоксина, создающего иммунитет. Если титры антител низкие или их нет, вакцинация нужна. Найдите грамотного врача, который сможет правильно прочитать результаты анализа, выберет схему введения вакцины, определит дозу.
*— Оксана Ивановна из города Гостомеля Киевской области, 61 год. Прививку от дифтерии хотела сделать еще два года назад, но терапевт сказала, что мне скоро 60, и прививаться нет смысла. Почему такая дискриминация?
— Теоретически прививаться можно в любом возрасте. На практике пожилые люди болеют крайне редко. Чем дольше человек живет, тем с большим количеством микроорганизмов встречается. Даже если вы не болели инфекционной болезнью, наверняка где-нибудь пересекались с носителем инфекции. В организм попало слишком малое для развития болезни количество возбудителя, но его оказалось достаточно, чтобы поддержать иммунитет. Это практически та же вакцинация, только естественным путем.
— Воздушно-капельным путем, реже — контактным: через предметы обихода. Экзотический вид — дифтерия раны, когда бактерия попадает на раневую поверхность. Но чаще всего заражение возникает, когда происходит прямой контакт с заболевшим или носителем возбудителя дифтерии — коринебактерией.
Важна и восприимчивость организма к инфекции. Многие люди являются носителями, или, как называл их выдающийся инфекционист и эпидемиолог Лев Громашевский, выделителями токсигенных бактерий, вызывающих тяжелые заболевания. Обычно такой человек нормально себя чувствует, но тот, кто находится с ним рядом, может заболеть.
*— Вам звонит Нина из города Хмельницкого. В анонсе прочитала, что дифтерию легко спутать с ангиной, ведь в обоих случаях начинает болеть горло. Как не пропустить дифтерию?
— Симптомы могут быть смазаны: немного увеличены миндалины, температура невысокая, есть слабая краснота в зеве, но не всегда. А обычные респираторные симптомы — насморк, кашель — отсутствуют. Однако из-за сильной интоксикации общее состояние крайне плохое.
Ранний симптом, предупреждающий об опасности, — затрудненное дыхание. Если человек ощущает нехватку воздуха, а вдобавок начинается отек шеи, который тоже может проявиться достаточно рано, нужно срочно обращаться за помощью. Грозные признаки — появление дифтерийной пленки в горле, нарушение глотания. Такому больному требуется лечение не просто в инфекционном стационаре, а в отделении реанимации.
*— Екатерина из Ирпеня. Как скоро после заражения проявится дифтерия?
— Симптомы постепенно развиваются в течение двух-четырех дней, во время которых человек нередко, не подозревая о дифтерии, лечит ангину, причем часто не обращаясь к врачу. Очень опасна гипертоксическая молниеносная форма инфекции, когда буквально за несколько часов начинает прогрессировать отек, особенно у детей, может развиться дифтерийный круп.
— Какие осложнения самые частые?
— К дифтерийному токсину очень чувствительна нервная система: ее определенные клетки имеют рецепторы, с которыми он связывается. Токсин накапливается — и возникают полиневриты, параличи, парезы, в том числе и дыхательной мускулатуры. Также уязвима проводящая система сердца — структуры, заставляющие сердечную мышцу сокращаться.
Если возникает дифтерийный миокардит, который может привести к гибели больного, время терять нельзя. Иногда это осложнение развивается без других явных клинических симптомов: температуры почти нет, зев практически не поражен, самочувствие тоже более-менее нормальное, а в сердце нарастает угрожающий процесс.
Важно не пропустить и поздний миокардит, который возникает спустя две-три недели, когда симптомы дифтерии ушли. Человек чувствует себя практически здоровым, но его сердце вдруг останавливается.
- Боль в горле.
- Увеличение миндалин и дужек.
- Появление пленчатого налета на миндалинах.
- Осиплость голоса.
- Увеличение шейных лимфоузлов и отек шеи.
- Повышение температуры.
- Общая слабость, вялость.
- Головная боль, головокружение.
*— Могу я поговорить с доктором? Вероника из Кропивницкого. Можно ли сделать прививку от дифтерии, но без столбняка?
— К сожалению, сегодня люди прививаются тем, что доступно. Раньше были советские вакцины, среди которых и АДМ-анатоксин (анатоксин дифтерии с уменьшенным содержанием). Сейчас есть другие, например, индийские — АДС (анатоксин дифтерии и столбняка) и АКДС (то же, но с коклюшным компонентом). Считаю, что врач должен пациенту объяснить: какие консерванты есть в составе вакцины, применяется ли ртуть, сколько единиц анатоксина. Чем его больше, тем выше эффективность, но и одновременно — реактогенность: риск побочных эффектов.
— Просто я прочитала в Интернете, что срок действия дифтерийного анатоксина гораздо больше, чем столбнячного.
— Это правда: ведь обе инфекции имеют разных возбудителей, разные пути передачи, а вакцина — разный период действия. Конечно, в идеале лучше вводить моновакцину.
— Правда, что спустя несколько лет после прививки от столбняка человек может заразиться?
— Да. Столбняком теоретически можно болеть не один раз, ведь он не оставляет после себя стойкого иммунитета. Чем глубже рана, например прокол острым гвоздем, тем выше риск инфицирования. Чтобы предупредить развитие столбняка, нужна тщательная первичная обработка раны. Если кто-то поцарапался, проколол ногу, следует сразу хорошо промыть рану и применить антисептик. Тогда вероятность развития инфекции нулевая. Бывает, что безответственный человек ходит с необработанной раной неделю, и споры столбнячной палочки, попавшие в рану, прорастают. Бактерия начинает вырабатывать токсин, который накапливается и действует. Если у вас остались еще вопросы, можете задать их мне, написав на электронную почту: [email protected]
*— Прямая линия? Это Андрей, киевлянин, 48 лет. В прошлом году внезапно заболел ветрянкой и перенес ее очень тяжело. Даже когда закончился больничный, еще около месяца чувствовал себя неважно. Почему так тяжело протекает детская инфекция?
— У каждого человека с возрастом накапливаются проблемы со здоровьем. Во время острой инфекции они проявляются, приводя к осложнениям, утяжеляя протекание заболевания. Нельзя забывать, что все герпес-вирусы, среди которых и тот, который вызывает ветряную оспу, коварны — они искажают иммунные реакции. Стойкий иммунитет не формируется, даже если человек раньше встречался с этим вирусом. А с ветрянкой, которая легко передается воздушно-капельным путем (она очень контагиозна), наверняка встреча была не один раз.
В пожилом возрасте, когда слабеет иммунитет, вирус герпеса, вызывающий ветрянку, становится причиной опоясывающего лишая. Иногда в очень тяжелой форме: с большими, до пяти сантиметров в диаметре высыпаниями, серьезными осложнениями и высокой вероятностью летального исхода. Причем человек в детстве мог болеть ветрянкой.
Осложнения ветряной оспы
- Гнойные поражения кожи — абсцессы, фурункулы.
- Специфическая пневмония.
- Поражения головного мозга — энцефалит, менингит.
— Люди часто грешат на нитраты, когда у них возникают рвота, боль в животе, диарея. Но вред нитратов несколько преувеличен, хотя нельзя отрицать их опасность для маленьких детей. Известны случаи, когда у малышей возникало серьезное отравление из-за колодезной воды, в которой находились нитраты. А взрослые, чей организм хорошо обезвреживал эти вещества, не пострадали.
Возможно, причина вашего недомогания кроется в несвежей пище: в жару постоявшее пару часов без холодильника блюдо становится опасным — в нем стремительно накапливаются токсины и возникает токсикоинфекция. Также нельзя исключить вирусную кишечную инфекцию, которая протекала без температуры.
Также вполне хороший арбуз люди иногда запивают пивом или другим алкогольным напитком, а потом принимают, например, таблетку, снижающую давление. Получившийся химический коктейль опасен для организма.
*— Меня зовут Надежда, звоню из города Сумы. Муж работает дальнобойщиком и вынужден питаться в придорожных кафе. Не раз обед заканчивался плачевно: тошнотой и рвотой, поносом. Когда можно лечиться дома, а в каких случаях обязательно обращаться к врачу?
— Если симптомы выражены неярко, можно принимать водно-солевые растворы, восполняющие потерю жидкости (например, регидрон), и просто больше пить, даже простую воду: часто, но понемногу. Хороший напиток, помогающий справиться с обезвоживанием, несложно приготовить и самому: в литре кипяченой воды растворить восемь чайных ложек сахара и одну чайную ложку соли. Добавить сок двух апельсинов или грейпфрута. Пить мелкими глотками.
Следует обязательно обратиться к врачу, если возникает неукротимая частая рвота, а организм не принимает воду. Тогда быстро нарастает обезвоживание, с которым справиться дома невозможно: жидкость нужно вводить с помощью капельницы в стационаре.
Также медицинская помощь нужна, если стул достигает 10—15 раз в сутки и он обильный, водянистый. Например, при холере можно получить дегидратационный шок, сходив в туалет всего два-три раза (за одно испражнение человек теряет до литра жидкости).
Нельзя оставлять без внимания и сильную боль в животе, ведь под пищевое отравление маскируется немало состояний. Например, острый аппендицит или холецистит тоже проявляются болевыми ощущениями, рвотой и диареей. Также лучше показаться врачу человеку, у которого поднялась высокая, до 39—40 градусов, температура, сопровождающаяся кишечными симптомами.
Как справиться с обезвоживанием
В литре кипяченой воды растворить восемь чайных ложек (без горки) сахара и одну — поваренной соли. Добавить сок двух апельсинов или одного грейпфрута. Пить часто, но понемногу и маленькими глотками.
Читайте также:


