Дифтерийные бактерии в мазке
Некоторые считают дифтерию проблемой из прошлого, болезнью-рудиментом, с которой повсеместно удалось успешно справиться. Но расслабляться еще рано. До сих пор регистрируются случаи этого заболевания, среди детей и взрослых циркулируют бактерии дифтерии. Поэтому о том, когда и какие анализы нужно сдавать на дифтерию, должен знать каждый.
Характеристика заболевания и особенности диагностики дифтерии
Дифтерия — это инфекционная болезнь, которой можно заразиться только от человека. Однако опасным может быть не только заболевший, но и носитель токсигенного (то есть производящего токсины) штамма. Такое носительство протекает без каких-либо признаков, и его можно обнаружить только с помощью лабораторного обследования.
Бактерии дифтерии — бациллы Леффлера — могут передаваться по воздуху с мельчайшими частичками влаги или пыли. Также бактерии могут передаваться при контакте с зараженными предметами обихода и изредка через зараженную еду.
При контакте с заболевшим или с носителем токсичного штамма вероятность заболеть примерно 15–20% [1] . Первые симптомы появляются через 2–10 дней. Повышается температура до 38–39°С, появляется боль в горле, становится сложно глотать. Признаки дифтерии сходны с ангиной, но при этом возникают и специфические симптомы.
Главная отличительная особенность — это тип поражения миндалин. На них образуется налет в виде плотных пленок. Свежие пленки снимаются достаточно легко, но они быстро утолщаются и становятся плотными. Если такую пленку с силой снять с миндалины, то под ней чаще всего образуется кровоточащая эрозия.
Такая типичная клиническая картина с высокой температурой, выраженной интоксикацией, ознобами, головной болью и бледностью кожи развивается у непривитых и имеющих слабый противодифтерийный иммунитет людей. При более высоком уровне иммунитета вместо пленок может образовываться рыхлый налет, а само заболевание протекает менее остро. Поэтому атипичные формы дифтерии легко можно спутать с обычной ангиной [2] .
Однако дифтерия страшна не только сама по себе, но и своими осложнениями.
Среди них выделяют:
- инфекционно-токсический шок;
- миокардит — поражение сердечной мышцы;
- полинейропатию — поражение периферических нервов;
- нефрозы — дистрофические процессы в почках;
- ДВС-синдром — нарушение свертываемости крови;
- круп — осложненное стенозом гортани воспаление дыхательных путей [3] .
Еще в середине XX века дифтерия была распространенной проблемой, вызывавшей осложнения, связанные с риском для жизни, у каждого пятого взрослого пациента и у каждого десятого заболевшего ребенка [4] .
В 1955 году в СССР было официально зарегистрировано около 321 000 случаев дифтерии [5] . В 2015 году, 60 лет спустя, на всей территории России было зарегистрировано только 2 заболевших [6] . То есть заболеваемость снизилась практически в 160 000 раз.
Так как в России регистрируются только единичные случаи дифтерии, далеко не все молодые врачи за свою практику сталкивались с этим заболеванием. Тем более что она может протекать в стертой или бессимптомной форме, маскируясь под ангину и менее опасные заболевания. Поэтому своевременная лабораторная диагностика играет значительную роль в выявлении этого заболевания.
Кроме обследования пациентов с подозрением на дифтерию проводится регулярный серомониторинг — определение уровня иммунитета среди группы населения. Например, среди детей 3–4 лет, 16–17 лет и взрослых. Это помогает оценить коллективный иммунитет, вероятность возникновения вспышек и распространения заболевания [7] .
Для диагностики дифтерии используются несколько методов — бактериологический, серологический и ПЦР-анализ, а также клинический анализ крови.
Основным методом, который позволяет установить диагноз, является микробиологическая диагностика дифтерии. Ее проводят при ангине с характерным выпотом на миндалинах, при подозрении на инфекционный мононуклеоз, паратонзиллярный абсцесс или ларинготрахеит. Это позволяет на самом раннем этапе исключить дифтерию.
С профилактической целью бактериологическое исследование проводят для поступающих на лечение или на работу в психоневрологические стационары, противотуберкулезные учреждения, дома ребенка. Такое обследование проводится, чтобы предотвратить вспышки инфекции в закрытом учреждении [9] .
Для проведения бактериологического исследования с пораженной поверхности забирают мазок и помещают его в транспортную питательную среду. Примерно через 5–7 дней из лаборатории приходит ответ, есть ли в биоматериале рост дифтерийной палочки и обнаружены ли у нее токсигенные свойства. В норме роста быть не должно. Если в результатах исследования указан нетоксигенный штамм, это тоже в большинстве случаев не страшно. Достаточно провести профилактику по назначенной врачом схеме. А вот если выявлен токсигенный штамм, придется пройти полный курс лечения и обследовать всех контактировавших с пациентом лиц.
Как дополнение к бактериологическому методу могут использовать ПЦР-диагностику . Показания к ее проведению те же, что и для бактериологического метода. Но для установления диагноза она уже не является обязательной. Материал для ПЦР-исследования забирают из очага поражения и помещают в специальную среду. В лаборатории выделяют гены дифтерийной бактерии, в том числе отвечающие за ее токсичность. Интерпретируют результат так же, как и при бактериологическом методе: в лучшем случае следы присутствия бактерии не должны обнаружить. Если же выявлен токсигенный штамм, придется срочно проходить лечение.
Еще один вспомогательный метод — клинический анализ крови. С его помощью нельзя отличить, например, дифтерию от ангины, но можно сказать, что воспаление вызвано бактериальной инфекцией. Для проведения этого анализа также берут кровь из вены. Этот анализ занимает всего 1–2 рабочих дня. При бактериальной инфекции повышается уровень СОЭ, количество лейкоцитов и нейтрофилов.
Анализы на дифтерию можно сдать как в государственных клиниках, так и в частных лабораториях. Анализ крови можно сдать в любой лаборатории и, чаще всего, для этого даже не нужно будет направление врача. А вот специфические анализы на дифтерию проводят уже не все, поэтому лучше заранее уточнить этот момент.
Забор материала лучше сдавать в клинике с собственной лабораторией, особенно это касается бактериологического и ПЦР-исследования. Результаты этих анализов во многом зависят от того, насколько точно соблюдали правила забора мазков, хранения и транспортировки материала. При нарушении на любом из этих этапов можно получить ложный отрицательный результат.
В государственном учреждении по направлению все эти исследования можно пройти бесплатно. В частной лаборатории придется заплатить как за само исследование, так и за взятие биоматериала. Но и уровень сервиса при этом обычно выше. Например, некоторые лаборатории высылают результаты исследований на электронный адрес или публикуют их в личном электронном кабинете пациента, так что возвращаться за бланками уже не нужно. Их можно распечатать самостоятельно в любой момент.

Дифтерия - это острое инфекционное заболевание, опасное для жизни. Наиболее восприимчивы к нему дети в возрасте 3–7 лет, в последние годы увеличилась заболеваемость подростков и взрослых.
Дифтерия – это острое инфекционное заболевание, опасное для жизни. Оно протекает в виде острого воспаления верхних дыхательных путей, преимущественно глотки (примерно 90% случаев), носа, кожи в местах ее повреждения, глаз или половых органов.
Основную угрозу, однако, представляет не воспаление, а отравление токсином, который вырабатывает бактерия – возбудитель заболевания, при этом преимущественно поражаются сердечно-сосудистая и нервная системы.
Возбудитель дифтерии и пути заражения
Возбудителем дифтерии являются Corynebacterium diphteriae – грамположительные бактерии в виде палочек с характерными колбовидными утолщениями на концах, которые в мазках располагаются попарно, под углом в виде римской цифры V по отношению друг к другу. Дифтерийные палочки в процессе жизнедеятельности выделяют дифтерийный токсин, фермент нейраминидазу и другие биохимически активные соединения.
Синтез дифтерийного токсина микробными клетками контролируется специальным геном tox. Бактерии могут терять его в процессе жизнедеятельности, утрачивая вместе с ним и свою способность вырабатывать токсин (токсигенность). И, наоборот, изначально нетоксигенные штаммы могут приобретать патогенные свойства, к счастью, это случается крайне редко.
Заболевание передается воздушно-капельным путем от больных дифтерией или от здоровых носителей инфекции, значительно реже – через предметы обихода.
Группа риска
Наиболее восприимчивы к заражению дифтерией дети в возрасте 3–7 лет, но в последние годы увеличилась заболеваемость подростков и взрослых.
Источником инфекции являются больные люди или здоровые носители токсигенных бактерий. Наиболее заразны страдающие дифтерией зева, носа и гортани, так как они активно выделяют возбудителей заболевания с выдыхаемым воздухом. Больные дифтерией глаз, кожи могут распространять инфекцию контактным путем (руки, предметы быта). Здоровые носители бактерий гораздо менее заразны, но отсутствие у них каких-либо внешних признаков их состояния не позволяет контролировать распространение ими инфекции, ведь выявить их можно только случайно в ходе массовых диспансерных обследований. В результате большинство случаев заражения дифтерией обусловлено контактом со здоровыми носителями дифтерийной палочки.
Инкубационный период (время от момента заражения до появления первых признаков заболевания) составляет 2–10 дней.
Дифтерийный токсин
Токсин, вырабатываемый дифтерийной палочкой, состоит из нескольких компонентов. Один из них – фермент гиалуронидаза разрушает гиалуроновую кислоту капилляров и увеличивает их проницаемость, что приводит к выходу из сосудов и пропитыванию окружающих тканей плазмой крови с отложением белка фибриногена. Второй компонент – некротоксин разрушает клетки эпителия с выделением из них фермента тромбокиназы. Тромбокиназа способствует превращению фибриногена в фибрин и образованию на поверхности тканей фибринной пленки. При действии дифтерийного токсина на небные миндалины, которые покрыты несколькими слоями эпителиальных клеток, формируется фибиринная пленка, проникающая вглубь эпителия миндалин и плотно спаянная с ним.
Третий (основной) компонент – собственно токсин способен блокировать процессы клеточного дыхания и синтеза белковых молекул. Наиболее чувствительными к его действию являются капилляры, клетки миокарда и нервные клетки. В результате развивается дистрофия миокарда и инфекционно-токсический миокардит, повреждение капилляров приводит к инфекционно-токсическому шоку, повреждение шванновских клеток (вспомогательные клетки нервной ткани) приводит к демиелинизации нервных волокон (разрушение электроизолирующего слоя миелина с нарушением проведения нервных импульсов по нервным волокнам). Кроме того, дифтерийный токсин вызывает общую интоксикацию организма.
Симптомы и течение
Дифтерия зева обычно начинается с небольшого повышения температуры, незначительной болезненности при глотании, покраснения и отечности миндалин, формированию на них специфического пленчатого налета, увеличения передних верхних шейных лимфатических узлов. Цвет пленок – обычно белый в первые 2–3 дня заболевания, но потом приобретает серый или желтовато-серый цвет. Примерно через неделю заболевание, или заканчивается выздоровлением (легкая форма, как правило, у привитых от дифтерии), или переходит в более тяжелую токсическую форму, обусловленную системным действием дифтерийного токсина.
Токсическая форма дифтерии всегда протекает очень тяжело. Она характеризуется очень высокой температурой тела (39,5-41,0°С), сильными головными болями, сонливостью, апатией. Кожа становится бледной, во рту отмечается сухость, у детей возможна многократная рвота и боль в животе. Отек миндалин становится резко выраженным, может приводить к полному закрытию входа в глотку, распространяется на мягкое и твердое небо, часто также на носоглотку, дыхание затрудняется, голос часто становится гнусавым. Налет распространяется на все ткани ротоглотки. Классическим признаком токсической формы дифтерии зева является отек подкожной клетчатки в области шеи, а иногда и грудной клетки, в результате чего кожа приобретает студнеобразную консистенцию. Передние верхние шейные лимфатические узлы значительно увеличены и болезненны.
Дифтерия носа протекает на фоне нормальной или слегка повышенной температуры тела, интоксикация отсутствует. Из носовых ходов видно серозно-гнойное или кровянисто-гнойное отделяемое. На крыльях носа, щеках, лбу и подбородке появляются участки мокнутия, а затем сухие корочки. Внутри носа видны пленчатые налеты. Патологический процесс может также поражать придаточные пазухи носа. При токсической форме наблюдается отек подкожной клетчатки щек и шеи.
Дифтерия глаза протекает как банальный конъюнктивит и характеризуется умеренной гиперемией и отеком конъюнктивы века, небольшим количеством серозно-гнойного отделяемого из конъюнктивального мешка (катаральная форма). Пленчатая форма проявляется выраженным отеком век, наличием на их конъюнктиве трудно снимаемых пленок серовато-белого цвета. Токсическая форма также сопровождается отеком клетчатки вокруг глазницы.
Дифтерия кожи приводитк длительному не заживлению любых повреждений кожи, гиперемии, на коже присутствует грязно-серый налет, отмечается плотная инфильтрация окружающей кожи.
Диагностика
Диагностику дифтерии проводят на основании данных осмотра больного и результатов анализов. При осмотре за диагноз дифтерия говорят следующие признаки: наличие характерных пленок, а также затруднение дыхания и свистящий шум на вдохе, не характерные для ангины, лающий кашель. Диагноз дифтерии по характерным клиническим признакам при заболевании, протекающем в легкой форме, поставить сложнее.
Общий анализ крови – признаки острого воспалительного процесса.
Исследования мазка под микроскопом (бактериоскопия) – выявление имеющих характерный вид бактерий Corynebacterium diphteriae.
Бактериологическое исследование – посев биологического материала на специальную питательную среду и культивирование колоний микроорганизмов.
Определение уровня (титра) антитоксических антител (высокий титр – 0,05 МЕ/мл и выше позволяет исключить дифтерию).
Серологическое исследование – определение специфических антител в сыворотке крови с помощью методов РПГА, ИФА и др.
Дифтерию зева нужно дифференцировать от острого тонзиллита (фолликулярная и лакунарная формы), ангины Симановского-Венсана (грибковое поражение), сифилитической ангины, ложнопленочной ангины при инфекционном мононуклеозе, паратонзиллярным абсцессом, эпидемическим паротитом, лейкозом. У детей необходимо отвести диагноз ложного крупа.
Лечение
Всех заболевших дифтерией, вне зависимости от тяжести состояния, необходимо госпитализировать в инфекционную больницу.
Лечение состоит в следующем:
Диета – витаминизированная, калорийная, прошедшая тщательную кулинарную обработку еда.
Этиотропная терапия (то есть направленная на устранение причины заболевания) – введение противодифтерийной сыворотки (ПДС), доза и количество раз введения зависят от тяжести и формы заболевания. При легкой форме ПДС вводится однократно внутримышечно в дозе 20–40 тыс. МЕ, при среднетяжелой форме – 50–80 тыс. МЕ однократно или, при необходимости, повторно в той же дозе через 24 часа. При лечении тяжелой формы заболевания суммарная доза увеличивается до 90–120 тыс. МЕ или даже до 150 тыс. МЕ (инфекционно-токсический шок, ДВС-синдром). При этом 2/3 дозы вводится сразу, и в течение первых суток госпитализации должно быть введено 3/4 суммарной дозы.
Антибиотики: при легких формах – эритромицин, рифампицин внутрь, при среднетяжелых и тяжелых формах – инъекционное введение пенициллинов или цефалоспоринов. Продолжительность курса – 10–14 дней. Антибиотики не влияют на дифтерийный токсин, но уменьшают количество бактерий, его вырабатывающих.
Местное лечение – полоскания и орошения дезинфицирующими растворами.
Дезинтоксикационная терапия – глюкозо-солевыми растворами с учетом суточной потребности в жидкости и ее потерь (среднетяжелая и тяжелая форма).
Глюкокортикостероиды – при среднетяжелой и тяжелой формах.
Лечение бактерионосителей проводят антибиотиками: тетрациклины (дети старше 9 лет), эритромицин, цефалоспорины на фоне общеукрепляющей терапии и устранения хронических очагов инфекции.
Осложнения
Среди наиболее серьезных осложненийдифтерии на сердечно-сосудистую систему можно выделить миокардиты, нарушения сердечного ритма.
Неврологические осложнения дифтерии обусловлены поражением различных черепных и периферических нервов и проявляются параличом аккомодации, косоглазием, парезами конечностей, а в более тяжелых случаях параличом дыхательных мышц и мышц диафрагмы.
Вторичными осложнениями дифтерии являются такие тяжелые патологические состояния как острые нарушения мозгового кровообращения (тромбозы, эмболия), метаболическая энцефалопатия, отек головного мозга, токсические поражения почек, дифтерийный гепатит, а также инфекционно-токсический шок и ДВС-синдром (синдром дессиминированного внутрисосудистого свертывания – тяжелое нарушение системы свертывания крови). Токсическая форма дифтерии может приводить к острой почечной, сердечно-сосудистой, дыхательной или полиорганнной недостаточности.
Неспецифическими осложнениями дифтерии являются паратонзиллярный абсцесс, отит, пневмония.
Вакцинация
Вакцинация от дифтерии проводится анатоксином, то есть инактивированным токсином. В ответ на его введение в организме образуются антитела не к Corynebacterium diphteriae, а к дифтерийному токсину.
Согласно российскому прививочному календарю, вакцинация детей в возрасте до года проводится в 3, 4–5 и 6 месяцев. Первая ревакцинация проводится в 18 месяцев, вторая – в 7 лет, третья – в 14. Взрослые должны ревакцинироваться от столбняка и дифтерии каждые 10 лет.
Возбудитель дифтерии
- Клебс — Леффлер — Ру — Беринг.
- Биовары—патовары.
- Колонизация и интоксикация.
- Генетика и механизм действия дифтерийного токсина.
- Безвредные двойники и подражатели.
- Классика вакцинологии.
Дифтерия — острое инфекционное заболевание, символом которого является некротический фарингит с тяжелой интоксикацией, развивающейся через 2—10 дней после заражения. Деструкция эпителия, распространяющаяся на сосуды субэпителиальной ткани, ведет к массивной экссудации плазмы и выходу форменных элементов крови. Содержащийся в плазме фибриноген при контакте с тромбопластином некротизированного эпителия превращается в фибрин, который образует на слизистой оболочке пленку, прочно спаянную с подлежащей тканью. Такой тип воспаления называется дифтеритическим (греч. diphthera — кожа, пленка). Поражение глотки — самая распространенная форма заболевания, и большинство других его проявлений можно рассматривать как осложнения дифтерии зева. Процесс нередко захватывает низлежащие дыхательные пути, переходя в дифтерию гортани, трахеи, бронхов. Иногда инфекция распространяется вверх, поражая слизистую оболочку носа и среднего уха. Самостоятельными формами (если иметь в виду входные ворота инфекции) являются дифтерия половых органов (у девочек) и ран. Они встречаются редко и на фоне почти полного искоренения дифтерии в развитых странах практически забыты.
Самое страшное осложнение дифтерии — круп (шотл. croak — карканье; имитационный термин, подражающий хриплому, тяжелому дыханию больного). Это асфиксия, возникающая при закупорке респираторного тракта фибринозным экссудатом, который трудно откашливается и может полностью заблокировать дыхание. Если процесс распространяется на бронхи, то даже трахеотомия не всегда спасает больного. Отсюда понятны прежние названия дифтерии — смертельная язва глотки, удушающая болезнь, которыми пользовались еще врачи древности. В самостоятельную нозологическую единицу заболевание выделено в начале ХIХ в. французским врачом П. Бретонно и его учеником А. Труссо.
Наиболее тяжелый вариант общей интоксикации — гипертоксическая форма дифтерии. В этом случае на первый план выступает поражение миокарда, надпочечников, почек, центральной и периферической нервной системы. Смерть наступает при быстро нарастающем ослаблении сердечной деятельности. Но обычно симптомы развиваются медленнее, в течение 10—14 сут. У погибших определяются глубокие дистрофические изменения в жизненно важных органах — следствие отравления дифтерийным токсином, поступающим из очага инфекции.
В естественных условиях дифтерией болеет только человек (он же служит единственным резервуаром инфекции), хотя на клеточном (точнее субклеточном) уровне все эукариотические системы чувствительны к дифтерийному токсину.
Поиски возбудителя (Corynebacterium diphtheria) начались в лабораториях, руководимых Р.Кохом. В 1883 г. Э.Клебс обнаружил его в пленках, взятых из зева больных дифтерией, а спустя год он был выделен в чистой культуре Ф. Леффлером. Однако окончательное утверждение палочки Клебса—Леффлера в роли возбудителя дифтерии задержалось на несколько лет. Для убеждения скептиков потребовалось два эпохальных открытия. Сначала сотрудники Л.Пастера Э.Ру и А.Иерсен доказали токсичность фильтрата бульонных культур бактерий, изолированных Ф.Леффлером, а в 1888 г. Э. Беринг и С. Китазато (сотрудники Р. Коха) экспериментально обосновали способность сывороток животных, получивших сублетальные дозы дифтерийного и столбнячного токсинов, предупреждать гибель от введения тех же токсинов. Было сформулировано понятие об антитоксине, что явилось первым доказательством образования антител против чужеродных белков. В рождественскую ночь 1891 г. в одной из берлинских клиник П. Эрлих впервые ввел антитоксическую сыворотку ребенку, погибавшему от дифтерии. Блестящий результат этого отчаянного эксперимента обеспечил быстрое внедрение метода пассивной иммунизации в лечение дифтерии. До сих пор антитоксическая сыворотка служит единственным спасением от гипертоксических вариантов и местных осложнений дифтерии.
Эти открытия не только утвердили этиологическую значимость бактерий Клебса—Леффлера, но заставили по-новому взглянуть на патогенез инфекционных заболеваний, механизмы выздоровления и возможности их искусственного (иммунологического) усиления. Дифтерия занимает почетное место в истории бактериологии, являясь классическим примером инфекции с почти идеальным мономолекулярным механизмом патогенеза, абсолютно точными представлениями о генетических основах вирулентности возбудителя, способах специфической профилактики и терапии.
Родовое название возбудителя дифтерии, Сorynebacterium, отражает один из морфологических признаков этой группы бактерий: они имеют палочковидную форму с утолщениями на одном или обоих концах (греч. koryne — булава, дубинка). Клетки окрашиваются неравномерно из-за включений (зерен) волютина. Последние красятся метахроматически метиленовой синькой (желтая окраска на фоне голубого цвета клеток), на чем основаны специальные методы обнаружения дифтерийной палочки. С диагностической целью препараты обрабатывают одним из способов, дифференцирующих включения волютина (обычно по Леффлеру, слабо щелочным раствором метиленовой синьки). Коринебактерии грамположительны, но при окраске по Граму выявить зерна волютина (их называют зернами Бабеша—Эрнста) не удается.
В мазках дифтерийные палочки располагаются достаточно характерно: картину сравнивают с растопыренными пальцами, китайскими иероглифами, частоколом, латинскими буквами L, V, Y (рис. 1). Могут возникать ветвящиеся формы (особенно в старых культурах) — признак, по которому коринебактерии вместе с микобактериями некогда причисляли к актиномицетам. В целом складывается впечатление полиморфизма, который усиливается из-за неодинакового размера клеток (их длина колеблется от 1 до 8 мкм), а также из-за того, что в дифтеритических пленках и чистых культурах кроме одиночных клеток встречаются скопления бактерий, напоминающие войлок.
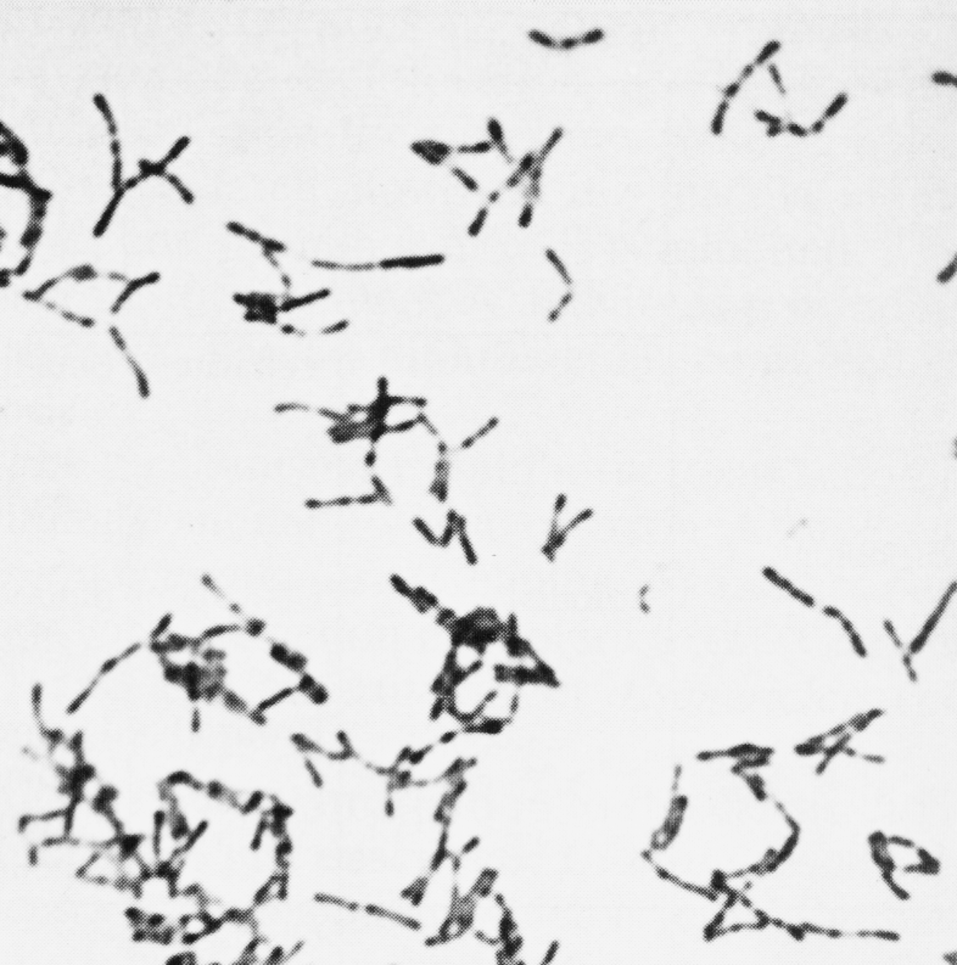
Рис. 1. Мазок из чистой культуры C.diphtheriae (тип intermedius). Характерны биполярное окрашивание (гранулы Бабеша—Эрнста), булавовидные утолщения клеток и расположение клеток в виде букв L, V или китайских иероглифов. Окраска метиленовой синькой. х1200
Неоднородность дифтерийной палочки находит отражение и в культуральных свойствах. По характеру роста на плотных питательных средах различают три биотипа (биовара) C. diphtheriae: gravis, intermedius и mitis. Колонии типа gravis формально напоминают R-форму бактерий (радиальная исчерченность, неровный край, без гемолиза). Колонии типа mitis больше похожи на S-форму (гладкие, выпуклые, с ровным краем, более мелкие, окружены зоной гемолиза). Тип intermedius занимает промежуточное положение, но по размеру колоний значительно уступает gravis и mitis (рис. 2). Биотипы дифтерийной палочки различаются и по ферментативной активности, причем gravis превосходит другие варианты. Немало усилий потрачено на то, чтобы связать различные типы дифтерийных бактерий с вирулентностью, превратив их из биоваров в патовары, т.е. в разновидности (варианты) с неодинаковой патогенностью. Этого сделать не удалось. Между культурально-биохимическими особенностями возбудителя и тяжестью заболевания нет четкой зависимости, и эти многолетние усилия представляют больше исторический интерес, отражая искренние (а порой и тенденциозные) заблуждения бактериологов, оставивших о себе память в ошибочных терминах — gravis (лат. тяжелый), mitis (легкий), intermedius (промежуточный).
Подобно всем коринебактериям (их около 20 видов), дифтерийная палочка непритязательна к питательным средам, но ее предпочитают культивировать на средах с кровью или сывороткой, так как в первых генерациях (т.е. при выделении от больного) она растет скудно и лишь при повторных посевах привыкает к новому режиму. Кстати, успех Леффлера во многом предопределило использование среды, обогащенной сывороткой крови. Не создают проблем и условия культивирования. Дифтерийная палочка — факультативный анаэроб и отлично развивается в обычной атмосфере при 37°С. Культуры хорошо сохраняются: на свернутой сыворотке, защищенной от высыхания и света, возбудитель остается вирулентным более года. Словом, работа с дифтерийной палочкой не создает больших хлопот, тем более, что разработаны и производятся специальные коммерческие среды для выделения и идентификации возбудителя. Чаще пользуются кровяными средами с теллуритом, на которых колонии дифтерийной палочки легко дифференцировать от сопутствующей микрофлоры, тем более, что рост грамотрицательных бактерий в подобных условиях подавляется (см. рис. 2). Остальное дополняет микроскопия, изучение ферментативной активности и (главное!) способности к токсинообразованию.
Краткая характеристика инфекций, основные системы.
2. Характеристика возбудителя:
2.1. Морфологические и тинкториальные свойства;
2.2. Культуральные свойства;
2.3. Биохимические свойства;
2.4. Токсические свойства;
2.5. Антигенные свойства;
2.6. Резистентность;
2.7. Патогенность для животных;
3. Патогенез и эпидемиология.
4. Иммунитет.
5. Лабораторная диагностика.
6. Специфическая профилактика и терапия.
Краткая характеристика инфекций, основные системы.
2. Характеристика возбудителя.
2.1. Морфологические и тинкториальные свойства.
Дифтерийная палочка (палочка Клебса – Леффлера) представлена тонкими, слегка изогнутыми или прямыми палочками размером 1 – 12 × 0,3 – 0,8 мкм. Часто они утолщены на концах и напоминают булаву. Для дифтерийной палочки характерен выраженный полиморфизм. Наряду с типичными формами, можно обнаружить карликовые, кокковидные, толстые с колбовидным утолщением на концах, гигантские, клиновидные, нитевидные, ветвящиеся и другие формы. На поверхности бактерий имеются фимбрии, облегчающие адгезию к эпителию слизистой оболочки. У С . Diphtheriae выделяют три биовара – gravis, mitis и intermedius.
Бактерии биовара gravis – короткие неправильной формы, с небольшим количеством метахроматических гранул.
Биовар mitis образуют длинные изогнутые полиморфные палочки, содержащие много волютиновых зерен (тельца Бабеша-Эрнста).
Бактерии биовара intermedius наиболее крупные, с бочковидными очертаниями; для них характерны поперечные перегородки, разделяющие клетку на несколько сегментов. В настоящее время биовар intermedius относят в группу gravis.
Рост на средах с теллуритом
Мелкие сухие матовые серо-черные колонии с более прозрачной периферией, поднятым центром и неровными краями
Мелкие гладкие блестящие полупрозрачные черные колонии с ровными краями
Рост на бульоне
Пленка, помутнение (иногда отсутствует), крошковидный или крупнозернистый осадок
Помутнение с последующим просветлением и образованием мелкозернистого осадка
Равномерное помутнение и порошкообразный осадок
Гемолиз на кровяных средах
2.2. Культуральные свойства.
Дифтерийная палочка хорошо растет при 36-37ºС; оптимум рН 7,4-8,0. Питательные среды должны содержать аминокислоты, витамины, ионы металлов (Са 2+ , Mg 2+ , Fe 2+ и др.), играющие роль ростовых факторов. На сывороточных средах (например, среде Леффлера) дают рост уже через 10-12 ч; за это время контаминирующая микрофлора обычно успевает развиться. Наибольшее распространение получили среды с теллуритом, так как возбудитель резистентен к высоким концентрациям теллурита калия или натрия, ингибирующим рост сопутствующей микрофлоры. На таких средах возбудитель образует серовато-черные колонии в результате восстановления теллурита до металлического теллура, аккумулирующегося внутри бактерий. В жидких средах образуют помутнение и осадок; их образование и характер варьируют у различных биоваров.
2.3. Биохимические свойства.
С. diphtheriae сбраживает с образованием кислоты глюкозу, мальтозу, галактозу, декстрин; не разлагает сахарозу, лактозу, манит. Способность разлагать крахмал и гликоген варьирует у различных штаммов, что используют для внутривидовой дифференцировки. Дифтерийная палочка не гидролизует мочевину и не образует индол. Отсутствие способности ферментировать палочку сахарозу и разлагать мочевину – дифференцирующий признак, отличающий дифтерийную палочку от других коринебактерий. Другой дифференцирующий признак – способность разлагать цистин. С. diphtheriae продуцирует каталозу, гиалуронидазу, нейромидазу, ДНК-азу и др. Дифтерийная палочка лизирует эритроциты морской свинки и кролика. Биовары возбудителя дифтерии существенно различаются по культуральным и биохимическим свойствам. Среди дифференциально-диагностических биохимических тестов наиболее часто учитывают различия в способности разлагать углеводы и мочевину.
Бактериоцины. Дифтерийная палочка образует бактериоцины (корицины), образующие узким спектром действия. Гены, кодирующие синтез бактериоцинов, передаются плазмидами. Бактериоцины образуют как токсические, так и нетоксические штаммы.
2.4. Токсические свойства.
С. diphtheriae продуцирует мощный экзотоксин – основной фактор патогенности. Нетоксигенные штаммы не вызывают развития заболевания . В чистом виде токсин впервые получили Э.Ру и А.Иерсен (1888), что явилось решающим моментом для установления этиологической роли микроорганизма. Токсин проявляет все свойства экзотоксина (термолабильный, высокотоксичный, иммуногенный белок, нейтрализуемый антитоксической сывороткой). Нативный токсин – полипептид с М r около 72000; его образуют фрагменты А (проявляет ферментативную активность) и В (взаимодействует с клеточными рецепторами, облегчая проникновения фрагмента А). клетки всех чувствительных организмов способны рецептировать В – фрагмент и поглощать молекулу посредством эндоцитоза. В кислой среде эндосом (фаголизосом) дисульфидные связи, объединяющие оба компонента, разрушаются фрагмент В взаимодействует с мембраной эндосомы, облегчая проникновение фрагмента А в цитоплазму. Последний устойчив к денатурации и длительно сохраняется в цитозоле. Механизм цитотоксического действия связан с модификацией белков через АТФ-рибозилирование. Подобным свойством обладают многие токсины, но лишь дифтерийный токсин и токсин А Pseudomonas aeruginosa имеют специфическую мишень – фактор элонгации 2 – трансферазу, ответственную за наращивание (элонгацию) полипептидной цепи на рибосоме.
Дифтерийный токсин катализирует перенос АТФ-рибозы от цитоплазматического никотинамиддинуклеотида (НАД) к фактору элонгации 2, приводя к АТФ-рибозилированию гистидиновых остатков в молекуле фактора с необратимым блокированием элонгации полипептидной цепи (то есть любого белкового синтеза). Немодифицированный фактор элонгации 2 образует комплекс с ГТФ и тРНК, связывающийся с мРНК в эукариотических клетках, после чего ингибирует белковый синтез, в том числе и в миокарде, приводя к структурным и функциональным нарушениям, способным вызвать смерть больного. Результат действия токсина на нервную ткань – демиелинизация нервных волокон, часто приводящая к параличам и парезам.
Способность к токсинообразованию проявляют лишь лизогенные штаммы Corynebacterium diphtheriae , инфицированные бактериофагом (β-фаг), несущим ген tox , кодирующий структуру токсина. Образование последнего наиболее выражено при вступлении бактериальной популяции в стадию отмирания. Переход умеренного фага в литическую форму мало влияет на синтез токсина.
2.5. Антигенные свойства.
У С. diphtheriae выделяют О- и К-Аг. Липидные и полисахаридные термолабильные фракции О-АГ коринебактерий преимущественно представлены межвидовыми Аг. Поверхностные термолабильные К-Аг (нуклеопротеиды, белки) обеспечивают видовую специфичность и проявляют выраженную иммуногенность. С помощью анти-К-сывороток дифтерийные бактерии разделяют на серологические варианты. Биовар mitis включает 40 сероваров, gravis – 14, intermedius – 4. в отечественной практике используют диагностические агглютинирующие, неадсорбированные сыворотки; в том числе полигрупповые и к сероварам для РА на стекле и в пробирках.
Коринебактерии дифтерии устойчивы к факторам окружающей среды, высыханию и могут долго сохранять жизнеспособность, например, на мягких игрушках — до 3 мес. Дезинфицирующие вещества (5% раствор карболовой кислоты, 1% раствор сулемы и др.) Дифтерийные бактерии чувствительны к пенициллину, эритромицину, тетрациклину и другим антибиотикам.
2.7. Патогенность для животных.
К дифтерийному экзотоксину чувствительны морские свинки. Токсигенность коринебактерии определяется внутрикожным методом, позволяющим на одной морской свинке изучить токсигенность нескольких штаммов. При подкожном введении дифтерийных бактерий свинка погибает на 2—5-й день. На вскрытии обнаруживаются резкое увеличение и гиперемия надпочечников — специфическое действие экзотоксина.
3. Патогенез и эпидемиология.
Входные ворота для возбудителя – слизистые оболочки носоглотки, иногда глаз, половых органов (у женщин), поврежденные кожные покровы. Дифтерийная палочка колонизирует ткани в месте внедрения, вызывая развитие местного фибринозного воспаления. При этом тип воспаления зависит от строения слизистых оболочек. Например, в однослойном цилиндрическом эпителии дыхательных путей формируется крупозное воспаление, на многослойном плоском эпителии образуется желто-серая фибринозная пленка, плотно спаянная с прилежащими тканями. Подобный тип поражений известен как дифтеритическое воспаление. Разрастание пленок и переход процесса, поражающего нервную систему (преимущественно периферические симпатические узлы), сердце и сосуды, надпочечники и почки. Ферменты С. diphtheriae (гиалуронидаза, нейромидаза, фибринолизин) обеспечивают проникновение возбудителя в различные ткани, включая кровоток. Однако (в отличии от токсинемии) бактериемия клинически не проявляется.
Резервуар дифтерии — человек (больной, реконвалесцент, бактерионоситель); наибольшую эпидемическую опасность представляют больные лица. Реконвалесценты выделяют дифтерийную палочку в течение 15-20 сут. Основной путь передачи дифтерийной палочки — воздушно-капельный; также возможно заражение через предметы, используемые больным, и инфицированные пищевые продукты (обычно молоко). При комнатной температуре во влажной атмосфере палочка Клебса-Лёффлера сохраняется долго. При 60°С дифтерийная палочка отмирает в течение 10 мин; в высушенных плёнках выдерживает температуру 98 "С в течение 1 ч, а при комнатной температуре может сохраняться до 7 мес. На игрушках дифтерийная палочка сохраняется до 2 нед, в пыли — до 5 нед, в воде и молоке — до 6-20 сут, на рассеянном свету остаётся жизнеспособным до 8 ч. Дезинфектанты и антисептики инактивируют возбудителя дифтерии в течение 5-10 мин. Пик заболеваемости дифтерией приходится на осенне-зимние месяцы.
После заболевания длительное время сохраняется антимикробный и антитоксический иммунитет. Грудные дети дифтерией не болеют, так как у них имеется пассивный иммунитет от матери. Наиболее восприимчивы дети в возрасте от 1 года до 5—6 лет. Для выявления антитоксического противодифтерийного иммунитета используется внутрикожная проба Шика. У детей, восприимчивых к дифтерии, на предплечье в месте введения малых доз дифтерийного токсина через 48 ч появляются покраснение и инфильтрат, что свидетельствует об отсутствии антитоксинов в крови.
5. Лабораторная диагностика.
С целью раннего выявления заболевания и определения носителей необходимы выделение и идентификация возбудителя, а так же определение его способности к токсинообразованию. Материалом для исследования служат дифтерические пленки, слизь из носоглотки или отделяемое из подозрительных поражений кожных покровов. Забор материала проводят двумя стерильными тампонами: один используют для посева, с другого делают мазки и окрашивают их по Граму и Найссеру. Взятый материал следует доставлять в лабораторию не позднее чем через три часа.
Бактериоскопия. Окраска по Граму не является специфичной, так как бактерии сравнительно плохо воспринимают красители, но позволяет косвенно идентифицировать непатогенные коринебактерии, располагающиеся в виде полисада (параллельно) или в виде китайских иероглифов. Окраска по Найссеру позволяет выделить характерные зерна Бабеша-Эрнста и отличить дифтерийную палочку от ложнодифтерийной палочки. C . pseudodiphtheriticum ( С. hofmannii ), часто обитающей в носоглотке.
Определение in vivo . Проводят подкожным и внутрикожным заражением 0,5 – 1,0 мл бактериальной культуры морских свинок массой 250 г. За 24 часа до заражения одному животному вводят дифтерийный антитоксин. При положительном результате не иммунизированные животные погибают в течение 3 -5 суток.
Фаготипирование. Для дифференциальной диагностики возбудителей используют набор из 9 коринефагов. С его помощью можно типировать большинство токсигенных и нетоксигенных штаммов биовара gravis .
6. Специфическая профилактика и терапия.
Первоначально развитие заболевание предупреждали введением инактивированного антисывороткой дифтерийного токсина. В настоящее время основу профилактики дифтерии составляет плановая или постэкспозиционная вакцинация. Для иммунопрофилактики применяют дифтерийный анатоксин, разработанный Г.Рамоном. Препарат – токсин, лишенный ядовитых свойств обработкой 0,4% раствором формалина и выдержкой в термостате при температуре 40ºС в течение 30 суток, но сохранивший иммуногенность. Очищенный и концентрированный препарат входи в состав комбинированных вакцин – АКДС, АДС, АДС – М.
Наличие и содержание АТ к дифтерийному токсину определяют в РПГА и РНГА.
Постинфекционный иммунитет нестойкий, поэтому реконвалесценты подлежат вакцинации в общем порядке.
При выявлении заболевания в детских коллективах контактировавших с заболевшими детьми лиц следует обследовать бактериологическим и изолировать от коллектива на 7 суток.
Поскольку патогенез поражений обусловлен действием токсина, то основу специфической терапии составляет противодифтерийная лошадиная сыворотка (антитоксин), содержащая не менее 2000 международных антитоксических единиц активности (МЕ) 1мл. антитоксин вводят внутримышечно или внутривенно в дозах, соответствующих тяжести заболевания (от 20000 до 100000 ЕД). открытие Э.Беренгом и Ш.Китазато антитоксических свойств сыворотки иммунных животных явилось одним из важных этапов развития микробиологии, а практическая медицина получила возможность противостоять этой высоколетальной инфекции. Параллельно назначают эффективные антимикробные препараты (амигликозиды, цефалоспорины), а также проводят симптоматическую терапию. Выписку больных проводят только после двукратного отрицательного результата бактериологического обследования.
По морфологическим и культуральным свойствам с возбудителями дифтерии сходна большая группа бактерий рода Corynebacterium, обозначаемых как кориноформные бактерии, или дифтероиды. Они широко распространены в окружающей среде – в воздухе, почве, пыли, воде, а также в некоторых пищевых продуктах (например, молоке). Нередко их выделяют от клинически здоровых лиц, а также при различных заболеваниях (часто их роль остается неясной). От человека их наиболее часто выделяют со слизистой оболочки носоглотки (где они доминируют наравне со стафилококками), с эпителия влагалища (особенно у детей), а также из различных ран. Большинство видов представлено организмами-комменсалами, например C . pseudodiphtheriticum (палочка Хофмана) и С. xerosis , но также имеются виды, вызывающие спорадические поражения человека ( C . ulceras , C . jeikeium , C . urealyticum , C . minutissimum и др).
Читайте также:


