Бруцеллез и болезнь лайма
Клещевой боррелиоз (болезнь Лайма) - инфекционное трансмиссивное природноочаговое заболевание, вызываемое спирохетами и передающееся клещами.
Болезнь Лайма имеет наклонность к хроническому и рецидивирующему течению и преимущественному поражению кожи, нервной системы, опорно-двигательного аппарата и сердца.
Заболеваемость болезнью Лайма в России составляет 1,7-3,5 на 100 тыс. населения. Тот факт, что болезнь Лайма стала широко известна и получила самостоятельный статус лишь сравнительно недавно - с середины 70-х годов, во многом обусловлен экологическими изменениями, вызванными антропогенными воздействиями, приведшими к расширению распространения и росту численности клещей-переносчиков и к возникновению новых очагов. Сокращение пахотных земель, развитие озеленения, увеличение пригородного строительства привели к мозаичному распространению лесов, а значит, к созданию идеальных условий для существования клещей. Если ранее очагиприродно-очаговых инфекций с переносчиков возникали в основном в лесных массивах и в сельской местности, то теперь существует реальная угроза городскому населению.
Зараженные клещи стали проникать из пригородных лесов в городские парки и скверы. Значительная часть случаев заражения людей происходит в пригородной зоне, на садово-огородных участках и в городских рекреационных зонах, на придомовых территориях.
Заболеть болезнью Лайма можно в любом возрасте. Человека заражают боррелиями взрослые иксодовые клещи при укусе. При этом заболеваемость болезнью Лайма гораздо выше, чем клещевым энцефалитом. Болезнь Лайма опасна тем, что она гораздо чаще, чем клещевой энцефалит, дает хронические формы. Взрослые и пожилые люди болеют более тяжело, что объясняется наличием сопутствующей хронической патологии (атеросклероз, гипертоническая болезнь). Летальные случаи от болезни Лайма до настоящего времени не зарегистрированы.
Причина заболевания клещевым боррелиозом
Возбудителями клещевого боррелиоза являются спирохеты рода боррелий. Возбудитель тесно связан с иксодовыми клещами и их естественными хозяевами. Общность переносчиков для возбудителей иксодовых клещевых боррелиозов и вирусов клещевого энцефалита обуславливает наличие у клещей, и, следовательно, у больных, случаев смешанной инфекции.
Географическое распространение клещевого боррелиоза (болезни Лайма)обширно, заболевание встречается на всех континентах (кроме Антарктиды). Считают весьма эндемичными (постоянное проявление данного заболевания в определенной местности) Ленинградскую, Тверскую, Ярославскую, Костромскую, Калининградскую, Пермскую, Тюменскую области, а также Уральский, Западносибирский и Дальневосточный регионы по иксодовым клещевым боррелиозам. На территории Адыгеи основными хранителями и переносчиками боррелий являются иксодовые клещи.
Зараженность клещей возбудителями болезни Лайма - в разных природных очагах может варьировать в широком диапазоне (от 5-10 до 70-90%).
Больной клещевым боррелиозом (болезнью Лайма) для окружающих не заразен.
Процесс развития болезни Лайма
Заражение клещевым боррелиозом происходит при укусе инфицированным клещем. Боррелии со слюной клеща попадают в кожу и в течение нескольких дней размножаются, после чего они распространяются на другие участки кожи и внутренние органы (сердце, головной мозг, суставы и др.). Боррелии в течение длительного времени (годами) могут сохраняться в организме человека, обусловливая хроническое и рецидивирующее течение заболевания. Хроническое течение болезни может развиться после длительного периода времени. Процесс развития болезни при боррелиозе сходен с процессом развития сифилиса.
Признаки болезни Лайма
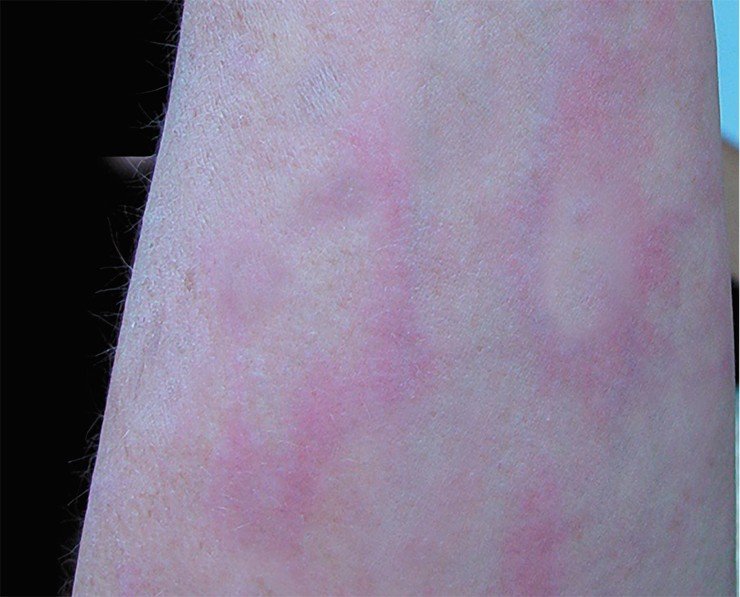
Инкубационный период клещевого боррелиоза составляет - от 2 до 30 дней, в среднем - 2 недели. Характерным признаком начала заболевания является появление на месте укуса клещом покраснения кожи. Красное пятно постепенно увеличивается по периферии, достигая 1-10 см в диаметре, иногда до 30 см и более. Форма пятна округлая или овальная, реже неправильная. Наружный край воспаленной кожи более красный, несколько возвышается над уровнем кожи. Со временем центральная часть пятна бледнеет или приобретает синюшный оттенок, создается форма кольца. В месте укуса клеща, в центре пятна, определяется корочка, затем рубец. Пятно без лечения сохраняется 2-3 недели, затем исчезает. Через 1-1,5 месяцев развиваются признаки поражения нервной системы, сердца, суставов.
Распознавание болезни Лайма
Появление красного пятна на месте укуса клеща дает основание думать о болезни Лайма. Для подтверждения диагноза производится исследование крови.
Лечение клещевого боррелиоза должно проводиться в инфекционной больнице, где проводится терапия, направленная на уничтожение боррелий. Без такого лечения болезнь прогрессирует, переходит в хроническое течение, а в ряде случаев приводит к инвалидности вследствие поражения нервной системы и суставов.
Прогноз для жизни благоприятный.
Переболевшие находятся под медицинским наблюдением в течение 2 лет и обследуются через 3, 6, 12 месяцев и через 2 года.
Профилактика болезни Лайма
Ведущее значение в профилактике болезни Лайма имеет борьба против клещей, где используются, как косвенные меры (защитные), так и прямое истребление их в природе.
Находясь в местах обитания клещей, избегайте темных тонов в одежде, так как клещей труднее заметить на темном фоне. Заправляйте верхнюю одежду в брюки (спортивные штаны, джинсы), последние - в носки и сапоги. Если нет капюшона - наденьте головной убор.Длинные волосы желательно спрятать под головной убор.
Проводите профилактический осмотр своей одежды, осмотрите голову и тело, в особенности выше пояса, клещи чаще всего присасываются именно там.
После того, как придете домой, снимите одежду вне жилого помещения и тщательно ее осмотрите, обратив особое внимание на складки, швы, карманы.
Большинству видов клещей жилье человека не подходит для комфортного проживания и продолжения рода, однако достаточно длительное время (до нескольких недель) оказавшиеся в помещении клещи могут представлять опасность и при удобном случае напасть на человека. В случае, если клещи оказались в помещении, следует убрать с пола ковры, провести тщательную уборку с использованием пылесоса.
Если вы обнаружили клеща, который уже впился вам в кожу:
1. Ни в коем случае не дёргайте его самостоятельно, так как вы можете оторвать тело от головы (голова может существовать без тела).
2. Для удаления клеща, необходимо залить его камфорным или растительным маслом, через 10-15 минут аккуратно вытащить клеща пинцетом.
3. Место укуса смазать зелёнкой или йодом.
4. После того, как вы удалили клеща, как можно быстрее следует явиться в бактериологическую лабораторию для его исследования на наличие боррелий.
Адрес: 364038, Чеченская Республика, г. Грозный, ул. Урицкого, 2а

Болезнь Лайма (БЛ) давно известна дерматологам, невропатологам и ревматологам по разнообразным клиническим проявлениям инфекционного процесса, которые были описаны как самостоятельные заболевания или синдромы неясной этиологии: хроническая мигрирующая эритема, клещевая кольцевидная эритема, акродерматит, хронический атрофирующий акродерматит, лимфоденоз кожи, серозный менингит, радикулоневрит, хронический артрит, Лайм-артрит и др.
Спирохетозную этиологию болезни Лайма раскрыл В. Бургдорфер (США) лишь в 1981 г. Р. Джонсон в 1984 г. установил, что возбудитель является новым видом бактерий рода Borrelia и в честь первооткрывателя дал ему название Borrelia burgdorferi. Вскоре стало ясно, что многими названиями обозначались разные клинические проявления этиологически единого инфекционного заболевания — боррелиоза. Ему было дано название — болезнь Лайма (Лайм — небольшой город в США).
К настоящему времени стало ясно, что Болезнь Лайма (БЛ) - это классический природно-очаговый облигатно-трансмиссивный боррелиоз, возбудители которого чрезвычайно широко распространены главным образом в лесной полосе умеренного климатического пояса.
Изучение различных аспектов проблемы БЛ, начавшееся во многих странах сразу за открытием возбудителя, показало, что это хроническое и рецидивирующее природно-очаговое заболевание, способное поражать центральную нервную и сердечно-сосудистую системы, а также опорно-двигательный аппарат. БЛ представляет большую опасность для здоровья людей, так как может приводить к длительной нетрудоспособности, а при тяжелых поздних хронических проявлениях — к инвалидности. По уровню заболеваемости и тяжести клинического течения БЛ представляет собой одну из наиболее актуальных проблем современной инфекционной патологии для США и многих Европейских стран.
Для науки БЛ представляет собой сравнительно новую нозологическую форму, поэтому во всех странах, где диагностике ИКБ уделяется должное внимание, инфекции этой группы по уровню заболеваемости занимают ведущее место среди природно-очаговых зоонозов. В целом проблема ИКБ относится к числу наиболее актуальных в современной инфекционной патологии.
Заражение человека происходит трансмиссивным путем. Возбудитель инокулируется при укусе клеща с его слюной в первые сутки после присасывания основного переносчика – лесного клеща Ixodes ricinus. У лесного клеща на людей нападают как взрослые, так и нимфы. Нимфы значительно мельче взрослых клещей, поэтому и их укусы нередко проходят незамеченными, что важно учитывать при оценке анамнестических сведений.
Восприимчивость человека к боррелиям очень высокая, а возможно и абсолютная. Иммунитет нестерилен. Антитела появляются в первые дни заболевания, а их титры нарастают обычно в течение 4—5 недель даже при специфическом лечении, а у нелеченых больных — несколько дольше. Возбудитель способен длительно персистировать в организме, где могут возникать новые антигенные варианты боррелий, способствующие хронизации инфекционного процесса.
От больного человека здоровому инфекция не передается. Однако возбудитель БЛ может передаваться трансплацентарно при беременности от матери плоду.
Для первичных заболеваний БЛ характерна сезонность, обусловленная периодом активности клещей. Клещ Ix. ricinus обычно имеет два сезонных пика активности: весной и в конце лета — начале осени. Соответственно, в районах распространения данного вида эти периоды наиболее опасны.
БЛ болеют людей всех возрастов, как сельские, так и городские жители, хотя чаще болеет взрослое трудоспособное население.
Каковы же заболеваемость боррелиозом Лайма в Украине и его место в современной инфекционной патологии? Сейчас ответ на этот вопрос может быть дан лишь сугубо предположительно на основе представлений о широте распространения и эпидемиологии инфекции, об уровне зараженности переносчиков и числе случаев, выявленных в последние годы в некоторых регионах.
Так как современные данные о заболеваемости далеко неполно отражают истинный уровень заболеваемости из-за значительной неполноты выявления свежих случаев заболевания клещевым боррелиозом, очень затруднительно сейчас оценить и общее количество хронически больных. Все это означает, что речь идет отнюдь не о редком или спорадическом заболевании. По всей видимости, по показателям заболеваемости БЛ фактически занимает сейчас ведущее место среди инфекций, передающихся клещами, и одно из первых мест среди всех природно-очаговых зоонозов.
Исходя из общности переносчиков, сопряженности паразитарных систем и сходства эпидемиологии БЛ и КЭ, была установлена возможность одновременного заражения людей двумя возбудителями от одного клеща с последующим развитием микстинфекции. По первым полученным данным, число больных с выраженной микстинфекцией может составлять до 10 % всех заболеваний БЛ и КЭ. Это свидетельствует о большой практической важности данной, по существу совершенно новой для нашего здравоохранения проблемы. Поэтому один из практически важных аспектов изучения микстинфекций БЛ и КЭ связан, с одной стороны, с дифференциальной диагностикой болезни Лайма и клещевого энцефалита, а с другой — с возможностью одновременного инфицирования вирусом и боррелями.
Поскольку ведущий путь передачи и основные переносчики болезни Лайма и клещевого энцефалита тождественны, главные черты эпидемиологии этих инфекций (сезонность заболеваний, причины и интенсивность контакта населения с природными очагами, определяющие профессиональный и возрастной состав заболевших, их распределение по местам заражения и т. п.) очень сходны. По литературным данным, заболеваемость БЛ обычно в 2—3 и более раза выше, чем аналогичные показатели по КЭ.

Болезнь Лайма, также известная под названием боррелиоз, переносчиками инфекции являются клещи. Болезнь поражает нервную систему человека, опорно-двигательный аппарат, сердце и кожу.
Что такое болезнь Лайма, как ее распознать и лечить – далее в материале Здоровье 24.
Чем опасна болезнь Лайма (боррелиоз)?
Инфекционная болезнь передается человеку во время присасывания черноногих клещей к коже. Активность нападений приходится на апрель-май и август-сентябрь.
Клещей меньше на природе в солнечную жаркую погоду и больше в прохладную и пасмурную. Кроме этого, мизерные насекомые могут попасть в ваш дом вместе с букетом цветов или домашними любимцами.
Болезнь Лайма вызывают боррелии, которых переносят исключительно клещи. Заражение происходит, когда насекомое впрыскивает слюну в ранку. Ежегодно в Украине фиксируют до 1500 случаев заражения боррелиозом.
Начальные симптомы болезни Лайма проявляются в течение 5-11 дней после момента укуса, столько длится инкубационный период. Первые признаки напоминают симптомы гриппа.
Преимущественно, место укуса сильно опухает, появляется красное пятно, может произойти паралич лицевого нерва.
Несвоевременное обращение к медикам может обернуться "букетом" серьезных хронических заболеваний – от боли в суставах и проблем с нервной и сердечно-сосудистой системами до неврологических расстройств. Боррелиоз может привести даже к инвалидности.
Болезнь Лайма лечится антибиотиками, курс длится от 2 недель до 1 месяца, и это при условии, что у вас ранняя стадия.

Болезнь Лайма распространяют клещи / 24 канал
Болезнь Лайма: симптомы
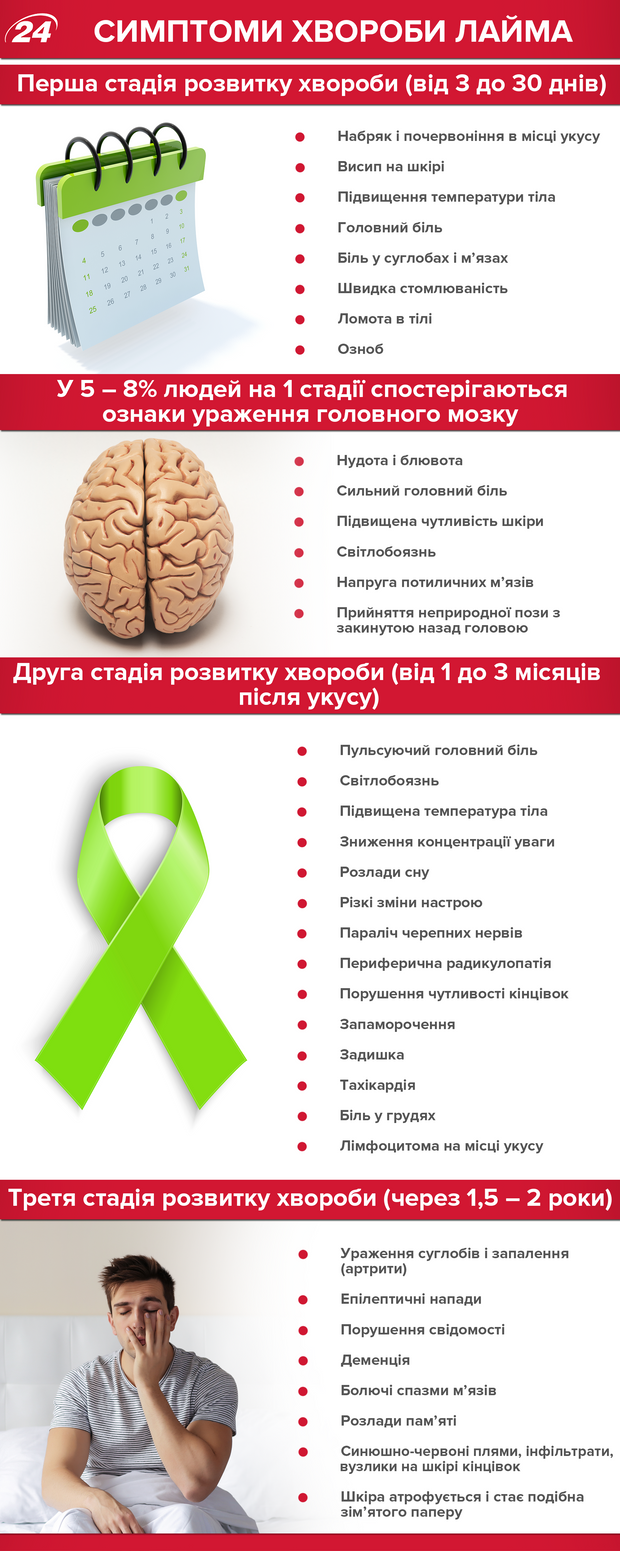
Течение заболевания часто имеет три стадии, и каждая из них проявляется очень разными симптомами. Кроме того, стадии могут протекать с различной степенью тяжести. А иногда интервалы между стадиями заболевания Лайма являются длинными и бессимптомными.
Первая стадия заболевания – стадия локальной инфекции, когда патологический процесс развивается в месте укуса. Проявляются кожные проявления, в частности, возникает покраснение и мигрирующая эритема.
Первая стадия развития болезни (от 3 до 30 дней): симптомы
- опухлость и покраснение в месте укуса
- высыпание на коже
- повышение температуры тела
- головная боль
- боль в суставах и мышцах
- быстрая утомляемость
- ломота в теле
- озноб
У 5-8% людей на 1 стадии наблюдаются признаки поражения головного мозга.
- тошнота и рвота
- сильная головная боль
- повышенная чувствительность кожи
- светобоязнь
- напряжение затылочных мышц
Вторая стадия развития болезни (от 1 до 3 месяцев после укуса): симптомы
Вторая стадия заболевания – стадия диссеминации, когда происходит распространение возбудителя болезни из первичного очага по организму человека. Гематогенная и лимфогенная диссеминация происходит в лимфатические узлы, паренхиматозные органы, суставы, нервную систему, где боррелии захватываются системой мононуклеарных фагоцитов с формированием метастатических очагов воспаления.
- пульсирующая головная боль
- светобоязнь
- повышенная температура тела
- снижение концентрации внимания
- расстройства сна
- резкие перемены настроения
- паралич черепных нервов
- периферическая радикулопатия
- нарушения чувствительности конечностей
- головокружения
- одышка
- тахикардия
- боль в груди
- лимфоцитома на месте укуса
Третья стадия развития болезни (через 1,5-2 года): симптомы
Третья стадия заболевания – стадия персистирующей инфекции и аутоиммунных нарушений. Поражению подвергаются преимущественно суставы, сердце и нервная система, реже – кожа. Эта стадия может развиться через несколько месяцев, а то и лет после инфицирования.
- эпилептические припадки
- нарушения сознания
- деменция
- болезненные спазмы мышц
- расстройства памяти
- синюшно-красные пятна, инфильтраты, узелки на коже конечностей
- кожа атрофируется и становится похожей на смятую бумагу
Симптомы болезни Лайма / 24 канал
Профилактика
Чтобы не стать жертвой клеща, стоит придерживаться нескольких простых советов:
1. В своем дворе дома или на даче регулярно косите траву, так как клещи, как правило, живут неподалеку от лесов и полей.
2. Позаботьтесь об одежде на природу или прогулку в парке. Стоит одевать что-то на голову, светлую однотонную одежду с длинными рукавами и длинные брюки, которые плотно облегают тело – на светлом легче обнаружить клеща, а облегающая одежда защитит от проникновения насекомого на кожу.
3. Ежедневно осматривайте себя, детей и домашних питомцев на предмет клещей. Осмотр следует повторять каждые 2 часа прогулки и после того, как вернулись домой. Также проверьте все вещи, которые принесли с прогулки – сумки, пледы и прочее.
4. На природе для отдыха лучше очистить место от сухой травы, ветвей, хвороста.
5. Используйте для защиты от этих опасных насекомых аэрозоли и кремы, которые отпугивают клещей.
Как уберечься от клещей во время прогулки на природе: видео
Больше новостей, касающихся лечения, медицины, питания, здорового образа жизни и многое другое – читайте в разделе Здоровье.
Клещевой энцефалит — опасное вирусное заболевание, поражающее центральную нервную систему, — вряд ли нуждается в представлении, особенно в связи с недавним всплеском заболеваемости. А вот к проблеме другой, но уже бактериальной, инфекции, также переносимой клещами, внимание врачей и ученых России было привлечено сравнительно недавно
В России боррелиоз (или болезнь Лайма, как ее называют в США) был впервые серологически (т. е. на основе наличия специфических антител) выявлен сотрудниками научно-исследовательского института эпидемиологии и микробиологии им. Н. Ф. Гамалеи РАМН под руководством Э. И. Коренберга в 1985 г. Но только в 1991 г. иксодовые клещевые боррелиозы (ИКБ) были включены в официальный государственный перечень заболеваний, регистрируемых на территории России.
Наиболее распространенным этот недуг признан в США: ежегодно там заболевает более 16 тыс. человек. Рост заболеваемости боррелиозом в настоящее время наблюдается и во многих странах Европы.
Возбудитель — спирохета
Уже из самого названия видно, что переносчиками этой болезни, также как и клещевого энцефалита, являются клещи. В США болезнь Лайма переносят клещи Ixodes scapularis (в 1982 г. американский исследователь В. Бургдорфер именно от этих клещей впервые изолировал самих инфекционных агентов — боррелий); в Европе эту функцию выполняют клещи Ixodes ricinus, а у нас — печально известные таежные клещи Ixodes persulcatus.
Возбудитель боррелиоза — спирохета комплекса под пышным латинским названием Borrelia burgdorferi sensu lato (s. l.) — состоит в близком родстве с трепонемой — возбудителем всем известного сифилиса — и лептоспирой — возбудителем лептоспироза, серьезного заболевания, которому подвержены многие виды животных, и человек в том числе. Все перечисленные спирохеты имеют сходный внешний вид и по форме напоминают извитую спираль.
К сегодняшнему дню на основании генетических и фенотипических различий выделено 12 видов боррелий, но опасными для человека до недавнего времени считалось только три вида: B. burgdorferi sensu stricto (s.s.), B. afzelii и B. garinii. Однако в последнее время появились сообщения, что от больных ИКБ был выделен еще один вид — B. spielmanii, что говорит о возможной патогенности и этого вида.
Боррелии способны не только передвигаться под кожей, но и проникать в кровеносные сосуды, перемещаясь с током крови во внутренние органы. Не является для них преградой и гематоэнцефалический барьер, защищающий кровеносные сосуды мозга
Боррелии распространены по регионам мира неравномерно. В России основное эпидемиологическое значение имеют два вида — B. afzelii и B. garinii, которые обнаружены в обширной лесной зоне от Прибалтики до Южного Сахалина.
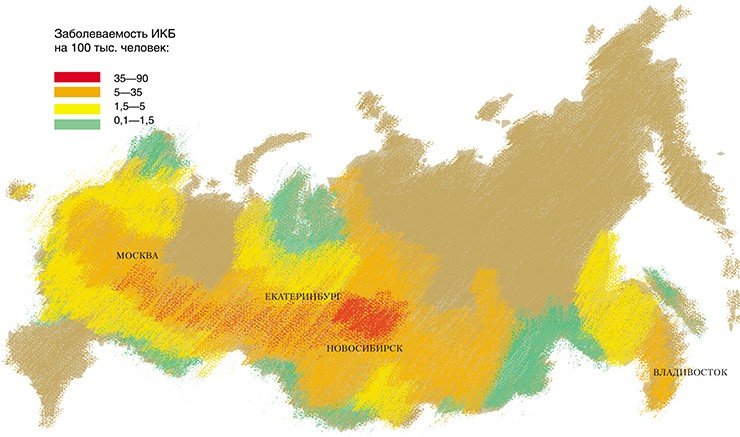
В Институте химической биологии и фундаментальной медицины изучение боррелий было начато в 2000 г. Исследования, проведенные совместно с Институтом систематики и экологии животных СО РАН, направленные на выявление видового разнообразия боррелий, циркулирующих в природных очагах ИКБ Новосибирской области, позволили установить ряд фактов. Помимо широко распространенных B. afzelii и B. garinii были обнаружены редко встречающиеся генетические варианты этих видов.
Согласно данным световой микроскопии, зараженность таежных клещей боррелиями на территории Новосибирской области составляет 12—25 %. При микроскопическом исследовании фиксированных и витальных препаратов боррелии были выявлены как у взрослых клещей, собранных с растений, так и у частично или полностью напитавшихся личинок и нимф.
Проникнув в тело млекопитающего вместе со слюною клеща, спирохеты начинают усиленно размножаться в кожных покровах на месте укуса. Они способны не только передвигаться под кожей, но и проникать в кровеносные сосуды, перемещаясь с током крови во внутренние органы. Не является для них преградой и гематоэнцефалический барьер: размножаясь в спинномозговой жидкости, боррелии становятся причиной тяжелых нейроинфекций.
Первая стадия — обратимая
Иксодовый клещевой боррелиоз — полисистемное заболевание, при котором возможны поражения кожи, опорно-двигательного аппарата, нервной и сердечно-сосудистой систем. Характер клинических проявлений заболевания зависит от его стадии. Условно выделяют три стадии боррелиозной инфекции, хотя четко различить их не всегда удается. Заболевание, как правило, развивается последовательно, переходя из одной стадии в другую.
Первая стадия длится от 3 до 30 дней. За этот отрезок времени на коже (в области укуса клеща) вследствие воспалительной реакции может появиться красное кольцо, которое так и называется: кольцевая мигрирующая эритема. Начинается она с небольшого пятна в месте присасывания клеща, которое постепенно мигрирует к периферии. В типичных случаях центр пятна светлеет, а периферические участки образуют яркий красный валик в виде кольца неправильной формы диаметром до 15 см.
Исследования кожных проб, взятых из разных участков эритемы, свидетельствуют о том, что в центре эритемного кольца боррелии практически отсутствуют, но, как правило, они всегда обнаруживаются на периферии. По сравнению с другими воспалительными изменениями эритема может сохраняться на коже в течение достаточно длительного промежутка времени.

Примерно у четверти больных кожные проявления заболевания сопровождаются такими симптомами, как: озноб, сонливость, мышечная слабость, боли в суставах и увеличение лимфатических узлов. Это сигнализирует о том, что боррелии распространяются по организму. Однако у большинства больных с эритемой ранние стадии болезни не сопровождаются симптомами интоксикации. К тому же, существует и так называемая безэритемная форма, которая, как правило, начинается остро и осложнена высокой температурой, болью в суставах и головной болью.

Также нужно отметить, что отсутствие симптомов болезни в первое время после укуса клеща не исключает развития болезни в будущем. При проведении своевременного лечения на первой стадии заболевания возможно полное выздоровление.
Лечение поздней стадии боррелиоза, развивающейся через полгода — год после заражения, требует длительного курса антибактериальной терапии. И борьба с хронической болезнью не всегда бывает успешной
Вторая стадия боррелиоза развивается в среднем через 1—3 месяца после инфицирования. К этому времени боррелии с током крови и лимфы попадают в различные органы и ткани, такие как: мышцы, суставы, миокард, спинной и головной мозг, а также селезенка, печень, сетчатка глаза, — и поражают их. Вот почему данную стадию характеризует столь значительное разнообразие клинических проявлений заболевания: неврологических, сердечных, кожных и т. д.
Признаки поражения нервной системы проявляются в виде менингита, моно- и полиневритов, очень часто — неврита лицевого нерва и др. Многие из этих симптомов могут наблюдаться одновременно. Наиболее частым неврологическим проявлением можно назвать менингополирадикулоневрит (синдром Баннаварта), характеризующийся парезом лицевого нерва. Кроме того, на этой стадии у некоторых больных могут появиться вторичные эритемы.
Наконец, третья стадия боррелиоза развивается через полгода — год после проникновения инфекции в организм. Чаще всего встречаются поражения суставов (хронический артрит), кожи (атрофический акродерматит) и хронические поражения нервной системы (хронический нейроборрелиоз). Лечение поздней стадии боррелиоза требует длительного курса антибактериальной терапии, однако впоследствии у некоторых больных с артритами признаки хронической инфекции наблюдаются в течение месяцев и даже нескольких лет после курса лечения антибиотиками.
Иммунный ответ
В развитие боррелиозной инфекции, как правило, вовлечено несколько патогенных механизмов. Некоторые синдромы, такие как менингит и радикулит, вероятно, отражают результат прямой инфекции органа, а вот артрит и полиневрит могут быть связаны с непрямыми эффектами, вызванными вторичным аутоиммунным ответом.
Иммунный ответ организма на боррелиозную инфекцию проявляется по-разному. Для контроля над распространением инфекции организм использует как врожденный (неспецифическая резистентность), так и адаптивный специфический иммунный ответ, т. е. выработку специфических антител против инфекционного агента. В течение первых двух недель после начала болезни у большинства пациентов действительно обнаруживаются иммуноглобулины против определенных антигенов боррелий — инфекционных белков, запускающих в организме механизм иммунного ответа.
Еще в 90-х гг. прошлого века в США были проведены первые исследования, направленные на разработку антиборрелиозной вакцины. Но и на сегодняшний день эффективной вакцины, предохраняющей от этого опасного заболевания, не существует. Вероятно, трудности с получением безопасных вакцин имеют отношение к особенностям иммунного ответа, наблюдаемого при боррелиозной инфекции. Он может инициировать выработку антител против некоторых собственных белков организма, т. е. вызвать опасные аутоиммунные реакции.
Причиной подобного иммунного ответа является молекулярная мимикрия, сходство (например, между липопротеином боррелий OspA и белком адгезии hLFA-1α), который вырабатывается нашими Т-клетками в синовиальной оболочке, выстилающей внутренние поверхности суставов. Так, осложнения, возникающие после проведения вакцинации вакциной на основе липопротеина OspA, в большинстве случаев проявлялись в виде артритов и аутоиммунных ревматоидных артритов. Работа по созданию приемлемой, безвредной и в то же время эффективной вакцины продолжается до сих пор.
Как диагностировать ИКБ?
Диагностику ИКБ обычно проводят на основании так называемого эпидемиологического анамнеза (установления факта посещения леса, укуса клеща), а также клинических признаков заболевания, главным из которых является наличие мигрирующей эритемы.
Особую сложность для диагностики представляют заболевания, протекающие в безэритемных формах, одновременно с другими инфекциями, переносимыми клещами, например клещевым энцефалитом или анаплазмозом. В клинической практике известны случаи, когда у больного одновременно были выявлены безэритемная форма боррелиоза и клещевого энцефалита, которые привели его к повторной госпитализации по причине осложнений.
Случаи безэритемных форм можно диагностировать только с помощью лабораторных тестов. Выделение боррелий из проб кожи, проб сыворотки крови, спинномозговой или синовиальной жидкостей на специальные среды методом культивирования требует наличия специальных условий, дорогостоящих реактивов, занимает много времени, а главное — малоэффективно.
Первые исследования, направленные на разработку антиборрелиозной вакцины, были проведены еще в 90-х гг. прошлого века.
Но и на сегодняшний день эффективной вакцины против этого опасного заболевания не существует
Микроскопические исследования используются обычно при проведении анализа зараженности боррелиями клещей, но практически не применяются при диагностике ИКБ, поскольку в тканях и жидкостях организма инфицированного человека боррелии не накапливаются в таких количествах, чтобы их можно было обнаружить под микроскопом.
Тем не менее, при проведении совместных работ с Муниципальной инфекционной больницей № 1 г. Новосибирска было показано, что на ранней стадии болезни, до начала лечения, в комплексной диагностике заболевания метод ПЦР вполне применим наряду с иммунологическими методами анализа.
Для своевременного выявления смешанной инфекции определение ДНК необходимо проводить в первые четыре недели после присасывания клещей. Однако отрицательный результат, который при этом может быть получен, не исключает наличия заболевания и через 3—6 недель требует проведения серологических тестов (на специфические антитела).
Выявление антител к белкам боррелий сегодня и является основным способом лабораторной диагностики. В США и в странах Европы для повышения надежности серодиагностики боррелиоза было рекомендовано использовать двухступенчатую схему тестирования сывороток крови, однако в России двухступенчатый подход не применяется из-за отсутствия отечественных тест-систем. Кроме того, иммуноглобулины из сыворотки крови больных ИКБ могут по-разному реагировать с основными белками разных видов боррелий, поэтому критерии тестирования, разработанные для одной страны, могут быть непригодны для другой.
В России сейчас широко применяют серологические методы детекции: иммуноферментный анализ (ИФА) и реакцию непрямой иммунофлюоресценции (РНИФ), диагностическая значимость которых сопоставима. Однако применение второго метода может быть ограничено тем, что существует вероятность перекрестных реакций с близкородственными боррелиям микроорганизмами, в частности с Treponema palladium, возбудителем сифилиса. В целом же эффективность выявления у больных антител даже с помощью применения комбинации современных серологических тестов зависит от стадии заболевания.
Так что же такое боррелиоз — обычная инфекция или болезнь на всю жизнь? В действительности этот недуг не так безобиден, как представляется на первый взгляд.Иногда инфицирование организма боррелиями вызывает тяжелые отдаленные последствия, заболевания, которые только при ближайшем рассмотрении удается связать с боррелиозом, ранее перенесенным пациентами.
Благоприятный исход этого серьезного бактериального заболевания, переносимого клещами, во многом зависит от проведения своевременной, адекватной диагностики и соответствующей терапии. И лечение ИКБ должно заключаться не в бездумном приеме антибиотиков, как это иногда случается. Это — дело профессионалов, которые способны выявить не только клиническую симптоматику, но также индивидуальные особенности течения болезни и наличие сопутствующих заболеваний.
Читайте также:


