Жаропонижающее нурофен при инфекции
С.С. Паунова, заведующий кафедры педиатрии лечебного факультета ГБОУ ВПО Российского национального исследовательского медицинского университета им. Н.И. Пирогова Минздравсоцразвития России, профессор, д-р мед. наук.
По данным Госкомстата России на территории Российской Федерации в первом полугодии 2012 г. по сравнению с соответствующим периодом 2011 г. эпидемиологическая обстановка характеризовалась ростом заболеваемости населения по ряду инфекционных заболеваний с лихорадочным синдромом, в их числе: краснуха, коклюш, острые инфекции верхних дыхательных путей, острые кишечные инфекции и т.д.
Так, например, в апреле 2012 г. зарегистрировано 288 случаев заболевания корью (за аналогичный месяц 2011 г. 15 случаев заболевания). По сравнению с соответствующим месяцем 2011 г. в 3,6 раза больше выявлено больных краснухой, на 84,6% – коклюшем, на 83,7% – гриппом, на 31,6% – паротитом эпидемическим, на 17,6% – острыми инфекциями верхних дыхательных путей.
Среди заболевших инфекционными болезнями в первом полугодии 2012 г. дети в возрасте 0–17 лет составляли от 97,0% (по коклюшу) до 71,1% (по острым кишечным инфекциям) и 48,9% (по эпидемическому паротиту) (gks.ru)
Наиболее частым симптомом любого инфекционного заболевания, особенно в детском возрасте, является лихорадка, представляющая собой защитно-компенсаторную реакцию организма в ответ на внедрение вирусов или патогенной микрофлоры. При этом происходит усиление фагоцитоза, увеличение синтеза интерферонов, активация и дифференцировка лимфоцитов и стимуляция антителообразования. Повышенная температура тела также препятствует размножению возбудителей болезни.
Патогенетически лихорадка принципиально отличается от повышения температуры тела при перегревании организма, возникающего от различных причин: при значительном повышении температуры окружающей среды, активной мышечной работе и др. [1, 2].
Также следует отметить, что длительно сохраняющаяся лихорадка, быстро приводит к истощению компенсаторных реакций со стороны терморегуляторного центра, особенно у детей раннего возраста, что угрожает развитием гипертермического синдрома [5].
Очевидно, что повышение у ребенка температуры тела вызывает наибольшую тревогу у родителей и вполне объяснимое стремление снизить температуру тела ребенка любыми способами, в том числе применением жаропонижающих лекарственных средств, доступных в свободной продаже в аптеках. [6].
В настоящее время ведущими препаратами в решении этой проблемы являются нестероидные противовоспалительные средства (НПВС), которые оказывают противовоспалительное, анальгетическое и жаропонижающее действие. Более тридцати миллионов людей в мире ежедневно принимают НПВС. За последние 30 лет количество НПВС значительно возросло и в настоящее время данная группа насчитывает большое число препаратов, отличающихся по особенностям действия и применения [7].
Нестероидные противовоспалительные средства (НПВС) или препараты (НПВП) широко используются в педиатрии. Эти средства характеризуются способностью к ингибиции циклооксигеназы (ЦОГ) — фермента, ответственного за синтез простагландинов [8]. В педиатрической практике наиболее широко применяются ибупрофен, парацетамол и ацетилсалициловая кислота. Применение последней в ряде случаев сопряжено с серьезными нежелательными явлениями (внутренние кровотечения, синдром Рея и т. д.), что существенно ограничивает использование ацетилсалициловой кислоты в педиатрии (официально назначается с возраста 16 лет). В отношении применения нимесулида существует определенная настороженность, поскольку при его использовании известны случаи тяжелых побочных реакций (гепатотоксичность и т. д.), что не позволяет считать этот НПВП безопасным. Пиразолоновое НПВС метамизол натрия – анальгин, чрезвычайно популярное в Российской Федерации при лечении различных болевых и гипертермических состояний может приводить к агранулоцитозу у детей. По этой причине метамизол запрещен к применению во многих странах мира [9].
Очевидно, что при выборе жаропонижающего препарата для ребенка необходимо, прежде всего, учитывать его безопасность, а также обращать внимание на удобство его применения, наличие детских лекарственных форм для разных возрастных групп. В этой связи, Всемирная Организация Здравоохранения (ВОЗ) официально признает только ибупрофен и парацетамол в качестве НПВС, полностью отвечающих критериям безопасности и эффективности в педиатрической практике и рекомендует их применение у детей [10, 11]. В ряде случаев предусмотрено их совместное или интермиттирующее использование [12].
Ибупрофен является неселективным блокатором обеих известных форм циклооксигеназы (ЦОГ-1 и ЦОГ-2), обладает свойством к стимуляции выработки в организме эндогенного интерферона и умеренным иммуномодулирующим действием. Исследования AlJanabi A. A. (2010) in vitro доказали антибактериальную активность ибупрофена в отношении некоторых патогенных микроорганизмов, в частности, золотистого стафилококка, что подчеркивает значение этого НПВС в повышении неспецифической резистентности организма [13].
На территории Российской Федерации с 1998 года Нурофен ® для детей (ибупрофен) разрешен к медицинскому применению в качестве жаропонижающего, противовоспалительного и обезболивающего препарата. Нурофен ® для детей относится к лекарственным средствам безрецептурного отпуска. Препарат может применяться с 3 месяцев жизни и до 12 лет (разовая доза 5–10 мг / кг массы тела, но не более 30 мг / кг массы тела ребенка в сутки; 3–4 раза в сутки; интервал между приемами 6–8 часов). Нурофен ® для детей выпускается в виде суспензии (100 мг / 5 мл) для приема внутрь (с апельсиновым или клубничным вкусом; без сахара, спирта, красителей, что исключает развитие аллергических реакций), а также в виде ректальных суппозиториев (60 мг / 1 супп.), которые разрешены к применению с 3 мес. до 2 лет. Свечи удобно использовать в комбинированной жаропонижающей терапии: днем ребенок получает препарат Нурофен ® в виде суспензии, вечером – свечи, что позволит обеспечить ребенку спокойный ночной сон. Малый объем упаковки препарата в свечах и удобные условия хранения данной формы (до 25 °С) облегчает его использование при путешествиях с грудными детьми, столь распространенных в наше время. Также эта форма незаменима, если ребенок часто срыгивает, при тошноте или рвоте, потере аппетита. Антипиретическое и обезболивающее действие препарата Нурофен ® для детей продолжается до 8 часов (что в среднем на 2 часа дольше, чем действие других НПВС (14). Кроме этого, Нурофен ® не образует токсических метаболитов, имеет минимальный риск побочных реакций, хорошо переносится и может быть назначен грудным детям с 3 мес. (15). Следует также отметить, что в настоящее время показаниями к назначению препарата Нурофен ® для детей являются не только инфекционно-воспалительные заболевания, но и постпрививочные реакции, сопровождающиеся повышением температуры тела, а также лихорадка при прорезывании зубов. С обезболивающей целью препарат может назначаться, например при отите, боли в горле, головной или другой боли. Таким образом, препарат Нурофен ® для детей (ибупрофен) демонстрирует высокую эффективность и хорошую переносимость, минимальный риск развития побочных эффектов и эффективен особенно при наличии у ребенка сочетания лихорадки и болевого синдрома. Удобная форма выпуска и безрецептурное применение у детей с 3 месяцев жизни позволяют рекомендовать Нурофен ® для детей как препарат первого выбора при лечении лихорадки любого генеза и болевого синдрома.
В комплексной терапии детей с инфекционной патологией наряду с этиопатогенетическими препаратами важное значение имеет применение симптоматических средств.
В комплексной терапии детей с инфекционной патологией наряду с этиопатогенетическими препаратами важное значение имеет применение симптоматических средств. Инфекционные заболевания в большинстве случаев протекают с лихорадкой. Повышение температуры тела является неспецифической защитно-приспособительной реакцией организма, характеризующейся перестройкой процессов терморегуляции и возникающей в ответ на воздействие патогенных раздражителей. На фоне лихорадки уменьшается жизнеспособность некоторых патогенных микроорганизмов, усиливаются специфический и неспецифический компоненты иммунитета (активизируются фагоцитоз, хемотаксис, синтез иммуноглобулинов, выброс гамма-интерферона и фактора некроза опухоли). В то же время лихорадка может оказаться патогенным фактором в зависимости от величины ее подъема, характера болезни, возраста ребенка, индивидуальных особенностей и преморбидного состояния. Повышение температуры тела приводит к ухудшению самочувствия ребенка и может быть самостоятельной причиной развития таких патологических состояний, как фебрильные судороги, отек головного мозга, декомпенсация хронических заболеваний [1, 3, 5].
Основными критериями выбора жаропонижающих средств у детей являются безопасность и эффективность. В настоящее время только парацетамол и ибупрофен полностью отвечают критериям безопасности и эффективности и официально рекомендуются Всемирной организацией здравоохранения для использования в педиатрической практике в качестве жаропонижающих средств. Они разрешены в Российской Федерации для безрецептурного отпуска и могут назначаться детям с первых месяцев жизни как в стационаре, так и в домашних условиях.
Необходимо отметить, что парацетамол обладает жаропонижающим, анальгезирующим и очень слабым противовоспалительным эффектом, т.к. реализует свой механизм действия (ингибирует синтез простагландинов, блокируя циклооксигеназу (ЦОГ)) преимущественно в центральной нервной системе и не обладает периферическим действием. Ибупрофен имеет более выраженные жаропонижающий, анальгетический и противовоспалительный эффекты, что определяется его периферическим и центральным механизмами. Частота нежелательных эффектов на фоне применения парацетамола и ибупрофена в качестве жаропонижающих средств примерно одинакова и составляет 8–9% [2, 4].
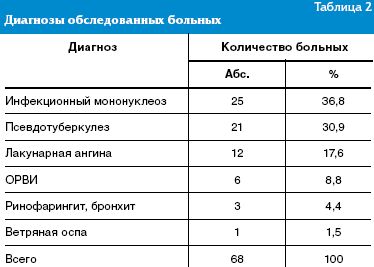
25 детей (36,8%), находившихся под наблюдением, переносили инфекционный мононуклеоз, 21 (30,9%)— псевдотуберкулез, 12 чел. (17,6%)— лакунарную ангину, у 6 больных (8,8%) диагностирована острая респираторная вирусная инфекция, у 3 чел. (4,4%)— смешанная (вирусно-бактериальная) респираторная инфекция (ринофарингит, бронхит) и у 1 ребенка (1,5%)— ветряная оспа (табл. 2).
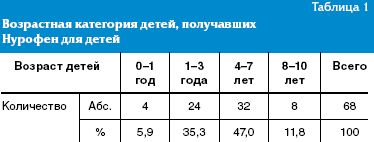
Большинство больных (58 чел. — 76,5%) поступили в клинику в остром периоде болезни на 2–6 день от начала заболевания, 10 детей госпитализированы на второй неделе болезни. Соответственно стандартам лечения инфекционных заболеваний у детей все пациенты получали комплексную терапию, включавшую режим, диету, этиотропные, патогенетические и симптоматические средства.
Все больные разделены на 2 группы. Первую группу (26 чел. — 38,3%) составили дети с максимальным подъемом температуры 38,0–38,5 °С, вторую (42 чел. — 61,7%)— дети с подъемом температуры тела 38,6–39,5 °С.
Исходный уровень температуры тела у больных первой группы в среднем составил 38,4±0,4 °С (табл. 3). Через 40 минут у 18 больных из 26 (69,3%) отмечено начало эффекта препарата: температура тела снизилась до субфебрильных цифр. У 8 детей (30,7%) показатели оставались на исходном уровне. Через 1 час после приема Нурофена для детей показатель температуры в среднем составил 37,4±0,5 °С, при этом у всех больных данной группы температура тела снизилась по отношению к исходному уровню, а у трети детей достигла нормальных цифр. Показатели температуры через 2 часа после приема препарата у большинства больных (92,3%) были нормальными и лишь у 2 чел. (7,7%)— на субфебрильных цифрах, средний показатель составил 36,6±0,4 °С. Снижение температуры до уровня субфебрильной расценивалось нами как положительный эффект, учитывая, что исследование проводилось у больных с инфекционной патологией, в том числе инфекционным мононуклеозом и псевдотуберкулезом, сопровождающимися упорной и длительной лихорадкой.
Исходный уровень температуры тела у больных второй группы составил в среднем 39,2±0,3°С (табл. 3). Через 40 минут после приема Нурофена для детей температура тела снизилась по отношению к исходному уровню у 40 чел. (95,2%). В том числе у 19 детей (45,2%) она достигла уровня 37,5–37,9°С, у 14 больных (33,3%)— 38,0–38,5°С, у 7 чел. (16,7%)— 38,6–39,0°С. На исходном уровне температурные значения остались лишь у 2 чел. (4,8%). Через 1 час после приема препарата у большинства детей (90,5%) температура оказалась на субфебрильных цифрах, а в двух случаях (7,7%)— нормальной. Два ребенка, больных инфекционным мононуклеозом, продемонстрировали снижение температуры до 38,2–38,5 °С. Средний уровень температуры тела через 1 час после приема Нурофена для детей составил 37,9±0,6°С. После двух часов действия препарата у 76,2% больных температура тела оказалась нормальной, у 10 чел. (23,8%)— субфебрильной, ее средний показатель равнялся 36,9±0,8 °С.
Жаропонижающий эффект Нурофена для детей среди больных второй группы продолжался от 5 часов (8 чел. — 19,0%) до 6 (30 чел. — 71,4%) и даже 8 часов (4 чел. — 9,6%).
Темпы снижения лихорадки у больных второй группы оказались несколько выше по сравнению с первой группой, однако значимых различий не получено. Продолжительность жаропонижающего действия препарата в группах сравнения также была примерно одинаковой. Курс приема Нурофена для детей в первой группе составил в среднем 3,6±0,3 дня, во второй группе— 5,3±0,7 дня.
Следует отметить, что при использовании Нурофена для детей у больных псевдотуберкулезом с поражением суставов (сочетанная, артралгическая форма) мы наблюдали отчетливый обезболивающий эффект.
Таким образом, анализ полученных данных позволяет сделать следующие выводы:
Несмотря на значительные достижения в диагностике и лечении острых респираторных инфекций у детей, заболеваемость ОРВИ, гриппом и пневмонией за последнее десятилетие среди детей существенно не изменились, что свидетельствует об актуальности проблемы [1, 9].
Особое внимание во время лечения ОРВИ у детей уделяется лихорадке. К сожалению, многие родители считают лихорадку наиболее опасным проявлением болезни и стремятся нормализовать температуру во что бы то ни стало. Согласно научным исследованиям, жаропонижающие препараты получают 95% детей с ОРВИ, в том числе 92% детей с субфебрильной температурой [2]. Такую тактику нельзя считать рациональной. Жаропонижающие препараты не влияют на причину лихорадки и не сокращают ее длительность, они увеличивают период выделения вирусов при ОРВИ [3, 9, 10].
Какие существуют показания для снижения температуры?
- Если у малыша до инфекции не было выявлено никаких болезней, но ему еще не исполнилось 3 месяца, то жаропонижающие препараты назначают при температуре > 38,0–38,5°С [4].
- Если ребенок до возникновения инфекции был относительно здоровым и его возраст – старше 3 месяцев, то жаропонижающие препараты следует давать только при температуре > 39,0–39,5°С и/или при выраженном дискомфорте, мышечной ломоте и головной боли [4].
- Если у ребенка ранее отмечались фебрильные судороги (то есть связанные с высоким подъемом температуры) или имеются тяжелые заболевания сердца и легких, то жаропонижающие препараты нужно давать при температуре > 38,0–38,5°С.
- Если ребенок на фоне гипертермии, независимо от ее уровня (даже до 38,0°С), отказывается от еды и питья, у него ухудшается самочувствие, появляются озноб, миалгии (мышечные боли), кожные покровы становятся бледными, сухими и горячими, а кисти и стопы – холодными, то жаропонижающая терапия должна быть назначена незамедлительно [4].
Жаропонижающие препараты нужно применять только по потребности: повысилась температура – дали таблетку. Повторное использование жаропонижающих препаратов возможно не ранее чем через 4–6 часов после первого приема [3, 5].
Следует подчеркнуть, что при гриппе и других ОРВИ у детей недопустимо применение ацетилсалициловой кислоты (аспирина) и ее производных, что связано с высоким риском развития синдрома Рейе (острая жировая дегенерация печени, сопровождающаяся тяжелым поражением мозга). Также не рекомендуется применять амидопирин и метамизол натрия в силу возможных побочных реакций (нефротоксичность, угнетение кроветворения) [6, 7].
Одним из препаратов выбора для проведения жаропонижающей терапии у детей является ибупрофен (Нурофен ® для детей) – производное фенилпропионовой кислоты. Он обладает выраженным противовоспалительным, анальгетическим и жаропонижающим действием. Препарат Нурофен ® для детей (ибупрофен) относится к лекарственным средствам безрецептурного отпуска, он может применяться у детей с 3 месяцев жизни до 12 лет (разовая доза – 5–10 мг / кг массы тела, но не более 30 мг / кг массы тела ребенка в сутки; интервал между приемами – 6–8 часов) (табл.).
| Возраст | Нурофен ® для детей (суспензия); 100 мг ибупрофена / 5 мл суспензии | Нурофен ® для детей (суппозитории ректальные); 60 мг ибупрофена / 1 суппозиторий |
| 3–6 месяцев | (вес ребенка более 5 кг): по 2,5 мл 3 раза в течение 24 часов, не более 150 мг в сутки | (вес ребенка 5,5–8,0 кг): по 1 свече 3 раза в течение 24 часов, не более 180 мг в сутки |
| 6–12 месяцев | (вес ребенка 6–10 кг): по 2,5 мл 3–4 раза в течение 24 часов, не более 200 мг в сутки | (вес ребенка 8,0–12,5 кг): по 1 свече 4 раза в течение 24 часов, не более 240 мг в сутки |
| 1–3 года | (вес ребенка 10–15 кг): по 5,0 мл 3 раза в течение 24 часов, не более 300 мг в сутки | (вес ребенка 8,0 кг–12,5 кг): по 1 свече 4 раза в течение 24 часов, не более 240 мг в сутки |
| 4–6 лет | (вес ребенка 15–20 кг): по 7,5 мл 3 раза в течение 24 часов, не более 450 мг в сутки | - |
| 7–9 лет | (вес ребенка 21–29 кг): по 10 мл 3 раза в течение 24 часов, не более 600 мг в сутки | - |
| 10–12 лет | (вес ребенка 30–40 кг): по 15 мл 3 раза в течение 24 часов, не более 900 мг в сутки | - |
Нурофен ® для детей выпускают в виде суспензии (100 мг / 5 мл) для приема внутрь (с апельсиновым или клубничным вкусом; без сахара, спирта, красителей), а также в виде ректальных суппозиториев (60 мг / 1 суппозиторий), которые удобно использовать в комбинированной жаропонижающей терапии: днем малыш получает суспензию Нурофен ® для детей, на ночь – свечи. Жаропонижающее действие ибупрофена начинает проявляться через 15–30 минут и сохраняется до 8 часов [8].
Преимущество препарата Нурофен ® для детей заключается в том, что он не только обладает жаропонижающим эффектом, снижая температуру, но и борется с болью (головная боль, боль в мышцах на фоне ОРВИ и др.), что способствует большей клинической и экономической эффективности такого сочетания. Болевой синдром во время ОРВИ, даже незначительной интенсивности, не только ухудшает самочувствие и настроение ребенка, но и замедляет репаративные процессы и, как следствие, выздоровление. Нурофен ® для детей также показан при головной, зубной боли, отитах, тонзиллитах, ангине, фарингитах, невралгиях, а также травматических воспалениях мягких тканей.
Во время применения жаропонижающих препаратов важно помнить, что повышение температуры тела при ОРВИ в течение 5 дней и более требует уточнения причин длительного лихорадочного периода: в первую очередь необходимо исключить бактериальные осложнения ОРВИ (пневмония, отит, синусит), а также обострение имеющихся у ребенка хронических инфекционновоспалительных заболеваний (пиелонефрит, аденоидит).
Действующее вещество:
Содержание
Фармакологическая группа
3D-изображения
Состав
| Таблетки, покрытые оболочкой | 1 табл. |
| активное вещество: | |
| ибупрофен | 200 мг |
| вспомогательные вещества: кроскармеллоза натрия — 30 мг; натрия лаурилсульфат — 0,5 мг; натрия цитрата дигидрат — 43,5 мг; стеариновая кислота — 2 мг; кремния диоксид коллоидный — 1 мг | |
| состав оболочки: кармеллоза натрия — 0,7 мг; тальк — 33 мг; акации камедь — 0,6 мг; сахароза — 116,1 мг; титана диоксид — 1,4 мг; макрогол 6000 — 0,2 мг; чернила черные [Опакод S-1-277001] (шеллак — 28,225%, краситель железа оксид черный (Е172) — 24,65%, пропиленгликоль — 1,3%, изопропанол* — 0,55%, бутанол* — 9,75%, этанол* — 32,275%, вода очищенная* — 3,25%) | |
| *Растворители, испарившиеся после процесса печати |
Описание лекарственной формы
На поперечном разрезе таблетки — ядро белого или почти белого цвета, оболочка белого или почти белого цвета.
Фармакологическое действие
Фармакодинамика
Механизм действия ибупрофена, производного пропионовой кислоты из группы НПВС , обусловлен ингибированием синтеза ПГ — медиаторов боли, воспаления и гипертермической реакции. Неизбирательно блокирует ЦОГ-1 и ЦОГ-2 , вследствие чего тормозит синтез ПГ . Оказывает быстрое направленное действие против боли (обезболивающее), жаропонижающее и противовоспалительное. Кроме того, ибупрофен обратимо ингибирует агрегацию тромбоцитов. Обезболивающее действие препарата продолжается до 8 ч.
Фармакокинетика
Абсорбция — высокая, быстро и практически полностью всасывается из ЖКТ . После приема препарата натощак Cmax ибупрофена в плазме крови достигается через 45 мин. Прием препарата вместе с пищей может увеличивать Tmax до 1–2 ч.
Связь с белками плазмы крови — 90%. Медленно проникает в полость суставов, задерживается в синовиальной жидкости, создавая в ней бóльшие концентрации, чем в плазме крови. В спинномозговой жидкости обнаруживаются более низкие концентрации ибупрофена по сравнению с плазмой крови. После абсорбции около 60% фармакологически неактивной R-формы медленно трансформируется в активную S-форму. Подвергается метаболизму в печени.
T1/2 — 2 ч. Выводится с мочой (в неизмененном виде не более 1%) и в меньшей степени с желчью. В ограниченных исследованиях ибупрофен обнаруживался в грудном молоке в очень низких концентрациях.
Показания препарата Нурофен ®
боли в суставах;
лихорадочные состояния при гриппе и простудных заболеваниях.
Противопоказания
гиперчувствительность к ибупрофену или любому из компонентов, входящих в состав препарата;
полное или неполное сочетание бронхиальной астмы, рецидивирующего полипоза носа и околоносовых пазух и непереносимость ацетилсалициловой кислоты или других НПВС ( в т.ч. в анамнезе);
эрозивно-язвенные заболевания органов ЖКТ ( в т.ч. язвенная болезнь желудка и двенадцатиперстной кишки, болезнь Крона, язвенный колит) или язвенное кровотечение в активной фазе или анамнезе (два или более подтвержденных эпизода язвенной болезни или язвенного кровотечения);
кровотечение или перфорация язвы ЖКТ в анамнезе, спровоцированные применением НПВС;
тяжелая печеночная недостаточность или заболевание печени в активной фазе;
почечная недостаточность тяжелой степени тяжести ( Cl креатинина в т.ч. гипокоагуляция), геморрагические диатезы;
беременность (III триместр);
детский возраст до 6 лет.
С осторожностью: одновременный прием других НПВС , наличие в анамнезе однократного эпизода язвенной болезни желудка и двенадцатиперстной кишки или язвенного кровотечения ЖКТ; гастрит, энтерит, колит, наличие инфекции Helicobacter pylori, язвенный колит; бронхиальная астма или аллергические заболевания в стадии обострения или анамнезе — возможно развитие бронхоспазма; системная красная волчанка или смешанное заболевание соединительной ткани (синдром Шарпа) — повышен риск асептического менингита; почечная недостаточность, в т.ч. при обезвоживании ( Cl креатинина ЛС , которые могут увеличить риск возникновения язв или кровотечения, в частности, пероральных ГКС ( в т.ч. преднизолона), антикоагулянтов ( в т.ч. варфарина), СИОЗС ( в т.ч. циталопрама, флуоксетина, пароксетина, сертралина) или антиагрегантов ( в т.ч. ацетилсалициловой кислоты, клопидогрела), беременность I–II триместры, период грудного вскармливания, пожилой возраст, возраст младше 12 лет.
Применение при беременности и кормлении грудью
Противопоказано применение препарата в III триместре беременности. Следует избегать применения препарата в I–II триместрах беременности, при необходимости приема препарата следует проконсультироваться с врачом.
Имеются данные о том, что ибупрофен в незначительных количествах может проникать в грудное молоко без каких-либо отрицательных последствий для здоровья грудного ребенка, поэтому обычно при кратковременном приеме необходимости в прекращении грудного вскармливания не возникает. При необходимости длительного применения препарата следует обратиться к врачу для решения вопроса о прекращении грудного вскармливания на период применения препарата.
Побочные действия
Риск возникновения побочных эффектов можно свести к минимуму, если принимать препарат коротким курсом, в минимальной эффективной дозе, необходимой для устранения симптомов.
У людей пожилого возраста наблюдается повышенная частота побочных реакций на фоне применения НПВС , особенно желудочно-кишечных кровотечений и перфораций, в некоторых случаях с летальным исходом. Побочные эффекты преимущественно являются дозозависимыми. Нижеперечисленные побочные реакции отмечались при кратковременном приеме ибупрофена в дозах, не превышающих 1200 мг/сут (6 табл.). При лечении хронических состояний и длительном применении возможно появление других побочных реакций.
Оценка частоты возникновения побочных реакций произведена на основании следующих критериев: очень часто (≥1/10); часто (от ≥1/100 до в т.ч. ее обострение, бронхоспазм, одышка, диспноэ), кожные реакции (зуд, крапивница, пурпура, отек Квинке, эксфолиативные и буллезные дерматозы, в т.ч. токсический эпидермальный некролиз (синдром Лайелла), синдром Стивенса-Джонсона, мультиформная эритема), аллергический ринит, эозинофилия; очень редко — тяжелые реакции гиперчувствительности, в т.ч. отек лица, языка и гортани, одышка, тахикардия, артериальная гипотензия (анафилаксия, отек Квинке или тяжелый анафилактический шок).
Со стороны ЖКТ : нечасто — боль в животе, тошнота, диспепсия ( в т.ч. изжога, вздутие живота); редко — диарея, метеоризм, запор, рвота; очень редко — пептическая язва, перфорация или желудочно-кишечное кровотечение, мелена, кровавая рвота, в некоторых случаях с летальным исходом, особенно у пациентов пожилого возраста, язвенный стоматит, гастрит; частота неизвестна — обострение колита и болезни Крона.
Со стороны печени и желчевыводящих путей: очень редко — нарушения функции печени, повышение активности печеночных трансаминаз, гепатит и желтуха.
Со стороны почек и мочевыводящих путей: очень редко — острая почечная недостаточность (компенсированная и декомпенсированная) особенно при длительном применении, в сочетании с повышением концентрации мочевины в плазме крови и появлением отеков, гематурии и протеинурии, нефритический синдром, нефротический синдром, папиллярный некроз, интерстициальный нефрит, цистит.
Со стороны нервной системы: нечасто — головная боль; очень редко — асептический менингит.
Со стороны ССС : частота неизвестна — сердечная недостаточность, периферические отеки, при длительном применении повышен риск тромботических осложнений (например инфаркт миокарда), повышение АД .
Со стороны дыхательной системы и органов средостения: частота неизвестна — бронхиальная астма, бронхоспазм, одышка.
Лабораторные показатели: гематокрит или Hb (могут уменьшаться); время кровотечения (может увеличиваться); концентрация глюкозы в плазме крови (может снижаться); клиренс креатинина (может уменьшаться); плазменная концентрация креатинина (может увеличиваться); активность печеночных трансаминаз (может повышаться).
При появлении побочных эффектов следует прекратить прием препарата и обратиться к врачу.
Взаимодействие
Следует избегать одновременного применения ибупрофена со следующими ЛС
Ацетилсалициловая кислота: за исключением низких доз ацетилсалициловой кислоты (не более 75 мг/сут), назначенных врачом, поскольку совместное применение может повысить риск возникновения побочных эффектов. При одновременном применении ибупрофен снижает противовоспалительное и антиагрегантное действие ацетилсалициловой кислоты (возможно повышение частоты развития острой коронарной недостаточности у пациентов, получающих в качестве антиагрегантного средства малые дозы ацетилсалициловой кислоты, после начала приема ибупрофена).
Другие НПВС , в частности селективные ингибиторы ЦОГ-2 : следует избегать одновременного применения двух и более препаратов из группы НПВС из-за возможного увеличения риска возникновения побочных эффектов.
С осторожностью применять одновременно со следующими ЛС
Антикоагулянты и тромболитические препараты: НПВС могут усиливать эффект антикоагулянтов, в частности варфарина и тромболитических препаратов.
Антигипертензивные средства (ингибиторы АПФ и АРА II) и диуретики: НПВС могут снижать эффективность препаратов этих групп. У некоторых пациентов с нарушением почечной функции (например, у пациентов с обезвоживанием или пациентов пожилого возраста с нарушением почечной функции) одновременное назначение ингибиторов АПФ или АРА II и средств, ингибирующих ЦОГ , может привести к ухудшению почечной функции, включая развитие острой почечной недостаточности (обычно обратимой).
Эти взаимодействия следует учитывать у пациентов, принимающих коксибы одновременно с ингибиторами АПФ или АРА II. В связи с этим совместное применение вышеуказанных средств следует назначать с осторожностью, особенно пожилым лицам. Необходимо предотвращать обезвоживание у пациентов, а также рассмотреть возможность мониторинга почечной функции после начала такого комбинированного лечения и периодически — в дальнейшем.
Диуретики и ингибиторы АПФ могут повышать нефротоксичность НПВС .
ГКС: повышенный риск образования язв ЖКТ и желудочно-кишечного кровотечения.
Антиагреганты и СИОЗС : повышенный риск возникновения желудочно-кишечного кровотечения.
Сердечные гликозиды: одновременное назначение НПВС и сердечных гликозидов может привести к усугублению сердечной недостаточности, снижению СКФ и увеличению концентрации сердечных гликозидов в плазме крови.
Препараты лития: существуют данные о вероятности увеличения концентрации лития в плазме крови на фоне применения НПВС .
Метотрексат: существуют данные о вероятности увеличения концентрации метотрексата в плазме крови на фоне применения НПВС .
Циклоспорин: увеличение риска нефротоксичности при одновременном назначении НПВС и циклоспорина.
Мифепристон: прием НПВС следует начать не ранее чем через 8–12 дней после приема мифепристона, поскольку НПВС могут снижать эффективность мифепристона.
Такролимус: при одновременном назначении НПВС и такролимуса возможно увеличение риска нефротоксичности.
Зидовудин: одновременное применение НПВС и зидовудина может привести к повышению гематотоксичности. Имеются данные о повышенном риске возникновения гемартроза и гематом у ВИЧ-положительных пациентов с гемофилией, получавших совместное лечение зидовудином и ибупрофеном.
Антибиотики хинолонового ряда: у пациентов, получающих совместное лечение НПВС и антибиотиками хинолонового ряда, возможно увеличение риска возникновения судорог.
Миелотоксические препараты: усиление гематотоксичности.
Цефамандол, цефоперазон, цефотетан, вальпроевая кислота, пликамицин: увеличение частоты развития гипопротромбинемии.
ЛС, блокирующие канальцевую секрецию: снижение выведения и повышение плазменной концентрации ибупрофена.
Индукторы микросомального окисления (фенитоин, этанол, барбитураты, рифампицин, фенилбутазон, трициклические антидепрессанты): увеличение продукции гидроксилированных активных метаболитов, увеличение риска развития тяжелых интоксикаций.
Ингибиторы микросомального окисления: снижение риска гепатотоксического действия.
Пероральные гипогликемические ЛС и инсулин, производные сульфонилмочевины: усиление действия препаратов.
Антациды и колестирамии: снижение абсорбции.
Урикозурические препараты: снижение эффективности препаратов.
Кофеин: усиление анальгезирующего эффекта.
Способ применения и дозы
Внутрь, запивая водой. Пациентам с повышенной чувствительностью желудка рекомендуется принимать препарат во время еды. Только для кратковременного применения. Перед приемом препарата следует внимательно прочитать инструкцию.
Взрослым и детям старше 12 лет: внутрь по 1 табл. (200 мг) до 3–4 раз в сутки. Для достижения более быстрого терапевтического эффекта у взрослых доза может быть увеличена до 2 табл. (400 мг) до 3 раз в сутки.
Детям от 6 до 12 лет: по 1 табл. (200 мг) до 3–4 раз в день; препарат можно принимать только в случае массы тела ребенка более 20 кг.
Интервал между приемом таблеток должен составлять не менее 6 ч.
Максимальная суточная доза для взрослых составляет 1200 мг (6 табл.).
Максимальная суточная доза для детей от 6 до 18 лет — 800 мг (4 табл.).
Если при приеме препарата в течение 2–3 дней симптомы сохраняются или усиливаются, необходимо прекратить лечение и обратиться к врачу.
Передозировка
У детей симптомы передозировки могут возникать после приема дозы, превышающей 400 мг/кг. У взрослых дозозависимый эффект передозировки менее выражен. T1/2 препарата при передозировке составляет 1,5–3 ч.
Симптомы: тошнота, рвота, боль в эпигастральной области или реже — диарея, шум в ушах, головная боль и желудочно-кишечное кровотечение. В более тяжелых случаях наблюдаются проявления со стороны ЦНС : сонливость, редко — возбуждение, судороги, дезориентация, кома. В случаях тяжелого отравления может развиваться метаболический ацидоз и увеличение ПВ , почечная недостаточность, повреждение ткани печени, снижение АД , угнетение дыхания и цианоз. У пациентов с бронхиальной астмой возможно обострение этого заболевания.
Лечение: симптоматическое, с обязательным обеспечением проходимости дыхательных путей, мониторингом ЭКГ и основных показателей жизнедеятельности вплоть до нормализации состояния пациента. Рекомендуется пероральное применение активированного угля или промывание желудка в течение 1 ч после приема потенциально токсической дозы ибупрофена. Если ибупрофен уже абсорбировался, может быть назначено щелочное питье с целью выведения кислого производного ибупрофена почками, форсированный диурез. Частые или продолжительные судороги следует купировать в/в введением диазепама или лоразепама. При ухудшении бронхиальной астмы рекомендуется применение бронходилататоров.
Особые указания
Рекомендуется принимать препарат максимально возможным коротким курсом и в минимальной эффективной дозе, необходимой для устранения симптомов. В случае необходимости приема препарата более 10 дней, следует обратиться к врачу.
У пациентов с бронхиальной астмой или аллергическим заболеванием в стадии обострения, а также у пациентов с анамнезом бронхиальной астмы/аллергического заболевания препарат может спровоцировать бронхоспазм. Применение препарата у пациентов с системной красной волчанкой или смешанным заболеванием соединительной ткани связано с повышенным риском развития асептического менингита.
Во время длительного лечения необходим контроль картины периферической крови и функционального состояния печени и почек. При появлении симптомов гастропатии показан тщательный контроль, включающий проведение эзофагогастродуоденоскопии, общий анализ крови (определение Hb), анализ кала на скрытую кровь. При необходимости определения 17-кетостероидов препарат следует отменить за 48 ч до исследования. В период лечения не рекомендуется прием этанола.
Пациентам с почечной недостаточностью необходимо проконсультироваться с врачом перед применением препарата, поскольку существует риск ухудшения функционального состояния почек.
Пациентам с гипертонией, в т.ч. в анамнезе, и/или ХСН , необходимо проконсультироваться с врачом перед применением препарата, поскольку препарат может вызывать задержку жидкости, повышение АД и отеки.
Информация для женщин, планирующих беременность: препарат подавляет ЦОГ и синтез ПГ , воздействует на овуляцию, нарушая женскую репродуктивную функцию (обратимо после отмены лечения).
Влияние на способность управлять транспортными средствами, механизмами. Пациентам, отмечающим головокружение, сонливость, заторможенность или нарушения зрения при приеме ибупрофена, следует избегать вождения автотранспорта или управления механизмами.
Форма выпуска
Таблетки, покрытые оболочкой, 200 мг. По 6, 8, 10 или 12 табл. в блистере (ПВХ/ПВДХ/алюминий). Один блистер (по 6, 8, 10 или 12 табл.) или два блистера (по 6, 8, 10 или 12 табл.) или три блистера (по 10 или 12 табл.) или четыре блистера (по 12 табл.) или восемь блистеров (по 12 табл.) помещают в картонную пачку.
Производитель
Рекитт Бенкизер Хелскэр Интернешнл Лтд., Тейн Роуд, Ноттингем, NG90 2DB, Великобритания.
Юридическое лицо, на имя которого выдано регистрационное удостоверение: Рекитт Бенкизер Хелскэр Интернешнл Лтд., Тейн Роуд, Ноттингем, NG90 2DB, Великобритания.
Тел.: 8-800-505-1-500 (звонок по России бесплатный).
Условия отпуска из аптек
Условия хранения препарата Нурофен ®
Хранить в недоступном для детей месте.
Срок годности препарата Нурофен ®
Не применять по истечении срока годности, указанного на упаковке.
Читайте также:


