Заболеваемость инфекционными болезнями в мире и россии
Инфекционные болезни
Всемирная организация здравоохранения отмечает, что одна из главных причин распространения инфекционной патологии в мире, помимо нищеты, плохого качества воды, низкой санитарной культуры населения и пр., заключается в том, что многолетнее применение антибиотиков и других лекарственных препаратов привело к появлению возбудителей устойчивых к ним. Из-за устойчивости возбудителей туберкулеза, малярии, холеры, диарей и пневмонии к лекарственным препаратам на Земле гибнут миллионы людей, в 1995 г. эта цифра составила более 10 млн человек. Дополнительным фактором, способствующим распространению устойчивости патогенных микроорганизмов к лекарствам является употребление в пищу мяса животных (ежегодно в мире производится 170 млрд тонн), при выращивании которых используют антибиотики.
Проблема инфекционных заболеваний также остро стоит и перед Россией. За последние годы эпидемиологическая ситуация в России резко ухудшилась. Известно, что в периоды острых социальных катаклизмов растет число инфекционных больных и резко повышается уровень заболеваемости так называемыми социальными болезнями (туберкулезом, сифилисом и др.).
| Годы | Суммарное | количество | Без гриппа | и ОРВИ |
| 1986 | 45324,8 | 31237,9 | 3670,8 | 2724,2 |
| 1987 | 39881,5 | 27260,1 | 3492,8 | 2386,8 |
| 1988 | 52095,1 | 35342,7 | 3128,8 | 2122,7 |
| 1989 | 45122,6 | 30488,8 | 2958,4 | 1998,4 |
| 1990 | 42324,4 | 28493,6 | 2942,6 | 1981,0 |
| 1991 | 44020,6 | 29603,6 | 2877,2 | 1934,9 |
| 1992 | 33678,0 | 22652,8 | 2806,1 | 1887,5 |
| 1993 | 37779,4 | 25464,7 | 3192,5 | 2151,9 |
| 1994 | 33070,7 | 22298,4 | 3716,2 | 2505,7 |
| 1995 | 36206,1 | 24466,9 | 3841,1 | 2595,7 |
Заболеваемость населения России инфекционными болезнями сильно варьирует в связи с активизацией или затуханием эпидемии гриппа. Эту закономерность хорошо демонстрирует график на рисунке 1. В то же время сокращение или рост остальных инфекционных заболеваний, особенно тех которые связаны с санитарной инфраструктурой (качеством водоснабжения, канализации) и характером питания, обусловлен социально-экономическими и санитарно- гигиеническими процессами, происходящими в стране. Трудный переходный период к новой модели общества, начавшийся в 1992 году, отразился на характере инфекционной заболеваемости (рис. 2).
В 1996 г. по сравнению с 1990 г. смертность от инфекционных болезней в России увеличилась на 76%, заболеваемость туберкулезом на 60,0%; заболеваемость сифилисом в 48 раз. Доля заболеваемости инфекционными и паразитарными болезнями в общей заболеваемости из года к году растет. В 1997 году зарегистрировано 32,6 млн случаев инфекционных заболеваний, что на 20% выше (за счет эпидемии гриппа), чем в 1996 году. За последние годы возросло число вспышек острых кишечных инфекций и гепатита А водного характера. Наибольшую эпидемиологическую опасность представляют нарушения в системе централизованного водоснабжения, обусловливающие до 80% вспышек инфекционных заболеваний водного происхождения. В 1997 г. были зарегистрированы 3 вспышки брюшного тифа (436 человек).
Остается неблагополучной эпидемиологическая обстановка по парентеральным гепатитам, при которых вирус попадает непосредственно в кровь (переливания крови, наркомания, прививки). В 1997 г. в стране зарегистрировано 70 тыс. впервые выявленных больных туберкулезом. Острой остается проблема инфекций, передаваемых половым путем. Хотя темпы роста заболеваемости сифилисом снизились до 4,4%, число больных превысило 392 тыс. человек, что свидетельствует о продолжающейся эпидемии. Особую проблему в России (как и во многих других странах) составляет СПИД.
Оправдался прогноз эпидемиологов об увеличении заболеваемости геморрагичской лихорадкой с почечным синдромом (ГЛПС) на территориях его природных очагов. Число больных впервые составило почти 21тыс. человек. Особенно интенсивная вспышка была в Волго-Уральском регионе. Для ряда регионов лесной зоны актуальна проблема клещевого весенне- летнего энцефалита . В 1996 г. было зарегистрировано 9548 случаев, в 1997 г. - 6539 случаев.
На протяжении последних лет ухудшается эпидемиологическая обстановка по заболеваемости малярией. Ежегодный прирост числа заболевших составляет 30-40%. В 1997 году впервые выявлено 793 случая завозного заболевания. Наряду с этим в Дагестане возник собственный очаг с 13 пострадавшими.
Не меняется неблагополучная ситуация с пораженностью населения гельминтозами, особенно дифиллоботриозом и описторхозом.
Инфекционная заболеваемость в Российской Федерации
за январь-апрель 2018 г.
В январе-апреле 2018 года, по сравнению с предшествующим периодом (январь-апрель в 2008-2017 гг.), тенденция к снижению заболеваемости наблюдается для следующих нозологических форм: сальмонеллезных инфекций (кроме брюшного тифа), бактериальной дизентерии (шигеллеза), острых вирусных гепатитов А, В, С, хронических вирусных гепатитов В и С, менингококковой инфекции, в том числе ее генерализованных форм, впервые выявленного бруцеллеза, псевдотуберкулеза, лептоспирозов, активных форм туберкулёза, сифилиса, гонококковой инфекции.
Тенденция к росту заболеваемости отмечена для энтеровирусных инфекций (ЭВИ), коклюша, эпидемического паротита, кори, геморрагической лихорадки с почечным синдромом (ГЛПС), болезни, вызванной вирусом иммунодефицита человека (ВИЧ) и бессимптомного инфекционного статуса, вызванного ВИЧ, внебольничным пневмониям, острым кишечным инфекциям (ОКИ), вызванным возбудителями установленной этиологии.
За истекший период зарегистрировано 6 случаев брюшного тифа (г. Москва – 4 случая, Свердловская и Новосибирская области – по 1 случаю), 16 случаев трихинеллеза, 1 случай сибирской язвы (Республика Дагестан).
Заболеваемость эпидемическим паротитом в период, охватывающий 2008-2016 гг., характеризовалась устойчивой тенденцией к снижению с СМП 0,1 на 100 тыс. населения, однако в 2017 году отмечено ухудшение эпидемиологической ситуации - заболеваемость возросла в 13,3 раза по сравнению со среднемноголетним показателем за 2008-2016 гг. (1,33 на 100 тыс. населения в январе-апреле 2017 года). Высокая заболеваемость зарегистрирована и за истекший период 2018 года (1274 случая, 0,87 на 100 тыс. населения, среди детей до 17 лет – 522 случая, 1,78), хотя по сравнению с показателями прошлого года заболеваемость снизилась на 34,9%. Наиболее высокая заболеваемость зарегистрирована в Республике Дагестан (29,91 на 100 тыс. населения, СМП - 0,06), Чеченской Республике (8,47, СМП – 0,83), причем в обоих субъектах, как в этом году, так и в прошлом, более половины заболевших составляет взрослое население.
В январе-апреле 2018 года зарегистрировано 687 случаев ЭВИ (0,47 на 100 тыс. населения, среди детей до 17 лет – 595 случаев и 2,03), что, по всей видимости, свидетельствует об очередном циклическом подъёме заболеваемости, характерном для эпидемического процесса этой группы инфекций. В январе-апреле 2017 года было выявлено 430 случаев, 0,29 на 100 тыс. населения (среди детей до 17 лет – 378 и 1,32 соответственно).
Наиболее высокая заболеваемость зарегистрирована в Мурманской области (6,05 на 100 тыс. населения, СМП – 1,13), республиках Саха (4,99, СМП – 0,98), Коми (4,69, СМП – 0,19), Кабардино-Балкарской Республике (3,71, СМП - 0), Республике Тыва (2,21, СМП – 0,58), Калининградской (1,94, СМП – 0,1), Пензенской областях (1,93, СМП – 0,48), Ханты-Мансийском автономном округе (1,53, СМП – 1,97).
В январе-апреле 2018 года вновь регистрируется подъем заболеваемости корью. За истекшие четыре месяца зарегистрировано 1149 случаев заболевания, показатель заболеваемости составил 0,78 на 100 тыс. населения. Наиболее высокая заболеваемость зарегистрирована в г. Москва (4,01 на 100 тыс. населения), Московской области (3,36). В Северо-Кавказском федеральном округе наиболее высокая заболеваемость наблюдается в Республике Дагестан (3,27 на 100 тыс. населения), Чеченской Республике (2,92) и приграничных к этим республикам субъектах (Республика Ингушетия - 2,73 на 100 тыс. населения, Северная Осетия-Алания – 1,99, Ставропольский край – 1,93).
В январе-апреле 2018 года вновь отмечается подъем заболеваемости коклюшем - зарегистрирован 3541 случай заболевания (2,41 на 100 тыс. населения), что выше показателя прошлого года в 2,2 раза и находится на уровне заболеваемости в январе-апреле 2016 года (3429 случаев, 2,35 на 100 тыс. населения). Среднемноголетний показатель заболеваемости 2008-2017 гг. составляет 1,17). Наиболее высокая заболеваемость регистрируется в гг. Санкт-Петербург (9,25, СМП – 5,85), Москва (6,5, СМП – 2,87), Мурманской (7,11, СМП – 2,52), Воронежской областях (6,3, СМП – 1,5), Республике Саха (4,58, СМП – 0,94), Иркутской области (4,27, СМП – 0,68), Свердловской области (3,97, СМП – 0,6), Краснодарском крае (3,34, СМП – 0,86).
Заболеваемость острым вирусным гепатитом А в многолетней динамике характеризуется тенденцией к снижению, а также циклическими колебаниями с подъемами заболеваемости в 2009, 2014 и 2017 гг. В январе-апреле 2018 года выявлено 1304 случая (0,89 на 100 тыс. населения), что ниже показателя прошлого года в 3 раза (3864 и 2,64) и отражает очередной циклический спад заболеваемости этой инфекцией. Высокие уровни заболеваемости отмечены в Удмуртской Республике (3,96 на 100 тыс. населения, СМП – 1,33), Пермском крае (2,28, СМП – 2,14), г. Санкт-Петербург (2,23, СМП – 2,82), Оренбургской (2,06, СМП – 1,27), Воронежской областях (2,01, СМП – 1,52), Республике Башкортостан (1,23, СМП – 2,12).
В результате увеличения объёмов и улучшения качества лабораторной диагностики отмечается рост числа выявленных случаев некоторых групп инфекций (например, ОКИ и пищевых токсикоинфекций (ПТ) установленной этиологии, внебольничных пневмоний).
За январь-апрель 2018 г. зарегистрирован 107661 случай ОКИ установленной этиологии (73,4 на 100 тыс. населения) – на уровне показателя прошлого года (73,05). Самые высокие показатели заболеваемости зарегистрированы в Ямало-Ненецком (239,97, СМП – 194,5), Ханты-Мансийском автономных округах (224,7, СМП – 233,31), Вологодской (216,57, СМП – 179,83), Амурской (210,15, СМП – 110,43), Свердловской (208,49, СМП – 161,27), Иркутской (188,56, СМП – 114,67), Тюменской (182,78, СМП – 134,62), Сахалинской (180,17, СМП – 213,1), Калининградской (167,52, СМП – 121,48), Магаданской областях (160,32, СМП – 135,6), Республике Алтай (153,64, СМП – 133,89).
За январь-апрель 2018 г. зарегистрирован 295281 случай внебольничных пневмоний (201,32 на 100 тыс. населения) – на 25,1% выше показателя прошлого года (160,88). Самые высокие показатели заболеваемости зарегистрированы в Ненецком (704,06, СМП – 266,38), Чукотском автономных округах (490,1, СМП – 304,79), Кировской (471,5, СМП – 325,26), Новгородской областях (457,74, СМП – 218,81), Удмуртской Республике (415,95, СМП – 214,79), Брянской (412,46, СМП – 170,95), Архангельской (379,74, СМП – 303,96), Ярославской областях (352,0, СМП – 214,56), Чувашской Республике (341,36, СМП –143,52), Республике Марий Эл (339,43, СМП – 154,57), Приморском крае (330,52, СМП – 260,01), Псковской области (314,46, СМП – 91,6), Республике Карелия (313,77, СМП – 199,46), Тульской (313,25, СМП – 165,73), Тверской областях (302,28, СМП – 193,98).
Характеризуется устойчивой тенденцией к снижению заболеваемость активными формами туберкулёза. В январе-апреле 2018 года выявлено 20819 случаев заболевания (14,19 на 100 тыс. населения), что ниже значений прошлого года на 8,7% (22752 и 15,54).
За истекший период 2018 г. в Российской Федерации зарегистрировано 23 случая впервые выявленной малярии (2017 г. – 24) и 75 случаев лихорадки денге (2017 г. – 76). Не зарегистрировано ни одного случая острого паралитического полиомиелита, ассоциированного с вакциной, дифтерии, краснухи, бешенства.
Ежегодно инфекционные заболевания уносят сотни тысяч жизней, а многие переболевшие получают неизлечимые осложнения на всю оставшуюся жизнь.
По статистике, именно инфекционные заболевания становятся причиной 26% всех смертей на планете (по данным Всемирной Организации Здравоохранения (ВОЗ) за 2008 год).
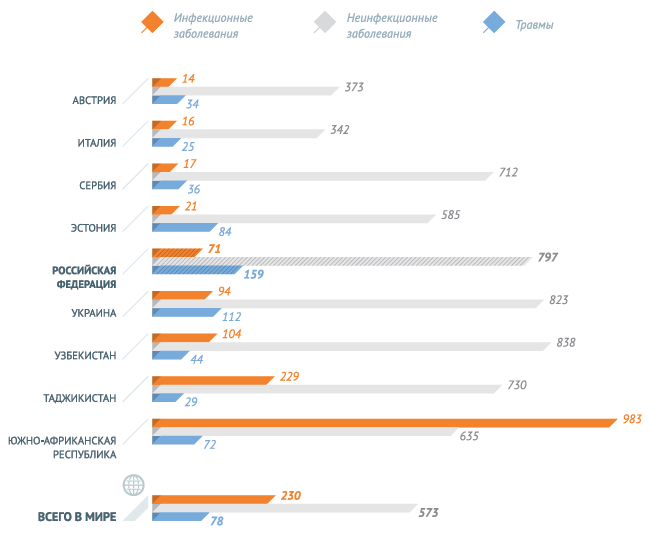
В 2012 году число смертей от инфекционных заболеваний снизилось. Неинфекционные заболевания стали причиной 68% всех случаев смерти, на инфекционные, материнские , неонатальные болезни и расстройства пищевого происхождения (вместе взятые) пришлось 23% смертей в мире, а травмы стали причиной 9% всех случаев летального исхода.
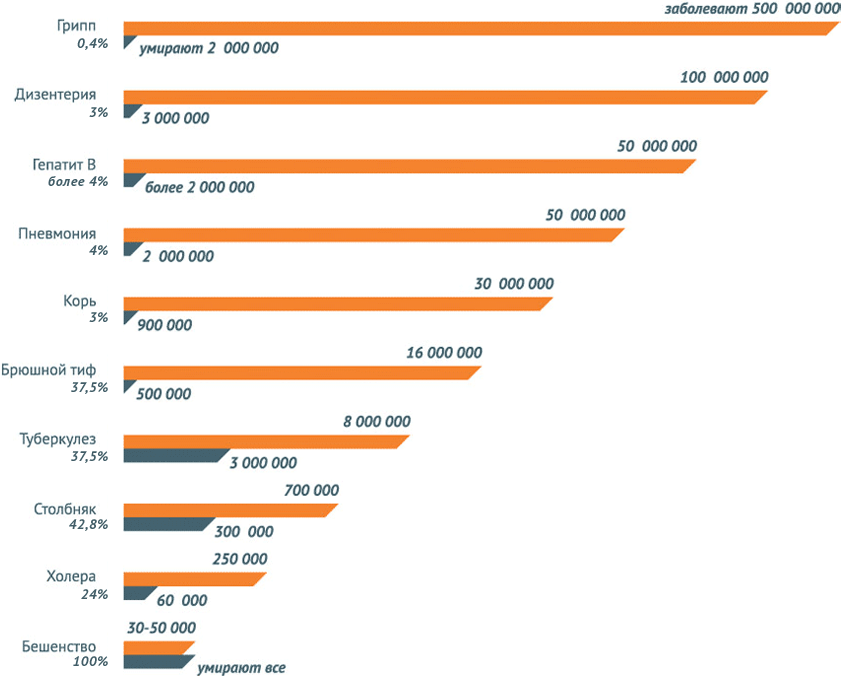

В мире регистрируются тысячи, сотни тысяч и даже миллионы случаев инфекционных заболеваний, которые поражают детей и взрослых не только в слаборазвитых или развивающихся странах, но и в странах с высоким уровнем жизни. Так, дифтерией заболевают 4880 человек в мире. Корь поражает 354820 человек, из них умерло – 139 300 (при охвате прививками 84%).
Паротитом болеют 726 169 человек, коклюш в среднем охватывает 162 047 человек, краснуха – 114449, столбняка зарегистрировано 14272 случаев.
Пальму первенства среди инфекционных заболеваний держит туберкулез – 5 772 224 случаев. В то же время, можно отметить, что благодаря вакцинации с лица планеты постепенно исчезает такая страшная болезнь как полиомиелит – всего в мире зарегистрировано 285 случаев.
И все же такие показатели стали возможными благодаря консолидированным усилиям по борьбе с инфекционными заболеваниями.
Смертность и заболеваемость инфекционными заболеваниями в России
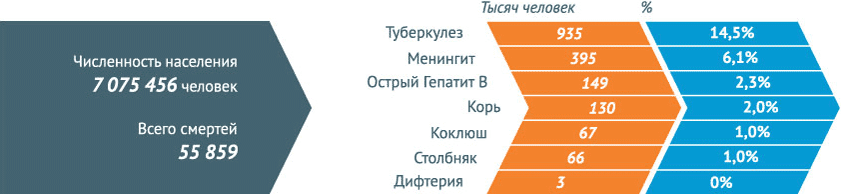
В 2013 г. в Российской Федерации зарегистрированы более 33 млн 225 тыс. инфекционных заболеваний (в 2012 г. – 31 млн 477 тыс.). В 2013 г. в России умерло 1,9 млн человек, от инфекционных болезней – 31 808 (1,7%), зарегистрировано 33 млн 255 тыс. случаев инфекционных болезней, летальный исход составил – 0,096%.
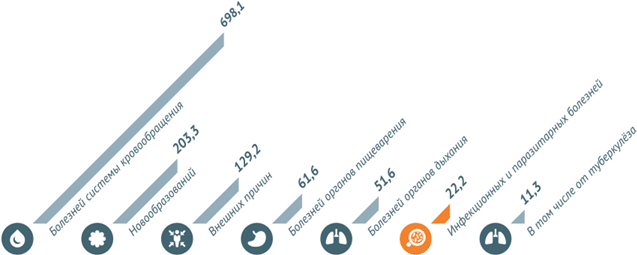
В 2013 году наибольшее число смертей в России было вызвано болезнями системы кровообращения. Некоторые инфекционные и паразитарные болезни погубили в 2013 году 22,2 из 100 тыс. человек.
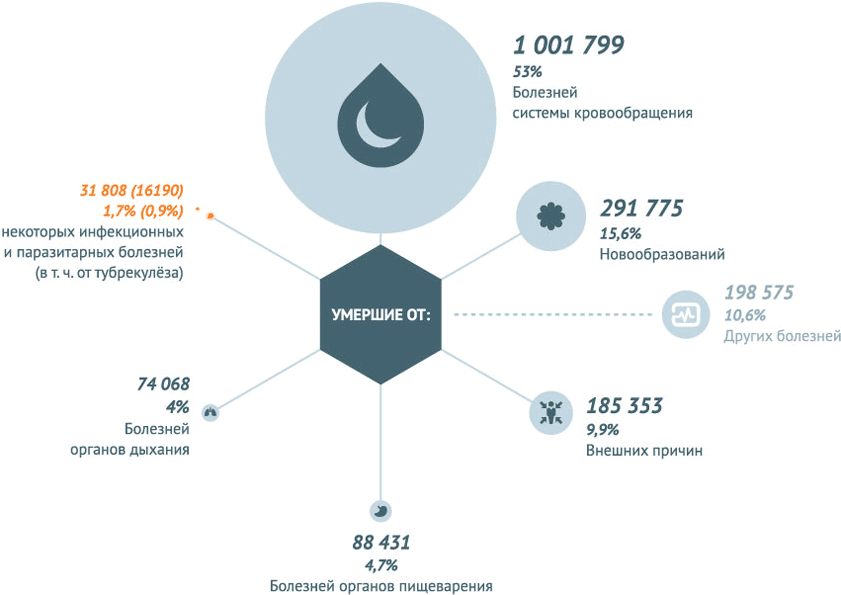
Некоторые инфекционные заболевания в 2013 году стали причиной смерти 31808 человек . Это 1,7% от всех смертей.
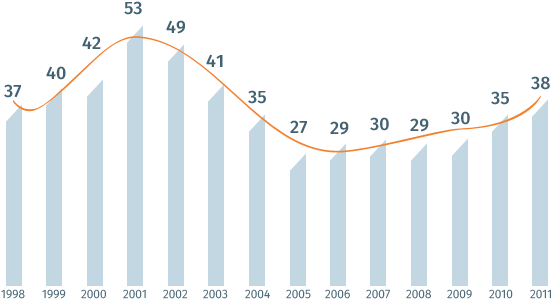
С 1998 года наибольший пик инфекционных заболеваний в России был отмечен в 2001 году – 53 млн, а наименьший – в 2005 году – 27 млн случаев. После 2005 года в нашей стране вновь наметился рост числа инфекционных заболеваний: с 29 млн в 2006 году до 35 млн в 2010-м и 38 млн в 2011 году.
Сегодня в России по целому ряду инфекционных заболеваний наблюдается незначительное снижение числа зарегистрированных случаев.
| Наименование заболевания | Число зарегистрированных случаев (январь-декабрь 2014 г) | Число зарегистрированных случаев (январь-декабрь 2013 г) |
| Острый паралитический полиомиелит | 3 | 5 |
| Острый вирусный гепатит В | 1667 | 1722 |
| Хронический вирусный гепатит В (впервые установленный) | 14693 | 15177 |
| Носительство возбудителя вирусного гепатита В | 20963 | 23876 |
| Дифтерия | 2 | 2 |
| Коклюш | 4223 | 4035 |
| Корь | 4653 | 1637 |
| Краснуха | 50 | 166 |
| Паротит эпидемический | 237 | 264 |
| Менингококковая инфекция | 909 | 1196 |
| Ветряная оспа | 859764 | 720180 |
| Туберкулез (впервые выявленный) активные формы | 70522 | 74182 |
| Грипп | 12257 | 100360 |
| Поствакцинальные осложнения | 192 | 263 |
Задать вопрос специалисту
Вопрос экспертам вакцинопрофилактики
Вакцина "Менюгейт" зарегистрирована в России? С какого возраста разрешена к применению?
Отвечает Харит Сусанна Михайловна
Да, зарегистрирована, вакцина – от менингококка С, сейчас также есть вакцина конъюгированная, но уже против 4 типов менингококков – А, С, Y, W135 – Менактра. Прививки проводят с 9 мес.жизни.
Муж транспортировал вакцину РотаТек в другой город.Покупая ее в аптеке мужу посоветовали купить охлаждающий контейнер,и перед поездкой его заморозить в морозильной камере,потом привязать вакцину и так ее транспортировать. Время в пути заняло 5 часов. Можно ли вводить такую вакцину ребенку? Мне кажется,что если привязать вакцину к замороженному контейнеру, то вакцина замерзнет!
Отвечает Харит Сусанна Михайловна
Вы абсолютно правы, если в контейнере был лед. Но если там была смесь воды и льда- вакцина не должна замерзать. Однако живые вакцины, к которым относится ротавирусная, не увеличивают реактогенность при температуре менее 0, в отличие от неживых, а, например, для живой полиомиелитной допускается замораживание до -20 град С.
Моему сыну сейчас 7 месяцев.
В 3 месяца у него случился отек Квинке на молочную смесь Малютка.
Прививку от гепатита сделали в роддоме, вторую в два месяца и третью вчера в семь месяцев. Реакция нормальная, даже без температуры.
Но вот на прививку АКДС нам устно дали медотвод.
Я за прививки!! И хочу сделать прививку АКДС. Но хочу сделать ИНФАНРИКС ГЕКСА. Живем в Крыму. В крыму ее нигде нет. Посоветуйте как поступить в такой ситуации. Может есть зарубежный аналог? Бесплатную делать категорически не хочу. Хочу качественную очищеную, что бы как монжно меньше риска.
Отвечает Полибин Роман Владимирович
В Инфанрикс Гекса содержится компонент против гепатита В. Ребенок полностью привит против гепатита. Поэтому в качестве зарубежного аналога АКДС можно сделать вакцину Пентаксим. Кроме того, следует сказать, что отек Квинке на молочную смесь не является противопоказанием к вакцине АКДС.
Подскажите, пожалуйста, на ком и как тестируют вакцины?
Отвечает Полибин Роман Владимирович
Как и все лекарственные препараты вакцины проходят доклинические исследования (в лаборатории, на животных), а затем клинические на добровольцах (на взрослых, а далее на подростках, детях с разрешения и согласия их родителей). Прежде чем разрешить применение в национальном календаре прививок исследования проводят на большом числе добровольцев, например вакцина против ротавирусной инфекции испытывалась почти на 70 000 в разных странах мира.
Отвечает Полибин Роман Владимирович
Состав вакцин изложен в инструкциях к препаратам.
Ребёнку 1 год и 8 месяцев, все прививки ставились в соответствии с календарем прививок. В том числе 3 пентаксима и ревакцинация в полтора года тоже пентаксим. В 20 месяцев надо ставить от полиомиелита. Очень всегда переживаю и отношусь тщательно к выбору нужных прививок, вот и сейчас перерыла весь интернет, но так и не могу решить. Мы ставили всегда инъекцию (в пентаксиме). А теперь говорят капли. Но капли-живая вакцина, я боюсь различных побочек и считаю, что лучше перестраховаться. Но вот читала, что капли от полиомиелита вырабатывают больше антител, в том числе и в желудке, то есть более эффективные, чем инъекция. Я запуталась. Поясните, инъекция менее эффективна (имовакс-полио, например)? Отчего ведутся такие разговоры? У каплей боюсь хоть и минимальный, но риск осложнения в виде болезни.
Отвечает Полибин Роман Владимирович
В настоящее время Национальный календарь прививок России предполагает комбинированную схему вакцинации против полиомиелита, т.е. только 2 первых введения инактивированной вакциной и остальные – оральной полиовакциной. Это связано с тем, чтобы полностью исключить риск развития вакциноассоциированного полиомиелита, который возможен только на первое и в минимальном проценте случаев на второе введение. Соответственно, при наличии 2-х и более прививок от полиомиелита инактивированной вакциной, осложнения на живую полиовакцину исключены. Действительно, считалось и признается некоторыми специалистами, что оральная вакцина имеет преимущества, так как формирует местный иммунитет на слизистых кишечника в отличие от ИПВ. Однако сейчас стало известно, что инактивированная вакцина в меньшей степени, но также формирует местный иммунитет. Кроме того, 5 введений вакцины против полиомиелита как оральной живой, так и инактивированной вне зависимости от уровня местного иммунитета на слизистых оболочках кишечника, полностью защищают ребенка от паралитических форм полиомиелита. В связи с вышесказанным вашему ребенку необходимо сделать пятую прививку ОПВ или ИПВ.
Следует также сказать, что на сегодняшний день идет реализация глобального плана Всемирной организации здравоохранения по ликвидации полиомиелита в мире, которая предполагает полный переход всех стран к 2019 году на инактивированную вакцину.
В нашей стране уже очень долгая история использования многих вакцин – ведутся ли долгосрочные исследования их безопасности и можно ли ознакомиться с результатами воздействия вакцин на поколения людей?
Отвечает Шамшева Ольга Васильевна
За прошлый век продолжительность жизни людей возросла на 30 лет, из них 25 дополнительных лет жизни люди получили за счет вакцинации. Больше людей выживают, они живут дольше и качественнее за счет того, что снизилось инвалидность из-за инфекционных заболеваний. Это общий ответ на то, как влияют вакцины на поколения людей.
На сайте Всемирной Организации Здравоохранения (ВОЗ) есть обширный фактический материал о благотворном влиянии вакцинации на здоровье отдельных людей и человечества в целом. Отмечу, что вакцинация –это не система верований, это - область деятельности, опирающаяся на систему научных фактов и данных.
На основании чего мы можем судить о безопасности вакцинации? Во-первых, ведется учет и регистрация побочных действий и нежелательных явлений и выяснение их причинно-следственной связи с применением вакцин (фармаконадзор). Во-вторых, важную роль в отслеживании нежелательных реакций играют постмаркетинговые исследования (возможного отсроченного неблагоприятного действия вакцин на организм), которые проводят компании — владельцы регистрационных свидетельств. И, наконец, проводится оценка эпидемиологической, клинической и социально-экономической эффективности вакцинации в ходе эпидемиологических исследований.
№ 391 - 392
28 сентября - 11 октября 2009
Институт демографии Государственного университета - Высшей школы экономики


