Я занесла в глаз инфекцию что делать
 |
Если инфекция попала в глаз
Для начала я назову основные инфекционные заболевания переднего отрезка глаза, которые ведут к покраснению, неприятным ощущениям у пациентов, нарушению трудоспособности и снижают качество жизни. Это конъюнктивит и кератит. Теперь подробнее о каждом.
Чаще всего среди инфекционных заболеваний глаз встречается конъюнктивит, поражение конъюнктивы – наружной прозрачной оболочки, покрывающей заднюю поверхность век и частично переднюю часть глазного яблока.
Острый инфекционный конъюнктивит начинается обычно с появления сильной рези в больном глазу, ощущения песка за веками, умеренного или обильного отделяемого – серозного, слизистого или слизисто-гнойного, в зависимости от вида инфекции. Конъюнктива покрасневшая, отечная, иногда развивается отек век. На конъюнктиве возможно возникновение точечных кровоизлияний, в некоторых случаях образуются тонкие, легко снимаемые пленки.
Хронический конъюнктивит развивается медленно, периоды улучшения сменяются обострением воспалительного процесса. Беспокоит легкое раздражение глаз, их быстрая утомляемость, светобоязнь. Конъюнктива умеренно покрасневшая, разрыхлена, по краю век – засохшее отделяемое, корочки.
Наиболее распространен бактериальный конъюнктивит . Его может вызвать любой из широко распространенных возбудителей гнойной инфекции (стафилококк, гонококк, пневмококк, синегнойная палочка и другие.) Хотя принято считать, что воспалительные заболевания глаз также могут вызвать почти все условно-патогенные микроорганизмы. При бактериальном конъюнктивите инфекция как правило заносится руками. Чаще болеют дети. Заболевание может быть связано с отитом или синуситом. У взрослых нередко протекает на фоне синдрома сухого глаза.
Другой вид инфекционного поражения конъюнктивы, вызывающий у врачей большую озабоченность, – хламидийный конъюнктивит. Хламидии – это возбудители, занимающие промежуточное положение между вирусами и бактериями. Они похожи на вирусы, но чувствительны к антибиотикам, что очень важно при выборе терапии. Хламидийный конъюнктивит относится к заболеваниям, передающимся половым путем, и составляет 10-30% выявленных глазных инфекций. Инфекция попадает в глаза с пораженных слизистых оболочек гениталий. Чаще протекает в острой форме, реже – в хронической. Чаще встречается у женщин.
Кстати, заражение хламидиями может произойти и у новорожденного, если были инфицированы половые пути роженицы. Хламидийный конъюнктивит встречается в 3-5% среди всех случаев поражений конъюнктивы новорожденных.
Для выявления бактериальной инфекции при конъюнктивите новорожденных и при остром конъюнктивите используют микроскопическое исследование мазков и посевов из конъюнктивы. Выделенная микрофлора исследуется на патогенность и на чувствительность к антибиотикам.
Различают также вирусный конъюнктивит – аденовирусный и герпесвирусный – передающийся через грязные руки, загрязненные лекарства или воздушно-капельным путем.
Очень серьезная патология – кератит (поражение роговицы – прозрачной части наружной оболочки глазного яблока, вызываемое теми же микроорганизмами, что и конъюнктивит). Обычно это язвенное поражение.
Есть определенные факторы риска кератита. Это нарушение пользования контактными линзами (в зависимости от возбудителя 19-86% больных кератитом); травмы роговицы (10-23,7% больных кератитом). Другие факторы риска – хирургическое вмешательство на роговице, синдром сухого глаза, местная длительная лекарственная терапия.
Развитие кератита могут обусловливать: конъюнктивит (особенно острый бактериальный), блефарит (воспаление края века), неправильный рост ресниц, заворот или выворот век, недостаток слезной жидкости, пониженная чувствительность роговицы. Большой список и общих нарушений: сахарный диабет, кожные заболевания, гиповитаминоз и другие.
При кератите глаз раздражен, мутнеет и утолщается роговица, нарушаются ее блеск, зеркальность. Кератит часто сопровождается воспалительным поражением радужки (ирит), что вызывает изменение ее цвета и сужение зрачка.
Есть правило при любой патологии: чтобы успешно лечить больного, нужно вовремя захватить начало болезни. При кератите это особенно важно, так как в большинстве случаев промедление в 1-2 дня может привести к прободению роговицы.
Различают кератит герпетический, бактериальный и грибковый.
Кератит бактериальный развивается бурно, сопровождается сильной режущей болью, светобоязнью. Через 2-3 дня язва роговицы может привести к ее прободению. Лечение надо начинать немедленно.
Кератит герпетический – самая распространенная причина заболевания роговицы.
Кератит грибковый вызывают различные виды грибов, обитающих на конъюнктиве, в слезных путях, на контактных линзах, а также попадающих в глаз при травме. Для грибкового кератита характерно упорное течение, нередко гибель глаза.
Для каждой группы инфекционных конъюнктивитов требуются свои препараты.
Мы остановимся на лечении бактериальных заболеваний глаз. Хорошо себя зарекомендовали в этих случаях все лекарственные препараты группы фторхинолонов . Что очень важно, эти лекарства успешно применяют и при хламидийной инфекции, обычно с трудом поддающейся лечению другими лекарственными средствами. Более того, фторхинолоны – препараты выбора при этой инфекции. Фторхинолоны широко используются также при осложнениях хирургических вмешательств, при травмах глаза. Преимущественно это местная терапия: капли, мази, глазные пленки, инъекции в ткани глаза.
Активные вещества данной группы, в особенности офлоксацин, обладают преимуществом быстрого антибактериального эффекта при широком антибактериальном спектре. Антибактериальное действие офлоксацина основано на подавлении бактериальной ДНК-гиразы, жизненно важного фермента для бактериальной клетки, без изменений ДНК человека.
В последнее время в практику отечественных офтальмологов вошел Флоксал (офлоксацин) – капли и мазь, уже давно применяющиеся за рубежом.
Флоксал капли обычно мы рекомендуем по 1 капле 4 раза в день в пораженный глаз. Флоксал мазь закладываем за нижнее веко 3 раза в день или 1 раз, но обязательно на ночь для продления терапевтического эффекта. Режим может быть изменен индивидуально на усмотрение врача.
Флоксал высокоактивен в отношении большинства грамотрицательных и ряда грамположительных микроорганизмов. Препарат эффективен при бактериальном конъюнктивите, в том числе запущенном, тяжелых поражениях роговицы, особенно при язвенном кератите, а также при блефарите, ячмене, хламидийной инфекции глаз.
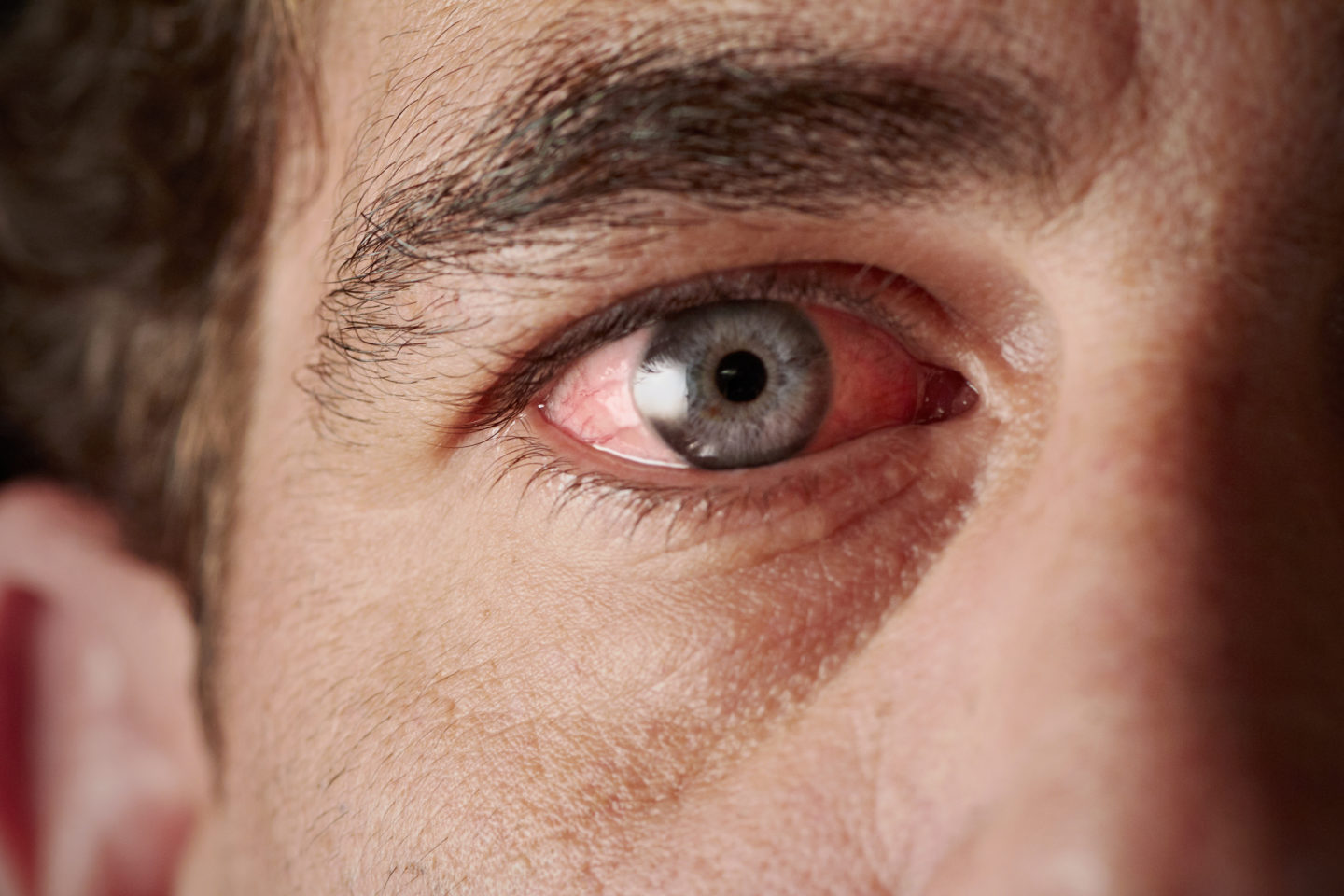





Глазные инфекции делятся на четыре вида: микробные, вирусные, грибковые и инфекции, вызванные простейшими (самые редкие).
Микробные вирусы
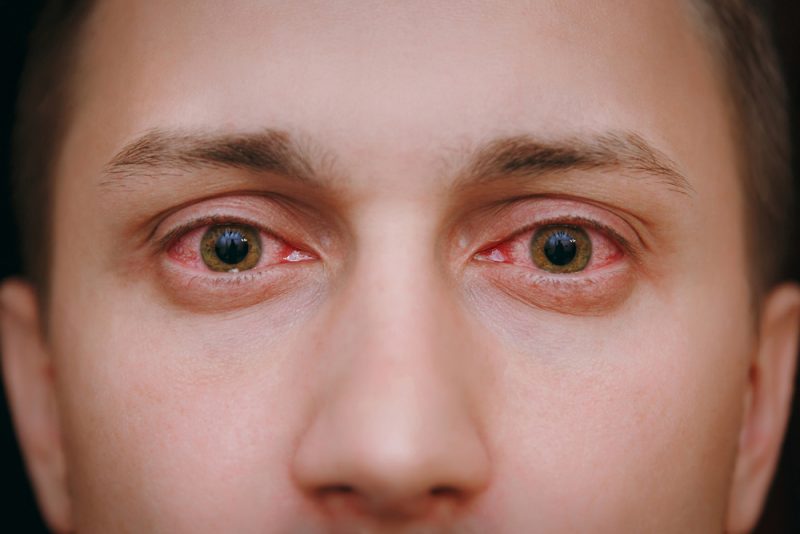
Самый распространённый тип вирусного конъюнктивита — аденовирусный. Регистрируется он в осенне-весенний период и вместе с перечисленными выше симптомами может вызвать повышение температуры тела.

Ни в коем случае при обнаружении симптомов микробных инфекций нельзя заниматься самолечением. Лучше в этот же или на следующий день обратиться к офтальмологу. Во-первых, только он сможет определить тип заболевания и назначить подходящее лечение. Во-вторых, своевременное обращение к специалисту предотвратит возможность поражения роговицы глаза при неправильном лечении.
Лечат аденовирус противовирусными средствами в течение двух недель, в том числе мазями и каплями. К этому могут добавиться антигистаминные препараты.
Чтобы снова не подхватить аденовирус, нужно чаще проветривать помещение, делать влажную уборку и соблюдать правила личной гигиены, особенно в период обострения простудных заболеваний.
Грибковые инфекции
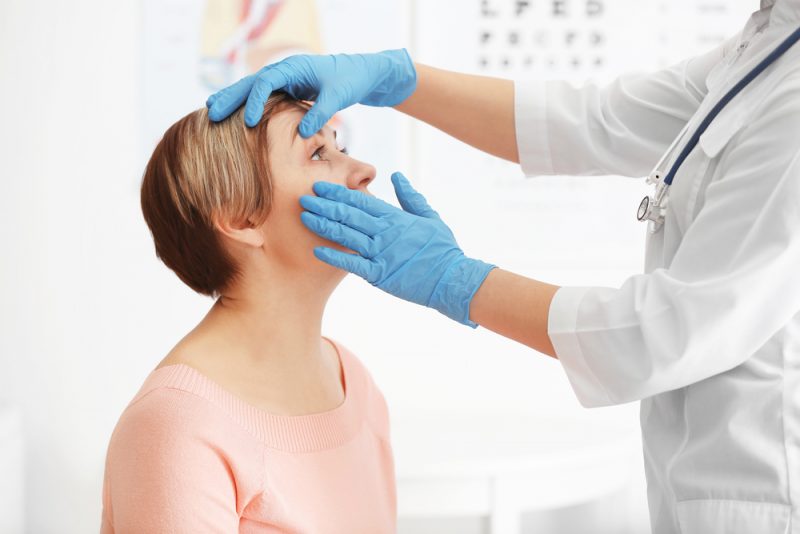
Важно вовремя выявить грибковое заболевание и не перепутать его с другими, например с бактериальной язвой. Диагностика грибковой инфекции может занимать неделю, поскольку офтальмолог должен проанализировать культуру, находящуюся на роговице.
Медлить с лечением не стоит, чтобы не вызвать язву роговицы и впоследствии слепоту. Растворы суспензии и даже капли (в крайнем случае, если остальные препараты не помогают) можно применять только после окончательного диагноза офтальмолога.
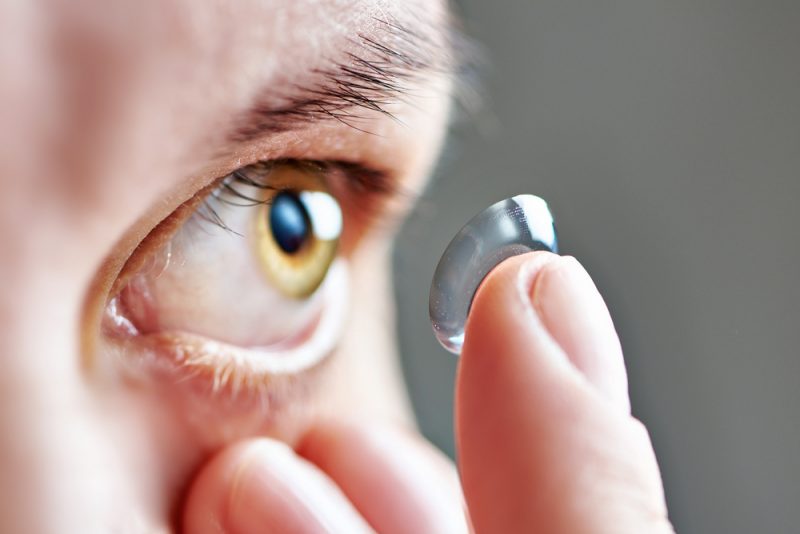
Сильная боль в области глаз, снижение зрения, светочувствительность — всё это признаки развития кератита. Но понять это точно можно только у врача, после проведения биомикроскопии глаза. А уже потом лечиться самым обычным способом — каплями, но длиться это будет долго, не менее шести недель. При этом параллельно можно использовать антисептики, антибактериальные капли. В некоторых запущенных случаях — при возникновении язвы роговицы — пациенту может понадобиться и хирургическое вмешательство.
К сожалению, нередко болезни, вызванные простейшими, не сразу идентифицируются врачом и лечатся обычными антибиотиками. Из-за этого процесс поражения продолжается: роговице начинает не хватать кислорода — и в неё могут начать врастать сосуды. Если запустить лечение, можно буквально ослепнуть — произойдёт поражение роговицы.
Хламидийные инфекции
Приобретённая хламидийная инфекция маскируется под обычный конъюнктивит: покраснение, боль, слезотечение. Если пациент не уделяет этому внимания, он может получить хроническую форму заболевания. То есть 4—6 раз в месяц (!) у него помимо обычных симптомов болезни будет появляться небольшая боль и синдром сухого глаза.
Основные факты
- Причиной трахомы является глазная инфекция, вызываемая бактерией Chlamydia trachomatis.
- Она представляет собой проблему общественного здравоохранения в 44 странах и является причиной слепоты или нарушения зрения примерно у 1,9 миллиона человек.
- Слепота в результате трахомы необратима.
- По состоянию на март 2019 г., 142 млн человек живут в районах, эндемичных по трахоме, и подвергаются риску развития слепоты в результате трахомы
- Инфекция распространяется через личный контакт с носителем заболевания (с его руками, одеждой или постельными принадлежностями), а также переносится мухами, контактировавшими с выделениями из глаз и носа инфицированных. При повторных случаях заражения на протяжении многих лет ресничный край может заворачиваться к глазу, вызывая боль, дискомфорт и постоянное травмирование роговицы глаза.
- В резолюции WHA51.11, принятой Всемирной ассамблеей здравоохранения в 1998 г., выдвинута цель по глобальной ликвидации трахомы в качестве проблемы общественного здравоохранения.
- Основные компоненты стратегии по ликвидации содержит английская аббревиатура “SAFE” (безопасный): хирургические операции (Surgery) на поздних стадиях болезни, антибиотики (Antibiotics) для лечения инфекции C. trachomatis, и гигиена лица (Facial cleanliness) и улучшение окружающей среды (Environmental improvement) для снижения уровней передачи инфекции.
- В 2018 году более 146 112 человек с заболеваем на поздних стадиях были прооперированы и 89,1 млн человек с трахомой прошли лечение антибиотиками. Глобальный охват антибиотиками в 2018 г. составил 50%.
Трахома — основная причина обусловленной инфекцией слепоты в мире. Возбудителем этого заболевания является облигатная внутриклеточная бактерия Chlamydia trachomatis. Инфекция передается через непосредственный или непрямой контакт с выделениями из глаз и носа инфицированных людей, особенно детей раннего возраста, которые являются основным резервуаром инфекции. Распространению трахомы также способствуют некоторые виды мух.
Эпидемиология и клинические признаки
В областях, эндемичных по трахоме, активная трахома является частым заболеванием среди детей дошкольного возраста, распространенность которого может достигать 60-90%. В более старших возрастных группах заболевание носит менее частый и менее продолжительный характер. Обычно заражение происходит вследствие совместного проживания с носителем заболевания в активной форме. Семья — основное место передачи инфекции. Иммунная система человека может справиться с одним эпизодом инфекции, но в эндемичных сообществах часто происходит повторное инфицирование микроорганизмом.
После многих лет рецидивирующей инфекции внутренняя поверхность века может претерпеть настолько интенсивное рубцевание (рубцевание конъюнктивы), что ресничный край заворачивается к глазу и постоянно травмируют глазное яблоко (трихиаз), вызывая постоянную боль и непереносимость света; эти и другие патологические изменения глаза могут вызвать рубцевание роговицы. В отсутствии лечения это ведет к необратимому помутнению роговицы с нарушением зрения и наступлением слепоты. То, в каком возрасте это происходит, зависит от целого ряда факторов, включая местный уровень интенсивности передачи инфекции. В сообществах, которые являются в высокой степени эндемичными, это может происходить в детстве, хотя наиболее типичным для развития таких состояний является возраст 30-40 лет.
Нарушение зрения или слепота приводят к ухудшению качества жизни пациентов и членов их семей, которые, как правило, и без того относятся к беднейшим слоям населения. У женщин слепота наступает в 2-3 раза чаще, чем у мужчин, что, вероятно, объясняется их более тесными контактами с инфицированными детьми.
К внешним факторам, влияющим на передачу заболевания, относятся:
- несоблюдение правил гигиены;
- проживание в перенаселенных помещениях;
- неудовлетворительные условия водоснабжения;
- неудовлетворительный доступ к средствам санитарии и их использованию.
Распространенность
Трахома является гиперэндемическим заболеванием во многих наиболее бедных районах и в большинстве сельских районов 37 стран Африки, Азии, Центральной и Южной Америки, Австралии и Ближнего Востока. Она является причиной нарушения зрения примерно у 1,9 миллиона человек. Это около 1,4% от глобального общего числа слепых людей.
В целом, на Африканском континенте происходит наибольшее число заболеваний трахомой.
По состоянию на январь 2020 г. 13 стран сообщили о достижении целей по ликвидации, что является важной вехой в кампании по ликвидации трахомы. Эти страны — Гамбия, Гана, Ирак, Исламская Республика Иран, Камбоджа, Китай, Лаосская Народно-Демократическая Республика, Марокко, Мексика, Мьянма, Непал, Оман и Того. Девять из этих стран — Гана, Исламская Республика Иран, Камбоджа, Китай, Лаосская Народно-Демократическая Республика, Марокко, Мексика, Непал, Оман — были признаны ВОЗ в качестве стран, ликвидировавших трахому.
Экономические последствия
Как для самих инфицированных, так и для местных сообществ бремя трахомы чрезвычайно велико. По оценкам ежегодные экономические издержки, связанные со снижением производительности труда, составляют от 2,9 миллиарда долларов США до 5,3 миллиарда долларов США. Если учитывать больных трихиазом, эта цифра составит 8 миллиардов долларов США.
Профилактика заболевания и борьба с ним
В настоящее время программы борьбы с заболеванием в эндемичных странах осуществляются посредством реализации рекомендованной ВОЗ стратегии SAFE. К числу принимаемых мер относятся:
- хирургические вмешательства для лечения на стадии, приводящей к потере зрения (трахоматозный трихиаз или ТТ);
- применение антибиотиков для лечения инфекции, в частности массовое распределение антибиотиков, безвозмездно предоставляемых производителем программам по ликвидации трахомы в рамках Международной инициативы по борьбе с трахомой;
- гигиена лица; и
- улучшение окружающей среды, в частности улучшение доступа к воде и санитарии.
Большинство эндемичных стран согласились ускорить осуществление этой стратегии для достижения поставленных целей по ликвидации заболевания.
Согласно данным, предоставленным ВОЗ государствами-членами за 2018 год, в том году было прооперировано 146 112 человек с трахоматозным трихиазом, и 59,1 миллиона человек в эндемичных странах прошли лечение трахомы антихламидийными антибиотиками.
Усилия по ликвидации должны соответствовать задаче, поставленной в резолюции Ассамблеи здравоохранения (WHA51.11): ликвидировать трахому в качестве проблемы общественного здравоохранения. 1 Особенно важно будет вовлечь в полной мере другие многочисленные стороны, причастные к обеспечению санитарии и социально-экономическому развитию.
Деятельность ВОЗ
В 1993 году ВОЗ приняла стратегию SAFE. Задача стратегии — техническое руководство и координация международных усилий по ликвидации трахомы, приводящей к потере зрения и представляющей серьезную проблему для общественного здравоохранения.
В 1996 году ВОЗ учредила Альянс по глобальной ликвидации трахомы к 2020 году. Этот Альянс представляет собой партнерство, занимающееся оказанием поддержки осуществлению в странах стратегии SAFE и укреплению национального потенциала посредством оценки эпидемиологической обстановки, ведения мониторинга, эпиднадзора за заболеванием, оценки проектов и мобилизации ресурсов.
В теплое время года резко возрастает травматизм глаз. Как себя вести, если вы их поранили? На вопросы читателей отвечает кандидат медицинских наук, старший научный сотрудник отдела травматологии и реконструктивной хирургии Московского научно-исследовательского института глазных болезней имени Гельмгольца Ирина Борисовна АЛЕКСЕЕВА.
Контузия глаза
"Во время игры в большой теннис мяч отскочил мне прямо в глаз. Боли я не почувствовала, но спустя какое-то время глаз стал хуже видеть. Может ли это быть последствием травмы?" Светлана Ашихина, Петрозаводск
— Контузия глаза очень коварна. Если это тупая травма, при которой не происходит:
- проникающих ранений
- разрыва глазного яблока
то никаких последствий в первое время может не ощущаться. Ну, отскочил во время игры мяч в лицо — вроде бы ничего страшного. Как говорится, проморгались и пошли дальше.
Однако глаз — настолько тонкий и сложный орган, что даже легкие травмы могут вызвать в последующем тяжелые осложнения. Здесь надо быть особенно внимательной.
Контузия обычно приводит к кровоизлиянию внутрь глаза. Если его не лечить, то кровь сворачивается и образуется так называемая соединительная ткань вокруг глаза. Она может привести к:
- отслойке сетчатки
- травме хрусталика с последующим развитием катаракты
и в конечном итоге — к гибели глаза — как функциональной, когда теряется зрение, так и анатомической, когда сам глаз уменьшается в размерах и погибает.

Например, недавно мы оперировали девушку, которая год назад случайно ударилась виском в поезде. И вспомнила об этом только у нас. В течение года ее зрение снижалось, и когда она обратилась к нам, выяснилось, что у нее застаревшая отслойка сетчатки, которая хоть и поддается лечению, но прогноз его неблагоприятен. К сожалению, полностью восстановить зрение так и не удалось.
Поэтому в случаях глазных травм, даже легких, нужно сразу обращаться к:
- врачу-офтальмологу
- в кабинет неотложной помощи
- в травматологический пункт
- больницу
- поликлинику
- в наш институт.
Вам назначат лечение, а главное, будет произведен контроль над состоянием глаза и сделан прогноз на будущее.
Химический ожог глаза
"На работе мне приходится иметь дело с агрессивными жидкостями. Как оказать первую помощь, если в глаз попадет кислота?" Ольга Коноплева, Воронеж
— Травмы глаз бывают не только от удара:
то есть от механического воздействия, но и в результате попадания в них разных химических агентов. На производстве причиной таких травм часто бывает:
а в быту чаще всего — уксусная эссенция. Много неприятностей может принести, например, щелочь, попавшая в глаз при взрыве аккумулятора. Частыми в последнее время стали травмы, причиненные глазам жидкостями из газовых баллончиков, в состав которых, как правило, входит какая-нибудь кислота.
Что надо делать в первые мгновения, после того, как это случилось? Быстро бежать к крану, пустить холодную воду и как можно тщательнее промывать глаз. И не 5-10 минут, а в течение 30-40 минут, чтобы избавиться от химии, которая попала в глаз.
То же самое надо делать в случае термических ожогов. Ведь попадание в глаз даже самого обычного кипятка может закончиться:
- помутнением роговицы
- и ожоговой болезнью
которая в ста процентах случаев приводит к необратимой слепоте.
Лечение близорукости
"Я мастер спорта по волейболу. Из-за прогрессирующей после травмы близорукости решилась на оперативное вмешательство. Смогу ли я после операции на глазах участвовать в соревнованиях?" М. Хомякова, Архангельск
— Сейчас очень многие молодые люди, страдающие близорукостью, делают операцию на глазах — так называемую кератотомию. К сожалению, эта операция чревата очень нехорошими последствиями. Поскольку рубцы, которые остаются на месте насечек на роговице глаза, очень непрочные, то любая, даже самая легкая механическая травма может привести к разрыву роговой оболочки.
Например, маленький ребенок, находясь на руках у женщины, размахивал ручонками и случайно попал пальцем маме в глаз. Этого оказалось достаточно, чтобы послеоперационные рубцы разошлись, роговица глаза, как цветок, раскрылась — и все содержимое глазного яблока выпало наружу.
Поэтому люди, которые перенесли кератотомию, должны быть предельно осторожны в любых условиях. А так как волейбол — это вид спорта, связанный с повышенным травматизмом, заниматься им после такой операции не рекомендуется:
- попадание мяча в глаз
- случайное столкновение с партнером
могут привести к повреждению глазного яблока. А спортивные травмы относятся к одним из самых тяжелых контузий, с которыми нам приходится сталкиваться.
Методы лечения травматической катаракты
"Расскажите, пожалуйста, о современных методах лечения травматической катаракты". Ирина Кушелева, Саранск
— Травматическая катаракта развивается при повреждении глазного хрусталика. Но зрение может быть восстановлено, если вовремя начать лечение. На сегодняшний день имеется много методов удаления катаракты. В зависимости от тяжести травмы мы используем:
- и традиционные
- и так называемые аппаратные способы лечения.
Один из самых современных — факоэмульсификация травматической катаракты с последующей имплантацией искусственных хрусталиков. Этот метод относится к хирургии малых разрезов.
Мы имплантируем в глаз новые, так называемые складные хрусталики через разрезы, величина которых составляет всего 3 миллиметра, в то время как раньше она достигала 10-12 миллиметров. Эти операции малотравматичны и позволяют со стопроцентной гарантией восстанавливать утерянное зрение.

Преимущества нашего института в том, что он имеет статус научно-исследовательского учреждения, здесь разрабатываются самые современные методики многих операций. Все мы — хирурги широкого профиля и выполняем комбинированные операции:
- по очищению глазной полости от помутнения
- пересадке роговицы
- замене стекловидного тела
- "привариванию" сетчатки.
В последнее время широко используем лазерную хирургию, которая позволяет стимулировать функции внутриглазных оболочек. Это особенно важно после контузии со снижением внутриглазного давления.
Инфекции глаз
"Работая на огороде, неудачно повернулась, и ветка боярышника хлестнула меня по лицу. Травма пустяковая, но глаз побаливает, боюсь, не занесла ли я инфекцию". Роксана Вилькина, Нижнекамск
— Ваша травма совсем не такая безобидная, как вам кажется. Я знаю много случаев, когда шипы боярышника или шиповника внедрялись в глазную орбиту незаметно для самого человека.
Попадание в глаз инородных деревянных предметов чревато развитием инфекции. Еще более тяжелые осложнения вызывают металлические частицы.
Например, человек стучит молотком по металлу и вдруг замечает, что в глаз попала соринка, а на самом деле это микроскопический осколок. Зрение первое время вроде бы в норме, а потом вдруг резко начинает снижаться. Потому что кусочек металла, который совершенно случайно:
- внедрился в плоть глаза
- начал окисляться.
Это приводит к поражению:
- сетчатки
- хрусталика
- зрительного нерва
и в конечном итоге — к безвозвратной потере зрения. Чтобы избежать тяжелых осложнений, опять же поспешите к специалисту.
Альбуцид спасет от инфекций
"Вылечившись после легкой контузии глаза, собираюсь в отпуск на юг. Какие лекарственные средства вы бы посоветовали взять с собой?" Света Кучкина, Норильск
— Под рукой всегда надо иметь альбуцид, это препарат безобидный, не вызывающий осложнений. Он незаменим для профилактики инфекционных заболеваний, и при попадании в глаз:
мало ли что бывает на пляже или при работе на огороде.
У людей, страдающих аллергией, яркие солнечные лучи, особенно отраженные, вызывают раздражение глаз наподобие электроофтальмии — заболевания, которое развивается, если без защитных очков смотреть на сварку.

Глаза краснеют, начинают слезиться, возникает светобоязнь, человек практически не может смотреть на яркий свет. В таких случаях тоже хорошо помогает альбуцид.
Закапывайте его в глаза и делайте холодные примочки с противовоспалительными травами. Для этих целей можно использовать:
- ромашку
- или даже обыкновенную заварку чая.
И не забудьте взять с собой солнцезащитные очки.

Наша справка
Ячмень – это воспаление волосяного мешочка ресницы. Чаще всего к нему приводит бактериальная инфекция, в 90–95% случаев это стафилококк. Когда он активизируется, появляется припухлость и покраснение на небольшом участке века. Через несколько дней на верхушке образования выделяется головка желтоватого оттенка, которая затем прорывается, после чего состояние резко улучшается.
Важно
Ячмень нельзя выдавливать, так как гнойное содержимое может распространиться на веко, а это чревато абсцессом, флегмоной века и прочими серьезными осложнениями. Если не стало лучше в течение дня, нужно обращаться к врачу.
Профилактика
Главный принцип профилактики – соблюдение правил личной гигиены. Ни в коем случае нельзя прикасаться грязными руками к глазам. Пользоваться можно только своей косметикой, носовым платком и полотенцем.
И, конечно, необходимо вести здоровый образ жизни, поддерживать иммунитет, придерживаться правильного питания с достаточным количеством витаминов.

Памятка пациенту
Лечение зависит от того, по какому сценарию развивается воспаление. Обычно врачи рекомендуют закапывать в глаза антибактериальные капли и закладывать за веки мази с антибиотиками. В некоторых случаях, чаще в начальных стадиях заболевания, доктор может порекомендовать прогревание.
Применение капель и мазей можно начать до похода к врачу, как только появились первые симптомы ячменя. Если гнойник намечается снаружи, мазь полагается накладывать сверху. Если головка его обращена внутрь, мазь надо закладывать за веко и снаружи.
Капли нужно применять по инструкции, до 4–6 раз в день, мазь – не более 2 раз в день. Если проблема не разрешилась в течение 3–4 суток, придется обратиться к врачу.
Наша справка
Конъюнктивит – это воспаление слизистой оболочки глаза. Бывает острым, когда воспаление начинается внезапно, или хроническим – в этом случае болезнь развивается постепенно и, как правило, захватывает оба глаза. Причиной острого конъюнктивита могут быть бактериальная или вирусная инфекция, а также аллергия. Виновниками хронической формы, как правило, выступает пыль, химические раздражители в воздухе, различные нарушения обмена веществ и недостаток витаминов.
Проверьте себя
При бактериальной форме конъюнктивита могут инфицироваться оба глаза, болезнь сопровождается обильным выделением слизи и гноя. Вирусная форма конъюнктивита чаще всего возникает на фоне инфекций верхних дыхательных путей, гриппа, ОРВИ. Для него характерно покраснение слизистой оболочки, ощущение песка в глазах, слезотечение.
Для аллергического конъюнктивита характерны отеки век разной степени выраженности, покраснение слизистой оболочки, слезотечение и ощущение зуда в глазах. Поражаются, как правило, оба глаза.
SOS!
Обязательно обратитесь к врачу:
- если ваше состояние не улучшается в течение недели после начала заболевания;
- если помимо покраснения вас беспокоит снижение зрения, светобоязнь, боль в глазу.
На заметку

Бактериальный и вирусный конъюнктивиты заразны, поэтому не пользуйтесь чужими полотенцами, мочалками, постельным бельем.
Не трите глаза руками.
Во время болезни не носите контактные линзы и не пользуйтесь косметикой.
Лечение
Для лечения аллергических конъюнктивитов используют различные антигистаминные препараты – таблетки, капли для глаз, драже, у детей – сиропы. В некоторых случаях нужны глазные капли, содержащие кортикостероидные гормоны.
При бактериальных конъюнктивитах для удаления гнойного отделяемого следует промывать глаза при помощи обычной глазной пипетки чайной заваркой без сахара, или слабо-розовым раствором марганцовки, или просто холодной кипяченой водой, а затем применять капли для глаз с антибиотиками.
Для устранения симптомов вирусного конъюнктивита назначают препараты с интерфероном.
Осторожно!
Наша справка
Блефарит – это воспаление ресничных краев век. Как правило, к нему приводят неправильная гигиена глаз, их чрезмерное напряжение. В роли провокаторов иногда выступают микроскопические клещи – демодексы, обитающие в волосяных фолликулах или сальных железах кожи и ресниц, и аденовирусные инфекции.
Наиболее распространенные симптомы блефарита – зуд, жжение, отеки и покраснение век, появление чешуек у основания ресниц.
Имейте в виду
- Сядьте на стул и расслабьтесь. Посмотрите сначала влево и вверх, затем вправо и вниз. Опишите глазами круг в обратном направлении. Повторите упражнение 3–5 раз с открытыми, а затем с закрытыми глазами.
- Посмотрите вверх, потом перед собой и вниз. Повторите с открытыми и закрытыми глазами по 5–8 раз.
- Сильно зажмурьтесь, затем быстро поморгайте 10–12 раз. Повторите 3–4 раза.
- Тремя пальцами каждой руки слегка нажмите на верхние веки, подержите 1–2 секунды, а затем отнимите пальцы (3–4 раза).

Необходимо установить истинную причину, вызвавшую воспаление. И в зависимости от этого врач назначит лечение – антибактериальными или противоаллергическими глазными каплями и мазями. А при необходимости – специальными средствами для ухода за веками, предотвращающими развитие демодекоза. Для улучшения оттока сального секрета применяют легкий массаж краев век, примочки и теплые компрессы на веки с экстрактами ромашки, зеленого чая, календулы.
Кстати
Существуют средства, специально разработанные для гигиены век. В их состав входят травяные экстракты и гиалуроновая кислота. Очищающие процедуры следует проводить регулярно 1–2 раза в день. Особенно важны они для тех, кто регулярно наносит на веки декоративную косметику, затрудняющую отток содержимого сальных желез.
| Препараты |
|---|
| Препараты с противовирусным и иммуномодулирующим действием |
| Противомикробные препараты для лечения глазных заболеваний |
| Противоаллергические препараты для лечения глазных заболеваний |
Помните, самолечение опасно для жизни, за консультацией по поводу применения любых лекарственных препаратов обращайтесь к врачу.
Читайте также:


