Вопросы по лихорадке западного нила

Тысячи километров и границы двух материков разделяют долину величайшей реки Африки Нил и Ростовскую область, но тем не менее между этими географически отдаленными частями земли есть нечто общее.
Ежегодно с наступлением эпидемического сезона ростовские медики предупреждают население области об опасности заражения лихорадкой Западного Нила. Что же это за напасть, как она к нам попала, как ее распознать и как от нее уберечься?
Основным источником вируса Западного Нила в природе являются водоплавающие птицы, а так же мелкие грызуны. Именно птицы, благодаря способности совершать трансконтинентальные перелеты способствуют распространению вируса. А вот передачу вируса от одной особи другой осуществляют комары и клещи. Вирус переносится из зараженного организма в здоровый при укусе комара или присасывании клеща и очередной его жертвой может стать другая птица, животное или человек.
Впервые вирус лихорадки западного Нила был выделен из крови больного человека в 1937 г. в Уганде. В последующем появились указания на широкое распространение заболевания в Африке и Азии. В настоящее время наиболее часто заболевание встречается в странах Средиземноморья, особенно в Израиле и Египте. Описаны случаи болезни во Франции - на побережье Средиземного моря и на Корсике, а также в Индии и Индонезии. Доказано существование природных очагов заболевания в южных регионах бывшего СССР - Армении, Туркмении, Таджикистане, Азербайджане, Казахстане, Молдавии, Астраханской, Одесской, Омской областях и др.
В последние годы Лихорадка Западного Нила прописалась и в Ростовской области и похоже, что надолго.
На территории Ростовской области уже сложились природные очаги лихорадки Западного Нила ; на сегодняшний день 29 территорий области являются неблагополучными в отношении этой инфекции.
По информации Управления Роспотребнадзора по Ростовской области в текущем году отмечается рост заболеваемости лихорадкой Западного Нила (ЛЗН). На 20.09.2019 зарегистрирован 91 лабораторно подтвержденный случай заболевания ЛЗН на 14 административных территориях (гг. Ростов-на-Дону, Таганрог, Батайск, Шахты, Новошахтинске, Аксайский, Неклиновский, Мясниковский, Салький, Матвеево-Курганский, Азовский, Веселовский, Чертковский, Каменский районы).
Вирус западно-нильского энцефалита выделялся при исследовании кровососущих насекомых по берегам практически всех водоемов в окрестностях Ростова-на-Дону. Это левобережье, Кумженская роща, Зеленый остров, Соленое озеро, Ростовское море и др.
Западно-нильский энцефалит имеет отчетливую сезонность - позднее лето и осень. Люди молодого возраста заболевают этим недугом чаще. С момента укуса зараженным кровососом проходит от нескольких дней до 2-3 недель (чаще 3-6 дней). Клинические проявления очень похожи на грипп. Заболевание начинается остро с быстрого повышения температуры тела до 38-40°С, сопровождающегося ознобом. Лихорадочный период продолжается в среднем 5-7 дней, хотя может быть и очень коротким - 1-2 дня.
Характерны резко выраженные явления общей интоксикации: сильная мучительная головная боль преимущественно в области лба и глазниц, боли в глазных яблоках, мышечные боли. Особенно сильные боли отмечаются в мышцах шеи и поясницы. У многих больных наблюдаются умеренные боли в суставах конечностей. На высоте интоксикации нередко возникают многократные рвоты, аппетит отсутствует, появляются боли в области сердца, чувство замирания и другие неприятные ощущения в левой половине грудной клетки. Может отмечаться сонливость.
Иногда может наблюдаться сыпь (5% случаев). Редко, обычно при длительной и волнообразной лихорадке, сыпь может приобретать характер кровоизлияний. Практически у всех больных выявляется покраснение конъюнктивы век и выраженный рисунок сосудов глазных яблок. Но главная опасность заключается в том, что на фоне описанных выше клинических проявлений в 50% случаев может проявиться синдром серозного менингита с самыми печальными последствиями.
Восприимчивость населения к вирусу западно-нильского энцефалита всеобщая. Риску заражения подвергаются сельские жители, проживающие по берегам рек и озер, рыборазводных прудов, в поймах и дельтах рек, где имеется большое количество водоплавающих птиц и комаров, а также городские жители, посещающие дачные участки и базы отдыха в выше перечисленных местах, охотники, рыболовы, жители домов, в подвалах которых имеются условия для круглогодичного выплода комаров.
Вакцины против лихорадки Западного Нила нет. Одним из основных направлений борьбы является проведение обработок водоемов различными инсектицидными препаратами, зачистки растительности в местах выплода комаров, дезинсекция, дератизация помещений. Разумеется определенная работа по обеззараживанию опасных территорий области проводится ежегодно, но как известно, в борьбе человека с природой чаще побеждает природа.
А уж если избежать заражения не удалось и появились первые симптомы заболевания необходимо немедленно обращаться к врачу.
Лихорадка Западного Нила — острое вирусное зооантропонозное природно- очаговое заболевание, с трансмиссивным механизмом передачи, характеризующееся полиаденопатией, эритемой слизистых , кожи и воспалением менингеальных оболочек, протекающих на фоне лихорадочно-интоксикационного синдрома.
Первая эпидемическая вспышка была зарегистрирована в 1937 году при исследовании японского энцефалита. В середине XX века была зарегистрирована ещё одна эпид. вспышка в Африке и Азии, позднее в странах средиземноморья (особенно в Израиле и Египте), Южной части России, в Белоруссии, на Украине, Румынии, Чехии и Италии. В дальнейшем было проведено серологическое исследование, подтверждающее наличие антител к вирусу – в Краснодарском крае, Омской и Волгоградской областях, в Белоруссии, Азербайджане, Таджикистане и Украине – эти исследования ставят вопрос о эндемичности территорий и подтверждают факт перенесения заболевания, пусть даже в стёртой/ субклинической форме. Актуальность этого заболевания возросла в 1999-2003 гг, когда заболеваемость стала возрастать в Астраханской области, Волгоградской и Краснодарском крае.
Возбудитель лихорадки Западного Нила
РНК-содержащий вирус, относящийся к семейству тогавирусов, роду флавовирусов – на основании этой видовой принадлежности можно понять строение возбудителя, объясняющее клиническую картину:
- Наличие капсульного белка, предохраняющий от фагоцитоза;
• Наличие шипиков в состав которых входит гликопротеин Е1 с гемагглютинирующей активностью (т.е процесс склеивания эритроцитов с последующим их осаждением на сосудистой поверхности) – это объясняет гиперемию (покраснение) лица и слизистых полости рта включая твёрдое нёбо, инъецированность сосудов склер.
• Наличие растворимого антигена, обладающего типоспецифической активностью в органах СМФ (система моноцитарных фагоцитов — гистиоциты соединительной ткани, клетки Купфера печени (звездчатые ретикулоэндотелиоциты), альвеолярные макрофаги легких, макрофаги лимфатических узлов, селезенки, костного мозга, плевральные и перитонеальные макрофаги, остеокласты костной ткани, микроглию нервной ткани, синовиоциты синовиальных оболочек, клетки Лангергаиса кожи, беспигментные гранулярные дендроциты).
• Быстрая генетическая изменчивость – эта особенность играет большую роль в создании белковой оболочки, ответственной за антигенные свойства и за взаимодействие с клетками организма. Из-за высокой генетической изменчивости складывается печальная прогностическая картина – чем совершеннее вирус, тем более тяжёлые осложнения он вызывает, этот факт основан на научном наблюдении: старые штаммы Лихорадки Западного Нила выделенные до 1990 года – не вызывают тяжёлых поражений ЦНС, а вот все остальные эпидемические вспышки зарегистрированные в более поздние сроки связывают с массовыми заболеваниями и тяжёлыми поражениями ЦНС.
Восприимчивость высокая и зависит от географического расположения: так в гиперэндемичных районах (например в Египте) болеют дети младшего возраста, а в очагах с низкой распространённостью чаще болеют взрослые. К низкоэндемичным областям относят Волгоградскую и Астраханскую области, Краснодарский и Ставропольский край. Половых ограничений нет. Распространённость практически повсеместная, так как заболевание зарегистрировано на всех континентах, но с разной интенсивностью. Сезонность обусловлена активностью комаров-переносчиков и связанно это с двумя типами цикла: сельским (когда активны орнитофильные комары, т.е те которые питаются на птицах) и городским (участие синантропных комаров, т.е питающихся как на птицах, так и на людях), поэтому и сезонность приходится на конец июля и до начала холодов.
Причины заражения лихорадкой Западного Нила
Источник и резервуар (хранитель) – птицы водно-околоводного комплекса, переносчик – комары. Пути заражения – трансмиссивный (т.е через укус комаров).
Симптомы лихорадки Западного Нила
Инкубационный период – время от начала внедрения возбудителя, до первых клинических симптомов , он длится 3-8 дней до 3 недель. В этот период возбудитель проходит свой путь от момента укуса комара, с последующим размножением в месте укуса, развивающейся в дальнейшем бактериемией и первичной репликацией в эндотелии сосудов и органах СМФ.
Как только возбудитель достигает определённой концентрации и выходит из этих органов-мишеней, где произошло первичное размножение , возникает вторичная бактериемия и это совпадает с началом видимых симптомов. Период клинических проявлений — острое начало с подъёмом температуры до 38,5-40°С , сопровождаясь общеинтоксикационными симптомами в виде: озноба, головной боли , боли в глазных яблоках, рвотой, генерализованной миалгией (боль в мышцах особенно ощутима в области шеи и пояснице), артралгией .
Характерен внешний вид больного — покраснение лица, конъюнктивит, инъецированность сосудов склер,покраснение и зернистость слизистых щёк и твёрдого нёба. Дальнейшая динамика симптов будет зависеть от вида поражающего штамма (но в любом случае наиболее часто поражаются следующие органы-мишени: печень, мозг, почки):
Диагностика лихорадки Западного Нила
Диагностика основывается в первую очередь на эпидемических данных – рассматривают пребывание в эндемичных районах, наблюдают случаи гриппоподобных заболеваний или нейроинфекций в июле-октябре и, помимо этого стараются проводить серологическую диагностику. Так же собирают анамнез об укусах комаров, выездах за город, наличия жилья возле открытых водоёмов.
Люмбальная пункция – основным и часто единственным показанием для её проведения являются положительные менингиальные симптомы. При ЛЗН в спинномозговой жидкости (люмбальной) есть специфические изменения, характерные для определённой формы данного заболевания: при гриппозной форме – только увеличивается давление спинномозговой жидкости и всё; при менингиальной форме – также увеличенное давление, цитоз варьирует от 15-1000 клеток в 1 мкл, но чаще 200-300, часто смешанного характера. Часто в первые 3-5 дней цитоз нейтрофильного характера – т.е в спинномозговой жидкости преобладают нейтрофилы, и связывают это с тем, что происходит гибель значительной части нейронов. По этой же причине нарушена санация ликвора. Также при этой форме регистрируется увеличение белка (0,45-1,0 г/л) и глюкозы (верхняя граница нормы и выше).
ОАК (общий анализ крови) в инкубационном периоде или в начале клинических проявлений — ↓Лц ( лейкопения ), а в разгар клинических проявлений — ↑Лц (лейкоцитоз), Нф и СОЭ, ↓Лф (лимфопения).
ОАМ – протеинурия (белок в моче), цилиндрурия (наличие в моче цилиндрического эпителия), лейкоцитурия (лейкоциты в моче).
Серологические методы диагностики: РТГА (реакция торможения гемагглютинации), РСК (реакция связывания комплемента), РН (реакция нейтрализации), ИФА (иммуноферментный анализ); С помощью РН и РНГА определяют нарастание титра антител в парных сыворотках с интервалом в 10 дней. РСК – направлена на обнаружение антигеннейтрализующих антител и, при положительном результате говорят о последних стадиях заболевания или о недавно перенесённом. ИФА – направлен на обнаружение специфических антител – IgG (указывают на уже перенесённое заболевание или же на завершение инфекционного процесса) и IgM (говорят о разгаре заболевания). Серологические методы целесообразно проводить до 7 дня от начала заболевания (т.е с момента клинических проявлений) и спустя 2-3 недели с момента взятия первой пробы.
Генетический метод – ПЦР (полимеразная цепная реакция) направлена на обнаружение генетического материала возбудителя. При этом методе можно брать на исследование плазму, сыворотку и спинно-мозговую жидкость.
Лечение лихорадки Западного Нила
Т.к все вирусные заболевания лечатся вириоидными препаратами, то лихорадка Западного Нила не стала исключением, но ни один из противовирусных препаратов не дал ожидаемого результата и, на данный момент лечение сводится только к купированию симптомов.
Длительность лечения составляет в среднем 10 суток, при осложнении со стороны ЦНС – до 30 дней .Выписку больных проводят (с учётом нормальной температуры и регресса неврологической симптоматики). Диспансерное наблюдение проводится неврологом до полного восстановления трудоспособности и регресса неврологических симптомов.
Осложнения лихорадки Западного Нила
Осложнения наблюдаются в основном со стороны центральной и периферической нервных систем– очаговые и общеневрологические симптомы.
Профилактика
Профилактика неспецифическая и направлена на снижение численности комаров, что достигается проведением противокомариных обработок мест выплода комаров в городской части и в близлежащих территориях и территориях отдыха. Дезинсекции подвергают подвалы жилых домов и общественных зданий в городской и сельской местности. Рассматривают искусственное снижение популяции синантропных птиц (вороны, голуби, воробьи и т.д). В период сезонности применяют одежду , защищающую от укусов комаров, минимизируется время проведения на открытом воздухе.
Врач инфекционист поликлиники №14 Федулаева С.В.
1. Больной, 49 лет, житель г. Астрахани, поступил в областную инфекционную клиническую больницу 14.08. с жалобами на повышение температуры тела в течение 7 дней, постоянную головную боль, миалгии, сухой кашель, сыпь на теле. Эпидемиологические данные: за 10 дней до заболевания выезжал на отдых в Низовье Волги, отмечал укусы комаров. При осмотре выявлено - состояние средней тяжести. Умеренный склерит. В зеве гиперемия слизистой оболочки мягкого нёба. На коже внутренней поверхности плеч, предплечье, бедер немногочисленные элементы мелкопятнистой сыпи розового цвета. В легких - дыхание жесткое, единичные сухие хрипы. Пульс - 80 в минуту, артериальное давление (АД) - 130/80 мм рт.ст. Печень и селезенка не увеличены. Мочеиспускание свободное, безболезненное. Менингознаков нет.
Укажите наиболее вероятный клинический диагноз.
Правильный ответ: Г. Лихорадка Западного Нила
2. Больной, 45 лет, житель Волгоградской области поступил в стационар через 4 дня от начала заболевания с жалобами на слабость, недомогание, снижение аппетита, головную боль, повышение температуры тела до 40 °C, ломоту в теле, кашель с мокротой.
Из анамнеза: заболел остро, повысилась температура тела до 39 °C, появились интенсивная головная боль, неоднократная рвота на высоте лихорадки. Все последующие дни сохранялись лихорадка, головная боль, рвота.
Эпидемиологические данные: постоянно выезжает на дачный участок, укусы комаров не отрицает.
Состояние тяжелое. В сознании, вялый, адинамичный. Кожный покров обычной окраски. Умеренный склерит. В зеве разлитая гиперемия слизистой оболочки мягкого нёба. В легких дыхание ослабленное, хрипов нет. Тоны сердца ясные, ритмичные. Пульс - 96 в минуту. АД - 130/70 мм рт.ст. Печень не увеличена. Ригидность мышц затылка положительная +++. Симптом Кернига положительный ++.
Результаты лабораторного обследования: спинномозговая жидкость прозрачная, цитоз 974 в 1 мкл (89% лимфоциты), белок - 0,99 г/л.
Укажите наиболее вероятный клинический диагноз:
Правильный ответ: Б. Лихорадка Западного Нила, менингеальная форма
3. Больная, 14 лет, поступила в стационар 15.08. с диагнозом: менингит? на 4-й день болезни с жалобами на повышение температуры тела до 39 °C, рвоту, головную боль.
Из анамнеза: заболела остро 11.08., когда повысилась температура тела до 38,5 °C, появились слабость, головная боль, катаральный синдром. После приема жаропонижающих температура тела снижалась до 37,5 °C. В последующие сутки головная боль усилилась, присоединилась многократная рвота, отмечала расстройство стула.
Эпидемиологические данные: контакт с инфекционными больными отрицает, заболевание связывает с переохлаждением - купание в реке.
При осмотре - состояние средней тяжести. Температура тела - 38,6 °C. Сознание ясное. Кожный покров чистый. Склерит. Катаральные явления. В зеве умеренная гиперемия слизистой оболочки мягкого нёба. В легких дыхание везикулярное, хрипов нет. Гемодинамика стабильная. Язык обложен белым налетом. Живот при пальпации безболезненный. Ригидность затылочных мышц сомнительная, слабоположительный верхний симптом Брудзинского.
Проведена поясничная пункция, спинномозговая жидкость: цитоз - 121 клетка в 1 мл, лимфоциты - 66, нейтрофилы - 44, белок - 0,16 г/л (0,16%). В общем анализе крови лейкопения - 3,0?109/л.
Укажите наиболее вероятный клинический диагноз:
Правильный ответ: Б. Энтеровирусная инфекция. Серозный менингит
4. Больной, 45 лет, егерь, поступил в стационар 14.10. на 3-и сутки от начала заболевания с жалобами на общую слабость, недомогание, тошноту, рвоту, тяжесть в эпигастрии, отсутствие аппетита, жар, озноб, головную боль, боли в суставах, желтуху на коже. Заболел остро, повысилась температура тела до 38,5 °C, появились слабость, недомогание, озноб, жар, головная боль. Присоединились тошнота, рвота до 3 раз в сутки. 14.10. на фоне ухудшения самочувствия и высокой лихорадки отметил потемнение мочи, а окружающие заметили желтушное окрашивание лица и глаз.
При осмотре: температура тела - 39,4 °C. На коже, видимых слизистых оболочках и склерах желтуха легкой степени. Выраженный склероконъюнктивит. Геморрагических проявлений нет. В легких дыхание везикулярное, хрипов нет. Частота дыхания - 18 в минуту. Тоны сердца приглушены, ритмичны. Пульс - 92 в минуту, АД - 120/70 мм рт.ст. При пальпации суставов и мышц отмечается болезненность. Язык обложен белым налетом. Живот при пальпации болезненный в правом подреберье и эпигастрии. Гепатомегалия. Симптом Пастернацкого отрицательный с обеих сторон. Отеков нет. Мочится. Моча насыщенная.
Общий анализ крови: лейкоциты - 11,5?109/л. Общий анализ мочи: белок - 0,066, желчные пигменты ++++, лейкоциты - 6-8 в поле зрения.
Укажите наиболее верный клинический диагноз.
Правильный ответ: Г. Лептоспироз
1. Выберите симптомокомплекс, характерный для гриппоподобной формы лихорадки Западного Нила:
- Б. Фебрильная лихорадка, выраженные головная боль и миалгии, катаральный симптом, полиморфная экзантема, синдром менингизма, лейкопения крови
2. Выберите симптомокомплекс, характерный для лихорадки Западного Нила, протекающей с поражением ЦНС:
- А. Лихорадка ремиттирующего типа, выраженный интоксикационный синдром, легкие катаральные явления, диспепсические расстройства, эфемерные высыпания полиморфного характера на коже, менингеальный синдром с преобладанием ригидности мышц затылка при слабовыраженных симптомах Брудзинского и Кернига
3. Укажите звенья эпидемического процесса для лихорадки Западного Нила:
- В. Источник инфекции - дикие птицы, механизм передачи - трансмиссивный, переносчик - комары Culex
4. Укажите характерные для лихорадки Западного Нила изменения общего анализа спинномозговой жидкости:
- Г. Ликвор прозрачный, опалесцирующий, цитоз - 800-1000 клеток в 1 мкл, преобладание лимфоцитов до 70-90%
5. Укажите наиболее верные эпидемиологические особенности лихорадки Западного Нила, необходимые для проведения дифференциальной диагностики и постановки соответствующего диагноза:
- А. Сезонность, ограниченная периодом активности переносчика инфекции - комаров. Отсутствие контагиозности, отрицание связи заболевания с употреблением загрязненной воды, недоброкачественных пищевых продуктов
6. Больной поступил в клинику в августе с жалобами на повышение температуры тела, головную боль, миалгию, боль в глазных яблоках, из эпидемиологического анамнеза - пребывание в эндемичном очаге лихорадки Западного Нила, объективно: гиперемия лица, склерит, полиморфная необильная сыпь на коже туловища и конечностей, тахикардия, сомнительная ригидность затылочных мышц.
Укажите наиболее информативный метод для подтверждения диагноза лихорадки Западного Нила в первые дни заболевания:
- А. ПЦР
7. Выберите наиболее оптимальный комплекс лечебных мероприятий для пациентов с диагнозом: лихорадка Западного Нила, менингоэнцефалитическая форма.
- В. Противовирусная терапия - рибавирин (рибамидил) + акридонацетат (циклоферон), дегидратационная терапия - манитол, дексаметазон, дезинтоксикационная терапия, ноотропы, противосудорожные средства
Памятка по Лихорадке западного Нила

Что такое лихорадка западного Нила?
Лихорадка западного Нила – инфекция, передаваемая человеку при укусе комара. Возбудителем инфекции является вирус западного Нила, относящийся к семейству флавовирусов и родственный вирусу, вызывающего лихорадку Сент-Луис. При заражении этим вирусом у пациента могут возникнуть неспецифические признаки, такие как повышение температуры и головные боли, встречающиеся например, при респираторных вирусных инфекциях. Однако, опасность этого заболевания состоит в том, что у определенной части пациентов после заражения болезнь принимает тяжелое течение с развитием воспаления головного мозга или энцефалита, течение которого может сопровождаться неблагоприятными последствиями и летальным исходом.
Слабо выраженные признаки или симптомы лихорадки западного Нила обычно проходят самостоятельно, но как только у пациента после укуса появляются серьезные симптомы заболевания, такие например, как сильная головная боль, нарушение координации или резкая слабость, пациенты нуждаются в немедленной госпитализации в больницу и динамического наблюдения с проведением поддерживающей терапии.
Пребывание в эндемичном по лихорадке западного Нила регионе (в России это Волгоградская и Астраханская области) и взаимодействие с комарами, существенно увеличивает риск заражения этим заболеванием. Поэтому необходимо обязательно защитить себя от возможных укусов комаров. В этом могут помочь многочисленные защитные мази, крема или аэрозоли, а также одежда, оставляющая минимальное количество открытой кожи.
Какие симптомы характерны для лихорадки западного Нила?
У большинства симптомы отсутствуют
У большинства пациентов (около 80%), зараженных вирусом западного Нила симптомы отсутствуют или имеют невыраженный и неспецифический характер.
Признаки и симптомы инфекции средней степени выраженности
Приблизительно у 20 процентов заболевших пациентов вирус может вызывать развитие признаков, которые существенно отражаются на самочувствии пациента и нередко заставляют его обратиться к врачу. Первым признаком заболевания обычно является беспричинное повышение температуры, сопровождающееся ознобом, почему собственно заболевание и получило название лихорадки. Ниже перечислены наиболее распространенные симптомы лихорадки западного Нила:
- Лихорадка
- Головная боль
- Боли и ломота в теле
- Слабость
- Кожная сыпь (редко)
- Увеличенные лимфоузлы (редко)
- Боль в глазах (редко)
Признаки и симптомы вирусной инфекции тяжелой степени
Меньше чем у 1 процента пациентов, зараженных вирусом лихорадки западного Нила, появляются выраженные неврологические нарушения, связанные с проникновением вируса в центральную нервную систему. В зависимости от распространения вирусной инфекции и соответственно клинических проявлений может развиться либо воспаление головного мозга (энцефалит) или сочетанное воспаление мягкой мозговой оболочки и головного мозга (менингоэнцефалит). Кроме того, инфекция может распространиться на оболочки спинного мозга (менингит) и даже на ткань спинного мозга, вызывая его воспаление (полиомиелит западного Нила) и острый паралич конечностей – внезапное появление выраженной мышечной слабости в руках, ногах или даже дыхательных мышцах. Признаки и симптомы этой формы заболевания зависят от распространенности воспалительного процесса в нервной ткани и включают:
- Высокая температура или лихорадку
- Сильная головная боль
- Ригидность мышц шеи
- Дезориентация или нарушение сознания
- Ступор (оцепенение) или кома
- Тремор или мышечные подергивания
- Нарушение координации
- Судороги
- Боли в теле
- Частичный паралич конечностей или внезапная слабость
Основные симптомы лихорадки западного Нила обычно длятся несколько дней, крайне редко недель, но симптомы, связанные с распространением инфекции и воспалением центральной нервной системы (энцефалита или менингита) могут сохраняться в течение нескольких недель, а некоторые из симптомов могут оказаться необратимыми, например, мышечная слабость или паралич конечностей.
Когда необходимо обратиться к врачу
Умеренно выраженные симптомы лихорадки западного Нила обычно разрешаются самостоятельно во время динамического наблюдения. При появлении более выраженных признаков, таких как сильные головные боли, ригидность мышц шеи или изменение психического состояния, необходимо немедленно обратиться за помощью и такие пациенты обычно нуждаются в госпитализации в стационар.
Каковы причины развития и пути распространения вируса лихорадки западного Нила?
Передача инфекции комарами
Как, правило, вирус западного Нила передается людям и животным через зараженных комаров. Комары являются только переносчиками вируса и становятся зараженными во время укуса птиц, обитающих в болотной местности. Заражение человека можно только после укуса комара и вирус не может быть передан при обычном контакте или поцелуе зараженного человека.
Чаще всего вспышки лихорадки западного Нила возникают в эндемических районах в жаркий период лета (обычно это август и начало сентября), когда популяция комаров становится особенно активными. Инкубационный период – период между укусом комара и появлением первых симптомов – колеблется от 3 до 14 дней.
Наиболее эндемичными районами обитания комаров, переносчиков вируса западного Нила, являются Африка, некоторые области Азии и Ближнего Востока. Последняя самая большая вспышка лихорадки была зарегистрирована в США летом 1999 года и в дальнейшем случаи заболеваемости были зафиксированы еще в 48 государствах.
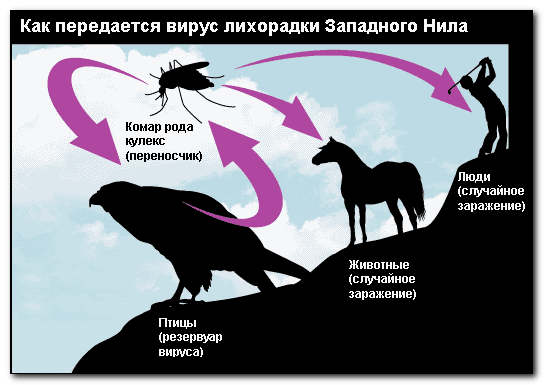
Другие возможные пути передачи
Известно несколько случаев, когда заражение вирусом происходило другими путями, например, через переливание крови или трансплантацию органов. Также ряд исследователей сообщали о возможности передачи вируса западного Нила от матери ребенку в период беременности или кормления грудью, но такие эпизоды встречались очень редко и не имели научного обоснования.
Существуют ли факторы риска, увеличивающие вероятность появления лихорадки западного Нила?
Риск развития лихорадки зависит от нескольких факторов:
- Времени года. В большинстве случаев в вспышки происходят в временном промежутке между июлем и сентябрем.
- Географическая область. Самым эндемичным государством являются США, с наибольшей активностью, заболваемостью и числом вспышек на западе и средней части Северной Америки.
- Времени проведенного в эндемичном районе. Здесь все просто, чем больше человек находится в эндемичном районе или вообще на улице (особенно в болотистой местности), тем выше вероятность быть укушенным комаром и заражения.
Риск развития тяжелой формы инфекции
Даже в случае, если человек был заражен вирусом лихорадки западного Нила, вероятность развития у него тяжелой формы вирусной инфекции невысока и составляет менее 1%. Большинство пациентов выздоравливает без серьезных последствий. А для формирования осложнений, связанных с инфицированием вирусом, необходимо наличие следующих предрасполагающих факторов:
- Возраст. Взрослые старше 50 лет имеют повышенный риск вирусной инфекции.
- Состояние здоровья. У людей с ослабленным иммунитетом, например при ВИЧ, раке, а также получающих подавляющих иммунитет (иммуносупрессивных) препаратов после пересадки органов или при лечении ревматических заболеваний.
Как лучше подготовиться к консультации врача-инфекциониста?
Если пациент обратился к врачу с такими симптомами, как высокая температура, сильная головная боль, ригидность мышц шеи, дезориентация или внезапная мышечная слабость, то такой пациент после консультации специалиста сразу будет госпитализирован в инфекционный стационар для динамического наблюдения и до обследования.
Что можно сделать, чтобы помочь врачу с постановкой верного диагноза
Необходимо составить следующий информационный список, включающий:
Подробное описание всех признаков и ощущений·
- Отчет о пребывании в эндемичном по лихорадке западного Нила районе
- Данные о перенесенных заболеваниях
- Данные о проблемах со здоровьем у родителей или родных братьев и сестер
- Вопросы, которые хотелось бы задать врачу
Какие действия обычно предпринимает врач
В дополнение к сбору анамнеза врач внимательно осмотрит пациента на предмет выявления места укуса. Также врач во внимание примет факт сезонности заболевания и наличие других случаев заражения вирусом западного Нила в регионе в период обращения пациента.
Для точной постановки диагноза врач попросит пациента сдать анализ крови для определения антител к вирусу западного Нила. Оптимальным временем, когда этот анализ обладает максимальной информативностью, это первые 8 дней после укуса насекомого и появления симптомов болезни. Иногда врач может назначить дополнительное обследование и анализы. При легком течении и отсутствии выраженных симптомов пациента могут отпустить домой для динамического наблюдения, а при развитии неврологических симптомов показана экстренная госпитализация и курс симптоматической поддерживающей терапии.
Как проводится диагностика лихорадки западного Нила?
Подтвердить наличие в организме вируса лихорадки западного Нила можно только по анализу крови и спинномозговой жидкости. В случае диагностики тяжелой формы вирусной инфекции, сопровождающейся менингитом или энцефалитом, обязательно выполнение спинальной пункции и анализ состава спинномозговой жидкости.
- Лабораторная диагностика. При заражении в анализе крови могут быть выявлено увеличение уровня антител к вирусу лихорадки. Антитела – белки иммунной системы, которые вырабатывает организм в ответ появление чужеродных субстанций, например вирусов. Для выявления антител к вирусу используется несколько лабораторных серологических тестов: реакция торможения гемагглютинации (РТГА), реакция связывания комплемента (РСК) и реакция нейтрализации (РН) методом парных сывороток. Выявление РНК вируса один из методов подтверждения наличия вируса в организме. В стандартном анализе крови может быть выявлено снижение общего содержания лейкоцитов, как косвенное отображение активности вирусной инфекции.
- Спинальная (спинномозговая) пункция. Это один из наиболее распространенных способов раннего подтверждения лихорадки западного Нила. Суть метода состоит в пункции спинномозгового канала и получении для анализа спинномозговой жидкости и обычно его используют при появлении неврологических симптомов и присоединении симптомов, характерных для воспаления мозга или мозговых оболочек. В анализе спинномозговой жидкости на наличие вируса и воспалительного процесса будет указывать увеличенное количество лейкоцитов и белка, а иммунологический ее анализ позволит выявить антитела к вирусу западного Нила. Кроме, того на начальных стадиях в спинномозговой жидкости можно выявить непосредственно наличие вирусов.
- Исследование головного мозга. В некоторых случаях может потребоваться выполнение электроэнцефалографии (ЭЭГ) – исследования, с помощью которого можно оценить функционирование головного мозга, и магнитно-резонансной томографии (МРТ), с помощью которой можно подтвердить или опровергнуть наличие воспаления головного мозга.
Как лечится вирус лихорадки западного Нила?
Поддерживающая или симптоматическая терапия
Большинство людей выздоравливает без лечения и основным целью является поддержка пациента и посимптомное использование препаратов, например, при головной боли используются обезболивающие препараты, при повышении температуры – жаропонижающие, при мышечных болях – спазмолитики и т.д.
К сожалению, в настоящее время не разработано какого-либо специфического противовирусного лечения лихорадки западного Нила. Появление симптомов энцефалита или менингита требует госпитализации в инфекционный стационар и проведения интенсивной терапии с помощью внутривенной инфузионной терапии и лечения, направленного на профилактику присоединения других инфекций.
Терапия интерфероном
В настоящее время для лечения лихорадки западного Нила стали активно использовать терапию интерфероном и как показали первые результаты, пациенты при использовании этой терапии выздоравливают намного быстрее. Однако для окончательного определения эффективности интерферона и выработки четких рекомендаций необходимо проведение крупных статистических научных исследований, что ограничивает относительная редкость заболевания.
Как проводится профилактика распространения вируса лихорадки западного Нила?
Как это не смешно звучит, но лучшим способом профилактики лихорадки западного Нила и других заболеваний, переносчиком которых является комар, является именно борьба с комарами и устранение источников из размножения и гнездования комаров. Ниже перечислены, основные профилактические мероприятия:
- Устранение во дворе или районе проживания резервуаров с постоянной водой (например, глубоких луж, заброшенных водоемов и т.д.), поскольку комары активно размножаются в них.
- Чистка сточных канав.
- Пустых, не использующихся бассейнов.
- Смена воды водоемах с плавающими птицами, по крайней мере, каждую неделю или создание водоема проточного типа.
- Устранение старых покрышек или любые других неиспользованных емкостей, которые могли бы стать резервуаром для воды и, соответственно, размножения комаров.
Также немаловажным является профилактика возможных комариных укусов:
Читайте также:
- Ветклиника с инфекционным стационаром ювао
- Запись к врачу в республиканская клиническая инфекционная больница
- Менингококковая инфекция этиология патогенез клиника диагностика лечение
- Слабость постоянное желание пить много жидкости частые инфекционные заболевания это признаки
- Кожа может быть входными воротами инфекции


