Внутренняя и внешняя инфекция
В больницах, где пациенты ищут помощи и облегчения их страданий, их иногда поджидает новый невидимый враг: внутрибольничные инфекции. По статистике, в России вероятность заразиться в больнице – 0,1%. Это означает, что из тысячи обратившихся за помощью один получит новое заболевание, которое с огромным трудом подается лечению, так как внутрибольничные инфекции обычно имеют высокий уровень резистентности к антибиотикам.
Как часто у нас заражаются ВБИ
В июле 2015 года Роспотребнадзор отчитался о снижении количества случаев внутрибольничных инфекций в России. При этом по другим данным распространенность ВБИ в тот же самый период времени выросла на треть. Согласно данным официальной статистики, в год в России регистрируется 20-30 тысяч случаев заражения инфекционными заболеваниями при поступлении в больницы. По другим данным их число может достигать 2,5 миллионов. Экономический ущерб, причиняемый внутрибольничными инфекциями, может достигать 15 млрд. рублей в год.
По словам Василия Акимкина, доктора медицинских наук, замдиректора НИИ дезинфектологии Роспотребнадзора РФ, чаще всего внутрибольничные инфекции (ВБИ) регистрируются в отделениях реанимации, хирургии, онкологии, родовспоможения, трансплантологии. Из-за присоединяющихся инфекций пребывание пациентов в стационарах увеличивают в среднем на 6-8 дней. Они усложняют лечение, а в тяжелых случаях могут приводить и к летальным исходам.
Как ни странно, наличие бахил у посетителей стационаров и запрет на посещение пациентов большого значения в профилактике инфекций не играют. Провоцируют же развитие ВБИ нарушения режима стерилизации медицинских инструментов и правил дезинфекции, заражения при контакте с больными, а также носительство внутрибольничных штаммов среди пациентов и персонала. Такую точку зрения высказал Владимир Кулабухов, кандидат медицинских наук, заведующий отделением анестезиологии и реанимации Ожогового центра Института хирургии им. Вишневского.
Что такое внутрибольничные инфекции
Классификация ВБИ в зависимости от способа передачи:
По словам Владимира Витальевича Кулабухова, к. м. н., доцента, заведующего отделением анестезиологии и реанимации Ожогового центра ФГБУ Института хирургии имени А. В. Вишневского, от внутрибольничных инфекций умирает большая часть пациентов стационаров во всем мире. Около четверти всех инфекций составляют инфекции кровотока, что связано с широким внедрением методов катетеризации кровеносных сосудов. Важнейшую роль в профилактике такого рода инфекций играет использование современных материалов — катетеров, отграничивающих адгезивных повязок с антисептическими свойствами. Например, использование вместо марли специальных гелевых накладок, пропитанных хлоргексидином, для фиксации катетера, сокращает риск возникновения инфекции на 60%. Необходимо разумное ограничение применения антибиотиков. Как отметил Кулабухов, борьба с ВБИ в России требует, прежде всего, осознания всей серьезности проблемы, финансирования не только оборудования, но и расходных материалов, а также внедрения жесткого регламента всех процессов и медицинского ухода в стационарах.
А как дела на Западе?
Безусловно, до сих пор наиболее эффективным методов борьбы с внутрибольничными инфекциями считается их предотвращение.
Так, в исследовании SENIC было показано, что тщательная организация профилактических мероприятий и постоянный эпидемиологический мониторинг позволили сократить частоту случаев заражения ВБИ на 32% в течение пяти лет. Ключевое значение имеет проведение профилактических мероприятий на всех уровнях с использованием надежного оснащения. Кроме того, в США госпитальная инфекция считается настолько серьезной проблемой, что там, в частности, из-за этого стараются максимально сократить сроки пребывания пациентов в больнице, выписывать сразу после операций и т.д.
А на днях группа ученых Медицинской школы Университета Мичигана и Управления по контролю за продуктами и лекарствами США (University of Michigan Medical School and the U.S. Food and Drug Administration) опубликовала результаты своего исследования в онлайн-журнале PLoS Pathogens. Их исследование приоткрыло завесу тайны над тем, почему некоторые больничные пациенты и жители домов престарелых имеют гораздо более высокий риск заражения внутрибольничными инфекциями, чем другие. Оказалось, что пациенты, принимающие препараты с кальцием, имеющие низкий уровень содержания в крови витамина D, либо страдающие от заболеваний, не позволяющих усваивать кальций, гораздо чаще страдают от внутрибольничных инфекций, в частности от кишечной инфекции, вызываемой Clostridium difficile. Неусвоенный кальций, содержащийся в кишечнике, в комбинации с желчными солями таурхлоратами (taurochlorate), стимулирует выработку фермента, ускоряющего активацию и прорастание спор бактерий Clostridium difficile.
Автор исследования Трэвис Кочан (Travis Kochan) провел эксперимент, удалив излишки кальция из питательной среды для прорастания Clostridium difficile. В среде, освобожденной от кальция, споры бактерий не прорастали. Дальнейшие эксперименты были проведены на мышах, и подтвердили, что дефицит витамина D, как и излишки кальция, провоцируют развитие кишечной инфекции, которая уносит ежегодно до 30 000 жизней только в США.
Это открытие позволит скорректировать лечение уже полученных в больнице тяжелых заболеваний, таких как Clostridium difficile. Возможно, со временем удастся понять механизм возникновения и других внутрибольничных инфекций, что поможет не только предотвращать их возникновение, но и эффективно лечить тех, кто окажется им подвержен, несмотря на профилактику заболеваемости ВБИ.
Есть и сверхантибиотики
Ларингиты, трахеиты, фарингиты и синуситы выступают самой частой причиной потери голоса. Попавшие в организм бактерии и вирусы вызывают воспалительный процесс, что сказывается на работе голосового аппарата. Возможно изменение не только самого звучания и окраски голоса, но и полная его потеря.
Алкогольные напитки вызывают расширение сосудов, отек слизистой, в результате чего голосовые складки распухают и бьются друг о друга во время голосоведения. Возникает осиплость голоса или его отсутствие. Табачный дым, курение провоцируют воспаление слизистой, обжигают дыхательные пути. Электронные сигареты также опасны для здоровья, как и курение специальных ароматических смесей через пароингалятор.
Функция гортани тесно связана с железами внутренней и внешней секреции. Этот орган зависит от гормонов, выделяемых щитовидной железой. Некоторые эндокринные болезни, в частности, гипотиреоз, способны замедлять обмен веществ и другие биохимические процессы в клетках и тканях, вызывая задержку жидкости, а вместе с этим и отек. Поэтому важно контролировать уровень тиреоидных гормонов в организме, регулярно сдавая кровь на анализ.
В группе риска мужчины старше 40 лет, работники вредных производств.
Гастрит и язва желудка способны провоцировать фаринголарингеальный рефлюкс, что связано с забросом содержимого желудка в глотку и гортань. Основной составляющей желудочного сока является соляная кислота, которая раздражает слизистую оболочку пищевода и гортани, вызывая появление таких симптомов, как охриплость, кашель, ощущение кома в горле.
Именно фаринголарингеальный рефлюкс значительно повышает риск развития новообразований голосовых складок, рубцового стеноза гортани, функциональных нарушений голосового аппарата и др. Поэтому всем, у кого хоть раз в жизни случался эпизод рефлюкса в глотку, необходимо обратиться к врачу и пройти эндоскопическое исследование желудка на предмет обнаружения язвы или гастрита. Если диагноз подтвердится, пройти соответствующее лечение, и в дальнейшем принимать меры профилактики для предупреждения заброса содержимого желудка в глотку.
При осиплости голоса больше недели, и при этом присутствие ощущения кома в горле, чувство удушения, сдавления, боли при глотании, необходимо обратиться к врачу. Подобные признаки могут сигнализировать о различных заболеваниях, наличии папилломатоза гортани или опухоли, что требует незамедлительной помощи специалиста онколога.
Рак гортани
Рак гортани в классификации онкологических образований относят к раку головы и шеи, т.к. имеют много общего в симптоматике и последствиях для организма, методах лечения, способах восстановления и реабилитации.
Любой рак развивается в результате изменений изначально нормальных клеток. Нарушения в ДНК приводят к тому, что клетки начинают очень быстро расти и делиться, что приводит к образованию опухоли.
Точно установить причину этого пока не удалось. Однако известны некоторые факторы, которые увеличивают риск развития опухолей головы и шеи.
Прежде всего, к ним относят курение и злоупотребление алкоголем. Если человек курит, то вероятность заболеть раком гортани, глотки, дна полости рта и т.д. у него выше, чем у некурящего. Имеет значение наследственность: наличие заболевания у ближайших кровных родственников (родители, братья, сестры или дети) увеличивает риск развития опухолей головы и шеи в 2 раза.
Спровоцировать возникновение опухоли могут также некоторые заболевания, особенно вирусно-инфекционные – поражение вирусом папилломы человека, герпеса, которые протекают в виде хронических воспалительных заболеваний, таких как ларингит, трахеит, фарингит.
Важное значение имеет контакт с канцерогенными факторами, а так же работа на вредных производствах (при длительном контакте с асбестом, угольной и древесной пылью, никелем, серной кислотой, формальдегидом и изопропиловым спиртом, радиоактивными веществами).
Злокачественные опухоли гортани занимают до 60% всех случаев онкологических заболеваний головы и шеи и чаще всего встречаются у мужчин преимущественно старше 40 лет.
Гортань – часть верхнего отдела дыхательных путей, через которые воздух поступает в легкие. Именно в гортани находятся голосовая щель и голосовые связки, благодаря которым мы говорим. Гортань имеет несколько основных функций: дыхательная, защитная, голосообразующая, разделительная.
- изменение голоса – один из первых признаков рака средней части гортани;
- охриплость или осиплость носит постоянный характер (голос не улучшается) и обычно не сопровождается никакими простудными явлениями;
- трудности или болезненность при глотании, жалобы на наличие инородного тела в горле, и эти симптомы постепенно нарастают (такие признаки характерны для рака верхней части гортани);
- одышка при нагрузке и затрудненное дыхание (характерно при опухолях нижней части гортани или для распространенного процесса).
Пациенты могут отмечать также боли, иногда отдающие в ухо или приводящие к отказу от еды, припухлость шеи с одной стороны или с двух, кашель, в некоторых случаях приступообразный, с небольшим количеством слизистой мокроты или прожилками крови в отделяемом. Ухудшение самочувствия может быть обусловлено повышенной утомляемостью, головными болями, нарушением сна, истощением.
Очень важно показаться лор-врачу при появлении самых первых симптомов. Нельзя откладывать осмотр специалистом если осиплость голоса продолжается более трех недель, если не проходит одышка или затруднено дыхание, если нарушено глотание.
Для лечения рака головы и шеи разработано много видов операций. Существуют радикальные операции, при которых органы (например, гортань) удаляются полностью. Если есть возможность, врачи стараются провести органосберегающую операцию. В этих случаях восстановить пострадавшие функции (речь, жевание, глотание) гораздо легче.
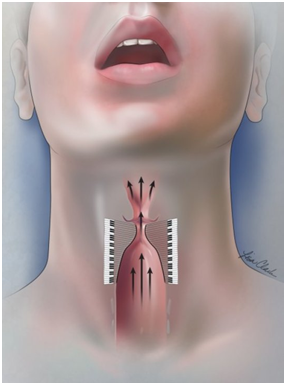
Если опухоль располагается в гортани или предлежащих с ней тканях, может потребоваться удаление всей гортани или ее части (полная ли частичная ларингоэктомия). Такая операция влияет на речеобразованиие.
Нередко после операции в полости рта и области шеи пациент не может дышать самостоятельно. Тогда проводится трахеостомирование – в трахее делается отверстие, которое становится альтернативным путем для поступления воздуха в легкие. В это отверстие устанавливается специальная трубка – канюля, трахеотомическая трубка. Трахеостома позволяет пациенту дышать самостоятельно, жить полноценной жизнью и не быть прикованным к кровати. Тысячи людей сегодня во всем мире живут с трахеостомой.
Реабилитация пациентов при утрате голоса
У трахеостомических пациентов, особенно после полного удаления гортани (ларингоэктомии) возникает угроза полной или частичной потери голоса. Для утративших после операции голос разработаны специальные голосообразующие аппараты различных видов.
Но наиболее надежным методом голосовой реабилитации, признанным во всем мире более перспективным, является метод формирования пищеводного голоса.
Овладеть им могут практически все пациенты после полного удаления гортани. Этот метод требует длительной совместной работы пациента с фониатром, фонопедом и иногда психологом. Длительность такой голосовой реабилитации от 2 до 6 месяцев в зависимости от индивидуальных способностей пациента и его возможностей заниматься с фонопедом.
Метод позволяет на глотке захватывать воздух, и затем говорить без каких либо дополнительных устройств. Голос пациента при таком способе реабилитации максимально приближен к природному.
Проблема восстановления голоса после удаления гортани существует с тех самых пор как была разработана сама операция — экстирпация гортани. Полностью оправдывающая себя с онкологических позиций, она совершенно неудовлетворительна в социальном аспекте.
Удаление (экстирпация) гортани при злокачественной опухоли нарушает естественный дыхательный путь и лишает полностью голоса при сохраненных артикуляционном аппарате и нейрофизиологических механизмах речи. С удалением гортани создается тяжелая психотравмирующая ситуация. Человек лишается коммуникативных возможностей, возникают серьезные опасения по поводу прогноза заболевания и соматическая ослабленность после операции и лучевого лечения. Все это вызывает не только естественные реакции на болезнь, но и собственно психические нарушения, обусловленные заболеванием и особенностями личности. Общим для всех лиц с удаленной гортанью является сознание собственной неполноценности, бесперспективности и страха за свою дальнейшую жизнь. Человек лишается возможности общения с окружающими, изменяется дыхание, возникают психологические изменения. Люди, перенёсшие такие операции, становятся инвалидами, отходят от трудовой деятельности и активной социальной жизни. Восстановление голоса возвращает утраченную коммуникативную функцию, часто позволяет вернуться к труду, включиться в активную деятельность, ускоряет процесс психологической и социальной реабилитации.
Чем раньше поставлен диагноз, тем легче достичь хорошего результата лечения, поэтому так важно обратиться вовремя к врачу, в том числе и к врачу фониатру, который прямо на приеме проведет диагностику имеющихся заболеваний.
Акция "Московская неделя профилактики ВИЧ-инфекции"
vich 01Каждое третье воскресенье мая во всём мире отмечают День памяти умерших от СПИДа. За более чем тридцатилетнюю историю пандемии ВИЧ/СПИДа умерло более 40 млн инфицированных людей. Несмотря на то, что в борьбе с этим заболеванием достигнуто немало успехов, как в науке, так и в практическом здравоохранении, проблема ВИЧ-инфекции остается общемировой. В особенности заражению ВИЧ подвержено население крупных городов - в силу ряда объективных факторов, таких, как: наличие крупных транспортных узлов, внутренняя и внешняя миграция и высокая плотность населения.
В российской столице достигнут уверенно контролируемый и более благоприятный по сравнению со многими мегаполисами развитых стран и другими регионами России уровень эпидемической обстановки по ВИЧ-инфекции. По данным официальной статистики, показатель пораженности Москвы ниже среднероссийского и в пять раз меньше наиболее неблагополучных по инфицированности регионов Сибири и Урала.
Более того, московская служба противодействия ВИЧ/СПИДу значительно превышает плановые показатели, установленные для регионов России Государственной стратегией противодействия распространению ВИЧ-инфекции (в частности, по охвату APT). Это стало возможным благодаря системе инициированных Правительством Москвы мер, направленных на рост уровня осведомлённости и грамотности населения относительно различных аспектов ВИЧ-инфекции, утверждение приоритета научного подхода, а также развитие междисциплинарного и межведомственного взаимодействия в отработке стратегических решений по совершенствованию столичной медицинской и социальной помощи больным ВИЧ/СПИДом, при активном участии организованной службы с участием должностных лиц, на которых возложены обязанности по профилактике ВИЧ-инфекции во всех медицинских организациях государственной системы здравоохранения города Москвы, и социально-ориентированных неправительственных организаций.
Проведение комплекса целевых мероприятий по сдерживанию распространения ВИЧ/СПИДа в столичном регионе позволило к 2018 году достичь следующих ключевых результатов работы:
в городе достигнута стабилизация эпидемического процесса со стойкой тенденцией ко снижению числа новых случаев инфицирования ВИЧ у москвичей (в 2017 году число новых случаев снизилось на 3,8%). Во многом на это повлияла возможность повышения эффективности обследования мигрантов на социально-значимые заболевания после создания многофункционального миграционного центра и централизации медицинского освидетельствования;
ежегодно увеличивается число лиц, прошедших обследование на антитела к ВИЧ на территории города Москвы. Охват медицинским освидетельствованием на ВИЧ-инфекцию в столице существенно выше не только среднероссийского показателя, но является эталонным для мировых мегаполисов (около 38 % населения или 4,5 млн лиц ежегодно). Это помогает медикам выявлять заражение на ранних стадиях и вовремя назначать необходимое лечение. На сегодняшний день система эффективного лабораторного обследования на ВИЧ-инфекцию реализуется таким образом: при проведении диспансеризации населения гражданам рекомендуется проходить добровольное освидетельствование (согласно приказу Департамента здравоохранения города Москвы от 26.01.2016 г. № 49); в административных округах Москвы и на базе Московского городского центра СПИД функционируют кабинеты профилактики ВИЧ-инфекции, обеспечивающие, в том числе регламентированное законодательством бесплатное анонимное добровольное консультирование и тестирование граждан на ВИЧ-инфекцию. Также систематически практикуются выездные мероприятия для увеличения охвата тестированием разных групп населения: студенческих, трудовых коллективов, пассажиров Московского метрополитена, российских железных дорог. Это позволяет оперативно анализировать динамику трендов, формирующих эпидемическую картину в столице. При этом в прошлом году количество иногородних, приехавших в Москву за оказанием медицинской помощи, сдавших анализы и таким образом попавших в поле зрения московских врачей, выросло на 73 %.
следует отметить, что сегодня московским медикам удалось добиться существенного сокращения разрыва между выявленными инфицированными и обратившимися за медицинской помощью в московский центр СПИД. Это говорит и о повышении доверия к московской службе противодействия ВИЧ/СПИДу, и об уровне качества медицинской помощи, и об усилении информирования общего населения столицы. В 2017 году более 75% больных, у которых диагностирована ВИЧ-инфекция, встали на диспансерный учет в поликлинике Центра;
уверенным достижением московского здравоохранения является также сохранение высокого качества жизни пациентов, состоящих на диспансерном учете - благодаря обеспечению для всех ВИЧ- инфицированных непрерывного доступа к высокотехнологичной специализированной помощи, включая персонифицированную лекарственную, которой в индивидуальном порядке обеспечиваются все нуждающиеся. К концу текущего года охват антиретровирусной терапией в Москве составит более 60 %, что значительно превысит плановый показатель (48 %), установленный для регионов России Государственной стратегией противодействия распространению ВИЧ-инфекции. Следует также подчеркнуть, что в настоящее время около 80 % лиц, получающих в Москве APT, имеют неопределяемую вирусную нагрузку, что является одним из лучших показателей для современного мирового здравоохранения;
ежегодные социологические исследования демонстрируют высокую информированность москвичей об основных путях заражения вирусом и - более того - то, что жители столицы являются лидерами по преодолению стигмации инфицированных граждан;
по-прежнему Москва сохраняет лидерство по сравнению с другими регионами страны в области предупреждения передачи ВИЧ-инфекции от матери ребёнку с предельно низким для современного глобального здравоохранения показателем - менее 1 %. Более того, столичное здравоохранения делает акцент на системную профилактику ВИЧ-инфекции среди москвичек с точки зрения сохранения их репродуктивного здоровья;
Индикатором общей благополучной ситуации по ВИЧ-инфекции в столице также служит снижение показателей заболеваемости, смертности и количества больных, имеющих сочетанное заболевание ВИЧ/туберкулез (одна из основных причин гибели больных ВИЧ-инфекцией в мире), достигнутое при содействии Московского научно-практического центра борьбы с туберкулезом Департамента здравоохранения города Москвы.
Таким образом, необходимая ВИЧ-инфицированным жителям мегаполиса комплексная специализированная медицинская помощь, требующая самых высоких современных профессиональных стандартов профилактики, диагностики и лечения, реализуется в столице в полной мере.
Всю неделю в столичных больницах и поликлиниках можно будет пройти бесплатное анонимное тестирование в кабинетах профилактики ВИЧ-инфекции и получить консультации специалистов.

БОЛЕЕ ПОДРОБНАЯ ИНФОРМАЦИЯ: СКАЧАТЬ
Болезнями растений занимается наука фитопатология.

Фитопатология (от греч. phyton — растение, pathos — болезнь и logos — учение), наука о болезнях растений, средствах и методах их профилактики и ликвидации. Тесно связана с анатомией и физиологией растений, микробиологией, микологией, генетикой, селекцией, растениеводством, химией, физикой и другими естественными науками. Частная Фитопатология включает сельскохозяйственную фитопатологию, которая исследует болезни сельскохозяйственных культур, лесную фитопатологию (болезни деревьев и кустарников) и фитопатологию декоративных культур.
Болезни растений – это патологические процессы, протекающие в растениях под влиянием возбудителей болезней и неблагоприятных условий среды; проявляются в нарушении фотосинтеза, дыхания и других функций, вызывают поражения отдельных органов или преждевременную гибель растений. Болезни снижают урожай и ухудшают его качество. Известно свыше 30 тыс. различных болезней растений.
В развитии инфекционных болезней различают несколько фаз:
- - прединфекционная (накопление инфекционного начала в окружающей среде),
- - заражение (внедрение возбудителя болезни в растение),
- - инкубационный период (скрытое развитие возбудителя болезни внутри растения, без видимых визуально симптомов)
- - послеинкубационный период (появление внешних признаков заболевания),
- - защитная реакция растения (иммунные реакции).
Инфекционные болезни часто принимают характер массового развития, или -эпифитотий.
К возбудителям инфекционных болезней растений относятся.
1. Паразитические грибы (по ориентировочным подсчетам, существует не менее 10 000 видов фитопатогенных грибов); Грибы предпочитают кислую среду обитания. Сок растений обычно имеет слабокислую реакцию. Грибы образуют особые структуры, с помощью которых проникают через покровы тканей растений и клеточную стенку. Большинство грибов образуют два вида спор, одни из которых служат для распространения, а другие — для выживания в неблагоприятных условиях.
2. Паразитические бактерии (возбудителями болезней растений являются только 150—200 видов); Бактерии лучше растут в щелочной среде. Но они лишены способности активно проникать в ткани растений. Только часть бактерий образует споры, тогда как у остальных для распространения служат сами бактериальные клетки. Бактерии не имеют также специальных органов для перезимовки, благодаря чему их сохранение от одного вегетационного сезона до другого значительно затрудняется.
3. Паразитические цветковые растения, живущие за счет других растений, носящих название растений-хозяев.
4. Паразитические животные или растительные нематоды.
Чаще всего — это обитающие в почве круглые черви, называемые фитогельминтами. Они прокалывают растение, проникают в него и питаются его содержимым. Фитогельминты выделяют ферменты, превращающие сложные органические вещества растений в простые, пригодные для усвоения. Некоторые нематоды выделяют биологически активные соединения, способствующие притоку к ним питательных веществ. Вокруг места проникновения таких нематод начинается усиленное деление клеток и образуются утолщения — галлы. Нематоды способны выделять токсические вещества, подавляющие устойчивость к ним со стороны растений. Многие нематоды и растения-паразиты являются переносчиками вирусов, и в этом состоит их большая опасность.
5. Вирусы — инфекционные болезнетворные агенты, находящиеся на грани между веществами и существами. Вирусы составляют вторую по вредоносности после грибов группу патогенов растений. В настоящее время известно около 600 фитопатогенных вирусов. Все они заражают только живые ткани растений.
Все возбудители болезней растений в порядке убывающей вредоносности могут быть расположены в следующий ряд:
ГРИБЫ — ВИРУСЫ – БАКТЕРИИ — ПАРАЗИТИЧЕСКИЕ ЦВЕТКОВЫЕ РАСТЕНИЯ
Для того чтобы стать патогеном, микроорганизм должен приспособиться к своему будущему хозяину, или пройти процесс специализации.
Специализация — это приуроченность патогена к одному или нескольким растениям-хозяевам. Различают узко — и широко специализированные группы возбудителей болезней. Широко специализированные вызывают заболевания различных родов внутри одного семейства растений или даже растений различных семейств. Некоторые возбудители болезней, например возбудитель серой гнили (Botrytis cinerea), заселяют и разрушают без разбора всевозможные ткани и органы различных растений. В силу этого их называют полифагами.
Монофаги, или узкоспециализированные патогены, паразитируют только на растениях одного рода или даже одного вида. Внутри вида у таких паразитов часто возникают особые формы, приспособленные только к определенным сортам, которые не отличаются друг от друга во всем, кроме способности поражать одни сорта и не поражать другие. Такие формы получили название специализированных форм или физиологических рас.
Патогены растений отличаются по характеру своих патогенных свойств. Среди них различают несколько групп:
Факультативные сапрофиты в отличие от факультативных патогенов, которые преимущественно ведут сапрофитный образ жизни лишь иногда паразитируют, наоборот, преимущественно паразитируют и лишь иногда переходят к сапрофитному образу жизни. Круг их хозяев уже значительно уже.
Облигатные патогены (обязательные) - в природе живут только за счет живых растительных тканей. Они принадлежат к числу монофагов, т. е. их растением-хозяином является какой-нибудь один растительный род или близкие роды. Облигатами являются примерно 25% всех патогенов растений. Они встречаются во всех главных группах растительных патогенов, за исключением бактерий. Многие облигатные паразиты чрезвычайно вредоносны (ржавчина и мучнистая роса). Облигаты выбирают своей жертвой сильные, активно функционирующие растения. Как правило, эти патогены обладают орудиями, позволяющими им проникать через неповрежденную поверхность растений. Патогены этой группы в природе представлены многочисленными физиологическими расами.
Эта статья - фрагмент издания Елены Евдокимовой "Защита садовых растений". Полную информацию о нем вы можете получить здесь
, MD, FACP, Charles E. Schmidt College of Medicine, Florida Atlantic University
Инфекции варьируют от внешней легкой формы (повреждает ухо и волосяные фолликулы) до тяжелой внутренней формы (распространяется в легкие, кровоток или сердечные клапаны).
Симптомы зависят от инфицированного участка тела.
Идентификация бактерий в образцах инфицированных тканей подтверждает диагноз.
При поверхностных инфекциях антибиотики применяются наружно, а при более тяжелых вариантах инфекции — внутривенно.
Бактерии Pseudomonas, включая синегнойную палочку, распространены во всем мире в почве и воде. Эти бактерии предпочитают влажную среду, например, умывальники, туалеты, недостаточно хлорированные бассейны и ванные-джакузи, а также просроченные или инактивированные антисептические растворы. Иногда эти бактерии присутствуют в подмышечных впадинах и в области половых органов у здоровых людей.
Инфекции, вызываемые синегнойной палочкой, варьируют от незначительных внешних инфекций до тяжелых угрожающих жизни заболеваний. Инфекции встречаются чаще и проявляются в более тяжелой форме среди людей, которые:
ослаблены некоторыми тяжелыми заболеваниями;
страдают заболеванием, которое ослабляет иммунную систему, например, вирусом иммунодефицита человека (ВИЧ);
принимают препараты, подавляющие иммунную систему, например, препараты для предотвращения отторжения пересаженного органа или лечения онкологического заболевания.
Такие бактерии заражают кровь, кожу, кости, уши, глаза, мочевыводящие пути, сердечные клапаны и легкие, а также раны (например, ожоги, травмы или хирургические раны). Применение медицинских устройств, таких как катетеров, введенных в мочевой пузырь или вену, дыхательных трубок и аппаратов ИВЛ, повышает риск заражения синегнойной палочкой. В основном такие инфекции распространяются в больницах. В больницах бактерии часто обитают в раковинах умывальников, в антисептических растворах и в контейнерах для сбора мочи из катетеров, имплантированных в мочевой пузырь.
Симптомы
Синегнойная палочка является возбудителем многих различных инфекций.
Наружный отит (ухо пловца) — это легкая внешняя инфекция, которая может возникать даже у здоровых людей. Вода, содержащая бактерии, попадает в ухо во время плавания. Наружный отит вызывает зуд, боли и иногда выделения из уха.
Псевдомонадный фолликулит — это еще одна из легких внешних инфекций. Инфекция затрагивает корни волос (фолликулы) у людей, использующих плохо хлорированные ванны-джакузи. Длительное нахождение в воде размягчает фолликулы, предоставляя легкий доступ бактериям. При такой инфекции развивается зудящая сыпь в виде маленьких прыщей. В центре прыщей может выделяться капелька гноя.
Злокачественный наружный отит — это глубокая ушная инфекции. Она наиболее часто распространена среди людей, больных диабетом. Ткани опухают и воспаляются, вызывая блокирование ушного канала частично или полностью. К симптомам относится жар, потеря слуха, воспаление тканей вокруг инфицированного уха, сильная ушная боль, дурно пахнущие выделения из уха и повреждение нервных окончаний.
Гангренозная эктима вызывает образование язвы на коже у людей с крайне низким уровнем лейкоцитов (нейтропения). Язва имеет пурпурно-черную центральную часть, окруженную красной каймой. Возникают такие язвы обычно на влажных участках — в подмышечных ямках и в области половых органов.
Глазные инфекции, вызванные такими бактериями, могут повредить роговицу, иногда необратимо. Вырабатываемые бактериями ферменты быстро разрушают глаз. Инфекции обычно возникают в результате травмы, но могут развиваться при заражении контактных линз или раствора для хранения линз.
К инфекциям мягких тканей относятся поражения мышц, сухожилий, связок, жировых тканей и кожи. Такие инфекции возникают при глубоких колотых ранах, особенно стоп у детей, которые носят кеды и наступают на гвоздь. Кроме того, синегнойные бактерии могут инфицировать пролежни, ожоги и раны, возникшие из-за травм или в результате хирургического вмешательства. Когда такие бактерии растут на грязных повязках, повязки становятся зелеными и пахнут, как свежескошенная трава. Выделяющаяся из таких ран жидкость часто имеет сладковатый фруктовый запах.
Тяжелая пневмония может развиваться у госпитализированных людей, особенно тех, кто дышит при помощи дыхательной трубки или аппарата ИВЛ. У людей с ВИЧ-инфекцией бактерии рода Pseudomonas часто вызывают пневмонии или синуситы.
Инфекции мочевыводящих путей обычно развиваются при следующих обстоятельствах:
При выполнении каких-либо процедур на мочевыводящих путях
В случае обструкции мочевыводящих путей
При необходимости длительного нахождения катетера в мочевом пузыре
Инфекции кровотока (бактериемия) часто возникают из-за:
Попадания бактерий в кровоток из инфицированных органов (например, из мочевыводящих путей).
Внутривенного введения зараженных наркотиков.
Использования зараженной иглы или шприца для инъекции наркотиков.
Катетер в кровеносном сосуде (называемый внутрисосудистым катетером) оставляют на месте.
Иногда источник бактерий может быть неизвестен, как например, у людей со сниженным количеством лейкоцитов после противоопухолевой химиотерапии. Часто на участках кожи подмышек и паха возникают лилово-черные пятна с красным ободком (гангренозная эктима). Если не предпринять никакого лечения, инфекция кровотока может приводить к шоку и смерти.
Инфекции костей и суставов часто возникают в позвоночнике, лонной кости и/или суставах между ключицей и грудиной. Бактерии обычно попадают в кости и суставы из кровотока, в особенности это касается людей, употребляющих запрещенные внутривенные наркотики. Реже бактерии распространяются из прилежащих мягких тканей, инфицированных при ранении или хирургическом вмешательстве.
Инфекции сердечного клапана встречаются редко. Они наблюдаются у людей, которые пользуются внутривенными препаратами, и при искусственных сердечных клапанах. Бактерии часто распространяются в сердечные клапаны из кровотока.
Диагностика
Бактериологическое исследование крови или какой-либо другой биологической жидкости
Врач ставит диагноз инфекции синегнойной палочки, взяв образец крови или других жидкостей и отправив его в лабораторию для бактериологического исследования (посева) и выявления бактерий.
Также проводятся анализы для определения эффективности антибиотиков (определение чувствительности).
Лечение
Антибиотики, обычно, применяются местно, принимаются внутрь либо вводятся внутривенно, в зависимости от локализации инфекции
Эффективным средством лечения, а также профилактики наружного отита является орошение ушей раствором уксусной кислоты (уксусом) перед плаванием и после него. Также такую инфекцию можно лечить с помощью местных антибиотиков, например, полимиксина, путем нанесения на ухо.
Псевдомонадный фолликулит часто разрешается без лечения.
Глазные инфекции лечатся при помощи высококонцентрированных капель антибактериальных препаратов с частым закапыванием в начале лечения. В некоторых случаях антибиотик вводится непосредственно в глаз.
Инфекции мочевыводящих путей, вызывающие симптомы, зачастую можно лечить приемом внутрь левофлоксацина или ципрофлоксацина. Если эти инфекции не вызывают симптомов, лечения обычно не назначают.
Тяжелые инфекции, вызванные синегнойной палочкой, плохо поддаются лечению. Для лечения злокачественного наружного отита, внутренних инфекций (например, пневмонии или инфекции сердечного клапана), а также инфекций крови требуются лечение внутривенными антибиотиками в течение нескольких недель. Обычно эффективным оказывается один антибиотик, например, цефтазимид или ципрофлоксацин. Однако иногда требуется лечение несколькими антибиотиками, поскольку многие штаммы бактерий, особенно тех, инфицирование которыми происходит в медицинских учреждениях, устойчивы ко многим антибиотикам. Сначала врач выбирает тот антибиотик, который эффективен в его географическом регионе. После получения результатов анализов антибиотик может меняться на тот, который, вероятно, будет более эффективен против конкретной инфекции.
При инфекциях сердечного клапана часто требуется операция на открытом сердце по замене клапана, а также антибиотикотерапия ( Замена сердечного клапана).
Читайте также:


