Ветряная оспа и энтеровирусная инфекция дифференциальная диагностика
Н. М. Зайкова, к. м н., зав. 4 инфекционным отделением,
Детская городская клиническая больница №9 им. Г. Н. Сперанского, г. Москва
Высыпания на коже имеют большое значение в диагностике инфекционных болезней. Это обусловлено тем, что высыпания встречаются при многих инфекционных заболеваниях, кроме того, их можно заметить уже при первом осмотре пациента. Сыпь представляет собой очаговую реакцию кожи или слизистой оболочки на действие микробов или их токсинов, возникающую под действием гистаминоподобных веществ (аллергическая сыпь). Эта реакция обусловлена первичным поражением кожных сосудов (гиперемия), с последующим развитием воспаления (инфильтрат, гранулема, некроз).
Ключевые слова: дети, вирусная инфекция, экзантемы
Key words: children, virus infection, exanthema
Экзантемы при инфекционных заболеваниях весьма разнообразны. Они различаются по характеру отдельных элементов сыпи, локализации, срокам появления, этапности высыпания, динамики развития отдельных элементов и т. д. Все эти особенности учитываются при проведении дифференциальной диагностики [1].
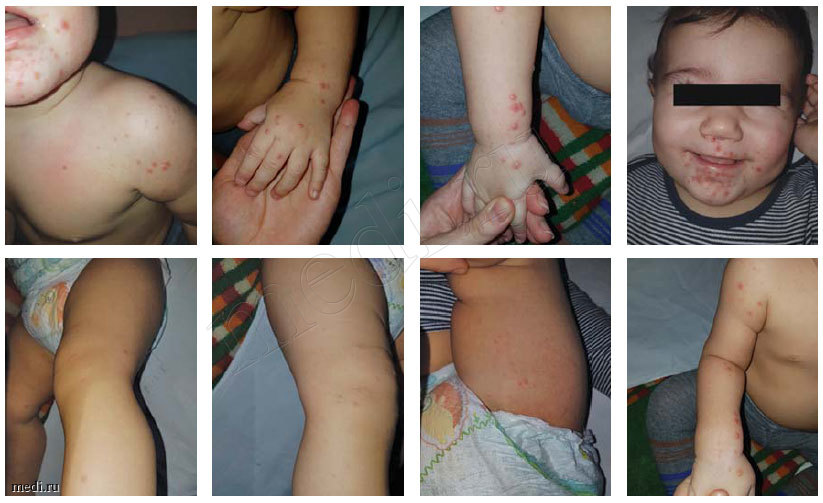
Анамнез заболевания: ребенок заболел остро 2 дня назад. Заболевание началось с фебрильной лихорадки. Получал симптоматическую терапию, на фоне которой состояние улучшилось. Однако на 2-й день от начала заболевания вновь отмечался подъем температуры до 40°С, многократный жидкий стул (до 6 раз за сутки), появилась пятнисто-папулезная сыпь в области левого плеча, вокруг рта, на нижних и верхних конечностях, единичные элементы на спине.
При первичном осмотре: состояние средней тяжести, симптомы интоксикации выражены умеренно. Температура тела при осмотре 36,8 °С, частота дыхания 28, частота сердечных сокращений - 130 в минуту. Самочувствие не страдает, активный. Аппетит снижен. Воду пьет плохо. Рвоты нет.
Кожные покровы бледно-розовые, папулезно-везикулезная сыпь вокруг рта, на шее, воротниковой зоне, конечностях. Конъюнктивы не гиперемированы.
Подкожно-жировой слой выражен достаточно, распределен равномерно. Тургор тканей сохранен. Костно-мышечная система без видимой патологии, область суставов не изменена, движения в полном объеме. Периферические лимфатические узлы пальпируются шейные, подчелюстные, плотноэластичные, безболезненные, не спаянные с окружающей тканью, кожа над ними не изменена. Дыхание через нос не затруднено, слизистое отделяемое отсутствует. Над легкими перкуторно легочный звук. Дыхание пуэрильное, проводится во все отделы, хрипов нет. Область сердца визуально не изменена. Границы сердца в пределах возрастных норм. Тоны сердца звучные, ритмичные. Стенки зева ярко гиперемированы. Миндалины умеренно отечны, увеличены до II степени, везикулезные серо-белые элементы в лакунах и на дужках. Язык влажный, чистый. Живот обычной формы, мягкий, участвует в акте дыхания, доступен глубокой пальпации, безболезненный. Печень у края реберной дуги, при пальпации край печени эластичной консистенции, безболезненный, селезенка не пальпируется. Стул со слов оформленный, без примесей. Область почек не изменена. Мочится со слов достаточно.
Наружные половые органы развиты правильно, по мужскому типу, без признаков воспаления. Нервная система в сознании, менингеальных симптомов нет (см. приложение).
Данные лабораторного обследования: общий анализ крови - Hb 107, эритроциты 4,50, лейкоциты 20,1* 10 9 , тромбоциты 421 тыс/ мкл, эозинофилы 0,12, СОЭ 30 мм/ч.
По данным общего анализа мочи патологии не выявлено.
По данным биохимического анализа крови все показатели (К, Са, Р, общий белок, билирубин, АЛТ, АСТ, мочевина, СРБ): незначительное повышение АЛТ - 54 г/л, повышение С- реактивного белка до 15,6 мг/л. Посев из зева и носа на дифтерию -коринебактерии дифтерии не обнаружены. Исследование кала на энтеробиоз отрицательно. Исследование кала на яйца гельминтов, простейшие отрицательно. Мазок из зева на вирусы гриппа А, В -отрицательно.
В ПЦР мазка из зева на вирусы герпеса 1, 2, 6 типов, Varicella-Zoster virus, ЭБВ, ЦМВ, энтеро-вирус: Enterovirus (+++), Cytomegalovirus (+++), Herpes-virus VI (++).
Учитывая сыпь на лице, шее, воротниковой зоне, верхних и нижних конечностях, необходимо проводить дифференциальную диагностику между вирусными экзантемами, а именно энтеровирусной инфекции и герпес-вирусной инфекцией.
Пятнистые, пятнисто-папулезные экзантемы
Энтеровирусная экзантема (эпидемическая экзантема), вызываемая вирусами ЕСНО, Коксаки А и В
Наиболее часто встречается у детей первых лет жизни. Ведущий симптом - полиморфная сыпь: пятнистая или пятнисто-папулезная, розовая, может быть мелкоточечная. Сыпь появляется одномоментно на неизмененном фоне кожи на 1-2-й день заболевания на фоне лихорадки или после ее снижения (3-4-й день заболевания). Преимущественная локализация экзантемы - на коже лица и туловища, реже на конечностях. Сыпь сохраняется 1-2 дня, исчезает бесследно. Характерна высокая лихорадка, которая может носить двухволновый характер; умеренно выраженные симптомы интоксикации. Для диагностики имеют значение другие формы энтеровирусной инфекции, сочетающиеся с экзантемой: энтеровирусная лихорадка, энтеровирусная диарея, герпангина, эпидемическая миалгия, серозный менингит, респираторная, паралитическая, энцефалическая, поражение глаз (геморрагический конъюнктивит, увеит), энтеровирусные инфекции сердца, диабет [5, 6].
Характерна экзантема: пятна-папулы и везикулы диаметром 1-3 мм, окруженные венчиком гиперемии. Сыпь располагается в межфаланговых сгибах с ладонной и тыльной стороны кистей, на стопах, на коже носогубного треугольника и ягодичной области. Экзантема появляется на 3-й день заболевания на фоне умеренно выраженных симптомов интоксикации и лихорадки. Одновременно с экзантемой возможно появление везикул на слизистой оболочке языка, щек и небных дужек, быстро превращающихся в небольшие эрозии (герпангина - везикулезный стоматит, см. рис. 1)
Для дифференциальной диагностики имеет значение сочетание везикулезной экзантемы с другими клиническими формами энтеровирусной инфекции: энтеровирусная лихорадка, респираторная, энтеровирусная диарея, эпидемическая миалгия, серозный менингит, паралитическая, энцефалическая, поражение глаз (геморрагический конъюнктивит, увеит), энтеровирусные инфекции сердца, диабет [5, 6].
Синдром экзантемы характеризуется появлением пятнистых, бледно-розовых, не сливающихся элементов диаметром 2-5 мм. Сыпь располагается на неизмененном фоне кожи. Экзантема появляется на 3-5-й день болезни на фоне критического снижения температуры. Высыпания возникают одномоментно. Локализация сыпи преимущественно на туловище, шее, в меньшой степени на лице и конечностях. Экзантема сохраняется в течение 2-3 дней, исчезает бесследно. Для диагностики внезапной экзантемы необходимо учитывать другие характерные признаки инфекции ВГЧ-VI типа: острое начало, быстрое повышение температуры до 38-40°С, умеренные симптомы общей интоксикации, слабо выраженный респираторно-катаральный синдром. Возможна генерализованная лимфаденопатия (преимущественно шейной, подмышечной и паховой групп). Заболевание может начаться с фебрильных судорог [3, 7].
Эпштейна - Барр вирусная инфекция (ВГЧ IV типа)
Экзантема возникает в 16-25% случаев. Сыпь полиморфная: пятнистая, пятнисто-папулезная, розеолезная. Появляется на 3-14-й день заболевания, сохраняется 4-10 дней, возможно появление вторичных элементов сыпи в виде пигментации. У детей, получающих ампициллин, сыпь возникает в 90-100% случаев, она более интенсивная и яркая. Для диагностики имеет значение другие клинические признаки ВГЧ IV типа: длительная лихорадка, генерализованная лимфаденопатия, гепато-спленомегалия, синдром тонзиллита, атипичные мононуклеары в общем анализе крови.
На третьи сутки от начала высыпаний.
ВЕЗИКУЛЕЗНЫЕ ЭКЗАНТЕМЫ
Ветряная оспа
Процесс продолжается 1-3 недели с формированием вторичных элементов в виде нежного рубчика. Для дифференциальной диагностики имеет значение отсутствие сыпи на ладонях и подошвах, локализация везикул на волосистой части головы, волнообразный характер лихорадки (появление новых высыпаний сопровождается повышением температуры), умеренно выраженные симптомы интоксикации [2, 8].
Простой герпес (ВГЧ I-II типа)
Герпетическое поражение кожи - наиболее частая форма ВГЧ I-II типа. Характерны высыпания в виде сгруппированных, мелких (до 0,1 см в диаметре), напряженных пузырьков, на отечном гиперемированном основании. Сыпь локализуется преимущественно на коже вокруг рта, крыльев носа, ушных раковин, красной кайме губ. Могут быть высыпания на слизистой оболочке полости рта, гортани, на миндалинах, конъюнктиве. Частое клиническое проявление ВГЧ I-II типа у детей в возрасте от 6 месяцев до 3 лет в виде стоматита или гингиостоматита. Поражения кожи могут быть локализованные или распространенные, возможны повторные подсыпания. Появлению высыпаний предшествует гиперестезии, зуд, жжение, покалывания. После вскрытия или высыхания пузырьков образуются вторичные элементы в виде корочек. Очаги исчезают на 7-9-й день.
Генерализованная форма герпеса - герпетическая экзема: возникает у детей с атопическим дерматитом, дерматозами. Характерно появление обильной, везикулезной сыпи на местах экзематозно измененной кожи, быстро распространяющейся на непораженную кожу. Нередко элементы сыпи сливаются, вскрываются с образованием сплошной корки. Вторичные элементы сыпи после отторжения корки в виде розовых пятен или рубцовых изменений. Характерна высокая лихорадка, выраженный синдром общей интоксикации. Улучшение состояния и нормализация температуры на 7-10-й день болезни [3, 4, 7].
СПИСОК ЛИТЕРАТУРЫ
1. Этиологический фактор: вирус ветряной оспы и опоясывающего лишая (VZV).
2. Патогенез: ворота инфекции: верхние дыхательные пути и/или конъюнктива → проникает в регионарные лимфатические узлы, а через несколько дней в печень и селезенку (репликация) → виремия и инфицирование клеток кожи и слизистых оболочек (а также многих других тканей и органов) → входит в теневую фазу в клетках заднекорешковых ганглиев (после многих лет возможна реактивация в виде опоясывающего лишая).
3. Резервуар и путь передачи: люди — единственный резервуар; источник инфекции — больной ветряной оспой, реже опоясывающим лишаем; инфекция передается воздушно-капельным путем, через прямой контакт или через плаценту.
4. Факторы риска (более тяжёлого течения и осложнений): возраст >20 лет; беременность, особенно II и III триместр (тяжелая пневмония, смерть); иммуносупрессия, в том числе хроническая кортикостероидная терапия (>1 мг преднизолона/кг массы тела/сут ≥14 дней) и значительные дефициты клеточного иммунитета (тяжелое течение, смерть); новорожденные матерей, которые заболели оспой (появление сыпи) в течение 5 дней до родов или до 48 ч после них (тяжелое течение, смерть).
5. Инкубационный период и контагиозность : инкубационный период составляет 10–21 день (ср. 14; у новорожденных и младенцев более короткий; у пациентов с ослабленным иммунитетом длиннее – до 35 дней); контагиозность для контактирующих людей очень большая (при домашних контактах >90 %), начиная с 48 ч перед появлением первых элементов сыпи до высыхания (покрытия коркой) последних пузырьков (обычно ≈7 дней); новорожденные и младенцы с синдромом врожденной ветряной оспы не инфицируют контактирующих с ними людей.
Редко протекает бессимптомно.
1. Период продромальных симптомов: 1–2 дня до появления сыпи (чаще у подростков и взрослых), гриппоподобные симптомы — лихорадка/лихорадочное состояние, недомогание, головная и мышечная боль, фарингит, ринит, снижение аппетита; иногда кратковременное покраснение кожи; боль в животе, реже диарея.
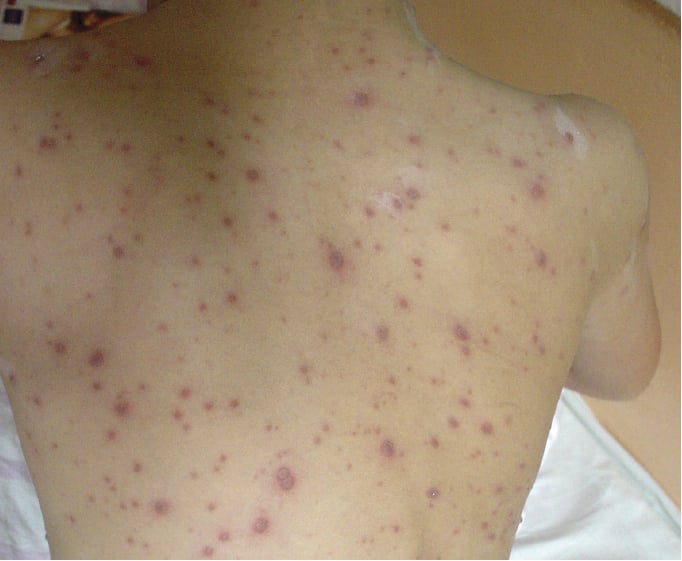
1) зудящая везикулярная сыпь по всему телу — изначально эритематозные пятна, затем папулы ср. 5–10 мм, на которых появляются мелкие пузырьки, наполненные прозрачной, затем мутной жидкостью. Через 2–3 дня появляются пустулы, засыхающие корки после следующих 3–4 дней. После отпадения корочек переходящие небольшие шрамы и пятна, исчезают бесследно при неосложненных формах. В состояниях ослабленного иммунитета возможны геморрагические экзантемы и образование буллезных элементов. Экзантемы появляются поэтапно в течение первых 3–4 дней, окончательно развитая сыпь принимает характер ложного полиморфизма, т. е. присутствуют все этапы эволюции экзантемы (картина звездного неба →рис. 18.1-5). Сыпь появляется на голове (также на волосистой части) и туловище, затем на плечах, в конце на нижних конечностях; реже на руках и стопах. Тяжесть разная — от нескольких до сотни экзантем. В 10–20 % случаев также на слизистой оболочке полости рта и горла, половых органах, а также конъюнктиве и роговице (малые изъязвления).
2) лихорадка (обычно в течение первых 4 дней сыпи), увеличение лимфатических узлов, фарингит.
3. Врожденная ветряная оспа: клиническая картина зависит от стадии беременности, на которой произошло инфицирование VZV. Болезнь в I и II триместре → замирание плода или синдром врожденной ветряной оспы у ребенка (1–2 % детей, чьи матери заболели до 20 недели беременности) — деформация конечностей, глубокие шрамы кожи, пороки центральной нервной системы (микроцефалия, гидроцефалия), катаракта, ретинит и увеит. Заболевание после 20 нед. беременности — у ребенка нет никаких симптомов ветряной оспы, но в раннем возрасте может появиться опоясывающий лишай. Появление сыпи у матери в течение 5 дней до родов или в течение 48 часов после — ветряная оспа с очень тяжелым течением у новорождённого (отсутствие защитных антител от матери), пневмония и гепатит, вызванные вирусом VZV; смертность без противовирусной терапии до 30 %.
4. Ветряная оспа у вакцинированных людей: легкое течение, часто без лихорадки; обычно немного (до 50) макуло-папулезных экзантем (напоминают укусы насекомых; как правило, везикулы не появляются).
Дополнительные методы исследования
1. Идентификация этиологического фактора
1) выделение вируса (материал: жидкость из пузыря) — в клеточной культуре или идентификация ДНК VZV методом ПЦР;
2) определение антигенов VZV в клетках эпидермиса методом прямой иммунофлюоресценции (материал: соскобы со дна везикулы);
3) серологические методы — не подходят для экспресс-диагностики; определение специфических IgG в сыворотке обычно используются для подтверждения ранее перенесенной инфекции и иммунитета; доступные коммерческие тесты ИФА (ELISA) непригодны для оценки специфических антител после вакцинации (часто ложно отрицательные результаты) — исследование иммунного ответа после вакцинации не рекомендуется.
Диагноз, как правило, на основе клинической картины и данных анамнеза (контакт с больными). Дополнительные исследования показаны только в сомнительных случаях — как правило, у пациентов с иммуносупрессией и у беременных женщин, когда важным является лечение причины заболевания.
Диссеминированная форма герпеса, генерализованный опоясывающий герпес, инфицирование вирусом Коксаки или энтеровирусами; в нетипичных случаях — контагиозное импетиго, аллергическая сыпь (напр., медикаментозная), укусы насекомых, пузырчатый лишай, угри.
У пациентов ≤12 лет с нормальным иммунитетом и при мягком течении оспы → только симптоматическое лечение. В каждом случае показана ежедневная ванна (душ) с деликатным осушением кожи полотенцем. наверх
Показано в случае осложнений, вызванных инфицированием VZV, тяжелого течения оспы или в группах риска осложнений. Препарат первого выбора → ацикловир:
1) здоровые подростки и взрослые (в том числе женщины во II и III триместре беременности) → 800 мг п/о 5 × в день (с ночным перерывом) в течение 7 дней, необходимо начать в течение 24 часов после появления сыпи;
2) осложнения, вызванные VZV, очень тяжелое течение или каждый больной с нарушением клеточного иммунитета (первичная или вторичная недостаточность, в том числе иммуносупрессия) → 10 мг/кг массы тела в/в инфузия в большом разведении (≤4 мг/мл) в течение ≥1 ч каждые 8 ч в течение 7–10 дней.
Из-за риска кристаллизации в почках, во время лечения необходима хорошая гидратация пациента (обильный диурез) → перед введением лекарственного препарата в/в показана инфузия кристаллоидов (объем, равный объему препарата) и контроль концентрации креатинина в сыворотке каждые 3 дня. При почечной недостаточности → коррекция дозы.
1. Жаропонижающие препараты : напр., парацетамол, не показан аспирин (повышенный риск развития синдрома Рея).
2. Противозудные препараты: антигистаминные препараты I поколения п/о, напр. диметинден (Фенистил); не показаны препараты для местного применения в виде порошка и суспензии (могут увеличивать риск вторичного бактериального инфицирования экзантем).
3. Анальгетики : в случае необходимости, показано применять парацетамол, ибупрофен или более сильные болеутоляющие препараты
1. Вторичное бактериальное инфицирование кожных экзантем: наиболее частое осложнение, риск (особенно некротического фасциита) увеличивают НПВП, местные препараты для кожи (напр. пудра) и пренебрежение гигиеной. наверх
1) местные (чаще всего Streptococcus pyogens , Staphylococcus aureus ) — абсцесс, флегмона, рожа, раневая скарлатина, синдром стрептококкового токсического шока (STSS);
2) инвазивные стрептококковые инфекции ( S. pyogenes ) — некротический фасциит, бактериемия и сепсис.
1) ветряночная (интерстициальная) — наиболее частое осложнение у взрослых (до 20 % случаев), особенно у женщин во II и III триместре беременности и в состоянии иммуносупрессии (смертность до 40 %); как правило, развивается на 3–5 день болезни;
2) вторичная бактериальная (чаще всего S. aureus , в том числе Streptococcus pneumoniae , Haemophilus influenzae ) — может осложнять ветряночную пневмонию, или возникать независимо (также в период выздоровления); трудно отличить от ветряночной пневмонии; если есть сомнения, всегда необходимо подозревать бактериальную инфекцию.
3. Неврологические осложнения:
1) воспаление мозжечка (синдром мозжечковой атаксии) — проявляется в основном у детей в возрасте 4. Другие (редкие): синдром Рея (у пациентов, получавших аспирин, особенно у детей), миокардит, артрит, нефрит, симптоматический гепатит, тромбоцитопения, уретрит и/или цистит (дизурия).
У людей с нормальным иммунитетом, течение обычно, легкое; болезнь оставляет длительный иммунитет к ветряной оспе (на всю жизнь). В группах риска оспа длится дольше, имеет более тяжёлое течение, риск осложнений выше. Смерть в результате осложнений ветряной оспы случается редко (1/50 000 заболеваний; у взрослых 1/3000), но у пациентов с ослабленным иммунитетом смертность до 15 %, а при пневмониях у женщин во время беременности ≈40 %. наверх
1. Вакцинация →разд. 18.11 — основной метод профилактики.
2. Пассивная иммунопрофилактика (специфический иммуноглобулин — VZIG →разд. 18.11) при постэкспозиционной профилактике:
1) новорожденные, матери которых заболели ветряной оспой между 5 днем до родов и на второй день после родов;наверх
2) пациенты (невакцинированные, не болевшие ветряной оспой) со значительным клеточным иммунодефицитом (первичным или приобретенным, напр. в состоянии иммуносупрессии) после контакта с больным ветряной оспой.
3. Фармакологическая профилактика: больные из пункта 2.2, если VZIG недоступен или прошло >96 ч после контакта — ацикловир 800 мг п/о каждые 6 ч от 7 дня после контакта с больным, в течение 7 дней.
1. Изоляция (особенно от людей из группы риска):
1) больных — в течение ≥5 дней после появления сыпи до высыхания всех элементов экзантем;
2) восприимчивых к инфекции людей после контакта с больным — с 10 по 21 день после контакта, а если введен VZIG или внутривенный иммуноглобулин (IVIG), то до 28 дней; если это возможно, контактных пациентов выписывают из больницы домой, а не вакцинированный персонал, который контактировал с больным, нужно отстранить на это время от ухода за пациентами.
2. Обязанность сообщения в органы исполнительной власти региона в сфере здравоохранения и управления Роспотребнадзора по субъекту Федерации : при каждом случае подозрения.
Серологический скрининг медицинского персонала и людей из группы риска, которые не были привиты и не болели ветряной оспой (отсутствие медицинской документации). Если не выявлено специфических IgG → срочная вакцинация (если нет противопоказаний).
Детские инфекционные болезни
Методические рекомендации для студентов
- Шигеллезы у детей
- Сальмонеллезы у детей
- Эшерихиозы у детей
- Острые кишечные инфекции у детей условно-патогенной и вирусной этиологии
- Брюшной тиф у детей
- Острые гепатиты у детей
- Менингококковая инфекция у детей
- Острые респираторные инфекции вирусной этиологии у детей
- Острые респираторные инфекции невирусной этиологии у детей
- Корь и краснуха у детей
- Скарлатинаудетей
- Коклюш у детей
- Дифтерияудетей
- Стафилококковая и стрептококковая инфекции у детей. Скарлатина
- Эпидемическийпаротитудетей
- Энтеровирусные инфекции у детей
- Стенозирующие ларингиты у детей
- Дифференциальная диагностика заболеваний, сопровождающихся катаральным синдромом.
Этапное лечение и профилактика острых респираторных заболеваний. Клинико-эпидемиологические особенности заболеваний, сопровождающихся синдромом
ангины в возрастном аспекте. Клинико-лабораторные критерии диагностики отдельных
заболеваний. Дифференциальная диагностика отдельных заболеваний. Лечение. Профилактика. Клинико-эпидемиологические особенности заболеваний, сопровождающихся синдромом сыпи, в возрастном аспекте. Клинико-лабораторные критерии диагностики отдельных заболеваний.
Дифференциальная диагностика отдельных заболеваний. Лечение. Профилактика. Тяжелые формы нейроинфекций, сопровождающиеся развитием отека головного мозга и
инфекционно-токсическим шоком.. Лечение и профилактика нейроинфекций у детей. Дифференциальная диагностика заболеваний, сопровождающихся поражением нервной
системы у детей. Этапное лечение. Профилактика.
Методические рекомендации для преподавателей
- Шигеллезы у детей
- Сальмонеллезы у детей
- Эшерихиозы у детей
- Острые кишечные инфекции у детей условно-патогенной и вирусной этиологии
- Брюшной тиф у детей
- Острые гепатиты у детей
- Менингококковая инфекция у детей
- Острые респираторные инфекции вирусной этиологии у детей
- Острые респираторные инфекции невирусной этиологии у детей
- Корь и краснуха у детей
- Скарлатинаудетей
- Коклюш у детей
- Дифтерияудетей
- Стафилококковая и стрептококковая инфекции у детей. Скарлатина
- Эпидемическийпаротитудетей
- Энтеровирусные инфекции у детей
- Стенозирующие ларингиты у детей
- Дифференциальная диагностика заболеваний, сопровождающихся катаральным синдромом.
Этапное лечение и профилактика острых респираторных заболеваний.
студент, кафедра Инфекционные болезни ФГБОУ ВО "СГМУ" Минздрава России
РФ, г. Архангельск
студент, кафедра Инфекционные болезни ФГБОУ ВО "СГМУ" Минздрава России
РФ, г. Архангельск
канд. мед. наук, кафедра Инфекционные болезни ФГБОУ ВО "СГМУ" Минздрава России
РФ, г. Архангельск

Ключевые слова: экзантемный синдром, экзантемный синдром инфекционной этиологии, экзантемный синдром неинфекционной этиологии, ветряная оспа, опоясывающий лишай.
Актуальность: экзантемный синдром является частым клиническим признаком как инфекционных, так и неинфекционных заболеваний, а также наиболее значимым в диагностическом отношении, очень разнообразным по внешним проявлениям и может являться как обязательным компонентом клинической картины, так и факультативным. Кожные проявления помогают дифференцировать между собой различные патологии.
Экзантемы (высыпания на коже) имеют важное диагностическое значение, поскольку встречаются при самых различных инфекционных и неинфекционных заболеваниях. Присущи как быстропроходящим и не требующим специфической терапии инфекциям, так и заболеваниям с летальным исходом (например, сыпь при менингококковой инфекции).
В некоторых случаях энтеровирусной инфекции, протекающей с поражением кожи и слизистых, на 1-2 сутки появляется сыпь, которая распространяется на туловище, конечности, лицо, стопы. По характеру экзантема чаще коре- или краснухоподобная или петехиальная. Исчезает через 3-4 дня.
При опоясывающем лишае (Herpes zoster) появлению везикулезной сыпи за 3-4 дня предшествует резко выраженная жгучая боль в месте будущих высыпаний. Локализация болей и сыпи соответствует пораженным нервам (чаще межреберным). Местно вначале возникают инфильтрация и гиперемия кожи, на которой затем сгруппировано появляются пузырьки, заполненные прозрачным, а затем мутным содержимым. Пузырьки подсыхают и превращаются в корочки. [3]
Розовый лишай – острый воспалительный самостоятельно разрешающийся дерматоз, для которого характерны типичные овальные или монетовидные пятнисто-папулезные и эритематозно-сквамозные очаги, первично располагающиеся на туловище и проксимальной поверхности конечностей. [5]
Синдром Стивенса-Джонсона относится к тяжелым системным аллергическим реакциям замедленного типа (иммунокомплексным) и представляет собой тяжелый вариант течения многоформной эритемы, при которой наряду с поражением кожи отмечается поражение слизистых оболочек как минимум двух органов [7]
Герпетические поражения кожи при Herpes Simplex— наиболее частая форма рецидивирующей герпетической инфекции, чаще всего локализуется вокруг рта, на губах, на крыльях носа (herpes labialis, herpes nasalis), реже — в области век, на руках, туловище, ягодицах. На месте высыпания больные ощущают жар, жжение, напряжение или зуд кожи. На умеренно инфильтрированной коже появляются сгруппированные пузырьки, заполненные прозрачным содержимым. Пузырьки расположены тесно и иногда сливаются в сплошной многокамерный элемент. Пузырьки окружены венчиком гиперемии. Пузырьки в дальнейшем или вскрываются, или высыхают с образованием корки, после отпадения которой дефекта кожи, рубцов не остается. Возможны повторные высыпания. При рецидивах герпес поражает, как правило, одни и те же участки кожи. [4]
Многоформная экссудативная эритема – воспалительное заболевание слизистых оболочек и кожи, характеризующееся истинным полимор - физмом элементов поражения [9]
Чесотка клинически характеризуется скудными высыпаниями на коже в виде мелких зудящих везикул и геморрагических корок, расположенных преимущественно в области живота, поясницы и ягодиц, а также едва заметными чесоточными ходами. [8]
При герпетиформной экземе Капоши на коже больных появляются специфические мелкие везикулезные элементы с серозным или серозно-геморрагическим содержимым, быстро превращающиеся в пустулы с пупкообразным западением в центре, формируются геморрагические корки, кровоточащие эрозии. Основная локализация элементов – прежде всего на лице, шее, тыле кистей, реже на туловище и конечностях. [6]
Цель исследования: дифференциальная диагностика экзантемного синдрома инфекционной и неинфекционной патологии у пациентов, госпитализированных в ЦИБ за период 2018 года.
Результаты исследования:
Этиологическая структура экзантемного синдрома была следующая: у 64 пациентов (58,7 %) - экзантемный синдром вызван ветряной оспой; у 20 пациентов (18,4 %) - Herpes Zoster; у 7 пациентов (6,5 %) синдром возник в результате поражения вирусом Herpes Simplex; у 5 пациентов (4,6 %) вызван вирусной экзантемой неуточненной; у 3 пациентов (2,8 %) экзантемный синдром обусловлен энтеровирусной инфекцией; у 2 пациентов (1,8 %) экзантемный синдром вызван менингококкцемией; у 2 пациентов (1,8 %) - многоформной экссудативной эритемой; у 2 пациентов (1,8 %) - чесоткой; и экзантемный синдром при Синдроме Стивенса-Джонсона, псориазе, розовом лишае и герпетиформной экземе Капоши возник у 1 пациента (по 0,9 %) в каждом случае.
Среди 64 больных Ветряной оспой средний возраст составил 8±5 лет, в 100% случаев сыпь локализовалась по всему телу, на волосистой части головы, по характеру — везикулезная. Начало болезни у большинства пациентов острое. В всех случаях пациенты отмечали зуд в области высыпаний. Также, в 100% случаев пациенты отмечали контакт с больными ветряной оспой.
У 7 больных Простым герпесом (Herpes simplex) средний возраст составил 29±4 года. Начало болезни у большинства острое. Сыпь при данном заболевании в 100 % случаев описывается как везикулезная, локализация во всех случаях — кожа верхней и нижней губы. В 57 % случаев пациенты отмечали жалобы на зуд в области высыпаний, в 28,6 % случаев пациенты отмечали жалобы на сильную головную боль. Контакты с больными простым герпесом отрицали все больные.
Среди 3 больных Энтеровирусной инфекцией средний возраст составил 3±2 года. Начало болезни у большинства острое. Сыпь при данном заболевании описывается во всех случаях как единичные мелкопапулезные элементы ярко-розового цвета. Локализация элементов у всех пациентов была следующая — кожа туловища и верхних конечностей. Характер элементов сыпи — папулы. В 100% случаев пациенты отмечали жалобы на насморк, боли в горле, кашель. Контакты с инфекционными больными во всех случаях пациенты отрицали.
У 2 пациентов с менингококкцемией средний возраст составил 27 лет. Сыпь во всех случаях описывается как необильные, едва заметных бледные мелкие геморрагические элементы до 3мм в диаметре. Локализация элементов у 100% пациентов по всему телу. Все пациенты отмечали жалобы на сильную головную боль и слабость. Зуда нет. Контакты с инфекционными больными все пациенты отрицали.
Среди 2 пациентов с многоформной экссудативной эритемой средний возраст составил 54 года. Сыпь у данных больных описывается как наличие папул до 3 см в диаметре с везикулами в центре до 0,3 см в диаметре. к сыпи у больных на коже разгибательных поверхностей верхних и нижних конечностей. Элементы сыпи — папулы, везикулы. Все пациенты отмечали жалобы на зуд в области высыпаний. Контакт с инфекционными больными отрицали.
У пациента с Синдромом Стивенса-Джонсона, возраст 14 лет, сыпь описывается как папулезная, красного цвета с четким контуром и вдавлением в центре, по всему телу. Пациент предъявлял жалобы на повышение температуры до 38,5С, боль в горле. При осмотре слизистых оболочек полости рта —гиперемированы, покрыты гноем и фибрином, под ними — эрозии. Контакты с инфекционными больными пациент отрицал.
Заключение: Проведенное исследование позволяет сделать вывод о том, что для дифференциальной диагностики экзантемного синдрома инфекционной и неинфекционной этиологии необходимо обращать внимание на следующие клинические признаки: локализацию сыпи, характер кожных элементов (папулы, везикулы, пустулы, геморрагии), а также на наличие зуда и контакт с инфекционными больными.
Список литературы:
Читайте также:


