Вакцинация против пневмококковой инфекции призывников в
Уважаемые пациенты!
Приглашаем вас бесплатно пройти вакцинацию.
Порядок проведения профилактических прививок
Наименование прививок согласно Национальному календарю профилактических прививок
- Против дифтерии и столбняка
- Против вирусного гепатита В
- Иммунизация против краснухи
- Иммунизация против кори
- Вакцинация против гриппа (в предэпидемический сезон, до подъёма сезонной заболеваемости – ежегодно)
Наименование прививок согласно календарю профилактических прививок по эпидемическим показаниям(прививки проводятся категориям граждан, подлежащим профилактическим прививкам по эпидемическим показаниям)
- Против вирусного клещевого энцефалита
- Против вирусного гепатита А
- Против дизентерии Зонне
- Против менингококковой инфекции
Наименование прививок согласно Региональному календарю профилактических прививок
- Против пневмококковой инфекции (взрослые из групп риска; лица, подлежащие призыву на военную службу)
- Против ветряной оспы (иммунизация лиц, подлежащих призыву на военную службу)
Человек может приобрести иммунитет двумя путями: первый путь – переболеть, второй – пройти вакцинацию. Зачастую перенесенные заболевания опасны различными осложнениями на органы и системы организма, поэтому целесообразно заранее позаботиться о своём здоровье и сделать профилактическую прививку.
Вакцинация необходима всем людям, независимо от возраста. Защита после вакцинации начинает действовать в течение 14 дней и действует месяцы (прививка против гриппа) и даже годы. При этом многие прививки, сделанные в детстве, необходимо повторять в течение всей жизни.
Вакцинация — это наиболее эффективный и экономически доступный способ защиты от болезней, перспективная инвестиция в свое здоровье.
Вакцинация проводится ежедневно в часы работы поликлиники. За более подробной информацией просим обращаться на медицинский пост каждого их филиалов.
Вакцинопрофилактика
Инфекционные болезни преследовали человека на протяжении всей его истории. Наш организм может приобрести устойчивость к инфекционным заболеваниям (иммунитет) двумя путями. Первый — заболеть и выздороветь. Второй путь — вакцинация. В этом случае в организм вводятся ослабленные микроорганизмы или их отдельные компоненты, которые стимулируют иммунный защитный ответ.
Иммунопрофилактика инфекционных болезней – система мероприятий, осуществляемых в целях предупреждения, ограничения распространения и ликвидации инфекционных болезней путем проведения профилактических прививок.
Проведение профилактических прививок (вакцинация) направлено на борьбу с инфекционными заболеваниями и основано на применении вакцин и анатоксинов для защиты восприимчивого к инфекциям населения.
Часто родители стоят перед выбором, делать своему чаду прививки или нет.
Увидев однажды ребёнка больного коклюшем, или дифтерией, вопрос о необходимости прививки у родителей даже бы не возник, т. к. эти заболевания считаются очень тяжелыми, а клиническая картина ужасает страданиями. Многие заболевания, особенно это касается дифтерии, имеют очень высокую смертность. Следует совершенно чётко понимать, что та группа заболеваний, против которых проводится вакцинация, является опасными, ведь существует реальный риск заражения.
Обязанность каждого медицинского работника предупредить о неоправданном риске.
В итоге, вакцинация – это продуманный шаг, отказ от вакцинации – неоправданный риск.
Вы не можете оградить себя и своих близких от всех опасностей, но вы можете избежать грозных инфекционных заболеваний.
Вакцинация необходима всем независимо от возраста. Большинство людей сейчас не знают о том, что многие прививки, сделанные однажды в детстве, необходимо повторять в течение всей жизни.
В Москве прививки проводятся в условиях поликлиник, в медицинских кабинетах детских дошкольных учреждений, школ, колледжей. Прививочные кабинеты имеются во всех детских и взрослых поликлиниках. Вы можете сделать бесплатно прививки себе и своим детям в государственной поликлинике по месту прикрепления.
Для этого необходимо записаться на прием к врачу, что не составит особого труда.
Записаться на прием можно следующими способами.

Иммунизация – это простой, безопасный и эффективный способ защиты от некоторых инфекционных заболеваний. Сто лет тому назад инфекционные заболевания были основной причиной смертности в мире. Эпидемии опустошали маленькие и большие города и уносили жизни миллионов людей. Иммунизация использует естественный механизм защиты организма – иммунную реакцию – для повышения сопротивляемости определенным заболеваниям. Как правило, для наступления нормальной иммунной реакции необходимо около двух недель.Многие виды иммунизации дают долгосрочную защиту только после нескольких повторных прививок.
Безопасность и эффективность медицинских иммунобиологических препаратов гарантируется государственным контролем качества. Все вакцины, используемые на территории РФ, подлежат обязательной сертификации. Обеспечение сохранения качества вакцин осуществляется в соответствии с требованиями санитарных правил. С этой целью создаются оптимальные условия для хранения вакцин, выделяются средства для приобретения необходимого холодильного оборудования, осуществляется контроль температурного режима на всех этапах доставки и хранения вакцин. Плановая иммунизация детей и взрослых предусматривает необходимый порядок введения вакцин в определенной последовательности, в установленные сроки по возрасту. Совокупность этих сведений составляет Национальный календарь профилактических прививок. Прививки от инфекций входящих в национальный календарь профилактических прививок проводятся населению бесплатно за счет средств федерального бюджета.
Вакцинация против вирусного гепатита В проводится в первый день жизни ребенка. Данная практика существует во многих странах мира, таких как Италия, Швейцария, Португалия, США. За последние годы про-исходит снижение заболеваемости острым вирусным гепатитом В, как следствие проведения профилактических прививок. Тем не менее высокая заболеваемость в про-шлом дает о себе знать, число впервые выявленных хронических гепатитов намного превышает кол-во острых. Опасность инфицирования сохраняется. Прививки против ВГВ проводятся также не привитым взрослым до 55 лет. Иммунизация зарекомендовала себя как надежный спо-соб предотвращения этого заболевания.
Заболеваемость дифтерией регистрируются на спорадическом уровни. Однако опыт вакцинопрофилактики 20 века свидетельствует, что при прекращении массовой иммунизации происходит активизация длительно не регистрируемых или регистрируемых на очень низком уровне инфекций. Ярким доказательством этому является эпидемия дифтерии в 90-х годах, когда только за 1994г. заболело около 40 тыс человек. Смертность среди не привитых составила 8-10%. Эта ситуация еще раз показала, что альтернативы для вакцинопрофилактики нет и что только путем всеобщей иммунизации можно добиться успеха в борьбе с этой тяжелой инфекцией.
Корь является третьей после оспы и полиомиелита инфекцией, к ликвидации которой приступило мировое сообщество. Корь опасна своими осложнениями, которые чаще развиваются у детей в виде коревого ложного крупа (осиплость голоса, затруднение дыхания, пневмония). К тяжелым осложнениям, наблюдающимся в любой возрастной группе, относятся поражения центральной нервной системы (менингоэнцефалиты, серозный менингит, полиневрит, панэнцефалит). Несмотря на комплекс проводимых мероприятий, с 2011 г. отмечается рост количества заболевших корью, что остается возможным из-за большого количества восприимчивых лиц среди детей и молодых людей. Основной мерой защиты от заболеваемости корью является своевременная иммунизация.
Краснуха – ведущая причина энцефалита у детей и представляет большую опасность для беременных женщин. Синдром врожденной краснухи наиболее опасная ее форма, она возникает при заболевании в первом триместре беременности: в этом случае около 2/3 детей рождается с пороками сердца, катарактой, слепотой, глухотой, умственной отсталостью.
Гепатит A – острая вирусная инфекционная болезнь, проявляющаяся в типичных случаях общим недомоганием, повышенной утомляемостью, тошнотой, рвотой, иногда желтухой (темная моча, обесцвеченный стул, пожелтение склер и кожных покровов) Заболеваемость гепатитом А растет в Москве. Регистрируются вспышки среди детских коллективов, а так же среди взрослых. С профилактической целью прививки проводятся людям подверженным профес-сиональному риску заражения – врачам, персоналу по уходу за больными, работникам занятым на предприятиях пищевой промышленности, воспитателям, персоналу детских дошкольных учреждений, школ, летнеоздоровительных учреждений.

Дизентерия – это острое инфекционное заболевание человека, вызываемое бактериями рода шигелла. Дизентерия занимает ведущее место в группе кишечных инфекций, удельный вес дизентерии в структуре острых кишечных инфекций составляет от 54 до 75%. По числу госпитализированных в стационар дизентерия занимает второе место после вирусных гепатитов. С профилактической целью против дизентерии прививают лиц, занятых в сфере общественного питания и коммунального благоустройства. Работников пищеблоков, коммунального хозяйства, выезжающие на работу в оздоровительные лагеря.

Клещевой энцефалит – природноочаговая трансмиссивная острая вирусная инфекция с преимущественным поражением центральной нервной системы; она отличается множественностью клинических проявлений и тяжестью течения (от легких стертых форм до крайне тяжелых). Прививки против клещевого энцефалита проводятся лицам , посещающие энзоо-тические по клещевому энцефалиту территории с целью отдыха, туризма, работы на дачных и садовых участках.
Основной причиной бронхолегочных заболеваний у взрослых до 76% случаев и до 94% случаев у детей является пневмококковая инфекция. Большую часть этих заболеваний (до 50%) можно было бы предупредить за счет вакцинации. С профилактической целью прививки против пневмококковой инфекции проводятся взрослым из групп риска: часто болеющим и страдающим хроническими заболеваниями бронхолегочной системы, больным диабетом и т.д.
Защити себя и своих близких – сделай профилактическую прививку!
КЛЕЩЕВОЙ ЭНЦЕФАЛИТ и меры его профилактики.

Клещевой энцефалит – острое инфекционное вирусное заболевание, с преимущественным поражением центральной нервной системы.
Последствия заболевания: от полного выздоровления до нарушений здоровья, приводящих к инвалидности и смерти.
Как можно заразиться?
Возбудитель болезни передается человеку в первые минуты присасывания зараженного вирусом клеща вместе с обезболивающей порцией слюны:
- посещение неблагополучных по клещевому энцефалиту территорий в лесах, лесопарках, на индивидуальных садово-огородных участках,
- заражение людей, не посещающих лес, может произойти при заносе клещей животными или людьми на одежде, с цветами, ветками и т.д.,
- заражение возможно через молочные продукты, не прошедшие термической обработки (молоко коз, коров, зараженных вирусом клещевого энцефалита и продуктов на их основе),
- также возможно заражение через кожу при раздавливании и растирании клеща, или расчесывании места укуса.
Если произошло присасывании клеща?
В том случае, если у Вас нет прививки и Вы находились на неблагополучной в отношении клещевого энцефалита территории, необходимо в течение 96 часов после присасывания клеща ввести специфический человеческий иммуноглобулин.
Детям в Детской городской клинической больнице №13 им. Н.Ф.Филатова, по адресу: Садовая-Кудринская, д.15.
Информацию о возможном риске заражения на интересующей территории можно получить в поликлинике.
Человеческий иммуноглобулин против клещевого энцефалита возможно применять перед вероятным контактом с вирусом клещевого энцефалита – укусом клеща в эндемичном районе (доэкспозиционная профилактика – в случае, если пройти курс вакцинации вы не успеваете и отложить поездку в неблагополучную территорию не представляется возможным). Защитное действие препарата начинается через 24-48 часов и продолжается около 4-х недель.
Как можно защититься от клещевого энцефалита?

Специфическая профилактика.
- Предупредить заболевание клещевым энцефалитом можно при помощи профилактических прививок, которые в обязательном порядке проводятся лицам, выезжающим на работу или отдых в неблагополучные территории.
- Предупредить заболевание клещевым энцефалитом можно при помощи профилактических прививок, которые в обязательном порядке проводятся лицам, выезжающим на работу или отдых в неблагополучные территории.
- Прививаться отечественной вакциной следует не позднее, чем за 1,5 месяца до выезда в неблагополучную территорию.
- Прививка отечественной вакциной состоит из 2-х инъекций, минимальный интервал между ними – 1 месяц.
- После последней инъекции должно пройти не менее 14 дней до выезда в очаг, за это время вырабатывается иммунитет.
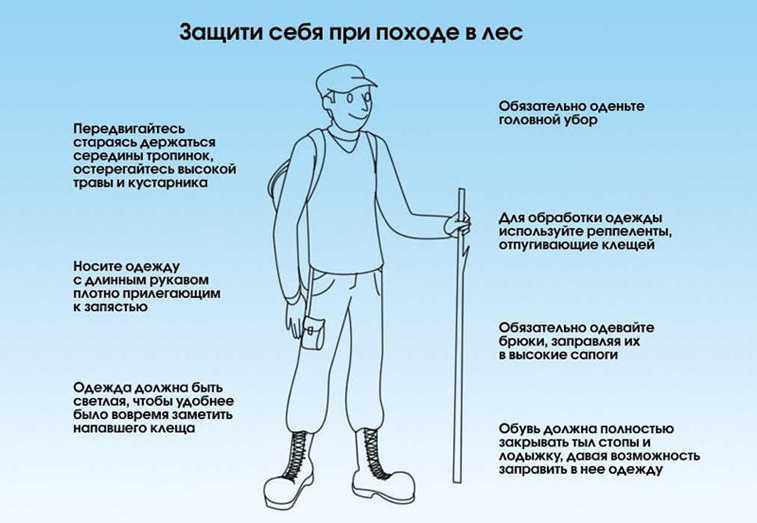
Неспецифические профилактики включают в себя:
- ношение специальных защитных костюмов или использование приспособленной одежды максимально закрывающей кожные покровы преимущественно светлого оттенка (для более быстрого обнаружения ползающих клещей),
- применение репеллентов с целью индивидуальной защиты от нападения клещей (нанесение на кожу и одежду),
- регулярные само- и взаимоосмотры,
- осмотры домашних животных.
Как снять клеща?
Снимать клеща следует очень осторожно, чтобы не оборвать хоботок, который глубоко и сильно укрепляется на весь период присасывания.
При удалении клеща необходимо соблюдать следующие рекомендации:
- Захватить клеща пинцетом или обернутыми чистой марлей пальцами, как можно ближе к ротовому аппарату и держа строго перпендикулярно поверхности укуса повернуть тело клеща вокруг оси и извлечь его из кожных покровов,
- Место укуса продезинфицировать любым пригодным для этих целей средством (70% спирт, 5 % йод, одеколон и т.д.),
- после извлечения клеща необходимо тщательно вымыть руки с мылом,
- снятого клеща следует сжечь или залить кипятком,
- если произошел отрыв головки клеща или хоботка, место отрыва следует обработать 5% йодом и оставить до естественного отторжения.
Клещевой боррелиоз

Клещевой боррелиоз – острая бактериальная инфекция с широким спектром разнообразных симптомов.
Переносчиками также являются иксодовые клещи. Заражение людей происходит при присасывании инфицированного клеща.
Места заражения аналогичны таковым при клещевом энцефалите (см.выше).
Введение антибиотиков всем пострадавшим от нападения переносчиков без предварительного исследования присосавшегося клеща нецелесообразно, поскольку неоправданное употребление антибиотиков может оказаться в дальнейшем небезвредным для здоровья!
Специфическая профилактика клещевых боррелиозов в настоящее время не разработана!
Неспецифическая профилактика аналогична профилактике клещевого энцефалита (см.выше).
Клещей, извлеченных из кожи, возможно доставлять в лаборатории, где проводят исследования их на зараженность боррелиями и вирусом клещевого энцефалита (на платной основе).
На исследование снятых клещей можно направлять в:
Будьте здоровы!
В 2018 г. из 53 административных территорий Московской области 2 являются эндемичными по клещевому вирусному энцефалиту: Дмитровский и Талдомский районы.
 |
| lisafx / Depositphotos.com |
Соответствующий проект приказа вынесен на общественное обсуждение (оно продлится до 29 октября).
Документом 1 предлагается утвердить:
- национальный календарь профилактических прививок;
- календарь профилактических прививок по эпидемическим показаниям;
- порядок проведения профилактических прививок.
Так, из национального календаря профилактических прививок планируется исключить вакцинацию против туберкулеза детей в возрасте 6-7 лет. Остальные позиции календаря предполагается принять в редакции, аналогичной действующей в настоящее время. Напомним, сейчас национальный календарь профилактических прививок содержится в приложении № 1 к приказу Минздрава России от 21 марта 2014 г. № 125н. По-прежнему будет предусмотрена вакцинация против вирусного гепатита В, туберкулеза, пневмококковой и гемофильной инфекций, дифтерии, коклюша, полиомиелита, столбняка. В этом же перечне – прививки против кори, краснухи, эпидемического паротита. Не изменятся и возрастные группы, на которые распространяется действие национального календаря прививок.
Могут ли граждане рассчитывать на социальную поддержку при возникновении поствакцинальных осложнений? Узнайте из Домашней правовой энциклопедии системы ГАРАНТ. Получите полный доступ на 3 дня бесплатно!
Отдельные позиции календаря профилактических прививок по эпидемическим показаниям также будут уточнены. Например, в календаре может появиться новая прививка – против лихорадки Эбола. Ее планируется делать лицам, выезжающим за пределы России в энзоотичные по лихорадке Эбола страны (регионы), а также лицам, работающим с живыми культурами возбудителя лихорадки Эбола. Одновременно введена вакцинация против коклюша – для взрослых в окружении новорожденных детей, ранее не привитых или не имеющих сведения о прививках, лиц, контактных в эпидемических очагах, групп риска (работников образования, здравоохранения, транспорта).
Кроме того, предусмотрено существенное расширение перечня лиц, прививаемых против менингококковой инфекции. Если сейчас такая прививка предусмотрена только для призывников, лиц в очагах менингококковой инфекции и в эндемичных регионах, то в новой редакции календаря профилактических прививок по эпидемическим показаниям предлагаются следующие условия вакцинации:
- вакцинация в межэпидемический период в плановом порядке – для призывников, лиц, отъезжающих в эндемичные по менингококковой инфекции районы (включая паломников, военнослужащих, туристов, спортсменов, геологов, биологов), для некоторых категорий медработников (в т. ч. тех, кто оказывает специализированную медпомощь по профилю "инфекционные болезни", кто работает в лабораториях с живой культурой менингококка), воспитанников и персонала учреждений стационарного соцобслуживания с круглосуточным пребыванием (дома ребенка, детские дома, интернаты), проживающих в общежитиях лиц, детей до пяти лет включительно, подростков в возрасте 13-17 лет, лиц старше 60 лет и т. п.;
- при угрозе эпидемического подъема заболеваемости вакцинации в плановом порядке – дополнительная вакцинация предусмотрена для детей до 8 лет включительно, первокурсников профессиональных образовательных организаций и вузов, прежде всего, в группах, укомплектованных учащимися из разных регионов страны и зарубежных стран;
- при продолжающемся росте заболеваемости менингококковой инфекцией вакцинации в плановом порядке – дополнительно предполагается вакцинировать учащихся общеобразовательных организаций с 3 по 11 классы, взрослое население (при обращении в медорганизации).
Дополнен и список лиц, подлежащих вакцинации против пневмококковой инфекции: ранее не привитые дети в возрасте от 2 до 18 лет и взрослые в возрасте от 18 до 60 лет из групп риска (с хроническими заболеваниями легких, органов сердечно-сосудистой системы, эндокринной системы, печени, почек; с иммуносупрессивными состояниями); лица с производственными и социальными факторами риска (работники вредных для дыхательной системы производств, медработники, призывники); все лица старше 60 лет, включая проживающих в организациях соцобслуживания. Отметим, в действующем в настоящее время списке значатся только дети в возрасте от 2 до 5 лет и взрослые из групп риска (призывники, лица старше 60 лет, страдающие хроническими заболеваниями легких, лица старше трудоспособного возраста, проживающие в организациях соцобслуживания).
В случае одобрения проекта приказа, помимо указанных поправок, будет введен единый порядок проведения профилактических прививок (сейчас утверждены два порядка – для профилактических прививок в рамках национального календаря профилактических прививок и для профилактических прививок в рамках календаря профилактических прививок по эпидемическим показаниям). Ключевые нормы, касающиеся проведения прививок в медорганизациях при наличии специальной лицензии, правил информирования пациентов о необходимости иммунопрофилактики инфекционных болезней, поствакцинальных реакциях и осложнениях, оформления информированного добровольного согласия на медицинское вмешательство и т. д., сохранятся.
_____________________________
1 С текстом проекта приказа Минздрава России "Об утверждении национального календаря профилактических прививок, календаря профилактических прививок по эпидемическим показаниям и порядка проведения профилактических прививок" и материалами к нему можно ознакомиться на федеральном портале проектов нормативных правовых актов (ID: 01/02/10-19/00095954).
Информационное письмо составлено для медицинских организаций области для использования при подготовке специалистов и работы с населением по повышению уровня информированности о возможности защиты от инфекционных заболеваний вакцинами, имеющими важное значение в снижении заболеваемости.
1.Вакцинация против пневмококковой инфекции показана лицам, входящим в различные группы риска: больные сахарным диабетом; с поражением дыхательных путей - хроническим бронхитом и легочно-сердечной недостаточностью; больные страдающие серповидно-клеточной анемией, с наличием нефротического синдрома, после спленэктомии; лица старше 65 лет (особенно постоянно находящиеся в специальных учреждениях по уходу за престарелыми); лица с алкогольной и никотиновой зависимостью; лица с подтеканием спинномозговой жидкости, лица, подлежащие призыву в армию.
Пневмококк является обычным представителем микрофлоры слизистой оболочки верхних дыхательных путей человека, и передается, как правило, воздушно-капельным путем.
Резервуаром и источником возбудителя пневмококковой инфекции является инфицированный человек (больные любой клинической формой и, в первую очередь, здоровые носители). Спектр клинических форм заболевания очень широк, но преобладают заболевания верхних и нижних дыхательных путей.
Уровень носительства S . pneumoniae в человеческой популяции в целом варьирует в зависимости от эпидемических условий от 10% до 80%, а у детей - от 20% до 50%, но в условиях скученности и формирования новых детских коллективов может достигать 80%. Высок уровень носительства пневмококков в детских садах (до 70%), интернатах ( до 86%) .
Дети первых лет жизни являются основными источниками пневмококковой инфекции, заражая окружающих взрослых. Так, при обычной частоте носительства у взрослых в 5-7%, среди проживающих с детьми она может достигать 30%.
Различают "инвазивные" формы пневмококковой инфекции, при которых возбудитель обнаруживается в жидкостях и тканях организма, стерильных в нормальных условиях (кровь, спинномозговая жидкость, перитонеальная и плевральная жидкости и т.п.), и "неинвазивные" формы, к которым относится "небактериемическая" пневмония (при отсутствии возбудителя в крови), острый средний отит, синусит и т.п.
К "инвазивным" формам пневмококковой инфекции относятся менингит, пневмония с бактериемий, септицемия, септический артрит, остеомиелит, перикардит, эндокардит, которые являются наиболее тяжелыми и наиболее исследованными формами пневмококковой инфекции (ИПИ). Выявление и диагностика иных форм пневмококковой инфекции крайне затруднены.
Среди инвазивных форм пневмококковой инфекции около 20% случаев составляет пневмококковый менингит. По расчетной оценке Всемирной организации здравоохранения (ВОЗ) на один случай пневмококкового менингита приходится 24 случая пневмококковой бактериемии, 132 пневмококковой пневмонии и 3750 случаев острого среднего отита.
У детей самыми частыми клиническими формами пневмококковой инфекции являются острый средний отит (до 60%), синуситы (до 45%) и пневмония (до 65-80% случаев). Пневмококковые менингиты составляют 5-26% всех гнойных бактериальных менингитов у детей.
Наиболее часто, инвазивными формами пневмококковой инфекции заболевают дети в возрасте от 1 месяца до 2 лет. У детей первого месяца жизни присутствуют материнские антитела против пневмококка, а у детей старше 2 лет успевает развиться приобретенный иммунитет.
Дети первых 2 лет жизни не в состоянии вырабатывать антитела на полисахаридные антигены, что делает их практически беззащитными перед возбудителем. Это особенно относится к пневмококкам серогрупп 6 и 19, обладающим наименьшей иммуногенностью и доминирующим среди носителей и заболевших.
Повышенной восприимчивостью к пневмококковой инфекции обладают недоношенные дети, дети с иммунодефицитными состояниями (в т.ч. ВИЧ-инфицированные), с нефротическим синдромом, диабетом, с серповидно-клеточной анемией и перенесшие спленэктомию.
Другой группой риска по развитию инвазивных форм и летальных исходов при пневмококковой инфекции являются лица старше 65 лет.
Профилактика направлена на снижение заболеваемости пневмококковой инфекцией, предупреждение генерализованных форм заболевания, снижение показателей инвалидности и смертности среди детей раннего возраста и взрослых.
Неспецифическая профилактика сводится к соблюдению правил личной гигиены и здорового образа жизни.
Большую часть пневмококковых заболеваний (до 50%) можно предупредить с помощью вакцинопрофилактики. Данные ВОЗ по разным странам убедительно показывают, что специфическая вакцинопрофилактика является наиболее доступным и экономичным способом влияния на заболеваемость пневмококковой инфекцией .
Массовое использование пневмококковой вакцины, в частности введение пневмококковой вакцины в календарь профилактических прививок, приводит также к существенному снижению носительства Streptococcus pneumoniae . В свою очередь, уменьшение носительства пневмококка способствует снижению заболеваемости пневмококковой инфекцией у не привитых детей и взрослых. В результате после введения пневмококковой конъюгированной вакцины в календарь профилактических прививок в большинстве развитых стран достигнуто значимое снижение заболеваемости генерализованными (инвазивными) формами пневмококковой инфекции.
Для иммунизации против пневмококковой инфекции используется вакцина Превенар, вакцина Пнемо 23,вакцина Пневмовакс 23.
Поливалентная пневмококковая вакцина формирует активный специфический иммунитет к различным серологическим типам бактерий Streptococcus pneumoniae .
Вакцина Пневмо 23 применяется для вакцинации детей старше 2-х лет и взрослых.
Вакцина Пневмовакс 23 применяется лицам 50 лет и старше, а также детям старше 2 лет с повышенным риском развития пневмококковых инфекций.
Вакцина Превенар применяется у детей первого – второго года жизни, начиная с 2-х месячного возраста (в рамках национального календаря прививок), детей старше 2-х лет и взрослых ( в рамках календаря прививок по эпидемическим показаниям).
И ммунизации данными вакцинами лиц старше 2-х лет проводится однократно, вводят 0,5 мл. Взрослым из групп риска рекомендуется ревакцинация через 3 года.
2. Вакцинация против клещевого энцефалита.
Клещевой энцефалит – тяжелая вирусная инфекция. Поражает центральную и периферическую нервную системы, даёт опасные осложнения.
Группами риска по заболеваемости инфекциями, передающимися иксодовыми клещами, являются жители городской и сельской местности, посещающие природные биотопы или проживающие в антропургических очагах.
Среди профессиональных групп наибольшему риску заражения инфекциями, передающимися клещами подвержены лица, занятые в сельскохозяйственной, гидромелиоративной, строительной, заготовительной, промысловой, геологической, изыскательской, экспедиционной, дератизационной, дезинсекционной, озеленительной, лесозаготовительной, лесоустроительной деятельности, а также работники лабораторий, осуществляющие диагностические или научные исследования в отношении инфекций, передающихся клещами.
На территории области природноочаговыми районами по клещевому энцефалиту являются Абдулинский, Бугурусланский, Пономаревский, Сакмарский, Северный, Шарлыкский, Оренбургский.
Кроме того, население области по разным причинам выезжает в другие субъекты РФ с наличием природных очагов.
В связи с этим, увеличилось число обращений населения по вопросу организации прививок против клещевого энцефалита.
В комплекс профилактических мероприятий против инфекций, передающихся иксодовыми клещами, входят мероприятия по специфической профилактике (вакцинопрофилактика) КВЭ.
Специфическая профилактика – профилактические прививки, показана детям и взрослым в первую очередь проживающим на эндемически неблагополучных территориях, а также тем, кто выезжает на отдых или работу в регионы с повышенным риском заражения.
Вакцинация против клещевого энцефалита должна начинаться в осенний период (октябрь-ноябрь). При необходимости иммунизация может быть проведена и в весенне-летний период, но в данном случае привитого необходимо предупредить о невозможности посещения лесной зоны в течении 14 дней после второй прививки.
Стандартная схема вакцинации: 1-я доза (назначенный день - октябрь), 2-я доза через 5-7 месяцев. В случае ускоренной схемы проводятся две прививки с интервалом 14-28 дней (в соответствии с инструкцией).
Через 12 месяцев после первого курса прививок (2 прививки) проводится ревакцинация. Каждая последующая ревакцинация проводится каждые 3 года. Если пропущено 2 плановых ревакцинации, необходимо заново пройти курс прививок против клещевого энцефалита.
3. Вакцинация против ветряной оспы.
Ветряная оспа – это инфекционное заболевание с острым характером, возбудителем этого заболевания является ветряночный вирус, который относится к классу герпесных вирусов. Кроме этого, этот вирус может стать причиной развития опоясывающего лишая у взрослых.
Вакцинация против ветряной оспы в плановом порядке, в первую очередь показана ранее не болевшим, не привитым или не имеющим завершенного курса иммунизации (привитым однократно) против ветряной оспы детям и взрослым, относящимся к группе высокого риска тяжелого клинического течения и осложнений этой инфекции:
лицам, страдающим тяжелыми хроническими заболеваниями легких, сердечно-сосудистой системы, метаболическими, эндокринными расстройствами, нервно-мышечными расстройствами, муковисцидозом;
больным острым лейкозом;
лицам, получающим иммунодепрессанты;
лицам, длительно получающим системные стероиды;
лицам, которым планируется проводить лучевую терапию;
пациентам, которым планируется произвести трансплантацию.
Иммунизация таких лиц проводится при отсутствии симптомов, указывающих на недостаточность клеточного иммунитета и с учетом полной гематологической ремиссии (по результатам анализа крови), при уровне лимфоцитов не менее 1200/мм 3 . При необходимости вакцинации в острой фазе лейкоза, терапию следует отменить на неделю до и после прививки.
Вакцинация лиц, которым предстоит трансплантация органов, проводится за несколько недель до начала проведения терапии иммунодепрессантами.
К группам детей и взрослых высокого риска заболевания ветряной оспой, относятся не болевшие, не привитые ранее или не получившие завершенный курс вакцинации, которым также рекомендована вакцинация:
пациенты и воспитанники учреждений стационарного социального обслуживания с круглосуточным пребыванием (дома ребенка, детские дома, интернаты);
женщины, планирующие беременность (не менее чем за 3 месяца);
персонал образовательных организаций и организаций стационарного социального обслуживания, прежде всего, с круглосуточным пребыванием обслуживаемых лиц.
Для иммунизации против ветряной оспы применяется вакцина Варилрикс® - живая аттенуированная вакцина для профилактики ветряной оспы, представляет собой живой аттенуированный вирус Varicella Zoster (применяется детям с 12 мес. и взрослым).
Плановая профилактика: по 1 дозе вакцины (0,5 мл) двукратно. Рекомендованный минимальный интервал между прививками должен составлять 6 недель.
4. Вакцинация против менингококковой инфекции.
В группу менингитов включено несколько заболеваний, самые опасные из них менингиты бактериальной (гнойной) природы.
МИ и в настоящее время остается одной из актуальных проблем здравоохранения вследствие ее высокой медико-социальной значимости, что обусловлено вовлечением в эпидемический процесс детского населения, особой тяжестью ее генерализованных форм, высокой летальностью, вследствие большой частоты развития гипертоксических форм, септического шока и других осложнений, несовместимых с жизнью.
В области за 2011- 2015гг. зарегистрировано 104 случая, из них в возрасте от 0 до 14 лет - 77 или 74%. Умерло 15, из них дети от 0 до 14 лет 13 или 86,6%. Летальность составила 14,4%. В 2016г. зарегистрировано по 4 случая, в 2017г. – 12 случаев менингококковой инфекции, в текущем периоде 2018г. уже 4 случая.
Некоторый спад заболеваемости МИ в течение последних лет привел к снижению настороженности медицинских работников в отношении ранней диагностики заболевания, что в ряде случаев является причиной поздней госпитализации, развития осложнений и неэффективности реанимационных мероприятий. Экспертиза летальных исходов за последние годы указывает на то, что в числе причин, приводящих к смерти, по-прежнему лидируют несвоевременная диагностика, недооценка тяжести состояния, степени септического шока и неадекватность терапии на догоспитальном этапе.
У реконвалесцентов, перенесших комбинированную форму МИ и чистый менингит возможно развитие тяжелых резидуальных нарушений, приводящих пациентов к инвалидизации: гипертензионно-гидроцефального синдрома, нейросенсорной тугоухости (3%), лобно-мозжечковой атаксии (4,5%), резидуальной энцефалопатии (11,5%), симптоматической эпилепсии (1,5%). При тяжелых вариантах менингококцемии развиваются глубокие некрозы, что формирует в дальнейшем кожные рубцы, ампутацию конечностей, требующие повторных пластических операций и протезирования. Дети, выздоровевшие без указанных осложнений, тем не менее, в большинстве случаев нуждаются в длительной реабилитации (данные ФГБУ НИИДИ ФМБА России).
В РФ, в отличие от многих стран Европы и США, прививки против МИ не проводятся в плановом порядке (национальный календарь прививок), но включены в календарь по эпидемическим показаниям (приказ МЗ РФ от 21.03.2014 г. №125н) ограниченному числу контингентов.
В целях профилактики против менингококковой инфекции иммунизация показана следующим лицам:
- взрослым, входящим в группы риска, студентам, планирующим жить в общежитии;
-путешественникам и туристам;
-при контактах, даже семейных, с бессимптомно болеющими людьми.
Вакцинации подлежат дети старше 1-2лет, подростки и взрослые:
- в детском дошкольном образовательном учреждении, доме ребенка, детском доме, школе, школе-интернате, семье, квартире – все лица, общавшиеся с больным;
- студенты первого курса средних и высших учебных заведений факультета, на котором возникло заболевание;
- студенты старшего курса высшего и среднего учебного заведения, общавшиеся с больным в группе и (или) комнате общежития, а также все студенты первого курса того факультета, на котором возникло заболевание;
- лица, общавшиеся с больным в общежитиях, при возникновении заболевания в коллективах, укомплектованных иностранными гражданами.
Наличие у вакцинируемого заболевания назофарингитом без температурной реакции не является противопоказанием для вакцинации.
Вместе с тем, Союз педиатров РФ, профильные комиссии по педиатрии, эпидемиологии с учетом тяжести течения заболевания и вероятного неблагоприятного исхода, имеющейся практики специфической профилактики целесообразно рекомендовать родителям прививки против менингококковой инфекции детям раннего и среднего возраста (с 9 месяцев до 4 лет).
Для иммунизации против менингококковой инфекции могут быть применены следующие вакцины:
- Вакцина Менактра, разрешена к применению у детей с 9 месяцев и взрослых до 55 лет. У детей в возрасте от 9 до 23 мес., курс вакцинации вакциной Менактра состоит из 2 инъекций по одной дозе вакцины (0,5 мл) с интервалом не менее 3 мес. У лиц в возрасте от 2 до 55 лет вакцинация проводится однократно в дозе 0,5 мл (в/м).
5.Вакцинация против папилломавирусной инфекции п редназначена для профилактики инфекций, вызванных вирусами папилломы человека (ВПЧ) 6,11,16,18 типов. Вакцинация предупреждает развитие рака шейки матки, вульвы и влагалища у женщин и рака гениталий у мужчин, вызываемых вирусами 16 и 18 типа, а также развитие генитальных кандилом у взрослых и папилломатоза гортани у детей, вызываемых штаммами 6 и 11.
Иммунизация показана детям и подросткам 9-17 лет и молодых женщин 17-45 лет.
Иммунизация проводится по схеме 0-2-6 мес, допускается ускоренная схема 0-1-3 мес. Обследование на инфицирование ВПЧ перед вакцинацией не требуется, т.к. сложно представить ситуацию, когда один человек инфицирован всеми 4 типами вируса.
Рекомендуется воздержаться от беременности во время курса прививок. Прием контрацептивов не является противопоказанием к прививкам.
6.Вакцинация против ротавирусной инфекции.
Ротавирусная инфекция - основная причина острого гастроэнтерита у детей. Обильная водянистая диарея, рвота, лихорадка приводят к обезвоживанию организма. Подъем заболеваемости отмечается в зимне- весенний период.
В группу риска по заболеваемости данной инфекцией относятся дети раннего возраста, особенно дети первого года жизни.
Для профилактики ротавирусной инфекции в России лицензирована ваакцина Рота Тек.
Первая доза вакцины вводится детям в возрасте от 6 до 12 недель (3мес.).
До 8 месяцев необходимо завершить полный курс этих прививок.
Вакцина вводится трижды с интервалом между прививками в 4–10 недель.
• возраст 3мес.–4,5мес.–6мес., что совпадает с плановыми прививками по календарю;
• или 2–4,5–6 месяцев;
• при необходимости ранней защиты вакцинацию проводят в сжатые сроки: на 6–14–22 недели.
В целях профилактики вышеуказанных инфекций необходимо рекомендовать профилактические прививки жителям области.
1. Приобретение вакцины в аптеке возможно при условии доставки препарата до места непосредственного использования с соблюдением правил "холодовой цепи" в термоконтейнере или термосе с хладоэлементами.
2. Вакцина должна быть снабжена инструкцией по применению на русском языке.
3.На упаковке с вакциной проставляется дата и время отпуска препарата.
4.Доставка препарата в лечебно - профилактическое учреждение должна быть осуществлена в минимальные сроки (не более 2 часов) после приобретения препарата в условиях хранения последнего в холодильнике.
Читайте также:


