Транзиторная лихорадка что это такое
Температура тела у новорожденных сразу после рождения колеблется от 37,7 до 38,2° при измерении в заднем проходе. Однако уже через 30—60 минут температура резко падает. У здоровых новорожденных это снижение не превышает 1,5—2,5°. У доношенных детей температура тела постепенно повышается и через 12—24 часа достигает 36—37°. В дальнейшем на протяжении первой недели у новорожденных иногда бывает кратковременное повышение температуры до 38—39°; чаще всего это наблюдается на 3—4-й день. Это так называемая преходящая или транзиторная лихорадка. Длится она около 2—3 часов и мало отражается на общем состоянии ребенка.
1. Распеленать, накрыть одной легкой пеленкой.
2. Легкими движениями обтереть 40- градусным спиртом места проекции крупных сосудов (внутренняя поверхность бедра, живот, аксилярные ямки).
3. Дать питьевой раствор.
Нормальная температура восстанавливается тем скорее, чем раньше устанавливается достаточное и правильное питание; имеет значение также определенный температурный режим в комнате новорожденных.
У новорожденных детей теплорегуляция как химическая (т. е. регуляция теплообразования), так и физическая (т. е. регуляция отдачи тепла) функционально несовершенна главным образом в результате недоразвития тепловых центров головного мозга и ниже расположенных центров. Вследствие этого способность новорожденного ребенка сохранять постоянную температуру тела снижена. Температура то повышается, то понижается в зависимости от согревания и условий внешней среды. Так, сразу после родов у новорожденного температура падает, так как температура воздуха в родильном зале намного ниже, чем температура тела матери. С возрастом совершенствуется теплорегуляция и дети без труда переносят значительные колебания внешней температуры, сохраняя собственную температуру тела.
Лабильность температуры требует особенно тщательного ухода за новорожденным, которого нужно всемерно оберегать как от охлаждения, так и от перегревания. Медицинская сестра должна знать, что охлаждение быстро ведет к снижению температуры, однако и перегревание ребенка (грелки, чрезмерное укутывание) способствует повышению температуры тела даже у доношенных.
Физиологическая желтуха
Появление желтушного окрашивания кожи вследствие увеличения концентрации билирубина в крови.
Билирубин - это вещество, высвобождающееся из эритроцитов при их распаде, выводится из организма печенью.
Эритроциты плода образуются в печени и имеют гемоглобин типа А. После рождения ребенка образование эритроцитов начинается в костном мозге, они имеют гемоглобин типа В, а внутриутробные эритроциты распадаются. Высвобождающийся билирубин выводится печенью. Однако, в условиях функциональной незрелости печени новорожденного этот процесс может замедляться и появляется желтуха.
Желтуха возникает на 3-й, реже на 4—5-й день жизни, быстро нарастает и к седьмому-десятому дню совершенно исчезает. . Физиологическая желтуха новорожденных не требует лечения.
При большей продолжительности желтухи, появление ее на 1- 2-й день жизни следует усомниться, действительно ли это физиологическая желтуха. При физиологической желтухе цвет мочи и кала не меняется, общее состояние ребенка не нарушается.
Половой криз
Приблизительно у 95% всех новорожденных независимо от пола ребенка увеличиваются молочные железы, достигая величины крупной горошины, а в редких случаях (приблизительно в 30%) —величины крупного лесного ореха. Кожа над железами большей частью не изменена, и только изредка может отмечаться легкое покраснение. Нагрубание желез появляется уже на 2—3-й день после рождения и постепенно исчезает в течение 2—3 недель.
Категорически запрещается выдавливать секрет, так как это может вызвать воспаление. Опухание молочных желез у новорожденных — явление физиологическое и никакого лечения не требует. На 6—7-й день жизни у новорожденных девочек могут появиться кровянисто-серозные или кровянисто-слизистые выделения из влагалища, у мальчиков может появиться небольшая отечность мошонки. Все эти изменения, по-видимому, происходят под влиянием циркулирующих в крови новорожденных эстрогенных гормонов, поступивших из материнской крови.
Изменение веса в период новорожденности. В течение первых 2—4 дней жизни новорожденный теряет в весе около 150—300 г, что составляет 6—9% веса. Эта потеря веса настолько закономерна, что получила название физиологической убыли веса. Она вызвана рядом причин:
1) недостаточным введением в первые дни после рождения воды и пищи;
2) выделением мекония и мочи;
3) потерей воды через кожу и легкие.
Первоначальный вес у здоровых, доношенных детей восстанавливается при правильном вскармливании и хорошем уходе к шестому-десятому дню.
При организации ухода за новорожденным следует помнить о склонности их к инфекционным заболеваниям.
Основными входными воротами для инфекции являются:
Кожа, так как она тонкая, богата кровеносными сосудами, легко ранимая, имеет высокую проницаемость.
Слизистая глаз и носа, желудочно-кишечного тракта так как она богата кровеносными сосудами, повышенно проницаемая, не развит мерцательный эпителий и местные факторы защиты.
Пупочная ранка, так как отсутствие эпителия в этой области, предлежание пупочных сосудов увеличивают возможность проникновения инфекции и быстрое ее распространение по всему организму.
Развитию инфекционного процесса способствует незрелость иммунных систем новорожденного.
Поэтому необходимо строго соблюдать асептику и антисептику при уходе за новорожденным.
Согласно Указу Президента России, живорожденным считается ребенок, родившийся на сроке беременности более 22 недель, с массой более 500 г, имеющий хотя бы единичные сердцебиения. Но такой ребенок является недоношенным, т. е. родившимся раньше срока.
А какой же ребенок является здоровым доношенным?
Здоровый доношенный ребенок - это ребенок, родившийся на сроке беременности 38 - 40 недель, имеющий внешние признаки доношенности, функционально зрелый, родившийся на сроке беременности более 38 недель с оценкой по шкале Апгар 8 - 10 баллов.
Каждый новорождённый малыш адаптируется к новым условиям жизни, в это время возникают пограничные физиологические состояния, носящие кратковременный характер. Одно из них - транзиторная лихорадка. У младенцев резко поднимается температура тела, подобное состояние наблюдается не у всех грудничков, а лишь у 17% . Транзиторная лихорадка начинается на 3 день жизни, длится несколько часов, она не связана с простудными заболеваниями и перегреванием тела. Гипертермия может совпадать при транзиторной лихорадке с максимальной физиологической потерей массы тела новорождённого, похудение считается одной…
| Приём врача | 1800/1600 |
| Приём врача высшей категории | 2000/1800 |
| Приём врача К.М.Н | 2200/2000 |
| Приём врача Д.М.Н | 2500/2200 |


При подозрении на опухоль врач-эндокринолог направит своего пациента на УЗИ щитовидной железы. Также…

При обнаружении проблем со здоровьем, люди обычно впадают в панику: что делать, к кому обращаться? Нужно…

Во всех живых организмах присутствуют микроэлементы. Они являются значимыми неорганическими веществами.…

Артроз плеча – это заболевание, которое появляется из-за дистрофических изменений хрящевой ткани, а также…

Цена медсправки зависит от многих факторов: типа; количества врачей, задействованных в осмотре; региона;…














Каждый новорождённый малыш адаптируется к новым условиям жизни, в это время возникают пограничные физиологические состояния, носящие кратковременный характер. Одно из них - транзиторная лихорадка. У младенцев резко поднимается температура тела, подобное состояние наблюдается не у всех грудничков, а лишь у 17% .
Транзиторная лихорадка начинается на 3 день жизни, длится несколько часов, она не связана с простудными заболеваниями и перегреванием тела. Гипертермия может совпадать при транзиторной лихорадке с максимальной физиологической потерей массы тела новорождённого, похудение считается одной из причин проявления расстройства. У малышей теряются силы, влага в организме, из-за этого температура тела повышается, чем усиленнее теряется вес, тем выше степень возникновения транзиторной лихорадки, но у расстройства есть и другие причины.
Медициной не установлены главные причины появления транзиторной лихорадки, но считается, что спровоцировать расстройство под силу факторам, способствующим выведению из организма жидкости, обезвоживанию. К таким факторам следует отнести неправильные грудное вскармливание, уход за малышом, при правильном уходе и проведении грудного вскармливания, достаточном потреблении младенцами жидкости данное расстройство у них наблюдается крайне редко.
Некоторые медики к причинам возникновения транзиторной лихорадки относят несовершенство системы терморегуляции у грудничков, зависимость от пола: мальчики в отличие от девочек менее подвержены этому синдрому. Синдром лихорадки новорождённых часто охватывает слабых, недоношенных, также малышей с недостаточным весом и получивших родовые травмы. Если транзиторная лихорадка наблюдается повторно или длится достаточно долго, её затруднительно отличить от лихорадки при каком-либо другом заболевании, синдроме.
Пограничное состояние не имеет выраженного действия на общее состояние малыша, не нуждается в терапии, основным становится достаточное получение ребёнком жидкости и пищи, требуется наладить с первых дней правильное грудное вскармливание. Когда проявляется лихорадка новорождённых, сокращается частота диуреза и мочеиспусканий, крупный родничок западает, детки пьют с жадностью, но они не создают впечатления тяжело инфицированных больных. Гипертермия может сопровождаться увеличением красных кровяных телец, усиливается концентрация в сыворотке крови натрия и белка, но в данных случаях требуется исключить все виды местного или системного инфицирования.
Состояние малышей улучшается при приёме жидкости, понижении температуры окружающей среды, различные симптомы транзиторной лихорадки исчезают, температура тела нормализуется. Если за новорождёнными детьми правильно ухаживать, транзиторная лихорадка проходит в считанные часы, в исключительных случаях высокая температура держится в течение 3 суток. Таким детям требуется осмотр педиатра, поскольку возможно развитие какого-либо расстройства, не связанного с лихорадкой новорождённых. Если у новорождённого ребёнка резко повышается температура, его требуется обеспечить достаточном количеством жидкости, часто рекомендуется вводить раствор глюкозы. Груднички также получают раствор Рингера солевой, раствор изотонический хлорида натрия, детские чаи либо специальную детскую питьевую воду, обыкновенный охлаждённый кипяток, данные компоненты вводятся в количестве, которое не должно превышать 10% от общего веса грудничка.
Ведущие медики считают, что важной причиной появления у новорождённых транзиторной лихорадки является вскармливание ребёнка молозивом, обогащённым белками, при котором наблюдается дефицит жидкости. Когда малыш находится в сухом и достаточно жарком помещении, тепло закутан, риск появления у него расстройства возрастает в несколько раз, когда за новорождённым ведётся правильный уход, вероятность возникновения расстройства снижается.
Когда в помещении, где находится грудничок, созданы оптимальные климатические условия (температура воздуха от 18 до 22 градусов, влажность 50-70%), налажен режим вскармливания, это благоприятно влияет на его физиологическое состояние, риск возникновения транзиторной лихорадки мал.
Важную роль играют одежда и одеяла, не рекомендовано тугое пеленание, подойдёт тонкое нательное бельё (ползунки, трикотажные кофточки), одеяло по сезону.
Любой новорожденный ребенок проходит некий период адаптации к существованию в новых условиях. После рождения продолжают развиваться его органы, совершенствуются жизненные процессы, начинают взаимодействовать системы его организма. В этот период могут возникать особые физиологические состояния новорожденных детей, называемые в медицине еще пограничными. Как правило, они носят кратковременный характер, возникают лишь раз и затем почти никогда не повторяются, и, что самое главное, не представляют опасности для детского организма. Тем не менее, при определенных благоприятных для этого условиях такие состояния переходят в патологические и требуют лечения.
Одним их пограничных состояний у новорожденных является транзиторная лихорадка младенцев. Но об ее существовании, почему-то, знают немногие родители. Между тем, осведомленность может не только сохранить покой неопытной мамы, но и предотвратить вероятное ухудшение состояния малыша. Поговорим об этом?
Транзиторная лихорадка: причины
Транзиторной лихорадкой, как это нетрудно догадаться из названия термина, называют состояние, которое носит временный проходящий (транзиторный) характер и при котором повышается температура тела — резко, до высоких отметок (38-40 о С). Подобное наблюдается не у всех младенцев. Разные статистические данные называют цифры от 0,5 до 17% всех новорожденных.

Транзиторная лихорадка развивается у младенцев: обычно, на 3-5 день жизни, когда наблюдается самая большая физиологическая потеря веса (между прочим, состояние тоже пограничное). Это является одной из вероятных причин развития транзиторной лихорадки: при похудении малыш теряет много влаги, вследствие чего поднимается температура. Следовательно, чем интенсивнее происходит снижение массы тела новорожденного, тем больше возрастает риск развития этого состояния. Но могут быть и другие причины.
В группу риска попадают также ослабленные по разным причинам дети: недоношенные, с низким весом при рождении, перенесшие родовые травмы или какие-то заболевания малыши.
Относительно питания, то, по мнению некоторых врачей, лихорадка образуется с большей степенью вероятности, если ребенок получает богатое белками молозиво и при этом испытывает дефицит в жидкости. Если к тому же он находится в комнате, где очень жарко и сухо, или тепло одет/укутан, то все риски многократно возрастают.

Транзиторная лихорадка: что делать?
При резком и внезапном повышении температуры тела у новорожденного в первые дни его жизни главным образом следует установить причину лихорадки. Если она транзиторная, то почти всегда другие признаки недомогания отсутствуют, однако на какой-то период ребенок может терять аппетит и проявлять беспокойство.
Транзиторная лихорадка в большинстве случаев отступает через несколько часов после возникновения, в особенности, если за новорожденным был произведен правильный уход. В единичных случаях повышенная температура может сохраняться в течение 2-3 суток, но в таком случае ребенка уже необходимо показать педиатру: не исключено, что развивается какое-то заболевание, не имеющее никакого отношения к транзиторной лихорадке.

Как только Вы обнаружили, что у малыша поднялась температура, необходимо обеспечить ему достаточное поступление жидкости в организм. . Педиатры рекомендуют введение 5%-го раствора глюкозы, солевого раствора Рингера, изотонического раствора хлорида натрия, детского чая или простой кипяченой воды в количестве не более 10% от массы тела ребенка в сутки. В миллилитрах рекомендуют приблизительно 100-150 мл жидкости, но не более 200 мл. Очень важно, чтобы ребенок получал достаточное количество пищи, а потому следует уже с первых дней наладить правильное грудное вскармливание.
Также необходимо создать оптимальные микроклиматические условия в помещении, где пребывает младенец: температура воздуха не должна превышать 22 о С, но лучше поддерживать ее в пределах 18 о С, также следует повысить влажность воздуха, по крайней мере, до 50-70%.
Снимите с ребенка лишние одеяла и одежду. Тугое пеленание на этот период не рекомендовано: достаточно тонкого нательного белья (трикотажная кофточка с ползунками) и пеленки/одеялка по сезону.
У новорожденных болезни протекают не так, как у более взрослых детей, поэтому прежде всего кроху должен осмотреть педиатр. Что делать при высокой температуре у грудничка, зависит от ее причин, а они бывают самыми разными – от возрастных особенностей и перегрева до транзиторной лихорадки и кишечных инфекций.
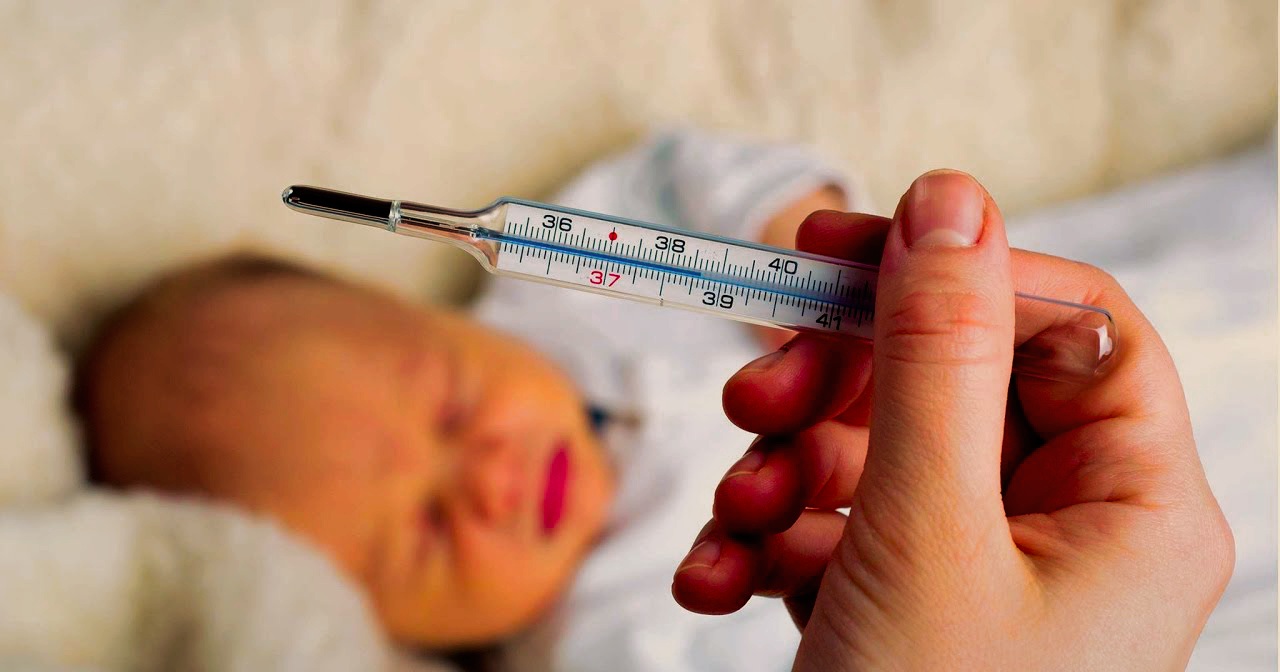
Малыш только что родился
Не стоит бить тревогу, если сразу после рождения у ребенка температура 37 градусов или чуть выше. Это вовсе не симптом болезни или внутриутробной инфекции. Просто ребенок еще совсем недавно находился в мамином животе, а там теплее, чем снаружи. Поэтому допускается температура на 0,1-0,6 градусов выше нормальных 36,6. Через полчаса — час температура начнет понижаться и в ближайшие часы может упасть на 1,5-2,5 градуса, что тоже абсолютно нормально.
Дело в том, что организм младенца еще не работает в полную силу. Ему сложно поддерживать температуру на уровне 36,6 градусов, когда вокруг всего 23-24 градуса, отсюда такие перепады, но вскоре все придет в норму. У здорового новорожденного температура устанавливается на уровне 36,6-37 градусов максимум через сутки после появления на свет. Если же она падает ниже 36 градусов, ребенок явно ослаблен, в таком случае его должен осмотреть врач.
Ребенку очень жарко
Когда малыш появляется на свет, у него еще не налажена система автономной терморегуляции, за счет которой поддерживается нормальная температура человеческого тела. Эта система формируется в течение первых 3-х месяцев жизни ребенка. Если жарко взрослому, выделяющийся пот испаряется и охлаждает кожу, но у младенца этого не происходит, ведь его потовые железы еще не развиты. Поэтому малыш перегревается и не потеет.
Мамы должны знать, что новорожденные хуже переносят перегревание, чем холод. Перегрев провоцирует обезвоживание, нарушение кровообращения, снижение иммунитета, повышение температуры при отсутствии каких-либо болезней. Не нужно слишком сильно укутывать ребенка!
Транзиторная лихорадка
В ночь с 3-го на 4-й день жизни температура у младенца может подняться до 39-40 градусов, но она спадает часа через 3-4. Иногда ребенок все это время спокойно спит, поэтому родители ничего не замечают.
Если же малыш проснулся после подъема температуры и заплакал, паниковать не стоит. Это транзиторная лихорадка, которая является нормальным физиологические явлением и проходит самостоятельно, не требуя врачебного вмешательства. Температура поднимается при максимальном снижении веса, а в первые дни жизни ребенок теряет около 6-10% от изначальной массы тела, с которой он родился. Это тоже нормальное явление.
Реакция на прививку
Повышение температуры часто происходит у малышей после плановой прививки АКДС от коклюша, дифтерии и столбняка, которая ставится трижды – в возрасте 3-х, 4,5-х месяцев и полугода. Беспокоиться в таких случаях не нужно. Повышенная температура – это нормальная реакция на введение вакцины при условии, что на следующий день жар спадает.
Годовалых детей прививают от кори, краснухи и эпидемического паротита. На 5-6-й день после вакцинации может повыситься температура, причем на 8-10-й день она порой бывает очень высокой. Однако и это естественная физиологическая реакция организма, если общее состояние крохи остается удовлетворительным. Если же состояние малыша ухудшается, нужно вызвать врача. Возможно, все нормально, но лучше перестраховаться и позволить специалисту осмотреть ребенка.
Читаем также: Повышение температуры у ребенка после прививки — нормальное явление или бить тревогу?
Прорезывание зубов
Первым появляется нижний резец, происходит это как правило в полугодовалом возрасте. Впоследствии каждый месяц режется по одному, а иногда – даже по 2 зуба. На то, что начинают прорезаться зубы, указывает повышенная температура, а вместе с ней – плохой аппетит, понос, постоянный плач. Иммунитет в такое время ослабевает, поэтому повышается риск подхватывания инфекции.
Возрастные особенности
У малышей младше 4-х месяцев не может быть высокой температуры из-за появления первых зубов, поскольку они начинают прорезаться позже. У детей в возрасте 1 года не случается физиологической лихорадки, потому что она характерна для первых дней жизни, когда кожу и слизистые активно заселяет нормальная микрофлора.
Мамам на заметку!
Девочки привет) вот не думала, что и меня коснется проблема растяжек, а еще буду писать про это))) Но деваться некуда, поэтому пишу тут: Как я избавилась от растяжек после родов? Очень буду рада, если и вам мой способ поможет…
Поэтому при выяснении причины жара у ребенка важно учесть возраст малыша, после чего нужно действовать методом исключения. Прежде всего следует исключить перегрев, затем установить, не болен ли малыш гриппом: у грудничков грипп встречается гораздо реже, чем у взрослых, и зачастую протекает при нормальных показаниях термометра. Такова особенность этой инфекции в младенчестве.
Температуру до 38 градусов большинство младенцев переносит относительно легко. Обычно они не плачут и не капризничают. Родители могут даже не догадываться, что малыш температурит, пока не возьмут его на руки. Поэтому при инфекциях ЖКТ, прорезывании зубов, ОРВИ, некоторое время после вакцинации следует измерять температуру грудничка 2-3 раза в день. Удобнее пользоваться электронным термометром с ушной насадкой: он измеряет температуру за секунды, плюс не нужно разворачивать кроху, чтобы поставить градусник.
Читаем также: Как новорожденному ребенку померить температуру (где лучше измерять и каким термометром)
Детская розеола
Эта инфекционная болезнь чаще всего выявляется у детей в возрасте от полугода до 2 лет. Она также называется детской лихорадкой, псевдокраснухой, внезапной экзантемой. При этом ее легко спутать с ОРВИ, аллергией и краснухой из-за схожести симптомов.
Первый признак – резкое повышение температуры тела до 39-40,5 градусов, которая сохраняется порядка 3-5 дней. Насморк, кашель, рвота, понос отсутствуют. На 4-е сутки температура обычно начинает спадать, но тело малыша покрывается розовыми высыпаниями. Они проходят спустя 4-7 дней, не оставляя после себя ни пятнышек, ни шелушения.
Инфекции мочевыводящих путей
Если температура не проходит несколько дней и не помогают жаропонижающие, возможно, причина в инфекции мочевыводящих путей. Другие симптомы могут отсутствовать. Однако возможны вялость, бледность кожных покровов, сниженное или болезненное мочеиспускание, плохой аппетит.
Если ребенок температурит больше суток, а других симптомов нет, нужно сдать мочу на анализ. Только так можно точно диагностировать инфекции мочевыводящих путей. Почки и мочевые пути спрятаны глубоко внутри тела, даже опытный врач может не выявить при осмотре каких-то изменений.
Обычная ОРВИ – частая причина повышения температуры тела. Грудничок становится беспокойным, постоянно плачет, плохо ест, у него начинается понос – все это признаки интоксикации.
Главные же симптомы ОРВИ – кашель и насморк. Однако у младенцев в основном затрудняется носовое дыхание, а не возникают обильные выделения из носа, как у взрослых. Поэтому ребенок может начать хуже сосать грудь. С помощью повышенной температуры организм грудничка борется с вирусами. Если температура повышается до 38 градусов, но младенец чувствует себя неплохо, сбивать ее не стоит, однако при появлении озноба, мышечной и головной боли нужно дать малышу жаропонижающее по возрасту.
Кишечная инфекция
Первый признак острых заболеваний ЖКТ – высокая температура. Спустя несколько часов добавляются тошнота, рвота, понос. Пока вся симптоматика не проявилась, педиатру сложно выяснить причину повышенной температуры. Поэтому задача мамы – подробно ответить на вопросы врача о том, болел ли у малыша живот или голова, были ли у него кашель, рвота, насморк, задержка мочи, какой у него стул, хорошо ли он кушает. Полученные ответы помогут диагностировать недуг и назначить грамотное лечение, если оно понадобится.
Читаем также:
Температура у новорожденных и грудных детей
Мамам на заметку!
Девочки привет! Сегодня я расскажу вам, как же мне удалось прийти в форму, похудеть на 20 килограммов, и, наконец, избавиться от жутких комплексов полных людей. Надеюсь, информация окажется для вас полезной!
Лихорадка – защитно-приспособительная реакция организма, возникающая в ответ на взаимодействие патогенных раздражителей и характеризующаяся перестройкой процессов терморегуляции, приводящей к повышению температуры тела; стимуляции естественной реактивности организма.
Лихорадка продолжает оставаться одной из частых причин обращения за помощью в педиатрической практике. Лихорадка ухудшает состояние ребенка, вызывает беспокойство родителей, остается основной причиной бесконтрольного применения лекарственных средств.
95% больных ОРИ получают жаропонижающие препараты при температуре тела 38 С, хотя у большинства больных умеренная лихорадка до 38,5° С не вызывает серьезного дискомфорта.
Лихорадка может развиться на фоне инфекционных, инфекционно-аллергических, и токсико-аллергических процессов, гипервитаминоза Д, обезвоживания организма, а также вследствие родовых травм, респираторного дистресс синдрома и т.д.
У взрослых лихорадка может возникать как следствие различных патологий головного мозга (травм, опухолей, кровоизлияния и др.), при наркозе.
Особо опасное состояние, критическое повышение температуры до 40°С, при котором развивается гипертермический синдром, который характеризуется нарушением процессов терморегуляции, гормонально-метаболическими нарушениями теплопродукции и нарушением теплоотдачи. В результате страдает терморегуляция: организм утрачивает способность компенсировать быстрое нарастание теплопродукции, обусловленное влиянием экзогенных (токсинов) или эндогенных (катехоламины, простагландины), пирогенных веществ, увеличением теплоотдачи, которая ухудшается за счет спазма периферических кровеносных сосудов.
В зависимости от степени повышения аксилярной (подмышечной) температуры тела выделяют:
- Субфебрильную 37,2° – 38,0° С;
- Низко фебрильную 38,1° – 39,0° С;
- Высокую фебрильную 39,1° – 40,0° С;
- Чрезмерное гипертермическую – более 40,1°С.
Снижение температуры необходимо:
- У детей до 6 мес. – при температуре тела более 38,0° С;
- У детей от 6 мес. до 6 лет – при внезапном повышении температуры до 39° С;
- У детей с заболеванием ССС и дыхательной систем, у детей с судорожным синдромом – при температуре тела 38,0° С и выше;
- Все случаи бледной лихорадки при температуре тела 38,0° С и более.
Тактика снижения температуры тела:
- Не следует принимать жаропонижающие средства при любой температурной реакции;
- Не нужно обязательно добиваться нормализации температуры, в большинстве случаев достаточно снизить температуру на 1 – 1,5° С, что сопровождается улучшением самочувствия ребенка. Снижение температуры не должно быть быстрым.
- Жаропонижающие средства не следует назначать для регулярного курсового приема;
- Аспирин запрещен в педиатрической практике детям до 15 лет, так как он вызывает синдром Рея – опасными для жизни ребенка осложнениями с поражением печени и почек. В педиатрической практике рекомендован парацетамол и ибупрофен.
С другой стороны парацетамол также опасен для взрослого организма в связи с тем, что зрелые ферменты системы печени выводя препарат, превращают его в токсические для организма соединения, а у детей данных ферментов еще нет.
- Также не рекомендуется длительное употребление антигистаминных препаратов.
Неотложная помощь при розовой лихорадке у детей:
- Парацетамол внутрь 10 мг/кг – разовая доза;
- Физические методы охлаждения:
Ребенка необходимо раздеть, обеспечить доступ свежего воздуха, обтереть влажным тампоном при температуре воды не менее 37° С, дать ребенку обсохнуть, повторить процедуру 2-3 рза с интервалом 10-15 минут; Обдуть вентилятором, использовать мокрую повязку на лоб, подмышечные области, холод на область крупных сосудов.
- Необходимо обильное питье сладким теплым чаем с лимоном, клюквенным морсом, соком, отварами трав цветков липы, малины;
- Кормить ребенка маленькими порциями в небольшом количестве, большой упор делать на обильное питье;
Спиртосодержащие растворы и укус нельзя использовать, так как это может вызвать спазм сосудов, стимуляцию мышечной дрожи, снижение температуры, сокращение теплоотдачи и нарастание теплопродукции.
- Внутримышечное введение жаропонижающих - если желаемого результата не удается достигнуть в течении часа. Антигистаминная терапия только по показаниям;
- Продолжить физические методы охлаждения при необходимости;
- Обратиться на прием к врачу.
- Парацетамол и ибуфен внутрь в разовых дозах – 10 мг/кг;
- Папаверин или ношпа в возрастной дозировке;
- Растирание кожи конечностей и туловища;
- Прикладывание грелки к стопам (температура грелки – 37° С);
- Если жаропонижающего эффекта в течение 30 минут нет-необходимо обратиться за медицинской помощью.
Неотложная помощь при гипертермическом синдроме:
- Вызов реанимационной бригады;
- Обеспечение венозного доступа, инфузионной терапии;
- Госпитализация.
Читайте также:


