Трахома и паратрахома этиология
Трахома - это хроническое инфекционное заболевание слизистой оболочки глаза с диффузной инфильтрацией конъюнктивы, паннусом, образованием лимфоидных фолликулов, их распадом и последующим рубцеванием. Возбудитель - Chlamydia trachomatis серотипов A, B и C. Заражение происходит контактно-бытовым путем от человека с трахомой первых трех стадий. Инкубационный период - 7-14 дней. Заболевание характеризуется хроническим течением с периодами обострения и ремиссии. Выделяют четыре стадии трахомы.
1. Стадия прогрессирующего воспаления (начальная). Характеризуется выраженной гиперемией конъюнктивы вишнево-багрового цвета, ее инфильтрацией, гипертрофией сосочков и образованием фолликулов. Процесс начинается с верхней переходной складки, затем распространяется на конъюнктиву верхнего века. Уже на первой стадии возможно развитие фолликулов в зоне верхнего лимба и переход воспалительного процесса на роговицу.
2. Стадия развитого процесса (активная трахома). Появляются крупные студенистые фолликулы, нарастает инфильтрации и папиллярная гиперплазия конъюнктивы верхнего века. Отдельные фолликулы подвергаются некрозу с образованием нежных рубцов. Для этой стадии характерно появление трахоматозного паннуса - поверхностного кератита с врастанием сосудов в роговицу.
3. Рубцующаяся трахома. Явления воспаления стихают, могут сохраняться единичные фолликулы. Преобладают процессы рубцевания, что приводит к развитию характерных ослож- нений: гнойные язвы роговицы; дакриоаденит - воспаление слезной железы; дакриоцистит - воспаление слезного мешка; трихиаз; заворот века; симблефарон - сращения между конъюнктивой век и глазного яблока; ксероз - высыхание роговицы
4. Клинически излеченная трахома (рубцовая трахома).
Конъюнктива белесоватого цвета, покрыта множественными рубцами; признаки воспаления отсутствуют.
Для местного лечения 4- 5 раз в сутки применяют различные антибактериальные мази: 1% эритромициновую или тетрациклиновую. Проводят экспрессию фолликулов, а на II-III стадияхзаболеванияконъюнктивальную полость промывают растворами антисептиков и для профилактики развития симблефарона проводят массаж сводов конъюнктивы стеклянной палочкой. Системная терапия включает применение тетрациклинов или фторхинолонов, а также интерферонов или индукторов их образования.
Профилактика: предупреждение заболеваний глаз, ликвидация очагов хламидийной инфекции, лечение хронических очагов инфекции, соблюдение санитарно-гигиенических правил.
Паратрахома. Возбудителями этого конъюнктивита являются хламидии, которые проявляют свойства вирусов и бактерий. Хламидийное поражение глаз происходит в результате заноса инфекции в глаза антенатально (плод заражается внутриутробно); контактным путем (во время родов); контактно-бытовым путем (через полотенце, постельное белье, инструменты).
Хламидийный конъюнктивит новорожденных начинается через 1-2 нед после рождения с резкой светобоязни, быстрого нарастания отека век. Паратрахома взрослых чаще встречается в 20-30- летнем возрасте.
Клиника: хламидийный конъюнктивит сопровождается воспалительной реакцией конъюнктивы с образованием многочисленных фолликулов, не склонных к рубцеванию. Начинается остро, сначала на одном глазу, затем поражается другой глаз, но в менее тяжелой форме. Появляются светобоязнь, слезотечение, отек и гиперемия конъюнктивы век со слизисто-гнойным отделяемым. Заболевание длится 4-5 нед.
Диагностические критерии: лабораторная диагностика (обнаружение возбудителя или его антигенов в соскобах с конъюнктивы, слезной жидкости, мазках с уретры).
Лечение включает в себя применение антибиотиков местного и общего действия, иммунокорригирующую терапию, препараты, активизирующие фагоцитоз, поддерживающие нормальную кишечную флору.
Дата публикования: 2015-02-03 ; Прочитано: 574 | Нарушение авторского права страницы
studopedia.org - Студопедия.Орг - 2014-2020 год. Студопедия не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования (0.001 с) . 
Трахома — тяжелое заразное заболевание глаз, являющееся, по оценке ВОЗ, одной из главных причин слепоты в мире. Широко распространена, в основном, в экономически бедных и отсталых странах Африки, Азии и Ближнего Востока с низким общим и санитарно-гигиеническим уровнем населения. Высокая заболеваемость трахомой была и в ряде регионов бывшего СССР, однако, благодаря проведению научно-обоснованных организационных, оздоровительных и профилактических мероприятий в середине прошлого столетия трахома в нашей стране была полностью ликвидирована.
Трахома — хронический инфекционный кератоконъюнктивит, характеризующийся воспалительной инфильтрацией конъюнктивы и ее аденоидного слоя, образованием фолликулов, которые в процессе перерождения и деструкции всегда замещаются рубцовой тканью. Заражение происходит путем заноса возбудителей инфекции из глаза больного загрязненными руками или через полотенца, подушки, банные тазики и другие предметы общего пользования. Инкубационный период болезни составляет 1-2 недели.
Трахома обычно начинается с верхней переходной складки. Вследствие пролиферации клеточных элементов аденоидного слоя конъюнктива утолщается, гиперемируется, приобретая характерный синюшно-багровый оттенок. Появляются сначала единичные, а затем и множественные фолликулы в виде крупных, расположенных беспорядочно и глубоко студенисто-мутных зерен. Поверхность слизистой оболочки становится неровной, бугристой. Отсюда происходит название болезни (греч.: trahys — шероховатый).
С переходных складок процесс распространяется на конъюнктиву хряща. В связи с более плотным строением ткани фолликулы здесь мелкие, и чаще наблюдается гипертрофия сосочков, придающая конъюнктиве бархатистый вид. При дальнейшем развитии болезни диффузное утолщение конъюнктивы увеличивается, при вывороте верхнего века она выпячивается из свода в виде складок и валиков, напоминая петушиные гребешки. Растет количество фолликулов, увеличиваются их размеры. Они начинают тесно примыкать друг к другу и даже сливаться. Особенно много фолликулов отмечается в области верхней переходной складки.
В результате инфильтрации передних слоев роговицы и врастания поверхностных конъюнктивальных сосудов верхний сегмент роговицы становится мутным, утолщенным. Такое поражение роговицы называется трахоматозным паннусом (от греч.: pannus—занавеска). По степени выраженности инфильтрации и васкуляризации различают тонкий, сосудистый и мясистый паннус. Паннус является специфическим признаком трахомы и имеет важное дифференциально-диагностическое значение. Описанные изменения конъюнктивы и роговицы характеризуют активный период трахомы. Затем наступает период распада фолликулов и замещения их соединительной тканью. Рубцовый процесс захватывает не только конъюнктиву, но и глубокие подлежащие под ней ткани века. Образование рубцов на конъюнктиве также имеет важное диагностическое значение, позволяющее отличить трахому от других хламидийных конъюнктивитов.
Течение трахомы весьма вариабельно. Иногда могут быть лишь легкие, доброкачественные по исходам формы заболевания, но гораздо чаще болезнь тянется упорно, годами, с ремиссиями и обострениями, развитием различных осложнений.
Тяжесть и течение процесса зависят как от агрессивности возбудителя и его синергизма с патогенной микробной флорой, так и от общего состояния и сопротивляемости организма. Снижение иммунитета, сопутствующие хронические инфекции, глистные инвазии, истощение всегда отягощают течение болезни.
В клиническом течении трахомы довольно четко прослеживаются четыре стадии развития болезни.
Трахома I — начальная стадия воспаления, характеризующаяся гиперемией и диффузной инфильтрацией конъюнктивы с появлением в ней небольшого количества фолликулов (рисунок 6.5, см. вкладку).
Трахома II — стадия развитого процесса, характеризуется дальнейшим прогрессированием воспаления с выраженной распространенной инфильтрацией, появлением большого количества зрелых, крупных, студенистых фолликулов, папиллярной гиперплазией слизистой хряща, паннусом. Начинается распад фолликулов с появлением нежных рубцов (рисунок 6.6, см. вкладку). Эта стадия наиболее заразна и наиболее опасна для окружающих, так как при деструкции фолликулов происходит обсеменение содержимого конъюнктивальной полости возбудителями болезни.
Трахома III — стадия преобладающего рубцевания при наличии остаточных признаков воспаления: инфильтрация умеренная, фолликулов может не быть или они подвергаются перерождению. В этой стадии могут появляться такие осложнения, как трихиаз, заворот век, стриктуры слезоотводящих путей и другие изменения, связанные с рубцеванием (рисунок 6.7, см. вкладку).
Трахома IV — стадия распространенного рубцевания представляет клинически излеченное заболевание. Конъюнктива век имеет гладкий белесоватый вид с паутинообразными или звездчатыми рубцами (рисунок 6.8, см. вкладку).
Лечение. Возбудители трахомы очень чувствительны к антибиотикам: тетрациклину, эритромицину, фторхинолонам (окацин) и макролидам (азитромицин). При массовом лечении применяют глазные капли окацин (0,3%),за веки закладывают 1% тетрацикли- новую или 1% эритромициновую мазь 2 раза в день в течение от нескольких недель до полугода. При индивидуальной терапии те же капли и мази назначают 4-6 раз в день. Дитетрациклиновую 1 % мазь применяют 1 раз в день. В упорных случаях для повышения эффективности лечения применяют экспрессию (раздавливание) фолликулов специальными пинцетами (рисунок 6.10). Проводят системную антибиотико- и иммуностимулирующую терапию.
Осложнения требуют хирургического лечения. При трихиазе пересаживают в продольный разрез края век полоску аутослизистой губы, лучше аутохрящ ушной раковины, отодвигая тем самым от глазного яблока неправильно растущие ресницы (рисунок 6.11). Рост отдельных ресниц можно подавить электрокоагуляцией их луковиц тонким иглоэлектродом. При завороте век исправляют форму хряща (рисунок 6.12). При ксерозе для увлажнения глаза пересаживают в нижний свод конъюнктивальной полости проток околоушной слюнной железы.
Хламидийный конъюнктивит новорожденных связан с заражением глаз через инфицированные родовые пути. Конъюнктивит начинается остро на 5-10-й день после рождения с появления обильного слизисто-гнойного отделяемого, иногда с примесью крови. Выраженный отек век, конъюнктива резко гиперемирована, на слизистой нижнего века могут образовываться легко снимающиеся пленки. Через
неделю воспалительные явления уменьшаются, однако при дальнейшем течении на конъюнктиве век появляются фолликулы. У новорожденных чаще поражаются оба глаза, но конъюнктивит может быть и односторонним. Иногда он может сопровождаться предушной аденопати- ей, отитом и назофарингитом. Хламидийный конъюнктивит взрослых развивается при попадании в глаза инфекции из своих половых органов или из гениталий других лиц. Инкубационный период 5-14 дней. Обычно заболевают лица молодого возраста, преимущественно женщины. Конъюнктивит характеризуется острым, подострым или хроническим течением с периодическими обострениями и ремиссиями. Чаще поражается один глаз. Отмечаются выраженный отек и гиперемия век. Конъюнктива переходных складок, особенно нижней, резко гиперемирована, отечна и инфильтрирована.
Вначале наблюдается скудное слизистое отделяемое, которое затем становится обильным и гнойным. В течение первой недели заболевания возникают увеличение и болезненность околоушной и регионарных лимфоузлов на стороне поражения. На 2-3-й неделе появляются крупные студенистые фолликулы, располагающиеся в нижней переходной складке. В дальнейшем они сливаются, образуя 2-3 горизонтальных валика. Примерно в половине случаев отмечается поражение верхнего лимба в виде отечности и васкуляризации (микропаннус), а также верхней перилимбальной части роговицы в виде поверхностных неокрашивающихся мелкоточечных инфильтратов. Через 2-3 месяца наступает выздоровление, но заболевание может принимать хроническое течение. В исходе процесса никогда не наблюдается рубцовых изменений ни в конъюнктиве, ни в роговице.
Лечение. Инсталляции 0,3% раствора окацина 4-6 раз в день, закладывание за веко на ночь 1 % тетрациклиновой мази.
Хламидийные конъюнктивиты протекают в виде трахомы, хламидийного конъюнктивита взрослых (паратрахома взрослых), хламидийной офтальмии новорожденных (конъюнктивит с включениями новорожденных, паратрахома новорожденных), эпидемического хламидийного конъюнктивита, хламидийного конъюнктивита при болезни Рейтера.
Наиболее часто встречается хламидийный конъюнктивит (ХК) взрослых, инкубационный период которого составляет 5-14 дней (иногда до 30 дней). При этом в 65% случаев отмечают острую форму и в 35% – хроническую.
Распространенность ХК имеет стойкую тенденцию к росту, поэтому данная патология продолжает оставаться одной из актуальных проблем современной офтальмологии. По данным ВОЗ, в мире ежегодно ХК заболевают более 25 млн человек. Частота ХК варьирует, составляя от 10 до 20% всех конъюнктивитов у взрослого населения (Астахов Ю.С. с соавт., 2002). В Республике Башкортостан (РБ) среди больных, обратившихся в глазные кабинеты лечебно-профилактических учреждений в 2001 г. (около 500 тысяч человек), выявлено 59 тысяч пациентов с конъюнктивитами. При этом заболеваемость ХК у взрослых была равна 3,2 случая (в городах – 2,7, сельской местности – 3,9) на 10 000 населения. Среди детей, родившихся от матерей, страдающих хламидиозом, ХК обнаруживается у 20-50% новорожденных (Балашевич Л.И. с соавт., 1998).
Хламидии – грамотрицательные бактерии, существующие в двух формах и различающиеся по морфологическим и биологическим свойствам: высокоинфекционные спороподобные внеклеточные элементарные тельца и вегетативные внутриклеточные ретикулярные тельца. Возбудитель хламидийных инфекций относится к семейству Chlamydiaceae, роду Chlamydia. В пределах этого рода выделяют 4 вида хламидий: Сhl. trachomatis, Сhl. pneumоniae – патогенные для человека; Chl. psittaci и Chl. pecorum, преимущественно поражающие птиц и домашних животных.
У людей Chl. trachomatis вызывает такие заболевания, как трахома, паратрахома новорожденных и взрослых, хламидийный конъюнктивит при синдроме Рейтера, увеит хламидийной этиологии, а также урогенитальный хламидиоз, венерический лимфогранулематоз, пневмонию и др. Серотипы А, В, С считаются возбудителем трахомы, серотипы от D до К, в частности, вид Сhl. trachomatis, вызывают хламидийный конъюнктивит (или паратрахому).
Методом количественной полимеразно-цепной реакции (ПЦР) в реальном времени в образцах конъюнктивы больных ХК может обнаруживаться ДНК не только Chl. trachomatis, но также Chl. psittaci и Chl. pneumoniae, что свидетельствует об их участии в развитии заболевания и объясняет неудачи в лечении, направленном только на Chl. trachomatis. Свидетельством этиологической роли указаных выше хламидийных агентов в патогенезе заболевания являются наличие жизнеспособных бактерий поодиночке или всех вместе, их взаимосвязь с тяжестью воспаления, а появление IgG к хламидийному белку теплового шока Hsp60 в сыворотке крови и слезной жидкости связывают с воспалением и рубцеванием (Dean D. et al., 2008).
Возбудитель хламидийной инфекции преимущественно поражает клетки цилиндрического эпителия конъюнктивы, цервикального канала, уретры, передней стенки носоглотки и др. Основной путь инфицирования конъюнктивы – окулогенитальный. При этом перенос возбудителя в глаз осуществляется загрязненными руками из инфицированных мочеполовых органов больного или его сексуального партнера, может иметь место заражение детей через родовые пути матери, инфицированные хламидиями. Сопутствующая урогенитальная хламидийная патология выявляется более чем в половине случаев у пациентов с ХК.
Передача инфекции возможна и в водных резервуарах общественного пользования (бани, бассейны), при посещении глазного кабинета, через недезинфицированные тонометры, в случае ношения контактных линз при несоблюдении элементарных гигиенических правил. Следует отметить, что ХК часто является показателем хронически протекающей урогенитальной инфекции, заболеваний верхних дыхательных путей и желудочно-кишечного тракта той же этиологии. Лица, страдающие хламидиозом, в 40% случаев могут являться причиной инфицирования остальных членов семьи. ХК чаще встречается среди молодых людей 16-30 лет (до 46%), ведущих активную сексуальную жизнь.
Клиника хламидийного конъюнктивита. Заболевание у взрослых протекает остро с давольно четким сроком инкубационного периода (7-10 дней) и сопровождается формированием фолликулов в нижнем своде. По данным Ю.Ф. Майчука и Е.С. Ваховой (1993), в области нижней переходной складки происходит образование крупных рыхлых фолликулов, располагающихся в 2-3 ряда и позже сливающихся в виде валиков. Пик своего развития заболевание достигает через 15-20 дней. При этом на верхнем веке часто наблюдается папиллярная гипертрофия конъюнктивы.
У взрослых выделяют три клинические формы ХК – папиллярную (встречается в 26% случаев), инфильтративную (в 27%) и фолликулярную (в 47%), протекающие остро или хронически. Острое течение ХК (до 2 месяцев) имеет место у 40% больных, хроническое (более 2 месяцев) – у 60%, в т.ч. более года – у 26%. В большинстве случаев (в 62,8%) наблюдается одностороннее поражение глаз.
Для фолликулярной формы острого течения ХК характерна резкая гиперемия, отек, инфильтрация конъюнктивы преимущественно нижнего века и нижней переходной складки, иногда субконъюнктивальные кровоизлияния (обнаруживаются в 13%) и хемоз слизистой оболочки. Отделяемое вначале незначительное, слизисто-гнойного характера, затем с развитием заболевания становится обильным и гнойным. В ряде случаев при ХК отмечается выраженный отек век в виде одностороннего блефароптоза и сужения глазной щели. На фоне оте-ка, гиперемии, инфильтрации конъюнктивы век на 2-3 неделе болезни наблюдается появление фолликулов (рис. 11, 12), сначала в наружном секторе и далее по всему нижнему своду (в виде сероватых, нерезко контурированных образований округлой формы).
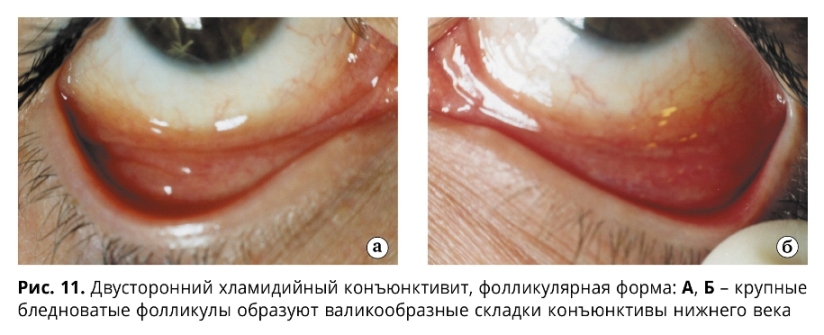
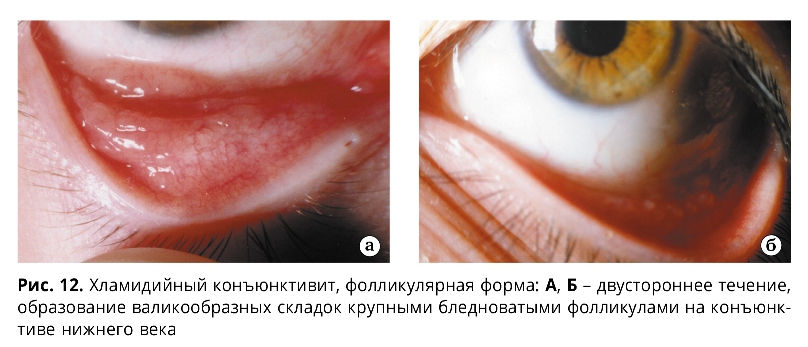
На фоне диффузной или точечной кератопатии более чем в 50% случаев обнаруживается поражение лимба (гиперемия, отек, инфильтрация, васкуляризация), а у трети больных – роговицы в виде мелкоточечных субэпителиальных или крупных инфильтратов (иногда с изъязвлением), которые чаще располагаются в ее верхней трети. Редко имеют место помутнение роговицы и сосудистый паннус. Позднее на стадии резорбции фолликулов конъюнктивы в центральной зоне роговицы на фоне отека ее стромы наблюдаются рецидивирующие точечные эпителиальные инфильтраты (Bialasiewiticz, 1985; Hardten D.R. et al., 1992). Фолликулы регрессируют постепенно в течение 3-6 месяцев и, как правило, исчезают бесследно, однако в ряде случаев могут сформироваться нежные рубцы конъюнктивы век.
У некоторых больных ХК на 3-5 день заболевания диагностируется регионарная предушная аденопатия, в ряде случаев могут быть явления евстахиита или среднего отита на стороне пораженного глаза.
Хроническое течение фолликулярного ХК характеризуется более частым поражением обоих глаз (в 83% случаев) с умеренно выраженными симптомами воспаления слизистой (рис. 13), длительным и упорным течением, развитием осложнений, распространением инфекционного процесса на другие оболочки глазного яблока и его придатков, склонностью к частым рецидивам и развитию токсико-аллергических реакций.
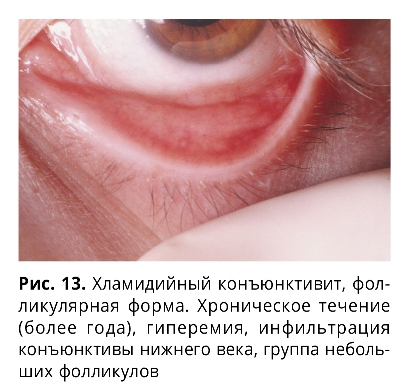
При папиллярной форме ХК обычно с первых дней или к концу первой недели болезни происходит развитие сосочковой гипертрофии конъюнктивы нижнего и верхнего века, с бесследным рассасыванием после клинического выздоровления. Через 4-6 недель происходит заметное уменьшение инфильтрации, сглаживание и частичная регрессия сосочков с купированием воспалительного процесса к концу третьего месяца (Кудояров Г.Х., 1959). К этому сроку в 10% случаев могут наблюдаются рецидивы ХК с переходом в хроническую фолликулярную форму. В структуре ХК папиллярную форму диагностировали только у 8% больных (Завьялова Н.С., 1974).
Инфильтративная форма ХК характеризуется относительно невыраженным развитием инфильтрации и гиперемии конъюнктивы век и сводов. Как правило, она ошибочно диагностируется как конъюнктивит вирусной, бактериальной, аллергической или другой этиологии. Данная форма ХК отличается склонностью к частым рецидивам (в 34,5%), развитием осложнений (в 74%) и двусторонним поражением глаз (в 72%), разрешается она в течение 15-30 дней. Изменения роговицы характеризуются поверхностными инфильтратами, которые довольно быстро исчезают бесследно (Кудояров Г.Х., 1959). Инфильтративная форма ХК офтальмологами поликлиник часто не диагностируется, и поэтому длительное, неадекватное лечение нередко способствует переходу заболевания в хроническую форму.
Вследствие широкого и длительного применения антибиотиков тетрациклинового ряда и макролидов первого поколения (в частности, эритромицина) в последние годы наблюдается развитие к ним резистентности, часто отмечаются аллергические реакции и другие побочные эффекты. Отмечено, что лечение острого ХК новорожденных препаратами тетрациклинового ряда в течение 3 недель оказалось эффективным лишь у 50% детей (Schachier, 1978).
Э.А. Латыпова (2000) у 43,3% больных ХК обнаружила осложненное его течение, протекающее в виде следующих клинических форм: острой, тетрациклинрезистентной, стероидоосложненной и связанной с длительным применением противовирусных препаратов.
Острая осложненная форма ХК (в 11%) всегда сопровождалась поражением роговицы.
На фоне выраженной инфильтрации, отека, гиперемии конъюнктивы век и нижней переходной складки с обильным слизисто-гнойным отделяемым, в средних и глубоких слоях роговицы выявляются крупные гнойного характера, иногда с изъязвлением, инфильтраты, локализующиеся чаще по периферии, реже – в оптической зоне роговицы. В подавляющем большинстве случаев (в 80%) процесс двусторонний, часто сопровождающийся снижением остроты зрения.
Тетрациклинрезистентная форма ХК (в 21,5%) наблюдается при длительном и неэффективном применении тетрациклиновой мази. У трети больных имеет место токсико-аллергический дерматоконъюнктивит, характеризующийся отеком, гиперемией конъюнктивы и кожи век. Обильное слизистое отделяемое вызывает мацерацию кожи по углам глазной щели и сопровождается сильным зудом век. У 30% больных отмечается рецидивирующее течение ХК (частота – 3,6±1,4 обострений в год), возникающее обычно через 1,5-3 месяца после прекращения лечения.
Стероидоосложненная форма (в 30%) возникает вследствие длительного применения кортикостероидов, приводящих к затяжному течению ХК или к обострению заболевания. При этом рецидивы ХК протекают длительно (до 3-4 и более месяцев) и могут носить многолетний характер с кратковременными периодами ремиссии. В данной группе больных ХК нередко осложняется развитием увеита, эписклерита и стромального кератита. На фоне кератопатии могут наблюдаться стромальные инфильтраты (чаще в области лимба), краевое помутнение, нередко с сосудистым паннусом.
Осложненная форма ХК (в 37,5%), вызванная длительным применением противовирусных средств (ИДУ, зовиракс и др.), характеризуется инфильтрацией, гиперемией, появлением фолликулов, частым рецидивирующим течением с крат-ковременными периодами ремиссии, развитием токсико-аллергического конъюнктивита и дерматита, а также воспалительных заболеваний век в виде чешуйчатого блефарита, рецидивирующих ячменей, халязионов.
В основе изменений клинической картины ХК, наблюдаемых у больных в последние годы, по всей вероятности, лежат установленные нами нарушения иммунного статуса пациентов, характеризующиеся как временный вторичный иммунодефицит по клеточному типу. При ХК наблюдается сбой фагоцитарного звена иммунитета, активация лимфоцитов крови за счет изменения фенотипа последних в сторону увеличения количества клеток, экспрессирующих поверхностные антигены: HLA-DR, CD71+ и CD95+. В зависимости от характера экспрессии антигенов, активации и других показателей иммунограммы больных ХК нами выявлено 2 типа иммунного статуса, отражающих степень их дисбаланса соответственно тяжести течения этого заболевания: I тип – активированный (52%), сопровождающийся высокой экспрессией Fas, HLA-DR и CD71±рецепторов; II тип – супрессорный (48%), характеризующийся снижением числа CD4-позитивных лимфоцитов, NK-клеток при нормальных значениях числа лимфоцитов, экспрессирующих антигены активации. Осложенное течение заболевания ассоцировалось с более высоким количеством CD95±лимфоцитов и IL-4 в крови, что имеет прогностическое значение (Бикбов М.М., Шевчук Н.Е., Мальханов В.Б., 2008).
Хламидийную инъекцию глазной поверхности у детей Л.Н. Тарасова (1986) подразделяет на следующие типы: паратрахома новорожденных, хронический фолликулярный конъюнктивит у детей 1-14 лет, эпидемический острый конъюнктивит, хламидионосительство. Основным источником конъюнктивитов хламидийной этиологии у детей является хламидийная инфекция урогенитального тракта, выявляемая среди беременных матерей (в 3,6%). Дети, рожденные женщинами с острой хламидийной инфекцией, инфицированы в 63,3% случаев (Евсюкова И.И. с соавт., 1998). Возможно трансплацентарное заражение конъюнктивы хламидиями (Shariat H. с соавт., 1992).
Клиническое течение ХК у новорожденных может осложниться чешуйчатым блефаритом, стенозом слезно-носовых путей, иногда рубцеванием конъюнктивы верхнего и нижнего век (Тарасова Л.Н., 1986). Характеризуется ХК появлением через 5-14 дней после рождения слизисто-гнойного отделяемого из конъюнктивальной полости, отека век и конъюнктивы, хемоза, псевдомембраны, в некоторых случаях – точечных помутнений роговицы и микропаннуса. В более чем 50% случаев развивается системная хламидийная инфекция (пневмония, назофарингеальная инфекция, отит).
Конъюнктивит при синдроме Рейтера (конъюнктивально-уретросиновиальный синдром) протекает с поражением глаз, мочевыводящих путей и крупных суставов ног (Майчук Ю.Ф., Вахова Е.С., 1993). Заболевание начинается с явлений острого неспецифического уретрита, к которому через 6-10 дней присоединяются конъюнктивит и позже (через 1-2 месяца) – олиго- или чаще полиартрит. Поражение глаз протекает по типу двустороннего фолликулярного конъюнктивита, реже подострого воспаления со слизисто-гнойным отделяемым и небольшим отеком век. В дальнейшем конъюнктивит может либо исчезнуть (даже без лечения), либо перейти в хроническую форму.
Достаточно редко в тяжелых случаях могут развиваться эписклерит, склерит, эпителиальный или язвенный кератит, тенонит, у 8-20% больных – ирит или иридоциклит. Дебютом хронического конъюнктивита при синдроме Рейтера может быть увеит (Ченцова О.Б., Межевова И.Ю., 2001; Бойко Э.В. с соавт., 2008).
Следует отметить, что далеко не у всех пациентов наблюдается классическая триада. По мере увеличения длительности заболевания признаки артрита выявляются у 94% больных, уретрита – у 75%. У 19% больных периодически появляются язвочки на слизистой полости рта, у 20% – кожные изменения в виде эритематозной или папулезной сыпи, в ряде случаев имеют место диспептические расстройства. Процесс характеризуется асимметричным поражением суставов нижних конечностей, затем воспалительный процесс поднимается выше, захватывая все новые суставы и позвоночник (спондилоартрит).
Синдром Рейтера может протекать в виде венерической, кишечной, спондилоартрической или респираторной форм. Наблюдается он преимущественно у молодых мужчин (сексуально активного возраста), хотя описаны случаи заболевания у детей, подростков, пожилых мужчин и женщин. Соотношение женщин и мужчин составляет 1:20 и даже к 100.
Болезнь Рейтера – мультифакторное (полиэтиологическое) заболевание, ассоциируется в начале своего развития с некоторыми микроорганизмами, участвующими лишь в запуске патогенеза аутоиммунных нарушений. Так, его спорадическая форма обычно возникает как осложнение хламидиоза половых путей, а эпидемическая, которую часто называют постдизентерийной, – как последствие кишечных инфекций, вызванных Yersinia spp., Campylobacter spp. и Shigella spp. В патогенезе данного синдрома важное значение имеют реакции клеточного иммунитета, которые приводят к появлению васкулитов и периваскулитов.
Страницы: 1 2 3 4 5 6 7 8 9 10
Паратрахома
Паратрахома ( halprovis oculourogenitalis) - окулоурогени-тальная инфекция, проявляющаяся в двух формах - урогенитальной и глазной. Клинически паратрахома протекает в виде микровспышек и характеризуется резкой отечностью и гиперемией конъюнктивы век с наличием слизистого и слизисто-гнойного отделяемого. Конъюнктива обычно гипертрофирована, разрыхлена, инфильтрирована. Воспалительный процесс наиболее выражен в конъюнктиве нижнего века и нижней переходной складки. Фолликулоподобные образования, обнаруживаемые при клинических исследованиях конъюнктивы, гистологически не подтверждаются. [2]
Паратрахома - чаще односторонний и реже двусторонний процесс, обычно поражает лиц молодого возраста, чаще женщин. [3]
Возбудители паратрахомы оказались наиболее чувствительными также к левоми-цетину, сульфапиридазину, тетрациклину и нечувствительны к стрептомицину, фурацилину, микостатину. [4]
Клинические проявления паратрахомы новорожденных подробно описаны в методических рекомендациях по диагностике, лечению и профилактике конъюнктивитов у новорожденных. Роль и значение аллергии в глазной патологии с каждым годом возрастает в связи с тем, что, по обобщенным мировым данным, более 30 % населения страдает различными аллергическими заболеваниями. [5]
Современные представления о паратрахоме позволяют предполагать, что источником и резервуаром возбудителей болезни является урокенитальный тракт человека с наличием первичного очага инфекции. Сущестиуют два пути распространения инфекции - венерический ( случайные или беспорядочные половые контакты) и окулогенитальный, когда новорожденные заражаются в процессе родового акта, а взрослые - при несоблюдении элементарных гигиенических правил. Возможна передача возбудителей паратрахомы в водных резервуарах общественного пользования. Отмечено выделение микроорганизмов, родственных возбудителю паратрахомы, помимо урогенитального тракта, из суставных тканей и прямой кишки. [6]
Паратрахома ( halprovis oculourogenitalis) - окулоурогени-тальная инфекция, проявляющаяся в двух формах - урогенитальной и глазной. Клинически паратрахома протекает в виде микровспышек и характеризуется резкой отечностью и гиперемией конъюнктивы век с наличием слизистого и слизисто-гнойного отделяемого. Конъюнктива обычно гипертрофирована, разрыхлена, инфильтрирована. Воспалительный процесс наиболее выражен в конъюнктиве нижнего века и нижней переходной складки. Фолликулоподобные образования, обнаруживаемые при клинических исследованиях конъюнктивы, гистологически не подтверждаются. [8]
В противоположность вирусам гальпровии содержат ДНК и РНК, способны синтезировать нуклеиновые кислоты, имеют бактериопо-добную оболочку, обладают чувствительностью к антибиотикам тетрациклинового ряда; в цикле их развития отмечается бактериопо-добная репродукция. К гальпровиозам относится также паратрахома . [9]
Лабораторная диагностика основывается, во-первых, на данных цитологических исследований соскобов с конъюнктивы и обнаружении телец Провацека - Хальберштедтера в цитоплазме эпителиальных клеток, во-вторых, на результатах люминесцентной микроскопии путем обнаружения антигена прямым методом флюоресцирующих антител. Наиболее трудно отличить конъюнктивит с включениями от аденовирусного кератоконъюнктивита, трахомы и токсико-аллергиче-ских процессов в конъюнктиве. При паратрахоме показано урогени-тальное обследование. [10]
Современные представления о паратрахоме позволяют предполагать, что источником и резервуаром возбудителей болезни является урокенитальный тракт человека с наличием первичного очага инфекции. Сущестиуют два пути распространения инфекции - венерический ( случайные или беспорядочные половые контакты) и окулогенитальный, когда новорожденные заражаются в процессе родового акта, а взрослые - при несоблюдении элементарных гигиенических правил. Возможна передача возбудителей паратрахомы в водных резервуарах общественного пользования. Отмечено выделение микроорганизмов, родственных возбудителю паратрахомы, помимо урогенитального тракта, из суставных тканей и прямой кишки. [11]
Патологический процесс локализуется в аденоидной ткани конъюнктивы в виде диффузно распространенной лимфоцитарной инфильтрации. При морфологическом исследовании находят плазматические клетки, эозинофилы и тучные клетки. В полях клеточной инфильтрации встречаются участки некробиоза и микроабсцесса. Для паратрахомы характерно отсутствие рубцевания конъюнктивы. [13]
Современные представления о паратрахоме позволяют предполагать, что источником и резервуаром возбудителей болезни является урокенитальный тракт человека с наличием первичного очага инфекции. Сущестиуют два пути распространения инфекции - венерический ( случайные или беспорядочные половые контакты) и окулогенитальный, когда новорожденные заражаются в процессе родового акта, а взрослые - при несоблюдении элементарных гигиенических правил. Возможна передача возбудителей паратрахомы в водных резервуарах общественного пользования. Отмечено выделение микроорганизмов, родственных возбудителю паратрахомы , помимо урогенитального тракта, из суставных тканей и прямой кишки. [14]
Во втором издании учебника освещены все разделы офтальмологии с изложением современных методик исследования, принципов профилактики и лечения заболеваний глаз. Особое внимание уделено прогрессивной области - микрохирургии глаз. Описаны современные способы микрохирургии при заболеваниях роговицы, хрусталика, глаукоме, а также операции при отслойке сетчатки. По-иному трактуются проблема глаукомы, этиология трахомы и паратрахомы , некоторые заболевания сетчатки. Большое внимание уделено повреждениям органа зрения и ожогам. Приведены основные хирургические приемы при проникающих ранениях глаза. [15]
Читайте также:


