Сыпь на локтях и коленях инфекция
СЫПЬ У РЕБЕНКА НА НОГАХ И РУКАХ БЕЗ ТЕМПЕРАТУРЫ, С ТЕМПЕРАТУРОЙ, ЧЕШЕТСЯ, НЕ ЧЕШЕТСЯ
Дети - это самые любимые, беззащитные человечки. Именно от взрослых зависит порою здоровье малыша. Наше внимание им необходимо в первую очередь. Кожа у детей еще несовершенна и очень восприимчива к разным инфекциям. Так, появление сыпи на руках и ногах может оказаться невинным проявлением, а может быть сигналом опасного заболевания. Ниже рассмотрим, по какой причине может появиться сыпь у ребенка и как действовать в этой ситуации.
Сыпь - что это такое?
Что же представляет собой такое явление? Сыпь - это патологические изменения кожных покровов, слизистых оболочек, которые отличаются от нормальной кожи внешним видом, структурой, цветом. Она может быть первичной и вторичной, то есть появляться на месте прежних высыпаний. Сочетание первичных и вторичных элементов определяют картину сыпи при заболевании. Это может быть реакция на какой-то аллерген, а может оказаться, что сыпь - это признак какого-либо заболевания.
Виды
Оказывается, высыпания бывают различной природы и типа. Выделяют первичные и вторичные высыпания. Такой бывает сыпь у ребенка на ногах и руках:
- Бугорки - не имеют полости, располагаются глубоко в дерме, до 1 см в диаметре. При этом окрас и рельеф кожи отличен. Могут после себя оставлять шрамы, перерастать в язвы.
- Волдыри - без полости, имеют размытые очертания и розовый цвет. Появляются из-за отека сосочкового слоя дермы. Проходят бесследно, чешутся.
- Папулы или узелки - не имеют полости. Могут быть воспалены или нет, окраска изменена. Проходят, не оставляя следов
- Пузырьки - имеют дно, покрышку, полость. После того как их раскрывают, может образоваться эрозия.
- Пустулы или гнойнички - имеют внутри гной. Могут быть поверхностными или глубокими.
- Розеола представляет собой пятна розового цвета неправильной формы. При растягивании кожи пятно исчезает.
Если сыпь появилась вторично, то могут образовываться:
Диагностика
Если появилась сыпь у ребенка на ногах и руках, нужно срочно обратиться за помощью к педиатру и врачу-дерматологу. Сначала доктор должен внимательно изучить:
- Вид.
- Форму.
- Цвет.
- Количество.
- Характер высыпаний.
- Также важна локализация сыпи.
- Наличие или отсутствие лихорадочного состояния.
- Какие инфекционные заболевания перенесены.
- Какие имеются наследственные недуги.
- Склонность к аллергии.
- Светочувствительность.
Как правило, сыпь - не основное заболевание, а является симптомом какой-либо болезни. Она выступает знаком того, что в организме произошел сбой. Чтобы установить причину такого проявления, врач назначает анализы. В первую очередь - анализ крови и мочи. Также возможно проведение анализа секрета гнойников. После осмотра и анализа врач назначает лечение. Каковы могут быть причины того, что появилась сыпь у ребенка на ногах и руках?
Источники проблемы
Для детского организма сыпь - это очень важный симптом проявления некоторых заболеваний, поэтому важна консультация врача. Причины ее могут быть следующими:
- Аллергические заболевания.
- Инфекционные.
- Паразитные инфекции.
- Сосудистые заболевания и болезни крови.
- Нарушения правил гигиены.
Если сыпь сопровождает инфекционное заболевание, непременно будет повышена температура тела. Имеются и другие признаки, это могут быть:
Давайте рассмотрим некоторые заболевания, которые сопровождаются, помимо сыпи, еще и температурой.
Сыпь с повышенной температурой
Когда в организм попадает инфекция, первая его реакция - температура. Кожные высыпания могут появиться как вместе с температурой, так и без нее. Существует несколько инфекционных заболеваний, признаком которых является сыпь.
К этой группе относят:
- Ветряную оспу.
- Краснуху.
- Скарлатину.
- Корь.
- Энтеровирусную инфекцию.
- Менингококцемию.
Каждой болезни характерны свои особенности распространения высыпаний. Особенно это касается детских заболеваний. Рассмотрим, при каких из них выступает сыпь у ребенка на ногах и руках, а также на теле и лице.
Ветрянка
Эта болезнь у детей встречается чаще всего. От нее не делают прививок. Первый признак этого заболевания - появление красных пятнышек, которые очень быстро переходят в стадию волдырей. Помимо волдырей на лице, голове, теле, также есть сыпь у ребенка на ногах и руках. Температура повышена, некоторое время малыш может испытывать слабость, головную боль.
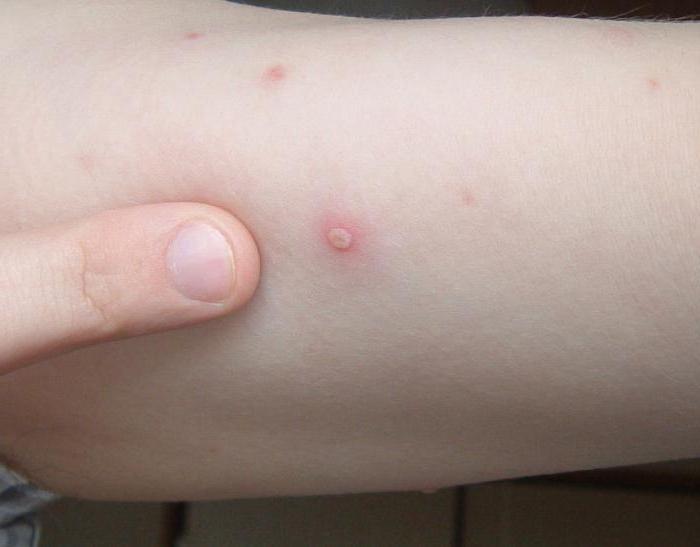
Если волдырь содрать, то остаются рубцы. Основная проблема этого заболевания в том, что сыпь у ребенка на руках и ногах чешется, возникает риск занесения инфекции. Доктор может назначить препараты, снимающие зуд.
Краснуха
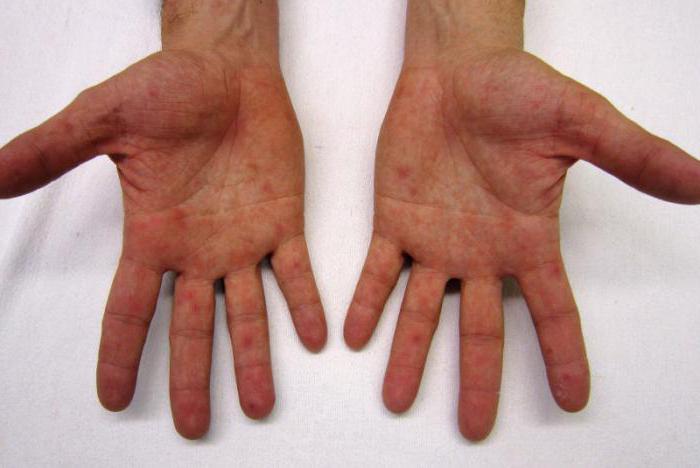
Это заболевание протекает с повышенной температурой. У старших детей возможны суставные боли, общая интоксикация. Высыпания показываются в 1-й день или на вторые сутки. Сначала - на лице, шее, туловище, далее распространяется мелкая сыпь у ребенка на руках и ногах, преимущественно на сгибах. Чем младше ребенок, тем легче протекает это заболевание. Однако у подростков возможны осложнения, такие как энцефалит, менингоэнцефалит. Особенно опасно это заболевание для беременных женщин, возможны пороки развития плода. Также запрещена вакцинация пациентам с ослабленным иммунитетом. Однако краснуха протекает легче, чем скарлатина.
Корь
Опасное инфекционное заболевание, легко передается по воздуху при незначительном контакте с носителем инфекции
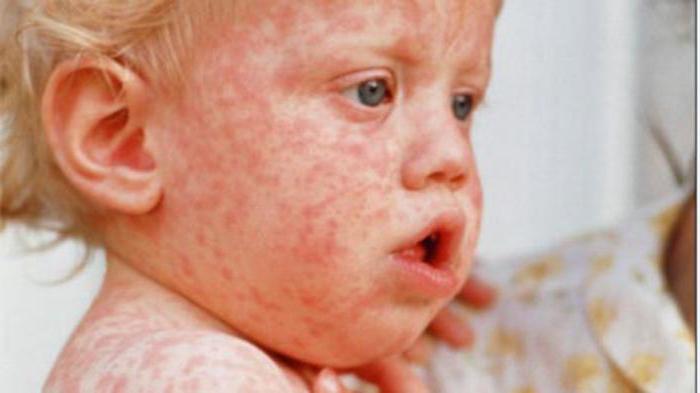
От кори существует прививка. Это заболевание сопровождается интоксикацией организма. Присутствуют симптомы, характерные для простуды, - кашель, слезотечение, чиханье. Температура повышается до высоких значений. Высыпания начинаются со слизистой щек, далее переходят на лицо, все туловище, на конечности (в виде папул, возвышающихся над кожей). Опасно осложнениями на бронхи, может вызвать пневмонию.
Скарлатина
Это инфекционное заболевание, передающееся воздушно-капельным путем, через грязные руки, предметы. Начинается с боли в горле, озноба. Затем появляется мелкая сыпь у ребенка на руках и ногах с температурой. Чаще всего в местах сгибов рук, ног. Затем сыпь распространяется на лицо, шею, туловище. Источник высыпаний - стрептококк. Начинает болеть горло, что очень схоже с вирусной инфекцией. Главным для определения является язык. Он будет малинового цвета. Как только температура начнет снижаться, начинается пластинчатое шелушение кожи рук и ног. При этом заболевании очень важно соблюдать постельный режим и питьевой. Для лечения обязательны антибиотики. Возможны осложнения на сердце и почки.
Энтеровирусная инфекция
Этим заболеваниям подвержены дети дошкольного возраста. Появляется сыпь у ребенка на ногах и руках без температуры. Она, как правило, не чешется
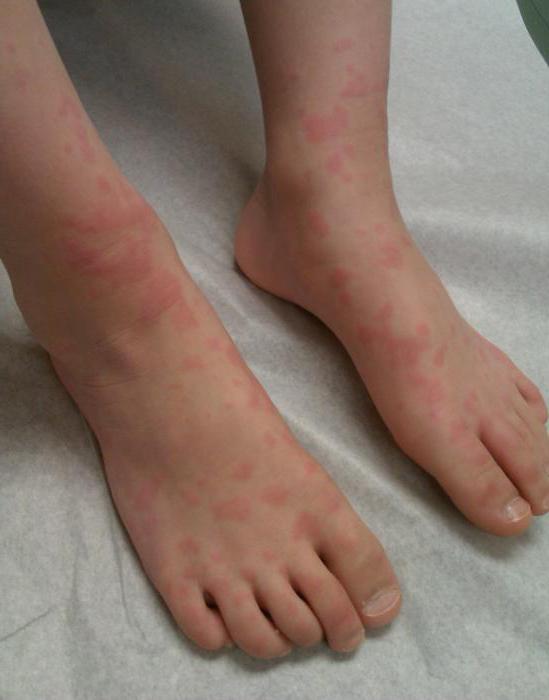
Ребенок может быть здоров или наблюдается повышение температуры до незначительных показателей в течение одного, двух дней. Это происходит вследствие несовершенства, восприимчивости детской кожи.
Менингококцемия
Это очень опасное заболевание. Температура повышается до высоких значений за короткий промежуток времени. Появляется сыпь у ребенка на ногах и руках (не чешется) в виде геморрагии неправильной формы, а также есть на ягодицах. При обнаружении таких высыпаний нужно срочно вызвать врача и определить ребенка в реанимацию.
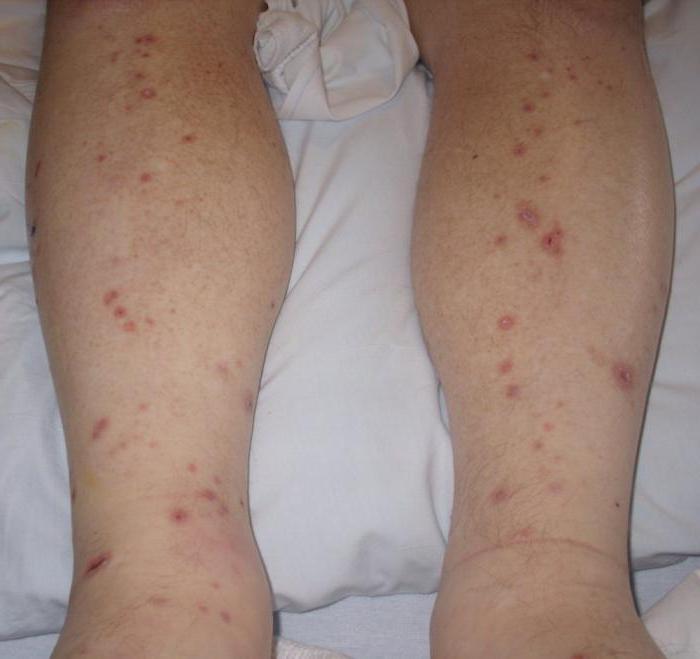
Геморрагический васкулит
Для этой болезни характерна сыпь у ребенка на руках и ногах с температурой, преимущественно в районе сгибов. Вначале появляются маленькие пузырьки или уплотнения, затем сыпь краснеет, приобретает цвет ржавчины и совсем проходит. Считается, что заболевание может быть вызвано аллергией, травмой, выступать следствием острых инфекционных заболеваний, таких как ангина, фарингит. Сопровождается повышением температуры, суставными болями. При молниеносном течении этого заболевания возможен летальный исход. Необходимо внимательно отнестись к лечению.
Высыпания неинфекционного происхождения с зудом
Существует ряд болезней, при которых высыпания сильно чешутся. Например, при чесотке появляется сыпь у ребенка на ногах и руках без температуры, чаще всего на сгибах между пальцами. Как правило, она сильно чешется, особенно в ночное время. Также при гельминтозах высыпания чешутся

Присутствие на коже грибка у детей - одна из причин высыпаний в виде пузырей, эрозий, красных пятен. Места локализации грибка, как правило, на ногах, ладонях, стопах, запястьях. Особенно быстро распространяется сыпь на влажных участках кожи. Может легко передаваться через соприкосновения с зараженным объектом. Особенно часто заражения происходят в местах, где влажная среда (душ, ванная). Сопровождается заболевание сильным зудом без температуры.
Мелкая сыпь без зуда
Если появилась мелкая сыпь у ребенка на руках и ногах, не чешется, возможно, на начальной стадии развития находится псевдотуберкулез. Эта болезнь передается грызунами - после контакта с вещами, к которым они имели доступ. Данная болезнь появляется у детей очень редко, но все-таки она существует.
Если ребенок родился с врожденным сифилисом, был инфицирован внутриутробно, сыпь может появляться время от времени, не беспокоя его. Это папулы с гнойничковым стержнем. Такие высыпания не сопровождаются зудом и температурой. Также мелкая сыпь может быть результатом наследственного инфекционного заболевания, такого как псориаз. У детей до 2-х лет оно бывает редко, однако в более старшем возрасте риск развития, имея наследственность, вполне возможен. Начинается с мелкой сыпи в виде сухих бляшек круглой и овальной формы красно-розового цвета, сверху заметно шелушение. Распространяется на обширных участках кожи, в области коленок, локтей, голове - это характерный признак псориаза. Такая сыпь не зудит. У младенцев может появиться и пройти, а в более взрослом возрасте - вновь вернуться.
Аллергическая реакция
При аллергическом дерматите, помимо высыпаний на лице, туловище, может быть сыпь у ребенка на ногах и руках. Фото наглядно демонстрируют проявление аллергической реакции. Высыпания могут присутствовать как на небольшом участке кожи, так и на обширном. Как правило, сопутствующие признаки - шелушение и сильный зуд. Температура тела при этом остается в пределах нормы, интоксикации организма не происходит. Такая реакция возможна на продукты питания, бытовую химию, лекарственные препараты. Если у ребенка есть аллергия, нужно быть крайне осторожным с аллергенами, исключить их по возможности из рациона, так как есть риск отека Квинке. Возможны остановка дыхания, отек гортани.
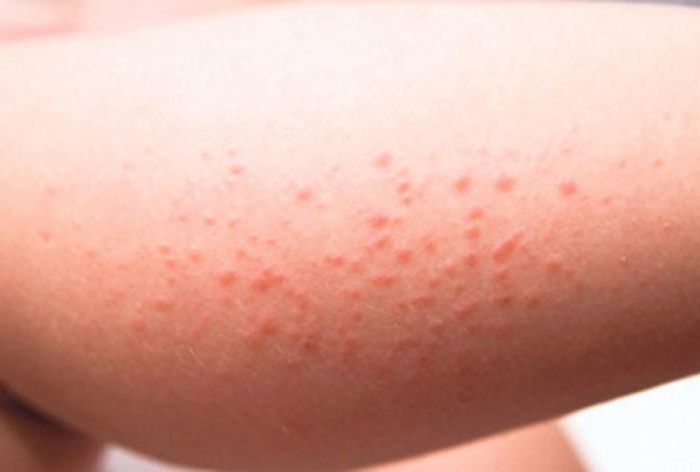
Крапивница - мелкая сыпь - может быть реакцией на температурные факторы, холод, солнце.
Что нельзя делать при обнаружении сыпи у ребенка
Прежде всего, строго запрещено в ситуациях, когда вы увидели высыпания на теле своего малыша:
- Выдавливать гнойнички.
- Вскрывать пузыри.
- Обрабатывать зеленкой или другими средствами до осмотра врача.
- Заниматься самолечением.
Если сыпь у ребенка на руках и ногах чешется, не давайте ему ее расчесывать. При обнаружении сыпи необходимо ограничить контакты с другими, так как болезнь может оказаться заразной. Как мы убедились ранее, сыпь может быть важным симптомом или результатом заболевания. Обязателен осмотр врача для постановки правильного диагноза и назначения соответствующего лечения, чтобы исключить возможные осложнения.
Терапия
Лечение высыпаний – это, прежде всего, устранение заболевания, которое вызвало их. При инфекционных недугах рекомендовано соблюдение постельного режима, прием жаропонижающих средств, антигистаминных препаратов, обработка высыпаний. Если есть необходимость, назначается прием антибиотиков (для исключения развития побочных эффектов). Аллергики должны обязательно наблюдаться у врача-аллерголога. Необходимо исключить аллергены из своего рациона. А также следует соблюдать предписания врача, принимать антигистаминные препараты или глюкокортикостероиды. При грибковых заболеваниях или чесотке необходимо наблюдение у врача-дерматолога.
Профилактика сыпи
Кожа в детском возрасте еще не адаптирована к проявлениям внешней среды, поэтому ей требуются особое внимание и забота. Прежде всего, необходимо соблюдать правила гигиены. Родителям следует позаботиться о том, чтобы были сделаны все необходимые прививки от опасных заболеваний. Если ваш малыш страдает проявлением аллергии, обязательно наблюдайтесь у врача-аллерголога. Правильное лечение, наблюдение помогут перерасти ребенку этот сложный период. Исключите аллергены из рациона малыша. Укрепляйте иммунитет ребенка, чтобы он мог легко и без последствий бороться с болезнями.
Не оставляйте появившуюся сыпь, даже незначительную, без внимания!
Атопический дерматит – воспалительное заболевание кожи, обычно развивающееся в детстве. Предрасположенность к нему часто передается по наследству. Обострение атопического дерматита сопровождается сильным зудом, образованием мокнущей сыпи. При хроническом течении кожа уплотняется, на ней формируются утолщенные бляшки. Лица с этим заболеванием имеют нарушения иммунитета, в частности, склонны к аллергическим реакциям.
Что такое атопический дерматит

Атопия – особый вид аллергический гиперчувствительности организма, который связан с развитием астмы, поллиноза и хронического дерматита (воспаления кожи).
Атопический дерматит у детей встречается чаще всего, в том числе у грудничков, хотя заболевание может развиться в любом возрасте. Патология характеризуется хроническим течением с периодическими обострениями. С возрастом болезнь обычно переходит в стадию длительной ремиссии.
Заболевание имеется у 10 – 20% населения, причем 90% больных – дети до 5 лет. Среди младенцев до года распространенность болезни – около 10%.
Причины и формы атопического дерматита у детей и взрослых
Причины атопического дерматита точно не известны. Заболевание возникает у генетически предрасположенных к нему людей, имеющих дополнительные нарушения иммунитета, под действием неблагоприятных факторов. Эта патология не заразна.
Аллергический атопический дерматит может развиться под влиянием таких пусковых факторов:
- контактные: аллергены (шерсть животных) или раздражающие вещества (мыло, моющее средство, духи, бензин и другие органические вещества);
- ингаляционные: пыль, пыльца растений, плесень, частицы перхоти человека и животных;
- инфекционные: золотистый стафилококк, возбудители кандидоза;
- пищевые: яйца, молоко, бобовые, цитрусовые, рыба, арахис, злаки (реакция на них – показатель тяжелого дерматита).
Клинические формы атопического дерматита:
- экссудативная: напоминает экзему, характеризуется острым воспалением, отеком, мокнутием и зудом;
- эритематозно-сквамозная: уплотненная кожа краснеет, приобретает более темный оттенок, на ее поверхности образуются множественные чешуйки;
- лихеноидная: утолщенная кожа с постоянными царапинами и расчесами, нередко присоединяется вторичная бактериальная инфекция.
У взрослых поражение чаще располагается на сгибательных поверхностях локтей, под коленями, у маленьких детей сыпь возникает на лице и разгибательных поверхностях сустава.
Стадии и симптомы заболевания. Диагностика атопического дерматита

Стадии атопического дерматита обычно зависят от возраста больного.
- У младенцев в 2 – 3 месяца впервые появляется сыпь на щеках и подбородке, которая краснеет, увеличивается и начинает мокнуть. Как только ребенок начинает ползать, подобные пузырьки возникают на открытых участках локтей и коленей. Ребенок беспокоен из-за зуда и постоянного раздражения кожи. К 1,5 годам активность болезни постепенно стихает.
- У детей старшего возраста сыпь появляется под коленями, на внутренней поверхности локтей, на шее, запястьях, лодыжках и кистях. Она представлена уплотнениями, которые затем покрываются чешуйками от постоянного расчесывания. Воспаляется кожа вокруг губ, на ней появляются болезненные трещины. В тяжелых случаях болезни замедляется рост ребенка. После полового созревания проявления болезни практически у всех больных исчезают.
- Некоторые взрослые люди болеют с детства, менее характерно первое проявление болезни в зрелом возрасте. Симптомы патологии типичны, чаще всего поражаются конечности, встречается сыпь вокруг сосков. Отмечается сухость, трещины и зуд кожи на руках и ногах. Страдает сон и работоспособность. Одним из частых сопутствующих заболеваний при этом является ранняя катаракта, поэтому больным с атопическим дерматитом необходимо регулярно обследоваться у офтальмолога.

Симптомы атопического дерматита:
- основной признак – зуд кожи, сопровождающийся расчесами и вторичным инфицированием;
- в период ремиссии отмечается сухость кожи, образование трещин;
- в период обострения в очагах поражения образуются мокнущие корки, кожа краснеет и отекает.
Диагностика атопического дерматита должна проводиться опытным врачом-дерматологом. Она основана на оценке внешней реакции кожи и жалоб больного. Разработана специальная шкала нарушений, с помощью которой подтверждается диагноз.
Дополнительно исследуется кровь для определения числа эозинофилов (аллергических клеток) и специфических иммуноглобулинов Е (антител к конкретным аллергенам).
Биопсия кожи и кожные аллергопробы в диагностике атопического дерматита не используются.
Лечение заболевания
Диета при атопическом дерматите:
- ограничение или исключение пищевых аллергенов;
- отказ от газированных напитков и кондитерских изделий;
- отказ от острых, соленых, копченых, жареных блюд, маринадов, майонеза;
- полезны кисломолочные продукты, овощи, привычные в рационе фрукты.
Народные средства при атопическом дерматите применяются после консультации с врачом:
- использование только одного вида мыла и моющего средства без отдушек;
- применение увлажняющих средств, например, прокипяченного подсолнечного масла, на влажную кожу без вытирания ее полотенцем;
- отказ от горячих ванн;
- в теплую воду для ванны полезно добавлять отвар отрубей, настой череды и ромашки, а также немного марганцовки для обеззараживания кожи,
- снять зуд помогут компрессы из натертого сырого картофеля, примочки из черного чая.
Как вылечить атопический дерматит с помощью лекарств:
- медикаментозная терапия необходима при неэффективности обычных средств по уходу за кожей;
- чаще всего назначаются мази и кремы с глюкокортикоидами;
- эффективные средства лечения атопического дерматита – мази на основе такролимуса и пимекролимуса, которые можно использовать даже у детей.
При необходимости лечение атопического дерматита дополняют антигистаминными препаратами, антибиотиками, энтеросорбентами, седативными средствами. Назначается фототерапия. В тяжелых случаях для снятия обострения используются короткие курсы глюкокортикоидов и иммунодепрессантов.
Осложнения и профилактика
Опасное осложнение атопического дерматита – вторичная инфекция поврежденной кожи с развитием пиодермии. Для ее профилактики необходимо тщательно очищать и увлажнять кожный покров, а при первых признаках инфицирования сразу обращаться к врачу.
Профилактика атопического дерматита:
- лечение гестоза во время беременности, правильное питание будущей мамы, отказ от употребления пищевых аллергенов;
- ограничение медикаментозного лечения новорожденных;
- грудное вскармливание в течение хотя бы полугода;
- соблюдение кормящей мамой гипоаллергенной диеты;
- правильный уход за кожей новорожденного, использование мягких гипоаллергенных средств.
Для профилактики обострений у взрослых применяется лечение в санатории, психотерапия, исключение провоцирующих факторов, профессиональная переподготовка.
- лечение всех членов семьи, страдающих этим заболеванием;
- рекомендации по профилактике дерматита у предрасположенных к нему детей;
- одновременное комплексное лечение у гастроэнтеролога, невролога, дерматолога, офтальмолога и других специалистов;
- назначение самых современных средств для терапии дерматита;
- рекомендации по питанию и уходу за кожей;
- разнообразные физиопроцедуры для профилактики обострений;
- рекомендации для беременных женщин по профилактике заболевания у новорожденных.
Записаться на прием можно по единому телефону. Филиалы клиники расположены в Москве и московской области.

Доктор внимательно осмотрела моего мужа, назначила ЭКГ и поставили предварительный диагноз. Дала рекомендации по нашей ситуации и назначила дополнительное обследование. Пока замечаний нет. Финансовые договоренности соблюдены.

Роах Ефим Борисович
Я просто в восторге от доктора и клиники. Давно не получал удовольствия в клиниках. Всё прошло идеально с точки зрения логистики, строго по времени. Так же получил удовольствие эстетическое и как пациент и как человек. Я мог общаться и это общение доставило мне огромное удовольствие. Нижайший поклон доктору УЗИ.

Лузина Софья Хамитовна
Мне очень понравилась доктор Власова. Приятная и милая женщина, хороший специалист. На все свои вопросы я получила ответ, врач дала мне много хороших советов. Визитом осталась довольна более чем.


Очень понравилась клиника. Обходительный персонал. Была на приеме у гинеколога Михайловой Е.А. осталась довольна, побольше таких врачей. Спасибо.

Удалял жировик у Алины Сергеевны, операцию сделала великолепно! Огромное ей спасибо за чуткое внимание и подход к каждой мелочи.

Сегодня обслуживалась в клинике, осталась довольна персоналом, а также врачом гинекологом. Все относятся к пациентам с уважением и вниманием. Спасибо им большое и дальнейшего процветания.

Клиника "Мама Папа Я" в Люберцах очень хорошая. Коллектив дружелюбный, отзывчивый. Советую данную клинику всем своим знакомым. Спасибо всем врачам и администраторам. Клинике желаю процветания и много адекватных клиентов.

Сегодня удаляла родинку на лице у дерматолога Кодаревой И.А. Доктор очень аккуратная! Корректная! Спасибо большое! Администратор Борщевская Юлия доброжелательна, четко выполняет свои обязанности.

Хочу выразить благодарность работникам клиники Мама, Папа, я. В клинике очень дружелюбная атмосфера, очень приветливый и веселый коллектив и высококвалифицированные специалисты. Спасибо вам большое! Желаю процветания вашей клинике.

Первое посещение понравилось. Меня внимательно осмотрели, назначили дополнительные обследования, дали хорошие рекомендации. Буду продолжать лечение и дальше, условия в клинике мне понравились.

Хорошая клиника, хороший врач! Раиса Васильевна может понятно и доступно объяснить, в чем суть проблемы. Если что-то не так, она обо всем говорить прямо, не завуалированно, как это порой делают другие врачи. Не жалею, что попала именно к ней.
Дата публикации: 01 ноября 2018 .
Кожа постоянно обновляется, и это важно, чтобы понять, что собой представляет псориаз. В норме все слои эпидермиса полностью возобновляются один раз в месяц, а точнее, каждые 25-28 дней. При псориазе этот процесс ускорен до 5-7 дней.
Псориаз, или чешуйчатый лишай, – это один из наиболее распространенных хронических дерматозов, характеризующийся гиперпролиферацией эпидермальных клеток, нарушением ороговения, воспалением в дерме. Его проявления могут варьироваться от нескольких небольших пятен на теле до поражений крупных областей. Это неинфекционное и не передающееся от одного человека другому или от одной части тела другой заболевание.
Как начинается псориаз?
Есть теория, что псориаз появляется чаще в тех областях, которые больше подвержены нагрузкам и внешним воздействиям, например, на локтях и коленях. Однако многие пациенты имеют высыпания там, где нет никаких специфических нагрузок, например, на животе или спине. Обычные места высыпаний - это голова, локти, колени, поясница и голени. Они могут появляться где угодно, включая ногти на ногах и руках, а также чувствительную поверхность слизистых оболочек. Есть несколько разновидностей псориаза. Но, независимо от степени тяжести или формы проявления, это одна и та же болезнь.
Можно ли справиться с заболеванием самостоятельно?
Если Вы вдруг обнаружите на коленных и локтевых суставах малозаметную сыпь, обязательно сходите к дерматологу. Псориаз – серьезное заболевание и самолечение может навредить пациенту. При современных методиках терапии в большинстве случаев возможно добиться стойкой ремиссии или клинического выздоровления.
Почему возникает псориаз?
Псориаз – полиэтиологическое заболевание. Причинами возникновения псориаза являются также эндокринные нарушения, изменения в иммунной системе больного, нарушения обмена веществ, различные неврозы и стрессы.
Если Вы страдаете псориазом, у Ваших детей будет повышен риск заболевания псориазом. Риск повышается почти в два раза, если оба родителя болеют псориазом.
Точные причины псориаза до сих пор неизвестны. Возникает он в результате двух процессов — слишком быстрого деления кожных клеток и воспаления, однако, что именно служит толчком к их развитию, остается неясным.
Под микроскопом видно, что пораженная псориазом кожа воспалена и толще обычной — за счет резкого утолщения эпидермиса (гиперкератоза). Хроническое воспаление заставляет кожные клетки, называемые кератиноцитами, делиться и проходить клеточный цикл в 4-5 раз быстрее, чем в норме. Быстрое накопление кератиноцитов, в свою очередь, приводит к образованию толстых чешуек. Со временем в глубоких слоях кожи возникают новые кровеносные сосуды, которые питают активно развивающиеся псориатические бляшки. Из-за вновь образованных сосудов кожа может оставаться красной даже после лечения.
Обследование больных псориазом и их родственников показывает, что к заболеванию существует генетическая, или наследственная, предрасположенность, но это не значит, что все люди, унаследовавшие определенные гены или имеющие больных псориазом братьев и сестер, непременно заболеют.
Псориаз заразен?
В настоящее время полностью отвергнута инфекционная теория возникновения псориаза. Доказано, что псориаз не заразен.
Как проявляется псориаз?
Первый очаг может возникнуть в любом месте, однако чаще всего это происходит на вполне определенных участках. Самая распространенная форма болезни – обычный псориаз – поражает локти, колени, волосистую часть головы и туловище.
Если у больного обнаружен один очаг псориаза, врач обычно осматривает типичные места, проверяя, нет ли других очагов. Бляшки могут появиться на любом участке, где кожа была когда-то повреждена, например, на месте старого шрама или свежей царапины. В большинстве случаев бляшки располагаются на теле симметрично, хотя у некоторых больных бывают поражены всего один-два участка.
Встречаются и другие формы псориаза, но значительно реже. Например, болезнь может поразить подмышечные впадины и паховую область. Эта форма болезни называется псориазом кожных складок, или псориазом с инверсной локализацией высыпаний. Кроме того, могут возникнуть ладонно-подошвенный псориаз, каплевидный псориаз, пустулезный псориаз, артропатический псориаз и псориатическая эритродермия. Как правило, у каждого больного наблюдается только одна разновидность псориаза, хотя не исключено, и наложение нескольких разновидностей.
В каком возрасте чаще всего проявляются первые признаки заболевания?
Псориаз обычно начинается в относительно молодом возрасте, но может возникнуть в любом, от первого года жизни до старости, когда его проявления часто бывают нехарактерными. У некоторых пациентов псориаз возникает после гриппа или ангины. Это не удивительно - любая инфекция ослабляет иммунитет.
Кто болеет псориазом?
Заболеть псориазом может каждый, независимо от пола, национальности или наличия других кожных недугов. Чаще всего он возникает в возрасте от пятнадцати до тридцати лет. У мужчин и женщин он встречается одинаково часто.
Псориаз - это редкое заболевание?
Некоторые считают псориаз редким, чуть ли не экзотическим заболеванием. В действительности, по самым скромным подсчетам, даже в наиболее благополучных странах и регионах псориазом страдает не менее 4% населения. А в Скандинавии - до 8% граждан. Статистика приводится разная, но, по оценкам, псориазом страдает от 2% до 3% населения США, то есть примерно 4,5 миллиона людей. Каждый год диагностируют примерно 200 000 новых случаев. Распространенность псориаза различна в разных этнических группах. Среди белых она выше, чем среди чернокожих, латиноамериканцев, азиатов, индейцев и эскимосов. Причины подобной неравномерности неизвестны, но считается, что она связана с наследственной предрасположенностью.
Наиболее распространен обычный, или вульгарный, бляшечный псориаз — эта форма встречается у 85% больных. Другие формы псориаза, вместе взятые, составляют около 15% случаев, хотя у одного и того же человека одновременно может наблюдаться несколько разновидностей заболевания. Каплевидный псориаз часто возникает у детей, недавно перенесших инфекцию, например, ангину. Иногда он довольно быстро проходит.
Опасен ли псориаз?
Псориаз, как правило, не затрагивает общее здоровье. Если он обширно распространился, это может, конечно, причинять дискомфорт, неприятные ощущения на коже и затруднения эмоционального плана, может затрагивать работу и досуг. К счастью, большинство людей, больных псориазом, имеет небольшие пораженные участки кожи, что не изменяет их образа жизни. Приблизительно в 10% случаев у людей, больных псориазом может развиться форма артрита, называемого псориатический артрит.

Можно ли вылечить псориаз?
Не существует 100-процентного средства для гарантированного и полного излечения псориаза, но имеется множество лекарств и способов лечения, которые могут уменьшать проявления и контролировать псориаз, часто в течение достаточно долгих периодов времени. Псориаз сам по себе может появляться и исчезать, часто с длительными периодами ремиссии. В большинстве случаев псориаз постоянен.
У большинства больных псориаз то обостряется, то затихает. У многих бывают периоды, когда он полностью исчезает.
Что ухудшает течение псориаза?
Имеются факторы, которые могут ухудшать протекание псориаза, об этом полезно знать. Но помните, псориаз может вспыхивать и без любой кажущейся причины. Ниже – наиболее значимые:
1. Повреждение кожи и расчесы
Раздражения, царапины и загар - все это может активизировать псориаз. Вы должны постараться прекратить механическое раздражение кожи, если это возможно. Псориаз может развиваться впервые на участках кожи, поврежденных от царапин, ожогов или заразных болезней.
2. Солнечные лучи
Для большинства людей с псориазом, умеренное принятие солнечных ванн очень полезно, но загар может заставить псориаз вспыхнуть вновь. Небольшое количество людей (около 10%) считают, что их псориаз ухудшается от солнца в любом его количестве. Если у Вас белая кожа, возможно Вы будете нуждаться в солнцезащитных кремах, чтобы защититься от загара.
Прямой связи между диетой и псориазом не было найдено; однако имеются некоторые важные принципы, которым нужно следовать. Некоторые люди находят, что их псориаз ухудшается с излишком веса – так что потеря веса полезна для регулирования псориаза. Некоторые люди обращают внимание, что алкоголь любого типа, а также жирная и острая пища активизируют псориаз.
Стресс часто обостряет течение псориаза. Если это происходит, стоит пробовать найти способы избегать стрессовых ситуаций.
Некоторые болезни горла и верхних дыхательных путей, особенно стрептококковые инфекции, могут ухудшать течение псориаза. Чаще это проявляется у детей и подростков.
Читайте также:


