Слизь из заднего прохода при дисбактериозе
Проктология (от греч. proktos — 'задний проход', logos — 'учение') — это раздел медицинской науки, который занимается диагностикой, лечением и профилактикой заболеваний промежности, прямой кишки и других отделов толстого кишечника.
Современная проктология сочетает в себе все новейшие достижения медицинской науки в области диагностики и лечения различных заболеваний. К сожалению, по данным статистики, число людей, сталкивающихся с подобными проблемами, увеличивается с каждым днем. По всему миру миллионы пациентов обращаются за медицинской помощью с такими недугами, как:
- геморрой
- анальная трещина
- колит
- паропроктит
- запор
- диарея
- дисбактериоз
- полипы прямой кишки
- кокцигодиния
- остроконечные кондиломы анального отверстия
- рак прямой кишки
Решить эти проблемы способен только высококвалифицированный врач-проктолог в условиях современного медицинского учреждения. Среди диагностических методик, применяемых в современной проктологии, следует отметить такие, как: аноскопия, ректоскопия, сфинктерометрия, колоноскопия, ультрасонография, ирригоскопия, фистулография, биопсия, лабораторный анализ крови и анализ кала, а также ДНК-диагностика.
Проктологические заболевания при скрининге выявляются у каждого четвертого взрослого человека, который считает себя практически здоровым. В большинстве случаев это бессимптомные полипы толстой кишки.
Кому необходимо посетить врача-колопроктолога
- пациентам, предъявляющим жалобы на боли в животе и области прямой кишки, запоры, неустойчивый стул, примесь крови и слизи в каловых массах
- людям старше 40 лет
- женщинам перед родами и беременностью
- людям с отягощенным семейным анамнезом (опухоли и полипы, воспалительные заболевания толстой кишки у родственников)
- пациентам, ранее перенесшим колопроктологические заболевания
- людям, занимающимся анальным сексом
- людям, подверженным воздействию вредных факторов: сидячий образ жизни, профессиональные вредности (водители, люди, работающие с вредными веществами и условиях повышенной запыленности)
- при травмах перианальной области и прямой кишки (инородными предметами)
- при частой температуре до невысоких цифр (субфебрильная) 37,1 - 37,5
- при изменении анализов крови: повышение уровня лейкоцитов, повышение СОЭ, анемия.
Симптомы
- Боли в животе — достаточно характерный симптом заболеваний ободочной и ампулярного отдела прямой кишки, но их нельзя считать ранним проявлением. Боли могут быть постоянными или схваткообразными. Схваткообразные боли обычно свидетельствуют об ограниченном сужении кишки в результате различных патологических процессов Реже они отмечаются при дискинезии кишечника с преобладанием спастического компонента. Постоянные боли в животе более характерны для прогрессирующего воспалительного поражения, они наблюдаются при гранулематозном и неспецифическом язвенном колите, синдроме раздраженной кишки, опухоли кишки с перифокальным воспалением, дивертикулезе с дивертикулитом и образованием воспалительного инфильтрата или развитием перитонита.
- Боли в области заднего прохода и промежности нередко носят постоянный, распирающий характер или бывают дергающими и жгучими. При острой анальной трещине, остром тромбозе геморроидальных узлов, остром парапроктите после акта дефекации они могут становиться нестерпимыми. Ряд заболеваний прямой кишки (доброкачественные опухоли, хронические свищи, рак и др.) может длительно протекать без болевого синдрома. При самом распространенном заболевании прямой кишки — неосложненном геморрое — болей обычно не бывает или они слабо выражены (чувство набухания).
- Выделение слизи и гноя из заднего прохода может отмечаться только во время дефекации или носить постоянный характер (при свищах прямой кишки и недостаточности сфинктера заднего прохода). В последнем случае часто происходит мацерация перианальной кожи, возникают множественные эрозии и плохо заживающие глубокие трещины, что сопровождается зудом, жжением и острыми болями. Примесь слизи и гноя к каловым массам обычно наблюдается при хроническом и остром проктите, проктосигмоидите, неспецифическом язвенном и гранулематозном колите, а также при ворсинчатых опухолях и раке прямой и сигмовидной кишки. Выделение слизи и гноя в этих случаях нередко сочетается с примесью крови.
- Кровотечение или примесь крови к испражнениям является одним из часто встречающихся и серьезных симптомов заболеваний прямой и ободочной кишки. Примесь крови при дефекации может быть симптомом злокачественной опухоли! Выделение капель алой крови или даже струйное кровотечение, чаще в конце акта дефекации, характерно для геморроя и анальной трещины. Иногда такая геморрагия приводит к потере 100—200 мл крови в сутки и при частых повторениях обусловливает развитие малокровия. Макроскопически определяемые в каловых массах прожилки крови и кровяные сгустки обычно наблюдаются при воспалительных процессах (колиты), дивертикулезе и опухолях. Чем проксимальнее располагается источник кровотечения в толстой кишке, тем однороднее примесь крови к каловым массам и тем темнее их цвет. При кровотечении из слепой и восходящей кишки кровь может настолько сильно измениться под воздействием кишечных ферментов, что каловые массы принимают типичный дегтеобразный вид, как при кровотечениях из верхних отделов желудочно-кишечного тракта.
- Малоизмененная кровь в жидком состоянии или в виде сгустков может выделяться во время дефекации у больных неспецифическим язвенным колитом и с болезнью Крона толстой кишки, при дивертикулезе, а также при распадающихся и изъязвленных ворсинчатых и раковых опухолях. Профузные кровотечения редко наблюдаются при заболеваниях толстой кишки. Они могут возникнуть при дивертикулезе толстой кишки, реже — при неспецифическом язвенном колите и болезни Крона толстой кишки.
- Анемия при заболеваниях толстой кишки чаще развивается вследствие хронической или острой кровопотери. При раке, локализующимся в правых отделах толстой кишки, анемия наблюдается часто и бывает обусловлена как хронической кровопотерей, так и нарушением гемопоэза вследствие интоксикации, рано и быстро развивающейся при этой локализации опухоли.
- Запор — затруднение акта дефекации и задержка стула вплоть до отсутствия его в течение нескольких дней и недель — является частым симптомом как функциональных, так и органических заболеваний толстой кишки. Функциональный запор может быть атоническим и спастическим и в зависимости от этого протекать с менее или более выраженным болевым синдромом. При органических сужениях толстой кишки (рубцовые стриктуры, опухоли, сдавление извне и пр.) запор обычно предшествует или является одним из симптомов частичной кишечной непроходимости, нередко прогрессирующей вплоть до полной обструкции. Чередование запоров и поносов часто является симптомом синдрома раздраженного кишечника.
- Непроходимость толстой кишки — синдром нарушения пассажа содержимого по толстой кишке, проявляющийся в отсутствии или задержке стула, затруднении отхождения газов, вздутии и растяжении живота, постоянных и схваткообразных болях, нарастании других дискинетических явлений (нарушение аппетита, тошнота, рвота и т. п.). Непроходимость может быть частичной или полной и чаще наблюдается при опухолевых поражениях толстой кишки, но встречается и при функциональных (атонические и спастические запоры, копростаз и т. п.).При прогрессировании непроходимости толстой кишки нарастают как местные (вздутие живота, появление признаков воспаления брюшины), так и общие (симптомы интоксикации и нарушения обменных процессов) нарушения. Для частичной непроходимости толстой кишки характерны периодическое, но неполное отхождение стула и газов, иногда смена запора поносом, временное прекращение болей и вздутия живота, кратковременные или длительные периоды ремиссии с улучшением общего состояния, особенно под влиянием лечебных мероприятий (клизмы, легкие слабительные).
- Вздутие живота может возникать не только при запоре и непроходимости кишечника. Оно нередко связано с метеоризмом, обусловленным алиментарными нарушениями, врожденной или приобретенной ферментативной недостаточностью (особенно в верхних отделах желудочно-кишечного тракта), а также дисбактериозом толстой кишки, синдромом раздраженного кишечника. В современных условиях дисбактериоз встречается особенно часто из-за широкого применения различных антибактериальных и антисептических препаратов. Есть также основания полагать, что дисбактериоз и связанное с ним вздутие живота в значительной мере определяются нерациональным питанием, особенно у городского населения (преобладание высококалорийных продуктов животного происхождения с большим содержанием жиров и белков, малое количество растительной клетчатки).
- Понос — частый жидкий стул — является характерным симптомом ряда неинфекционных заболеваний толстой кишки (колиты, диффузный полипоз). При неспецифическом язвенном и гранулематозном колите понос часто сопровождается тенезмами. Понос может являться симптомом дисбактериоза, синдрома раздраженного кишечника.
- Тенезмы — частые ложные позывы к дефекации (без выделения кала или с отделением незначительного количества слизи, крови или жидкого кишечного содержимого) — изнуряют больных и могут сопровождаться мацерацией перианальной кожи, образованием трещин и эрозий. Тенезмы являются следствием рефлекторного возбуждения моторной деятельности дистальных отделов толстой кишки, особенно прямой, в результате воспалительных изменений сенсорной зоны слизистой оболочки анального отдела прямой кишки, часто являются основным симптомом опухоли нижнеампулярного отдела прямой кишки.
- Недержание кала и газов наблюдается при врожденных или приобретенных анатомических поражениях сфинктерного аппарата прямой кишки или нарушении его рефлекторной регуляции центрального, в том числе психологического, или периферического характера. Большинство специалистов различают три клинически определяемые степени недостаточности сфинктера заднего прохода: I степень— недержание газов, II степень — недержание газов и жидкого кала, III степень—недержание газов, жидкого и твердого кала.
Многие выраженные формы заболеваний толстой кишки воспалительного и опухолевого характера (диффузный полипоз, рак, злокачественные лимфомы, гемангиомы) протекают со значительными нарушениями обменных процессов, что клинически выражается в нарастании слабости, истощении, замедлении роста и развития больного, нарушениях функции половых органов.
Появление крови в кале является очень тревожным знаком. Даже если не существуют дополнительные симптомы, и человек может чувствовать себя хорошо, даже это может стать первым признаком заболевания.
Кровь в кале показывает, что произошло какое-то повреждение кишечника или его сосудов. Необходимо сразу же обратиться к врачу, чтобы он поставил точный диагноз.
Данный симптом может быть связан с различными заболеваниями. Немаловажную роль играет тот факт, в каком именно виде выходит кровь в кале, поэтому стоит отнестись к этому внимательно.
Откуда кровь в кале?
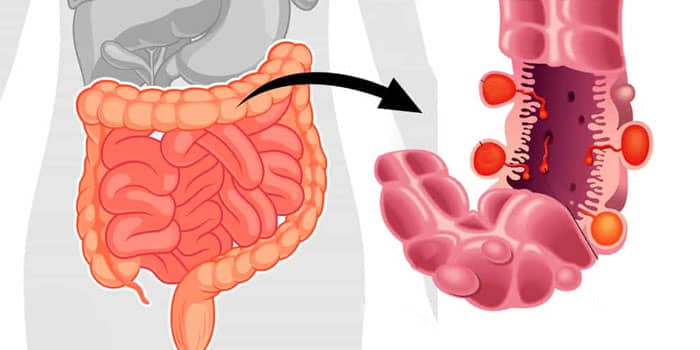
Кровь в кале - симптом большого количества заболеваний. Редко, когда это единственный признак нарушений работы организма. Диагностировать заболевание можно только после изучения всех симптомов и назначения ряда анализов. Вероятнее всего появление красных вкраплений крови в кале свидетельствует о повреждении слизистой оболочки прямой кишки. В случае, если кровотечение происходит в других отделах кишечника, кровь в кале приобретет темно-бурый или черный цвет. Причины появления таких выделений могут быть самыми разнообразными.
Так, например, симптом проявляется во время заболевания под названием неспецифический язвенный колит. В таком случае наблюдаются прожилки крови, как в жидком, так и в твердом кале.
Часто задают вопрос, является ли кровь в кале проявлением геморроя . Такая вероятность есть, если на туалетной бумаге остается алая кровь или же появляется кровь, которая не смешивается с калом. Также это может свидетельствовать о трещине заднего прохода . Худшим вариантом является рак прямой кишки.
Если вместе с кровью наблюдается и проявление слизи, то это может быть неспецифический язвенный колит, проктит или полипы в прямой кишке.
Обильное кровотечение может являться признаком ишемического колита или дивертикулеза прямой кишка.
Если небольшое количество крови является единоразовым, она не смешивается с калом при запорах, то возможно это обычное перерастяжение или разрыв ануса из-за слишком твердых каловых масс. В этом случае обращение к врачу не требуется.
Однако есть опасность возникновения так называемой скрытой крови, которая может быть вызвана кровотечением из желудочно-кишечного тракта. В данном случае вероятно такое заболевание как язва 12-перстной кишки или желудка. При малейшем подозрении на данные болезни, необходимо сразу же сдать анализ на скрытую кровь в кале.
Симптомы зависят от того, какое заболевание вызывало появление крови в кале. Рассмотрим основные.
Трещины анального отверстия
Кровь имеет ярко алый окрас, не смешана с каловыми массами, объем крови небольшой
Темная кровь, которая регулярно появляется на поверхности кала, зуд и боль в прямой кишке, ощущение распирания; при наружном геморрое видны варикозные узлы
Неспецифический язвенный колит
Кроме крови (темно-красная, выходит сгустками или прожилками), появляются слизь и гной в кале, возникает диарея, боль в животе, проявления общей интоксикации, гиперемия
Кровь, слизь и гной в кале, частая диарея, боли в суставах и животе, лихорадка, кожные высыпания, ухудшение зрения, язвы на слизистой оболочке рта
Жидкий стул с кровью, слизью и гноем, повышение температуры тела, боль в проекции кишечника
Кровь в кале появляется если разрушены стенки сосудов или кишечника, может возникнуть перфорация с каловым перитонитом, развивается кишечная непроходимость
Кровь в кале, которая появляется в связи с поражением слизистой оболочки кики клостридиями
Инфекции, передающиеся половым путем
Кровь в кале или на поверхности
Кровотечение из анального отверстия, острая боль в проекции кишечника
Методы диагностики

Основные виды первоначальной диагностики:
- анализ кала на яйца гельминтов;
- копрограмма;
- анализ кала на скрытую кровь;
- ректальное исследование прямой кишки (нижних отделов);
- осмотр анального отверстия проктологом;
- ректороманоскопия.
Чтобы уточнить диагноз назначают рентгенографию ЖКТ, колоноскопию, УЗИ толстого кишечника.
Чтобы обследовать верхние отделы системы пищеварения, нужно обратиться к гастроэнтерологу. Специалист опросит пациента на предмет жалоб, прощупает живот в протекции тонкого кишечника и желудка. Далее врач может назначить:
- ФГДС;
- УЗИ тонкого кишечника и желудка.
Для того чтобы подготовиться к сдаче анализа на выявление скрытой крови в кале, вам необходимо будет потратить 2-3 дня. Следует отказаться от приема пищи, в которой содержится железо. К таким продуктам можно отнести: гречневую крупу, мясо, помидоры, рыбу, гранат, яблоки.
Лечение
Так как причиной крови в кале могут быть различные заболевания, невозможно выделить какое-то одно направление при лечении. Самое главное – это не пускать все на самотек, сразу же обратиться к врачу и сделать микробиологический анализ кала, который и поможет точно установить правильный диагноз. После проведения тщательной диагностики ставится диагноз, а далее лечится основное заболевание, которое и вызывало появление крови в кале. Во время лечения рекомендуется исключить продукты, которые могут механически или химически травмировать ЖКТ. Иногда врачи прописывают специальную диету.
Важно! При геморрое и анальных трещинах нужна тщательная личная гигиена.
Заболевание
Методы лечения
Применение венотоников, мазей и гелей с таким же действием, ректальных свечей, веносклерозирующих препаратов, слабительных, противосвертывающих; в запущенных случаях геморрой лечится оперативным путем
Неспецифический язвенный колит
Прием цитостатиков, глюкокортикостероидов, сульфалазина; при осложнениях назначается операция
Острые бактериальные инфекции
Лечатся антибиотиками и пробиотиками
Прием противовирусных препаратов
Операция по удалению части кишечника с последующим прижиганием пораженных сосудов или их зашиванием
Прием гормональных препаратов
Язва желудка или 12-перстной кишки
Операция по резекции 12-перстной кишки или желудка, в некоторых случаях можно просто ушить язву
Профилактика
Профилактики непосредственно крови в кале не существует. Есть ряд мер, которые помогут профилактировать заболевания ЖКТ:
- Отказаться от всех вредных привычек.
- Правильно питаться – дробно, то есть малыми порциями от 4 до 6 раз в день.
- Последний прием пищи – за 3-4 часа до сна.
- Надо свести к минимуму, а лучше исключить фастфуд, жирную пищу, сдобную выпечку, консервированные продукты, копчености, соленья, острые приправы.
- Наладить питьевой режим. Свободной жидкости должно быть от 1,5 до 2 л в день. Это может быть чистая вода, морсы, компоты, соки, травяной или обычный, но некрепкий чай.
- Регулярно обследоваться в профилактических целях – хотя бы раз в год, особенно при наличии наследственной предрасположенности.
- Поддерживать себя в тонусе, делать ежедневную гимнастику.
- Избегать стрессов.
- Создать правильный микроклимат – использовать очистители и увлажнители воздуха, регулярно проветривать, вытирать пыль и делать влажную уборку.
- Не переохлаждаться, потому что каждое ОРЗ – это удар по иммунитету.
Зуд в анальной области – патологическое состояние, возникающее при широком спектре болезней кишечника. Человек испытывает постоянный дискомфорт, мешающий нормальной жизнедеятельности.
В некоторых случаях зуд усиливается в ночное время суток, препятствуя сну и отдыху. В результате снижается работоспособность, больной становится вялым, раздражительным, подавленным и апатичным.
Помимо зуда и жжения, у больного могут появиться и другие симптомы:
- покраснение кожных покровов;
- изменение плотности кожи рядом с анальным отверстием – ее истончение или, наоборот, уплотнение;
- появление сыпи, мокнущих язвочек, экзем.
Что такое зуд в заднем проходе?
Зудом называют болезненно-щекочущее ощущение в коже, вызывающее навязчивое желание расчесать пораженную область. Зуд часто появляется из-за раздражения кожных покровов рядом с анальным отверстием. Например, при идиопатическом зуде наблюдается повышенная выработка слизи стенками кишечника. Жидкость постоянно выделяется из ануса, вызывая воспаление и покраснение окружающих тканей. Это и становится причиной дискомфорта. Но к воспалению приводят и другие причины.
К примеру, при энтеробиозе мучительный зуд возникает из-за движения маленьких паразитических червей - остриц. Жжение усиливается в темное время суток, когда гельминты передвигаются ближе к анальному отверстию. Этим они раздражают нервные окончания, что и вызывает зудящее жжение. Но это не все факторы, по причине которых может развиться данное патологическое состояние.
От чего бывает зуд в заднем проходе?
Анальный зуд не всегда вызван патологическими процессами, протекающими в организме.
Он может быть связан и с внешним воздействием:
- использованием жесткой туалетной бумаги, травмирующей кожу;
- чрезмерной или недостаточной интимной гигиеной;
- работой в помещении с пыльным воздухом.
Неподходящее мыло или аллергия на косметические отдушки также приводит к раздражению кожи и может спровоцировать жжение и зуд.
Раздражение анальной области провоцируют разнообразные заболевания:
- паразитарные инвазии;
- воспаление геморроидальных узлов;
- грибковые поражения;
- мочеполовые инфекции;
- новообразования;
- недостаточная функция анального сфинктера;
- сахарный диабет и другие тяжелые хронические болезни.
Во многих случаях неприятный симптом возникает из-за заболеваний прямой кишки. Их спектр достаточно широк: вызвать жжение могут кожные новообразования, хронический проктосигмоидит, дисбактериоз. Постепенно проявляются и другие симптомы: например, боль и резь при дефекации, кровавые и слизистые сгустки в кале, ощущение давления и тяжести внизу живота. Но основным признаком остается раздражение и покраснение кожных покровов.
У женщин зуд может быть связан с некоторыми гинекологическими болезнями. При этом он отдает не только в анальную область, но и распространяется на большие и малые половые губы, вульву. Промежность краснеет и отекает, появляются обильные выделения с неприятным запахом.
Причины жжения разнообразны, поэтому при его возникновении рекомендуется обратиться в медицинский центр для прохождения обследования у проктолога.
Зуд вокруг заднего прохода
Поражение кожи рядом с анальным отверстием связано с воздействием внешних и внутренних факторов. К первым относится:
- повышенная потливость. Чаще наблюдается у людей с избыточной массой тела. В области промежности начинает скапливаться пот, раздражающий кожные покровы. В итоге появляются опрелости, которые и служат источником дискомфорта;
- ношение тесного синтетического белья. Бельевая ткань нарушает естественный воздухообмен, препятствует нормальному отведению влаги. Грубые внутренние швы нарушают целостность кожных покровов, ухудшают микроциркуляцию крови. Все это создает благоприятные условия для развития патогенов.
Если раздражение вызвано внешними причинами, вылечить его достаточно просто. Больному рекомендуется отказаться от синтетических моющих средств (или выбирать гипоаллергенную протестированную дерматологами косметику), выбирать натуральное свободное белье удобного кроя.
Сложнее поддаются лечению состояния, связанные с внутренними патологиями. Например, зуд является основным симптомом при дерматите и псориазе, лишаях, экземах. Вызвать жжение может дисбактериоз, диарея. Слишком частое опорожнение кишечника негативно сказывается на состоянии слизистой оболочки: к ней приливает кровь, ткани набухают, становятся более чувствительными – любое прикосновение сопровождается болью. Но есть и более серьезные причины, нарушающие работу сфинктера.
Например, хронические нарушения метаболизма приводят к накоплению в клетках тканей токсинов. В результате у больного появляются кожные высыпания, распространяющиеся в том числе и промежность. Поэтому зуд сопутствует сахарному диабету, циррозу и опухоли печени, патологиям поджелудочной железы.
Какой врач лечит зуд в заднем проходе?
При покраснении анальной области и появлении зуда, стоит записаться к проктологу. Специалист выслушает жалобы, уточнит семейный анамнез, проведет первичный осмотр. Но для постановки точного диагноза потребуются обследования, спектр которых определит врач.
Обычно исследования включают в себя:
- анализы крови и мочи;
- ирригоскопию;
- колоноскопию;
- ректороманоскопию;
- аноскопию и другие исследования кишки.
В некоторых случаях требуются консультации других врачей: уролога или гинеколога, эндокринолога, дерматовенеролога. Направления к ним выдает проктолог. По результатам проведенных анализов устанавливается заболевание, вызывающее раздражение анальной области, и подбирается подходящее лечение.
Почему болит задний проход?
У некоторых больных зуд переходит в ноющую или режущую боль в анальной области. Приступы отличаются продолжительностью и интенсивностью, отдают в нижний отдел живота, поясницу, нижний отдел позвоночника. Выраженность болевого синдрома и его специфика определяется патологическим нарушением, приведшим к появлению рези.
Врачи могут диагностировать:
К появлению боли в заднем проходе может привести запор (из-за затвердевания каловых масс, создающих давление на стенки кишки) или диарея. Часто сильная резь возникает из-за нарушения кровотока в ягодичных мышцах, например, от длительной вынужденной сидячей позы. С таким проявлением сталкиваются дальнобойщики или люди, экспедиторы. Установить точную причину можно только после обследования.
Если не начать лечение, болезнь усугубляется и постепенно развиваются и другие признаки патологий:
- лихорадка;
- выделения из ануса;
- слизь в каловых массах;
- нарушение функций ЖКТ;
- боль в абдоминальной области.
Больной теряет аппетит, испытывает тошноту после приема пищи, резко меняется его вес. Кожные покровы становятся бледными, влажными, с сероватым оттенком. При появлении подобных признаков рекомендуется как можно раньше записаться на прием к врачу. Резь и жжение в заднем проходе могут указывать на серьезную патологию, требующую незамедлительного лечения.
Резкая боль внизу живота, отдающая в задний проход
Достаточно часто с данной разновидностью боли сталкиваются женщины в середине менструального цикла. Боль появляется из-за разрыва фолликула при выходе яйцеклетки. Процесс сопровождается локальным повышением температуры в яичниках, что дополнительно усугубляет неприятные ощущения. Но это естественные процессы, не внушающие опасения.
Схожая боль появляется и во время менструации. Она может быть сильно выраженной и достаточно продолжительной (до двух дней). Не стоит самостоятельно принимать обезболивающие средства или гормональные препараты – лучше обратиться к наблюдающему гинекологу для назначения спазмолитиков.
Но боль внизу живота может свидетельствовать и о патологиях:
- воспалении и скоплении жидкости в позадиматочной области;
- спаечных процессах, затронувших репродуктивные органы;
- кисте яичника;
- внематочной беременности.
Если резкая боль возникает у мужчин, она может быть вызвана воспалением аппендикса. Вместе с резью возникают тошнота, общая слабость, нарушение сердечного ритма. Но иногда болезненные ощущения в животе вызваны обычным запором и метеоризмом. Однако, если человек регулярно испытывает расстройство пищеварения, страдает от регулярных запоров, это может быть признаком серьезной патологии. Стоит записаться на прием к гастроэнтерологу или проктологу.
Почему при беременности боль отдает в задний проход?
С неприятной болью, отдающей в область анального сфинктера, периодически сталкиваются беременные женщины. Дискомфорт вызван рядом факторов:
- рост плода приводит к увеличению давления на кишечник. Внутренние органы оказываются сдавленными, ухудшается приток крови к ним и замедляются обменные процессы. Для компенсации данного эффекта вены набухают и расширяются, что постепенно ухудшает эластичность стенок кишки и приводит к образованию геморрагических узлов;
- в последнем триместре органы брюшины сдавливаются и смещаются, испытывают нехватку питательных веществ. Это сказывается на их функционировании – в частности, беременные могут страдать от запоров или диареи, что также сопровождается болезненными ощущениями в анусе;
- во время беременности снижается иммунная защита организма и обостряются воспалительные процессы, активизируется патогенная микрофлора, часто развивается дисбактериоз.
Рост плода сказывается и на моторных функциях кишечника. Ухудшается перистальтика, что приводит к частым запорам. Ситуация усугубляется из-за малой подвижности женщины на последних сроках беременности. Чтобы избежать проблем с ЖКТ, рекомендуется сбалансировать питание, а в случае повторения неприятных симптомов проконсультироваться с опытным врачом.
Как избавиться от зуда в заднем проходе?
При появлении зуда и жжения в анальной области, необходимо убедиться, что он не вызван внешними факторами. Возможно, вы недавно сменили средство для интимной гигиены, и зуд вызван аллергической реакцией.
В таком случае необходимо:
- удалить с кожи остатки косметического средства;
- носить просторное белье удобной формы из хлопка, шелка или других натуральных материалов;
- выбирать мягкую туалетную бумагу без отдушек.
Устранив внешний раздражитель, вы избавитесь от зуда. Но если кроме раздражения вы обнаружили такие симптомы, как:
- высыпания на ягодицах;
- появление кондилом;
- мокнущие язвочки.
В таком случае рекомендуется как можно скорее обратиться за консультацией к проктологу или дерматовенерологу. Скорее всего, у больного наблюдается инфекция кожи, вызванная бактерией, вирусом или грибком. Врач назначит необходимые исследования для обнаружения возбудителя и подберет подходящее лечение.
Если самостоятельные попытки справиться с зудом не приносят результата больше суток, жжение и резь усиливаются или появляются новые симптомы нарушений – не стоит заниматься самолечением. Многие заболевания могут спровоцировать дискомфорт в области ануса и чем раньше они будут обнаружены, тем выше вероятность быстрого выздоровления без осложнений.
Чем лечить зуд в заднем проходе?
Схема терапии зависит от диагностированного заболевания. Если зуд вызван паразитарной инвазией, назначаются антигельминтные препараты. В случае контактного дерматита – врач назначает антигистаминные таблетки и мази местного применения.
Обычно проводится комплексное лечение, которое может включать в себя:
- физиопроцедуры. Они улучшают кровообращение в тканях, способствуют быстрому заживлению и нормализации работы прямой кишки. Снижают выраженность болей и помогают облегчить состояние пациента;
- прием противовирусных и антимикробных лекарств. Назначаются в случае, если боль и зуд вызваны патогенными микроорганизмами. Направленно воздействуют на патоген;
- обезболивающие средства. При интенсивных болях назначаются новокаиновые блокады.
Медикаменты и процедуры подбираются в зависимости от диагностированной болезни, текущего самочувствия пациента, особенностей его организма. Проктолог контролирует ход лечения до полного выздоровления больного.
Что делать при сильной боли в заднем проходе?
Столкнувшись с сильной болью рядом с анусом, рекомендуется обратиться в медицинский центр за квалифицированной помощью. Не стоит заниматься самолечением – прием обезболивающих средств только маскирует симптом, в то время как заболевание будет прогрессировать. Также не нужно полагаться на народные средства. Они не эффективны и при некоторых патологиях могут только усугубить состояние больного.
Для постановки точного диагноза необходимо пройти ряд лабораторных и инструментальных обследований. По их результатам врач установит причину сильной боли и подберет результативную терапию.
Снизить риск проктологических нарушений поможет простая профилактика:
- не допускайте застоя крови в ягодичных мышцах – при сидячей работе старайтесь регулярно вставать, делать небольшую разминку;
- сбалансируйте диету – добавьте в нее достаточное количество овощей и фруктов с большим количество клетчатки. Растительные волокна стимулируют моторную функцию кишечника и помогают поддерживать тонус мышц;
- не злоупотребляйте алкоголем, острой, соленой и копченой пищей. Данные продукты раздражают слизистую и провоцируют ее воспаление;
- сбалансируйте режим работы и отдыха – повышенная психоэмоциональная нагрузка также может стать причиной проблем с кишечником.
Лицам, находящимся в группе повышенного риска (избыточный вес, тяжелые роды, наличие воспалений и опухолей ЖКТ в семейном анамнезе) рекомендуется проходить регулярные профилактические осмотры в отделении проктологии.
Читайте также:



