Шанкр что это у детей
СИФИЛИС (по имени героя поэмы Дж. Фракасторо пастуха Сифилуса — Syphilus), хроническая венерическая болезнь, вызываемая бледной спирохетой (трепонемой), которая, обладая большой подвижностью, довольно легко и быстро проникает в различные ткани и органы человека через малейшие ссадины и царапины на кожных покровах и слизистых оболочках. С проникновением бледных спирохет в организме происходят сложные изменения иммунологического характера. На протяжении болезни бледные спирохеты распространяются по всем тканям и органам. Возможны повторные (после излечения) заражения, поскольку стойкого иммунитета не формируется. Вне организма спирохеты живут и сохраняют вирулентность во влажной среде несколько часов; быстро гибнут при высыхании, нагревании (при температуре 55 °С в течение 15 минут), под действием дезинфицирующих средств, кислот, щелочей. К охлаждению малочувствительны: при замораживании сохраняют жизнеспособность в течение 2 — 3 дней, чем объясняются случаи заражения от трупа.
Заражение сифилисом возможно при прямой передаче бледных спирохет от больного здоровому, в большинстве случаев — при половых сношениях, реже — при поцелуях. Второй (опосредованный) путь заражения — инфицирование через любой предмет (ложка, стакан, зубная щётка, губная помада, сигарета и т. п.), на котором имеется невысохшее отделяемое, содержащее бледные спирохеты (так называемый бытовой сифилис). Ещё один путь — внутриутробное заражение от больной матери через плаценту. Реакция человеческого организма на внедрение бледной спирохеты сложна и многообразна. У большинства больных инфекция развивается по "классическому" пути, когда различают 3 клинических, последовательно сменяющих друг друга периода.
Инкубационный период длится в среднем 3 — 4 недели, иногда он укорочен до 9 — 11 или удлинён до 92 суток. Лечение сифилиса, начатое в инкубационном периоде, может предупредить развитие клинической картины заболевания и сравнительно быстро обеспечить полное выздоровление. Вот почему очень важно, узнав, что половой партнёр болен сифилисом, немедленно обратиться к врачу.
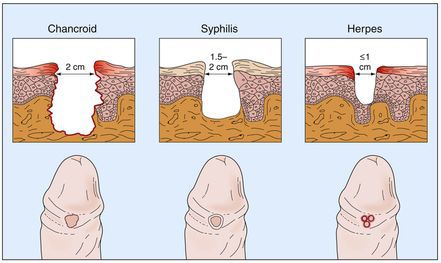
Первичный период сифилиса длится в среднем 6 — 7 недель. Характеризуется появлением на месте внедрения возбудителя в организм человека красного пятна, затем уплотнения, на поверхности которого вскоре образуется поверхностный (эрозия) или глубокий (язва) дефект. Образовавшаяся эрозия или язва имеет правильную округлую или овальную форму, цвет свежего мяса, поверхность её выглядит лакированной из-за скудного количества выделяющейся серозной жидкости. В этой жидкости в лаборатории легко обнаруживаются бледные спирохеты. В основании эрозии или язвы прощупывается уплотнение, иногда напоминающее хрящик. Наличие уплотнения и послужило основанием для обозначения проявления первичного сифилиса термином "твёрдый шанкр". Появление твёрдого шанкра — начало первичного периода. Расположение шанкров может быть самым различным, но чаще всего их обнаруживают на половых органах (более чем у 90% больных), в полости рта, в области лобка, на внутренней поверхности бёдер, у входа в прямую кишку, на молочных железах. Размер их колеблется от чечевицы до 10-копеечной монеты, иногда крупнее, количество — от 1 до 3 — 5, редко больше.
Как правило, твёрдый шанкр развивается безболезненно, без выраженных признаков острого воспаления вокруг дефекта, вследствие чего больные нередко принимают его за "пустяковую царапину", не обращаются к врачу, а занимаются самолечением, применяют различные присыпки и мази. Вторым симптомом первичного сифилиса является увеличение близлежащих лимфатических узлов, или специфический бубон. Если, например, твёрдый шанкр находится на половом члене мужчины, то увеличиваются паховые лимфатические узлы сначала с одной стороны, а потом и с другой. Увеличение узлов происходит через 5 — 8 недель после появления шанкра. Они увеличиваются до размеров фасоли, сливы, иногда и больше, безболезненны, плотноэластической консистенции, подвижны, не спаяны ни с окружающими тканями, ни между собой. Кожа над ними не изменена. В настоящее время встречаются больные первичным сифилисом, у которых не выявляется увеличение регионарных лимфоузлов.
В зависимости от результатов серологического исследования крови первичный сифилис делят на первичный серонегативный (серо-отрицательный) и первичный серопозитивный (сероположительный). Серологические реакции крови становятся положительными лишь через 2 — 4 недели после появления первых признаков сифилиса. Первичный серопозитивный сифилис уже требует большего объёма лечения, чем серонегативный. Через 1 — 2 месяца после появления твёрдый шанкр даже без лечения заживает, на его месте может остаться маленький рубчик. Но это не значит, что сифилис прошёл сам по себе: на короткое время он перешёл в скрытую форму, во время которой идёт бурное размножение бледных спирохет. Этот латентный период заканчивается увеличением всех лимфатических узлов, нередко появлением недомогания, слабости, головных болей, субфебрильной температуры, болей в суставах, мышцах.
Вторичный период сифилиса начинается с появления сыпи и может длиться от 2 до 5 лет. При отсутствии лечения он характеризуется чередованием фаз активных высыпаний со скрытыми бессимптомными фазами. При первой волне высыпаний на коже туловища, конечностей и на слизистых оболочках появляется обильная яркая сыпь, состоящая чаще всего из пятен, реже из узелков (папул). В это время у больных остаются твёрдый шанкр или его остатки, признаки увеличения близлежащих лимфатических узлов). Пятнистая сыпь называется розеолёзной, состоит из отдельных круглых розовых или розовато-красных пятен от 3 до 10 — 12 мм в диаметре. Пятна не возвышаются над уровнем кожи, не шелушатся, обычно не зудят и поэтому нередко остаются незамеченными больными. При надавливании сифилитическая розеола (ограниченное расширение кровеносных сосудов) исчезает, бледнеет, восстанавливаясь через несколько секунд. У нелеченных больных розеолёзная сыпь существует от нескольких дней до 2 — 3 недель, иногда до 5 — 6 недель, а затем исчезает без следа. С момента исчезновения пятнистых и узелковых высыпаний вторичный сифилис вступает в скрытую фазу, продолжительность которой колеблется у различных больных. При отсутствии лечения наблюдается один или несколько возвратов (рецидивов) высыпаний на коже и слизистых оболочках. Обычно с каждым последующим рецидивом высыпаний остаётся всё меньше, а сыпь становится крупнее и группируется в виде дуг, кругов, гирлянд.
Для вторичного рецидивного сифилиса наиболее типичны папулёзные высыпания (встречаются у 80 — 90% больных). Папулы, расположенные в местах с повышенной потливостью и постоянно подверженные трению (в пахово-бедренной и межъягодичной складках, между пальцами ног, под молочными железами), постепенно изменяются и становятся мокнущими эрозивными, в отделяемом которых содержится огромное количество бледных спирохет. Больные с высыпаниями во рту, на половых органах, промежности очень заразны при половых и тесных бытовых контактах.
У женщин на 4 — 6-м месяце после заражения иногда развивается пятнистая лейкодерма (обесцвечивание) кожи на задней и боковых поверхностях шеи (так называемое "ожерелье Венеры"). Обесцвеченные пятна, окружённые участками усиленной пигментации, размером 3 — 10 мм в диаметре могут без изменения существовать несколько месяцев (иногда больше года) даже на фоне противосифилитического лечения. У таких больных обычно выявляются изменения в спинно-мозговой жидкости и признаки поражения центральной или вегетативной нервной системы.
У 15 — 20% больных вторичным сифилисом происходит рассеянное или мелкоочаговое выпадение волос. При этом кожа не воспалена, не зудит, не шелушится, безболезненная. Этот симптом появляется обычно через 3 — 6 месяцев после заражения и быстро прогрессирует. Иногда одновременно выпадают ресницы, волосы бровей (наружные части бровей), усов, бороды. В процессе лечения волосы вновь отрастают, так как фолликулярный аппарат волоса при сифилисе не погибает. Нередко поражается слизистая оболочка полости рта (эритематозная, или папулёзная, сифилитическая ангина, папулы языка, щёк, нёба), особенно у курильщиков и алкоголиков. При поражении сифилисом голосовых связок голос становится хриплым, сиплым. Больные с высыпаниями во рту заразны. Заразиться можно при поцелуях, через общую посуду, сигарету и т. д. Сифилис на этой стадии поражает все органы и системы организма.
При отсутствии лечения или недостаточном лечении первичного, вторичного и скрытого сифилиса он может спустя 3 — 5 лет от момента заражения перейти в третичный период, при котором наиболее часто поражаются кожа, кости и слизистые оболочки. Одновременно могут поражаться внутренние органы, крупные сосуды, нервная система. В активной стадии третичного сифилиса появляются бугорки и крупные узлы (гуммы), которые, распадаясь, образуют медленно заживающие язвы с образованием грубых рубцов. Они часто поражают слизистую оболочку и кости носа, мягкого нёба, язычок, вызывая разрушение этих тканей и их деформацию после рубцевания и нередко обезображивая лицо (западание носа, прободение твёрдого нёба, отсутствие язычка, разрушение нёбной занавески).
Сифилитическое поражение спинного и головного мозга может привести к развитию спинной сухотки и прогрессивного паралича. Бугорковые высыпания на коже оставляют пожизненный мозаичный рубец. Распад гуммы во внутренних органах, в особенности в сердце, аорте, мозге, мозжечке, желудке, может быть причиной тяжёлых последствий. Длительность третичного периода сифилиса при отсутствии лечения не ограничена. Больные на этой стадии менее заразны, чем больные ранними формами сифилиса.
Ещё с 15 в. был известен врождённый сифилис. При внутриутробном заражении в период формирования плаценты, беременность у больных женщин нередко заканчивается преждевременными родами мёртвого ребёнка; часть детей с врождённым сифилисом выживает, но, как правило, такие дети недоразвиты в физическом и умственном отношениях. Они ослаблены, плохо развиваются, отстают в росте и массе тела, беспокойные, подкожная клетчатка у них слабо выражена. У 4/5 детей с ранним врождённым сифилисом имеются изменения в костях, часто поражаются глаза, печень и селезёнка, сердечно-сосудистая система. Иногда развивается водянка головного мозга, сифилитическое воспаление мозговых оболочек. У детей в возрасте от 1 до 2 лет врождённый сифилис проявляется папулёзными высыпаниями. Крупные папулы располагаются вокруг заднего прохода, в области половых органов, ягодиц, реже на слизистой рта, гортани, носа. Могут поражаться кости, печень, селезёнка.
Поздний врождённый сифилис выявляют в 15 — 16 лет и позже. Он проявляется поражением глаз, вплоть до полной слепоты, поражением внутреннего уха (сифилитический лабиринт с необратимой глухотой) или характерным изменением формы зубов (появление полулунной выемки по свободному краю верхних резцов). Одновременно могут формироваться гуммы внутренних органов, кожи. Диагноз позднего врождённого сифилиса ставится при наличии одного из перечисленных достоверных признаков, а также одного или нескольких вероятных признаков ("саблевидные" голени, радиарные рубцы вокруг рта, "ягодицеобразный череп" и др.). Очень важно как можно раньше выявить поздний врождённый сифилис и начать лечение, иначе ребёнок может потерять зрение или слух.
Лечение и профилактика сифилиса. Сифилис излечим. Лечение больных проводят с учётом периода и формы болезни. Он длится от нескольких недель при ранних формах заболевания до 1,5 — 2 лет при поздних. Лечение сифилиса является обязательным, строится по индивидуальному принципу, проводится под постоянным врачебным контролем. Во время медикаментозного лечения и последующего контрольного наблюдения, длительность которого зависит от стадии заболевания.
Самое главное при наличии сифилиса — не заниматься самолечением: эффекта оно не даёт, а клиническую картину болезни "смазывает", что потом затрудняет диагностику и значительно удлиняет курс лечения. Общественная и личная профилактика сифилиса проводится по общим правилам борьбы с венерическими болезнями. Они прежде всего включают обязательный поимённый учёт всех больных сифилисом, госпитализацию больных заразными заболеваниями, обследование членов семьи и лиц, бывших в тесном контакте с больным, последующее наблюдение за ними в течение нескольких месяцев, постоянное контрольное диспансерное наблюдение за лечением больных, трехкратное серологическое обследование беременных с целью профилактики врождённого сифилиса у ребёнка. Женщины, переболевшие сифилисом и снятые с учёта, во время беременности должны получать дополнительное профилактическое лечение.
Личная профилактика сифилиса базируется на воздержании от случайных половых связей, использовании презервативов. В случае подозрения на заражение сифилисом необходимо обратиться в ближайшее лечебное учреждение не позже 2 часов после половой связи. До посещения врача необходимо обмыть половые органы тёплой водой с калийным (хозяйственным) мылом.
Вы здесь
Сифилис - венерическое заболевание, поражающее все системы и органы человека. Возбудитель сифилиса - бледная трепонема (Treponema pallidum). В большинстве случаев передается половым путем, при этом заражение возможно через повреждения кожи и трансплацентарно (от больной матери к плоду). Возбудитель сифилиса попадает в организм человека через слизистую оболочку и кожу, распространяясь по всему организму в течении нескольких часов от момента заражениия.
Симптомы сифилиса и стадии развития
Стадии сифилиса делятся на первичную, вторичную и третичную. Часто заболевание протекает без жалоб и симптомов и может быть выявлено при прохождении обследования у врачей других специальностей, при медицинских осмотрах или диспансеризации. После полного излечения от сифилиса существует опасность повторного заражения.
У людей с выраженным иммунодефицитом заболевание может характеризоваться злокачественным течением. Сифилис может приводить к тяжелым осложнениям, вызывать поражение нервной, сердечно-сосудистой системы, внутренних органов.
Первичная стадия сифилиса
Инкубационный период 3-4 недели, иногда срок может варьироваться от 1 до 13 недель. На коже в месте внедрения микроорганизма возбудителя сифилиса появляется твердый шанкр – язва с твердым основанием и плотными краями. При трении шанкра происходит выделение жидкости, содержащей микроорганизмы возбудителей сифилиса. Больные с шанкром половых органов особенно заразны при половых контактах. Лимфатические узлы, расположенные рядом с шанкром, увеличиваются в размере.
Шанкры появляются в месте внедрения возбудителя в момент заражения. Чаще - на половых органах, могут быть на слизистой прямой кишки, полости рта, на красной кайме губ
При отсутствии своевременного лечения через несколько недель язвы проходят, но возбудители сифилиса остаются в организме и продолжают размножаться.
Вторичная стадия сифилиса
На вторичной стадии сифилиса возбудители сифилиса из шанкра и лимфатических узлов разносятся по всему организму током крови, проникая в кожу, и вызывают повторное повреждение. По всему телу увеличиваются лимфатические узлы.
Симптомы вторичного сифилиса появляются в течении 6 – 12 недель после появления шанкра. Общие симптомы - тошнота, температура, общая слабость, потеря аппетита, иногда головная боль, ухудшение слуха, головокружение, снижение зрения и боли в костях могут быть слабовыраженными и не отмечаться больным. Характерно появление сифилитического дерматита (мелкая розовая сыпь, не сопровождающаяся зудом и болевыми ощущениями). На волосистой части головы могут образоваться участки выпадения волос.
Еще один признак сифилиса – широкие кондиломы, это вегетирующие кожные разрастания, появляющиеся в кожных складках и во влажных областях кишки.
У больных наблюдается увеличение лимфоузлов, печени, селезенки. У 10% больных возникают поражения глаз, костей, суставов, оболочек мозга, печени, почек, селезенки.
Латентный период сифилиса - симптомы заболевания отсутствуют, признаки инфекции определяются только при исследовании анализов крови больного. Большое значение в настоящее время имеет дифференциальная диагностика скрытых форм активного сифилиса и проявлений серорезистентности, серорецидивов у пролеченых ранее пациентов.
Поздние формы сифилиса делятся на сифилис сердечно-сосудистой системы, нейросифилис с симптомами и асимптоный, поздний сифилис неуточненный, другие формы.
Сифилис у беременной женщины осложняет течение беременности и может стать причиной пороков развития плода или даже вызвать его гибель. Во время беременности необходимо регулярно сдавать анализы на сифилис.
Как диагностируется сифилис?
В процессе диагностики такого серьезного заболевания не стоит ставить самому себе диагноз даже при явно выраженной его характерной симптоматики, признаков. Все дело в том, что сыпь, уплотнение и увеличение лимфатических узлов может проявлять себя и при иных заболеваниях как характерный признак. Именно по этой причине само заболевание медики диагностируют при помощи визуального осмотра пациента, выявления на теле характерных симптомов и путем проведения лабораторных исследований.
В процессе всесторонней диагностики заболевания пациент проходит:
- Осмотр у дерматолога и венеролога. Именно эти специалисты проводят осмотр пациента, его гениталий и лимфоузлов, кожных покровов, сбор анамнеза и направление на лабораторные исследования.
- Выявление трепонемы во внутреннем содержимом, жидкости гумм и шанкре путем применения ПЦР, прямой реакции на иммунофлуоресценцию и посредством проведения темнопольной микроскопии.
Помимо этого, врачи проводят и различные тестирования:
- нетрепонемных – в этом случае в составе крови в условиях лаборатории выявляют наличие антител против вируса, а также фосфолипидов тканей, которые разрушаются им же. Это реакция Вассермана, VDRL и иные.
- трепонемных, когда в составе крови диагностируют наличие или же отсутствие антител к такому возбудителю как бледная трепонема. Это РИФ, РПГА, ИФА, исследование на уровень иммуноблоттинга.
Помимо этого, врачи назначают и проведение инструментальных методов обследования для поиска гумм – это проведение исследования при помощи УЗИ, МРТ, КТ и рентгеновские снимки.
Современное лечение сифилиса
Современное лечение эффективными препаратами позволяет говорить о своевременном излечении пациента, но только в том случае, если заболевание не перешло в последнюю стадию своего течения, когда разрушены и поражены многие органы, кости и суставы, восстановить которые невозможно.
Лечение патологии должен проводить исключительно квалифицированный врач венеролог в условиях медицинского стационара, опираясь на результаты проведенного осмотра, опроса пациента и результатов, проведенных лабораторных и инструментальных исследований.
Так лечение сифилиса в домашних условиях, собственными и народными методами и рецептами недопустимо. Стоит помнить, что это заболевание не просто ОРВИ, которое можно вылечить горячим чаем с малиной – это весьма серьезный инфекционной период, разрушающей организм изнутри. При первых же подозрениях, симптомах заболевания – немедленно обратиться к врачу, пройти обследование и назначенный курс лечения.
Курс терапии занимает немало времени – сам процесс выздоровления длительный и тут главное запастись немалым терпением.
Как показывает медицинская статистика и практика врачей – запущенные случаи могут лечиться не один год. Говорить о выздоровлении можно только после лабораторного подтверждения диагноза – здоров, но никак не прекращать его после того, как с тела сойдут все прыщи и язвенные образования, уплотнения лимфоузлов.
Главное, что должен помнить сам пациент, проходя курс лечения – на это время полностью исключить любой секс.
Даже если у партнера результаты показали отрицательный результат наличия в организме возбудителя – ему все же рекомендовано пройти курс превентивного лечения. Сам же курс лечения сифилиса предусматривает несколько направлений – об этом и пойдет речь далее.
Каждому пациенту, мужчине и женщины во время прохождения курса лечения назначают приема антибиотиков – к ним возбудитель данного инфекционного заболевания чувствителен. Так сам препарат, длительность его приема и дозировку назначает врач в индивидуальном порядке с учетом всех анализов и результатов осмотра пациента.
Болезнь чувствительна к таким группам препаратов:
- препараты, содержащие в своем составе пенициллин;
- макролиды и антибиотик Цефтриаксон.
Так антибиотики, содержащие в своем составе пенициллин, весьма эффективно действуют вовремя лечения, пагубно сказываясь на возбудителе патологии. При диагностировании первичного сифилиса именно они дают прекрасную динамику лечения.
Сегодня дерматовенерологи в КВД 1 города Санкт-Петербурга не практикуют методику первой ударной дозы введения пенициллина – более эффективна методика внутримышечного введения препарата с интервалом в каждые 3 часа, что обеспечивает его постоянную концентрацию в организме.
Так препараты, содержащие в себе пенициллин, прекрасно помогают и в борьбе с ранними стадиями течения нейросифилиса, но пока нервная система не претерпела необратимых изменений в своей работе, а также при врожденной природе поражения организма сифилисом.
Если же диагностирована третья стадия течения сифилиса – перед курсом приема пенициллина стоит пройти 2-недельную терапию такими препаратами как тетрациклин либо же эритромицин.
Сифилис и его лечение азитромицином, препаратом (антибиотик) нового поколения, макролидами также показывают хорошие результаты, в своей эффективности, не уступая антибиотикам пенициллиновой группы. При этом – побочные, негативные последствия от препарата минимальны.
Единственное же ограничение для назначения азитромицина ест диагностирование у пациента ВИЧ инфекции. Ежедневный прием 2 гр. азитромицина позволяет вылечить даже поздние формы сифилиса за полугодовалый курс лечения, но вот врожденная форма заболевания лечению этим препаратом не проводится.
Лечение сифилиса таким препаратом как цефтриаксон также дает свои положительные результаты и динамику – его назначают даже беременным женщинам и в особо запущенных случаях. Все соединения, которые входят в состав данного препарата подавляют внутренний синтез деления и роста клеток бледной трепонемы.
Схема лечения проста – 1 укол в день, курсом лечения не менее полугода. Единственное ограничение – лечить врожденную форму сифилиса данным препаратом врачи не проводят.
Если врач диагностирует скрытую форму течения сифилиса – схема лечения и препараты аналогичны, дополненные курсом приема иммуностимуляторов и физиотерапевтических процедур.
Последующее наблюдение после начала лечения Сифилиса
После того, как вас начнут лечить от сифилиса, ваш врач попросит вас:
- периодически сдавать анализы крови, чтобы убедиться, что организм положительно отвечает на обычную дозировку пенициллина;
- избегать полового контакта, пока лечение не будет завершено, и анализы крови не покажут, что инфекция была полностью вылечена;
- сообщить своим партнерам о заболевании, чтобы они также прошли диагностику и при необходимости лечение;
- пройти диагностику на ВИЧ-инфекцию.
Осложнения, связанные с сифилисом
Матери, инфицированные сифилисом, подвергаются риску выкидышей, преждевременных родов. Также существует риск того, что мать с сифилисом перенесет болезнь на свой плод. Это вид болезни известен как врожденный сифилис.
Врожденный сифилис может быть опасным для жизни. Младенцы, родившиеся с врожденным сифилисом, могут также иметь следующее недуги:
- внешнее уродство;
- задержки развития;
- припадки;
- высыпания;
- лихорадка;
- воспаление печени или селезенки;
- анемия;
- желтуха;
- инфекционные болячки.
Если у ребенка есть врожденный сифилис, и он не обнаружен, у ребенка может развиться сифилис поздней стадии. Это может привести к проблемам с:
Сифилис может вызвать ряд проблем с вашей нервной системой, в том числе:
- инсульт;
- менингит;
- потеря слуха;
- потеря боли и температурные ощущения;
- сексуальная дисфункция у мужчин (импотенция);
- недержание мочи у женщин и у мужчин;
- внезапные, молниеносные боли.
Они могут включать аневризму и воспаление аорты – основную артерию вашего тела – и других кровеносных сосудов. Сифилис может также повредить клапаны сердца.
У людей с сифилисом вероятность заражения ВИЧ значительно возрастает. Язвы на теле больного, облегчают проникновение вируса иммунодефицита человека (ВИЧ) в организм.
Также важно отметить, что люди с ВИЧ могут испытывать различные симптомы сифилиса.
Профилактика сифилиса
На сегодняшний день врачи и ученые еще не изобрели специальных вакцин, которые выступают эффективной профилактикой сифилиса.
Если ранее пациент переболел эту венерическую инфекцию – он может заразиться и переболеть им вновь. Как следствие – только профилактические меры помогут избежать инфицирования и тем самым не допустить поражение внутренних органов и систем организма.
Прежде всего, стоит исключить беспорядочные половые отношения с непроверенным партнером, в особенности, без презерватива. Если же такой секс и был – немедленно обработайте гениталии антисептиком и посетите врача для профилактического осмотра и обследования.
Наличие сифилиса однажды не означает, что человек защищен от него. После того, как он вылечится, можно снова сменить его.
Достаточно понимать, что далеко не каждый человек знает, что он на данный момент выступает носителем инфекции и, если пациент ведет регулярную половую жизнь, врачи рекомендуют регулярно проходить осмотр у узкопрофильных врачей, сдавать анализы на ЗППП, тем самым, выявляя заболевание на ранних стадиях его течения.
Каковы прогнозы для больных сифилисом?
Инфекция сифилиса может быть вылечена в Санкт-Петербурге в КВД 1 на любой стадии путем введения пенициллина. Однако на более поздних стадиях ущерб, нанесенный органам, не является обратимым.
Как избавится от сифилиса в Санкт-Петербурге анонимно навсегда?
Запишитесь на прием к врачу, не занимайтесь самолечением!
Запись на платный анонимный осмотр и выявление сифилиса, заболевания передающиеся половым путем по телефону 8 (812) 635-06-22
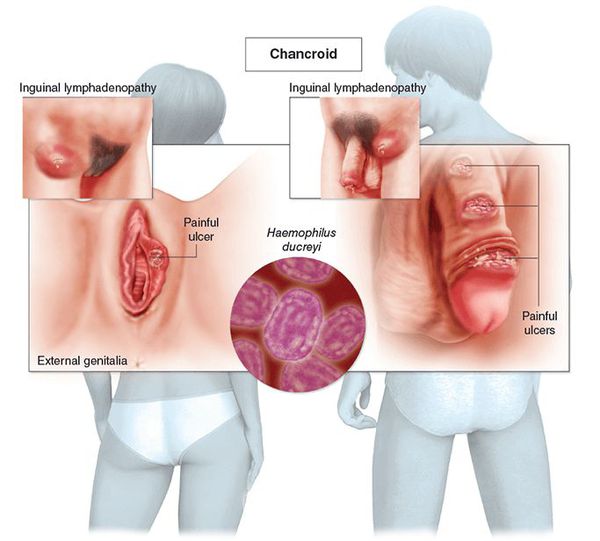
Что такое шанкр мягкий? Причины возникновения, диагностику и методы лечения разберем в статье доктора Агапова Сергея Анатольевича, венеролога со стажем в 37 лет.

Определение болезни. Причины заболевания
Мягкий шанкр (венерическая язва, третья венерическая болезнь или шанкроид) — эпидемическое инфекционное заболевание, вызванное стрептобациллой Дюкрея — Петерсена (Haemophilus ducreyi) и передаваемое преимущественно половым путём.
По оценкам ВОЗ (Всемирной организации здравоохранения), до 2001 года ежегодно регистрировалось более семи миллионов случаев мягкого шанкра [1] , однако из-за трудностей диагностики, вероятно, эти цифры были занижены. Наибольшая заболеваемость наблюдалась в странах Юго-Восточной Азии, Африки, Центральной и Южной Америки.
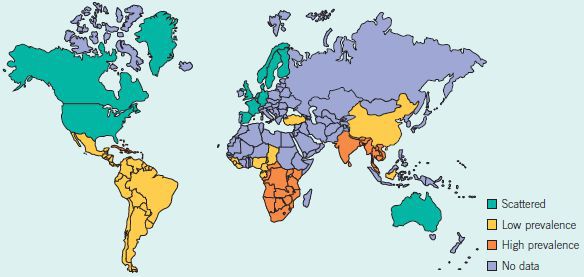
Спорадические (нерегулярные) случаи отмечались в странах Северной Америки, Европы и Австралии. Они были связаны с заражением туристов из указанных стран в эндемичных районах. Однако, после внедрения рекомендаций ВОЗ по синдромному лечению генитальных язв в 2001 году [2] заболеваемость мягким шанкром стала резко уменьшаться.
В настоящее время регистрируются единичные случаи в Малави, Северной Индии, Ботсване, Мозамбике, Южной Африке, Пакистане, Филиппинах, Таиланде, Уганде. [3] Последний случай мягкого шанкра в Европе был зарегистрирован в 2016 году у туриста, прибывшего из Мадагаскара. [4] Официальных статистических данных о заболеваемости в Российской Федерации нет.
- случайные половые связи;
- незащищенный презервативом половой акт;
- длинная крайняя плоть; [6]
- воспалительные заболевания кожи, травмы, приём лекарственных препаратов, вызывающих аллергические реакции в области гениталий; [7]
- сопутствующие половые инфекции (ВИЧ, генитальный герпес, сифилис); [8]
- незащищённый контакт кожи с язвами. [9]
Группы риска составляют: [10]
- гомосексуалисты;
- коммерческий секс;
- дети;
- беременные;
- женщины после удаления матки.
Пути передачи инфекции:
- половой контакт, включая анальный [11] и оральный [12] секс;
- контактно-бытовой — сообщается о случаях внеполового заражения, проявляющегося кожными язвами на конечностях у детей [13] и взрослых [14] .
Симптомы мягкого шанкра
Болезнь чаще встречается у мужчин, чем у женщин. В некоторых странах соотношение женщин и мужчин колеблется от 3:1 до 25:1. [3] Большинство женщин не имеют клинических симптомов и являются резервуаром инфекции. [15]
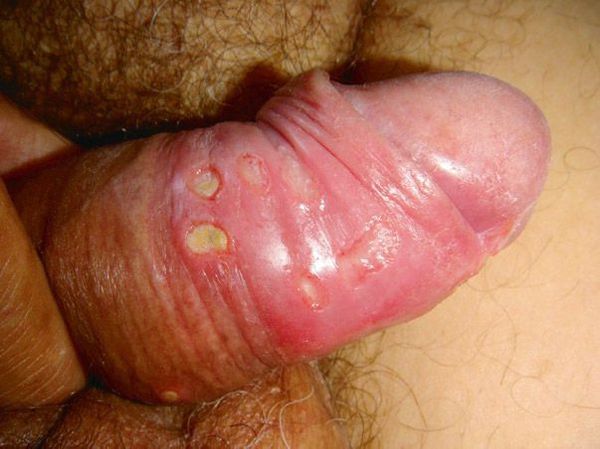
Основным симптомом является шанкр [16] — одиночная или множественные язвы округлой или неправильной формы диаметром 2-3 см с узким эритематозным ободком по периферии. Края язвы подрытые, мягкие, нависающие. Дно язвы часто неровное и покрыто некротическим неприятно пахнущим экссудатом серого или жёлтого цвета. При пальпации основание язвы мягкое, отмечается резкая болезненность.
Локализация у мужчин:
- крайняя плоть;
- головка полового члена;
- уздечка;
- венечная борозда;
- ствол полового члена и мошонка.
Локализация у женщин:
- большие и малые половые губы;
- преддверие влагалища;
- клитор.
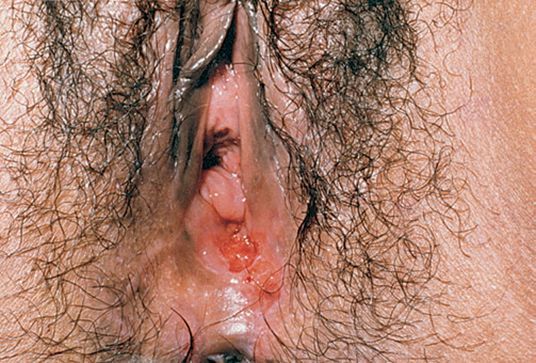
Описан случай локализации шанкра во влагалище и шейке матки. [17]
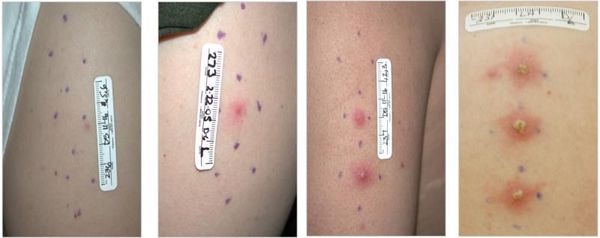
Отсевы появляются в результате аутоинокуляции (случайного переноса микробов) или одновременного инфицирования нескольких участков кожи. Они представляют собой множественные язвы, как правило, небольшого диаметра, зачастую расположенных на соприкасающихся поверхностях или в удалении от основного очага поражения (в области лобка, бёдер, промежности). Являются специфическим симптомом инфекции. [16]
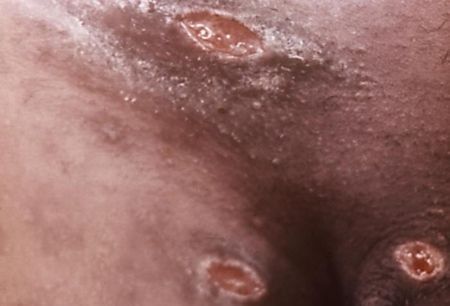
Экстрагенитальные шанкры
Сообщалось о возникновении шанкров на руках, веках, губах, груди, слизистой полости рта, перианальной области и анусе. [16] Но за исключением локализации в области слизистой рта, красной каймы губ и ануса эти случаи, вероятнее всего, являлись результатом аутоинокуляции.
Шанкр, возникающий при анальном контакте, представляет собой резко болезненную небольшую язву, часто линейной формы.
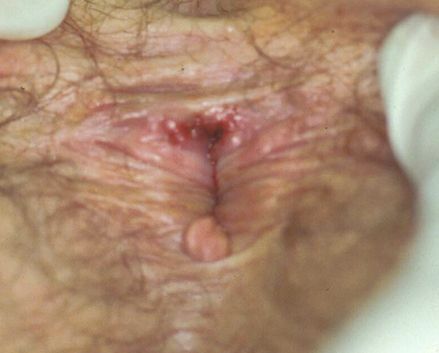
Атипичные шанкры [18]
Карликовый шанкр представляет собой небольшую, поверхностную, относительно безболезненную язву.
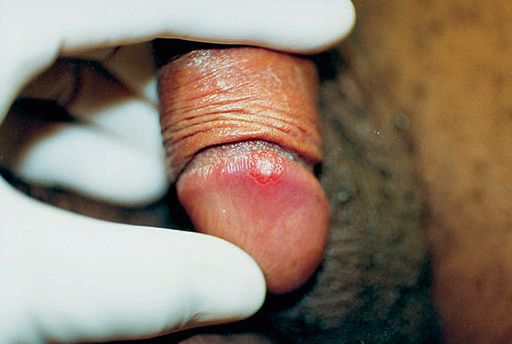
Гигантский шанкр — большая гранулематозная язва на месте вскрывшегося пахового бубона, простирающаяся за его пределы.
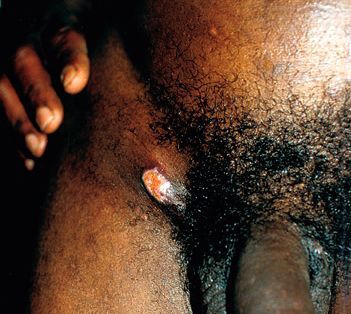
Фолликулярный шанкроид ассоциирован с волосяными фолликулами больших половых губ и лобка у женщин. Вначале он выглядит как фолликулярная пустула, которая позже трансформируется в классическую язву.
Переходный шанкр представлен в виде поверхностных герпетиформных быстро заживающих язв, но с типичным паховым лимфаденитом.
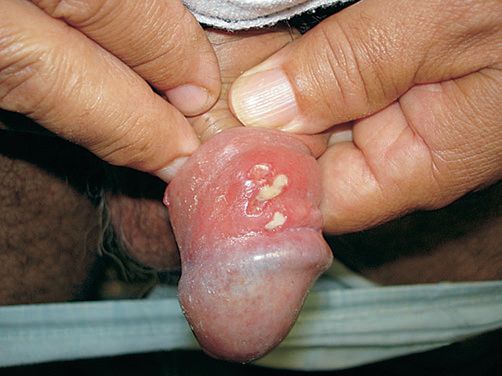
Серповидный шанкр представляет собой слившиеся между собой множественные язвы, образующие сплошной очаг дуговидной формы.
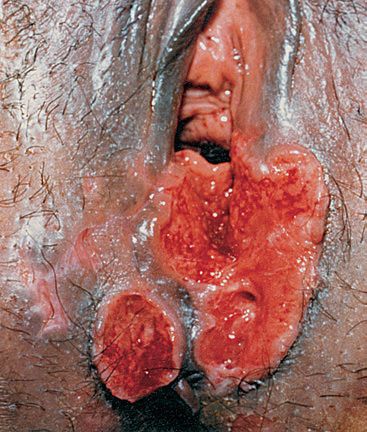
Фагеденитический шанкр возникает при вторичном инфицировании фузоспирохетами. Изъязвление вызывает обширное разрушение тканей полового члена, вплоть до его самоампутации.
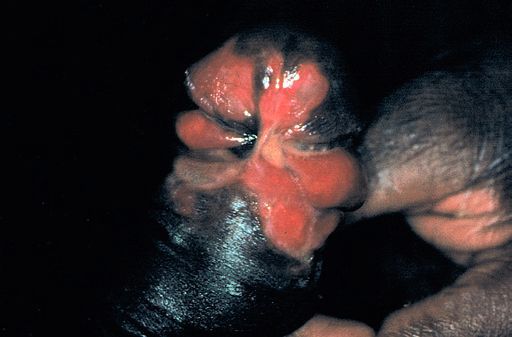
Папулезный (возвышающийся) шанкроид представлен в виде гранулематозной изъязвленной папулы, напоминающей донованоз или широкую кондилому.
Смешанный шанкр возникает при совместном инфицировании бледной трепонемой (возбудителем сифилиса) и стрептобациллами, при котором вначале возникает классическая язва мягкого шанкра, а через 3-4 недели происходит уплотнение ее основания с формированием твёрдого шанкра.
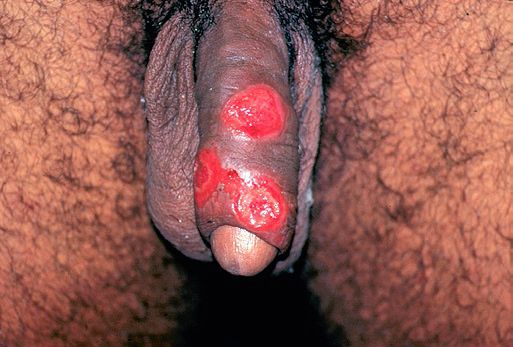
Развивается в течение 1-2 недель после появления первичной язвы примерно у 30-60% больных, чаще у мужчин.
Паховые лимфатические узлы увеличены с одной стороны и при пальпации болезненные. У четверти больных процесс прогрессирует с образованием гнойного абсцесса c последующим его вскрытием, а также с формированием свищей. [8]
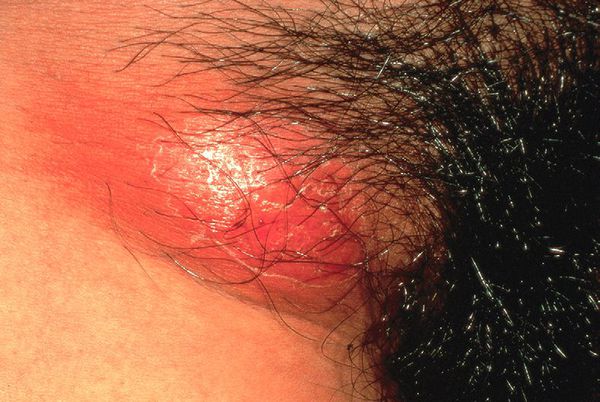
Недавние исследования выявили H. ducreyi как ранее непризнанную причину негенитальных кожных язв у детей и у взрослых в тропических районах. [19] Заражение происходит контактно-бытовым путём. Очаги поражения часто представляют одиночную язву в области голеней и бёдер, клинически не отличающуюся видом и течением процесса от классической половой язвы.
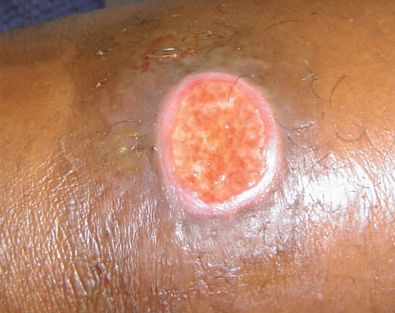
Сообщается о нескольких казуистических (редких) случаях заболеваний, вызванных Haemophilus ducreyi — конъюнктивита [20] и поражения пищевода у ВИЧ-инфицированного пациента [21] .
Патогенез мягкого шанкра
H. ducreyi является строгим патогеном человека. Проникая в кожу или слизистые оболочки через микроповреждения в результате их травмирования, стрептобациллы образуют в тканях внеклеточные микроколонии в виде микропустул.
Лимфоциты и макрофаги быстро окружают возбудителя, но благодаря его вирулентным свойствам, он уклоняется от фагоцитоза (захвата и поглощения) и, следовательно, от уничтожения.
В процессе развития заболевания формируется гранулематозный инфильтрат, заполненный нейтрофилами и фибрином, трансформирующийся в язву [22] .
Исследованиями выявлены следующие вирулентные факторы H. ducreyi:
- адгезины LspA1 и LspA2 — белки, ингибирующие (подавляющие) фагоцитарную активность гранулоцитов и макрофагов; [23]
- белок DsrA — участвует в формировании резистентности (устойчивости) к сывороточному комплементу и связывается с кератиноцитами (основными клетками эпидермиса кожи) человека; [24]
- MOMP — основной белок наружной мембраны, который участвует в формировании резистентности к иммуноглобулинам сыворотки; [25]
- белок теплового шока GroEL — отвечает за присоединение H. ducreyi к углеводным рецепторам; [26]
- фимбриаподобный белок flp — участвует в прикреплении H. ducreyi к фибробластам крайней плоти человека; [27]
- лектин DltA — распознаёт гликозилированные рецепторы на клетках-хозяевах и играет роль в адгезии (прикрепления) H. ducreyi к тканям-хозяевам; [28]
- Липополигосахарид (LOS) — обеспечивает прилипание бактерий к кератиноцитам и фибробластам крайней плоти человека; [29]
- белки OmpP2A и OmpP2B — облегчают получение питательных веществ и обеспечивают стабильность мембраны возбудителя; [30]
- Ftp-гены — помогают в присоединении к клетке-хозяину и необходимы для образования микроколоний H. Ducreyi; [31]
- Cu, Zn-супероксиддисмутаза (Cu, Zn-SOD) — защищает возбудителя от супероксид-анионов; [32]
- цитолептический токсин (CDT) — индуцирует апоптоз (гибель) B-клеток и Т-клеток; [33]
- липопротеин , ассоциированный с пептидогликаном (PAL) — основной липопротеин H. ducreyi, который связывает внешнюю мембрану с пептидогликаном. [33]
Классификация и стадии развития мягкого шанкра
Международная классификация болезней 10-го пересмотра (МКБ-10) относит мягкий шанкр (шанкроид) к классу инфекций, передающихся преимущественно половым путём, и кодирует как A57.
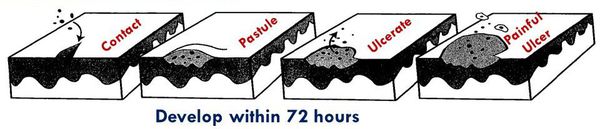
Клиническими наблюдениями и экспериментальной моделью на людях-добровольцах [34] были определены следующие стадии патологического процесса:
- инкубационный (скрытый) период — от 2 до 10 суток;
- эритематозно-папулёная стадия — болезнь начинается с эритематозного пятна, которое в течение 24 часов трансформируется в папулу;
- пустулёзная стадия — папула эволюционирует в пустулу, которая существует в течение 24-72 часов и вскрывается с образованием язвы;
- язвенная стадия — характеризуется существованием стойкого язвенного дефекта в течение 3-4 недель;
- стадия заживления и рубцевания — в среднем она наступает через четыре недели после начала заболевания и продолжается около нескольких недель с образованием плоского рубца.
Осложнения мягкого шанкра
Шанкроид является важным кофактором (необходимым компонентом) передачи ВИЧ-инфекции. В язве мягкого шанкра содержится повышенное количество CD4-позитивных лимфоцитов, вызванное клеточным иммунным ответом на H. ducreyi, которые являются первичными мишенями ВИЧ.
Фактически, шанкроид является распространённой инфекцией во всех 18 странах, где распространённость вируса иммунодефицита взрослого человека превышает 8% населения. Также известно, что нарушение целостности слизистой оболочки является входными воротами вируса, а H. ducreyi увеличивает экспрессию рецептора CCR-5 на макрофагах, тем самым повышая восприимчивость этих клеток к заражению ВИЧ. [35]
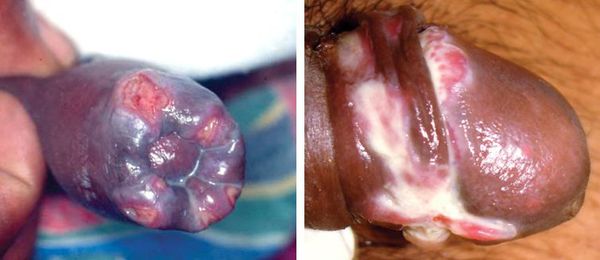
Наличие язв в области крайней плоти ведёт к образованию фимоза (сужению крайней плоти с невозможностью открыть головку полового члена) или к парафимозу (ущемлению головки полового члена кольцом суженной крайней плоти). [36]
Такие осложнения образуются при вскрытии поражённых паховых лимфатических узлов.
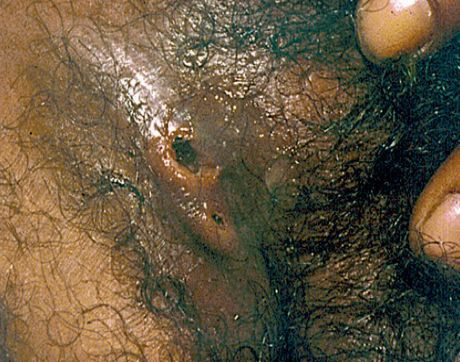
Диагностика мягкого шанкра
Диагноз устанавливают на основании клинического осмотра, анамнеза и результатов лабораторных исследований. Центры по контролю за заболеваемостью (США) рекомендуют следующие критерии для постановки вероятного диагноза мягкого шанкра: [37]
- одна или несколько болезненных генитальных язв;
- болезненные паховые лимфатические узлы;
- отрицательный результат при исследовании экссудата из язвы в тёмном поле или теста амплификации нуклеиновой кислоты (ПЦР) на Treponema pallidum и отрицательный серологический тест на сифилис, проведённый по меньшей мере через семь дней после появления язв;
- отрицательный результат теста амплификации нуклеиновой кислоты (ПЦР) на вирус простого герпеса.
Для диагностики мягкого шанкра применяются следующие лабораторные исследования: [38]
-
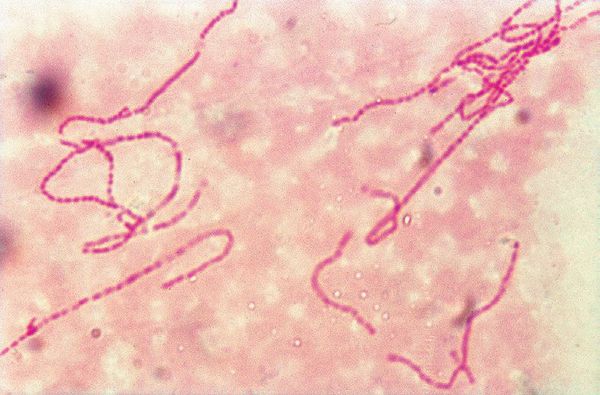
Бактериоскопический метод, при котором обнаруживаются грамотрицательных стрептобациллы в виде цепочек из 20-30 коротких палочек. Чувствительность колеблется от 5% до 63%, а специфичность — от 51% до 99%. [5]

При диагностике мягкого шанкра рекомендовано одновременное исследование на ВИЧ-инфекцию, сифилис и генитальный герпес. [40]
Дифференциальный диагноз мягкого шанкра проводят с:
- первичным сифилисом;
- генитальным герпесом;
- острой язвой вульвы Липшютца-Чапина;
- донованозом;
- кожным туберкулезом;
- синдромом Бехчета;
- болезнью Крона;
- многоформной экссудативной эритемой;
- плоскоклеточной карциномой.
Лечение мягкого шанкра
Всемирная организация здравоохранения рекомендует в случае наличия генитальных язв, при отсутствии возможностей для лабораторной диагностики, провести синдромное лечение [2] , заключающееся в однократном применении внутримышечного введения 2,4 млн ЕД бензатина бензилпенициллина + перорального приёма 1 г азитромицина.
Исходя из восприимчивости in vitro (в живой среде), наиболее активными препаратами против H. ducreyi являются азитромицин, цефтриаксон, ципрофлоксацин и эритромицин.
Международный союз борьбы с венерическими болезнями (IUSTI) [40] и Центры по контролю заболеваемости (CDC) [37] рекомендуют для лечения мягкого шанкра следующие схемы:
- Первая линия терапии:
- Цефтриаксон — однократная внутримышечная инъекция 250 мг, или
- Азитромицин — однократная пероральная доза 1 г. антибиотика
- Вторая линия терапии:
- Ципрофлоксацин — приём 500 мг перорально 2 раза в день в течение трех дней, или
- Эритромицин — приём 500 мг перорально 4 раза в день в течение семи дней.
Абсцедирующие лимфатические узлы аспирируют иглой или вскрывают с последующим дренированием. [37]
Цефтриаксон может применяется у детей и беременных. Ципрофлоксацин противопоказан беременным и кормящим женщинам, а также детям и подросткам младше 18 лет — в этих случаях следует применять схемы с эритромицином или цефтриаксоном.
При успешном лечении язвы обычно начинают заживать в течение первых трёх дней. Время, необходимое для полного выздоровления, зависит от размера язвы — для больших поражений может потребоваться более двух недель. Даже при вовремя начатом лечении возможно образование рубцов.
Пациенты должны воздерживаться от любого сексуального контакта, пока курс лечения не закончен. Какие-либо контрольные тесты для установления излеченности не требуются. Пациенты должны пройти повторный тест на сифилис и ВИЧ через три месяца после лечения, если ранние результаты тестов были отрицательными.
Сексуальные партнёры больных независимо от наличия симптомов заболевания подлежат обследованию и лечению, если они имели половой контакт с пациентом в течение 10 дней, предшествующих возникновению язв у пациента. [37]
Прогноз. Профилактика
При своевременном выявлении и вовремя начатой адекватной терапии прогноз благоприятный.
Самой эффективной мерой профилактики является использование презерватива при случайных половых контактах, включая оральный и анальный секс. Но следует помнить, что очаги поражения при шанкроиде могут находиться вне зоны защиты презерватива. Поэтому следует избегать любых половых контактов во время туристических поездок с жителями стран, эндемичных по мягкому шанкру.
Читайте также:


