Родимые пятна и инфекции
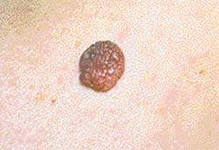
Родинка — это пигментный невус — специфическое образование на коже, относящееся к доброкачественным опухолям, имеющим тенденцию перерождаться в злокачественные.
Родинки (меланоцитные или невоидные образования, невусы) — ограниченные пигментированные пятна или узелки, состоящие из скоплений меланоцитов (клеток, содержащих пигмент меланин) или невусных клеток. Родинки различаются по цвету. Родинки и родимые пятна, происходящие из кровеносных и лимфатических сосудов, окрашены в бледно-розовый или ярко-красный цвет, пигментные — окрашиваются меланином в коричневый или черный цвет.
Родинки бывают разнообразными по размеру: от мелких (с булавочную головку) до размером с детскую ладонь ( родимые пятна). Область родинки желательно не травмировать . Чрезмерное увлечение солнцем является фактором значительного риска малигнизации родинки (превращения в злокачественную опухоль — меланому ). Около 40-50% злокачественных меланом развивается из меланоцитов родимых пятен (остальные — из меланоцитов нормальной кожи); у детей эти опухоли встречаются очень редко и происходят из крупных пигментированных родимых пятен, имеющихся от рождения.
Есть родинки, появляющиеся с рождением, другие появляются в течение жизни. Чаще всего новые родинки возникают в период полового созревания, в течение беременности, во время климакса.Бесцветные родинки, о существовании которых вы раньше и не подозревали, могут темнеть и проявляться.
- Лентиго — плоское равномерно пигментированное пятно от коричнево-бурого до черного цвета. По сравнению с веснушками лентиго темнее и располагаются более редко; кроме того, их окраска не усиливается и число не возрастает под действием солнечного излучения.
- Эпидермо-дермальные невусы обычно плоские, но иногда возвышаются над уровнем кожи. Окраска варьирует от светло-коричневой до почти черной, размеры — от 1 до 10 мм в диаметре.
- Сложные невусы чаще имеют темную окраску и в той или иной степени возвышаются над уровнем кожи.
- Интрадермальные невусы возвышаются над уровнем кожи; их окраска варьирует от телесной до черной, а поверхность может быть гладкой, покрытой волосами или бородавчатой.
- Невусы Сеттона — это пигментные родимые пятна, окруженные кольцом депигментированной (неокрашенной) кожи. Невусы Сеттона исчезают спонтанно и лишь в редких случаях дают начало меланомам.
- Диспластические невусы — это пигментированные пятна неправильной формы и с нечеткими границами, слегка возвышаются над уровнем кожи, окраска их варьирует от рыжевато-коричневой до темно-бурой на розовом фоне.
Свои родинки надо регулярно осматривать. С появлением каждой новой родинки необходимо обратиться к дерматологу.
Росту родинок и родимых пятен способствует травматизация, раздражение, мацерация: во время бритья мужчины повреждают родинки, а женщины раздражают их, выдергивая волосы. Не оставляйте без внимания изменения кожного покрова, возникшие без видимых причин — будь это узелковые образования, потемневшие участки, найдите время и посетите дерматолога.
Плоские родинки от розового до темно-коричневого цвета относятся к самым безобидным. Эти родинки не травмируются и не создают неудобств. Единственное, о чем нужно помнить — это защита таких родинок (на открытых участках тела) от солнечных лучей, использование кремов с солнцезащитным фильтром. К выпуклым родинкам, тем более, если они часто задеваются одеждой, нужно относиться более внимательно. Если они есть на спине и на других недоступных вашему взгляду местах, то наблюдение нужно поручить кому-нибудь из близких. Если произойдут какие-то перемены — родинка станет больше, из плоской превратиться в выпуклую или изменит свои очертания (это нередко случается у обладателей шоколадного загара после пляжного сезона), надо сразу же обратиться к специалисту. Отличить доброкачественную родинку от недоброкачественной сможет любой опытный дерматолог, который в случае необходимости может отправить на консультацию к онкологу. Невусы могут появляться при стрессовых состояниях организма, во время беременности. Но основным и самым мощным толчком к развитию новых и перерождению в недоброкачественные уже имеющихся родинок чаще всего служат солнечные лучи, а точнее содержащийся в них ультрафиолет.
Часто родинки травмируются во время мытья. Это тоже не очень хорошо. Раковые клетки в невусах, если они там присутствуют, плохо связаны между собой, при травмах они легко разносятся с кровью по всем органам. Если на теле много родинок — мыться только мягкой губкой. А выступающие родинки мыть руками.
Вышеперечисленное может служить показанием к удалению невуса. Метод удаления хирургическим лазером.
Получить справочную информацию, а также записаться на процедуру можно по телефону: 956-70-86

Родинки – это распространенный тип обесцвечивания, который появляется на коже при рождении или в течение первых нескольких недель жизни. Обычно они не являются раковыми. Они могут возникать в любом месте на лице или теле. Родинки различаются по цвету, размеру, внешнему виду и форме. Некоторые являются постоянными и со временем могут увеличиваться. Другие угасают полностью. Большинство родимых пятен безвредны, однако некоторые указывают на основное медицинское заболевание. В некоторых случаях родинки могут быть удалены по косметическим причинам.
- Сосудистые родинки появляются, если сосуды на определенном участке кожи не формируются так, как следует. Например, может быть слишком много кровеносных сосудов, скупченных в одной области, или кровеносные сосуды могут быть шире, чем должны быть;
- Пигментированные родимые пятна возникают, когда в одной области есть большое количество пигментных клеток;
Причины
Обычно родинки начинают увеличиваться в размерах из-за определенных заболеваний кожи:
Акне
Это обычное изменение кожи, которая возникает в подростковом возрасте и может продолжаться в зрелом возрасте. Прыщи могут быть незначительными, с несколькими угрями (комедонами), или значительными, с большими и болезненными прыщиками глубоко под кожей (кистозные поражения). Они могут появляться как на груди и спине, так и на лице и шее.
Хлоазма
Во время беременности на лице женщины могут образоваться темные пятна. Более известные как хлоазма, которая обычно исчезает после родов. Причина хлоазмы не до конца изучена, хотя специалисты считают, что повышенный уровень гормонов беременности заставляет клетки, вырабатывающие пигмент в коже (меланоциты), производить больше пигмента.
Актинический кератоз
Актинический кератоз и актинические лентигины - это типы цветных пятен кожи, вызванные слишком большим воздействием солнца. Хотя эти пятна не являются раком кожи, они создают больший риск получить рак кожи, например плоскоклеточный рак кожи или меланому.
Рак кожи
Хотя большинство изменений кожи нормальные и происходят со старением, некоторые могут быть вызваны раком. Рак кожи разрушает клетки кожи и ткани и может распространяться (метастазировать) в другие части тела. Три самые распространенные типы рака кожи - это базальноклеточный рак, плоскоклеточный рак и меланома.
Раннее выявление и лечение рака кожи может помочь предотвратить проблемы. Лечение зависит от типа и локализации нароста и того, насколько оно прогрессирует при диагнозе. Хирургическое вмешательство для удаления нароста поможет определить, какое лечение потребуется.
Аллергия
Аллергическая реакция может возникнуть на лекарства, что вызывает изменение кожи, или может возникнуть кожная реакция после длительного нахождения на солнце. Могут развиться сыпь, крапивница и зуд, а в некоторых случаях могут распространиться на участки кожи, которые не находились на солнце.
Изменения кожи также могут быть вызваны:
- аутоиммунными заболеваниями, такими как волчанка и склеродермия;
- реакциями на укус, например, болезнь Лайма от укуса клеща;
- бактериальными кожными инфекциями, такие как импетиго;
- вирусными инфекциями, такие как ветряная оспа, опоясывающий лишай;
- проблемами с печенью, такие как гепатит, которые могут повлечь желтение кожи и белка глаза.
Диагностика
В большинстве случаев врач может диагностировать причину увеличения на основе внешнего вида кожи. Более глубокие родимые пятна можно осмотреть с помощью тестов визуализации, таких как МРТ, УЗИ, КТ или биопсия.
Дерматоскопия – диагностика меланомы. Проводится с помощью простой лупы или дерматоскопа (эпилюминисцентного микроскопа), который делает прозрачным поверхностный слой кожи-эпидермиса.
Во время каких болезней проявляется
Большинство родимых пятен не вредны. Но в редких случаях могут возникать осложнения, при которых родинки могут увеличиваться:
Гемангиомы
Некоторые гемангиомы могут вызвать серьезные проблемы и даже могут быть опасными для жизни. Их нужно лечить, если они создают дискомфорт для зрения, приема пищи и дыхания.
Если есть гемангиома у глаз, носа, рта, возможно, нужно будет необходимо хирургическое вмешательство. Гемангиомы в этих районах чаще заражаются. Инфицированные родинки требуют срочного лечения антибиотиками. Инфицированная язва может оставить неприглядный шрам.
Если насчитывается более пяти гемангиом, это может свидетельствовать, что имеются и внутренние. В редких случаях они могут вызвать кашель и затрудненное дыхание, что может свидетельствовать о гемангиомах дыхательных путей. Еще один возможный симптом - кровь в кале, что может свидетельствовать о гемангиоме в кишечнике.
Мальформация капилляров
Мальформация капилляров может привести к таким осложнениям:
- глаукома (повышенное давление внутри глаза, влияет на зрение) - она может развиться, если родинка коснется как верхнего, так и нижнего века на одной стороне;
- Синдром Штурге-Вебера - редкое заболевание, поражающее глаза и мозг, которое обычно связано с большим пятном, которая распространяется на лоб или кожу головы;
- гипертрофия мягких тканей (ткань под родинкой увеличивается) - она может возникнуть, например, на губе;
- Синдром Клиппель-Треноне - редкое заболевание, которое наблюдается при рождении, когда кровеносные сосуды не формируются должным образом.
Врожденные меланоцитарные невусы
Если врожденный меланоцитарный невус увеличивается в размерах или меняет форму или цвет, врач может порекомендовать сделать биопсию для диагностики рака.
Синдром Штурге-Вебера
Симптомы включают пигментную красную родинку на верхнем веке и лбу, а также нарушение работы мозга, а иногда и глаз.
Синдром Клиппеля-Треноне-Вебера
Симптомы включают родинку-пятно на ноге (обычно). Кости, мышцы и другая ткань около родинки увеличиваются.
К какому врачу обратиться
Если заметили рост родинки или другие симптомы, следует обратиться к врачу-дерматологу.
Обязательно нужно посетить медицинский кабинет, если заметили в родинке любую из следующих изменений:
- кровотечение;
- воспаления;
- отек;
- зуд;
- боль;
- изменения цвета, размера или текстуры
Возникает это крайне редко, однако некоторые врожденные меланоцитарные наевы могут перерасти в рак кожи. Этот риск увеличивается с размером родинки - чем он больше, тем больше риск.
Профилактика
Чтобы предотвратить увеличение родинок можно использовать такие методы профилактики:
- избегайте солнечных ожогов кожи - применяйте защитные кремы;
- избегайте травм кожи в области родинок;
- избегайте контакта кожи в области родинок с химическими раздражителями;
- регулярно осматривайте кожу и своевременно обращайтесь к врачу при любых изменениях.
Скрининг – одна из форм раннего выявления злокачественных опухолей при профилактическом обследовании.

Крупные или мелкие родинки есть практически у каждого человека. В большинстве случаев родимые пятна не несут опасности для здоровья (так как являются доброкачественными новообразованиями кожи) и часто воспринимаются лишь как эстетический недостаток. Однако разрастание или появление новых родинок может сигнализировать о развитии онкологических заболеваний.
В этом случае лучше всего избавиться от образования. К счастью, в современной косметологии существует ряд безопасных и доступных методик удаления доброкачественных новообразований кожи, которые позволяют выполнить манипуляцию без последствий для организма.
Что представляют собой родинки и в каких случаях их нужно удалять
По своей сути родимое пятно, или невус является результатом скопления пигмента в кожных покровах. Такое образование является врожденным или появляется в течение жизни, имеет темный или светло-коричневый цвет, может быть плоским или выступать над поверхностью кожи.
Чаще всего родимые пятна удаляются по эстетическим соображениям. Однако есть и некоторые медицинские показания для удаления родинок. Например, изменение формы, цвета или размеров невуса, которые свидетельствуют об его злокачественном перерождении. Если родинка постоянно травмируется или располагается в местах регулярного травмирования (например, на шее, ладонях, подошвах), то также имеет смысл избавиться от нее.
Перед удалением доброкачественных новообразований кожи обязателен прием (осмотр, консультация) дерматоонколога. Специалист проводит обследование образования и определяет, можно ли его удалять и каким способом это сделать.
Например, устранение новообразования невусов на лице с помощью иссечения будет не самым оптимальным. Минус такого лечения заключается в длительном периоде реабилитации и риске появления рубца, поэтому разумнее выбрать другие варианты.
Родинки, которые локализуются только в верхних слоях эпидермиса, чаще всего удаляются криодеструкцией кожи. Плюсы - в простоте и доступности. Криодеструкция кожи не требует от пациента особой подготовки, проходит безболезненно и быстро.
Минусы – невозможность последующего гистологического исследования тканей и сложности с измерением глубины воздействия. Именно поэтому процедуру рекомендуется проходить только в клинике.
Радиоволновая деструкция
Предполагает использование радионожа. Лечение при этом происходит безболезненно для пациента, бесконтактно и нетравматично. Появляется возможность добиваться хорошего эстетического эффекта без шрамов. Реабилитация после процедуры практически не требуется. Отсутствует кровотечение и риск инфицирования, также не происходит повреждения соседних к невусу тканей.
Метод не подходит людям с кардиостимулятором, а также пациентам с герпесом в стадии обострения.
Лазерная деструкция ткани кожи
Самым современным способом устранения доброкачественных новообразований является лазерная деструкция. При его использовании исключается риск появления ожога и других неприятных последствий. Процедура полностью бесконтактная, за счет чего нет риска инфицирования ранки. Подходит процедура для новообразований на любых участках тела. Период заживления кожи составляет около 2 недель. Плюс в том, что риск появления рубцов – минимальный.
Мифы об удалении новообразований
Главный вопрос, который волнует многих, заключается в том, какие риски существуют после устранения родинки и чего следует ожидать.
Одним из самых частых заблуждений является то, что удаление родимого пятна провоцирует развитие меланомы. Появился этот миф из-за того, что некоторым людям под видом обычного невуса удаляют уже существующую меланому. В хорошей клинике перед процедурой вас обязательно осмотрит врач-дерматоонколог. Если у специалиста останутся сомнения насчет природы новообразования, то дополнительно будет назначено гистологическое исследование.
Родинки удаляются раз и навсегда, никаких повторных образований на их месте не возникает. Также при правильном проведении процедуры и соблюдении рекомендаций врача не остается рубцов и шрамов, кожа на месте невуса полностью заживает.
Поэтому не нужно бояться наличия родинок, и тем более – их удаления. Главное, делать все своевременно и – в случае появления дискомфорта в области родимого пятна, изменения его форм или цвета – не затягивать визит к врачу.
Невус – новообразование на коже, имеющее доброкачественный характер. В обиходе мы привыкли пользоваться понятием "родинка", тогда как медицинским является термин "невус". Невус возникает вследствие скопления меланина, специального пигмента, который имеет окрашивающие свойства. Этот пигмент содержится в так называемых невоцитах – клетках, имеющих гранулярное строение.
Механизм выделения меланина регулируется меланотропными гормонами гипофизарного происхождения. При нормальной работе гипофиза гормоны выделяются в строго необходимом количестве, если же происходит гормональный сбой, то избыток гормона провоцирует превращение клеток в меланоциты, которые, локализировано скапливаясь, и являются невусом или родинкой.
Причины
В настоящее время точно не установлены механизмы и причины возникновения родимых пятен. Однако множественные научные исследования на эту тему выявили, что существует ряд факторов, значительно повышающих риск возникновения пигментированных кожных новообразований.
К таким факторам в первую очередь относятся токсины, тем или иным образом попавшие в организм матери при вынашивании плода. Особенно, в данном контексте следует упомянуть об алкогольной и никотиновой интоксикации, влиянии излучений, в том числе радиоактивных.
Также значительное влияние оказывает всплескообразное колебание уровней женских половых гормонов (эстрогенов и прогестинов) у беременной женщины, что непосредственно влияет на формирование и дальнейшее функционирование гипофиза будущего ребенка. Реже встречается влияние инфекций мочеполовой системы и аномалий на генетическом уровне.
Симптомы
Невусы различны по размерам, форме и свойствам, и имеют четкую классификацию. Одним из самых опасных видов является диспластический. Его характерными особенностями являются: отсутствие четких ровных краев, крупные размеры (иногда до нескольких сантиметров), пестрая и неравномерная расцветка (от розовой до черной), особенно вызывает беспокойство появившаяся внезапно красная родинка. Чаще всего возникают на ладонях и подошвах, а так же, на половых органах.
Клетки такого новообразования имеют атипичный характер, что говорит о возможности перерастания такого невуса в меланому – злокачественную опухоль. Именно поэтому, обнаружив родинку с вышеописанными признаками, рекомендуется обратиться к квалифицированному врачу.
Люди с диспластическим невусом относятся к группе риска по заболеванию меланомой, и их обычно ставят на учет и обследуют раз в полгода на предмет прогрессирования новообразования. Существуют предположения о том, что подобного рода невусы имеют наследственное происхождение, в связи с чем, обследованию подлежат также все ближайшие родственники. В пользу наследственного происхождения говорит появление невуса в раннем возрасте.
Обычно для различных видов невусов характерны некоторые сходные признаки: кожные покровы образования и непосредственно вокруг него сухие и достаточно гладкие, но, возможно, немного неровные, иногда отличаются большей плотностью по сравнению со здоровой кожей.
Окрас таких невусов может быть весьма различным: от светлых розоватых оттенков до насыщенно черного. Форма, цвет и структура родинки может меняться, но происходит это довольно медленно и практически незаметно. Если же видны явные и стремительные изменения, то это является поводом показаться специалисту.
Что касается разновидностей родинок, то их насчитывается несколько десятков. Рассмотрим самые распространенные из них.
Отличается особенной окраской. Более светлые участки располагаются по центру, и чем ближе к краям, тем более темная пигментация наблюдается, образуя своеобразные кольца. Возникает единичное либо множественное образование.
Также отличается специфической пигментацией, о чем, собственно, говорит его название. Возникает обычно как единичное небольшое (не более 1 см) образование, имеющее полукруглую форму, ровные четкие контуры, гладкую однородную структуру. На ощупь довольно мягкое, слегка выступающее над основной кожей, волосы на таком невусе отсутствуют. Местами возникновения становятся голени и ягодицы, реже стопы и лицо.
Не самое опасное, но уж точно одно из самых неприятных новообразований. Таким его делает специфический синюшно-черный цвет и то, что основным местом его локализации является лицо. Этот невус затрагивает области щек, челюсти и скуловых дуг, а также глазное яблоко. Иногда он распространяется на слизистые оболочки ротовой полости, гортани и глотки. Невус Ота весьма редко бывает одиночным образованием, чаще всего это скопление фиолетовых пятен, сливающихся в одно.
Не менее неприятным и достаточно опасным (высокий риск перерастания в меланому) представляется бородавчатый невус или, как его еще принято именовать, гигантский волосяной пигментный невус. Часто характеризуется гипертрихозом (повышенным ростом волос) в местах локализации, также его отличают достаточно крупные и стремительно увеличивающиеся размеры (в отдельных случаях более 40 см).
Его поверхность сходна с поверхностью бородавки, неровная и имеет на себе множественные трещины, при этом цвет ее может быть как черным, так и серым. Особенно пристальное внимание такой вид невуса привлекает при обнаружении у новорожденных, потому как существует высокий риск перерождения доброкачественного образования в злокачественное. Также он может свидетельствовать о сопутствующих врожденных пороках развития головного мозга и неврологических заболеваниях.
Наиболее высокий риск превращения в меланому приписывается меланозу Дюбрея. Специфика его возникновения связывается с возрастом, подавляющее большинство носителей – пожилые люди. Появляется меланоз как небольшое пятнышко с размытыми неровными краями, постепенно увеличивается в размерах приблизительно до 6 см.
Отдельного внимания заслуживает поверхность этого новообразования: на ней наблюдается большое количество узелков, папул и трещин, вызывающее ассоциацию с географической картой. Окрас в данном случае преимущественно светлый: светло-серый, светло-коричневый. Такие меланозы можно чаще всего заметить на лице: носогубные складки, веки, нос; реже они возникают на груди, спине и кистях рук.
- папилломатозный невус;
- родимое пятно;
- невус Сеттона;
- волосяной невус;
- "монгольское пятно".
Диагностика
Наиболее распространенным методом диагностики родимых пятен является рядовой осмотр врача. Учитывая форму, однородность структуры, цвет, место локализации, наличие или отсутствие волос, опытный врач сможет поставить соответствующий диагноз и развеять или подтвердить все опасения пациента по поводу новообразования.
Однако существуют спорные и неоднозначные случаи, когда без дополнительных методов обследования не обойтись. В таких случаях используют цитологический метод исследования биологического материала. Попросту говоря, производят забор мазка и изучают его под микроскопом. Метод довольно прост и доступен, и все же имеет существенный недостаток: из-за травмирования невуса при заборе мазка возрастает преобразование родинки в злокачественное образование.
Безопасным методом диагностики невусов считается метод, при котором родинка, предварительно смазанная специальным маслом, рассматривается непосредственно на теле пациента с помощью люминисцентного микроскопа. Недостаток этого метода заключается в дороговизне оборудования, из-за чего не в каждой городской и даже районной больнице можно пройти это обследование.
Еще одним дорогостоящим методом считается компьютерная диагностика. При этом в памяти компьютера сохраняется изображение невуса, после чего тщательно исследуется с помощью специальных компьютерных программ. С дальнейшим развитием и популяризацией компьютерной диагностики существует тенденция к большей доступности этого метода.
Лечение
По отношению к невусам существует две схемы лечения: наблюдение и удаление. Удаление родинок должно проводиться при наличии следующих факторов: слишком яркий цвет или его изменение; неровные контуры и неравномерный рост пятна; ощущение болезненности невуса, зуд, кровоточивость; своеобразное, доставляющее дискомфорт место локализации.
Сегодня удаление невуса производят хирургическим путем, это практически безболезненная процедура, поэтому бояться этого не стоит. Удаление родинки заключается в ее иссечении вместе с подкожной жировой клетчаткой. Часть биологического материала отправляют на гистологическое исследование, чтобы убедиться в отсутствии злокачественных процессов. Безусловно, существуют случаи, когда оперативное вмешательство недопустимо, тогда врачи используют лучевую терапию.
Хочется отдельно обратить внимание на то, что удаление родинок должно проводиться только в специализированных учреждениях, где существует достаточная лабораторная база для гистологических исследований и отсутствует риск сепсиса.
Какой врач лечит Невус (Родинка, родимое пятно)
Меланому считают одной из самых коварных злокачественных опухолей человека, заболеваемость и смертность от которой неуклонно возрастает из года в год. О ней говорят по телевизору, пишут в журналах и интернете. Интерес обывателей связан с тем, что опухоль все чаще стала обнаруживаться у жителей самых разных стран, а число смертельных случаев по-прежнему велико, даже несмотря на интенсивное лечение.
По распространенности меланома значительно отстает от эпителиальных опухолей кожи (плоскоклеточный рак, базалиома и др.), составляя по разным данным от 1,5 до 3% случаев, но она куда более опасна. За 50 лет прошлого столетия заболеваемость увеличилась на 600%. Этой цифры достаточно, чтобы всерьез опасаться заболевания и искать причины и способы его лечения.
Меланома — это злокачественная опухоль, развивающаяся из меланоцитов — пигментных клеток, продуцирующих меланины. Наряду с плоскоклеточным и базальноклеточным раком кожи относится к злокачественным опухолям кожи. Преимущественно локализуется в коже, реже — сетчатке глаза, слизистых оболочках (полость рта, влагалище, прямая кишка).
Одна из наиболее опасных злокачественных опухолей человека, часто рецидивирующая и метастазирующая лимфогенным и гематогенным путём почти во все органы. Особенностью является слабая ответная реакция организма или её отсутствие, из-за чего меланома зачастую стремительно прогрессирует.
Разберемся с основными причинами, вызывающими развитие меланомы:
Длительное и частое воздействие ультрафиолетового излучения на кожу. Особенно опасно солнце, находящееся в зените. Сюда же относится воздействие искусственных источников ультрафиолета (солярии, бактерицидные лампы и другие).
Травматические поражения пигментных пятен, невусов, особенно в тех, местах, где происходит постоянный контакт их с одеждой и другими факторами внешней среды.
Травматические поражения родинок.
Из родинок или невусов меланомы развивается в 60 % случаев. Это достаточно много. Основными местами, на которых развиваются меланомы, являются такие части тела, как: голова; шея; руки; ноги; спина; грудь; ладони; подошвы; мошонка.
Наиболее подвержены возникновению меланомы люди, у которых есть несколько из приведенных ниже факторов риска:
Наличие в анамнезе солнечных ожогов.
Наличие в роду заболеваний кожи, рака кожи, меланом.
Генетически обусловленный рыжий цвет волос, наличие веснушек и также светлая кожа.
Светлая, почти белая кожа, обусловленная генетическими особенностями, малым содержанием пигмента меланина в коже.
Наличие на теле пигментных пятен, невусов. Но, если на невусе растут волосы, то этот участок кожи не может переродиться в злокачественную форму.
Наличие большого количества родинок на теле. Считается, что если родинок больше 50 штук, то это уже может быть опасно.
Пожилой возраст, но в последнее время меланом все чаще встречается у молодых людей.
Наличие заболеваний кожи, которые могут спровоцировать развитие меланомы. Это такие болезни, как меланоз Дюбрея, пигментная ксеродерма и некоторые другие.
Если человек относится к какой-либо группе из приведенного списка, то ему уже следует быть очень осторожным на солнце и внимательным к своему здоровью, поскольку у него есть довольно-таки большая вероятность развития меланомы.
По данным ВОЗ, в 2000 г. во всем мире было диагностировано более 200 000 случаев заболевания меланомой и произошло 65 000 связанных с меланомой случаев смерти.
В период с 1998 г. по 2008 г. прирост заболеваемости меланомой в РФ составил 38,17 %, а стандартизированный показатель заболеваемости вырос с 4,04 до 5,46 на 100000 населения. В 2008 г. в РФ количество новых случаев меланомы кожи составило 7744 человека. Смертность от меланомы В РФ в 2008 г. составила 3159 человек, а стандартизированный показатель смертности 2,23 человека на 100000 населения. Средний возраст больных меланомой с впервые жизни установленным диагнозом в 2008 г. в РФ составил 58,7 лет[3]. Наибольшая заболеваемость отмечена в возрасте 75—84 лет.
В 2005 г. США зарегистрированы 59580 новых случаев меланомы и 7700 смертельных случаев, обусловленных этой опухолью. В программе SEER (The Surveillance, Epidemiology, and End Results) отмечается, что заболеваемость меланомой возросла на 600 % с 1950 по 2000 гг.
На самом деле, встречается немалое количество меланом, среди которых меланома крови, меланома ногтя, меланома легкого, меланома хориоидеи, меланома беспигментная и прочие, которые развиваются со временем на разных участках организма человека за счет течения болезни и метастаз, но в медицине выделяют следующие, основные виды меланом:
Суперфициальная, или поверхностная меланома. Это более распространенный вид опухоли (70%). Течение болезни характеризуются длительным относительно доброкачественным ростом в наружном слое кожи. При таком виде меланомы появляется пятно с неровными краями, цвет которого может изменяться: стать коричневым, как загар, красным, черным, синим или даже белым.
Узловая (нодуряная) меланома стоит на втором месте по числу диагностируемых больных (15-30% случаев). Наиболее часто встречается у людей старше 50 лет. Может образовываться на любом участке тела. Но, как правило, такие опухоли появляются у женщин – на нижних конечностях, у мужчин – на теле. Часто узловая меланома образуется на фоне невуса. Характеризуется вертикальным ростом и агрессивным развитием. Развивается за 6-18 месяцев. Этот вид опухоли имеет округлую или овальную форму. Пациенты зачастую обращаются к врачу, когда меланома уже приняла форму бляшки черного или черно-синего цвета, которая имеет четкие границы и приподнятые края. В некоторых случаях узловая меланома разрастается до больших размеров, или принимает форму полипа, имеющего изъязвления и характеризующаяся гиперактивностью.
Лентигинозная меланома. Эта форма болезни известна также под названиями злокачественное лентиго или веснушка Хатчинсона. Чаще всего формируется из старческого пигментного пятна, родимого пятна, реже из обычной родинки. Этот вид опухоли склонен к образованию на тех участках тела, которые наиболее подвержены воздействию солнечного ультрафиолета, это лицо, уши, шея, кисти рук. Развивается эта меланома у большинства болеющих людей очень медленно, иногда до последней стадии ее развития может пройти до 30 лет. Метастазирование происходит редко, имеются данные и о рассасывании этого образования, поэтому лентигинозная меланома считается наиболее благоприятным в плане прогноза онкологическим заболеванием кожи.
Злокачественное лентиго похоже на поверхностную меланому. Развитие долгое, в верхних слоях кожи. При этом пораженный участок кожи плоский или немного приподнятый, неравномерно окрашенный. Окрас подобного пятна узорный с коричневыми и темно-коричневыми компонентами. Такая меланома зачастую встречается у пожилых людей из-за постоянного нахождения под солнечными лучами. Очаги появляются на лице, ушах, руках, и верхней части туловища.
В начальной стадии развития злокачественной опухоли на здоровой коже, а тем более на фоне невуса, явных визуальных отличий между ними мало. Доброкачественные родимые пятна характерны:
Плавными ровными очертаниями.
Равномерной пигментацией, придающей образованию окраску от желтой до коричневой и даже иногда черной.
Плоской поверхностью, находящейся на одном уровне с поверхностью окружающей кожи или незначительно равномерно над ней возвышающейся.
Отсутствием увеличения в размерах или незначительным ростом в течение длительного времени.
Основные симптомы меланомы проявляются в следующем:
Выпадение волос с поверхности невуса обусловлено перерождением меланоцитов в опухолевые клетки и разрушением волосяных фолликулов.
Зуд, жжение и покалывание в области пигментного образования обусловлен усиленным делением клеток внутри него.
Увеличение в размерах говорит об усиленном делении клеток внутри пигментного образования.
Неровность краев и уплотнение родинки — признак усиленного деления опухолевых клеток, а также их прорастанием в здоровую кожу.
Появление вокруг пигментного образования покраснения в виде венчика — воспаление, свидетельствующее о том, что иммунная система распознала опухолевые клетки. Поэтому она направила в опухолевый очаг специальные вещества (интерлейкины, интерфероны и другие), которые призваны бороться с раковыми клетками.
Исчезновение рисунка кожи вызвано тем, что опухоль разрушает нормальные клетки кожи, образующие кожный рисунок.
Признаки поражения глаз: появляются темные вкрапления на радужке глаза нарушения зрения и признаки воспаления (покраснение), имеются боли в пораженном глазу.
1) Усиление или появление более темных участков на пигментном образовании обусловлено тем, что меланоцит, перерождаясь в опухолевую клетку, теряет свои отростки. Поэтому пигмент, не имея возможности выхода из клетки, накапливается.
2) Просветление связанно с тем, что пигментная клетка теряет способность вырабатывать меланин.
Пограничный невус, представляющий собой пятнистое образование, гнезда клеток которого размещаются в эпидермальном слое.
Смешанный невус — клеточные гнезда мигрируют в дерму по всей площади пятна; клинически такой элемент представляет собой папулезное образование.
Внутридермальный невус — клетки образования полностью исчезают из эпидермального слоя и остаются только в дерме; постепенно образование утрачивает пигментацию и подвергается обратному развитию (инволюции).
Течение меланомы определяется конкретной стадией, которой соответствует на конкретный момент состояние пациента, всего их пять: нулевая стадия, I, II, III и IV стадии. Нулевая стадия позволяет определить опухолевые клетки исключительно в рамках внешнего клеточного слоя, прорастания их к глубоколежащим тканям на этом этапе не происходит.
Меланома в начальной стадии. Лечение заключается в местном иссечении опухоли в пределах нормальных, здоровых тканей. Общее количество здоровой кожи, которая подлежит удалению, зависит от глубины проникновения заболевания. Удаление лимфоузлов вблизи меланомы не увеличивает выживаемость заболевших людей с меланомой I стадии;
2 стадия. Помимо иссечения образования производится биопсия регионарных лимфатических узлов. Если в ходе анализа пробы подтвержден злокачественный процесс, то удаляется вся группа лимфатических узлов в этой области. Дополнительно с целью профилактики могут быть назначены альфа-интерфероны.
3 стадия. Кроме опухоли иссекаются все лимфоузлы, которые расположены поблизости. При наличии нескольких меланом – все они подлежат удалению. В области поражения проводится лучевая терапия, также назначается иммунотерапия и химиотерапия. Как нами уже было отмечено, не исключаются и рецидивы заболевания даже при верно определенном и проведенном лечении. Вернуться патологический процесс может как в область, ранее подвергшуюся поражению, так и сформироваться в той части тела, которая не имела отношения к прежнему течению процесса.
4 стадия. На данной стадии больных меланомой полностью вылечить невозможно. С помощью хирургических операций удаляют крупные опухоли, вызывающие крайне неприятные симптомы. Крайне редко удаляются метастазы из органов, однако это напрямую зависит от их места расположения и симптомов. Часто в данном случае применяется химиотерапия, иммунотерапия. Прогнозы на данной стадии заболевания крайне неутешительны и в среднем составляют до полугода жизни людей, заболевших меланомой и дошедших до данной стадии. В редких случаях, люди, у которых выявлена 4 стадия меланомы, живут еще несколько лет.
Главным осложнением меланомы является распространение патологического процесса с помощью метастазов.
Среди послеоперационных осложнений можно выделить появление признаков инфекции, изменение послеоперационного разреза (отек, кровотечение, выделения) и болевой синдром. На месте удаленной меланомы или на здоровой коже может развиться новая родинка или произойти обесцвечивание покровов.
Злокачественная меланома склонна к достаточно выраженному метастазированию, причем не только лишь лимфогенным путем, но и путем гематогенным. Преимущественно поражению, как мы уже отмечали, подвергаются мозг, печень, легкие, сердце. Помимо этого нередко происходит диссеминация (распространение) опухолевых узлов вдоль кожного покрова туловища или конечности.
Меланома может иметь вид плоского пигментного или непигментированного пятна с небольшим возвышением, округлой, полигональной, овальной или неправильной формы с размером в диаметре более 6 мм. Она длительное время может сохранять гладкую блестящую поверхность, на которой в дальнейшем возникают небольшие изъязвления, неровности, кровоточивость при незначительной травме.
Пигментация чаще носит неравномерный характер, но более интенсивная в центральной части, иногда с характерным ободком черной окраски вокруг основания. Окраска всего новообразования может быть коричневой, черной с синеватым оттенком, багровой, пестрой в виде отдельных неравномерно распределенных пятнышек.
Заподозрить меланому врач может уже по жалобам пациента и по визуальному осмотру измененного кожного покрова. Для подтверждения диагноза проводят:
Дерматоскопию – осмотр участка кожи под специальным прибором. Это обследование помогает рассмотреть края пятна, его прорастание в эпидермисе, внутренние включения.
Биопсию – взятие образца опухоли для гистологического исследования.
УЗИ и компьютерная томография назначаются для выявления метастазов и для определения стадии ракового образования.
При необходимости и для исключения других заболеваний кожи врач может назначить еще ряд диагностических процеду.
Читайте также:


