Рак желудка это инфекция
Очень высокая заболеваемость раком желудка зарегистрирована в Японии, где она варьирует в пределах 80-90 (Ямагата: мужчины – 92, женщины – 39; Хиросима: мужчины – 86, женщины – 34). Высокие показатели регистрируются в Китае (Шанхай: мужчины – 32, женщины – 18). В странах Восточной Европы и Южной Америки заболеваемость раком желудка также высока. Самые низкие показатели фиксируются среди белого населения США (мужчины – 5, женщины – 2) и в некоторых западноевропейских странах. В России заболеваемость раком желудка достаточно высока (Санкт-Петербург: мужчины – 39, женщины - 18)
Самая высокая смертность от рака желудка зарегистрирована в Киргизии (мужчины – 47, женщины – 19), России (мужчины – 36, женщины – 15), Казахстане (мужчины – 32, женщины – 14) и Японии (мужчины – 31, женщины – 14). Смертность также велика в большинстве стран Восточной Европы. Самые низкие показатели смертности отмечены в США, Канаде, Новой Зеландии, а также в странах Западной и Северной Европы
Отмечено, что заболеваемость раком желудка снижается у мигрантов, перемещающихся в страны с более низким показателем заболеваемости. Наиболее характерным примером этого феномена является снижение заболеваемости раком желудка у японских и китайских переселенцев в США. Это подтверждает роль факторов образа жизни, в частности, питания в этиологии этого заболевания. В целом же в мире и в отдельных странах отмечается снижение заболеваемости и смертности от рака желудка. Стандартизованная по возрасту заболеваемость раком желудка в мире ежегодно снижается на 4–5%. Однако в ряде развитых стран растет заболеваемость раком кардиального отдела желудка
Средняя 5-летняя выживаемость больных раком желудка в Западной Европе составляет 18%, в США – 21%. Самый высокий показатель 5-летней выживаемости (53%) зафиксирован в Японии, и его можно объяснить проведением в этой стране массового скрининга. В целом 5-летняя выживаемость от рака желудка в мире колеблется в пределах 10-20%
Дескриптивные и аналитические эпидемиологические исследования последних лет свидетельствуют о доминирующей роли факторов образа жизни (и, в большей степени, питания) в этиологии рака желудка. Важным доказанным фактором риска рака является инфекция Helicobacter pylori. Показано также, что риск развития рака желудка повышает потребление крепких спиртных напитков. В ряде исследований выявлена связь между курением и раком желудка
Изучению роли питания в этиологии рака желудка посвящено большое, количество эпидемиологических исследований, как проспективных, так и ретроспективных, методом "случай-контроль". В подавляющем большинстве этих исследований показана обратная связь между потреблением овощей и фруктов, особенно зеленых и желтых овощей, и ОР рака желудка. Риск развития рака желудка был снижен у людей, часто употреблявших лук и чеснок. В исследовании методом "случай-контроль", проведенном в Москве, выявлено, что потребление свежих овощей и фруктов, в т.ч. картофеля, капусты, чеснока и лука, статистически достоверно снижает риск рака желудка. Кроме того, показано, что употребление растительного масла и черного хлеба связано со статистически достоверным снижением ОР рака желудка
Вопрос о влиянии микронутриентов на риск развития рака желудка изучался во многих эпидемиологических исследованиях, однако, к сожалению, ингибирующее влияние некоторых витаминов и минералов на процесс канцерогенеза в желудке еще не установлен. Результаты эпидемиологических исследований, в которых изучалась роль витамина А в профилактике рака желудка, оказались неутешительными. Ни в одном из них не было выявлено ожидаемого протективного эффекта высоких уровней, потребления витамина А на процесс канцерогенеза в желудке. Что же касается предшественников витамина А – каротиноидов, источником которых являются овощи и фрукты, в большинстве эпидемиологических исследований показано снижение ОР рака желудка до 0,3-0,6, связанное с потреблением бета-каротина и других каротиноидов. В эпидемиологических исследованиях, в которых у больных изучалось содержание бета-каротина в крови, выявлена отрицательная связь между его концентрацией и ОР рака желудка. Результаты интервенционных контролируемых исследований в США и Финляндии, в которых оценивалась эффективность приема бета-каротина для профилактики рака, не показали снижения ОР рака желудка в опытной группе. Однако в аналогичном исследовании, проведенном в Китае, в группе, получавшей бета-каротин, альфа-токоферол и селен, было отмечено снижение заболеваемости и смертности от рака желудка. Противоречивость результатов этих двух исследований можно объяснить тем, что у населения с достаточным уровнем потребления каротиноидов дополнительный его прием не оказывает антиканцерогенного влияния. В то же время у населения с недостаточным потреблением продуктов, богатых витамином А, дополнительный его прием способствует снижению риска развития рака желудка, а возможно, и других форм этого заболевания
Данные о протективном влиянии витамина С (аскорбиновой кислоты) на процесс канцерогенеза в желудке более убедительны. Во всех проспективных и ретроспективных исследованиях обнаружено достоверное, снижение риска развития рака желудка, связанное с высоким уровнем употребления витамина С с пищей. Высокая концентрация витамина С в крови ассоциируется со статистически достоверным снижением риска развития рака желудка
Повышает риск рака желудка избыточное потребление соли и соленой пищи. Имеет место выраженная и достоверная корреляция между различными показателями потребления соли и заболеваемостью раком желудка
Эпидемиологические исследования, проведенные во многих странах мира, в т.ч. и в России, подтвердили связь между частым потреблением соленых продуктов питания и риском развития рака желудка. Как известно, соль как таковая не является канцерогенной, однако она повреждает слизистую оболочку и приводит к развитию реактивного воспаления и реактивной регенерации, а соответственно и к пролиферации эпителия и повышению синтеза ДНК. Последнее увеличивает вероятность развития злокачественной опухоли, так как усиление репликации клеток снижает вероятность репарации ДНК. Кроме того, поврежденная слизистая оболочка становится более проницаемой для канцерогенных веществ
Данные о влиянии методов хранения пищи указывают, что риск развития рака желудка снижается с модернизацией методов хранения. Использование в пищевой промышленности низких температур для хранения продуктов питания, а также широкое распространение домашних холодильников снизили заболеваемость раком желудка. Многими исследованиями показано, что отсутствие холодильника в семье приводит к 2-3-кратному повышению риска рака желудка
В проведенном в Москве исследовании избыточное потребление колбас статистически достоверно повышало риск развития рака желудка
Результаты эпидемиологических исследований по изучению роли нитрозосоединений в этиологии рака желудка не дали окончательного ответа, на этот вопрос. В двух исследованиях высокие уровни потребления нитратов привели к снижению риска. Это можно объяснить тем, что основным источником нитратов являются овощи, а, как было указано выше, они обладают защитным эффектом. В двух исследованиях выявлено повышение риска, связанное с потреблением нитритов; в остальных работах не выявлено влияния нитратов и нитритов на риск развития рака желудка. Исследование, посвященное изучению роли концентрации нитратов в воде, не выявило корреляции между высоким содержанием этих соединений в воде и заболеваемостью раком желудка. Нет также данных, указывающих на высокий риск рака желудка у рабочих, занятых в производстве или использовании азотных удобрений
Потребление жареного мяса, в частности приготовленного на открытом огне, повышает риск развития рака желудка. Это было доказано в эпидемиологических исследованиях в Швеции, США и Корее. Канцерогенность мяса, жаренного на открытом огне, можно объяснить образованием на его поверхности гетероциклических аминов, канцерогенность и мутагенность которых показаны в экспериментальных системах. В исследовании, проведенном в Москве, было выявлено статистически достоверное повышение риска, связанное с высоким уровнем потребления мяса, а также молока и масла. Аналогичная зависимость была отмечена в Италии, где избыточное потребление мяса, масла и маргарина среди людей с семейным раком желудка, приводило к повышению риска этой болезни. В ряде исследований, проведенных в основном в Европе и Америке, выявлена положительная связь между избыточной калорийностью питания, потреблением животных белков и жиров и риском развития рака желудка. Кроме того, по данным нескольких исследований, повышение риска связано также с избыточным весом или ожирением. Необходимо подчеркнуть, что влияние высококалорийной диеты, избыточного веса, повышенного потребления животных продуктов на риск развития рака желудка более выражено для рака кардиального отдела. По нашим данным, ОР рака кардии, связанный с высоким уровнем потребления белков животного происхождения, составляет 7, животных жиров – 7, насыщенных жирных кислот – 8, в то время как ОР рака некардиального отдела желудка – 2; 2 и 3 для животных белков, жиров и насыщенных жирных кислот соответственно. Американские исследователи считают, что рост заболеваемости раком кардиального отдела желудка связан с увеличением числа людей с избыточной массой тела
В большинстве эпидемиологических исследований выявлено повышение риска развития рака желудка, связанное с курением сигарет. ОР возникновения рака желудка у курильщиков равен 1,3-1,5. Отмечена дозозависимая связь между количеством сигарет, выкуриваемых в день, длительностью (стажем) курения и риском развития рака желудка, причем, в отличие от бытующего мнения, курение повышает риск как кардиального, так и других отделов желудка. Рабочая группа МАИР (2002 г.) пришла к заключению, что курение приводит к развитию рака желудка
Потребление алкоголя увеличивает риск развития рака желудка. Влияние алкоголя на процесс канцерогенеза в желудке не ограничивается кардиальным отделом. В исследованиях методом "случай-контроль", проведенных в Польше и России, было выявлено статистически достоверное повышение ОР кардиального и некардиального отделов желудка у мужчин и женщин, потребляющих чрезмерное количество алкогольных напитков, особенно водки. Курение усиливает канцерогенное влияние алкоголя. Результат взаимодействия этих двух факторов на риск развития рака желудка аддитивный
С начала 90-х гг. XX в. опубликовано более 40 сероэпидемиологических исследований, в которых выявлена связь между титром антител к IgG Helicobacter pylori и риском развития рака желудка. Ассоциация наиболее выражена для рака дистального отдела желудка, при котором ОР, связанный с инфекцией Helicobacter pylori, повышен в 6 раз. К сожалению, не во всех этих исследованиях скорректированы такие известные факторы риска развития рака желудка, как низкий социально-экономический статус, питание, курение и т.д. Подсчитано, что причиной 60% всех случаев рака желудка в Европе является Helicobacter pylori
Раку желудка обычно предшествуют атрофический гастрит и кишечная метаплазия – состояния, которые развиваются в результате воспалительных изменений в слизистой оболочке желудка. Они, свою очередь, тесно связаны с инфицированностью Helicobacter pylori. В ряде исследований показано значительное (5 раз и выше) увеличение риска развития атрофического гастрита с кишечной метаплазией у людей, инфицированных Helicobacter pylori. Кроме того, имеются данные, указывающие на регрессию этого процесса после эрадикации Helicobacter pylori
Helicobacter pylori вызывает воспаление слизистой оболочки желудка, что влечет за собой увеличение синтеза простагландинов и гиперпролиферацию клеток и ингибирует апоптоз. Наиболее сильное повреждающее действие на слизистую оболочку желудка оказывают цитокинсодержащие линии Helicobacter pylori (СаА+). Инфицированность этим типом Helicobacter pylori, по-видимому, и играет ключевую роль в развитии рака желудка. Эта гипотеза требует подтверждения в серо-эпидемиологических исследованиях
Таким образом, роль Helicobacter pylori в этиологии рака желудка можно считать доказанной на основании эпидемиологических исследований, которые показали, что инфицированность Helicobacter pylori статистически достоверно, примерно в 2 раза, повышает риск развития рака желудка. Однако несомненно, что Helicobacter pylori – не единственная причина рака желудка. Во-первых, известно, что ОР развития злокачественных опухолей, связанный с воздействием инфекционных агентов, обычно значительно выше. Инфицированность вирусами гепатитов В и С, ВПЧ 16 и 18 типа в 20 и более раз повышает риск развития рака печени, шейки матки. Во-вторых, частота инфицированности Helicobacter pylori одинакова среди мужчин и женщин, в то время как раком желудка в 2 раза чаще болеют мужчины. Все вышесказанное подтверждает роль питания и других факторов образа жизни, таких как курение и потребление крепких спиртных напитков, в этиологии рака желудка. В одном эпидемиологическом исследовании рака желудка, проведенном в Москве, выявлено, что инфицированность Helicobacter pylori повышает риск развития рака желудка только у курящих, а курение повышает риск рака желудка только у Helicobacter pylori-положительных мужчин
Инфицированность Helicobacter pylori также, скорее всего, является причиной лимфомы желудка, которая развивается из лимфоидной ткани слизистой оболочки (mucosa associated lymphoid tissue – MALT). Эта достаточно редкая опухоль составляет не более 5% всех злокачественных опухолей желудка. Исследования показали, что более 90% больных MALT-лимфомой желудка Helicobacter pylori-позитивны и что инфицированность этой бактерией в более чем в 3 раза повышает риск развития MALT. Однако ввиду того, что в литературе опубликовано небольшое число наблюдений MALT, этиологическую роль Helicobacter pylori нельзя считать доказанной. Опубликованы результаты успешной антибиотикотерапии лимфом желудка, но по ряду методических причин, в первую очередь, отсутствия в этих исследованиях контрольной группы, не позволяет считать эффективной антибиотикотерапию при MALT доказанной.
Пятница, 15 Февраля 2019
Онкологическое заболевание – это всегда трагедия. Однако специалисты обращают внимание на то, что в наше время хорошо известны причины возникновения раковых заболеваний, и это дает возможность предотвратить примерно треть новых случаев. В феврале два Международных дня посвящены проблеме онкологии:
4 февраля – Всемирный день борьбы с онкологическими заболеваниями,
15 февраля – Международный день детей больных раком.
Одна из наиболее часто встречающихся форм онкозаболеваний – рак желудка. Как его распознать и, главное, как не допустить его возникновение, рассказывает врач общей практики БУ Центра ОВП п. Мулымья Светлана Владимировна Медведева.
– Каковы основные причины возникновения рака желудка?
Непосредственная причина развития рака желудка, как и большинства других злокачественных опухолей у каждого конкретного человека, трудно определима. Важнейшая роль принадлежит пищевому фактору. Высокий уровень заболеваемости раком желудка отмечен среди людей с чрезмерным потреблением соленой, жареной, копченой, маринованной пищи. Причем избыточному потреблению соли в настоящее время придается особое значение.
Хроническая инфекция бактериями Helicobacter pylori (а это наиболее частая причина хронического гастрита), рассматривается многими отечественными и зарубежными авторами в качестве важного фактора в развитии рака желудка. В числе прочих причин следует назвать курение (курильщики заболевают раком желудка в 2 раза чаще), систематическое употребление крепких спиртных напитков, экологические факторы (особенности химического состава почвы, питьевой воды), некоторые профессиональные вредности.
– Каковы ранние признаки рака желудка?
Заболевание может длительное время протекать бессимптомно или сопровождаться минимальными проявлениями, на которые больные попросту не обращают внимание. Зачастую клиническая картина раннего рака желудка маскируется проявлениями тех доброкачественных процессов, на фоне которых он возникает (язвенная болезнь, гастрит). Рак желудка может сопровождаться следующими симптомами:
– неприятные ощущения или боль в верхней половине живота,
– поносы или запоры,
– чувство тяжести после еды,
– общая слабость, утомляемость,
Перечисленные симптомы носят неспецифический характер и могут встречаться в различных сочетаниях. По мере прогрессирования заболевания перечисленные симптомы приобретают все более выраженный и постоянный характер. Нарастает общая слабость, анемия, похудание, снижается работоспособность, возникает апатия.
Если говорить о возрасте, то опухоль в желудке может возникнуть практически в любой период жизни, однако пик заболеваемости приходится на возраст 40 лет и старше.
– Каковы современные методы диагностики рака желудка?
К современным методам диагностики относят эндоскопическое ультразвуковое исследование. Суть метода состоит в том, что ультразвуковой датчик совмещен с гастроскопом и исследование проводится непосредственно со стороны слизистой желудка. Это позволяет достаточно точно определить глубину опухолевого поражения, наличие или отсутствие прорастания в прилегающие ткани, оценить состояние лимфатических узлов.
– Что вы рекомендуете для профилактики рака желудка?
Для снижения риска развития рака желудка необходимо:
1. Рациональное питание.
Рацион, включающий свежие овощи и фрукты, диетические сорта мяса и морепродукты, снижает риск возникновения злокачественных процессов в желудке. Предупреждает рак и употребление продуктов с высоким содержанием антиоксидантов. Наличие в питании продуктов с витаминами А, С и Е, а также селена снижает вероятность рака даже у людей со скудным рационом питания.
2. Профилактика ожирения.
По данным ВОЗ, ожирение входит в число основных факторов влияния на развитие рака желудка. Рекомендуется поддерживать оптимальную массу тела, соблюдая равновесие между получаемыми с пищей калориями и их расходом. Данный баланс обеспечивает физическая активность и занятия спортом. Доказано, что гиподинамия (недостаток движения) отрицательно влияет на все физиологические процессы в организме, в том числе способствует патологическим изменениям в эпителии желудка.
3. Отказ от вредных привычек.
Вредные привычки повышают риск возникновения рака желудка в несколько раз. Бросив курить, вы убережётесь не только от рака желудка, но и множества других заболеваний. Алкоголь раздражает слизистую оболочку пищевода и желудка и провоцирует перерождение эпителиальных клеток.
4. Лечение хронических заболеваний желудка.
Последние исследования доказывают, что при должной профилактике рака желудка риск его развития снижается более чем на 40%. Кроме того, периодически именно профилактические обследования помогают обнаружить данное заболевание на зачаточной стадии, когда его лечение нередко завершается вполне успешно. Берегите себя!
Рак желудка – крайне опасное заболевание, обнаружение которого на ранней стадии проблематично. Боль в животе и тошнота могут быть признаками гастрита или язвы желудка, и не всегда люди, имеющие эти диагнозы, могут заподозрить что-то более серьезное. А во многих случаях рак желудка начинается и вовсе бессимптомно. Чтобы обезопасить себя от тяжелой болезни, необходимо регулярно проходить фиброгастроскопию и отказаться от вредных привычек и тяжелой пищи.
В итоге рак желудка находится на втором месте по смертности от онкологических заболеваний: от него умирает 12 % мужчин и 10 % женщин со злокачественными опухолями.
По заболеваемости рак желудка в нашей стране занимает пятую строчку в перечне распространенных форм онкологии. Общий показатель заболеваемости россиян раком желудка в 2012 году составил 26 %. Чаще этот недуг развивается у мужчин – 31,9 % против 21 % женщин. Возраст тоже играет не последнюю роль: основная масса заболевших старше 50 лет. Утешает лишь то, что масштабы образования рака желудка ежегодно снижаются. За последние 10 лет заболеваемость упала на 24 %.
Причины появления рака желудка
В зоне риска находятся люди, страдающие ожирением, перенесшие операцию на желудке, имеющие злокачественные опухоли других органов, наследственную предрасположенность к раку желудка.
Все они негативно влияют на слизистую желудка, вызывают появление несвойственного для этого органа эпителия.
- Полипы желудка. Частота их перерождения в злокачественную опухоль составляет 20–50 %.
- Анемия, вызванная дефицитом витамина B12. Этот витамин имеет большое значение в образовании клеток организма, особенно эпителия ЖКТ.
- Некоторые виды хронического гастрита. Особенно атрофический гастрит, приводящий к отмиранию некоторых клеток желудка. Высока вероятность развития рака при болезни Менетрие, когда происходит ненормальное разрастание слизистой оболочки.
- Язва желудка. Частотность ее перехода в рак, по разным данным, составляет от 2 до 12 %.
Рак желудка на ранних стадиях не имеет каких-либо высокоспецифичных признаков, его часто можно не заметить при язве желудка. Так что необходимо быть крайне внимательным к своему организму и при повторяющихся недомоганиях обязательно пройти медицинское обследование.
Во-первых, рак желудка имеет общие для онкологических заболеваний признаки.
- Хроническая усталость.
- Быстрая утомляемость.
- Необъяснимая потеря веса.
Во-вторых, о наличии раннего рака желудка может сигнализировать комплекс симптомов, или так называемый синдром малых признаков.
Как уже говорилось, страдающие язвой и привыкшие к дискомфорту в желудке, болезненным ощущениям не всегда могут заметить перехода заболевания в онкологическое. Определить преобразование язвы в рак можно по следующим признакам.
- Боли стали более продолжительными и менее острыми, чаще возникают ночью, вне связи с приемом пищи.
- Стал резко снижаться вес тела.
- В крови обнаруживается низкое содержание гемоглобина (анемия).
- Появилось отторжение к некоторым продуктам питания.
- Появился черный жидкий стул, рвота с кровью.
Можно обозначить четыре стадии прогрессирования заболевания. Выявляемость рака от одной стадии к другой возрастает, и одновременно снижается продолжительность жизни больного, вероятность излечения.
Нулевая стадия. Поражается исключительно слизистая желудка. Лечение рака в этом случае возможно без проведения полосной операции, с использованием эндоскопической техники и с применением наркоза. В этом случае лечение рака желудка имеет самый благоприятный прогноз – 90 % случаев выздоровления.
1 стадия. Опухоль проникает более глубоко в слизистую оболочку, а также создает метастазы в лимфатических узлах вокруг желудка. Выживаемость при лечении рака на этой стадии составляет 60-80 %, но вот выявляется такой рак крайне редко.
2 стадия. Опухоль не затрагивает только мышечную ткань желудка, имеются метастазы в лимфоузлах. Пятилетняя выживаемость при диагностировании болезни на 2 стадии – 56 %.
3 стадия. Рак проникает целиком в стенки желудка, поражены лимфатические узлы. Рак желудка 3 степени выявляется довольно часто (1 случай из семи), но пятилетняя выживаемость в этом случае – 15–38 %.
4 стадия. Раковая опухоль проникает не только в желудок, но и дает метастазы в другие органы поджелудочную железу, крупные сосуды, брюшину, печень, яичники и даже в легкие. К несчастью, рак в этой форме диагностируют у 80 % больных. При этом надежда на то, чтобы прожить пять лет и более, есть лишь у 5 %.
Даже полное излечение рака желудка не всегда имеет положительный прогноз: этот недуг склонен к рецидивам, которые далеко не всегда можно устранить повторными операциями.
А столь позднее выявление рака желудка в России имеет свои причины: во-первых, (43 % случаев) у врачей недостаточно знаний по онкологии для своевременной постановки диагноза; во-вторых, (35 % случаев) больные слишком поздно приходят на медицинское обследование.
Терапия при начальной степени рака желудка, как уже говорилось, может принести практически полное выздоровление. И первое, что советуют специалисты для предупреждения позднего развития болезни, – ежегодное эндоскопическое обследование. Конечно, следует выбирать клинику с современным оборудованием и квалифицированными докторами, которые сумеют увидеть самые первые признаки опухоли.
Очевидно, что для снижения риска появления рака, нужно исходить из его наиболее вероятных причин. Отсюда большое значение имеет состав и режим питания, отсутствие вредных привычек, снижение стрессовых нагрузок.
- При появлении предраковых заболеваний (хронический гастрит, язва желудка, анемия, полипоз) регулярно и тщательно обследоваться, строго соблюдать указания врача.
- Пересмотреть состав питания: снизить употребление жирной, соленой, копченой и жареной пищи, острых и пряных продуктов, не злоупотреблять алкоголем, избегать консервантов и красителей.
- Быть внимательнее к употребляемым в пищу овощам, в них потенциально может содержаться большое количество нитратов, нитритов, канцерогенов. Лучше питаться теми овощами, которые выращены на собственном приусадебном хозяйстве при строгом соблюдении технологии.
- Соблюдать меру в употреблении лекарств (особенно анальгетиков, антибиотиков, кортикоидов).
- Снизить негативное воздействие окружающей среды, вредных химических соединений.
- Употреблять в пищу больше свежих продуктов, богатых витаминами и микроэлементами, а также молочных продуктов.
- Соблюдать нормальный режим питания, не допуская слишком длительных перерывов между приемом пищи, переедания.
- Не курить.
В наше время снизить негативные последствия заболевания раком желудка и заранее обеспечить себе быстрое лечение болезни (без очередей за квотами) поможет страхование на случай диагностирования онкологии. В конце концов, причины рака желудка до конца неизвестны, и при всех наших стараниях мы не застрахованы на 100 % от этого недуга, как и от любых других форм рака.

Рак желудка — злокачественное образование слизистой оболочки желудка, находящееся на 6 месте в структуре заболеваемости онкологическими заболеваниями в России (в 2017 г. в РФ раком желудка заболело 37291 человек).
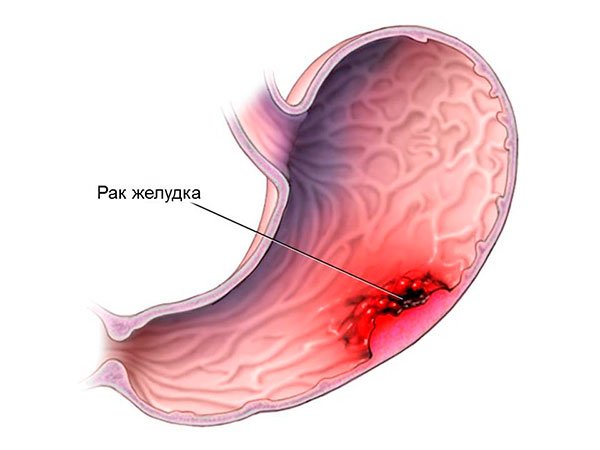
Рак желудка обычно развивается в клетках, которые вырабатывают слизистый секрет, эти клетки расположены в слизистой оболочке желудка. Этот тип рака называется аденокарцинома.
За последние несколько десятилетий заболеваемость раком желудка снижается во всем мире. В то же время, рак в области, где верхняя часть желудка (кардия) встречается с нижним отделом пищевода, становится гораздо более распространенным заболеванием.
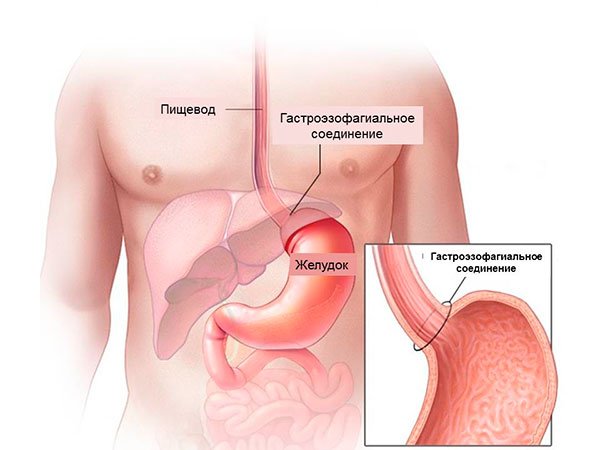
Эта область желудка называется гастроэзофагеальным переходом. А рак в этой зоне – гастроэзофагеальным раком.
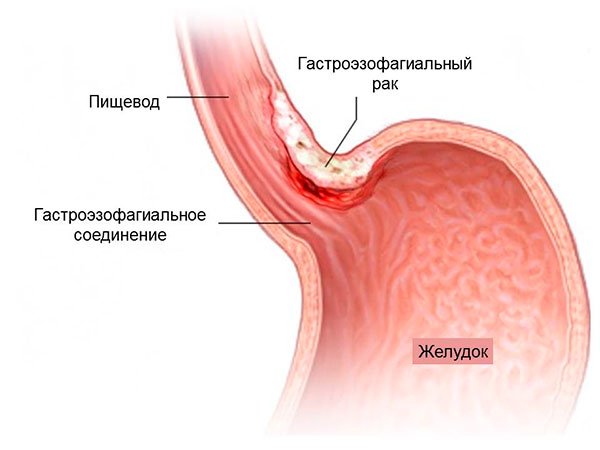
Какие симптомы у рака желудка?
Признаки и симптомы гастроэзофагеального рака и рака желудка:
- Чувство вздутия после еды
- Чувство сытости после приема небольшого количества пищи
- Сильная, постоянная изжога
- Выраженные, частые желудочные расстройства
- Необъяснимая, стойкая тошнота
- Боль в животе
- Частая рвота, обычно связанная с приемом пищи
- Непреднамеренная потеря веса
- Усталость
Когда стоит обратиться к врачу?
Если у вас есть признаки и симптомы, которые вас беспокоят, запишитесь на прием к врачу. В клинике Рассвет работает мультидисциплинарная команда высококвалифицированных специалистов - гастроэнтерологов, терапевтов, диетологов, к которым вы можете обратиться за помощью.
Врач сначала изучит более распространенные причины этих признаков и симптомов, а при выявлении опухолевого процесса направит на консультацию к врачу-онкологу клиники Рассвет.
Причины рака желудка
Накапливающиеся раковые клетки образуют опухоль, которая способна проникать в близлежащие структуры. Раковые клетки могут отделяться от опухоли и распространяться по всему телу. Это называется метастазирование.
Несмотря на то, что основная причина развития рака желудка до сих пор не ясна, есть четкие представления о факторах риска и предрасполагающих факторах.
В последние годы набирает обороты доказательная база связи рака желудка с инфицированностью бактерией Helicobacter pillory, которая часто вызывает хронический гастрит и язвенную болезнь желудка.
Существует доказанная связь между диетой с высоким содержанием соленой и копченой пищи и раком, расположенным в основной части (теле) желудка. По мере расширения использования холодильной техники для сохранения пищевых продуктов во всем мире снизились показатели заболеваемости раком желудка.
Факторы риска
Основными факторами риска развития кардиоэзофагиального рака являются ГЭРБ и ожирение в анамнезе.
Факторы, повышающие риск заболевания раком тела желудка, включают:
- Диета с высоким содержанием соленой и копченой пищи
- Диета с низким содержанием фруктов и овощей
- Случаи рака желудка в семье
- Инфекция Helicobacter pylori
- Длительно существующее воспаление желудка
- Пернициозная (В12) анемия
- Курение
- Полипы желудка
Рекомендации врачей клиники Рассвет по профилактике рака желудка
До конца остается невыясненным, какой именно ключевой фактор вызывает гастроэзофагеальный рак или рак тела желудка, поэтому его невозможно предотвратить. Но Вы можете предпринять меры для снижения риска развития этого грозного заболевания.
Для этого необходимо внести небольшие изменения в вашу повседневную жизнь:
- Контролируйте свой вес. При наличии признаков ожирения проконсультируйтесь с диетологом по вопросам изменения пищевого поведения.
- Постарайтесь быть физически активными большую часть дней в неделе. Регулярные физические упражнения связаны со снижением риска заболевания раком желудка.
- Ешьте больше фруктов и овощей. Старайтесь ежедневно добавлять в рацион больше фруктов и овощей. Важно не только количество, но и разнообразие, доказано, что употребление в течение дня 5 и более видов овощей и/или фруктов значительно снижает риск рака желудка.
- Уменьшите потребление соленой и копченой пищи.
- Откажитесь от курения. Если куришь - бросай. Если не куришь - не начинай. Курение повышает риск заболевания не только раком желудка, но и многих других видов рака. Бросить курить самостоятельно может быть очень сложно, вы можете обратиться к врачам клиники Рассвет, вам предоставят практические советы и информацию о существующих медикаментах, позволяющих облегчить отказ от курения.
Диагностика рака желудка
Исследования и процедуры, используемые для диагностики гастроэзофагеального рака и рака тела желудка, включают следующее:
ЭГДС – это эзофагогастродуоденоскопия, исследование, при котором с помощью маленькой видеокамеры производится осмотр слизистых оболочек пищевода, желудка, двенадцатиперстной кишки.
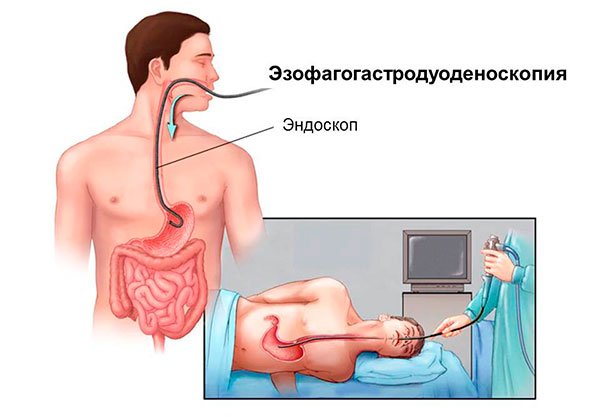
Во время этого исследования с помощью специальной видеокамеры врач осматривает слизистые оболочки и ищет признаки опухолевого процесса. При обнаружении подозрительных участков проводится забор кусочка ткани для анализа, это биопсия.
Биопсия ткани крайне важна, так как ткань подвергается современной патоморфологической диагностике, с проведением гистологического, а в ряде случаев иммуногистохимического и молекулярно–генетического исследования - это позволяет поставить правильный диагноз и назначить лечение.
Эндоскопическая ультрасонография – это ультразвуковое исследование, которое выполняется специальным датчиком, встроенным в эндоскоп, то есть исследование делается непосредственно стенки желудка. Это необходимо для оценки истинной глубины прорастания, чего не видно другими методами, для выделения пациентов, которым может быть выполнена эндоскопическая резекция слизистой с диссекцией подслизистого слоя – современный миниинвазивный вид лечения раннего (только!) рака желудка.
Лучевая диагностика. Для выявления рака желудка используются такие методы, как компьютерная томография (КТ) и специальный вид рентгеновского исследования – ренгеноскопия с контрастированием, когда пациент проглатывает специальное ренгенконтрастное вещество, которое позволяет выявить опухолевые изменения. Это исследование позволяет оценить проходимость пищевода и желудка, что особенно актуально при явлениях стеноза – затруднения прохождения пищи и воды через суженный из-за опухолевого роста просвет желудка.
Дополнительные исследования, необходимые для определения распространенности опухолевого процесса. Они могут включать КТ и МРТ других отделов организма для исключения отдаленного метастазирования. Определение стадии развития рака необходимо врачу для выбора наиболее подходящего для вас лечения.
Радионуклидное исследование, которое может быть выполнено при появившихся болях в костях – остеосцинтиграфия, позволяющая оценить поражение костей скелета.
Для определения стадии рака используются следующие методики и процедуры:
- Лучевая диагностика, которая включает методики, компьютерную томографию, магнитно-резонансную томографию, позитронно-эмиссионную томографию (ПЭТ).
- Для оценки общего состояния пациента обязательно применяются различные клинические анализы крови.
- Диагностическая операция. Если другими методиками невозможно достоверно установить распространенности опухолевого процесса, врач может порекомендовать операцию для поиска признаков того, что рак распространился за пределы пищевода или желудка, в грудной или брюшной полости. Такая операция обычно проводится лапароскопически. Это означает, что хирург делает несколько небольших разрезов, через которые в живот вводится специальная камера, которая передает изображения на монитор в операционной.
В зависимости от ситуации могут использоваться и другие методы.
Стадии рака желудка
Выделяют следующие стадии аденокарциномы желудка или пищевода:
- I стадия. На этом этапе опухоль ограничивается слизистой оболочкой, которая покрывает внутреннюю часть пищевода или желудка.
- II стадия. Рак на этом этапе распространился глубже, прорастая в более глубокий мышечный слой пищевода или стенки желудка. Рак может распространиться и на лежащие рядом с желудком лимфатические узлы, это регионарные метастазы.
- III стадия. На данном этапе рак может распространиться через все слои пищевода или желудка и распространиться на соседние структуры. Или это может быть опухоль меньшего размера, которая более широко распространилась на лимфатические узлы.
- IV стадия. Она указывает на то, что рак распространился на отдаленные участки тела и имеются отдаленные метастазы.
Как лечить рак желудка
В клинике Рассвет для лечения злокачественных опухолей желудка применяется тактика мультидисциплинарного подхода с обсуждением сложных случаев на консилиуме с привлечением хирурга, химиотерапевта и радиотерапевта.
У нас есть все необходимое для проведения химиотерапии по российским и западным протоколам, проведения сопроводительной терапии и при необходимости маршрутизации пациента на другие методы лечения.
Читайте также:


