Прожилки крови после кишечной инфекции
Пятница, 7 Июля 2017
Когда летом вокруг просто разбегаются глаза от изобилия овощей и фруктов, хочется перепробовать всё, что видишь. А потом почему-то вспоминается, что негде помыть руки перед тем, как отправить в рот вот ту клубничку… или вон тот персик… А они бессовестно лежат и соблазняют румяными боками, всем своим видом суля неземной вкус.
Что такое кишечные инфекции?
Возбудителей кишечных инфекций довольно много — это могут быть как бактерии, так и разные виды вирусов, которые попадают в организм вместе с некачественными или приготовленными в антисанитарных условиях продуктами питания, с немытыми овощами и фруктами, через контакт продуктов и посуды с грязными руками и т. д. Как видите — в основном через рот. И, попав в организм, эти непрошеные гости развивают там бурную деятельность, в результате чего человек чувствует себя плохо.
Общими признаками острых кишечных инфекций служат ощущение слабости, головная боль, повышенная температура. Эти признаки тем больше выражены, чем сильнее отравлен организм. А ещё у каждого желудочно-кишечного заболевания есть своя особая симптоматика.
Если пострадал желудок, то речь идёт о гастрите. Самые частые его признаки — начинает болеть верхняя часть живота, также присутствуют рвота и тошнота.
Патологии в работе толстого кишечника именуются колитом. Если в стуле присутствуют зелень, слизь или прожилки крови, желание посетить туалет сопровождается сильной болью и в животе периодически возникают схваткообразные боли — это он.
Виды кишечных инфекций
Дизентерия, она же шигеллёз (второе название получила из-за того, что вызывается бактериями родаShigella) может быть подхвачена от бактерионосителя или заболевшего человека. Бактерии Shigella достаточно живучи — они холодоустойчивы, могут довольно длительное время жить в пище (особенно в молочных продуктах) и воде. Инкубационный период дизентерии — 2–3 дня. Определяется при таких симптомах, как повышение температуры тела, отсутствие аппетита, вялость, частый, но скудный стул с прожилками крови или слизью, боли в животе. Рвота может быть только в первые сутки, не более пары раз.
Сальмонеллёз, вызываемый бактериями рода Salmonella, передаётся не только от заболевшего человека, но и от домашней живности (куры, коровы и т. д.). Эти бактерии могут долгое время жить в воде и продуктах питания (мясо, яйца, молочные продукты) и устойчивы к низким температурам. Попав в тёплую среду, бактерии начинают усердно размножаться, в результате чего образуются токсические вещества. Инкубационный период — от четырёх часов до двух суток, симптоматика — повышенная температура, боли в животе, отсутствие аппетита, слабость (не правда ли, похоже на дизентерию?). Чтоб дифференцировать с дизентерией, обратите внимание на частый жидкий стул и обильную рвоту.
Ротавирусная инфекция получила своё название из-за того, что внешне её возбудитель напоминает по форме колесо (по-латыни — rota). Заполучить её можно только от больного человека (он считается заразным 7–10 дней от начала заболевания). Поскольку этот вирус спокойно переносит холода, то пик заболеваемости ротавирусной инфекцией приходится как раз на холодное время года (поздняя осень-зима-ранняя весна). Симптомы заболевания — повышение температуры до 38° С (может быть и выше), отсутствие аппетита, боль в верхней части живота, частые рвотные позывы, очень частые дефекации, жидкий стул. Инкубационный период при этой болезни составляет 1–2 дня, но при перенесённом ротавирусе человек обеспечивается иммунитетом на всю жизнь.
Как избежать кишечной инфекции?
Если вы собираетесь готовить или есть сырые овощи и фрукты, их необходимо тщательно мыть под проточной водой. Хотите угостить ягодкой ребёнка? Помните — особо тщательно необходимо мыть клубнику, так как она контактирует с землёй. Молочные продукты, мясо, колбасы, готовые салаты надёжнее всего покупать в торговых точках, оборудованных холодильниками. Дома их хранить только в соответствующих условиях, не бросать на столе на долгий срок, особенно в жару, а если срок годности истёк — выбрасывать. Может взыграть жадность за выброшенные деньги, но лечение кишечной инфекции может обойтись дороже. Так будет убедительнее?
Собираясь готовить еду на всю семью, на всякий случай учтите, что приготовленные блюда даже в холодильнике оптимальнее всего хранить не более двух суток. А пить старайтесь только бутилированную или кипячёную воду. Без холодильника такая вода может выдержать от шести до восьми часов, потом эффект от кипячения сводится практически к нулю и приходится ещё раз её кипятить.
Так что соблюдайте меры предосторожности и пусть инфекции обходят вас стороной!
Появление крови в кале является очень тревожным знаком. Даже если не существуют дополнительные симптомы, и человек может чувствовать себя хорошо, даже это может стать первым признаком заболевания.
Кровь в кале показывает, что произошло какое-то повреждение кишечника или его сосудов. Необходимо сразу же обратиться к врачу, чтобы он поставил точный диагноз.
Данный симптом может быть связан с различными заболеваниями. Немаловажную роль играет тот факт, в каком именно виде выходит кровь в кале, поэтому стоит отнестись к этому внимательно.
Откуда кровь в кале?
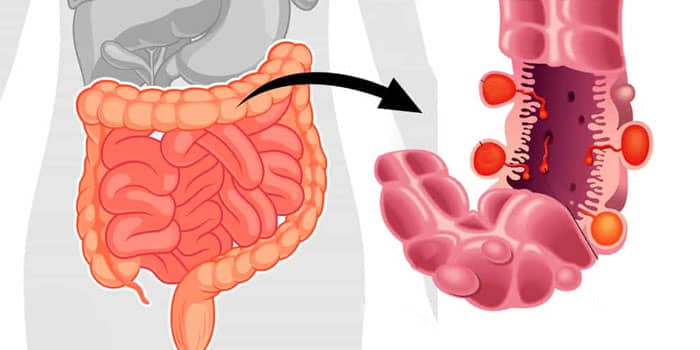
Кровь в кале - симптом большого количества заболеваний. Редко, когда это единственный признак нарушений работы организма. Диагностировать заболевание можно только после изучения всех симптомов и назначения ряда анализов. Вероятнее всего появление красных вкраплений крови в кале свидетельствует о повреждении слизистой оболочки прямой кишки. В случае, если кровотечение происходит в других отделах кишечника, кровь в кале приобретет темно-бурый или черный цвет. Причины появления таких выделений могут быть самыми разнообразными.
Так, например, симптом проявляется во время заболевания под названием неспецифический язвенный колит. В таком случае наблюдаются прожилки крови, как в жидком, так и в твердом кале.
Часто задают вопрос, является ли кровь в кале проявлением геморроя . Такая вероятность есть, если на туалетной бумаге остается алая кровь или же появляется кровь, которая не смешивается с калом. Также это может свидетельствовать о трещине заднего прохода . Худшим вариантом является рак прямой кишки.
Если вместе с кровью наблюдается и проявление слизи, то это может быть неспецифический язвенный колит, проктит или полипы в прямой кишке.
Обильное кровотечение может являться признаком ишемического колита или дивертикулеза прямой кишка.
Если небольшое количество крови является единоразовым, она не смешивается с калом при запорах, то возможно это обычное перерастяжение или разрыв ануса из-за слишком твердых каловых масс. В этом случае обращение к врачу не требуется.
Однако есть опасность возникновения так называемой скрытой крови, которая может быть вызвана кровотечением из желудочно-кишечного тракта. В данном случае вероятно такое заболевание как язва 12-перстной кишки или желудка. При малейшем подозрении на данные болезни, необходимо сразу же сдать анализ на скрытую кровь в кале.
Симптомы зависят от того, какое заболевание вызывало появление крови в кале. Рассмотрим основные.
Трещины анального отверстия
Кровь имеет ярко алый окрас, не смешана с каловыми массами, объем крови небольшой
Темная кровь, которая регулярно появляется на поверхности кала, зуд и боль в прямой кишке, ощущение распирания; при наружном геморрое видны варикозные узлы
Неспецифический язвенный колит
Кроме крови (темно-красная, выходит сгустками или прожилками), появляются слизь и гной в кале, возникает диарея, боль в животе, проявления общей интоксикации, гиперемия
Кровь, слизь и гной в кале, частая диарея, боли в суставах и животе, лихорадка, кожные высыпания, ухудшение зрения, язвы на слизистой оболочке рта
Жидкий стул с кровью, слизью и гноем, повышение температуры тела, боль в проекции кишечника
Кровь в кале появляется если разрушены стенки сосудов или кишечника, может возникнуть перфорация с каловым перитонитом, развивается кишечная непроходимость
Кровь в кале, которая появляется в связи с поражением слизистой оболочки кики клостридиями
Инфекции, передающиеся половым путем
Кровь в кале или на поверхности
Кровотечение из анального отверстия, острая боль в проекции кишечника
Методы диагностики

Основные виды первоначальной диагностики:
- анализ кала на яйца гельминтов;
- копрограмма;
- анализ кала на скрытую кровь;
- ректальное исследование прямой кишки (нижних отделов);
- осмотр анального отверстия проктологом;
- ректороманоскопия.
Чтобы уточнить диагноз назначают рентгенографию ЖКТ, колоноскопию, УЗИ толстого кишечника.
Чтобы обследовать верхние отделы системы пищеварения, нужно обратиться к гастроэнтерологу. Специалист опросит пациента на предмет жалоб, прощупает живот в протекции тонкого кишечника и желудка. Далее врач может назначить:
- ФГДС;
- УЗИ тонкого кишечника и желудка.
Для того чтобы подготовиться к сдаче анализа на выявление скрытой крови в кале, вам необходимо будет потратить 2-3 дня. Следует отказаться от приема пищи, в которой содержится железо. К таким продуктам можно отнести: гречневую крупу, мясо, помидоры, рыбу, гранат, яблоки.
Лечение
Так как причиной крови в кале могут быть различные заболевания, невозможно выделить какое-то одно направление при лечении. Самое главное – это не пускать все на самотек, сразу же обратиться к врачу и сделать микробиологический анализ кала, который и поможет точно установить правильный диагноз. После проведения тщательной диагностики ставится диагноз, а далее лечится основное заболевание, которое и вызывало появление крови в кале. Во время лечения рекомендуется исключить продукты, которые могут механически или химически травмировать ЖКТ. Иногда врачи прописывают специальную диету.
Важно! При геморрое и анальных трещинах нужна тщательная личная гигиена.
Заболевание
Методы лечения
Применение венотоников, мазей и гелей с таким же действием, ректальных свечей, веносклерозирующих препаратов, слабительных, противосвертывающих; в запущенных случаях геморрой лечится оперативным путем
Неспецифический язвенный колит
Прием цитостатиков, глюкокортикостероидов, сульфалазина; при осложнениях назначается операция
Острые бактериальные инфекции
Лечатся антибиотиками и пробиотиками
Прием противовирусных препаратов
Операция по удалению части кишечника с последующим прижиганием пораженных сосудов или их зашиванием
Прием гормональных препаратов
Язва желудка или 12-перстной кишки
Операция по резекции 12-перстной кишки или желудка, в некоторых случаях можно просто ушить язву
Профилактика
Профилактики непосредственно крови в кале не существует. Есть ряд мер, которые помогут профилактировать заболевания ЖКТ:
- Отказаться от всех вредных привычек.
- Правильно питаться – дробно, то есть малыми порциями от 4 до 6 раз в день.
- Последний прием пищи – за 3-4 часа до сна.
- Надо свести к минимуму, а лучше исключить фастфуд, жирную пищу, сдобную выпечку, консервированные продукты, копчености, соленья, острые приправы.
- Наладить питьевой режим. Свободной жидкости должно быть от 1,5 до 2 л в день. Это может быть чистая вода, морсы, компоты, соки, травяной или обычный, но некрепкий чай.
- Регулярно обследоваться в профилактических целях – хотя бы раз в год, особенно при наличии наследственной предрасположенности.
- Поддерживать себя в тонусе, делать ежедневную гимнастику.
- Избегать стрессов.
- Создать правильный микроклимат – использовать очистители и увлажнители воздуха, регулярно проветривать, вытирать пыль и делать влажную уборку.
- Не переохлаждаться, потому что каждое ОРЗ – это удар по иммунитету.
Тяжелее всего кишечные инфекции переносят дети
- Часто отравлением называют банальную несовместимость продуктов питания. Съели соленый огурчик или селедочку, запили все это молочком и получили понятный результат. Однако это никогда не даст температуры и тяжелого состояния. Человек промыл желудок, и все стало нормально, - говорит Елена Петровна. - Отравление по определению инфекциониста - это либо несоблюдение сроков хранения продуктов, когда на них развиваются стафилококки или какие-то другие микробы в большом количестве, либо изначально продукт был заселен вирусом или бактериями (даже, если его правильно хранили, но плохо помыли перед употреблением - Ред.).
- Елена Петровна, каковы же симптомы кишечных инфекций?
- Все зависит от возраста человека и от того, какой микроорганизм вызвал болезнь. Чем младше ребенок, тем тяжелее у него протекает кишечная инфекция. Один из признаков - повышение температуры, недомогание. Вначале может появиться жидкий стул, рвота, а уже потом повысится температура. Либо, наоборот: на фоне высокой температуры у человека проблемы со стулом и рвота. Если мы говорим про маленького ребенка, то появление рвоты уже очень опасный симптом. Чтобы исключить такое сложное заболевание, как менингит, ребенку до года при появлении рвоты (особенно повторной), повышении температуры, нужно незамедлительно вызвать врача. К сожалению, есть симптомы менингита, которые может оценить только врач.

Кликните для увеличения изображения.

ПРОФИЛАКТИКА КИШЕЧНЫХ ИНФЕКЦИЙ
1. Моем фрукты, овощи и ягоды
2. Прикорм для детей - только в определенном возрасте
Например, в семь месяцев у ребенка еще нет достаточно ферментов, чтобы переварить землянику. Причем продукт не обязательно заражен.
3. Носитель вируса - взрослый человек
У маленьких детей еще нет иммунитета к большинству инфекций. А ведь есть масса вирусов, носителями которых являются родители. Например, ротовирус, энтеровирус, носительство которых протекает практически бессимптомно (разве что есть небольшой дискомфорт в кишечнике). Кстати, энтеровирус бессимптомно может сохраняться в организме до шести месяцев. Поэтому прежде, чем подходить к ребенку, тщательно мойте руки.
4. Соблюдаем гигиену рук
Взрослым с собой нужно носить специальные антисептические салфетки или гели. Детям советуют мыть руки кипяченой водой или водой с мылом. Поверхность кожи ребенка хорошо адсорбирует все химические вещества и может развиться дерматит, если использовать различные антисептики для взрослых.
5. Яйца провариваем, курицу - прожариваем
Во всех странах, даже очень благополучных, остро стоит проблема с сальмонеллезом. Единственное, что может спасти - это хорошо проваренные яйца (при жарке держим яйцо под крышкой 5-7 минут). И никаких сырых яиц, даже перепелиных. Детям до 3-х лет также нельзя давать куриный шашлык, ограничиваемся хорошо проваренным мясом.
6. Детей - только в детский бассейн
Детей до 3 лет не водим во взрослые бассейны. Вода в бассейнах-малютках обеззараживается специальными методами. А та флора, которая безопасна для взрослого человека, может быть опасна для ребенка.
7. Исключаем лед в коктейлях
Вы никогда не проверите, из какой воды был сделан лед. А ведь некоторые микробы спокойно размножаются при заморозке.
8. Молочные продукты - по возрасту и по срокам годности
В жару важно смотреть на срок годности молочных продуктов и на условия их хранения. Для детей обращайте внимание на то, с какого возраста можно употреблять тот или иной творожок, йогурт, молоко.
9. Выбираем моно-продукты
На отдыхе, особенно в южных странах, тщательно выбирайте места для питания. В ресторане ребенку лучше взять блюда из моно-продуктов. Например, салат из огурцов, помидоров, лука, приправленный оливковым маслом. Или курицу с картофельным пюре или макаронами вместо тех же мидий и лобстеров со сложными соусами.
А В ЭТО ВРЕМЯ
Первая помощь при кишечных инфекциях
Предположим, вы застряли на даче, до города далеко. Что нужно сделать в первую очередь, если вас одолела кишечная инфекция?
- ребенок до года
Не может находиться на даче и должен как можно скорее попасть в стационар. Лечение и наблюдение врачом проводится только там.
- ребенок до трех лет
Промыть желудок сложно. Начать можно с сорбентов (специальные порошки или активированный уголь). Ребенка нужно по возможности отпаивать. Причем количество жидкости зависит от массы тела, возраста малыша и его состояния. Оценить все это способен только доктор. Важно правильно отпаивать ребенка (по часам) и смотреть, как он мочится. Ведь при кишечных инфекциях есть вероятность развития острой почечной недостаточности. Если ребенок получает искусственную смесь или грудное вскармливание, то уменьшается объем питания, убирается твердая пища, при этом кормление дается чаще (например, не раз в четыре часа, а раз в два часа, - Ред.). Позже из еды можно давать рисовую, гречневую или манную кашу, картофельное пюре, приготовленные на воде, сухарики. Между кормлениями малыша отпаивают рисовым отваром или специальным солевым раствором (порошки продаются в аптеках). Если их нет, в крайнем случае, это может быть кипяченая вода. И как можно скорее покажите ребенка доктору, особенно если в стуле появилась слизь и прожилки крови, что говорит о том, что кишечная инфекция вызвана бактериями.
- ребенок старше трех лет
Постарайтесь промыть желудок. Для этого ребенку нужно дать выпить стакан кипяченой воды комнатной температуры и надавить пальцем или шпателем на корень языка, чтобы вызвать рвоту. Также нужны сорбенты и питьевой режим специальным солевым раствором. Следите за тем, как ребенок мочится, и за его поведением. Если он нервничает, мочеиспускание слабое, появилась вялость, а кожа стала бледной или окрашена в желтушный цвет, срочно обратитесь к врачу.
- взрослый человек
При классических симптомах кишечной инфекции (температура, боли в животе, жидкий стул, рвота), нужно промыть желудок. Для этого выпиваете большое количество кипяченой воды комнатной температуры и вызываете рвоту надавливанием на корень языка. Дальше нужно выпить сорбенты (специальный порошок или активированный уголь, по 1 таблетке на 10 кг массы тела в течение дня, - Ред.). Отпаивать нужно солевым раствором или минеральной водой без газа , содержащей большое количество натрия-хлорида (не менее 2,4г натрий-хлорида на 1 кубический дециметр). Если вы пьете минеральную воду, дополнительно нужен слегка подслащенный чай. За день нужно выпить 2-2,5 литра жидкости, а если человек ничего не ест, то 3 литра. Пить нужно маленькими глоточками. Если в стуле появилась слизь и прожилки крови, держится температура более 3-х дней, к лечению нужно добавить безрецептурные кишечные антисептики, которые не проникают в кровь, а работают в просвете кишечника и уничтожают бактерии.
Из еды разрешается: рисовая, гречневая или манная каша на воде, картофельное пюре, сухари, чай, мякоть печеного яблока. Если к 3-4 дню боли в животе проходят, можно возвращаться к привычному объему питания. Но еще минимум неделю нельзя кушать все молочные продукты, свежие салаты, свежие соки и свеклу. Через неделю можно употреблять каши, печеное мясо, но только не отбивные или шашлыки.
Острая кишечная инфекция у ребенка – заболевание, вызванное инфекционным возбудителем с воспалением желудочно-кишечного тракта. По частоте у детей острые кишечные инфекции уступают только острым респираторным вирусным инфекциям.
О чем идет речь? Врачами вполне справедливо выставляются такие диагнозы:
- Острая кишечная инфекция – объемное понятие.
- Острый гастрит – воспаление желудка.
- Острый гастроэнтерит – воспаление желудка и тонкой кишки.
- Острый гастроэнтероколит – желудок, тонкая и толстая кишка.
- ОРВИ, интестинальный синдром – насморк вместе с рвотой / поносом.
- Пищевая токсикоинфекция – пищевое отравление.
- Гемоколит – при выявлении прожилок крови в стуле.
Нет. Все эти диагнозы имеют за основу инфекционное воспаление желудочно-кишечного тракта.
Например, если известно, что было отравление чем-то необычным, тогда это пищевая токсикоинфекция (ПТИ). Если есть кровь в стуле — это гемоколит. Если есть только рвота с высокой температурой — это острый гастрит.
Гастроэнтерит из указанных встречается чаще всего. Поэтому буду иногда использовать его как синоним острой кишечной инфекции (ОКИ).
Медицинская терминология часто предполагает заимствования из латинского, греческого, английского, немецкого и других языков научного сообщества.
Не знали? Ничего, бывает.
При надлежащем лечении кишечная инфекция проходит спокойно и без осложнений. Хоть и неприятна для ребенка и окружающих.
Однако вследствие потери жидкости организмом возможна смерть. Ежегодно в мире регистрируется 3-5 миллиардов! случаев гастроэнтеритов у детей до 5-летнего возраста. 1,5-2,5 миллиона из этих детей умирает.
Неважно, какой именно возбудитель вызвал кишечную инфекцию. Все равно лечение одинаковое. Один только вопрос — это бактерия или вирус. Если это бактерия, дополнительно требуется антибиотик. Если это вирус — препарата против него не существует, но иммунная система убьет вирус примерно через неделю.
- вирус: стул без примесей, просто жидкие желто-коричневые;
- бактерия: в испражнениях есть примеси — прожилки крови, зеленая или черная слизь, гной
- общий анализ крови (лейкоцитарная формула), но не всегда
- посев мазка — культура бактерий растет в лаборатории 5 дней, но это долго и часто неважно
- ПЦР (анализ ДНК, РНК вирусов и бактерий) — быстро, в частных лабораториях
- рвота (может отсутствовать)
- разжижение стула несколько раз за короткий промежуток времени
- повышение температуры тела (может отсутствовать)
Обратитесь к врачу! Позвоните. Езжайте в больницу сами. Вызывайте скорую помощь.
Пить много жидкости маленькими глотками каждые несколько минут. Дома, по дороге в больницу — пить! Чем больше — тем лучше. Что пить: регидрон и/или другие растворы для оральной регидратации (ORS). Не успели в аптеку — пока можно воду, подсоленную воду, подслащенный чай, компот, кока-колу/пепси (только это, фанта и соки не подходят).
Нужно компенсировать потери 1) воды, 2) солей, 3) глюкозы. При снижении глюкозы в крови уже через несколько часов в организме нарастет образования ацетона. А это даст еще большую рвоту. Сладкий чай и кока-кола спасут ситуацию, а последняя нередко уменьшает тошноту.
Заболели, обратились к врачу. А сейчас выполняете все рекомендации врача и следите за состоянием ребенка.
Бояться (и уже-уже звать врача на помощь), если есть любой пункт:
- у вас не получается делать свою часть работы — ребенок не пьет или пьет мало;
- перестала писать или писает мало (это такой контроль питья: когда организм хорошо компенсирует жидкость, почки тоже работают);
- не проходит рвота;
- не сбивается температура тела;
- в стуле появились нехорошие примеси (кровь, много слизи), о которых врач раньше не знал.
Не бояться (опасности нет), если:
- температура растет (вплоть до 40 °C), но сбивается за 30-60 мин парацетамолом или ибупрофеном к числам ниже 38,5 °C;
- иногда немного болит живот, тошнит;
- понос многократно (даже 15 раз в сутки), но без примесей, просто желто-коричневый жидкий, а ребенок достаточно пьет и писает.
Редко, но бывает, что все 7-10 дней болезни имеются все симптомы. А обычно вирусный гастроэнтерит проявляет свои симптомы первые 3-4 дня, а дальше ребенку становится все лучше.
Бактериальная инфекция предусматривает назначение антибиотика, который начнет проявлять эффект уже через день-два.
Примерно через неделю после начала болезни все налаживается, и ребенок с радостью возвращается в школу или садик.
- Рвота – часто. У детей с ротавирусной инфекцией рвота бывает в 4 раза чаще и длится дольше 1
- Диарея – часто. Вирусная кишечная инфекция очень редко сопровождается наличием примесей крови или слизи в стуле. Прожилки крови в стуле, необычный слизь дают повод думать о бактериальной инфекции.
- Повышение температуры тела – часто
- Чрезмерное урчание кишечника, вздутие, болезненность в области живота – часто
- Потеря массы тела в результате дегидратации – часто
- Кожная сыпь – редко
- вирусы
- ротавирус – 30-72% всех детских диарей в мире 2
- калицивирусы (норовирус, саповирус, везивирус, лаговирус)
- астровирусы
- аденовирусы
- бактерии
- Bacillus: B anthracis; B cereus; B abortus; B melitensis; B suis
- Campylobacter jejuni
- клостридии: C botulinum, C perfringens
- кишечная паличка (Escherichia coli): энтерогеморрагическая (EHEC), энтероинвазивная (EIEC), энтероагрегативная (EAEC), энтеротоксическая (ETEC), энтеропатогенная (EPEC)
- листерия
- сальмонелла
- шигелла (шигеллез и дизентерия – одно и то же)
- золотистый стафилококк
- холера: V cholerae, V parahaemolyticus; V vulnificus
- иерсинии: Y enterocolitica, Y pseudotuberculosis.
- паразиты
- отравление металлами или другими токсинами

Ротавирус (электронная микрофотография, CDC/Dr Erskine Palmer)

Норовирус (электронная микрофотография, CDC/Charles D. Humphrey)
- возраст ло 5 лет 2 3 4
- низкая степень личной гигиены
- контакт с больными гастроэнтеритом
- зимний период
- бедность
- отсутствие вакцинации против ротавируса
- отсутствие грудного вскармливания
- иммунодефицитное состояние
- люди в возрасте, дети и беременные 6 7 8
- иммуноскомпрометованное состояние, в т.ч. медикаментозно при хронических болезнях
- поездки в другие страны
- контакт с лицами, у которых обнаружено пищевое отравление
- употребление мяса без надлежащей термообработки, сырых морепродуктов, продуктов домашнего консервирования, непастеризованных мягких сыров, сырых яиц, продуктов, которые хранились неправильно
- употребление антацидных препаратов
Оцінюємо ступінь дегідратації (втрати рідини) у дитини:
- Дефицит жидкости 10% массы
- Летаргический или без сознания
- Глаза запавшие
- Пьет вяло, не в состоянии пить
- Щипок – кожная складка расправляется очень медленно
- Дефицит жидкости > 100 мл/кг массы тела
ТЯЖЕЛАЯ дегидратация – план лечения C
- Лечение проводится родителями ребенка.
- После каждого эпизода жидкого стула необходимо выпоить:
- детям до 2 лет – 50-100 мл жидкости;
- детям от 2 до 10 лет – 100-200 мл жидкости.
- Продолжать вскармливание ребенка.
В течение первых 4-х часов лечения пациенту необходимо выпоить следующий объем жидкости:
Масса: Объем жидкости
-
меньше 4 мес.
до 5 кг: 200-400 мл 4-11 мес.
5-7,9 кг: 400-600 мл 12-23 мес.
8-10,9 кг: 600-800 мл 2-4 года
11-15,9 кг: 800-1200 мл 5-14 лет
16-29,9 кг: 1200-2200 мл от 15 лет
від 30 кг: 2200-4000 мл
- если обезвоживание прогрессирует – перейти к схеме C;
- если состояние ребенка остается стабильным без ухудшения, но и без существенного улучшения – продолжать лечение по схеме B;
- в случае, когда состояние ребенка нормализовалось, нет признаков обезвоживания, считается, что ребенок регидратирован; при сохранении проявлений острой кишечной инфекции – проведение регидратации по схеме A.
- Лечение следует начинать с обеспечения венозного доступа и немедленного введения жидкости. Необходимо ввести 100 мл/кг раствора Рингера-лактат, при его отсутствии используется 0,9% раствор хлорида натрия:
- возраст до 12 месяцев:
- сначала 30 мл/кг в течение 1 часа*,
- потом 70 мл/кг в течение 5 часов;
- возраст старше 12 месяцев:
- сначала 30 мл/кг в течение 30 минут*,
- потом 70 мл/кг в течение 2,5 часа.
- *повторить, если пульс на лучевой артерии не появился
- возраст до 12 месяцев:
- После обеспечения венозного доступа и начала инфузионной терапии пациенту следует начинать оральную регидратацию соответствующим раствором из расчета 5 мл/кг в час.
- Через 6 часов (дети до 12 месяцев) или 3 часа (дети старше 12 месяцев) необходимо повторно оценить состояние ребенка для определения схемы дальнейшей регидратации (A, B или C).
- В случаях, когда инфузионную терапию невозможно начать, если ребенок пьет или возможна постановка назогастрального зонда, необходимо проводить оральную регидратацию из расчета 20 мл/кг в час в течение первых 6 часов (общий объем жидкости в течение 6 часов – 120 мл/кг).
- раствор ВОЗ с низкой осмолярностью,
- Хумана-электролит,
- Hipp ORS-200,
- Био-гая ORS и другие;
- при их отсутствии – регидрон.
В домашней аптечке должен быть порошок для приготовления РОР.
Вторым важным пунктом лечения острой кишечной инфекции является диета.
Исключить из рациона:
- молоко, молочные продукты
- острое, жирное
- колбасные изделия
- фрукты
- соки
Можно употреблять:
- негазированная вода, подслащенный чай, компот из сухофруктов (узвар)
- каши и пюре, сваренные на воде
- галетное печенье, сухари из хлеба, бублики
- бананы, печеные яблоки
- отварное нежирное мясо, рыба
То есть ограничивается качество пищи. А количество пищи не ограничивается. За один прием нужно есть небольшое количество, но можно есть часто, сколько ребенок захочет.
- дети 8-15 кг: 2 мг через рот однократно
- дети 16-30 кг: 4 мг через рот однократно
- дети от 30 кг: 8 мг через рот однократно
- дети: 0,1-0,15 мг/кг внутривенно однократно, максимально 4 мг
- в/в однократно – при отсутствии ондансетрона
далее при сохранении тошноты:
- масса тела до 35 кг: по 0,25 мг/кг (суспензия по 0,25 мл/кг) 3 раза/день
- масса тела от 35 кг: таблетки по 10 мг 3 раза/день
Если ребенок пьет достаточно жидкости, диарею можно не трогать. В течение нескольких дней она постепенно проходит.
Уменьшить частоту диареи можно с помощью препарата рацекадотрил (гидрасек), при сочетании с растворами для оральной регидратации. 5
Только при наличии признаков бактериальной инфекции, что определяется врачом.
Принимать жаропонижающие препараты в виде сиропов, таблеток, но не свечей.
Температура тела 38,4 °C и ниже – ждем. Температура 38,5 °C или выше – cбиваем.
- дети: 10-15 мг/кг через рот каждые 4-6 часов при необходимости, максимально 75 мг/кг/сут
- взрослые: 0,5-1,0 г через рот каждые 4-6 часов при необходимости, максимально 4 г/сут
- дети >6 мес: 10 мг/кг через рот каждые 6-8 часов при необходимости, максимально 30 мг/кг/сут
- взрослые: 0,2-0,4 г через рот каждые 4-6 часов при необходимости, максимально 2,4 г/сут
Ничего дополнительно делать не нужно. При нормализации глюкозы крови ацетонемия пройдет самостоятельно.
Почему так? Ответ в статье: Ацетон у детей
Абсолютные показания:
- Тяжелая дегидратация (эксикоз III ст., потеря > 10% массы тела)
- Незначительная дегидратация (эксикоз II в., потеря 5-10% массы тела) у ребенка раннего возраста
- Высокая лихорадка у ребенка раннего возраста
- Гемоколит у ребенка раннего возраста
- Наличие у ребенка хронических заболеваний внутренних органов в стадии субкомпенсации (хроническая почечная недостаточность, сахарный диабет и т.д.)
- Иммунодефицит (первичный / вторичный)
- Наличие в семье нескольких детей (невозможно изолировать ребенка); пребывания ребенка в организованном детском коллективе (детском доме, летнем лагере и т.д.)
- Неспособность лиц, ухаживающих за ребенком, выполнять назначения врача
Относительные показания:
- Эксикоз I ст., эксикоз II ст. у ребенка старше 3 лет
- Наличие у ребенка хронических заболеваний внутренних органов в стадии компенсации
При относительных показаниях через 4 часа должен проводиться повторный осмотр ребенка. В дальнейшем кратность осмотров определяется индивидуально в соответствии с тяжестью состояния ребенка. При ухудшении состояния ребенка нужно госпитализировать.
Пробиотики (лактобактерии, Bifidobacterium bifidum, Streptococcus thermophilus, Saccharomyces boulardi) незначительно ускоряют исчезновение симптомов диареи. 6 7 8 9 10 11 12 13 Механизм действия полностью не изучен. 14 Возможно, эти бактерии блокируют рецепторы слизистой оболочки кишечника. 15
Значительного влияния на лечение гастроентерита пробиотики не имеют. Их назначение иммунокомпрометированным пациентам опасно, поскольку может привести к осложнениям, даже к сепсису.
По возможности устранить факторы риска, приведенные выше.
Давайте проведем мысленные параллели между поносом и насморком:
Читайте также:


