Причина длительности диспансерного наблюдения реконвалесцентов болезни лайма
Никакое другое инфекционное заболевание не вызывает столько вопросов как клещевой боррелиоз. Причиной этому является многообразие клинической картины заболевания, различные мнения специалистов относительно диагностики и лечения данного заболевания и низкая информированность населения о данном заболевании. В данном обзоре мы постараемся предоставить наиболее объективную информацию о данном заболевании, насколько это возможно в настоящее время. Этот обзор основан в основном на данных Европейских экспертов (EUCALB).
Боррелиоз (болезнь Лайма):
Болезнь Лайма (клещевой системный боррелиоз, лайм-боррелиоз) - трансмиссивное, природно-очаговое заболевание, характеризующееся поражением кожи, суставов, нервной системы, сердца, нередко принимающее хроническое, рецидивирующее течение. Среди инфекционных заболеваний, передающихся клещами, болезнь Лайма (БЛ) - самое частое. Название заболевания произошло от названия маленького городка Old Lyme в Штате Коннектикут (США), где в середине 1970-ых годов был описан ряд случаев возникновения артритов после укусов клещей. В Европе боррелиозная инфекция была уже известна в течение долгого времени под различными названиями (мигрирующая эритема, синдром Баннварта и др.), но возбудитель был выделен только в 1982 году.
Возбудитель:
Возбудителями БЛ являются несколько видов патогенных для человека боррелий -Borrelia burgdorferi, Borrelia garinii и Borrelia afzelii. Боррелии относятся к микроаэрофилам и как прочие грамотрицательные спирохеты чрезвычайно требовательны к условиям культивирования. Инфекции, вызываемые Borrelia burgdorferi в большинстве случаев проявляются артритом (особенно в Северной Америке, где это - единственный возбудитель боррелиоза), тогда как B. garinii чаще вызывает неврологические расстройства и B. afzelii чаще вызывает хронические заболевания кожи. При всех трех возбудителях возникает мигрирующая эритема.
Эпидемиология:
Естественными хозяевами боррелий в природе являются дикие животные (грызуны, птицы, олени и др.), являющиеся прокормителями клещей рода Ixodes - переносчиков боррелий. Во время кровососания боррелии попадают в кишечник клеща, где размножаются и выделяются с фекалиями. Несмотря на высокую зараженность клещей, возможность инфицирования через укус реализуется не всегда, ибо боррелии содержатся в слюнных железах в небольшом количестве или вообще отсутствуют. В природных очагах циркуляция возбудителя происходит следующим образом: клещи → дикие животные → клещи. Возможно вовлечение в эпидемиологическую цепочку домашних животных - коз, овец, коров. Изучается вероятность других переносчиков боррелий, например, слепней. Человек заражается в природных очагах болезни Лайма. Природные очаги БЛ обнаруживают, главным образом, в лесных ландшафтах умеренного климатического пояса. В последние годы установлено, что область распространения БЛ совпадает с клещевым энцефалитом, и заболевание регистрируется на всей территории Российской Федерации. Однако заболеваемость БЛ в 2 - 4 раза выше, чем клещевым энцефалитом, и занимает одно из первых мест среди природно-очаговых зоонозов. Распространен клещевой боррелиоз в Европе, Азии, Америке. В России боррелиоз широко распространен в лесной и лесостепной зоне от Калининграда до Сахалина. На Европейской территории России боррелиоз является самой частой клещевой инфекцией. Риск заболеть боррелиозом после укуса клеща значительно выше, чем клещевым энцефалитом. Природные очаги клещевого боррелиоза совпадают с ареалом иксодовых клещей. Заболеваемость боррелиозом имеет сезонный характер и совпадает с активностью клещей. Первых пациентов с укусами клещей обычно регистрируют уже в марте - апреле. Последних, при наличии теплой погоды, регистрируют даже в октябре. Пик активности приходится на май - июнь. Процент инфицированных боррелиозом клещей отличается в разных регионах. Клещ одновременно может быть инфицирован боррелиями, вирусом клещевого энцефалита и другими возбудителями. Поэтому возможно развитие микст-инфекции.
Передача инфекции осуществляется трансмиссивным путем при укусе клеща (инокуляция), хотя не исключается возможность инфицирования и при попадании фекалий клеща на кожу, с последующим их втиранием при расчесах (контаминация). В случае разрыва клеща, при неправильном удалении возбудитель может попасть в рану. Обсуждается алиментарный путь заражения при употреблении сырого козьего или коровьего молока.
Основные группы риска - работники лесоводческих хозяйств, леспромхозов, охотники, лесники и жители лесистых областей.
Клещи:
Переносчиками боррелий являются клещи рода Ixodes, в нашей стране и Европе - I. ricinus и I. persulcatus, в Америке - I. pacificus и I. scapularis. Жизненный цикл этих клещей (личинка - нимфа - имаго) длится в среднем три года. Клещи заражаются от многочисленных грызунов, а так же зайцев, ежей, птиц и др. Местожительство клещей - травы, папоротники и низкие кустарники.
Патогенез:
Клинические симптомы, появляющиеся на разных стадиях заболевания, обусловлены совокупностью иммунопатологических реакций и присутствием в тканях возбудителя и его антигенов. Проникая в организм человека, боррелии в месте внедрения вызывают формирование первичного аффекта - папулы, клещевой эритемы, затем гематогенным путем попадают в различные органы и ткани, где адсорбируются на клетках, взаимодействуя наиболее активно с галактоцереброзидами мембран нейроглии. Возникают периваскулярные инфильтраты, состоящие из лимфоцитов, макрофагов, плазмоцитов, и диффузная инфильтрация этими элементами поврежденных тканей. Боррелии и образующиеся иммунные комплексы приводят к развитию васкулитов и окклюзии сосудов. Боррелии способны длительно, до нескольких лет, персистировать в тканях, особенно при отсутствии лечения, с чем связано хроническое рецидивирующее течение болезни. На поздних сроках заболевания боррелии, играя роль пускового механизма, провоцируют развитие иммунопатологических процессов, имеющих большое значение для патогенеза нейроборрелиоза и хронических артритов. Среди подобного рода больных наиболее часто встречаются лица с генотипом HLA-DR2 и HLA-DR4. Уже на ранних сроках заболевания происходит выработка специфических антител, титр которых нарастает в динамике заболевания. Иммунный ответ наиболее выражен на поздних сроках, особенно при поражении суставов. При эффективной терапии и выздоровлении происходит нормализация уровня антител. Длительное их сохранение или появление в высоких титрах на поздних сроках свидетельствует о персистенции возбудителя даже при отсутствии клинических проявлений.
Боррелиозная инфекция:
Инкубационный период от 2 до 30 дней, в среднем 14 дней. Инфекция может иметь бессимптомное течение, но может также иметь различную клиническую картину заболевания. Инфекция делится на три стадии, но в принципе это, различные клинические картины заболевания. Деление заболевания на стадии является условным и клинические проявления всех стадий болезни у одного больного необязательны. В одних случаях может отсутствовать первая стадия, в других - вторая или третья. Иногда болезнь манифестирует только в хронической стадии, поэтому врач общей практики должен помнить, что больных с артритами, полиневропатией, энцефаломиелитом и другими синдромами, характерными для БЛ, необходимо обследовать для исключения боррелиоза.
Стадия 1. Ранняя локальная инфекция:
Стадия 2. Ранний диссеминированный боррелиоз:
Для 2 стадии заболевания, обусловленной лимфогенной и гематогенной диссеминацией возбудителя и развивающейся со 2-й по 21-ю неделю болезни (чаще на 4 - 5-й неделе), характерны поражения нервной системы (серозный менингит, неврит черепномозговых нервов, радикулоневрит), сердечно сосудистой системы (миокардит, перикардит, нарушений проводимости (особенно атриовентрикулярной блокады)). Нередко возникает гриппоподобный синдром (головная боль, лихорадка, слабость, миалгии). Поражения кожи на этой стадии могут носить характер вторичных кольцевидных элементов диаметром 1 - 5 см, эритематозной сыпи на ладонях по типу капилляритов, уртикарных высыпаний, а также доброкачественной лимфоцитомы кожи Шпиглера. Слабые симптомы раздражения мозговых оболочек могут появляться рано, когда еще сохраняется эритема, а выраженная неврологическая симптоматика чаще наблюдается спустя несколько недель от начала болезни, когда эритема - маркер клещевого боррелиоза уже исчезла. Серозный менингит сопровождается головной болью различной интенсивности, тошнотой, рвотой, светобоязнью, болезненностью глазных яблок, ригидностью затылочных мышц, реже выявляют другие симптомы раздражения мозговых оболочек. У 1/3 больных обнаруживают умеренные симптомы энцефалита в виде нарушения сна, снижения внимания, расстройства памяти, повышенной возбудимости, эмоциональных расстройств и др. Невриты черепных нервов встречаются более чем у половины больных. Наиболее часто поражается VII пара черепных нервов, нередко с парезом лицевых мышц, онемением и покалыванием пораженной половины лица, болями в области уха или нижней челюсти, без четких нарушений чувствительности. Могут поражаться также глазодвигательные, зрительные, слуховые, редко IX-Х пары черепных нервов. Наблюдается также поражение периферических нервов. Возникают корешковые расстройства чувствительности в шейном, грудном, поясничном отделах позвоночника. Одно из типичных неврологических расстройств - синдром Баннварта, который включает в себя серозный менингит и поражение корешков спинальных нервов с преимущественной локализацией в шейно-грудном отделе позвоночника. Неврологические нарушения обычно полностью исчезают через 1 месяц, но могут рецидивировать и приобретать хроническое течение. Поражение нервной системы может быть единственным проявлением БЛ, когда общеинфекционный синдром и эритема отсутствуют. На 5-й неделе, примерно у 8% больных возникают кардиальные нарушения: боли, неприятные ощущения в области сердца, перебои сердечных сокращений. На ЭКГ регистрируется атриовентрикулярная блокада различной степени, диффузные поражения мышцы сердца. Может развиваться миокардит, перикардит. Продолжительность кардиальных симптомов - от нескольких дней до 6 недель. На протяжении всего периода сохраняется слабость, мигрирующие боли в костях, мышцах, суставах.
Стадия 3. Поздний хронический боррелиоз:
3 стадия заболевания характеризуется поражением суставов. Она начинается через 2 месяца и позже от начала болезни, иногда через 1 - 2 года. Обычно поражаются крупные суставы, особенно коленные, нередко с односторонней локализацией. В ряде случаев развивается симметричный полиартрит. Артриты, как правило, рецидивируют в течение нескольких лет и приобретают хроническое течение с деструкцией костей и хрящей. На поздней стадии заболевания персистирование возбудителя в организме больного приводит к хроническому течению болезни Лайма. Хроническая БЛ протекает с чередованием ремиссий и рецидивов, иногда приобретает непрерывно рецидивирующий характер. Наиболее частым синдромом является артрит. Развиваются типичные для хронического воспаления изменения: остеопороз, истончение и утрата хряща, реже - дегенеративные изменения. Нередко встречается поражение кожи в виде доброкачественной лимфоцитомы, которая представляет собой плотный, отечный, ярко-малинового цвета инфильтрат (или узелок), слегка болезненный при пальпации, располагающийся на мочке уха или вокруг соска молочной железы и сохраняющийся от нескольких дней до месяцев и даже лет. Другое, типичное для поздней стадии поражение - хронический атрофический акродерматит: цианотично-красные пятна на разгибательных поверхностях конечностей, имеющие тенденцию к периферическому росту, слиянию, периодическому воспалению. Постепенно кожа на месте пятен атрофируется и приобретает вид папиросной бумаги. Процесс развивается в течение нескольких месяцев и лет. Неврологические проявления хронической БЛ - нейроборрелиоз, складываются из прогрессирующего хронического энцефаломиелита и полиневропатий. Энцефаломиелит имеет сходство с рассеянным склерозом. Наблюдаются психические нарушения - расстройства памяти, сна, речи и др. Полиневропатии сопровождаются нарушением чувствительности, дистальными парестезиями, корешковыми болями и пр. Затяжное и хроническое течение БЛ иногда приводит к частичной или полной потере трудоспособности.
Диагностика:
Ранняя диагностика основывается на клинико-эпидемиологических данных. При классической картине мигрирующей эритемы диагноз ставится по клиническим признакам, диагноз регистрируют даже при отсутствии лабораторного подтверждения и данных об укусе клеща. В остальных случаях диагноз подтверждают лабораторными методами. Посев, выявление антигена возбудителя и гистологическое исследование кожи недостаточно чувствительны и специфичны, гистологическое исследование, кроме того, инвазивно. Поэтому диагноз подтверждают, в основном, серологическими методами - выявлением в крови специфических антител к возбудителю. ПЦР-тестирование на наличие генетического материала возбудителя в данном случае малоэффективно. Антитела класса IgG могут выявляться на 1 - 3 неделях после инфицирования, максимальное количество IgG-антител синтезируется через 1,5 - 3 месяца после инфицирования. Антитела класса IgG часто не выявляются на ранней, локализованной стадии заболевания или при рано назначенной антимикробной терапии. Антитела класса IgG циркулируют в крови длительный срок (от нескольких месяцев до нескольких лет), даже после успешной антимикробной терапии и излечения инфекции. Иммунитет против боррелий не является стерильным. У переболевших людей возможно повторное заражение через несколько лет. Ложноположительные результаты определения антител класса IgG к боррелиям могут быть обусловлены присутствием в крови специфических антител при заболеваниях, вызываемых спирохетами (сифилис, возвратный тиф); низкий уровень антител IgG возможен при инфекционном мононуклеозе, гепатите В, ревматических болезнях (СКВ), заболеваниях периодонта, у 5 - 15 % здоровых лиц из эпидемической зоны.
Материал для исследования: сыворотка крови
Забор материала на исследование: Кровь берется в вакуумную пробирку без консервантов.
Подготовка к исследованию: специальной подготовки не требуется
Характеристика исследования:
Исследование проводится иммуноферментным методом (ИФА)
Единицы измерения: качественный результат
Интерпретация результатов:
Положительный результат исследования свидетельствует о текущей или перенесенной в прошлом инфекции. Это может иногда приводить к неверной оценке результатов исследования, если клиническая картина заболевания нетипична.
Отрицательный результат исследования может быть при отсутствии инфицирования, при проведении исследования в ранние сроки заболевания или в отдалённые сроки после перенесенной инфекции. Нужно помнить, что отсутствие антител не исключает раннюю инфекцию, но действительно исключает хронический боррелиоз.
При получении сомнительного результата исследование необходимо повторить через 10 - 14 дней.
В принципе, на основании только серологических исследований нельзя определить необходимость назначения лечения и нельзя оценить эффективность терапии. Эти проблемы должны решаться индивидуально с учётом клинических данных.
Терапия:
Больные со среднетяжелым течением БЛ подлежат обязательной госпитализации в инфекционный стационар на всех стадиях заболевания. Пациенты с легким течением болезни (клещевая эритема, при отсутствии лихорадки и явлений интоксикации) могут лечиться дома. В качестве этиотропных препаратов используют антибиотики, выбор которых, доза и длительность применения зависят от стадии заболевания, преобладающего клинического синдрома и тяжести. Все укушенные клещами и переболевшие БЛ подлежат диспансерному наблюдению на протяжении 2 лет. Диспансеризация осуществляется инфекционистом или врачом общей практики. Больные и лица после укуса клеща через 3, 6, 12 месяцев и через 2 года должны обследоваться клинически и серологически. По показаниям назначаются консультации кардиолога, ревматолога, невропатолога, проводят ЭКГ - исследование, исследование крови на СРБ, ревматоидный фактор. Особого внимания заслуживают беременные, укушенные клещом. В связи с отсутствием средств специфической профилактики и известным тератогенным действием боррелий на ранних сроках беременности, вопрос сохранения беременности целесообразно решать индивидуально.
При возникновении поздних проявлений боррелиоза пациенты лечатся в специализированных стационарах (ревматологическом, неврологическом, кардиологическом) по клиническим показаниям. Реконвалесценты боррелиоза с остаточными явлениями наблюдаются узкими специалистами в зависимости от поражения той или иной систем (невропатологом, кардиологом, ревматологом).
Профилактика:
Профилактической вакцины для предупреждения боррелиоза нет. Лучшая профилактика - защита от укусов клещей. Профилактика заключается в соблюдении мер индивидуальной защиты от нападения клещей, разъяснительной работы среди широких слоев населения. Большое значение для профилактики заражения имеет правильное удаление клеща. Если клещ присосался, то его нужно быстрее удалить. Боррелии обитают в кишечнике клеща и в кровь попадают не сразу. Чем дольше находился клещ на теле, тем выше риск боррелиоза.
Вопрос о пользе профилактики боррелиоза после укуса клеща с помощью антибиотиков спорный. Назначение антибиотиков в первые дни после укуса может снизить риск заболевания. Но назначаться они должны только врачом. Если укус произошел, то необходимо срочно обратится за медицинской помощью.
В связи с отсутствием мер специфической профилактики особое значение имеет выявление больных по ранним клиническим признакам и обязательная антибиотикотерапия по рациональной схеме, позволяющая избегать тяжелых поздних осложнений.

Под диспансеризацией понимается активное динамическое наблюдение за состоянием здоровья определенных контингентов населения (здоровых и больных), взятие этих групп на учет с целью раннего выявления заболеваний, динамического наблюдения и комплексного лечения заболевших, проведения мероприятий по оздоровлению их условий труда и быта, предупреждению развития и распространения болезней, восстановлению трудоспособности и продлению периода активной жизнедеятельности. При этом основная цель диспансеризации состоит в сохранении и укреплении здоровья населения, увеличении продолжительности жизни людей и повышении производительности труда работающих путем активного выявления и лечения начальных форм заболеваний, изучения и устранения причин, способствующих возникновению и распространению заболеваний, широкого проведения комплекса социальных, санитарно-гигиенических, профилактических, лечебно-оздоровительных мероприятий.
Содержанием диспансеризации является:
Анализ определения, целей и содержания диспансеризации показывает, что общим для диспансеризации и реабилитации является проведение лечебных и социально-профилактических мероприятий для скорейшего восстановления здоровья и трудоспособности переболевшего.
При этом следует заметить, что мероприятия по восстановлению здоровья и трудоспособности все в большей и большей степени становятся прерогативой реабилитации. Причем дальнейшее совершенствование диспансеризации предусматривает все более активное развитие реабилитации. Таким образом, решение задач по восстановлению здоровья и трудоспособности постепенно переходит к реабилитации и приобретает самостоятельное значение.
Завершается реабилитация тогда, когда достигнуто восстановление адаптированности, закончился процесс реадаптации. Однако в тот момент, когда реабилитация завершается, лечение всегда уже закончено. Причем после окончания лечения реабилитация осуществляется одновременно с диспансерными мероприятиями. По мере восстановления здоровья и трудоспособности роль реабилитационного компонента становится все меньше, и, наконец, при полном выздоровлении и восстановлении трудоспособности реабилитация может считаться законченной. Переболевший подлежит только диспансерному наблюдению.
Дизентерия. Перенесшие заболевание без бактериологического подтверждения выписываются не ранее трех дней после клинического выздоровления, нормализации стула и температуры тела. Имеющие непосредственное отношение к производству продуктов питания, их хранению, транспортировке и реализации и приравненные к н.им подвергаются бактериологическому обследованию через 2 дня после окончания лечения. Выписываются только при отрицательном результате обследования.
Перенесшие заболевание, подтвержденное бактериологически, выписываются после отрицательного контрольного бактериологического обследования, проведенного через 2 сут после окончания лечения. Все работники питания и приравненные к ним выписываются после двукратного отрицательного бактериологического обследования.
При затяжных формах дизентерии с длительным бактериовыделением и при хронической дизентерии выписка производится после стихания обострения, исчезновения токсикоза, стойкой, в течение 10 дней, нормализации стула и отрицательного результата бактериологического обследования. Дети из детских домов и школ-интернатов допускаются в коллективы по выздоровлении, но в течение 2-х последующих месяцев им запрещаются дежурства по пищеблоку. Дети, посещающие дошкольные учреждения, после выписки допускаются в коллективы при осуществлении диспансерного наблюдения в течение 1-го месяца с обязательным осмотром стула.



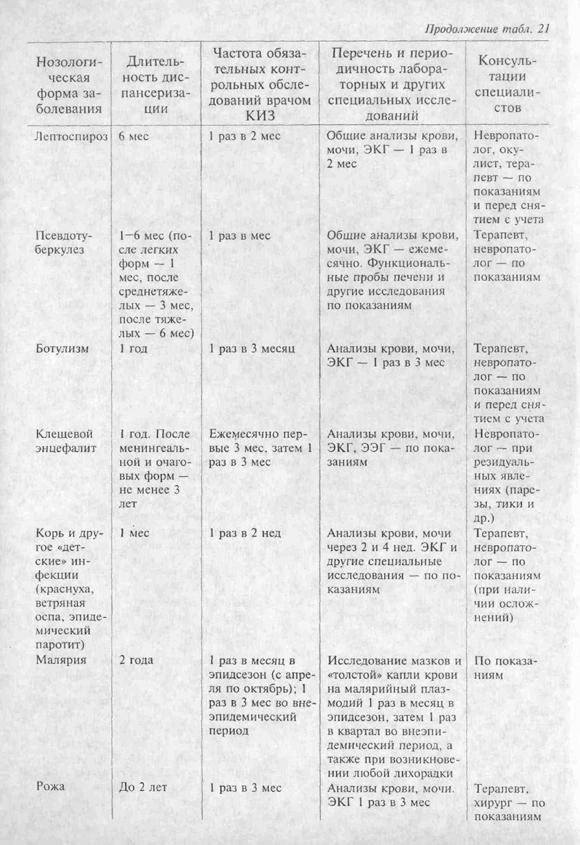
В процессе диспансеризации во время контрольных ежемесячных осмотров обращают внимание на самочувствие больного (общая слабость, повышенная утомляемость, нарушения аппетита, наличие явлений дискомфорта или болей в животе), характер стула (оформленный или неоформленный, наличие в кале примесей крови, слизи), частоту дефекаций, состояние органов брюшной полости и, особенно, кишечника (болезненность или чувствительность, утолщение или спазм по ходу отдельных его участков), состояние печени и селезенки.
Особого внимания заслуживают реконвалесценты, перенесшие тяжелые и среднетяжелые формы болезни. У них нередко отмечаются явления астенизации, вегетодистонии, нейровегетативные расстройства кишечника. Полное выздоровление у таких реконвалесцентов может затягиваться до 2 - 3 мес после болезни. В этих случаях необходима активная диспансеризация с проведением комплекса лечебно-оздоровительных мероприятий. Показаны назначение общеукрепляющих и седативных препаратов, а также использование физических методов лечения (хвойные ванны, электрофорез с введением ионов брома, кальция, новокаина и др. медикаментов, гемотерапия и пр.), а также лечебной физкультуры.
Всем реконвалесцентам категорически запрещается употребление любых спиртных напитков, включая пиво, а также прием жирной и острой пищи — по крайней мере, в течение ближайших 4—6 нед.
Брюшной тиф и паратифы. Дополнительно к приведенным в таблице рекомендациям следует иметь в виду следующее. В случае повышения температуры тела или ухудшения общего состояния (снижение аппетита, нарушение сна, появление слабости, головной боли) выполняют общий анализ крови, посевы мочи, кала и крови на выявление тифопаратифозных бактерий, а при установлении рецидива больные вновь госпитализируются. Кроме того, если при любом из обследований, проведенных по истечению 3 мес после выздоровления, у работников пищевых предприятий хотя бы однократно была выделена культура бактерий брюшного тифа или паратифа, они считаются хроническими носителями, отстраняются от работы и должны изменить профессию.
Холера. Перед выпиской из стационара бактериологические исследования проводят не ранее, чем через 24 ч после окончания лечения антибиотиками. Исследованию подлежат испражнения (троекратно) и желчь — порции В и С (однократно). Работники пищевых предприятий, детских и лечебно-профилактических учреждений, а также больные хроническими заболеваниями печени и желчевыводящих путей подлежат обследованию в течение 5 дней (ежедневное бактериологическое исследование испражнений и однократное — желчи).
Амебиаз. Перед выпиской больных на диспансерное наблюдение обязательны отсутствие патологических изменений слизистой оболочки толстой кишки (при контрольной ректороманоскопии) и трехкратные отрицательные результаты исследований кала на амебу (с интервалом 3—5 дней).
Вирусные гепатиты. Реконвалесценты могут быть выписаны для диспансерного наблюдения при условии отсутствия жалоб, уменьшения печени до нормальных размеров или четко выраженной тенденции к их сокращению, отсутствия желчных пигментов в моче, нормализации уровня билирубина в крови. Допускается выписка при повышении активности аминотрансфераз (в 2—3 раза) или увеличении печени на 1—2 см.
Все реконвалесценты подлежат диспансеризации, организация и содержание которой зависят от нозологической формы перенесенного гепатита, а также характера остаточных явлений.
Менингококковая инфекция. Перенесшие генерализованные формы могут быть выписаны для диспансерного наблюдения при определившемся исходе болезни, нормализации цереброспинальной жидкости и после одного отрицательного посева слизи из носоглотки на менингококк (не ранее, чем через 3 сут после окончания лечения антибиотиками).
Ангина. Реконвалесценты выписываются не ранее седьмого дня нормальной температуры тела при полном клиническом выздоровлении с нормализацией общеклинических исследований крови (лейкоцитоз не более 8 • 109/л, СОЭ до 15 мм/ч) и мочи (количество лейкоцитов в препарате из осадка — до 8 клеток в поле зрения при отсутствии эритроцитов и цилиндров). Допускаются незначительные изменения ЭКГ (умеренное снижение вольтажа зубцов, расширение комплекса QRS не более, чем до 0,1 с).
Дифтерия. Выписка реконвалесцентов осуществляется после полного клинического выздоровления и получения двух отрицательных результатов бактериологического обследования, проводимого с интервалом в 1 сутки и не ранее, чем через 3 дня после отмены антибиотиков.
Грипп и ОРЗ.Переболевшие выписываются при условии полного клинического выздоровления, но не ранее, чем через 3 дня после нормализации температуры тела.
Орнитоз. Выписка производится после полного клинического выздоровления и исчезновения рентгенологических изменений в легких.
Геморрагическая лихорадка с почечным синдромом. Выписка производится после исчезновения клинических проявлений болезни и нормализации показателей лабораторного исследования, при тяжелых формах — не ранее 3—4 нед от начала болезни. Изогипостенурия и полиурия не являются противопоказаниями для выписки.
Инфекционный мононуклеоз.Выписка осуществляется после полного клинического выздоровления и улучшения формулы крови (более 50% лейкоцитов — нейтрофилы).
Псевдотуберкулез. Выписка переболевших производится после полного клинического выздоровления (с нормализацией температуры тела и гемограммы) и двухкратного отрицательного бактериологического исследования испражнений, но не ранее 21-го дня болезни, что связано с возможностью рецидива.
Малярия. Выписка больных проводится после окончания курса про-тивопаразитарной терапии, при полном клиническом выздоровлении, отрицательном результате исследований мазка крови на малярийный плазмодий и нормальных результатах общих анализов крови и мочи.
Резюме. В летнее время — пору пикников и прогулок на природе — возрастает опасность заболеть болезнью Лайма

Болезнь Лайма, против которой в настоящий момент не существует вакцины, является наиболее распространенным природно-очаговым инфекционным трансмиссивным заболеванием в Европе, Азии и Северной Америке. Россия является самым большим природным ареалом распространения данного заболевания. Болезнь передается иксодовыми клещами, и, согласно данным ежегодной статистики, уровни заболеваемости болезнью Лайма повысились в 25 раз в сравнении с показателями 1982 г.
История
В 1975 г. у группы детей и взрослых из г. Лайма в штате Коннектикут, США, выявлены сходные нетипичные симптомы артрита. К 1977 г. был диагностирован уже 51 случай артрита Лайма, или Лайм-артрита, как в то время называли данную болезнь. Этиологию заболевания рассматривали как инфекционную трансмиссивную и связывали с укусами иксодового клеща Ixodes scapularis.
Эксперты отнесли возникновение данного заболевания на данной территории на счет изменений окружающей среды под воздействием человеческого фактора — прежде сельскохозяйственный район стал пригородной зоной проживания, что приблизило население к факторам риска дикой природы и увеличило вероятность укусов клещей.
В 1982 г. Вилли Бургдорфер (Willy Burgdorfer) идентифицировал возбудителя данного инфекционного заболевания — им оказалась боррелия из семейства спирохет, названная в честь ученого Borrelia burgdorferi. Во время укуса клеща, инфицированного Borrelia burgdorferi, возбудитель попадает в кровеносное русло человека. Штопорообразная форма боррелии позволяет ей фиксироваться и внедряться в самые разные ткани организма, что является причиной мультиорганного и мультисистемного поражения при боррелиозе. Установлено, что существует 5 основных серотипов Borrelia burgdorferi, насчитывающих более 100 различных штаммов в США и более 300 — по всему миру. У многих из них сформирована резистентность к целому ряду антибактериальных препаратов.
Серологическая диагностика боррелиозов стала доступной с 1984 г. Более чем через 10 лет — в 1997 г. — появилась первая вакцина против болезни Лайма, однако через 4 года производители изъяли вакцину из рынка.
Трансмиссивный путь передачи
Поскольку многие пациенты с болезнью Лайма не упоминают факт укуса клеща, некоторые специалисты полагают, что боррелия может передаваться и другими насекомыми — москитами, пауками, блохами и чесоточными клещами. Центры по контролю и профилактике заболеваний США опровергают данное мнение, кроме того, в настоящий момент отсутствуют достоверные данные о возможности передачи болезни Лайма от человека к человеку — при рукопожатии, поцелуе или сексуальном контакте с больным. В отношении вертикальной трансмиссии (от матери плоду) однозначного мнения нет. Болезнь Лайма, приобретенная во время беременности, может привести к трансплацентарному инфицированию и возможной гибели плода или мертворождению. Однако не выявлено случаев негативного воздействия инфекционного заболевания на плод при соблюдении беременными женщинами назначенной антибактериальной терапии. Отсутствуют также данные о случаях инфицирования через грудное молоко. Получены данные о способности боррелий сохранять жизнеспособность в консервированной донорской крови, в связи с чем лицам с перенесенной болезнью Лайма не рекомендуют сдавать донорскую кровь.
Несмотря на существование болезни Лайма у собак и кошек, отсутствуют данные о возможности прямого инфицирования хозяев от своих питомцев.
Наиболее часто диагноз болезни Лайма базируется на патогномоничных симптомах и информации о возможном контакте с клещами.
Клинические симптомы и диагностика
Так же, как и при других инфекционных заболеваниях, при болезни Лайма серодиагностика в первые недели заболевания ожидаемо дает негативные результаты. Через несколько недель после инфицирования иммуноферментный анализ (ИФА) может выявить антитела к B. burgdorferi. В случае позитивного результата ИФА для подтверждения диагноза применяют вестерн-блоттинг тест. Специфичность и достоверность данных лабораторных тестов зависят от стадии заболевания.
В месте укуса клеща обычно появляются небольшие гиперемированные папулы. Такие папулы являются нормальной реакцией на укус клеща, а не специфическим симптомом болезни Лайма. Однако в течение следующих дней область гиперемии может увеличиваться с формированием патогномоничной для болезни Лайма кожной сыпи в виде кольцевидной мигрирующей эритемы — с наружным ярко-красным кольцом, окружающим участок кожи неизмененного цвета. Сыпь по своему виду напоминает мишень. Вместе с тем у многих больных характер кожной сыпи не носит выраженного патогномоничного характера, у некоторых пациентов элементы высыпания возникают на нескольких участках кожных покровов. Такие гриппоподобные симптомы, как лихорадка, озноб, вялость, чувство ломоты во всем теле и головная боль, могут сопровождать кожную симптоматику.
В случае отсутствия надлежащего лечения инфекционный процесс распространяется на суставы, сердечную мышцу и нервную систему. На данной стадии симптомы болезни включают выраженную боль в суставах и отечность. Наиболее уязвимы коленные суставы, хотя боль может мигрировать. В течение нескольких недель, месяцев или даже лет после инфицирования у больных могут развиться менингит, временные параличи одной половины лица (паралич Белла), слабость в конечностях и различные нарушения двигательных функций.
Через несколько недель после заболевания у ряда больных развиваются менее типичные симптомы, такие как:
- нарушения сердечной деятельности — аритмии, длящиеся, как правило, не более нескольких дней или недель;
- конъюнктивит или эписклерит;
- гепатит;
- выраженная слабость.
Клиническая мимикрия
Лечение
Раннее применение антибактериальной терапии, как правило, приводит к быстрому и полному выздоровлению больных. Большинство пациентов, леченных в поздние сроки болезни, также хорошо реагируют на проводимую антибактериальную терапию, хотя могут длительно сохранять симптоматику со стороны нервной системы и суставов. У 10–20% больных сохраняются такие симптомы как слабость, мышечные боли, диссомния, расстройства мышления, даже после завершения полного курса лечения антибиотиками. При этих симптомах пациенты не подлежат длительному лечению антибактериальными препаратами, однако с течением времени у них отмечают улучшение состояния без дополнительной терапии.
Согласно рекомендациям Клиники Мейо (Mayo Clinic), США, пероральный прием антибиотиков является стандартной терапией болезни Лайма в ранний период заболевания. Взрослым и детям в возрасте старше 8 лет рекомендуют прием доксициклина, у детей младшего возраста, беременных и женщин, кормящих грудью, применяют амоксициллин или цефуроксим. Парентеральное введение антибиотиков рекомендовано при вовлечении в инфекционный процесс центральной нервной системы. Указанная терапия является эффективным методом элиминации инфекционного возбудителя из организма, хотя для полного устранения симптомов болезни может потребоваться некоторое время.
В условиях отсутствия вакцины против болезни Лайма профилактика боррелиозов включает применение специфических репеллентов и немедленное удаление клещей при обнаружении.
Читайте также:


