Подходы лечению инфекций у беременных

Урогенитальная хламидийная инфекция – одна из наиболее распространенных форм инфекций, передаваемых половым путем, которая вызывается первичным патогеном человека – Chlamydia trachomatis. Заболевание привлекает внимание не только дерматовенерологов, но и акушеров-гинекологов. Объясняется это тем, что хламидии относятся к одной из самых частых причин уретритов и эндоцервицитов у женщин, восходящих воспалительных процессов мочеполовых органов, перигепатитов, поражения прямой кишки и других патологических состояний.
По данным литературы, частота обнаружения C. trachomatis среди женщин репродуктивного возраста в среднем составляет 2-11% [1; 2]. В Европе на сегодняшний день она является самой частой бактериальной инфекцией, передающейся половым путем [3]. По данным ВОЗ, частота обнаружения C. trachomatis у беременных колеблется в пределах от 2% до 37%, в среднем составляя 7%, и достигает 70% у пациенток с хроническими воспалительными заболеваниями органов малого таза [1; 2; 4].
Последние исследования, включающие скрининг экстрагенитальных участков беременных, являются новой практикой во многих странах [4; 5]. Подобная практика, подчеркивая распространенность хламидийной инфекции в ротоглотке и прямой кишке женщин, позволяет судить о гораздо большем количестве беременных, зараженных данной инфекцией. При этом у беременных женщин, которые занимаются оральным и анальным сексом, ротоглотка и прямая кишка служат скрытыми резервуарами для передачи инфекции [5].
Данные о влиянии Chlamydia trachomatis на течение и исход беременности противоречивы. Результаты некоторых рандомизированных контролируемых исследований (РКИ) указывают на то, что наличие урогенитальной хламидийной инфекции половых путей у матери может приводить к повышению частоты случаев невынашивания беременности, мертворождений, неонатальной пневмонии, преждевременных родов, преждевременного разрыва плодных оболочек, к развитию эндометрита и сальпингита в послеродовом периоде, а также к рождению детей с низкой массой тела [1; 2]. В других исследованиях связь хламидийной инфекции с неблагоприятными исходами беременности не была доказана [3].
Учитывая высокую частоту инфицирования C. trachomatis у беременных и значение данного патогена в развитии возможных осложнений у матери и плода, целесообразность антибактериальной терапии хламидийной инфекции в период беременности в настоящее время не вызывает сомнений.
Лечение беременных, больных урогенитальной хламидийной инфекцией, осуществляется акушерами-гинекологами (или дерматовенерологами при участии акушеров-гинекологов) на любом сроке беременности антибактериальными препаратами с учетом их влияния на плод. Однако вопросы, связанные со сложным выбором препаратов в терапии данного контингента больных, продолжают привлекать внимание научных исследователей, оставаясь важной медико-социальной проблемой [6; 7].
Европейское агентство по оценке лекарственных средств (англ. European Medicines Agency (EMEA)) в настоящее время наметило конкретные требования к критериям отбора лекарственных средств, для которых необходим активный эпидемиологический надзор во время беременности, руководство по мониторингу случайного или предполагаемого воздействия лекарственных препаратов во время беременности и конкретные требования к отчетности и представлению данных о неблагоприятных исходах их воздействия во время беременности [8].
В России подобных требований нет, напротив, различные стандарты лечения и клинические рекомендации порой противоречат не только зарубежным руководствам, но и друг другу. Так, например, в последних отечественных клинических рекомендациях дерматовенерологов (2015) есть ряд нарушений в разделе лечения хламидийной инфекции, которые не соответствуют мировым стандартам [9].
В связи с вышеизложенным считаем важным выяснить, какой из препаратов по факту сегодня чаще всего назначают в лечении хламидийной инфекции беременных практикующие акушеры-гинекологи, каких рекомендаций придерживаются и оправдан ли их выбор.
Проанализировать обоснованность выбора акушерами-гинекологами отдельных антибактериальных препаратов в терапии урогенитальной хламидийной инфекции у беременных женщин.
Материалы и методы исследования
Нами был проведен ретроспективный анализ 210 историй болезней (родов) беременных женщин с сопутствующим диагнозом: урогенитальная хламидийная инфекция. Все женщины в течение последних трёх лет находились на стационарном лечении в отделениях патологии беременности краевого клинического перинатального центра и различных других государственных медицинских учреждений г. Ставрополя.
Большинство женщин относилось к возрастной группе от 22 до 35 лет.
Во всех случаях (согласно медицинской документации) диагноз хламидийной инфекции был установлен женщинам на основании лабораторной диагностики. При этиологическом обследовании использовались ПЦР, ПЦР Real Time. Проводились и культуральные исследования для определения Tr. vaginalis и N. gonorrhoeae.
Контрольная ПЦР-диагностика проводилась спустя месяц после окончания терапии.
Статистическую обработку результатов проводили на персональном компьютере с помощью пакета прикладных программ StatSoft Statistica v10 Russian Portable 10.0.1011.0x86.
Результаты и обсуждение
Согласно проведённому анализу медицинской документации у 83 беременных (39,5%) отмечалось отсутствие субъективных симптомов заболевания, в то время как в остальных 127 случаях (60,5%) пациентки предъявляли жалобы на выделения из влагалища, зуд, жжение и дискомфорт в области наружных половых органов.
Из 127 женщин с жалобами на выделения хламидийный цервицит был описан у 103 (81,1%), при этом его клиническая картина чаще была представлена в виде незначительных выделений слизистого характера из канала шейки матки, иногда слизисто-гнойных, сопровождаемых умеренными выделениями из влагалища. Шейка матки у всех была гиперемирована, отечна. У 78 (61,4%) беременных цервицит сочетался с уретритом, поражением парауретральных желез или дизурией. У части женщин наблюдалось обострение процесса: повышалась температура тела до 38-39 °С, наступал озноб.
Во всех случаях терапия, направленная на лечение урогенитальной хламидийной инфекции, была проведена женщинам на сроках беременности больше 12 недель. Международные наименования оригинальных антибактериальных препаратов в зависимости от частоты их назначаемости акушерами-гинекологами отражены на рисунке 1.
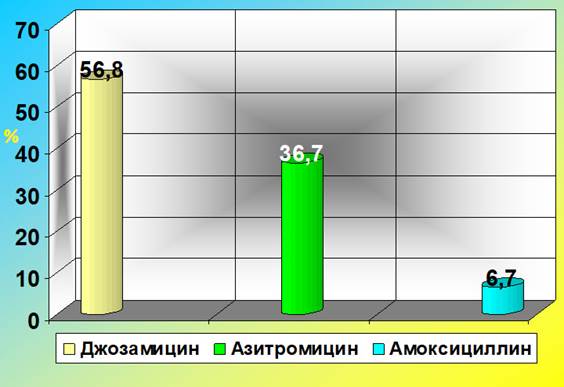
Рис. 1. Выбор акушерами-гинекологами препаратов для лечения хламидийной инфекции у беременных (2015-2017 гг.)
Как видно из рисунка, в 119 из 210 случаев (56,8%) терапия урогенитальной хламидийной инфекции у беременных проводилась джозамицином. Его назначали в дозировке 500 мг 3 раза в день в течение 10 дней. В 77 случаях (36,7%) препаратом выбора стал азитромицин в дозировке 1 г на однократный приём. В остальных 14 случаях (6,7%) терапия проводилась амоксициллином в дозировке 500 мг 3 раза в день 10 дней (при непереносимости макролидов).
Таким образом, по факту назначения беременным, больным урогенитальной хламидийной инфекцией, в отделениях патологии беременности на первое место вышел джозамицин. Однако оправдан ли такой выбор врачей и есть ли доказательная база данного препарата в лечении беременных с данной патологией? Мы считаем, что нет.
При назначении препарата важно учитывать силу рекомендаций (A-D) (рис. 2). Кроме того, следует помнить, что в лечении беременных рейтинг препаратов должен снижаться на одну ступень.
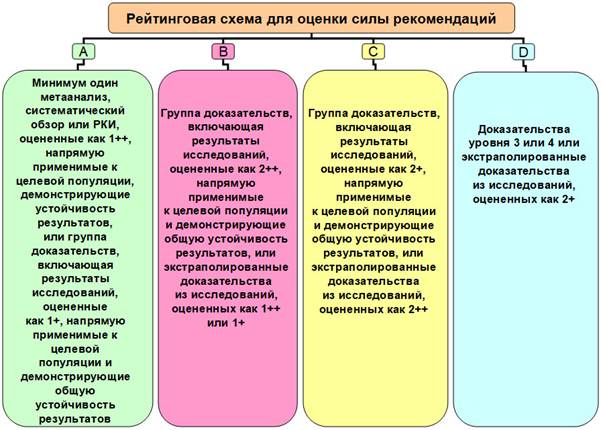
Рис. 2. Рейтинговая схема для оценки силы рекомендаций (A-D)
Согласно Европейским рекомендациям по диагностике и лечению инфекций, вызываемых Chlamydia trachomatis (2013), однократное назначение азитромицина и семидневный курс доксициклина обладают одинаковой эффективностью (класс рекомендаций А, уровень обоснованности I). Метаанализ, в который вошли 587 беременных, показал, что азитромицин, эритромицин и амоксициллин обладают одинаковой эффективностью [10]. Однако в группе, получавшей азитромицин, побочные эффекты встречались гораздо реже [10]. Следовательно, препаратом выбора при лечении урогенитальной хламидийной инфекции у беременных является азитромицин, допустимо назначение амоксициллина. Эритромицин для лечения беременных не рекомендуется. А что касается джозамицина, то он не был включен в Европейские рекомендации (2013) ни в схему выбора, ни даже в альтернативную схему лечения беременных.
Подтверждает это и Европейское руководство по борьбе с хламидийной инфекцией (2015), где азитромицин указан препаратом выбора, в то время как джозамицин также отсутствует в схемах лечения беременных [11].
Согласно руководству по лечению заболеваний, передаваемых половым путем (2015), центров по контролю и профилактике заболеваний США (Centers for Disease Control and Prevention, CDC) единственным препаратом выбора при лечении урогенитальной хламидийной инфекции у беременных является азитромицин, который считается наиболее безопасным и эффективным средством. Доксициклин не включен в схему лечения, так как, по данным этого же руководства, он противопоказан во втором и третьем триместрах беременности. К альтернативным препаратам отнесен амоксициллин, а джозамицин в США вообще не зарегистрирован [12].
1. Наиболее часто акушеры-гинекологи при лечении беременных, больных урогенитальной хламидийной инфекцией, назначают джозамицин (56,8%), на второе место по частоте назначения ими выходит азитромицин (36,7%), на третье – амоксициллин (6,7%). Вероятнее всего, это связано с тем, что у большинства практикующих врачей отсутствует осведомленность о рейтинговой схеме для оценки силы рекомендаций: А, В, С, Д, а также представление о стандартах лечения хламидийной инфекции у беременных в развитых странах.
2. Назначения препаратов акушерами-гинекологами больше всего соответствуют отечественным клиническим рекомендациям дерматовенерологов (2015). И хотя клинические рекомендации не обладают юридической силой, оставаясь лишь рекомендациями, практикующие врачи часто доверяют им, забывая, что любые возможные неблагоприятные исходы назначения тех или иных лекарственных средств будут возлагаться именно на назначающих их врачей.
- КЛЮЧЕВЫЕ СЛОВА: инфекции, мочевые пути, беременность, прерывание, пиелонефрит, цистит, бактериурия, Монурал
Инфекции мочевых путей у беременных могут проявляться в виде бессимптомной бактериурии, неосложненных инфекций нижних мочевых путей (острый цистит, рецидивирующий цистит) и инфекций верхних мочевых путей (острый пиелонефрит).
Распространенность бессимптомной бактериурии в популяции беременных женщин в среднем составляет 6%. Острый цистит и острый пиелонефрит встречаются несколько реже – у 1-2,5%. Однако у 20-40% беременных с бессимптомной бактериурией во II и III триместре развивается острый пиелонефрит (13). Острый пиелонефрит развивается в III триместре в 60-75% случаев (7). Примерно у 1/3 больных, страдающих хроническим пиелонефритом, во время беременности развивается обострение (8).
Инфекции мочевых путей могут быть причиной ряда серьезных осложнений беременности и родов: анемия, гипертензия, преждевременные роды, преждевременное излитие околоплодных вод, рождение детей с низкой массой тела ( 3 патогенных микроорганизмов/мл в средней порции мочи при остром неосложненном цистите у женщин;
Бессимптомная бактериурия беременных – это микробиологический диагноз, который основывается на исследовании мочи, собранной с максимальным соблюдением стерильности и доставленной в лабораторию в предельно короткие сроки, что позволяет в наибольшей степени ограничить рост бактерий. Диагноз бессимптомной бактериурии может быть установлен при выявлении 10 5 КОЕ/мл (B-II) одного штамма бактерий в двух пробах мочи, взятых с промежутком более 24 часов при отсутствии клинических проявлений инфекций мочевых путей.
Учитывая высокую вероятность развития восходящей инфекции мочевых путей у беременных с бессимптомной бактериурией, возможность развития осложнений во время беременности с риском летального исхода для матери и плода, всем пациенткам показано проведение скринингового обследования и лечения бессимптомной бактериурии беременных. Алгоритм представлен на рисунке 2.
Клиническая симптоматика острого цистита у беременных проявляется дизурией, частыми императивными позывами к мочеиспусканию, болями над лоном. При проведении лабораторных исследований выявляется пиурия (10 и более лейкоцитов в 1 мкл центрифугированной мочи) и бактериурия: 10 2 КОЕ/мл для колиформных микроорганизмов и 10 5 КОЕ/мл для других уропатогенов.
При остром пиелонефрите появляются лихорадка, озноб, тошнота, рвота, боли в поясничной области. Сохраняется пиурия и бактериурия более 10 4 КОЕ/мл. При этом в 75% – поражается правая почка, в 10-15% – левая почка, в 10-15% имеет место двусторонний процесс (1).
Особое внимание следует уделять диагностике часто рецидивирующих циститов, так как они могут протекать на фоне урогенитальных инфекций, и в таких случаях ни в посеве мочи, ни в клиническом анализе мочи изменений может быть не выявлено. Таким больным необходимо проводить обследование, направленное на исключение инфекций, передающихся половым путем: соскоб из уретры на ИППП методом ПЦР, ИФА, при необходимости применение серологических методов диагностики.
Алгоритм диагностики инфекций мочевых путей у беременных представлен в таблице 2.
В выборе антимикробного препарата (АМП) для лечения ИМП беременных, кроме микробиологической активности, уровня резистентности, фармакокинетического профиля, доказанной эффективности препарата, мы должны учитывать его безопасность и переносимость.
Рациональное и эффективное применение антимикробных препаратов во время беременности предполагает выполнение следующих условий:
- необходимо использовать лекарственные средства (ЛС) только с установленной безопасностью при беременности, с известными путями метаболизма (критерии FDA);
- при назначении препаратов следует учитывать срок беременности: ранний или поздний. Поскольку срок окончательного завершения эмбриогенеза установить невозможно, то необходимо особенно тщательно подходить к назначению антимикробного препарата до 5 мес. беременности;
- в процессе лечения необходим тщательный контроль за состоянием матери и плода.
Если нет объективной информации, подтверждающей безопасность применения лекарственного средства, включая антимикробные препараты, при беременности или грудном вскармливании, назначать их данным категориям пациентов не следует.
Согласно Рекомендациям Европейской и Американской урологических ассоциаций 2007 г., для лечения неосложненных инфекций мочевых путей у беременных возможно применение следующих групп препаратов:
- аминопенициллины/BLI;
- цефалоспорины I-II-III поколения;
- фосфомицина трометамол.
Во всем мире широко пользуются следующими категориями риска применения ЛС при беременности, разработанными Американской администрацией по контролю за лекарствами и пищевыми продуктами – FDA (Food and Drug Administration):
- А – в результате адекватных, строго контролируемых исследований, не выявлено риска неблагоприятного действия на плод в I триместре беременности (и нет данных, свидетельствующих о подобном риске в последующих триместрах);
- B – изучение репродукции на животных не выявило риска неблагоприятного действия на плод, а адекватных и строго контролируемых исследований у беременных женщин не проведено;
- C – изучение репродукции на животных выявило неблагоприятное действие на плод, а адекватных и строго контролируемых исследований у беременных женщин не проведено, однако потенциальная польза, связанная с применением ЛС у беременных, может оправдывать его использование, несмотря на возможный риск;
- D – имеются доказательства риска неблагоприятного действия ЛС на плод человека, полученные при проведении исследований или на практике, однако потенциальная польза, связанная с применением ЛС у беременных, может оправдывать его использование несмотря на возможный риск.
Лечение бессимптомной бактериурии на ранних сроках беременности позволяет снизить риск развития острого пиелонефрита на поздних сроках с 28% до уровня менее 3% (9). Учитывая, что беременность является фактором риска развития осложненных инфекций, применение коротких курсов антимикробной терапии для лечения бессимптомной бактериурии и острого цистита является неэффективным. Исключением является фосфомицина трометамол (Монурал) в стандартной дозировке 3 г однократно, так как в концентрациях, близких к среднему и максимальному уровню, Монурал приводит к гибели всех патогенов, вызывающих острый цистит в течение 5 часов, активность Монурала против E. coli превосходит активность норфлоксацина и ко-тримоксазола (4). Кроме того, концентрация препарата в моче в дозах, превышающих МПК, поддерживается в течение 24-80 часов.
Фосфомицин трометамол является идеальным препаратом первой линии в лечении острого цистита беременных. Он обладает необходимым спектром антимикробной активности, минимальной резистентностью первичных уропатогенов, резистентные клоны микробов повреждаются. Он преодолевает приобретенную резистентность к антибактериальным препаратам других групп, обладает бактерицидной активностью. По данным Zinner, при применении фосфомицина трометамола (n=153) 3 г однократно – показатель излеченности бессимптомной бактериурии через 1 месяц составлял 93%.
Таким образом, для лечения инфекций нижних мочевых путей и бессимптомной бактериурии у беременных показано применение монодозной терапии – фосфомицина трометамол в дозе 3 г; цефалоспоринов в течение 3 дней – цефуроксима аксетила 250-500 мг 2-3 р/сут, аминопенициллинов\ BLI в течение 7-10 дней (амоксициллина\клавуланата 375-625 мг 2-3 р/сут; нитрофуранов – нитрофурантоин 100 мг 4 р/сут – 7 дней (только II триместр).
В России проведено исследование по применению различных препаратов для лечения неосложненных инфекций нижних мочевых путей у беременных, данные представлены в таблице 4. При этом, частота неправильных назначений составляла 48% .
В таблице 5 представлены основные нежелательные явления при назначении ряда препаратов во время беременности.
При выявлении атипичных возбудителей (уреа-микоплазменной инфекции, хламидийной инфекции) у больных с часто рецидивирующим циститом, показано применение макролидов (джозамицина, азитромицина в стандартных дозировках) во II-III триместре беременности.
Больным острым пиелонефритом показана экстренная госпитализация. В комплекс лабораторно-диагностических методов необходимо включить: общий анализ мочи, крови, бактериологическое исследование мочи; УЗИ почек, мочевого пузыря. Проводить мониторинг жизненно важных функций. Краеугольным камнем лечения больных гестационным пиелонефритом является решение вопроса о необходимости дренирования мочевых путей и выборе метода дренирования.
Показанием к дренированию мочевых путей во время беременности является наличие у больной острого пиелонефрита на фоне нарушенной уродинамики.
Выбор метода дренирования мочевых путей во время беременности зависит от: причин нарушения уродинамики (МКБ, снижение тонуса мочевых путей, сдавление маткой, рефлюкс); сроков беременности; стадии пиелонефрита (серозный, гнойный).
В таблице 6 мы приводим методы дренирования мочевых путей в зависимости от стадии пиелонефрита.
Антибактериальная терапия проводится только парентерально с последующим контролем эффективности лечения через 48-72 часа. Впоследствии коррекция антибактериальной терапии осуществляется по результатам бактериологического исследования. Длительность терапии серозной стадии воспаления – 14 дней: 5 дней – парентерально, далее – переход на пероральный режим. К препаратам, разрешенным к применению у беременных для лечения острого пиелонефрита, относятся:
- Амоксициллин/клавуланат 1,2 г в/в 3-4 р/сут;
- Цефуроксим натрия 0,75-1,5 г в/в 3 р/сут;
- Цефтриаксон 1-2 г в/в 1 р/сут;
- Цефотаксим 1-2 г в/в 3-4 р/сут.
Преимущества применения амоксициллин/клавуланата заключаются в его высокой активности в отношении ключевого возбудителя ИМП – E.coli (уровень резистентности ниже, чем к фторхинолонам), препарат обладает доказанной эффективностью при неосложненных и осложненных инфекциях мочевых путей, а также является препаратом выбора при лечении инфекций мочевых путей у детей. Следует подчеркнуть, что амоксициллина/клавуланат не увеличивает риск возникновения врожденных аномалий и уродств, что делает возможным его применение в I триместре беременности.
Подобное исследование применения антимикробных препаратов проведено по поводу лечения больных острым пиелонефритом во время беременности и выявлено, что частота неправильных назначений антибактериальных препаратов составила 78%. Данные представлены в таблице 7.
В России выявлен высокий уровень резистентности кишечной палочки к ампициллину, амоксициллину и ко-тримоксазолу, в связи с чем применять эти препараты нецелесообразно. Данные по уровню резистентности кишечной палочки в России представлены в таблице 8.
В настоящее время инфекционные заболевания мочеполовой системы у женщин отличаются полиэтиологичностью, стертой клинической картиной, высокой частотой микст-инфекции и склонностью к рецидивированию, что требует комплексного подхода к диагностике и лечению. Решению проблемы антибактериальной терапии в акушерстве и гинекологии могут способствовать: создание государственных стандартов и строгое их соблюдение; создание экспертного совета по пересмотру стандартов; осознание врачами принципов доказательной медицины (1).

В данной статье изложены современные представления об инфекции мочевыводящих путей у беременных. Раскрыты особенности антибактериальной терапии в зависимости от локализации инфекционного процесса в мочевых путях, представлена тактика ведения беременных
In the article, modern views on urinary tract infection in pregnant women are presented. The features of antibacterial therapy depending on the localization of the infectious process in the urinary tract are revealed, the tactics of management of pregnant women according to clinical recommendations are given. Phytotherapy and prevention in this disease are covered.
Инфекции мочевых путей (ИМП) являются одними из самых частых осложнений, которые могут развиваться в период беременности у женщин. Ежегодно частота данной патологии растет и составляет от 20% до 40% [2, 4, 7]. Так, острый пиелонефрит беременных встречается примерно в 10% случаев, включая обострения хронического пиелонефрита. При этом около 80% обострений происходят во II триместре беременности (в сроке 22–28 недель), реже в III и I триместрах [1, 3, 7].
Этому способствуют как общеизвестные женские анатомические особенности мочеиспускательного канала (короткая уретра, близкое нахождение прямой кишки и половых путей), так и изменения, происходящие в организме женщины на фоне беременности. В этот период у женщин происходит изменение гормонального фона, связанное с развитием гиперпрогестеронемии. На этом фоне развивается дилятация чашечно-лоханочной системы (ЧЛС) и мочевых путей. Кроме того, имеет значение давление матки на мочевые пути по мере увеличения сроков беременности. В дополнение к вышеперечисленному развитию гестационного пиелонефрита способствуют пограничные и патологические варианты течения беременности (многоводие, многоплодие, крупный плод) [7].
Таким образом, проблема лечения и профилактики инфекций мочевых путей является не только общемедицинской, но и социальной.
Неосложненной инфекцией нижних мочевыводящих путей считают заболевания, при которых у пациентов отсутствуют структурные или функциональные нарушения мочевыделительной системы и нет тяжелой сопутствующей патологии.
Под бессимптомной бактериурией (ББ) понимают наличие двух последовательных (с промежутком 24 часа) положительных результатов бактериологического исследования мочи (> 100 000 КОЕ/мл) у женщин, при которых был выявлен один и тот же штамм возбудителя ИМП при отсутствии клинических проявлений заболевания [2, 4].
Определение и лечение ББ наиболее важно у беременных женщин, так как уменьшает риск развития пиелонефрита [4, 6, 7].
Частота встречаемости ББ у беременных женщин в популяции составляет около 6%, связана она с нахождением патогенных микроорганизмов в периуретральной области еще до предстоящей беременности. Этот фактор представляет риск развития пиелонефрита в период беременности, может приводить к преждевременным родам, анемии у женщины, способствовать развитию преэклампсии [1, 7].
Выделяют факторы риска развития пиелонефрита во время беременности, к которым относят ББ, не диагностированную до наступления беременности, врожденные пороки развития почек и мочевыводящих путей, рефлюксы, хронические заболевания почек.
К наиболее частым возбудителем неосложненной ИМВП относят уропатогенную Escherichia coli, выявляющуюся у 85% пациентов; реже встречаются такие возбудители, как Staphylococcus saprophyticus, Proteus mirabilis, Enterococcus spp., Klebsiella spp. и прочие представители семейства Enterobacteriaceae [2–5]. В таблице представлены основные критерии диагностики ИМВП у беременных.
Острый пиелонефрит у беременных характеризуется, как правило, внезапным началом, с высокой температурой тела с ознобом, интоксикацией, болями в поясничной области или подреберьях на стороне поражения. При отсутствии эффекта от проводимой терапии необходимо исключать осложненное течение пиелонефрита – гнойные формы заболевания (апостематозный пиелонефрит, карбункул почки, паранефрит).
Кроме того, пиелонефрит у беременных может протекать со стертой клинической симптоматикой, что может затруднить диагностику заболевания [3, 7].
Лечение неосложненных ИМВП у беременных, выбор антибактериального препарата имеют большое значение не только для здоровья матери, но и плода [1].
У беременных женщин, независимо от срока, ББ подлежит обязательному лечению [2, 6] антибактериальными препаратами.
Средства выбора при ББ:
- Фосфомицина трометамол внутрь 3,0 г однократно или
- Нитрофурантоин внутрь 0,1 г 2 раза в сутки — 7 дней.
Альтернативная терапия:
- Цефтибутен внутрь 0,4 г 1 раз в сутки 3–7 дней, или
- Цефиксим внутрь 0, 4 г 1 раз в сутки 5–7 дней, или
- Амоксициллин/клавуланат внутрь 0, 625 г 3 раза в сутки 3–7 дней.
Для лечения острого цистита у беременных используется фосфомицина трометамол, бета-лактамные антибиотики и нитрофураны, средняя длительность лечения — 7 дней, начиная со II триместра беременности.
Схемы лечения острого цистита у беременных:
- Фосфомицина трометамол внутрь 3,0 г однократно, или
- Цефиксим внутрь 0, 4 г 1 раз в сутки — 7 дней, или
- Цефтибутен внутрь 0,4 г 1 раз в сутки — 7 дней, или
- Нитрофурантоин внутрь 0,1 г 2 раза в сутки — 7 дней, или
- Цефуроксим внутрь 0,25–0,5 г 2 раза в сутки — 7 дней, или
- Амоксициллин/клавуланат внутрь 0,625 г 3 раза в сутки — 7 дней.
При лечении острого пиелонефрита беременных при наличии значительного расширения верхних мочевых путей рекомендуется установка мочеточникового самоудерживающего катетера (стента) либо чрезкожная пункционная нефростомия [2, 5, 6]. При остром пиелонефрите беременных рекомендуемая длительность антибиотикотерапии составляет 14 дней:
Средства выбора при остром пиелонефрите беременных:
- Цефтибутен внутрь 0,4 г 1 раз в сутки, или
- Цефиксим внутрь 0, 4 г 1 раз в сутки, или
- Цефтриаксон в/в или в/м 1,0 1 раз в сутки, или
- Азтреонам 2,0 в/в 3 раза в сутки.
Альтернативная терапия:
- Эртапенем в/в, в/м 1,0 г 1 раз в сутки, или
- Меропенем в/в 1,0 г 3 раза в сутки, или
- Пиперациллин/тазобактам в/в 4,5 г 4 раза в сутки.
Оценивается эффективность лечения по клиническим и лабораторным изменениям. У беременных бактериологическое исследование мочи рекомендуется проводить через 1–4 недели после лечения и 1 раз перед родами.
Такие группы антибактериальных препаратов, как фторхинолоны, не рекомендуют использовать при беременности, так как они вызывают нарушения в синтезе хрящевой ткани плода. В первой половине беременности не должны использоваться тетрациклины, триметоприм, а в третьем — нитрофурантоин [1].
Из фитопрепаратов эффективно и безопасно применение Канефрона Н. В его состав входят трава золототысячника, корень любистока и листья розмарина. Канефрон Н обладает противовоспалительным, спазмолитическим, мочегонным и нефропротективными действиями. Его назначают по 2 драже 3 раза в день либо по 50 капель 3 раза в день. После купирования проявлений ИМВП рекомендуется продолжить прием Канефрона Н с целью профилактики до 1 месяца, возможно его непрерывное применение до трех месяцев [2, 6].
С профилактической целью ИМВП возможно использование продуктов клюквы (биодобавка Монурель), растительных уросептиков фитолизин (по 1 чайной ложке 3–4 раза в день — 2–6 недель), использование пробиотиков (вагинальные аппликации препаратов, содержащих лактобактерии, по 1–2 раза в неделю).
В целом прогноз лечения неосложненной ИМВП у беременных является благоприятным.
Учитывая особенности течения неосложненной ИМВП у беременных, знание современных особенностей возбудителей заболевания, подходов к диагностике и лечению имеет большое значение не только для нефрологов и терапевтов, но и для врачей других специальностей.
Литература
- Мухин Н. А., Козловская Л. В., Шилов Е. М., ред. Рациональная фармакотерапия в нефрологии. Руководство для практикующих врачей. М.: Литтера. 2006. 896 с.
- Перепанова Т. С., Козлов Р. С., Руднов В. А., Синякова Л. А. Антимикробная терапия и профилактика инфекций почек, мочевыводящих путей и мужских половых органов. Федеральные клинические рекомендации. М., 2015. 72 с.
- Шилов Е. М., ред. Нефрология: учебное пособие для послевузовского образования. М.: ГЭОТАР-Медиа. 2007. 688 с.
- Cormican M., Murphy A. W., Vellinga A. A. Interpreting asymptomatic bacteriuria // BMJ. 2011. 343: d4780. DOI: 10.1136.–bmg.d4780.
- Guidelines on urological, European Association of urology, 2015. 88 p.
- Kunin C. M. Urinary tract infections: Detection, prevention, and management. 5 th ed. Williams & Wilkins. 1997. 34 p.
- Zinner S. H. Management of urinary tract infections in pregnancy: A review with comments on single therapy. Chemotherapy 36 (suppl 1). 1990. Р. 50–52.
О. Б. Поселюгина, доктор медицинских наук, профессор
ГБОУ ВПО ТвГМУ МЗ РФ, Тверь
Неосложненная инфекция мочевых путей у беременных. Современные представления о лечении и профилактике/ О. Б. Поселюгина
Для цитирования: Лечащий врач № 9/2018; Номера страниц в выпуске: 14-15
Теги: женщины, инфекционно-воспалительные заболевания, органы мочевыделительной системы
Читайте также:
- Бифидум форте от дисбактериоза
- Инфекция головного мозга у кошек
- Лечение в инфекционной больнице от ротавируса
- Как берется анализ на менингококковую инфекцию
- Шабашова н в иммунитет иммунная система и профилактика инфекционных и неинфекционных заболеваний
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Copyright © Иммунитет и инфекции

