Пневмония острое инфекционное заболевание преимущественно
А.И. СИНОПАЛЬНИКОВ, доктор медицинских наук, профессор, кафедра терапии. АНТИБАКТЕРИАЛЬНАЯ ТЕРАПИЯ
Согласно современным данным, около 75% всех назначений антибиотиков приходится на инфекции верхних (отит, синусит, фарингит) и нижних (обострение хронического бронхита, пневмония) инфекций дыхательных путей. В этой связи представляется чрезвычайно актуальной разработка подходов к рациональной антибактериальной терапии респираторных инфекций, прежде всего пневмонии, как патологии, имеющей наибольшее медико-социальное значение.
Пневмония - острое инфекционное заболевание преимущественно бактериальной этиологии, характеризующееся очаговым поражением респираторных отделов легких с внутриальвеолярной экссудацией, выявляемым при объективном и рентгенологическом обследовании, выраженными в различной степени лихорадочной реакцией и интоксикацией.
Классификация
В настоящее время с клинической точки зрения наиболее предпочтительна классификация пневмонии, учитывающая условия, в которых развилось заболевание, особенности инфицирования легочной ткани, а также состояние иммунологической реактивности организма больного. Правильный учет перечисленных факторов облегчает врачу этиологическую ориентированность в большинстве случаев заболевания.
В соответствии с этой классификацией выделяют следующие виды пневмонии:
- внебольничная (приобретенная вне лечебного учреждения) пневмония (синонимы: домашняя, амбулаторная);
- нозокомиальная (приобретенная в лечебном учреждении) пневмония (Госпитальная пневмония - симптомокомплекс, характеризующийся появлением спустя 48 часов и более от момента госпитализации нового легочного инфильтрата в сочетании с клиническими данными, подтверждающими его инфекционную природу (новая волна лихорадки, гнойная мокрота, лейкоцитоз и др.) и при исключении инфекций, которые находились в инкубационном периоде при поступлении больного в стационар) (синонимы: внутрибольничная, госпитальная);
- аспирационная пневмония;
- пневмония у лиц с тяжелыми дефектами иммунитета (врожденный иммунодефицит, ВИЧ-инфекция, ятрогенная иммуносупрессия).
Основные возбудители внебольничной пневмонии
Этиология внебольничной пневмонии связана главным образом с нормальной микрофлорой "нестерильных" отделов верхних дыхательных путей (Аспирация (микроаспирация) содержимого ротоглотки - основной путь инфицирования респираторных отделов легких, а значит, основной патогенетический механизм развития пневмонии, как внебольничной, так и госпитальной. Другие патогенетические механизмы развития пневмонии - вдыхание микробного аэрозоля, гематогенное распространение возбудителя, непосредственное распространение инфекции из соседних пораженных тканей - менее актуальны). Из множества видов микроорганизмов, колонизирующих верхние дыхательные пути, лишь некоторые, обладающие повышенной вирулентностью, способны при проникновении в респираторные отделы легких вызывать воспалительную реакцию даже при минимальных нарушениях защитных механизмов. Перечень типичных бактериальных возбудителей внебольничной пневмонии представлен в табл. 1.
Таблица 1 Этиологическая структура внебольничной пневмонии
| Возбудитель | Частота обнаружения |
| Streptococcus pneumoniae | 30,5% (7-76%) |
| Mycoplasma pneumoniae | 12,5% (0-24%) |
| Chlamydia (Chlamydophila) pneumoniae | 12,5% (0-24%) |
| Legionella pneumophila | 4,8% (0-14%) |
| Haemophilus influenzae | 4,5% (1-16%) |
| Возбудители семейства Enterobacteriaceae | 3,0% (0-28%) |
| Staphylococcus aureus | 0,5% (0-4%) |
| Другие возбудители | 2,0% (0-6%) |
| Возбудитель не обнаружен | 39,5% (3-75%) |
Пневмококки (Streptococcus pneumoniae) остаются самым частым возбудителем внебольничной пневмонии. Два других часто выявляемых возбудителя - М.pneumoniae и C.pneumoniae - наиболее актуальны у лиц молодого и среднего возраста (до 20-30%); их этиологический "вклад" в старших возрастных группах более скромный (1-3%). L.pneumophila - нечастый возбудитель внебольничной пневмонии, однако легионеллезная пневмония занимает второе место после пневмококковой по частоте смертельных исходов заболевания. H.influenzae чаще вызывает пневмонию у курильщиков и больных хроническим бронхитом/хронической обструктивной болезнью легких. Escherichia coli, Klebsielia pneumoniae (редко другие представители семейства Enterobacteriaceae) - неактуальные возбудители пневмонии, как правило, у больных с известными факторами риска (сахарный диабет, застойная сердечная недостаточность, почечная, печеночная недостаточность и др.). S. aureus - наиболее вероятно связать развитие внебольничной пневмонии с этим возбудителем у лиц пожилого возраста, наркоманов, больных, переносящих грипп, и др.
Чрезвычайно важным является разделение внебольничной пневмонии по степени тяжести - на нетяжелую и тяжелую (Критерии тяжелого течения пневмонии: общее тяжелое состояние больного (цианоз, спутанность сознания, бред, температура тела > 39°С); острая дыхательная недостаточность (одышка - число дыханий > 30/мин, при спонтанном дыхании - рO2 20*10 9 /л или лейкопения 9 /л, двусторонняя или многодолевая инфильтрация легких, кавитация, массивный плевральный выпот, азот мочевины > 10,7 ммоль/л)). Среди возбудителей нетяжелой внебольничной пневмонии доминируют S.pneumoniae, М.pneumoniae, C.pneumoniae и H.influenzae, тогда как актуальными возбудителями тяжелой пневмонии наряду с пневмококком являются L.pneumophila, Enterobacteriaceae, S.aureus.
Рациональная антибактериальная терапия внебольничной пневмонии
1. Активность антибиотиков против основных возбудителей заболевания
В качестве препаратов выбора приведены антибиотики, предназначенные как для применения внутрь, так и для парентерального введения. Их назначение определяется тяжестью течения внебольничной пневмонии.
При возможности лечения в амбулаторных условиях (нетяжелая внебольничная пневмония) предпочтение следует отдавать приему антибактериальных препаратов внутрь.
S.pneumoniae. Стандартом антипневмококковой антибактериальной терапии являются бензилпенициллин и аминопенициллины. По фармакокинетическим характеристикам амоксициллин предпочтительнее ампициллина (в 2 раза лучше всасывается из желудочно-кишечного тракта). Бета-лактамные антибиотики других групп по уровню антипневмококковой активности не превосходят указанные препараты. Вопрос о выборе антибиотика при лечении пенициллинрезистентной пневмококковой инфекции до конца еще не решен. Согласно имеющимся ограниченным данным, бензилпенициллин и аминопенициллины сохраняют клиническую эффективность при инфекциях, вызванных умеренно устойчивыми и устойчивыми к пенициллину пневмококками, однако, возможно, применение цефалоспоринов 3-го поколения (цефотаксим, цефтриаксон) в таких случаях предпочтительнее. Как свидетельствуют результаты отдельных исследований, резистентность пневмококков к пенициллину и другим бета-лактамам не является существенной проблемой для России.
Из числа пневмонии исключены острые очаговые поражения респираторных отделов легких неинфекиионнои природы, сосудистого происхождения, а также входящие в симптомокомплекс отдельных высококонтагиозных инфекции (чума, брюшной тиф, грипп, сап и др.) и туберкулеза.
Высокой антипневмококковой активностью обладают макролидные антибиотики. Между 14-членными (эритромицин, кларитромицин, рокситромицин) и 15-членными (азитромицин) макролидами наблюдают полную перекрестную резистентность, при этом часть штаммов S.pneumoniae может сохранять чувствительность к 16-членным макролидам (спирамицин, джозамицин, мидекамицин). Распространенность резистентных к эритромицину пневмококков в нашей стране невелика ( 1
2 При тяжелом течении пневмонии использовать максимальные дозы цефотаксима или цефтриаксона.
3 Офлоксацин или ципрофлоксацин.
3. Дозы и кратность введения антибиотиков
Дозы основных антибактериальных препаратов и кратность их введения взрослым больным внебольничной пневмонией представлены в табл. 3.
Таблица 3. Дозы антибактериальных препаратов и кратность их введения при внебольничной пневмонии
| Антибиотики | Доза (для взрослых) |
| Бензилпенициллин | 1-3 млн ЕД в/в с интервалом 4 ч |
| Оксациллин | 2,0 г внутривенно с интервалом 4-6 ч |
| Ампициллин | 0,5-1,0 г внутрь с интервалом 6-8 ч |
| Амоксициллин | 0,5-1,0 г внутрь с интервалом 8 ч |
| Амоксициллин/клавулановая кислота | 500 мг внутрь с интервалом 6-8 ч |
| Амоксициллин/клавулановая кислота | 1,0-2,0 г внутривенно с интервалом 6-8 ч |
| Ампициллин/сульбактам (сультамициллин) | 750,0 мг внутрь с интервалом 12 ч |
| Ампициллин/сульбактам (сультамициллин) | 1,0-2,0 г внутривенно с интервалом 8-12 ч |
| Цефазолин | 1,0-2,0 г внутривенно с интервалом 12 ч |
| Цефуроксим натрий | 0,75-1,5 г внутривенно с интервалом 8 ч |
| Цефуроксим-аксетил | 500 мг внутрь с интервалом 12 ч |
| Цефаклор | 500 мг внутрь и интервалом 8 ч |
| Цефотаксим | 1,0-2,0 г внутривенно с интервалом 4-8 ч |
| Цефтриаксон | 1,0-2,0 г внутривенно однократно в сутки |
| Эритромицин | 1,0 г внутривенно с интервалом 6 ч |
| Эритромицин | 500 мг внутрь с интервалом 6 ч |
| Кларитромицин | 500 мг внутривенно с интервалом 12 ч |
| Кларитромицин | 500 мг внутрь с интервалом 12 ч |
| Спирамицин | 1,5-3,0 млн ME (0,75-1,5 г) внутривенно с интервалом 12 ч |
| Спирамицин | 3 млн ME (1,0 г) внутрь с интервалом 12 ч |
| Азитромицин | 3-дневный курс: по 0,5 г внутрь с интервалом 24 ч; 5-дневный курс: 0,5 г в первый день, затем по 0,25 г с интервалом 24 ч |
| Мидекамицин | 400 мг внутрь с интервалом 8 ч |
| Ципрофлоксацин | 400 мг внутривенно с интервалом 12 ч |
| Офлоксацин | 400 мг внутривенно с интервалом 12 ч |
| Рифампицин | 500 мг внутривенно с интервалом 12 ч |
| Доксициклин | 200 мг внутрь с интервалом 24 ч |
4. Пути введения антибиотиков
В лечении нетяжелой внебольничной пневмонии предпочтение следует отдавать антибиотикам для приема внутрь. Напротив, при тяжелом течение заболевания антибиотики вводят внутривенно. Впрочем, в последнем случае высокоэффективным может оказаться и ступенчатая антибактериальная терапия, которая предполагает переход с парентерального на непарентеральный (обычно перорольный) путь введения в возможно более короткие сроки с учетом клинического состояния пациента. Основная идея ступенчатой терапии заключается в уменьшении длительности парентерального введения антибактериального препарата, что минимизирует стоимость лечения и сокращает сроки пребывания больного в стационаре при сохранении высокой терапевтической эффективности. Оптимальным вариантом ступенчатой терапии является последовательное использованием двух лекарственных форм (для парентерального введения и приема внутрь) одного и того же антибиотика, что обеспечивает преемственность лечения. Переход с парентерального на пероральный способ применения антибиотика следует осуществлять при стабилизации течения или улучшении клинической картины заболевания:
- уменьшение интенсивности кашля;
- уменьшение объема экспекторируемой мокроты;
- уменьшение одышки;
- нормальная температура тела при ее двух последовательных измерениях с интервалом 8 часов.
5. Длительность антибактериальной терапии
При неосложненной внебольничной пневмонии антибактериальная терапия может быть завершена по достижении стойкой нормализации температуры тела (в течение 3-4 дней). При таком подходе длительность лечения обычно составляет 7-10 дней.
При наличии клинических и/или эпидемиологических данных о микоплазменной/хламидийной или легионеллезной пневмонии продолжительность антибактериальной терапии должна быть большей (риск рецидива инфекции) - 2-3 недели и 3 недели, соответственно.
Длительность введения антибактериальных препаратов при осложненных внебольничных пневмониях определяют индивидуально.
Сохранение отдельных клинических, лабораторных и/или рентгенологических признаков пневмонии не является абсолютным показанием к продолжению антибактериальной терапии или ее модификации. В большинстве случаев их разрешение происходит самопроизвольно или под влиянием симптоматической терапии.
Вместе с тем при длительно сохраняющейся клинической, лабораторной и рентгенологической симптоматике необходимо провести ряд дополнительных исследований (повторные бактериологические исследования мокроты/бронхиального секрета, фибробронхоскопия, КТ органов грудной клетки, перфузионное сканирование легких/окклюзионная ультразвуковая флебография и др.) , в том числе и для исключения ряда серьезных синдромосходных заболеваний/ патологических состояний: локальная бронхиальная обструкция (карцинома), туберкулез, тромбоэмболия легочной артерии, застойная сердечная недостаточность и др.
6. Основные ошибки антибактериальной терапии
Широкое использование в Российской Федерации аминогликозидов /гентамицин и др.) при лечении внебольничной пневмонии.
Антибиотики этой группы реально не обладают антипневмококковой активностью.
Широкое использование ко-тримоксазола в терапии внебольничной пневмонии.
Распространенность в России штаммов S.pneumoniae, резистентных к препарату; частые кожные аллергические реакции, наличие более безопасных препаратов.
Частая смена антибиотиков в процессе лечения, "объясняемая" опасностью развития резистентности.
Показаниями для замены антибиотиков являются: а) клиническая неэффективность, о которой можно судить через 48-72 часа терапии; б) развитие серьезных нежелательных явлений, требующих отмены антибиотика; в) высокая потенциальная токсичность антибиотика (например, аминогликозиды), ограничивающая длительность его применения.
Продолжение (и модификация) антибактериальной терапии при сохранении отдельных рентгенологических и/или лабораторных признаков заболевания (очагово-инфильтративные изменения в легких, ускорение COЭ и т.д.) вплоть до их полного исчезновения.
Основным критерием для прекращения антибактериальной терапии является регресс клинических проявлений внебольничной пневмонии (прежде всего стойкая апирексия). Сохранение же отдельных лабораторных и/или рентгенологических признаков болезни не является абсолютным показанием к продолжению антибактериальной терапии (см. выше).
Частое назначение антибиотиков с нистатином.
Отсутствие доказательств клинической эффективности нистатина при кандидозе у больных внебольничной пневмонией без иммунодефицита, необоснованные экономические затраты.
Презентация была опубликована 4 года назад пользователемElena Zubina
Презентация на тему: " Пневмонии Пневмония - острое инфекционное заболевание, преимущественно бактериальной этиологии, характеризующееся очаговым поражением респираторных отделов." — Транскрипт:
2 Пневмония - острое инфекционное заболевание, преимущественно бактериальной этиологии, характеризующееся очаговым поражением респираторных отделов легких, наличием внутри альвеолярной экссудации, выявляемой при физикальном и/или инструментальном обследовании, выраженными в различной степени лихорадочной реакцией и интоксикацией
3 Распространенность пневмонии В Российской Федерации заболеваемость составляет 10-15%. Смертность от пневмонии составляет: 18/ Летальность при внебольничной пневмонии: у молодых – 1-3% у пожилых - 30% Летальность при госпитальной пневмонии - 20% В США - заболеваемость случаев в год смертность в год Правильная диагностика на амбулаторном этапе - 20% Диагностика в первые 3 дня болезни – у 35% пациентов
4 Классификация пневмоний I. Этиологическая. Основана на микробиологическом анализе. В реальной практике мало реальна из-за продолжительности исследования Бактериальная: - Streptococcus pneumoniae – 30-50%, Haemophilus influenze – 1-3% - Staphylococcus aureus - Микаплазменная - Легионеллезная - Хламидиозная Грибковая Паразитарная Пневмония смешанной этиологии Пневмония без уточнения возбудителя (только 20-30% из всех пневмоний) 8-25%
5 Классификация пневмоний II. По месту возникновения заболевания с учетом особенностей инфицирования и состояния иммунологической реактивности организма Внебольничная. Возникла вне лечебного учреждения. Синонимы - домашняя, амбулаторная. Госпитальная. Возникла в лечебной учреждении. Синонимы - внутрибольничная, нозокомиальная. ВАП (ранняя и поздняя) Аспирационная пневмония Пневмония у лиц с дефицитом иммунитета. (ВИЧ инфекции, хронический гепатит, ятрогенная иммуносупрессия, пожилой возраст)
6 Классификация пневмоний III. По распространенности очага поражения Лобулярная Субсегментарная Сегментарная Долевая Односторонняя Двусторонняя Плевропневмония
7 Сегментарное строение легких. Передняя и задняя проекции
8 Сегментарное строение легких. Боковые проекции.
9 Причины возникновения пневмонии Снижение эффективности защитных сил макроорганизма Массивность дозы микроорганизма Повышенная вирулентность
10 Патогенез развития пневмонии Аспирация секрета ротоглотки Вдыхание аэрозоля, содержащего микроорганизмы Гематогенный путь (Распространение гематогенным из внелегочного очага - эндокардит трикуспидального клапана, септический тромбофлебит вен таза) Транслокационный путь: непосредственное распространение инфекции из соседних пораженных тканей (абсцесс печени) или проникающих ранений грудной клетки. Лимфогенный (из очагов инфекции - миндалины)
11 Этиология пневмонии непосредственно связана с нормальной микрофлорой, колонизующей верхние отделы дыхательных путей Видовой состав микрофлоры верхних дыхательных путей зависит от характера окружающей среды, возраста пациента, иммунитета. Это обусловило деление пневмоний на внутри и внебольничные.
12 Типичные возбудители внебольничной пневмонии Moraxella catarrhalis Грам - коккобациллы, 1-2% всех заболеваний. Чаще у больных с выраженной ХОБЛ Mycoplasma pneumoniae Лишен внешней мембраны, устойчив к β-лактамным антибиотикам % заболеваний у лиц моложе 35 лет. У лиц старше 35 лет - 1-9%. Chlamydia pneumoniae Внутриклеточный паразит. 2-8% всех заболеваний Streptococcus pneumoniaе Грам + кокки, 30% всех внебольничных пневмоний Haemophilus influenzae Грам - палочки, 5-15% заболеваний. Чаще встречается у курильщиков и больных ХОБЛ. Продуцируют β-лактамазы
13 Основные осложнения пневмонии Экссудативный выпот Эмпиема плевры Деструкция легочной ткани, абсцедирование Инфекционно-токсический шок Острый респираторный дистресс синдром Острая дыхательная недостаточность Септический шок Бактериемия, сепсис Миокардит, перикардит, нефрит Бронхоспастический синдром
14 Осложнения пневмонии 1. Э кссудативный плеврит. Требует пункции при уровне жидкости выше IV-V ребра и идентификации характера жидкости. Обсуждается вопрос о внутриплевральном введении антибиотиков. 2. А бсцесс легкого. Неэффективность антибактериальной терапии. Выраженная интоксикация. Формирование округлой тени. Обсуждается вопрос дренирования. При прорыве в бронх - лечебная бронхоскопия. 3. Гангрена легкого. Крайне тяжелый прогноз. Характерна для пациентов с предшествующей патологией. Обсуждается вопрос резекции легкого.
16 Течение пневмонии I.Острое течение При начале терапии в 1 сутки заболевания рентгенографический выявляемая инфильтрация легочной ткани исчезает на 21 день. Клинические симптомы стихают на 4-7 день. II. Затяжное течение клинические и рентгенографическийе признаки сохраняются более 4 недель. Характерно для пожилых больных, алкоголиков, курильщиков и при неэффективности антибактериальной терапии.
17 Средние сроки временной нетрудоспособности при лечении пневмонии Легкое течение пневмонии минимальный срок стационарного лечения 15 дней, период реконвалесценции в амбулаторных условиях – 6-7 дней. Т.о. общий период трудопотерь – дня Течение пневмонии средней тяжести сроки стационарного лечения дня, период реконвалесценции в амбулаторных условиях – 5-6 дней. Т.о. общий период трудопотерь – 28 дней Течение пневмонии тяжелой степени тяжести сроки стационарного лечения дней, период реконвалесценции в амбулаторных условиях – дней. Т.о. общий период трудопотерь – дней
18 Диспансеризация пациентов после перенесенной пневмонии Пациенты после перенесенной пневмонии активно наблюдаются в течении 6 месяцев, осматриваясь за это время дважды: на 1-м и 6-м месяце после выписки из стационара. На данных визитах контролируются – 1. Клинический анализ крови 2. Клинический анализ мокроты 3. Спирография 4.Флюрография
ТАСС-Досье. Пневмония (или воспаление легких) - острое респираторное инфекционное заболевание, вызывающее поражение легочной ткани. Несмотря на то, что заболевание распространено повсеместно, в наибольшей степени, по данным Всемирной организации здравоохранения (ВОЗ), от него страдают дети и семьи в странах Южной Азии и Африки (южнее пустыни Сахара).
По данным Министерства здравоохранения РФ, в России в 2015 г. от пневмоний различного происхождения скончались 34 710 человек.
Согласно статистике ВОЗ, это заболевание является причиной смертности 15% детей в возрасте до 5 лет во всем мире (99% летальных случаев приходятся на слабо и среднеразвитые страны мира).
Для привлечения внимания к этой проблеме был учрежден Всемирный день борьбы с пневмонией (World Pneumonia Day). Он проводится 12 ноября при поддержке ВОЗ, начиная с 2009 г. В этот день учреждения здравоохранения организуют профилактические мероприятия, проводят медицинские осмотры, волонтеры рассказывают людям о пневмонии, раздают информационные листовки и буклеты.
Симптомы
Проявления заболевания во многом зависят от возбудителя и объема поражения легочной ткани. Однако практически для всех видов пневмонии характерны общие симптомы: слабость и утомляемость, головная боль, озноб, резкий подъем температуры (при острой форме заболевания), кашель (в первые дни - сухой, затем становится влажным с обильным выделением мокроты с примесью крови), боль в грудной клетке (на стороне поврежденного легкого), одышка (чем больше очаг воспаления, тем она сильней), посинение кожных покровов.
Течение болезни, осложнения
Пневмония может протекать в острой, подострой (затяжной) или хронической формах, в тяжелых случаях не исключен смертельный исход. Смешанная вирусно-бактериальная инфекция отягощает течение болезни. В зависимости от вовлеченности легких в воспалительных процесс выделяют одностороннюю (когда поражено одно легкое) и двухстороннюю (оба легких) пневмонию.
Заболевание может привести к таким осложнениями, как плеврит, отек или абсцесс легких, острая сердечно-легочная недостаточность, миокардит, эндокардит, менингоэнцефалит, менингит, сепсис, инфекционно-токсический шок и др.
Возбудители
Пневмонию могут вызывать различные микроорганизмы: преимущественно бактерии (пневмококки, гемофильная палочка, стафилококки, стрептококки и др.), вирусы (гриппа, респираторно-синцитиальный вирус, риновирусы, аденовирусы и др.), редко грибки и паразиты (аскариды, стронгилоиды и др.).
В последнее время отмечается тенденция к увеличению количества атипичных пневмоний, причиной которых становятся нехарактерные (атипичные) возбудители: например, вирусы и внутриклеточные бактерии легионеллы, микоплазмы, хламидии.
В легкие возбудитель чаще всего попадает при вдыхании, а также может проникать через кровь или лимфу из других очагов инфекции в организме. Кроме того, микробы могут быть занесены в легкие с частичками пищи и рвотными массами, случайно попавшими в дыхательные пути.
Группа риска
Вероятность возникновения пневмонии повышается при переохлаждении, респираторных заболеваниях, стрессе, переутомлении.
В группу риска входят маленькие дети (до 5 лет), пожилые люди (старше 65 лет), лица с ослабленной иммунной системой (например, больные сахарным диабетом, СПИДом, онкологическими заболеваниями и др.), с врожденными пороками бронхо-легочной системы, имеющие хронические заболевания (болезни сердца, пиелонефрит и др.), астматики, лежачие больные, а также курящие и злоупотребляющие спиртным.
Лечение
Основное лечение заболевания - медикаментозное. Назначаются антибиотики в виде таблеток, внутримышечно или внутривенно (в зависимости от тяжести заболевания), антибактериальные и противогрибковые препараты (при выявлении бактериальной или грибковой инфекции). При необходимости больному прописываются иммуностимуляторы, муколитические и отхаркивающие препараты, витамины. Если возникает необходимость, могут назначаться ингаляции кислорода. В большинстве случаев при пневмонии необходима госпитализация пациента в стационар - отделение терапии или пульмонологии.
Во время острого периода болезни рекомендуется соблюдать постельный режим, употреблять теплое питье до 1,5-2 л в сутки (в виде чая с лимоном, морсов, соков), исключить из рациона жирную пищу и кондитерские изделия.
Профилактика
Универсальной прививки от пневмонии нет. Однако существуют вакцины, которые действуют в отношении определенных микроорганизмов: против пневмококка, некоторых типов стрептококка, кори и коклюша (в детском возрасте) и др. Учитывая то, что пневмония часто возникает как осложнение после гриппа, показаны ежегодные противогриппозные вакцинации.
Для профилактики следует вести здоровый образ жизни с полноценным питанием и отдыхом, избегать стрессов.
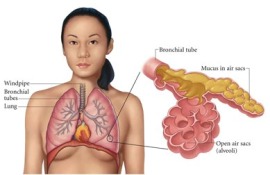
Пневмония - острое инфекционное заболевание преимущественно бактериальной этиологии, характеризующееся очаговым поражением респираторных отделов легких, наличием внутриальвеолярной экссудации и выраженными в различной степени лихорадкой и интоксикацией.
В возникновении пневмонии значительную роль играют предрасполагающие факторы, или факторы риска, ведущие к повреждению одного или нескольких защитных механизмов. Чаще всего пневмонии возникают в холодное время года, т. е. заболеваемость носит сезонный характер, однако следует отметить, что болезнь может возникнуть в любое время года. Одним из наиболее частых провоцирующих факторов является переохлаждение. Большое значение в возникновении пневмонии придается вирусам, особенно в период эпидемий гриппа, чаще всего это вирусы гриппа А, В, С, парагриппа, аденовирусы, респираторно-синцитиальные вирусы и коронаровирусы. Возраст старше 60 лет является еще одним важным фактором риска, что прежде всего связано с угнетением кашлевого рефлекса, нарушением мукоцилиарного клиренса, изменением микробной флоры. Кроме того, в этом возрасте фактором риска является наличие хронических заболеваний органов дыхания, патологии сердечно-сосудистой системы, почек, желудочно-кишечного тракта. Другим важным фактором является курение. К возникновению пневмонии предрасполагают нарушения сознания, алкогольная интоксикация, мозговая травма, эпилептический припадок, наркоз, передозировка снотворных и наркотических средств. Во всех этих случаях может произойти аспирация содержимого ротоглотки и желудочно-кишечного тракта. Важную роль в возникновении пневмонии играет первичный и вторичный иммунодефицит, страдающие наркоманией и СПИДом. Основными возбудителями являются условно-патогенная, грамотрицательная флора, грибы (часто аспергиллы), пневмоцисты, цитомегаловирус. Существует четыре основных патогенетических механизма развития пневмонии:
- Аспирация( заглатывание) секрета ротоглотки;
- вдыхание аэрозоля, содержащего микроорганизмы;
- гематогенное( через кровь) распространение микроорганизмов из внелегочного очага инфекции;
- непосредственное распространение инфекции из соседних органов (например, абсцесс печени) или в результате инфицирования при проникающих ранениях грудной клетки.
Подозрение на пневмонию должно возникать при наличии у обративщегося за мед. помощью лихорадки в сочетании с жалобами на кашель чаще с незначительным отделением гнойной мокроты и / или боли в грудной клетке , беспричинную слабость , утомляемость, сильное потоотделение по ночам . Лечение заключается в своевременном, как можно более раннем назначении антибактериальных препаратов, в первые 1- 4 часа от момента установления диагноза.
Пневмония одно из распространенных заболеваний органов дыхания встречающееся у 3-15 человек/на 1000 населения, смертность от внебольничных пневмоний составляет 5%, у пожилых -30%.
В возникновении внебольничной пневмонии ведущая роль принадлежит пневмококку, гемофильной палочке,определенное место занимает золотистый стафилококк Возникновение внебольничной пневмонии может быть обусловлено также атипичными возбудителями: микоплазмой, легионеллой и хламидией.
Пневмококковая инфекция одинаково опасна как для детей, так и для взрослых, именно поэтому необходимо уделять более пристальное внимание вакцинопрофилактике взрослых пациентов.
Помимо этого, вакцина рекомендована к использованию среди пациентов, входящих в группы риска по многим терапевтическим направлениям, и, в частности, таким как кардиология и пульмонология. Вакцина используется среди взрослых недавно, однако уже первые клинические данные показывают, что качество жизни таких пациентов существенно улучшалось, поэтому научные исследования будут продолжаться, для того, чтобы помочь больным более эффективно справляться с болезнями.
Своевременное обращение( в первые сутки от начала болезни) за мед. помощью определяет благоприятный исход болезни, значительно снижает риск осложнений и смертельный исход.
Читайте также:


