Периодонтит из-за инфицированных корневых каналов зуба из

Лечение осложнений кариеса является важным разделом терапевтической стоматологии. Большое место среди стоматологических заболеваний занимают болезни периодонта. Периодонт это сложное соединительнотканное образование, которое располагается между компактной пластинкой зубной ячейки и цементом корня зуба. Периодонт связан с костью челюсти, через апикальное отверстие – с пульпой зуба, по краю с десной и надкостницей челюсти. Толщина периодонта изменяться с возрастом, развитием зуба, его функцией и в следствии патологического процесса. . Ширина периодонтальной щели на нижней челюсти 0,15-0,22мм. на верхней 0,20 –0,25 мм.
В структуре стоматологической заболеваемости периодонтит занимает третье место после кариеса зубов и пульпита [1,2]. Вопрос периодонтитов достаточно актуален для стоматологов из-за развития осложнений челюстно-лицевой области. Длительный периапикальный очаг хронической инфекции может приводить к соматическим заболеваниям, осложнять их течение, нарушать иммунологический статус организма, снижать неспецифическую резистентность, а также быть источником сенсибилизации организма. В большинстве случаев периодонтит зубов является этиологическим фактором острых воспалительных процессов челюстно-лицевой области (периостит, абсцесс, флегмона, лимфаденит, остеомиелит челюсти), представляющих большую опасность для здоровья и жизни больного. Наблюдается тенденция к увеличению числа периодонтитов у пациентов молодого возраста. Среди пациентов молодого и среднего возраста. По литературным данным хронический деструктивный периодонтит наблюдается у них более трети случаев [3,4]. Поэтому качество проводимого эндодонтического лечения определяет прогноз восстановления функции зуба [5]. Правильная, соответствующая протоколу, механическая обработка, дезинфекция и обтурация корневых каналов приводит к эффективному эндодонтическому лечению. Периодонт это плотная соединительная ткань, состоящая из межклеточного вещества, фиброзных коллагеновых волокон и рыхлой соединительной ткани с кровеносными, лимфатическими сосудами и нервными волокнами [2,6].
Среди причин, вызывающих воспаление периодонта существенное место отводится микроорганизмам и их токсинам, попадающим в периодонт из корневого канала. Заболевания периодонта встречается у пациентов всех возрастов.
По этиологии выделяют инфекционные и неинфекционные острые периодонтиты. Острый инфекционный периодонтит разделяют на первичный, возникающих из - за нелеченого глубокого кариеса, пульпита или заболеваний пародонта и вторичный, возникающих из-за ятрогенных причин. По локализации воспалительного процесса различают периодонтиты верхушечные или апикальные и краевые или маргинальные.
Выделяют причины возникновения периодонтита:
По способу проникновения бактерий периодонтит подразделяется делят на интрадентальный и экстрадентальный. К экстрадентальному отнесят периодонтит, формирующийся при переходе воспалительного процесса из окружающих тканей, например остеомиелит, периостит, гайморит. Естественная микрофлора представлена эпидермальными стрептококками, не вызывающих воспалительный процесс. Бактериальная инфекция играет основную роль в возникновении периодонтита. Спектр возбудителей инфекции разнообразен. Чаще всего наблюдается соединение возбудителей - поликомпонентные сочетания микроорганизмов. Десневые карманы содержат анаэробы в 99% с концентрацией 10 11 КОЕ/ мл. Образующиеся в результате жизнедеятельности патогенных микроорганизмов токсины попадают в периодонт через верхушечное отверстие корневых каналов. Проникает в периодонт бактериальная инфекция через кровь и лимфу. Этому содействует чрезвычайная жевательная нагрузка на зуб, закрытие кариозной полости временным пломбировочным материалом на герметизм и др. При лечении возможно проталкивание инфекционно-токсического содержимого корневых каналов эндодонтическими инструментами за апикальное отверстие. Вирулентности микроорганизмов, попадающих из каналов, уделяют меньшее значение, чем влияние на апикальные ткани эндотоксина, который образуется при повреждении оболочек грамотрицательных бактерий. Попадание эндотоксина в периодонт приводит к созданию биологически активных продуктов, увеличивающих проницаемость сосудистой стенки. Эндотоксины оказывают сильное антигенное воздействие на иммунологическую систему периодонта и окружающих тканей. В остром периоде воспаления в периодонте накапливаются антигены медленно элиминирующие из этой зоны из-за того, что периодонт ограничен кортикальной пластинкой альвеолы. Результаты микробиологических исследований свидетельствуют, что непосредственно в очаге хронического воспаления в околоверхушечных тканях микроорганизмов не выявлено.
Наряду с микробным фактором ведущую роль играет иммунная система организма [1,7]. При расстройстве иммунной системы может возникать усиление воспалительного процесса и развитие осложнений. Нарушение иммунитета, помимо прочего, при наличии сопутствующих заболеваниях, повышает возможность развития множественных периапикальных хронических очагов. Существенная роль в тканевом гомеостазе и при воспалительном процессе принадлежит регуляторным пептидам. Наблюдается взаимосвязь одонтогенных очагов инфекции и течения ряда общих заболеваний инфекционной, аллергической, аутоиммунной природы [1,2,9].
- Травматические повреждения периодонта: удар, ушиб, чрезмерная нагрузка на периодонт при пережевывании твердой пищи такой как кости. Вредные привычки также приводят к травмам - раскалывание зубами орехов, перекусывание ниток, ручек и карандашей. Удар сравнительно небольшой силы провоцирует развитие острого воспаления в периодонте, интенсивный удар зачастую вызывает деструкцию и периодонта и зубного ложа. В результате травмы периодонта при экстирпации пульпы или препарировании корневого канала формируется хронический воспалительный процесс в периапикальных тканях. Повреждения верхушечного периодонта эндодонтическим инструментом, проталкивание инфицированного содержимого корневого канала за верхушку корня вызывает острую воспалительную реакцию. Отлом и длительная травма заапикальных тканей выведенных за верхушку корня инструментом, а также выведение пломбировочного материала за верхушку корня при лечении пульпита вызывает хронический воспалительный процесс в периапикальных тканях. Механическая перегрузка зуба как то ортодонтическое вмешательство, завышение прикуса на пломбе или коронке также ведет к травме периодонта. При острой травме периодонтит развивается быстро, остро с кровоизлиянием. Хроническая травме приводит к постепенным изменениям в периодонте, возникает хронически текущий воспалительный процесс. При травматической нагрузке в области апикального отверстия верхушки корня возможна лакунарная резорбция компактной пластинки альвеолы.
- Медикаментозный фактор. Передозировка или удлинение времени воздействия девитализирующих препаратов при лечении острого или хронического воспаления пульпы зуба, оказывающих разрушающее действие на периодонт. Также к агрессивным химическим и лекарственным препаратам относят формалин, ЭДТА. Растворы сильнодействующих антисептиков даже в невысокой концентрации вызывают раздражение верхушечного периодонта, что приводит к формированию острого воспалительного процесса. Высокие концентрации обладают коагулирующим действием и обусловливают развитие хронического околоверхушечного процесса. Возможно возникновение аллергических реакций периодонта на продукты бактериального происхождения и медикаменты способные вызвать местный иммунологический ответ [10].
- Нарушение правил гигиены полости рта. Особенное значение в профилактике маргинального периодонтита имеет гигиена полости рта.
- Развитию периодонтита также могут способствовать общие заболевания: сахарный диабет, хронические заболевания ЖКТ, хронические заболевания бронхолегочной системы, нарушения обмена веществ, патология эндокринной системы [3,11].
По классификации ММСИ выделяют острый и хронический периодонтит. Хронический периодонтит протекает бессимптомно. Острый периодонтит проявляется резкой болью в области зуба, усиливающейся при прикосновения к нему. Зуб подвижен, возможно наличие отека десны, щеки, неприятный запах изо рта, иногда свищи на десне. Присутствуют и иные симптомы: воспаление лимфатических узлов, головные боли, общее недомогание, повышение температуры. Одонтогенный инфекционный очаг может приводить к возникновению общих заболеваний, прогрессированию и распространению воспаления. Макроскопически при остром периодонтите ткань отечна, ярко-красного цвета с небольшими гнойные очагами. Микроскопически ткань периодонта насыщена отечным экссудатом, имеются очаги кровоизлияния, мелкоклеточная инфильтрация. В центральных отделах наблюдаются очаги некроза с полным гнойным расплавлением ткани периодонта.
При хронических формах периодонтита макроскопически периодонт утолщается вплоть до превращения в грануляционную ткань. Микроскопически периодонт замещается фиброзной тканью, или имеется разрастание молодой грануляционно ткани, или идет образование полости, окруженной плотной фиброзной капсулой. Сосуды в окружающей костной ткани расширены, наблюдается рассасывание костной ткани.
Осложнения, приводящие к воспалению периапикальных тканей, подразделяют на общие и местные. К осложнениям общего характера относят: интоксикацию организма, гипертермию, головную боль. К осложнениям местного характера относят абцессы, флегмоны, остеомиелит, свищи. Наиболее тяжелым воспалительным процессом есть острый гнойный периостит - острое гнойное воспаление надкостницы альвеолярного отростка челюсти. Признаки заболевания зависят от локализации процесса, протяженности и характера микрофлоры. Сопровождается повышением температуры, отеком мягких тканей, болью при пальпации[2].
Выделяется еще одно осложнение периодонтита. Это остеомиелит – воспаление костного мозга, распространяющийся на костную ткань, надкостницу, мягкие ткани. При ухудшении иммуно-биологических свойств макроорганизма местный очаг может быть источником сепсиса и септикопиемии.
Осложнения после лечения периодонтита также составляют определенную группу. Раздражающее действие лекарственными препаратами периодонта при медикаментозной обработке корневого канала. Проявляется не резкими болевыми ощущениями, которые обычно возникают при накусывании на пораженный зуб.
Таким образом, причины возникновения периодонтита это поликомпонентные сочетания микроорганизмов. Чаще заболевание возникает в среднем возрасте и связано с состоянием иммунной системы человека и ее способности к ответной реакции на проникновение микроорганизмов.
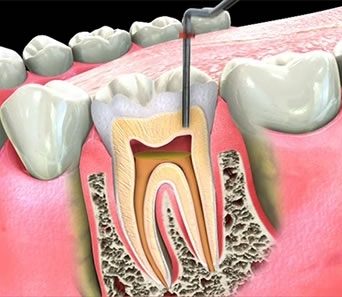
Если кариес не лечить вовремя, то повреждение распространяется вглубь твердых тканей, пока не достигнет пульпы. Тогда нужно лечить каналы корневых зубов.
Каждый зуб состоит из коронки и одного или нескольких корней. Коронкой зуба называется та часть, которая видна во рту. Она состоит из слоя эмали и находящегося глубже слоя дентина. Корень – это часть зуба, находящаяся в десне и кости. Ее покрывает тонкий слой цемента и находящийся глубже дентин. Внутри зуба есть полость, заполненная мягкими тканями (нервами, кровеносными сосудами, лимфатическими сосудами), которая называется пульпа (обычно говорят – нерв зуба). Когда воспаление охватывает всю пульпу зуба, корневые каналы становятся резервуаром для разнообразных микроорганизмов. Если не лечить воспаление, оно может распространиться вглубь, в кость, и вызвать верхушечный периодонтит.
Каковы причины пульпита или воспаления нерва зуба?

Основная причина пульпита – бактерии. Прогрессируя, кариес разрушает находящиеся глубже твердые ткани зуба, т. е. бактериям изо рта открываются ворота до самой пульпы. Пульпа может быть повреждена во время шлифовки зубов, лечения глубокого кариеса, травмы (удар зуба, трещина коронки).
Каковы симптомы пульпита?
Пациенты жалуются на очень острые беспричинные приступы боли. Зачастую боль отдает в ухо, челюсть, становится более интенсивной вечером и ночью. Обезболивающие лекарства действуют неэффективно или помогают только большие дозы. Бывают случаи, когда пульпит протекает бессимптомно, но даже тогда инфекция тоже проникает в кость.
Как лечится пульпит?
Цель лечения корневых каналов или эндодонтического лечения – устранить ткани пульпы зуба, охваченные воспалением, и микроорганизмы. Чаще всего лечение проводят после обезболивания. Просверлив коронку зуба, находят один или несколько зубных каналов. В зависимости от того, какой это зуб, число корневых каналов может быть от одного до четырех, или даже больше. Находящиеся в каналах ткани, охваченные воспалением, удаляются. После этого каналы дезинфицируются. Во время следующего визита корневые каналы еще раз прочищаются, дезинфицируются и пломбируются – заполняются гуттаперчей (изготавливается из тропических растений, растущих в Азии и Австралии) и специальным цементом (силером).
После заполнения каналов коронка зуба пломбируется или протезируется в зависимости от степени разрушения. Большие коренные зубы и малые коренные зубы после эндодонтического лечения рекомендуется протезировать, т. к. они чаще ломаются.
Что такое верхушечный периодонтит?
Если не лечить или некачественно лечить воспаление пульпы, инфекция через верхушку корня распространяется в ткани, находящиеся вокруг корня зуба – периодонт, кость.
Как диагностируется верхушечный периодонтит?
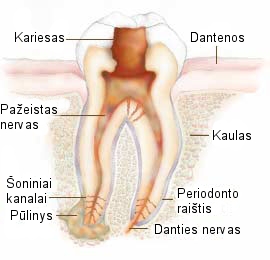
Жалобы на повышенную чувствительность зуба во время кусания, жевания пищи, на тупую боль. Из-за распространения воспаления в периодонт зуб может быть словно приподнят, возможно опухание десны. На рентгеновском снимке видно расширенное отверстие периодонта вокруг верхушки корня, деструкция кости, нарыв.
Верхушечный периодонтит лечится похожим способом, как и пульпит, но число визитов в клинику будет больше. Сначала удаляется инфицированная пульпа или старый наполнитель канала зуба. Каналы дезинфицируются, в них закладывается лекарство (гидроксид кальция) для воздействия на источник воспаления. После этого каналы пломбируются специальными материалами, пломбируется или протезируется коронка зуба.
Лечение корневых каналов зубов является особенно сложным, требующим большого опыта и кропотливой работы. Во время лечения используются очень мелкие инструменты, иногда специальные оптические приборы. Зачастую лечение каналов проводится за несколько раз, но может потребоваться и больше визитов. Качественное эндодонтическое лечение во всех пониманиях стоит дороже. Поэтому профилактика – хорошая гигиена полости рта и регулярное посещение одонтолога – окупается всегда.
Эндодонтическое лечение (лечение каналов) заключается в полном удалении содержимого корневых каналов, обработке каналов и плотном герметичном пломбировании.
Осложнения кариеса (пульпит и периодонтит) составляют более трети объема стоматологических заболеваний и служат одной из основных причин удаления зубов.
Пульпит — это воспаление пульпы зуба.
Воспаление в зубе начинается с инфицирования участков, приближенных к кариозной полости. В дальнейшем микробы и токсины проникают в корневую пульпу.
Также пульпит может быть вызван травмой зуба - отломом части коронки, переломом зуба. Пульпит может быть вызван температурным фактором или химическим (кислота, щелочь).
Главный симптом пульпита - самопроизвольная острая боль в зубе. При остром пульпите боль режущая, стреляющая. Боль при пульпите может носить приступообразный характер и чаще возникает ночью. При лечении пульпита перед врачом стоят следующие задачи: ликвидация очага воспаления в пульпе и устранение боли, стимуляция процессов заживления, предупреждение развития периодонтита и восстановление формы и функции зуба.
Незамедлительного эндодонтического лечения требуют зубы с воспалительным изменением вокруг корня, с необратимыми воспалительными процессами в пульпе, а также с пульпой, не подлежащей восстановлению.
В определённых случаях, когда восстанавливается прикус с помощью коронок или мостов, производят предварительно эндодонтическое лечение с целью предотвратить в дальнейшем поражение пульпы при обточке зубов.
При определённых видах лечения дёсен также производят предварительное эндодонтическое лечение зубов. Принятие решения о необходимости эндодонтического лечения зубов осуществляется после обследования пациента, клинической проверки зуба и получения рентгенологического снимка, что даёт возможность изучить ткани, окружающие зуб. На основании этих обследований и ставится клинический диагноз.
Корень зуба - сложный объект для лечения. Во-первых, он недоступен визуальному контролю, во-вторых, каналы корня очень вариабельны по своему строению – они могут отклоняться, образовывать карманы или ветвиться. С этим связаны трудности с их обработкой и пломбированием.
С целью повышения качества эндодонтического лечения используются современнейшие методики: визиография, операционный микроскоп и инструментарий для выполнения внутриканальных манипуляций. Все этапы лечения канала зуба проводят под обезболиванием.
Существуют зубы, доступ к корневым каналам которых сильно затруднен в силу анатомических особенностей зубо-челюстной системы. Так, изгиб корневого канала под углом более 60 градусов уже является показанием к применению альтернативных методов лечения.
Кроме того, при видимом успешном лечении и заполнении всех каналов зуба, через некоторое время может наблюдаться клиническая картина острого или хронического воспаления периапикальных (околокорневых) тканей. Источником воспаления при этом является инфицированная разветвленная система корневых микроканалов. Инфицированные микроканалы представляют собой места инкубации и источники микроорганизмов, особенно анаэробов (живущих в среде без кислорода). Решающим является то, что эти мертвые инфицированные каналы недостижимы для защитных механизмов организма. Через многочисленные дополнительные отверстия они поддерживают состояние хронического воспаления, которое из-за особенностей расположения практически не выявляется рентгенологически.
Во время лечения под действием электрического поля из созданного в корневом канале депо суспензии гидроокиси меди-кальция, ионы ОН - и обладающие сильным бактерицидным действием ионы гидроксикупрата Cu (ОН)4 проникают во всю канальную систему, включая и боковые микроканальцы, вплоть до отверстий. В результате происходят сложные химические процессы, лежащие в основе лечебного действия электрофореза:
- уничтожение оставшихся в каналах микроорганизмов;
- выстилание незаполненной части корневого канала и всех микроканальцев гидроокисью меди-кальция, которая обеспечивает длительную стерильность и стимулирует образование костной ткани в области микроотверстий;
- запечатывание микроотверстий отверстий остеоцементом и восстановлению очагов деструкции (разрушения) костной ткани в периапикальной области.
- зубы с гангренозным содержимым каналов;
- зубы с девитализированными (нежизнеспособными) остатками пульпы;
- зубы с сильно искривленными каналами;
- зубы с полностью непроходимыми каналами;
- зубы с наличием перфорационных отверстий;
- зубы с отломками инструментов;
- зубы, обработанные классическим методом и подлежащие покрытию коронкой;
- зубы с кистогранулемами и радикулярными кистами небольшого размера.
После обработки гидроокисью меди-кальция методом депофореза корень становится стерильной системой, полностью закрытой от инвазии микроорганизмов. Он стабилен, и зуб может выполнять все свои функции, в том числе служить надежной опорой под мостовидные протезы.
Важно помнить, что депофорез проводится только на девитализированных (с удаленным нервом) зубах. Если при проведении сеанса у пациента появляются болевые ощущения, то сеанс прекращают с целью девитализировать остатки живой пульпы. Для этого используют специальные препараты или гидроокись меди-кальция. Последнюю оставляют в полости зуба на 2—3 недели, а затем проводят депофорез.
При лечении небольших околокорневых кист методом депофореза происходит уменьшение абактериального раздражения тканей и растворение эпителиальной стенки кисты, за счет каталитического окисления образующегося в процессе сульфида меди. В целом, восстановление очагов разряжения костной ткани рентгенологически наблюдается через 3 месяца, достигает значительных величин через 6 месяцев, и завершается полностью через 1—2 года.
При традиционном лечении эффективность достигается лишь в 40—60%. Однако, с увеличением срока после лечения возрастает вероятность развития рецидивов.
Сейчас всем известно, что нельзя давать гарантии на успех эндодонтической процедуры, т.к. микробиологические процессы, происходящие в системе корневых каналов, непредсказуемы. Ведь иММБУнологический статус пациента и степень инфицированности корневого дентина ведут в равной степени как к успеху, так и к неудаче.
Таким образом, при эндодонтическом лечении корня с помощью прибора для депофореза успех лечения наблюдается более чем в 95% клинических случаев.
Области применения микроскопа многообразны: профилактическая и реставрационная стоматология, пародонтология, хирургия, однако наибольшая ценность микроскопии проявляется при лечении каналов зубов.
Применение микроскопа в процессе лечения дает увеличение объекта до 25 раз, позволяет увидеть корневой канал на всем его протяжении, расширяет возможности сохранения зубов и приносит успех даже в самых безнадежных случаях.
- Удаление остаточного пломбировочного материала перед установкой дентального имплантата.
- Раскрытие, прохождение и пломбирование каналов в труднодоступных зубах.
- Микрохирургические манипуляции при работе с мягкими тканями челюстно-лицевой области.
- Резекция (отсечение) верхушек корней с последующей ретроградной (с верхушки корня) пломбировкой каналов при наличии очага воспаления в области верхушки корня или обтурировании (перекрытии) канала инородным телом.
- Эстетическое протезирование во фронтальном отделе.
- Препарирование (обточка) зубов при фиксации ортопедических конструкций.
- Максимально точная и не травматичная работа с мягкими тканями.
- Качественная ревизия дефекта.
- наличие у пациента стимулятора сердечного ритма
- аллергическая реакция пациента на стоматологические материалы
- заболевания глаз пациента
Об этом пациент должен предупредить своего лечащего врача.
Существуют некоторые другие противопоказания, которые определяет врач, например, патология прикуса, зуб разрушен глубоко под десну, бруксизм - когда пациент скрипит зубами (особенно по ночам).
Одним из важнейших условий длительной службы реставрации является соблюдение пациентом гигиены полости рта.
Подготовка пациента к реставрации начинается с психологического настроя. Врач-реставратор вместе с пациентом с зеркалом в руках обсуждают форму и цвет зубов, выясняют, какого результата пациент ожидает и можно ли это осуществить.
Все манипуляции проводятся под эффективным обезболиванием с целью создания психологического комфорта для больного. Виды обезболивания подбираются в индивидуальном порядке.
Перед реставрацией проводится профессиональная гигиена полости рта. Врач объясняет пациенту правила ухода за проведенным восстановлением зубов и зубных рядов.
При незначительном разрушении коронки зуба восстановление возможно пломбой или виниром. Если твердые ткани разрушены значительно и зуб депульпирован (удален нерв), то применяются штифты для укрепления создаваемой конструкции. Они бывают металлические и стекловолоконные.
Стекловолоконные штифты достаточно прочны и удобны при восстановлении передних зубов, так как совпадают по цвету с эмалью зуба и не просвечивают через созданную реставрацию.
Современные стоматологические материалы используются не только для реставрации тканей натуральных зубов, но и хорошо зарекомендовали себя при восстановлении сколов металлокерамических конструкций.
А также необходимы для профилактики кариеса: покрытие эмали зубов, глубокое фторирование (насыщение твердых тканей коронок зубов кальцием и фтором, для укрепления), герметизация фиссур (глубокая заливка композитом ямок и бороздок на коронках зубов).
Использование стекловолокна, арамидной нити, светоотверждаемого материала позволяет проводить шинирование зубов и изготовление прямым методом мостовидного протеза.
После проведения реставрации рекомендуется в течение двух часов не принимать пищу, а в течение суток воздерживаться от разжевывания твердой, грубой пищи. Эта рекомендация связана с тем, что в начальный момент полимеризация материала происходит лишь на 50 %, в первые сутки — еще на 40%, в течение 7 дней — на остальные 10%.
Дополнительно к этому рекомендуется в первые сутки после наложения пломбы воздержаться от употребления крепкого чая, кофе, цветных соков и ягод. Женщинам не следует пользоваться губной помадой в течение 24 часов.
Гарантийные обязательства на проведенную врачом - стоматологом реставрацию продолжаются несколько лет.
Контроль состояния реставрации осуществляется каждые полгода.
Такие посещения предусматривают проведение профессиональной гигиены полости рта. Если необходимо, то проводится полировка и коррекция реставрации.

Как понять, что нужно лечить каналы зубов?
Сигналом, который говорит о необходимости лечения зубных каналов чаще всего является зубная боль. Зуб может реагировать на смену температур в полости рта, на жевательную нагрузку, может болеть после общего переохлаждения организма. Болевой приступ может возникать и самопроизвольно, а также в ночное время. Характер боли бывает различной интенсивности и продолжительности — в зависимости от стадии развития недуга, чаще все это возникает из-за несвоевременно вылеченного кариеса, когда в процесс вовлекаются пульпа (нервы и сосуды внутри зуба) и периодонт (ткани, окружающие зуб).
Что необходимо делать в таком случае?
Конечно же, вовремя обратиться к врачу! Очаги острого и хронического воспаления в пульпе и периодонте причиняют пациенту физические неудобства, они могут служить источником развития воспалительных процессов челюстно-лицевой области и шеи, способны осложнить течение заболеваний внутренних органов и систем, способствуют снижению иммунитета. Поэтому очаги инфекции требуют своевременного, адекватного и эффективного эндодонтического лечения. Лечение корневых каналов позволяет спасти зуб, пульпа которого инфицирована или разрушена, предотвратить распространение воспаления на периодонтальную связку, соединяющую зуб с челюстью, и, далее, на костную ткань челюсти.
Какие технологии используются в эндодонтии?
Основная цель лечения канала – это сохранение зуба. Методы эндодонтического лечения позволяют спасти даже сильно разрушенные или инфицированные зубы, предотвратить осложнения, ведущие к потере зуба, серьезным заболеваниям мягких и костных тканей. Лечение с применением таких технологий, как ультразвук, эндоактиватор, никельтитановые инструменты, современные аппараты для прохождения каналов, постоянный контроль работы апекс-локатором (прибором, определяющим длину канала) и рентгеновскими снимками — дают стоматологу больше шансов сохранить зуб и достичь хороших результатов.
Как проходит эндодонтическое лечение?
В начальной стадии эндодонтического лечения после рентгенологического исследования проводится точная диагностика полости зуба для выявления длины корневого канала и порога чувствительности пульпы. Для этого проводятся различные температурные тесты и выполняется исследование чувствительных нервных окончаний (электроодонтометрия).
Следующий этап – комплекс процедур по механической обработке, дезинфекции и пломбированию корневого канала. С помощью коффердама — специальной резины, зуб изолируется от здоровых зубов и полости рта. После вскрытия пульповой камеры всю поврежденную или больную пульпу удаляют из корневых каналов. Корневые каналы зуба очищают, расширяют и формируют для удобства последующего пломбирования. Для уничтожения бактерий и предупреждения инфицирования в очищенную пульповую камеру и корневые каналы могут быть внесены лекарственные вещества. На время их действия отверстие в коронке зуба может быть закрыто временной пломбой.
На следующей стадии лечения временную пломбу удаляют. Пульповая камера и корневые каналы заполняются и пломбируются гуттаперчей - материалом, не допускающим повторного попадания бактерий в канал. Для усиления опорной структуры реставрации в корневой канал может быть введен стекловолоконный штифт. На заключительной стадии лечения идет воссоздание структуры и функций разрушенного зуба.
Лечение зуба эндодонтического характера проводится в один или несколько визитов. В большинстве случаев, лечение проводится под местной анестезией. Выбор и дозировка анестетика зависят от возраста, веса, продолжительности стоматологического вмешательства, наличия хронических заболеваний у пациента.

Как влияет лечение зубных каналов на здоровье и внешний вид зуба?
Зуб берет нужное ему питание через сосудисто-нервный пучок. Из-за его удаления зуб становится более хрупким, так как обменные процессы в нем останавливаются. Всё же современные пломбировочные материалы дают возможность избежать изменения внешнего вида зуба. В советской стоматологии пломбирование канала часто вызывало непроходимость и потемнение зуба. Современные материалы полностью биосовместимы, что позволяет обеспечить пациенту эстетичный результат.
А можно ли предупредить эндодонтическое лечение?
Да, конечно возможно! И ни для кого не секрет – для этого нужно два раза в год делать профилактические осмотры у стоматолога и своевременно лечить кариес. Это предотвратит не только эндодонтическое лечение, но и более серьезные проблемы с зубами.
Читайте также:


