Отек квинке при красной волчанке
раздел: Аллергия , дата: 01.03.2017 , автор: Перевод: Люшуков Ф.М. по материалам mayoclinic.org. Редакция: Пасечник И.П.

Крапивница - это реакция кожи, которая приводит к появлению зудящих участков размером от небольших пятен до больших выпуклых очагов, достигающих нескольких сантиметров в диаметре. Сыпь может возникать после употребления определенных продуктов питания, лекарств или других веществ.
Отек Квинке - это острая аллергическая реакция организма, которая характеризуется распространением отека на более глубокие слои кожи с частым вовлечением лица и губ.
Общепринятыми для лечения крапивницы и отека Квинке являются антигистаминные препараты. Но следует помнить, что есть и угрожающие жизни случаи отека Квинке, когда отек языка, области горла (глотка, гортань) очень выражены и блокируют дыхательные пути.
Симптомы

Крапивница
Высыпания вследствие крапивницы:
- Красные или телесные элементы сыпи по цвету
- Интенсивно зудящие
- Овальные или червеобразные
- От нескольких сантиметров до одного сантиметра в длину
В большинстве случаев крапивница проходит в течение 24 часов. Хроническая крапивница может длиться от нескольких месяцев до нескольких лет.
Отек Квинке - реакция похожая на крапивницу, но затрагивающая глубокие слои кожи и распространяющаяся на более глубокие слои кожи. Обычно локализуется вокруг глаз, щек и губ. Отек Квинке с крапивницей могут встречаться как одновременно, так и изолированно друг от друга.
Признаки и симптомы отека Квинке включают:
- Большие толстые твердые элементы сыпи
- Отечность и покраснение
- Болезненность или локальное повышение температуры в области пораженных участков
Незамедлительно вызывайте скорую медицинскую помощь, если начинает отекать шея, горло или есть затрудненное дыхание!
Причинами крапивницы и отека Квинке могут быть:
- Пищевые продукты. Различная еда может вызывать реакции у людей с гиперчувствительностью. Моллюски, рыба, арахис, орехи, яйца и молоко – это продукты, которые наиболее часто вызывают пищевую аллергию.
- Лекарственные препараты. Практически любой препарат может быть причиной крапивницы и отека Квинке. Это может быть пенициллин, аспирин, ибупрофен, напроксен или лекарства, регулирующие кровяное давление.
- Общие аллергены - пыльца, перхоть животных, латекс и укусы насекомых.
- Факторы окружающей среды - тепло, холод, солнечный свет, вода, давление на кожу, эмоциональный стресс и физические упражнения.
- Некоторые медицинские состояния. Крапивница и отек Квинке иногда возникают в ответ на переливание крови, расстройства иммунной системы, такие как волчанка, некоторые виды рака (лимфома), определенные состояния щитовидной железы и заболевания, вызванные бактериями или вирусами, такие как гепатит, цитомегаловирусная инфекция или ВИЧ.
- Генетическая предрасположенность. Наследственный отек Квинке является редким наследственным (генетически обусловленным) заболеванием, связанное с низким уровнем или ненормальным функционированием определенных белков крови, которые играют роль в работе иммунной системы.
Факторы риска
Крапивница и отек Квинке встречаются достаточно часто. Вы можете находиться в группе повышенного риска этих состояний, если:
- У вас уже были когда-то случаи отека Квинке
- У вас были другие аллергические реакции
- У вас заболевание, которое может быть связано с крапивницей и отек Квинке (например, системная красная волчанка, лимфома или заболевания щитовидной железы).
- У кого-то из близких родственников были случаи крапивницы, отека Квинке или наследственного отека Квинке.
Осложнения
Тяжелый отек Квинке может быть угрожающим жизни состоянием в тех случаях, когда отек языка или гортани настолько выражен, что блокирует дыхательные пути.
После изучения элементов сыпи и отека, если таковые имеются на момент осмотра, врач собирает тщательный анамнез для выяснения возможных причин. В некоторых случаях может назначить кожные аллергопробы. В случае возможной наследственной формы заболевания, доктор может назначить анализ крови на специфические белки крови.
При наличии минимальных симптомов лечение может вам не понадобиться. Такие случаи крапивницы, как правило, проходят сами по себе без лечения. Однако лечение может уменьшить интенсивность зуда при сильном дискомфорте или сохраняющихся симптомах.
Лекарственные препараты
Лечение крапивницы и отека Квинке может включать в себя такие группы препаратов:
- Противозудные препараты. В стандартное лечение крапивницы и отека Квинке входят антигистаминные препараты, лекарства, которые уменьшают зуд, отеки и другие симптомы аллергии.
- Противовоспалительные препараты. При тяжелом течении крапивницы или отека Квинке врачи могут иногда назначить кортикостероидные препараты - такие как преднизолон, дексаметазон для уменьшения отека, покраснения и зуда.
- Препараты, угнетающие иммунную систему. Если антигистаминные препараты и кортикостероиды неэффективны, врач может назначить лекарства, способное подавить гиперактивную иммунную систему.
- Антагонисты лейкотриеновых рецепторов. Это нестероидные противовоспалительные препараты, которые эффективны при лечении хронической крапивницы и отека Квинке.
- Контроллеры белка крови. Если у вас наследственный тип отека Квинке, некоторые лекарства могут регулировать уровень определенных белков крови и уменьшить симптомы.
Неотложная помощь

При тяжелых проявлениях крапивницы или отека Квинке может понадобиться неотложная помощь с последующей госпитализацией и экстренной инъекцией адреналина. Если у вас была такая тяжелая аллергическая реакция или такие реакции продолжаются, несмотря на лечение, то доктор может порекомендовать вам всегда носить с собой специальную ручку-шприц, содержащую адреналин, для самостоятельного введения и оказания себе неотложной помощи в экстренных случаях.
Если у вас был случай легкой крапивницы или отека Квинке, эти советы помогут вам облегчить симптомы:
Избегайте триггеров (аллергенов). Это могут быть продукты, лекарственные препараты, пыльца, перхоть животных, латекс и укусы насекомых.
Используйте противозудные препараты. Это антигистаминные средства в различных формах выпуска (каплях, сиропах, таблетках): лоратадин, цетиризин, дифенгидрамин. Они помогут облегчить симптомы зуда.
Прохладные влажные компрессы. Холодные повязки или компрессы на пораженные участки кожи могут успокоить и уберечь кожу от расчёсов ( царапин).
Примите комфортную прохладную ванну. Для уменьшения зуда можно добавить в воду немного пищевой соды или сырого овса.
Носите свободную одежду с гладкой текстурой из хлопка. Старайтесь не надевать очень плотную, грубую, колючую или шерстяную одежду. Это поможет избежать раздражения кожи.
Профилактика возникновения
Чтобы снизить вероятность возникновения крапивницы или отека Квинке, придерживайтесь следующих мер предосторожности:
Избегайте уже известных вам триггеров (аллергенов). Это могут быть продукты питания, лекарственные препараты или экстремальные температуры, которые уже когда-то вызывали крапивницу или отек Квинке.
Ведите дневник. Если причиной аллергической реакции является какой-то продукт питания, но вы точно не знаете какой, ведите специальный дневник. В дневнике отмечайте все симптомы и про дукты, которые вы ели в течение дня.
Почему Селене Гомес потребовалась пересадка почки

Текст: Ксения Акиньшина

Чаще всего под этим термином подразумевается системная красная волчанка, но на самом деле волчанок несколько. Системная красная волчанка — самый распространённый тип, она бывает различной степени тяжести и может поражать многие части тела. При дискоидной волчанке возникает красная сыпь, которая не исчезает, а при подострой кожной после выхода на солнце на коже появляются язвы. Ещё бывает лекарственная волчанка, вызванная некоторыми препаратами и исчезающая после их отмены, и неонатальная, возникающая у новорождённых. Последняя, вероятно, связана с некоторыми антителами, которые ребёнок получает от матери.
Системная красная волчанка — это аутоиммунное заболевание; оно возникает, когда иммунная система человека по ошибке начинает атаковать собственные клетки и ткани. Воспалительные процессы, вызванные волчанкой, могут охватывать практически все органы и системы организма: суставы, кожу, почки, клетки крови, головной мозг, сердце, лёгкие. Болезнь в десять раз чаще развивается у женщин, чем у мужчин, появляется обычно в молодом возрасте (15–45 лет) и более характерна для людей африканского, латиноамериканского, азиатского происхождения, чем для европеоидов. Точной причины волчанки наука не знает — вероятно, к её развитию приводит комбинация факторов. Доказана роль генетики, но и окружающая среда влияет: в развитых странах волчанка возникает чаще.
Как её диагностируют
Поиск диагноза может занять месяцы, а иногда и годы. Огромную роль играет хорошая связь между доктором и пациентом и внимательность к своему здоровью: очень важно рассказывать врачу обо всех симптомах и о том, после чего они появляются, как долго продолжаются и когда проходят. Американская коллегия ревматологов разработала чеклист из 11 признаков, и для постановки диагноза системной красной волчанки достаточно наличия четырёх из них. К сожалению, не существует лабораторного параметра, благодаря которому можно с уверенностью подтвердить или опровергнуть волчанку. Тем не менее анализы крови и мочи помогают врачу сориентироваться. Ещё может потребоваться рентгенограмма грудной клетки и эхокардиограмма (УЗИ сердца). Поскольку волчанка отражается на состоянии почек, для уточнения диагноза часто проводят биопсию почки — берут небольшой фрагмент ткани для изучения под микроскопом.

Почему она опасна
Опасность системной красной волчанки в том, что воспалительный процесс распространяется на многие ткани и органы, нарушая их работу. Одна из главных причин смерти при этом заболевании — почечная недостаточность, потому что волчанка серьёзно повреждает почки. Если затронут головной мозг и нервная система, может отмечаться головная боль, головокружения, изменения в поведении и настроении, нарушения зрения, а иногда ситуация осложняется судорогами или инсультом. Многие пациенты с волчанкой жалуются на потерю памяти и сложности при формулировке мыслей. Болезнь может влиять на клетки крови, и тогда появляется анемия и повышается риск кровотечений или, наоборот, тромбозов. Также волчанка не оставляет в стороне сосуды и вызывает васкулит — воспаление сосудистой стенки. При волчанке могут страдать и лёгкие, и сердце. Смертность среди людей с волчанкой выше, чем в популяции в целом.
Ещё одна проблема состоит в том, что у женщин с волчанкой повышен риск невынашивания беременности и таких осложнений, как преждевременные роды. Чтобы попытаться снизить риск, врачи рекомендуют планировать наступление беременности на период, когда болезнь не обострялась хотя бы полгода подряд. При системной красной волчанке часто возникает и депрессия, причём в её основе могут лежать разные механизмы. Она может быть проявлением аутоиммунного воспаления центральной нервной системы или реакции пациента на своё самочувствие и на социальные аспекты болезни, а также побочным эффектом лекарств. Поэтому, кроме врача-ревматолога, в наблюдении должны участвовать невролог и психиатр.
Как её лечат
Лечение системной красной волчанки подбирается индивидуально, ведь оно зависит от тех нарушений, которые уже произошли в организме. Терапия может сильно отличаться в периоды обострений и ремиссий. Главные задачи — предотвратить обострение и снять его, если оно уже развилось, а ещё уменьшить повреждение органов. Терапия обычно включает противовоспалительные средства, препараты для лечения малярии (они влияют на иммунную систему и могут снизить частоту обострений), кортикостероиды, иммуносупрессоры, биологические препараты, моноклональные антитела, опиоиды и другие препараты.
Как помочь себе или близким
Нужно оставаться активными, потому что физическая нагрузка помогает поддерживать суставы и мышцы в хорошей форме и предотвращает нарушения со стороны сосудов и сердца. Важно помнить, что пребывание на солнце может привести к появлению волчаночной сыпи или даже спровоцировать обострение. Футболки с длинным рукавом, санскрины и широкополые шляпы — лучшие помощники в солнечные дни (впрочем, это касается и всех остальных людей).

Крапивницей называют зудящие высыпания на коже (волдыри), напоминающие комариные укусы или ожоги крапивой. Они быстро появляются, и также быстро исчезают. В их основе лежит реакция сосудов кожи на действие гистамина – биологически активного вещества. В центре волдыря сосуды сужены, поэтому он белый, по периферии сосуды расширены, поэтому он окружен красным поясом. Отек кожи в месте образования волдырей, обуславливает то, что они выступает над поверхностью кожи. Гистамин начинает действовать в организме очень быстро, но также быстро разрушается, поэтому, как правило, волдыри долго не держатся на одном месте, и сегодня может высыпать, скажем, на шее и туловище, а завтра на руках. Если гистамина высвобождается очень много, то это может приводить к появлению гигантской крапивницы (волдыри размером с обеденную тарелку) или отеку Квинке (по имени описавшего его ученого), при котором внезапно отекают уши, губы, веки, кисти рук.
Что же приводит к появлению таких симптомов? Во-первых, аллергия: пищевая, на медикаменты, на укусы насекомых, на летающие в воздухе аэроаллергены (домашнюю пыль, шерсть животных, пыльцу растений, споры плесневых грибов). Во-вторых, псевдоаллергическая реакция. Если истинная аллергическая крапивница чаще встречается у аллергиков и сочетается с другими проявлениями аллергии (аллергический ринит, аллергический конъюнктивит, бронхиальная астма), то псевдоаллергическая крапивница может возникнуть у любого человека, и это, как правило, не самостоятельное заболевание, а симптом какой-либо другой болезни.
Чаще всего псевдоаллергической является хроническая, то есть присутствующая более 6 недель, крапивница. Она возникает на фоне острых вирусных заболеваний, инфекции ЛОР-органов, желудочно-кишечного тракта, мочеполовой системы; на фоне глистной инвазии, при заболеваниях щитовидной железы, хроническом гастрите, колите. В ряде случаев диагностируют аутоиммунную крапивницу и наследственную крапивницу. Иногда крапивница является первым симптомом системных заболеваний (системная красная волчанка), или даже онкологических заболеваний.
Обследование больных крапивницей должно быть направлено на выяснение причины возникновения высыпаний. Для начала необходимо определить является ли болезнь истинно аллергической или нет. Но даже при тщательном и всестороннем обследовании пациентов во многих случаев хронической крапивницы и рецидивирующих отеков Квинке врач не может однозначно обозначить причину заболевания. То есть такая крапивница является идиопатической, и основным в лечении таких больных остается назначение антигистаминных препаратов, сорбентов, жесткой диеты, предусматривающей исключение из пищи красителей, консервантов, жареного, острого, копченостей, соленостей и т.д., (то есть максимально щадящей). В случае если антигистаминные таблетки не помогают, назначаются гормональные препараты.
В нашем центре лечение крапивницы и отека Квинке осуществляется при помощи метода аутолимфоцитотерапии (АЛТ). Суть метода заключается в подкожном введении в боковую поверхность плечасобственных иммунных клеток – лимфоцитов, выделенных из небольшого количества венозной крови больного аллергией. Инъекции проводятся с интервалом два раза в неделю. Курс лечения у взрослых пациентов составляет 6-8 процедур, для детей в возрасте от 5 до 12 лет – 4-6 процедур.Показатели ремиссии при рецидивирующий (в т.ч. холодовой) крапивнице и отеке Квинке при лечении по методу АЛТ:
• 87,4% пациентов – свыше 5 лет;
• 8,3% – от 1-5 лет;
• 4,3% – менее 1 года.
После лечения у 88,6% больных холодовой крапивницей высыпания и отеки проходят полностью.
В 20,4% случаев сохраняются единичные высыпания, покраснения кожи, при температуре ниже -10 ºС.
Холодовая аллергия при температуре ниже -10 ºС после проведения курса АЛТ сохраняется только в 2,3% случаев. При этом выраженность и продолжительность ее проявлений существенно снижается.
Следует помнить, что крапивница и отек Квинке могут привести к развитию угрожающих жизни состояний: анафилактического шока и стеноза гортани. Поэтому, даже если волдыри не сильно беспокоят пациента, ему не следует откладывать свой визит к аллергологу.
Аллергический стоматит значительно снижает качество жизни взрослых и маленьких пациентов, ведь даже привычный прием пищи и разговор при этом заболевании могут сопровождаться сильными болями. Иногда заболевание возникает на фоне травм полости рта или неграмотной гигиены. Но чаще стоматит является формой лекарственной, контактной или микробной аллергии, или может выступать как проявление кожных, аутоиммунных и других заболеваний.
Виды стоматита
В зависимости от характера заболевания и его клинических проявлений, специалисты разделяют катаральный, катарально-геморрагический, а также буллезный, эрозивный, язвенно-некротический и аллергический стоматит.
Последний, в свою очередь, разделяется на следующие виды:
- медикаментозный;
- контактный, например, как аллергия на зубные протезы, брекеты, пластинки;
- катаральный;
- катарально-геморрагический;
- язвенно-некротический;
- эрозивный.
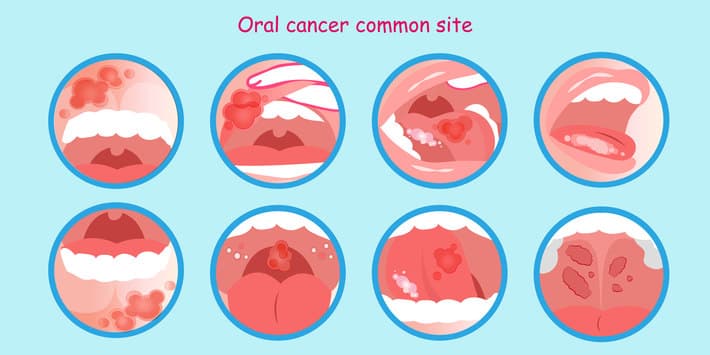
С точки зрения этиологии и патогенеза аллергические стоматиты включают медикаментозные, контактные (в т. ч. протезные), токсико-аллергические, аутоиммунные дерматостоматиты, хронический рецидивирующий афтозный стоматит и другие формы.
В зависимости от скорости развития реакции, медики выделяют немедленный и замедленный типы аллергического стоматита. В первом случае наблюдается ангионевротический отек Квинке, а при замедленном типе реакция на тот или иной раздражитель, как правило, проявляется через несколько дней после контакта с аллергеном.
В редких случаях аллергический стоматит развивается на фоне ношения зубных протезов. Иногда реакция возникает даже после 5–10 лет их ношения, после длительного бессимптомного периода.
Причины заболевания
Как ясно из названия заболевания, отрицательная реакция организма развивается после контакта с различными аллергенами. Чаще всего аллергический стоматит проявляется после контакта с пыльцой растений или спорами плесневых грибов. Заболевание также может проявиться на фоне:
- установки коронок, пломб, протезов из некачественных материалов;
- употребления некоторых видов пищи (в особенности у детей);
- снижения иммунитета;
- курса лечения антибактериальными препаратами или сульфаниламидами;
- запущенного кариеса;
- кровоточивости десен;
- воспалений полости рта;
- размножения патогенных микроорганизмов в полости рта.
Иногда аллергический стоматит проявляется как осложнение болезни Лайма, системной красной волчанки, афтозного стоматита, геморрагического диатеза, а также синдрома Стивенса – Джонсона.
Симптомы
Для заболевания характерны общие и локальные признаки. Первыми симптомами легкой формы аллергического стоматита являются:
- небольшой дискомфорт в полости рта во время гигиенических процедур и приема пищи;
- воспаление и отеки тканей;
- покраснение и зуд пораженных участков слизистой;
- избыточное слюноотделение.
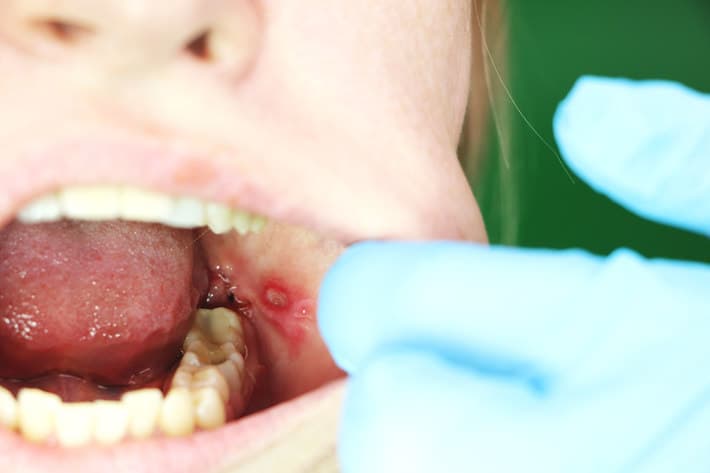
Если аллергический стоматит начался на фоне приема тех или иных медикаментов, больной жалуется на болезненные волдыри, заполненные жидкостью. Клещевому боррелиозу сопутствуют краснота, пузыри на слизистых, а также кровоточащие эрозии и ранки.
Аллергический стоматит без должного лечения развивается очень быстро: у больного повышается температура тела, а пузырьки и волдыри выступают на коже, слизистой глаз, гениталиях.
Если заболевание было спровоцировано болезнью Лайма, красные пятна с каймой возникают на разных участках тела, сильно болят. Иногда пациенты жалуются на суставные боли.
Диагностика
Врач обязательно проводит комплексную проверку и диагностику:
- съемных и несъемных протезов;
- брекетов;
- пломб.
Для уточнения клинической картины заболевания специалист направляет пациента на комплексный анализ крови и мочи, на иммунограмму для оценки состояния иммунной системы. При необходимости врач отправляет пациента на следующие исследования:
- определение уровня кислотности и состава слюны;
- выявление активности содержащихся в слюне ферментов;
- лейкопеническую пробу;
- провокационные пробы со съемом и последующей установкой протезов.
Комплексный подход к диагностике аллергического стоматита позволит оперативно выяснить причину негативной реакции, устранить ее и начать эффективное лечение.
Лечение аллергического стоматита у взрослых
Если стоматолог подтверждает диагноз, он в первую очередь назначает комплексную терапию. Важно не только устранить внешние мучительные проявления заболевания, но и скорректировать медикаментозное лечение, изменить образ жизни пациента и при необходимости отменить препараты, на фоне которых появилось раздражение.
Отличными вспомогательными средствами в лечении заболевания являются народные средства, но применение только лишь травяных отваров не позволит полностью избавиться от заболевания. Главное — определить причину аллергии и как можно скорее устранить ее.
Основными направлениями в лечении стоматита являются:
- выявление и устранение аллергенов;
- подбор подходящих ортопедических конструкций (при выявлении аллергии на них);
- замена некачественных пломб;
- подбор более мягких и щадящих лекарственных препаратов;
- прием антигистаминных препаратов и противоаллергических средств;
- использование местных антисептиков и обезболивающих средств;
- обеззараживание слизистых полосканиями с целью снижения риска распространения инфекции с током крови по всему организму;
- прием анальгетиков и противовоспалительных препаратов.
Лечение аллергического стоматита обязательно включает в себя гипоаллергенную диету. Чтобы афты как можно скорее затянулись, и больной больше не мучился от болезненных ощущений в полости рта, на время лечения следует исключить из рациона:
- кислые, острые и соленые продукты;
- цитрусовые;
- жареные блюда;
- перченые блюда.
На время лечения рекомендуется употреблять блюда мягкой консистенции, например, пюре или супы. Важно не травмировать пораженную и отекшую слизистую, чтобы раны как можно скорее затянулись, и отекшая слизистая не травмировалась.
По назначению стоматолога и аллерголога, больной в качестве дополнительного лечения может использовать различные травяные отвары и целебные масла. Самыми эффективными рецептами считаются:
- Сок алоэ. Сок растения отлично снимает воспаление, заживляет язвочки и ранки. Свежим соком можно полоскать рот, а также можно жевать мякоть мясистого листа, очищенного от кожицы.
- Облепиховое масло. Этим маслом можно лечить стоматит любой формы, в том числе аллергической. Допускается приготовить масло самостоятельно или купить в аптеке. Для дополнения лечения достаточно несколько раз в день смазывать пораженные ткани. Облепиха заживит ранки, смягчит слизистую и снизит воспаление.
- Прополис. Этот продукт пчеловодства прекрасно снимает воспаление и заживляет язвочки и ранки, а также прекрасно дезинфицирует слизистую. Для лечения стоматита достаточно развести аптечную настойку прополиса в воде в пропорции 1:10 и прополоскать ей рот.
- Настой ромашки обладает отличным противовоспалительными и ранозаживляющими свойствами. Для лечения полости рта достаточно насыпать в термос 2 столовые ложки цветов, влить в них 1 литр крутого кипятка и дать настояться в течение 45 минут. Отфильтрованным настоем рекомендуется полоскать рот 3–4 раза в сутки. Вместо ромашки можно использовать настой шалфея или календулы, а также приготовить миксовый сбор, взяв по чайной ложке каждой травы.
Аллергический стоматит у детей
У детей заболевание случается чаще, чем у взрослых, и при этом слабый и неокрепший детский организм острее реагирует на раздражители. Малыш начинает капризничать, жаловаться на боль в полости рта и, конечно, боится идти к стоматологу.
Родителям ни в коем случае нельзя пускать детскую болезнь на самотек, надеясь на народные методы лечения. Если малыш страдает именно от аллергического стоматита, никакие мази и полоскания на 100% не излечат его, пока продолжается контакт с аллергеном. Чувствительные тонкие слизистые легко растрескиваются, кровоточат, а в язвочки быстро проникают патогенные микроорганизмы.
Важно как можно скорее отвести ребенка к специалисту, объяснить ему, что доктор поможет ему избавиться от боли, и начать обследование.
Профилактика аллергического стоматита
К сожалению, далеко не всегда пациенты могут предупредить развитие аллергической формы стоматита. Невозможно предугадать, какой будет реакция полости рта на инородное вещество. При подозрениях на иммунную реакцию стоматолог может направить пациента к аллергологу.
Основными мерами профилактики аллергического стоматита являются своевременное посещение стоматолога и лечение кариеса, укрепление иммунитета и использование подходящих средств для ежедневной гигиены полости рта. При своевременном обнаружении патология успешно лечится.
Мы проверим все конструкции в полости рта пациента, проведем аллергопробы, при необходимости направим пациента к проверенным аллергологам и другим специалистам.
Читайте также:


