Осложнения острого одонтогенного инфекция
Актуальность.
Острая одонтогенная инфекция является одной из актуальных проблем современной хирургической стоматологии. В последние годы отмечается увеличение числа больных острыми одонтогенными воспалительными заболеваниями, нередко наблюдается тяжёлое, прогрессирующее течение, осложняющееся острой дыхательной недостаточностью, медиастенитом, менингоэнцифалитом и другими внутричерепными воспалительными процессами, сепсисом, септическим шоком.
Несмотря на определенные успехи, достигнутые в лечении острых одонтогенных воспалительных заболеваний и их осложнений, летальность продолжает оставаться высокой, что свидетельствует о необходимости ранней диагностики, прогнозировании течения и эффективного лечения.
Нередко отмечается изменение клинической картины заболевания, особенно в начале его развития, что создаёт диагностические трудности. В последние десятилетия чаще наблюдается агрессивное течение разлитых флегмон, остеомиелита, появились тяжелейшие осложнения.
Совершенно очевидно, что учащение и увеличение тяжести течения воспалительных заболеваний привели к значительному росту временной нетрудоспособности, а в ряде случаев к инвалидности анализируемой категории больных. Таким образом, рассматриваемая проблема имеет не только медицинское, но и важное социальное значение.
II.Этиология.
Этиологическим фактором воспалительных заболеваний в абсолютном большинстве случаев (96-98 %) является одонтогенная инфекция, т.е. распространение микробного агента из полости зуба при осложнениях кариеса, сначала в околоверхушечной периодонт (периодонтит), а затем, через множественные мелкие отверстия в кортикальной пластинке лунки зуба в костномозговые пространства альвеолярного отростка.
Возбудителем острой одонтогенной инфекции в подавляющем случае является белый или золотистый стафилококк, чаще в виде моноинфекции или в сочетании с другой кокковой флорой, например со стрептококком.
В настоящее время все большее значение в развитии одонтогенных заболеваний приобретает ассоциативная грибково-бактериальная форма. Здесь имеют значение наличие у подобных больных серьезных фоновых заболеваний (сахарный диабет, опухоли, туберкулез и т.д.), нерациональное лечение пациентов современными средствами терапии (антибиотики, кортикостероиды, цитастатики и т.д.) и целый ряд других моментов. Нужно учитывать и то обстоятельство, что в полости рта имеются спорофитирующие микроорганизмы, находящиеся между собой в состоянии динамического равновесия, которое сложилось в процессе эволюции и поддерживается факторами иммунитета, обеспечивающий гомеостаз. При отмеченных выше заболеваниях и состояниях баланс между отдельными видами микроорганизмов, входящих в грибково-бактериальные ассоциации нарушаются, возникает дисбактериоз, вслед за которым происходит активное размножение смешанной флоры, обуславливающей особенно упорные по своему течению воспалительные процессы.
В результате исследований у 38 % больных одонтогенные воспалительные процессы вызывались смешанной грибково-бактериальной флорой. Наиболее часто выявлялись ассоциации стафило-, стрептококков с актиномицетными грибами Candida, Penicillium, Ahodotorula.
Поскольку инфекционный процесс служит проявлением взаимодействия микро- и макроорганизмов, свойства микробов, в известной мере влияют на характер течения инфекционно-воспалительного процесса, обуславливая те или иные особенности проявления заболевания. Установлено, например, что у больных с такими ограниченными формами острой одонтогенной инфекции, как периодонтит, периостит, микрофлора инфекционного очага представлена чаще стрептококками, а у больных с флегмонами и абсцессами, одонтогенными остеомиелитами челюстей – стафилококками и ассоциации стафилококка с бета- гемолитическим стрептококком. При одонтогенной инфекции, вызванной патогенными штаммами стафилококка чаще, наблюдается развитие остеомиелита челюстей, тогда как непатогенные штаммы этого микроба обычно обуславливают возникновение околочелюстных флегмон и абсцессов.
Наличие в инфекционном очаге аспорогенных анаэробов, определяет преимущественно альтеративный характер воспаления и типичный вид операционной раны: поверхность ее покрыта серым слоем некротических тканей, от раны исходит гнилостный запах, могут выявляться признаки газообразования в тканях, отделяемое представляет собой мутную жидкость красновато серого цвета.
Возможные осложнения при острых одонтогенных воспалительных процессах челюстно-лицевой области.
К осложнениям острых одонтогенных воспалительных заболеваний ЧЛО относятся:
Тромбофлебит лицевых вен. Тромбоз пещеристого синуса.
А. Первичная риногенная гидроцефалия
Б. Базальный арахноидит
В. Гнойный менингит
Гнойный медиастинит, как осложнение инфекционно-воспалительных процессов челюстно-лицевой области чаще развивается у больных с флегмонами окологлоточного пространства(1), корня языка(2), дна полости рта(3), подчелюстной(4) и позадичелюстной(5) областей. Распространение инфекционно-воспалительного процесса на клетчатку средостения из окологлоточного пространства, корня языка происходит сначала в позадиглоточное пространство, а оттуда по клетчатке вдоль глотки и пищевода — в заднее средостение. Из подчелюстной, позадичелюстной областей, из области сонного треугольника инфекционно-воспалительный процесс распространяется по клетчатке вниз вдоль основного сосудисто-нервного пучка шеи и далее — в переднее средостение.
Клиническая картина медиастинита
Основанием заподозрить у больного с флегмоной дна полости рта, окологлоточного, позадичелюстного пространств распространение инфекционно-воспалительного процесса в средостение являются:
появление признаков воспалительного процесса в области шеи, особенно по ходу сосудисто-нервного пучка шеи;
ухудшение общего состояния больного, несмотря на хорошее дренирование гнойных очагов в области головы и шеи (температура до 39-40 о С, озноб, тахикардия)
появление клинических симптомов, характерных для гнойно-воспалительного процесса этой локализации.
Характерные симптомы медиастинита
1. Появление воспалительного инфильтрата по ходу основного сосудисто-нервного пучка в нижнем отделе шеи, в надключичной области, в области яремной впадины.
2. Вынужденное положение больного: сидя с опущенной головой, лежа на боку с поджатыми к животу ногами.
3. Резко выраженная одышка в покое (до 45-50 дыхательных движений в минуту)
4. Втяжение тканей яремной впадины при вдохе (симптом Равич-Щерба).
5. Боль за грудиной или в глубине грудной клетки. Боли усиливаются при глубоком вдохе, кашле, глотании, запрокидывании головы (симптом Герке).
6. Характерное покашливание как следствие гиперсекреции слизи из-за раздражения блуждающего нерва и нарушения дренирования бронхиального дерева в связи с появлением/усилением боли при интенсивном откашливании.
7. Боль в глубине грудной клетки при перкуссии грудины, покалачивании по пяткам при разогнутых нижних конечностях.
8. Рентгенологическое исследование выявляет расширение тени средостения, выпот в плевральной полости, а при наличии гнилостно-некротического процесса, вызванного анаэробной инфекцией, присутствие газа в средостении и парависцеральной клетчатке шеи.
Вскрытие гнойного очага – медиастинотомия. Наиболее чаще используется чрезшейная по Разумовскому – через разрез по переднему краю грудино-ключично-сосцевидной мышцы, начиная от уровня верхнего края щитовидного хряща и на 2-3 см ниже грудино-ключичного сочленения. После вскрытия промывают фурацилином и дренируют.
2. Тромбофлебит лицевых вен. Тромбоз пещеристого синуса.
В развитии данного осложнения основное значение имеет
Богатое кровоснабжение челюстно-лицевой области
Отсутствие клапанов на венах лица
Наличие анастомозов между поверхностными венами лица, венами глазницы и венозными синусами твердой мозговой оболочки (пещеристым синусом): угловая вена (v. angularis) - между венами глазницы и лицевой веной,
Наиболее серьезным осложнением тромбофлебита лицевых вен является тромбоз пещеристого синуса. Это осложнение можно отнести к внутричерепным. Общими симптомами являются сильная головная боль, общая слабость, повышение температуры тела до 38-40°С, лейкоцитоз, повышение СОЭ до 40-60 мм/ч.
Отек и гиперемия кожи век и лба
Инфильтрация мягких тканей орбиты
Экзофтальм, хемоз конъюнктивы, офтальмоплегия, расширение зрачка,гиперемия глазного дна
Может отмечаться ригидность затылочных мышц
При появлении первых признаков заболевания назначают интенсивную антибактериальную (антибиотики широкого спектра, иммунотерапия), дезинтоксикационную и десенсибилизирующую терапию. При гнойно-септическом тромбофлебите лица применяют введение препаратов непосредственно в наружную сонную артерию. Внутриартериально кроме антибиотиков вводят антикоагулянты прямого действия (гепарин) для предотвращения внутрисосудистого свертывания крови. При абсцедировании тромбированных вен и инфильтратов проводят хирургическое лечение с активным дренированием гнойников. Для предотвращения тромбоза пещеристого синуса при тромбофлебите лицевых вен рекомендуется перевязка
угловой или лицевой вены. Лигатуру накладывают через всю толщу тканей без предварительного выделения вены.
А. Первичная риногенная гидроцефалия -
токсико-инфекционный отек оболочек головного мозга с явлениями ликворной гипертензии - возникает под воздействием воспалительного процесса в верхнечелюстных пазухах. Клинически характеризуется интенсивной головной болью, которая может сопровождаться тошнотой и рвотой, симптомами со стороны глаз (снижение остроты зрения, поражение отводящего, глазодвигательного, тройничного нерва).
Б. Базальный арахноидит.
Обусловлен гнойным и полипозным процессом в верхнечелюстных пазухах. Характеризуется резкими односторонними болями вы области лица и головы, поражение V, VI и VII пар черепных нервов.
В. Гнойный менингит
- обычно развивается при гнойном расплавлении стенок пещеристого синуса (вследствие его тромбоза). Характерно острое начало, повышение температуры тела до 39-40 градусов, сильная головная боль, тошнота, рвота, угнетение сознания, менингиальные симптомы ригидность затылочных мышц, симптомы Кернига, Брудзинского), изменения в ликворе (повышение давления, помутнение, плеоцитоз).
- характеризуется наличием признаков менингита, к которым присоединяется очаговая симптоматика, потеря сознания. Отмечается тахикардия, аритмия, падение артериального давления.
4. Одонтогенный сепсис.
В настоящее время различают следующие фазы общей гнойной инфекции:
1.Гнойно-резорбтивная лихорадка - общий синдром, тесно связанный с местным гнойным процессом, характерный для всех гнойно-воспалительных заболеваний челюстно-линевой области.
2.Начальная фаза сепсиса. Диагностируется при наличии гнойно-резорбтивной лихорадки после устранения гнойного очага, его дренирования и проведения медикаментозной терапии и высевании патогенной флоры из крови. В этой фазе при интенсивной терапии заболевание ликвидируется в течение 15-10 дней.
3.Септицемия - характеризуется тяжелым общим состоянием больного (температура тела выше 38 градусов, потрясающий озноб, сильная головная боль, бессонница). Из крови высевается патогенная флора. Пиемические очаги не выявляются.
4.Септикопиемия. В этой фазе помимо явлений септицемии характерно появление метастатических гнойников в результате переноса бактерий гематогенным путем из первичного очага. Для данной стадии характерны следующие симптомы: температура тела выше 38 градусов, тахикардия выше 100 ударов в минуту, анемия, сдвиг лейкоцитарной формулы влево, повышение СОЭ более 60 мм/ч, гипопротеинемня, токсический гепатит и нефрит, выделение при посевах крови патогенных микроорганизмов.
Тяжелым осложнением сепсиса является септический токсико-инфекционный шок. Пусковым моментом для развития шока является одномоментное или многократное наводнение кровотока микроорганизмами и их токсинами. При септическом шоке наблюдаются нарушения функции ЦНС, легочного газообмена, периферического и центрального кровообращения, органические повреждения. Летальность от септического шока в настоящее время остается очень высокой, составляя 50 % и более.
Лечение сепсиса должно быть комплексным и включает в себя следующие компоненты:
Обеспечение хорошего дренирования гнойных очагов с помощью перфорированных полиэтиленовых и полихлорвиниловых трубок, введенных через основной разрез и выведенных через дополнительный (контрапертуру). Гнойный очаг промывают антисептиками.
Антибактериальная терапия с учетом чувствительности микрофлоры к антибактериальным препаратам.
Дезинтоксикационная инфузионная терапия.
Иммунотерапия (введение лейкоцитарной взвеси, гаммаглобулина, антистафилококковой плазмы если возбудитель - стафилококк)
Симптоматическая терапия (в зависимости от поражения различных органов и систем)
ГБУЗ НИКИО им. Л.И. Свержевского ДЗМ
Этиологически и патогенетически возникновение хронического одонтогенного гайморита обусловлено распространением возбудителей со стороны инфицированных зубов, чему способствуют анатомические особенности дна верхнечелюстной пазухи и корней 2-го малого и 1-го и 2-го больших коренных зубов. Особенно наглядно выступает роль одонтогенной инфекции в случаях, когда гранулирующее воспаление верхушки корня зуба, разрушив костную перегородку между дном верхнечелюстной пазухи и периапикальным пространством, вовлекает в воспалительный процесс прилегающие участки слизистой оболочки пазухи. В случае присоединения к этому риногенной инфекции или при наличии недостаточно активной функции дренажного отверстия верхнечелюстной пазухи процесс распространяется на всю слизистую оболочку пазухи, принимает хроническое течение ввиду наличия постоянного источника инфекции в виде одонтогенной инфекции. При наличии околокорневой кисты, особенно если верхушка корня находится в просвете пазухи, одонтогенная киста ввиду наличия свободного пространства быстро увеличивается, заполняя большую часть верхнечелюстной пазухи.
Распространение инфекции возможно и через систему венозного сплетения между тканями альвеолярного отростка и слизистой оболочки верхнечелюстной пазухи. Одонтогенный гайморит может возникнуть в результате нагноившейся околокорневой кисты, а также остеомиелита альвеолярного отростка и тела верхней челюсти.
Указанные выше топографоанатомические данные объясняют случаи возникновения свищей верхнечелюстной пазухи, сообщающихся с полостью рта через лунку удаленного зуба. Длительное незаживление лунки после экстракции 2-го малого и 1-го и 2-го больших коренных зубов, а при больших размерах верхнечелюстной пазухи – 3-го моляра свидетельствует о наличии хронического гнойного одонтогенного гайморита. Появление одонталгий объясняется общностью иннервации части слизистой оболочки верхнечелюстной пазухи и зубов веточками, идущими от верхнего зубного сплетения, образуемого в толще альвеолярного отростка верхней челюсти передними или средними и задними альвеолярными ветвями верхнечелюстного нерва.
Одонтогенный гайморит по симптомам очень схож с другими видами синуситов. Существенное различие имеется лишь в природе возникновения болезни.
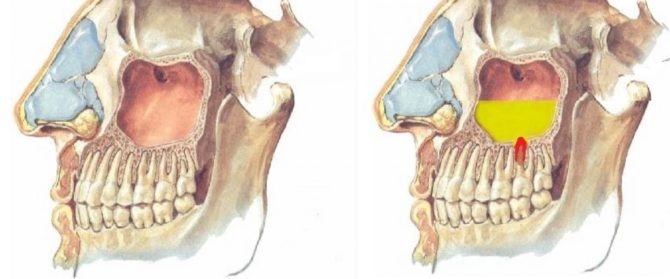
Инфекция верхнего моляра может провоцировать развитие верхнечелюстного синусита
Одонтогенный гайморит может быть как односторонним, так и двусторонним.
По типу течения заболевание может быть острым и хроническим (с периодическими обострениями). Кроме того, одонтогенный гайморит развивается либо с перфорацией дна пазухи, либо без неё. В первом случае выделяют:
- перфорации после удаления зубов вблизи полости, резекции верхушек корней, операций по поводу кист и гайморитов;
- перфорации при специфических поражениях верхней челюсти;
- разрушение дна пазухи растущей опухолью;
- травматические перфорации.
Синуситы с травматической перфорацией также могут развиваться с присутствием инородного тела. Это могут быть корни больного моляра, материал пломбы или элементы внутричелюстного импланта.
К провоцирующим факторам развития инфекции слизистой носа можно отнести:
- нагноение кисты зуба;
- пародонтоз;
- глубокий кариес;
- некачественное лечение пульпита;
- периодонтит;
- перфорация стенки пазухи при удалении верхнего моляра;
- неправильная установка имплантов;
- киста зуба верхней челюсти.
Симптомы и признаки
Симптомы одонтогенного гайморита зависят от стадии заболевания. Для острой формы характерны следующие проявления:
- умеренные болевые ощущения в подглазничной области с той стороны, где развивается инфекция;
- чувство тяжести в области переносицы;
- боль при надавливании на область гайморовой пазухи;
- боль при надкусывании на верхний моляр;
- отёк слизистой носа;
- жжение дёсен;
- гнойные выделения.
Характерным для острой формы одонтогенного гайморита является стремительное ухудшение самочувствия. Больной жалуется на озноб, появляется сонливость, температура тела повышается до 40°C.
Хроническая стадия характеризуется периодически возникающими болевыми ощущениями в области воспалённой гайморовой пазухи. При этом общее состояние пациента может оставаться нормальным. Он продолжает вести привычный образ жизни, но периодически жалуется на появление выделений из носа с неприятным запахом. Отёк мягких тканей щеки, как правило, отсутствует. Надкусывание верхнего моляра может вызывать лёгкую болезненность.
Обострение хронического одонтогенного гайморита имеет схожую клиническую картину с острой формой заболевания. Часто ухудшение состояние пациента наблюдается после переохлаждения, гриппа или ОРВИ.
Диагностика
При появлении болевых ощущений и выделений из носовых пазух важно отличить одонтогенный гайморит от риногенного. Сделать это можно только путём дифференциальной диагностики, включающей следующие методы:
- Рентгенологическое исследование. Для одонтогенного гайморита характерным является одностороннее снижение прозрачности пазухи. Кроме того, удаётся выявить очаг инфекции в ротовой полости.
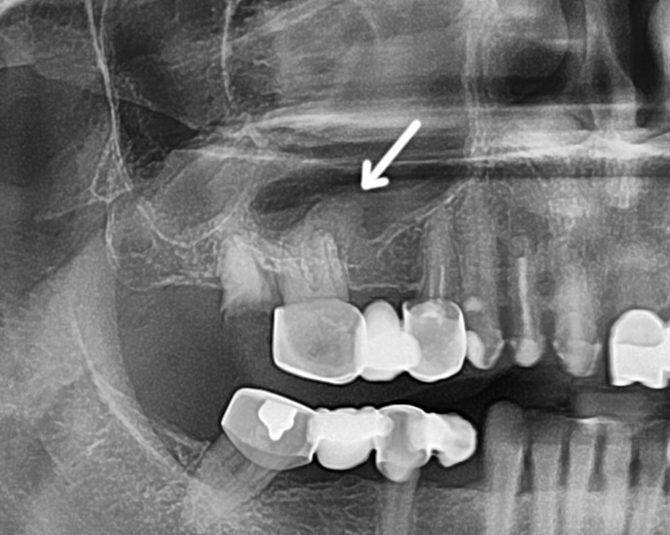
Рентгенологическое исследование — один из наиболее точных методов диагностики гайморита
- Осмотр носовых пазух. О присутствии инфекции может свидетельствовать отёк слизистой, гнойные выделения.
- Опрос пациента.
Квалифицированный специалист должен знать, как отличить острый однотогенный синусит от периодонтита, пульпита или невралгии тройничного нерва. Исследование характера симптомов, а также рентгеновских снимков носовых пазух позволяет точно поставить диагноз.
Лечение
Терапия заболевания требует комплексного подхода. Лечение проводится двумя специалистами — челюстно-лицевым хирургом и ЛОР-врачом. Изначально необходимо устранить причину развития инфекции.
Правильная терапия больного моляра верхней челюсти — половина пути к успеху.
Стоматолог удаляет больной зуб, проводит резекцию корня, устранение гранулёмы или кисты, выполняет лечение пульпита.
Ускорить процесс восстановления после болезни помогут физиотерапевтические процедуры
Возможные осложнения и последствия
Основная опасность гайморита заключается в том, что имеющаяся инфекция может проникнуть в ближайшие ткани. При несвоевременном лечении возрастает риск развития следующих патологий:
- гнойные поражения мягких тканей;
- менингит;
- киста.
Раковые заболевания носовых пазух нередко являются следствием хронического одонтогенного гайморита. Единственный способ уберечься от серьёзных последствий — своевременно обратиться за медицинской помощью.
Автор статьи – врач челюстно-лицевой хирург Гришкин О.Ю.
Г. МОСКВА, ХОРОШЕВСКОЕ ШОССЕ, Д. 1
+7 (495) 941-39-09, 941-06-42, 941-31-09
Регистратура платных услуг: +7 (499) 740-50-51
ВРЕМЯ РАБОТЫ:
ПН-ПТ: 08:00 – 20:00,
СБ: 09:00 – 16:00
Г. МОСКВА, ЗАГОРОДНОЕ ШОССЕ, Д.18А, СТР.2
+7 (495) 109-44-99
Многоканальный номер
ВРЕМЯ РАБОТЫ:
РЕГИСТРАТУРА ОМС: ПН-ПТ 08:00-19:45, СБ 08:00-14:00
РЕГИСТРАТУРА ПЛАТНЫХ УСЛУГ и УСЛУГ ДМС:
ПН-ПТ 08:00-19:45, 2Я и 4Я СУББОТА МЕСЯЦА 09:00-14:00
Г. МОСКВА, ПРОСПЕКТ ВЕРНАДСКОГО, 9/10
+7 (495) 930-22-00
ВРЕМЯ РАБОТЫ:
ПН-ЧТ:08:30-19:00
ПТ:08:30-18:00

Особое место в современной челюстно-лицевой хирургии и хирургической стоматологии занимают вопросы диагностики, лечения и патогенеза остеомиелитов костей лицевого скелета. Механизм развития наиболее сложного из существующих - одонтогенного остеомиелита, не похож на механизмы развития этого заболевания в других костях. В специализированных стационарах большая половина пациентов обращаются с этим заболеванием. В том числе из 100 обратившихся в стационар детей у 70 пациентов обнаружен одонтогенный остеомиелит [1].
Материалы и методы исследования. В результате проведенного комплексного лечения у 30 пациентов с диагнозом острый одонтогенный остеомиелит нижней челюсти в возрастной группе от 30 до 35 лет была отмечена положительная динамика развития заболевания. Говоря о распространенности заболевания у исследуемых больных, необходимо отметить, что у всех наблюдалась локализация воспалительного процесса в пределах 2-3 зубов. Известно, что кариозным воспалением поражаются чаще всего нижние моляры. Это подтверждается и нашим исследованием, в котором основной причиной одонтогенного остеомиелита нижней челюсти были моляры, пораженные кариозным процессом (83%), очень редко подвергаются кариозным разрушениям – премоляры (14%) и крайне редко - резцы (3%).
Результаты исследования и их обсуждение
В развитии осложнений при остром одонтогенном остеомиелите челюстей большое значение имеет давность заболевания, т.е. время, которое прошло от начала заболевания до попадания больных в стационар. 50% пациентов (15 из 30) с данной патологией поступили на лечение в стационар в тяжелом состоянии на 9-12-й день с момента начала заболевания, 12 больных – на 6-8-й день, и только 3 пациентов поступило в течении 5 суток развития заболевания.
Первым этапом клинического исследования был опрос больных, когда уточнялись жалобы, анамнез заболевания и жизни пациента. Проводился анализ причинных факторов возникновения и развития заболевания. Оценка общего состояния больных осуществлялась в соответствии с субъективными ощущениями пациентов, температурной реакцией, состоянием основных органов и систем организма, местным статусом, в состав которого входили: перифокальный отек, наличие флюктуации, контрактура жевательной мускулатуры, увеличение и болезненность регионарных лимфоузлов.
Острый гнойный процесс в челюстных костях развивается при внедрении одонтогенной инфекции. При анализе видового состава микрофлоры остеомиелитических гнойных очагов установлено, что там превалирует золотистый и белый стафилококк, стрептококк, ряд палочковидных форм. При тяжелых формах остеомиелита челюсти отмечается наличие анаэробных стрептококков и патогенных штаммов стафилококков. Большое значение в этиологии заболевания отводится анаэробной инфекции.
Кроме того, на современном этапе численность пациентов с указанной патологией существенно возросла, тяжесть заболевания также нарастает, что объясняет возникновение тяжелых и грозных осложнений, в частности медиастинита, сепсиса, тромбофлебита вен лица и синусов головного мозга. Значительная часть ученых рассматривает преобладающее заболевание одонтогенным остеомиелитом челюсти лиц в возрастной категории 20-40 лет, причем чаще всего болеют мужчины. Частота остеомиелита челюсти в большинстве случаев объясняется периодичностью возникновения воспалительного процесса в околоверхушечных тканях групп зубов: первого моляра, третьего моляра, в окружности которых возникают периодонтальные и маргинальные воспалительные процессы [2; 3].
Внедрение воспалительного процесса в глубжележащие ткани из одонтогенных очагов инфекции способствует возникновению в кости небольших полостей, посредством которых проходят кровеносные, лимфатические сосуды и нервы. Наличие генерализованной воспалительной реакции обуславливает изменение интенсивности кровотока, нарушения в свертывающей и фибринолитической системах и т.д.
Имеющиеся современные способы терапии, включающие использование лекарственных средств, обладающих различным фармакологическим действием, не позволяют обеспечить полное отсутствие гнойно-воспалительных осложнений. Основной причиной низкой эффективности традиционных схем лечения ряд ученых считает возникновение устойчивости микроорганизмов к действию антимикробных препаратов, что можно объяснить частым и нерациональным применением антибактериальных препаратов в процессе лечения различных заболеваний и выраженной приспособительной способностью патогенных штаммов [4; 5].
В настоящее время отечественные и зарубежные ученые внесли существенный вклад в решение проблемы профилактики и лечения гнойно-воспалительных заболеваний зубо-челюстной системы, что не обеспечило снижение актуальности описанной проблемы.
Бесспорно, процессам свободнорадикального окисления принадлежит огромное значение в жизнедеятельности клеток и развитии патологии, что объясняется тем, что реакция свободнорадикального окисления - необходимый этап процессов метаболизма процессов в организме человека, а повышение интенсивности свободнорадикального окисления – это следствие или причина патологических изменений в клетках и тканях [6; 7].
Между тем при наличии общесоматических заболеваний отмечается изменение секреции мелатонина, который нарушает активацию процесса перекисного окисления липидов, повышая электрофизиологические свойства, уменьшает скорость роста сосудистого эндотелия при гипергликемии. Всё вышеизложенное дает основание говорить о том, что мелатонин благоприятно влияет на функции жировой ткани, хронические воспалительные процессы, процессы углеводного и жирового обмена. На фоне окислительного стресса и воспаления имеет место защитный эффект на эндотелий, восстанавливает дилатацию аорты, нарушенную при гипергликемии [10].
Оценка динамики клинического течения восстановительного процесса пациентов в послеоперационном периоде на второй, пятый и восьмой день проводилась по следующим параметрам: интенсивность и продолжительность послеоперационной боли в области раны, отек и гиперемия слизистой оболочки, отеки мягких тканей, гнойное отделяемое из ран, послеоперационный дефект. Каждый из признаков имел определенное количество баллов, от 0 до 4, которое характеризовало его интенсивность и выраженность. Балл, равный 0 - полное отсутствие признака, балл 4 говорил о максимальной интенсивности и выраженности параметра. Так, в ходе оценки объема послеоперационного дефекта наибольший объем, который отвечал изначальному размеру раны, соответствовал 4 баллам, отсутствие раневого дефекта или же его размеры до 3 мм составляло 0 баллов. Складывая балльные оценки всех параметров, получали величину от минимальной - равной 0, до максимальной - 24. Сумма баллов объясняет тяжесть течения послеоперационного периода в челюстно-лицевой области на слизистой оболочке полости рта. Определялось среднее арифметическое баллов, которые были набраны пациентам в контрольной и опытной группах по каждому конкретному показателю, определялось стандартное отклонение. Достоверность полученных результатов вычислялась с применением t-критерия Стьюдента в программе Statistica6.0. Полученные в ходе исследования данные можно суммировать в следующей таблице.
Эффективность применения Мелаксена в лечении острого одонтогенного остеомиелита
ГБУЗ НИКИО им. Л.И. Свержевского ДЗМ
Этиологически и патогенетически возникновение хронического одонтогенного гайморита обусловлено распространением возбудителей со стороны инфицированных зубов, чему способствуют анатомические особенности дна верхнечелюстной пазухи и корней 2-го малого и 1-го и 2-го больших коренных зубов. Особенно наглядно выступает роль одонтогенной инфекции в случаях, когда гранулирующее воспаление верхушки корня зуба, разрушив костную перегородку между дном верхнечелюстной пазухи и периапикальным пространством, вовлекает в воспалительный процесс прилегающие участки слизистой оболочки пазухи. В случае присоединения к этому риногенной инфекции или при наличии недостаточно активной функции дренажного отверстия верхнечелюстной пазухи процесс распространяется на всю слизистую оболочку пазухи, принимает хроническое течение ввиду наличия постоянного источника инфекции в виде одонтогенной инфекции. При наличии околокорневой кисты, особенно если верхушка корня находится в просвете пазухи, одонтогенная киста ввиду наличия свободного пространства быстро увеличивается, заполняя большую часть верхнечелюстной пазухи.
Распространение инфекции возможно и через систему венозного сплетения между тканями альвеолярного отростка и слизистой оболочки верхнечелюстной пазухи. Одонтогенный гайморит может возникнуть в результате нагноившейся околокорневой кисты, а также остеомиелита альвеолярного отростка и тела верхней челюсти.
Указанные выше топографоанатомические данные объясняют случаи возникновения свищей верхнечелюстной пазухи, сообщающихся с полостью рта через лунку удаленного зуба. Длительное незаживление лунки после экстракции 2-го малого и 1-го и 2-го больших коренных зубов, а при больших размерах верхнечелюстной пазухи – 3-го моляра свидетельствует о наличии хронического гнойного одонтогенного гайморита. Появление одонталгий объясняется общностью иннервации части слизистой оболочки верхнечелюстной пазухи и зубов веточками, идущими от верхнего зубного сплетения, образуемого в толще альвеолярного отростка верхней челюсти передними или средними и задними альвеолярными ветвями верхнечелюстного нерва.
Одонтогенный гайморит по симптомам очень схож с другими видами синуситов. Существенное различие имеется лишь в природе возникновения болезни.

Инфекция верхнего моляра может провоцировать развитие верхнечелюстного синусита
Одонтогенный гайморит может быть как односторонним, так и двусторонним.
По типу течения заболевание может быть острым и хроническим (с периодическими обострениями). Кроме того, одонтогенный гайморит развивается либо с перфорацией дна пазухи, либо без неё. В первом случае выделяют:
- перфорации после удаления зубов вблизи полости, резекции верхушек корней, операций по поводу кист и гайморитов;
- перфорации при специфических поражениях верхней челюсти;
- разрушение дна пазухи растущей опухолью;
- травматические перфорации.
Синуситы с травматической перфорацией также могут развиваться с присутствием инородного тела. Это могут быть корни больного моляра, материал пломбы или элементы внутричелюстного импланта.
К провоцирующим факторам развития инфекции слизистой носа можно отнести:
- нагноение кисты зуба;
- пародонтоз;
- глубокий кариес;
- некачественное лечение пульпита;
- периодонтит;
- перфорация стенки пазухи при удалении верхнего моляра;
- неправильная установка имплантов;
- киста зуба верхней челюсти.
Симптомы и признаки
Симптомы одонтогенного гайморита зависят от стадии заболевания. Для острой формы характерны следующие проявления:
- умеренные болевые ощущения в подглазничной области с той стороны, где развивается инфекция;
- чувство тяжести в области переносицы;
- боль при надавливании на область гайморовой пазухи;
- боль при надкусывании на верхний моляр;
- отёк слизистой носа;
- жжение дёсен;
- гнойные выделения.
Характерным для острой формы одонтогенного гайморита является стремительное ухудшение самочувствия. Больной жалуется на озноб, появляется сонливость, температура тела повышается до 40°C.
Хроническая стадия характеризуется периодически возникающими болевыми ощущениями в области воспалённой гайморовой пазухи. При этом общее состояние пациента может оставаться нормальным. Он продолжает вести привычный образ жизни, но периодически жалуется на появление выделений из носа с неприятным запахом. Отёк мягких тканей щеки, как правило, отсутствует. Надкусывание верхнего моляра может вызывать лёгкую болезненность.
Обострение хронического одонтогенного гайморита имеет схожую клиническую картину с острой формой заболевания. Часто ухудшение состояние пациента наблюдается после переохлаждения, гриппа или ОРВИ.
Диагностика
При появлении болевых ощущений и выделений из носовых пазух важно отличить одонтогенный гайморит от риногенного. Сделать это можно только путём дифференциальной диагностики, включающей следующие методы:
- Рентгенологическое исследование. Для одонтогенного гайморита характерным является одностороннее снижение прозрачности пазухи. Кроме того, удаётся выявить очаг инфекции в ротовой полости.

Рентгенологическое исследование — один из наиболее точных методов диагностики гайморита
- Осмотр носовых пазух. О присутствии инфекции может свидетельствовать отёк слизистой, гнойные выделения.
- Опрос пациента.
Квалифицированный специалист должен знать, как отличить острый однотогенный синусит от периодонтита, пульпита или невралгии тройничного нерва. Исследование характера симптомов, а также рентгеновских снимков носовых пазух позволяет точно поставить диагноз.
Лечение
Терапия заболевания требует комплексного подхода. Лечение проводится двумя специалистами — челюстно-лицевым хирургом и ЛОР-врачом. Изначально необходимо устранить причину развития инфекции.
Правильная терапия больного моляра верхней челюсти — половина пути к успеху.
Стоматолог удаляет больной зуб, проводит резекцию корня, устранение гранулёмы или кисты, выполняет лечение пульпита.
Ускорить процесс восстановления после болезни помогут физиотерапевтические процедуры
Возможные осложнения и последствия
Основная опасность гайморита заключается в том, что имеющаяся инфекция может проникнуть в ближайшие ткани. При несвоевременном лечении возрастает риск развития следующих патологий:
- гнойные поражения мягких тканей;
- менингит;
- киста.
Раковые заболевания носовых пазух нередко являются следствием хронического одонтогенного гайморита. Единственный способ уберечься от серьёзных последствий — своевременно обратиться за медицинской помощью.
Автор статьи – врач челюстно-лицевой хирург Гришкин О.Ю.
Г. МОСКВА, ХОРОШЕВСКОЕ ШОССЕ, Д. 1
+7 (495) 941-39-09, 941-06-42, 941-31-09
Регистратура платных услуг: +7 (499) 740-50-51
ВРЕМЯ РАБОТЫ:
ПН-ПТ: 08:00 – 20:00,
СБ: 09:00 – 16:00
Г. МОСКВА, ЗАГОРОДНОЕ ШОССЕ, Д.18А, СТР.2
+7 (495) 109-44-99
Многоканальный номер
ВРЕМЯ РАБОТЫ:
РЕГИСТРАТУРА ОМС: ПН-ПТ 08:00-19:45, СБ 08:00-14:00
РЕГИСТРАТУРА ПЛАТНЫХ УСЛУГ и УСЛУГ ДМС:
ПН-ПТ 08:00-19:45, 2Я и 4Я СУББОТА МЕСЯЦА 09:00-14:00
Г. МОСКВА, ПРОСПЕКТ ВЕРНАДСКОГО, 9/10
+7 (495) 930-22-00
ВРЕМЯ РАБОТЫ:
ПН-ЧТ:08:30-19:00
ПТ:08:30-18:00
Читайте также:


