Неустойчивый стул после кишечной инфекции
Кишечные инфекции у детей: профилактика, симптомы и лечение

ОКИ — это инфекционные заболевания, характеризующиеся диареей, рвотой, обезвоживанием и общей интоксикацией. Возбудителями острых кишечных инфекций у детей являются бактерии, вирусы или простейшие микроорганизмы. Самые распространенные и наиболее неприятные кишечные инфекции — дизентерия, сальмонеллез, эшерихиоз (кишечная палочка) и ротавирусная инфекция.
Механизм передачи этих заболеваний фекально-оральный. Возбудитель инфекции выделяется во внешнюю среду с калом больного и попадает в воду, пишу, на окружающие предметы, а через них и в рот человеку. Чаще всего виной — грязные руки.
Заражение кишечными инфекциями связано с употреблением некачественных или неправильно хранящихся продуктов, некипяченой воды, нарушениями правил личной гигиены. В переносе инфекции определенную роль играют мухи.
Кишечные инфекции у детей встречаются не только в виде отдельных случаев, но и в виде эпидемических вспышек. Развитию эпидемий способствуют нарушения санитарно-гигиенических норм. ОКИ распространены повсеместно, и заразиться ими очень легко. Дети более восприимчивы к этим инфекциям из-за незрелости пищеварительной системы. Иммунитет к кишечным инфекциям обычно не стойкий, многими из них можно переболеть многократно.
Факторы, способствующие возникновению ОКИ:
- Плохое водоснабжение.
- Плохая система канализации.
- Плохие санитарно-гигиенические условия.
- Несоблюдение элементарных гигиенических правил (мыть руки перед едой, пить кипяченую воду и др.).
- Нарушение хранения пищевых продуктов.
- Способствуют принятию кишечных инфекций ослабление и истощение ребенка, плохой иммунитет, хронические заболевания — все то, что способствует снижению защитных сил организма. Кишечные инфекции бывают:
Симптомы кишечной инфекции у детей .
Инкубационный период ОКИ составляет от нескольких часов до нескольких суток.
Диарея (понос) является наиболее распространенным специфическим признаком кишечных инфекций у детей. Жидкий стул более трех раз в сутки, отмеченный у ребенка, должен заставить родителей заподозрить ОКИ.
Рвота — еще один специфический признак ОКИ. Даже однократная рвота у ребенка может говорить о развитии заболевания.
В большинстве случаев у детей с ОКИ повышается температура тела. В зависимости от возбудителя и тяжести течения заболевания, она может достигать 41 °C или оставаться субфебрильной.
Дегидратация (обезвоживание), развивающаяся в результате диареи, рвоты и повышения температуры, является основной опасностью при ОКИ у детей. Ребенок теряет много жидкости с жидким стулом и рвотой. Помимо воды организм покидают соли калия и натрия, необходимые для работы сердца, мышц, нервной системы и других органов. Чем больше ребенок потерял жидкости, тем хуже его состояние.
Первые признаки обезвоживания:
- жажда;
- сухость кожи и слизистых, снижение эластичности кожи;
- слабость, вялость, сонливость, отказ от еды;
- мочеиспускания редкие, малыми порциями, моча концентрированная, темная.
На тяжесть течения болезни влияют:
- Количество возбудителя, попавшего в организм (чем больше, тем тяжелее протекает ОКИ).
- Вид возбудителя и его агрессивность (особенно тяжелым течением отличаются дизентерия, сальмонеллез, холера, эшерихиоз).
- Возраст ребенка (чем младше, тем тяжелее протекает ОКИ).
- Изначальное состояние здоровья ребенка (ослабленный или с хорошим иммунитетом).
- Адекватность проводимого лечения.
Наиболее распространенные ОКИ.

Дизентерия (шигеллёз ) - острая кишечная инфекция. Чаще болеют дети от 3 до 10 лет, посещающие детские коллективы. Заболеваемость круглогодичная с подъёмом в июле и августе. Специфический иммунитет нестоек. Продолжительность инкубационного периода - 1 - 7дней. Заболевание начинается остро с повышения температуры тела (до 38,5-40,0 °С), нарастающих симптомов слабости, вялости и головной боли. На фоне лихорадки отмечают озноб, возможны нарушения сознания, бред, судороги. Аппетит снижен или отсутствует. В первые дни может быть рвота. Боли в животе схваткообразные, локализуются в левой подвздошной области. Стул жидкий, скудный, с примесью мутной слизи и прожилок крови.

Сальмонеллёз - острая кишечная инфекция, преимущественно у детей старшего возраста. Передаётся через яйца и мясо птицы. Клиническая картина заболевания зависит от возраста больного, пути инфицирования, вида и свойств возбудителя. У детей начало болезни обычно подострое или постепенное. Рвота может начаться как с 1-го дня болезни, так и позже. Стул обильный, жидкий. Выражены метеоризм, увеличение печени и селезёнки.
Эшерихиозы (колиинфекция) - острая кишечная инфекция.

Инкубационный период продолжается от нескольких часов до 2-7 дней.Характерно подострое, реже острое начало заболевания. Температура тела нормальная или субфебрильная. Отмечают вялость, слабость, снижение аппетита. Упорная рвота (срыгивания) и метеоризм - наиболее постоянные симптомы, они появляются с 1-го дня болезни. Характерен стул брызжущий, обильный, жёлтого цвета, с умеренным количеством слизи. У старших детей эшерихиозы можут протекать по типу ПТИ.
Ротавирусная инфекция.

Это наиболее частая из причин инфекционных гастроэнтеритов у детей в возрасте до 3 лет. Инкубационный период составляет от 15 ч до 3-5 суток (чаще 1-3 дня). Начало острое, все симптомы заболевания развиваются в течение 1 суток. У большинства больных поражения ЖКТ и органов дыхания сочетаются. Катаральные явления часто предшествуют диарее. Респираторный синдром проявляется покраснением и рыхлостью тканей зева, заложенностью носа, покашливанием. Параллельно присоединяется жидкий стул, водянистый, пенистый, слабо окрашенный, с небольшой примесью слизи. Частота его не превышает 4-5 раз в сутки. Рвота часто возникает одновременно с диареей или предшествует ей, бывает повторной и продолжается в течение 1-2 дней. Температура тела обычно не превышает 38,5-39 °С и нормализуется к 3 - 4-му дню болезни. Наиболее типичными признаками общей интоксикации являются слабость, вялость, адинамию, головную боль, головокружение.
Кишечные инфекции, вызываемые условно патогенными микроорганизмами.

У детей старше 1 года болезнь нередко протекает в форме ПТИ с многократной рвотой и тяжёлой интоксикацией. В начале заболевания возникает гастроэнтерит, затем может развиться энтероколит.
Стафилококковая кишечная инфекция.

Среди здоровых детей обсеменённость стафилококками велика. У детей болезнь проявляется тяжёлой интоксикацией, высокой температурой (до 39-40С), болями в области желудка, многократной рвотой. Стул жидкий, ярко-жёлтого или оранжевого цвета, со слизью. Заболевание часто имеет затяжной волнообразный характер. Субфебрильная температура тела(37,1-37,3С), неустойчивый стул могут сохраняться в течение нескольких недель.
Пищевые токсико-инфекции возникают при употреблении в пищу продуктов, содержащих стафилококковый экзотоксин. Вероятность развития ПТИ увеличивает длительное хранение пищевых продуктов и нарушение правил их хранения. Заболевание развивается после короткого инкубационного периода (1-4 ч). Лихорадка отсутствует, выражены боли в области желудка, тошнота и рвота.
Диагностика кишечной инфекции у детей.
1. Бактериологические посевы кала и рвотных масс определяют, каким микробом вызвана кишечная инфекция.
2. Анализы крови на рост титра антител к какому-либо возбудителю. Определяют реакцию иммунной системы на предположительное попадание инфекции. Этот метод на практике используется редко.
3. Экспресс-диагностика: иммуноферментный анализ (ИФА) и другие лабораторные анализы применяют в условиях больниц.
4. Копрологический анализ кала. В нем можно увидеть степень переваривания пищи, кровь, слизь и простейших (амеб и лямблий).
Принципы лечения острой кишечной инфекции.
Прежде всего, необходимо обратиться к врачу.
Госпитализируются в больницу:
· Дети с тяжелым течением ОКИ. Маленькие дети и со среднетяжелым.
· Ослабленные дети с какими-либо сопутствующими острыми или хроническими заболеваниями.
· Дети с брюшным тифом и холерой.
· Дети работников пищевой промышленности.
· Дети из закрытых детских учреждений (интернаты, санатории), из общежитий и коммунальных квартир.
Диета.
Кормить ребенка с кишечной инфекцией нужно обязательно. Пища должна быть максимально щадящей.
· Картофельное или другое овощное (тыква, кабачок, морковь) пюре на воде (можно добавить растительное масло).
· Сухарики из белого хлеба, сухое несдобное печенье.
· Суп овощной (картошка, лук, морковь, кабачки, тыква) с рисом.
· Каша рисовая и гречневая на воде. Овсяно-морковный отвар.
· Отварное протертое мясо.
· Кисломолочные продукты (йогурт, кефир, простокваша, творог) нежирные.
· Фрукты и ягоды: яблоки (лучше печеные или потертые на терке), груши, бананы, арбуз, черника, лимон.
· Фруктовые и фруктово-овощные соки, лучше свежевыжатые без сахара, разбавленные водой.
Жидкость.
При рвоте и поносе ребенок обязательно должен пить, чтобы не возникло обезвоживания организма.
Жидкость пьют медленно. Большое количество жидкости, выпитое однократно приводит к рвоте. Ребенку дают воду маленькими глотками: по 1-2 глотка с перерывами в 5-15 минут. После каждой рвоты ребенку необходимо 100-200 мл воды. Если ребенок отказывается пить, ему капают жидкость в рот из пипетки (можно во время сна).
Для восполнения жидкости используют специальные солевые растворы (регидрон), а также минеральную воду без газов (боржоми). Ребенку можно пить чай или воду с лимоном, отвар ромашки, клюквенный морс. Сахар в напитки лучше не добавлять, или использовать его в минимальных количествах.
Профилактика кишечной инфекции.
- Изоляция больного. Детям выделяют отдельную посуду и предметы личного пользования.
- В помещении, где находится больной ОКИ необходимо проводить дезинфекцию. Обрабатывают дезинфицирующими средствами посуду и игрушки, унитаз и горшок больного ребенка, протирают дверные ручки и выключатели.
- Всем, находящихся в контакте с больным, необходимо сдать анализ на наличие микробов кишечной группы.
- После выздоровления ребенку обязательно проводят повторное бактериологическое исследование кала, чтобы убедиться, что возбудителя в кишечнике больше нет.
- Дети, поступающие в детские сады должны пройти обследование на наличие возбудителей кишечной группы.
- И, самое важное, не забывайте о соблюдении правил личной гигиены.
Острые кишечные инфекции, пожалуй, самые неприятные заболевания, связанные с поражением желудочно-кишечного тракта (кишечника, поджелудочной железы), сопровождающиеся тошнотой, рвотой, болями в животе, жидким стулом, возможно, подъемом температуры. Когда ваш ребенок заболел, он осматривается врачом-педиатром, получает назначения. Ребенок соблюдает определенную диету, пьет лекарства (обычно это ферменты, сорбенты, биопрепараты).
На фоне диеты, приема лекарств выздоровление наступает быстро, обычно достаточно 5-7 дней для улучшения самочувствия. Ура! Мы здоровы! К сожалению, любая кишечная инфекция ведет к повреждению слизистой оболочки желудка, кишечника, влияет на функцию поджелудочной железы. Полное восстановление кишечника, его ворсинок занимает 3-4 недели. Приблизительно столько же времени необходимо для нормализации функции поджелудочной железы. Поэтому золотое правило: после перенесенной кишечной инфекции все дети должны соблюдать диету, позволяющую закрепить эффект от лечения и дать вашему ребенку возможность восстановиться полностью. В этой ситуации врачи не могут обойтись без вашей помощи, дорогие родители.
Чем можно накормить ребенка:
В течение 2-х недель после инфекции разрешаются:
- Каши на воде (рисовая, кукурузная, гречневая, овсяная): хорошо разваренные.
Какую кашу дать — зависит от характера стула. Если у вашего ребенка сохраняется частый, жидкий стул, стоит сварить рисовую кашу. При улучшении стула (по консистенции стул напоминает густую кашу) можно постепенно вводить гречневую кашу, начиная с замены 1/3-1/2 объема кормления, 1 раз в день. Если стул не ухудшился, на следующий день одно кормление можно полностью заменить на гречку. У детей со склонностью к запорам в питание изначально лучше включать кукурузную или гречневую каши, овсяную лучше вводить постепенно, начиная с замены 1/2-1/3 объема кормления.
- Мясо — постное (говядина, телятина, индейка, кролик, курица- только грудки).
Мясо готовится в виде мясного гоше, котлет или тефтелей на пару. Для детей 1-го года жизни предпочтительно мясо в баночках. В рацион питания мясо вводим постепенно, начиная с -1 чайной ложки 1 раз в день для детей до одного года, с 1-2 чайных ложек для детей 2-3 лет. Если ребенок хорошо перенес введение мяса в питание (нет рвоты, стул не стал чаще, жиже), каждый следующий день объем мяса может быть увеличен в 2 раза от предыдущего с постепенным достижением возрастной нормы.
Для детей 1-го года жизни в рацион постепенно, начиная с 1/2-1 чайной ложки, вводим натуральный творожок (внимание: творожки без наполнителей – фруктов, ягод). Если вы поняли, что ребенок хорошо усваивает натуральный творожок, через неделю можете разнообразить его меню, введя творог с яблоком, грушей или бананом. Творожки, содержащие ягоды, экзотические фрукты, вводятся в последнюю очередь, через 3-4 недели. Для детей старшего возраста в питание подходит творог с минимальным процентом жирности 0-5% без наполнителей.
Разрешена сметана 10-15% жирности 10-30 грамм в сутки в виде добавок к творогу, в супы.
Кефир, кисло-молочные смеси детям 1-го года жизни вводим начиная с 5-10мл однократно, 1 раз в сутки, постепенно увеличивая объем на 10-20мл ежедневно до достижения суточной нормы смеси.
Можно побаловать ребенка йогуртом, либо натуральным, либо содержащим в качестве наполнителей яблоко, грушу, банан.
Бананы, в виде пюре, начиная с 1-2 чайных ложек в сутки.
Яблоки в течение первой недели после инфекции предпочтительно употреблять в виде яблочного пюре промышленного или домашнего приготовления (испечь яблоко в духовке или печке СВЧ, протереть через сито) также начиная с 1 чайной ложки. При покупке пюре в баночках внимательно изучите состав: только яблоко, без добавления сливок, ягод. Через 5-7 дней при хорошей переносимости яблочного пюре можете предложить ребенку кусочек свежего яблока без кожуры.
Через 2 недели можно давать ребенку сливу, абрикосы, киви, в последнюю очередь – через 3-4 недели — ананас, манго. Не идем на поводу у ребенка: все даем понемногу, постепенно.
- Овощи: кабачок, цветная капуста, брокколи, тыква, картофель, разрешены отварные в виде пюре. Желательно, чтобы картофель в питании ребенка в этот период составлял не более 1/3-1/2 объема всех овощей.
- Яйцо дается в виде паровых омлетов на воде через 1-2 недели после перенесенной инфекции не более 1-2 раз в неделю в течение 2-3-х недель.
- Хлебобулочные изделия: белый хлеб (вчерашний), сушки и сухари (без изюма, мака, сахара), простые крекеры, сухое печенье.
- Макаронные изделия, требующие сильного напряжения организма для переваривания, разрешаются не чаще 1-2 раз в неделю, при условии хорошего самочувствия и нормализации стула.
- Разрешается любое растительное масло (оливковое, подсолнечное) 5-15 граммов в сутки в виде добавок в супы, вторые блюда, сливочное масло 5-15 граммов в сутки в виде добавок в каши.
- Детям, любящим супы, готовим овощные супы с мясом: в кипящую подсоленную воду опускаем разрешенные овощи (кабачок, цветная капуста, брокколи, картофель, морковь), крупы (рис, гречка) в конце варки добавляем мясо, сваренное отдельно, порезанное на мелкие кусочки или пропущенное через мясорубку. Можете положить фрикадельки, приготовленные из рубленого мяса и сваренные в соседней кастрюльке.
- Часто ребенок, поправляясь, просит у родителей сладости. Маленькому сладкоежке вы можете предложить зефир ванильный 1-2 штуки в день или ванильную пастилу, через неделю – мармелад. Карамель, шоколадные конфеты лучше давать не ранее чем через месяц.
- Огромное значение для ребенка имеет достаточное количество жидкости. Пить ребенок может обычную воду, минеральную воду без газа, обычный чай (зеленый или черный, слабо заваренный), компот из сухофруктов (яблоки, груши; не забудьте убрать изюм — вызовет вздутие живота, курагу и чернослив — стул станет жиже). Напитки ребенку необходимо предлагать пить дробно, по глоточку. Если ребенок выпьет залпом большой объем жидкости, это может спровоцировать появление рвоты, жидкого стула.
Родители! Будьте бдительны!
Часть продуктов из рациона ребенка вам просто необходимо исключить полностью на какое-то время. Это продукты, требующие большого количества ферментов для переваривания, продукты, содержащие грубую клетчатку, которая травмирует внутренние поверхности желудка и кишечника. Дело в том, что даже самая легкая кишечная инфекция вызывает отек поджелудочной железы, что приводит к нарушению ее функции – железа вырабатывает меньше ферментов, поэтому жирные, жаренные, консервированные продукты, продукты, содержащие грубую клетчатку, могут вызывать боли в животе, тошноту, рвоту, возобновление жидкого стула.
В течение 2-х недель после перенесенной кишечной инфекции категорически запрещены: Бульоны (мясные, рыбные, грибные), цельное молоко, соки.
Поэтому длительная, правильно подобранная диета является основным фактором для скорейшего полного выздоровления вашего ребенка.
Роза Исмаиловна Ягудина, д. фарм. н., проф., зав. кафедрой организации лекарственного обеспечения и фармакоэкономики и зав. лабораторией фармакоэкономических исследований Первого МГМУ им. И. М. Сеченова.
Евгения Евгеньевна Аринина, к. м. н., ведущий научный сотрудник лаборатории фармакоэкономических исследований Первого МГМУ им. И. М. Сеченова.
С наступившим летом тема нашей статьи приобрела особую актуальность. Кишечные инфекции — это целая группа инфекционных заболеваний, поражающих в основном желудочно-кишечный тракт. Острые кишечные инфекции по своей распространенности уступают только острым респираторным заболеваниям. Пик заболеваемости обычно приходится на лето, но и в холодное время года часто встречаются кишечные инфекции, вызываемые преимущественно вирусами. Однако наиболее частая причина возникновения этих заболеваний — попадание возбудителей инфекции с загрязненными продуктами и водой в желудочно-кишечный тракт.
Всего в настоящее время известно около 30 инфекционных кишечных заболеваний. К наиболее распространенным относятся:
- пищевая токсикоинфекция (в основном стафилококковой этиологии)
- сальмонеллез
- дизентерия
- энтеровирусная и ротавирусная инфекция
- холера
Осложнения кишечных инфекций:
- бактериальные инфекции органов дыхания и среднего уха
- дисбактериоз кишечника
- кишечное кровотечение
- перфорация стенки кишки
- инвагинация кишечника
- бактериально-токсический шок
Возбудители кишечной инфекции
Помимо инфекционных агентов из естественной среды источником заражения может стать уже заболевший человек. Выделяя большое количество патогенных микроорганизмов (микробы выделяются с испражнениями, рвотными массами, иногда с мочой), больной заражает предметы, находящиеся вокруг, и, если не соблюдать меры предосторожности, может возникнуть цепная реакция в распространении инфекции.
Практически все возбудители кишечных инфекций чрезвычайно живучи. Они способы подолгу существовать в почве, воде и на различных предметах (ложках, тарелках, дверных ручках и мебели). Инфекционные микроорганизмы во внешней среде не только не погибают, но и сохраняют способность к размножению, а размножаются они наиболее активно в теплых и влажных условиях. Однако самая благоприятная среда для развития бактерий — это кисломолочные и мясные продукты.
Установлена связь отдельных форм острых кишечных инфекций с видами пищи. Так, дизентерия чаще возникает при употреблении молока и молочных продуктов, а кишечные инфекции, вызванные стафилококком, — при употреблении молочных продуктов и кондитерских изделий с кремом. Иерсиниозы обычно развиваются при употреблении сырых овощей, салатов и другой растительной пищи.
Возбудителями кишечных инфекций могут быть как бактерии (сальмонеллы, шигеллы, иерсинии, энтеропатогенные кишечные палочки, стафилококки), так и их токсины (пищевые токсикоинфекции). Вирусы (ротавирусы, энтеровирусы, астровирусы, парвовирусы) пока на втором месте по частоте встречаемости, однако в последнее время вирусные инфекции получают всё более широкое распространение. И на последнем месте — простейшие (лямблии, амебы, бластоцисты).
После попадания патогенов в организм человека, как правило, проходит бессимптомный инкубационный период, который продолжается от 6 до 48 часов — от попадания микроорганизмов в ротовую полость до момента поступления их в кишечник, где происходит их бурное размножение. После того как патогенные микроорганизмы размножились, начинается стадия клинических проявлений.
Наступает острый период — от 1 до 14 дней, в это время клинические проявления со стороны ЖКТ выражены максимально. Как правило, период заканчивается, когда нормализуется температура и прекращается ведущий симптом (понос или рвота).
Период реконвалесценции — не менее 2 недель, а в некоторых случаях при отсутствии лечения до нескольких лет. В этот период функция желудочно-кишечного тракта, как правило, восстанавливается не полностью — может быть неустойчивый стул.
В основном все кишечные инфекции протекают с достаточно похожими симптомами. Они всегда начинаются внезапно. В самом начале заболевания появляется резкая слабость, вялость, снижение аппетита, головная боль, повышение температуры — неспецифические симптомы, которые могут напоминать симптомы респираторных вирусных инфекций. Однако вскоре возникают тошнота, рвота, схваткообразные боли в животе, понос с примесью слизи, гноя или крови (например, при дизентерии), также могут беспокоить жажда и озноб. Среди клинических проявлений со стороны желудочно-кишечного тракта, как правило, сильнее всего выражены симптомы, связанные с пораженным органом:
- тошнота, рвота и боли в эпигастральной области (при гастрите);
- понос (при энтерите);
- рвота и понос (при гастроэнтерите);
- кровь в стуле и его нарушения (при колите);
- поражения всего кишечника (при энтероколите).
Одно из самых неблагоприятных последствий кишечной инфекции — это дегидратация организма из‑за рвоты и/или поноса и, как следствие, нарушение водно-электролитного обмена. Результатом резкой дегидратации может стать даже шок.
Однако иногда кишечные инфекции могут не иметь видимых симптомов, но сопровождаются выделением возбудителей. В плане распространения инфекции такое носительство наиболее опасно: ничего не подозревающий человек становится постоянным источником инфекции, заражая окружающих.
Врачу важно провести дифференциальную диагностику между кишечной инфекцией и соматическими заболеваниями со сходными симптомами: диареей, связанной с приемом лекарственных препаратов, острым аппендицитом, инфарктом миокарда, пневмонией, внематочной беременностью и т. д.
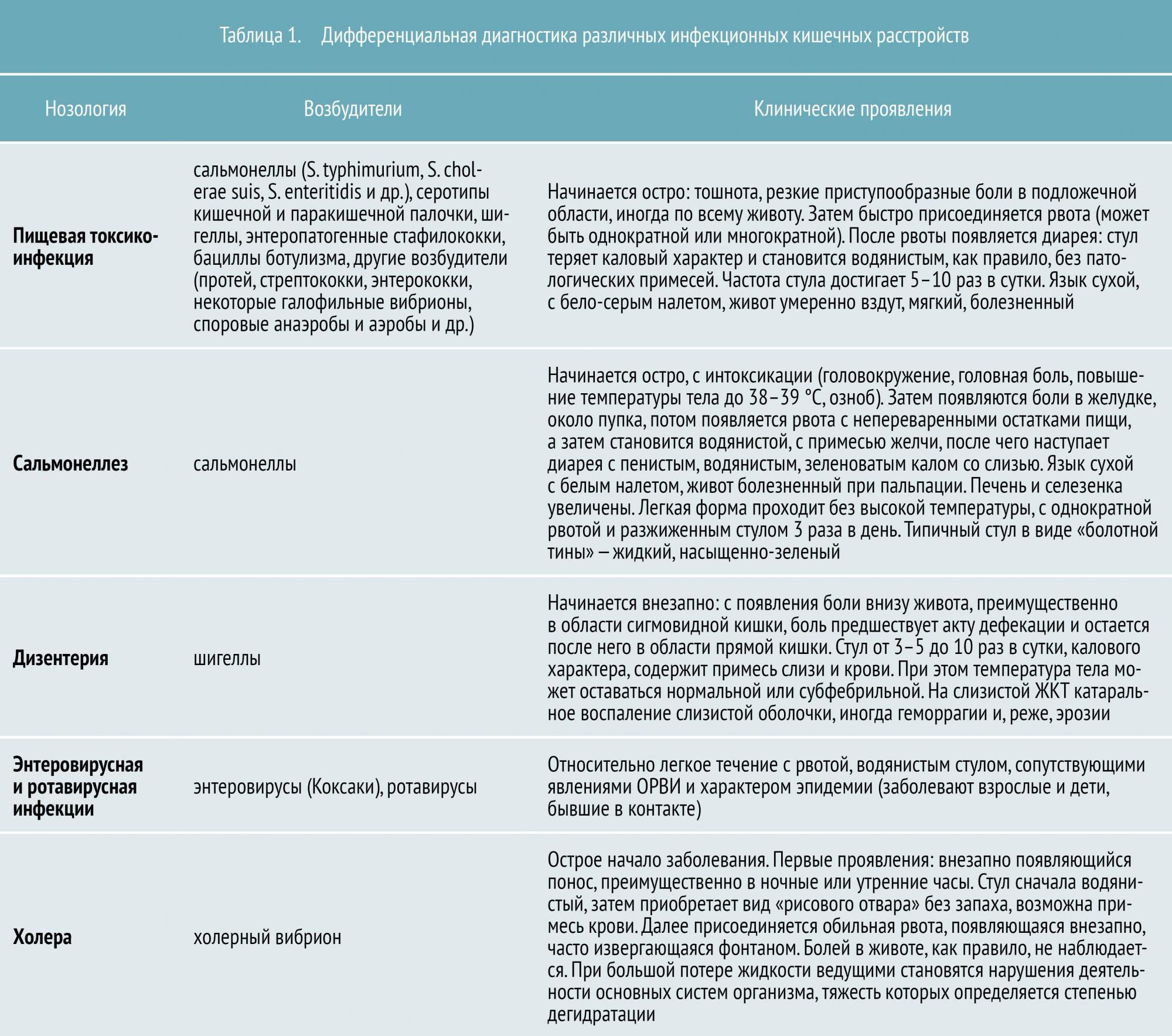
Диагностика и лечение кишечной инфекции
- Выделение из крови возбудителя и его антигенов (токсинов)
- Бактериологическое исследование: выделение и типирование возбудителя в посевах кала, других биологических секретов и экскретов организма больного
- Вирусологическое исследование: выделение вируса из кала в посевах на культуре клеток или при электронной микроскопии
- Микроскопическое исследование: обнаружение паразитов в мазках нативного кала после обработки специальными красителями
- Выявление сывороточных антител к антигенам возбудителя и роста их титра: серологическое обследование с использованием специальных диагностикумов в реакциях (РПГА, РИГА, ИФА и т. п.); прирост титра в 4 раза.
Основные принципы терапии кишечных инфекций:
- борьба с возбудителем (антибактериальная терапия);
- борьба с обезвоживанием (как правило, для устранения недостатка жидкости пациентам назначают солевые растворы);
- устранение диареи (энтеросорбенты);
- соблюдение щадящей диеты (исключение свежих овощей и фруктов, молочных продуктов, сладкого).
Во время болезни необходимо соблюдать диету, помогающую замедлить перистальтику кишечника. Рекомендуются продукты с высоким содержанием танина (черника, черемуха, крепкий чай); вещества вязкой консистенции (слизистые супы, протертые каши, кисели); сухари; индифферентные вещества — паровые блюда из нежирного мяса и рыбы. Важный этап в лечении кишечных инфекций — исключение из рациона жареных и жирных блюд, сырых овощей и фруктов.
Главное направление лечебной тактики — нейтрализация экзотоксинов в кишечнике (энтеросорбенты) и регидратация — компенсация патологических потерь жидкости и электролитов специально разработанными глюкозо-солевыми растворами. Объем вводимых растворов зависит от степени обезвоживания и массы тела больного, а скорость введения составляет 1–1,5 л/ч. Дезинтоксикационная и регидратационная терапия в 85–95 % случаев может осуществляться перорально.
Антибиотики может назначить только инфекционист с учетом проведенных лабораторных тестов и выявленного возбудителя инфекции. Однако при выраженной диарее для ускоренной санации обоснованным является назначение антибактериальных ЛС, которые не всасываются или плохо всасываются из кишечника и обладают широким спектром действия (например, энтерофурил или ко-тримоксазол). Эффективными средствами альтернативной этиотропной терапии, в качестве препаратов от острой кишечной инфекции, являются энтеросорбенты и пробиотики. Этиотропное действие пробиотиков связано с выраженной антагонистической активностью в отношении всех возбудителей острых кишечных инфекций (ОКИ) бактериальной этиологии и опосредованным иммуномодулирующим действием на местное звено иммунитета.
Обзор лекарств для лечения кишечных инфекций
Нифуроксазид (энтерофурил)
Безрецептурное противомикробное средство широкого спектра действия, производное 5‑нитрофурана. Антимикробная активность нифуроксазида вызвана наличием в его составе NO2‑группы, которая угнетает активность дегидрогеназы и нарушает синтез белков в патогенных бактериях.
Нифуроксазид не оказывает действия на сапрофитную флору, не нарушает равновесия нормальной кишечной флоры. При острой бактериальной диарее восстанавливает эубиоз кишечника. При инфицировании энтеротропными вирусами препятствует развитию бактериальной суперинфекции. Этот препарат для лечения кишечной инфекции можно назначать беременным и кормящим женщинам, детям начиная с одного месяца. Терапия нифуроксазидом не должна превышать 7 дней, при этом запрещено употреблять алкоголь.
Кипферон
Безрецептурный препарат в форме вагинальных и ректальных суппозиториев. Обладает иммуномодулирующим, противовирусным, антихламидийным действием. Кипферон — комплексная лекарственная форма, содержащая человеческий рекомбинантный интерферон-α2 и комплексный иммуноглобулиновый препарат (КИП). Разрешен к применению у детей на первом году жизни.
Ко-тримоксазол (сульфаметоксазол + триметоприм)
Механизм действия ко-тримоксазол а обусловлен двойным блокированием метаболизма микроорганизмов. Триметоприм обратимо ингибирует дигидрофолатредуктазу микроорганизмов, нарушает образование из дигидрофолиевой кислоты тетрагидрофолиевой, продукцию нуклеиновых кислот, пиримидиновых и пуриновых оснований; подавляет размножение и рост бактерий. Сульфаметоксазол, который по строению схож с парааминобензойной кислотой, захватывается бактерией и препятствует включению парааминобензойной кислоты в дигидрофолиевую кислоту. В связи с тем что ко-тримоксазол угнетает жизнедеятельность кишечной палочки, снижается образование в кишечнике никотиновой кислоты, рибофлавина, тиамина и прочих витаминов B-комплекса. Это лекарство, помогающее от кишечной инфекции, отпускается по рецепту, применяется с 2‑месячного возраста.
Бактисубтил — споры бактерий Bacillus cereus IP. Рецептурный препарат от кишечной инфекции бактисубтил сохраняет и корригирует физиологическое равновесие кишечной флоры. Споры бактерий, содержащиеся в препарате, устойчивы к действию желудочного сока. Прорастание бактерий в вегетативные формы происходит в кишечнике, затем они высвобождают энзимы, которые расщепляют углеводы, жиры, белки. В результате образуется кислая среда, предотвращающая процессы гниения. Препарат препятствует нарушению синтеза витаминов группы В и Р в кишечнике, его нельзя запивать горячим, а также сочетать с алкоголем. Детям его назначают с семилетнего возраста. Бактисубтил резистентен к действию различных антибиотиков и сульфаниламидных препаратов, поэтому может быть назначен одновременно с ними.
Декстроза + калия хлорид + натрия хлорид + натрия цитрат (регидрон)
Регидратирующее средство для перорального приема восстанавливает водно-электролитное равновесие, нарушенное при обезвоживании организма; корректирует ацидоз. Содержимое одного пакетика растворяют в литре свежепрокипяченной охлажденной питьевой воды. Приготовленный раствор нужно хранить в холодильнике и использовать в течение 24 часов. В раствор нельзя добавлять никакие другие компоненты, чтобы не нарушить действие препарата. Отпускается без рецепта.
Смектит диоктаэдрический
Безрецептурное лекарственное средство природного происхождения, обладающее протективным действием в отношении слизистой оболочки кишечника и выраженными адсорбирующими свойствами. Являясь стабилизатором слизистого барьера, образует поливалентные связи с гликопротеинами слизи и увеличивает продолжительность ее жизни, образуя физический барьер, который защищает слизистую оболочку пищеварительного тракта от отрицательного действия ионов Н+, соляной кислоты, желчных солей, микроорганизмов, их токсинов и других раздражителей. Обладает селективными сорбционными свойствами, защищает слизистую оболочку пищеварительного тракта от отрицательного воздействия. В терапевтических дозах не влияет на моторику кишечника.
Профилактика кишечных инфекций, в том числе и острых
Для профилактики кишечных инфекций важно регулярно мыть руки и проводить влажную уборку в квартире. Лучше сразу же выкидывать продукты с истекшим сроком годности, не покупать их в местах с непонятными условиями хранения — как бы ни были привлекательны, скажем, грибочки у бабушки возле метро — а фрукты и овощи есть только тщательно вымытыми.
Избежать распространения болезни поможет ранняя диагностика и изоляция больного с кишечной инфекцией. В очаге инфекции нужно обработать поверхности дезинфицирующими растворами, прокипятить посуду. Выписку пациентов проводят только после отрицательного результата контрольного обследования кала. Всем, кто перенес кишечную инфекцию, в течение месяца необходимо регулярно проходить диспансерное наблюдение в поликлинике.
Простые меры профилактики кишечных инфекций:
- пить воду и молоко только в кипяченом виде
- мыть овощи и фрукты горячей водой с мылом
- соблюдать правила и сроки хранения пищевых продуктов
- мыть руки перед едой
Нашли ошибку? Выделите текст и нажмите Ctrl+Enter.
Читайте также:


