Неотложный помощь при периостит
Методы обнаружения флюса
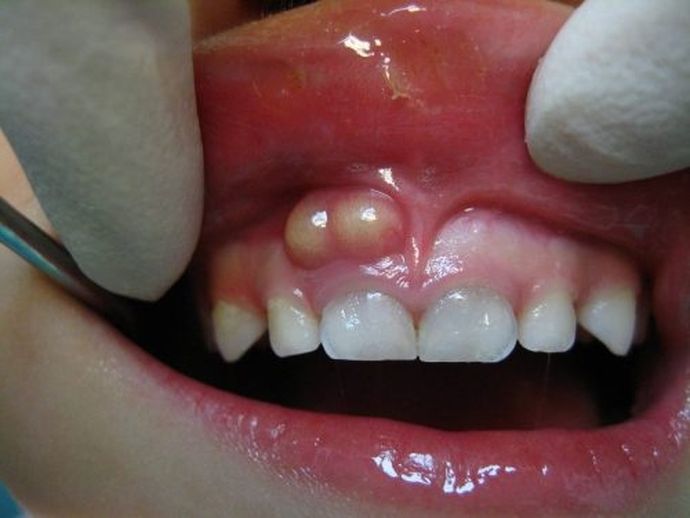
К достоверным признакам флюса относится стремительно нарастающее припухание десны, щеки, губы в зоне поражения, где формируется шишка, наполненная гноем. Пульсирующая острая боль пораженного зуба, сопровождает флюс на стадии развития. Если на очаг надавить или локально воздействовать теплом, болезненные ощущения усиливаются. Если не предпринять оперативное лечение, то боль охватит челюсть и шею. Темперетура тела достигает высоких единиц.
Временное улучшение и стихание боли происходит при прорывании и истечении гноя. Инфекция, при этом, ткани не покидает. При отсутствии должного лечения, есть вероятность появления тяжелых осложнений, таких, как поражение и потеря ближайших к очагу зубов, распространение инфекции по всему организму.
Как лечить флюс - абсцесс?
Ранняя диагностика развивающегося флюса дает возможность заглушить болезнь на начальной стадии терапевтическими методами, назначая при этом антибактериальные препараты и соответствующие антибиотики.
Если заболевание запущено, единственно правильным методом лечения считается хирургический.
Дальнейшее лечение абсцесса сводится к нескольким вариантам. Изначально доктор стоматолог произведет осмотр полости рта и выявит поврежденный зуб. Далее, после предварительного обезболивания, абсцесс вскрывается освобождается от гноя. Очищенная от гнойного содержимого рана подлежит дренированию и остается открытой. Для быстрейшего выздоровления и предотвращения нежелательных осложнений, назначаются антибиотики и антибактериальные препараты.Если поврежденный зуб нет возможности сохранить, он удаляется без вариантов. При существовании хоть малейшей возможности для сохранения зуба, производится извлечение всех пораженных участков из ткани зуба с последующим удалением нерва, чисткой каналов корня и их дальнейшее пломбирование.
После вскрытия гнойника, с сохранением или удалением зуба, болевые ощущения в зоне операции постепенно затихают. Идет на спад отечность десны и щеки, что становится визуально заметно. Лихорадка проходит.
Если по истечении 12 часов после хирургического вмешательства самочувствие не улучшается, стоит обратно обратиться к доктору.
К чему может привести запущенный периостит?
Медицинские услуги в системе ОМС
• Лечение заболеваний зубов детям.
• Оказание стоматологической помощи в неотложной форме детям.
• Лечение заболеваний тканей пародонта и слизистой оболочки полости рта детям.
• Проведение профессиональной гигиены полости рта детям.
• Удаление зубов, иные виды амбулаторной хирургической помощи.
• Современные виды протезирования зубов детям.
• Ортодонтия.
• Эстетическая стоматология.
Дополнительные методы диагностики и лечения
Лабораторно-диагностические методы исследования гражданам предоставляются по направлению лечащего врача или врача-специалиста при оказании первичной специализированной медико-санитарной помощи в плановой форме не должен превышать 14 календарных дней со дня обращения пациентов в медицинскую организацию с регистрацией в журнале ожидания
Рентгенодиагностика: радиовизиография и панорамная рентгенография челюстей:
- Использование радиовизиографа сводит к минимуму лучевую нагрузку на организм.
- позволяет контролировать процесс и результат лечения.
- Выполнение ортопантомограммы позволяет за 1 сеанс получить информацию о состоянии костных тканей верхней, нижней челюсти и височно-нижнечелюстных суставов.
- Специальной подготовки для проведения рентгенодиагностики не требуется.
- Физиотерапевтические процедуры являются неотъемлемой составляющей лечебного процесса и стоматологического в частности.
- Физиотерапия помогает закрепить успех лечения, гарантирует длительную стабилизацию хронического процесса или полное выздоровление.
В поликлинике применяются методы лечения:
Экспертиза временной нетрудоспособности
Платные медицинские услуги:
• Лечение заболеваний зубов детям и взрослым.
• Оказание стоматологической помощи в неотложной форме детям и взрослым.
• Лечение заболеваний тканей пародонта и слизистой оболочки полости рта детям и взрослым.
• Проведение профессиональной гигиены полости рта детям и взрослым.
• Удаление зубов, иные виды амбулаторной хирургической помощи детям и взрослым.
• Имплантология.
• Современные виды протезирования зубов детям и взрослым.
• Ортодонтия.
• Эстетическая стоматология и отбеливание зубов.
Острый гнойный периостит челюсти - острое гнойное воспаление надкостницы, альвеолярного отростка верхней челюсти или альвеолярной части нижней челюсти, реже альвеолярной части и тела челюсти. Процесс может поражать преимущественно надкостницу с вестибулярной поверхности, реже с небной (небный абсцесс) или язычной поверхности.
Причиной заболевания является смешанная инфекция: стрептококки и стафилококки, различных видов грамположительные и грамотрицательные палочки и нередко гнилостные бактерии.
Острый гнойный периостит - осложнение острого периодонтита или хронического в стадии обострения. Воспалительный процесс может развиться при затрудненном прорезывании зубов, нагноении радикулярных кист, заболеваниях пародонта. Иногда заболевание возникает после консервативного лечения зубов, при травматичном удалении зуба.
При остром и обострившемся хроническом периодонтите отток гноя через корневой канал или десневой карман иногда недостаточен или невозможен. Экссудат распространяется из периодонта в сторону надкостницы. Нередко в стенке зубной альвеолы образуется узура, через которую гнойный экссудат проникает в надкостницу. Иногда микроорганизмы распространяются в надкостницу по лимфатическим сосудам.
Определенное значение в развитии заболевания имеют сенсибилизация и общие факторы: охлаждение, переутомление, стрессовые ситуации, снижающие защитные реакции организма.
Клиническая картина. Характерны жалобы на боль, припухлость мягких тканей лица, нарушение общего самочувствия, повышение температуры тела. Вначале боль незначительная, затем усиливается и распространяется на всю челюсть, иррадиирует по ходу ветвей тройничного нерва: в ухо, висок, глаз. Появляется припухлость мягких тканей, которая прогрессирующе увеличивается, при этом боль в зубе стихает. Возможны жалобы на головную боль, недомогание, плохой сон. Температура тела повышена - 37,5-38 оС, иногда до 38,5-39 оС; у отдельных больных возможны общая слабость, разбитость, потеря аппетита, бессонница, обусловленная болью.
При остром гнойном периостите верхней челюсти со стороны преддверия рта при внешнем осмотре видна разлитая мягкая припухлость за счет коллатерального отека. Его локализация и распространение зависят от того, какой зуб стал причиной заболевания. Периостит верхней челюсти, связанный с поражением резцов, характеризуется значительной отечностью верхней губы, переходящей на крылья и дно носа. Распространение гнойного процесса от клыка и премоляров характеризуется локализацией коллатерального отека в средней и нижней третях лица, значительной отечностью век, в результате чего глазная щель резко сужена. Если причина заболевания премоляры, то возникает припухлость щечной, скуловой, околоушной областей; от третьего моляра верхней челюсти, помимо перечисленных областей, отек распространяется до височной области.
Если воспалительный процесс связан с резцами нижней челюсти, то появляется отечность нижней губы, подбородочной и нередко подподбородочной областей, если с клыком и премолярами, то наблюдается коллатеральный отек нижнего отдела щеки, области угла рта, спускающийся в поднижнечелюстную область.
При воспалении от моляров нижней челюсти наблюдают коллатеральный отек нижнего отдела щечной, поднижнечелюстной и околоушно-жевательной областей. Распространение процесса на надкостницу ветви нижней челюсти вовлекает в воспалительный процесс жевательную и медиальную крыловидную мышцу, что приводит к воспалительной их контрактуре I-II степени. При развитии гнойного процесса от третьего моляра нижней челюсти отек может распространяться вниз - на боковые отделы шеи. Больной испытывает боль при глотании и разговоре.
Регионарные лимфатические узлы увеличены, болезненны, нередко спаяны. Воспалительная реакция лимфатических узлов особенно ярко выражена у детей.
При остром гнойном периостите челюсти с вестибулярной стороны в полости рта отмечают гиперемию слизистой оболочки над пораженным участком. Свод преддверия рта сглажен за счет воспалительной инфильтрации, пальпация этого участка резко болезненна. Через несколько дней участок периоста прорывается и гной проникает под слизистую оболочку альвеолярного отростка. По своду преддверия рта возникает валикообразное выбухание, покрытое тонкой слизистой оболочкой, при пальпации четко определяется флюктуация. Перкуссия пораженного зуба может быть безболезненна, зуб иногда подвижен. Далее гнойник может самопроизвольно вскрыться в полость рта. В таких случаях боль в зубе стихает и воспалительные явления идут на убыль.
При развитии процесса на нижней челюсти с язычной стороны возможен коллатеральный отек с пакетом увеличенных лимфатических узлов в поднижнечелюстном треугольнике. В связи с инфильтрацией медиальной крыловидной мышцы открывание рта бывает болезненным и ограниченным. В полости рта со стороны альвеолярной части тела нижней челюсти выявляют отек и инфильтрацию надкостницы, пальпация этого участка болезненна. Отек и гиперемия слизистой оболочки могут распространяться на подъязычную область, иногда переднюю небно-глоточную дужку и крыловидно-нижнечелюстную складку. Движения языка становятся затрудненными.
Небный абсцесс развивается при хроническом или остром периодонтите бокового резца, корня первого премоляра и небных корней моляров верхней челюсти. При внешнем осмотре обнаруживают увеличенные болезненные лимфатические узлы на стороне поражения, на твердом небе -- ограниченный полушаровидный или овальный инфильтрат. Увеличение гнойника ведет к сглаживанию поперечных небных складок. При развитии небного абсцесса, связанного с молярами, воспалительная припухлость от твердого неба распространяется на слизистую оболочку мягкого неба, небно-язычную дужку, крыловидно-нижнечелюстную складку, в связи с чем появляется болезненность при глотании.
Скопление под надкостницей твердого неба гнойного экссудата вызывает отслаивание мягких тканей от кости. Это сопровождается болями, нередко пульсирующего характера, усиливающимися при разговоре и приеме пищи. Через неделю и более от начала заболевания гнойник прорывается наружу и гной изливается в полость рта.
Лечение. Проводят комплексное лечение: оперативное вскрытие гнойника, консервативная лекарственная терапия и др. В начальной стадии острого периостита челюсти (острый серозный периостит) лечение можно начать с вскрытия полости зуба, удаления распада из каналов и создания условий для оттока, в других случаях - с удаления нарушенного зуба, являющегося источником инфекции. Все манипуляции проводят под инфильтрационной или проводниковой анестезией. Эти лечебные мероприятия вместе с лидокаиновой или тримекаиновой блокадой с антибиотиками, протеолитическими ферментами по переходной складке до кости, лекарственной терапией могут способствовать стиханию воспалительных явлений.
При остром гнойном периостите челюсти проводят неотложное оперативное вмешательство - вскрытие гнойного поднадкостничного очага и создание оттока экссудата (первичная хирургическая обработка гнойной раны). Эта операция обычно осуществляется в амбулаторных условиях, в отдельных случаях - в стационаре.
Хирургическое лечение по поводу острого гнойного периостита производят под местным обезболиванием - проводниковой или инфильтрационной анестезией. Для инфильтрационной анестезии используют тонкую иглу, через которую обезболивающий раствор медленно вводят под слизистую оболочку и инфильтрируют ткани по намеченной линии разреза. Иглу не следует вводить в полость гнойника. Хороший эффект дает лекарственная подготовка больных. Иногда операцию проводят под наркозом.
Если поднадкостничный гнойник расположен в области преддверия рта, то разрез лучше проводить клювовидным скальпелем параллельно переходной складке через весь инфильтрационный участок; рассекают слизистую оболочку, подслизистую ткань и надкостницу до кости соответственно 3-5 зубам. Чтобы предупредить слипание краев раны и обеспечить отток гноя, в рану рыхло вводят узкую полоску тонкой (перчаточной) резины.
При локализации гнойника под надкостницей в области бугра верхней челюсти разрез производят по переходной складке в области моляров верхней челюсти, но для вскрытия воспалительного очага следует пройти распатором или желобоватым зондом из разреза по кости в направлении бугра верхней челюсти (назад и внутрь). Таким же способом вскрывают гнойный очаг при периостите верхней челюсти, распространившемся на клыковую ямку.
Воспалительный очаг при периостите с язычной поверхности нижней челюсти рекомендуется вскрывать разрезом слизистой оболочки альвеолярной части до кости в месте наибольшего выбухания инфильтрата. Желобоватым зондом проходят по поверхности кости вниз и, отодвигая надкостницу, дают отток гною.
При небном абсцессе разрез проводят в области наибольшего выбухания тканей, немного отступя от основания альвеолярного отростка, или у средней линии неба, параллельно ей. Затем в операционную рану вводят широкую полоску из тонкой (перчаточной) резины, что позволяет избежать слипания краев раны и создает условия для хорошего оттока гноя. Лучшие результаты дает иссечение стенки гнойника - небольшого участка слизистой оболочки треугольной формы, что обеспечивает более свободный отток гноя.
Для вскрытия воспалительного очага в области надкостницы ветви челюсти, на ее наружной и внутренней поверхностях, используют особые приемы. При периостите на внутренней поверхности ветви челюсти разрез производят серповидным скальпелем с ограничителем или обычным скальпелем до кости, рассекают ткани в ретромолярной области (у основания небно-язычной дужки), распатором проходят на внутреннюю поверхность ветви челюсти, создавая отток экссудата из очага воспаления.
Поднадкостничный гнойник по наружной поверхности ветви нижней челюсти следует вскрывать разрезом, проведенным с вестибулярной стороны на уровне второго и третьего больших коренных зубов по косой линии до кости, далее распатором проходят поднадкостнично в направлении угла нижней челюсти, отводя кнаружи жевательную мышцу. В рану после вскрытия очага обязательно глубоко вводят резиновую полоску для дренирования. Отсутствие на следующие сутки эффекта от такого вмешательства является основанием для госпитализации и проведения оперативного вмешательства наружным доступом. У детей должны быть расширены показания к госпитализации, лечение детей до 10 лет проводят в стационаре.
Вскрытие надкостничных очагов у детей должно быть щадящим. Надкостницу надо хорошо отслоить, но не травмировать кость инструментом во избежание травмы зачатков зубов.
После вскрытия гнойного очага целесообразно дать больному прополоскать рот слабым раствором перманганата калия или 1--2 % раствором натрия гидрокарбоната, а также необходимо промыть рану раствором хлоргексидина. Хороший эффект дают орошение полости абсцесса раствором димексида с оксациллином и аппликации на рану 40 % раствора линимента димексида в течение 15 мин.
Если зуб, явившийся источником инфекции, разрушен и не представляет функциональной или эстетической ценности, то его следует удалить одновременно с вскрытием поднадкостничного гнойника. Это позволит улучшить опорожнение гнойного очага и будет способствовать более быстрой ликвидации воспалительных явлений. Удаление зуба иногда откладывают в связи с предполагающимися техническими трудностями или неудовлетворительным состоянием больного. В других случаях зуб сохраняют: раскрывают его полость, освобождают канал корня от продуктов распада и затем проводят консервативное лечение хронического периодонтита. Особенно важно удалить источники инфекции у детей - молочные зубы, а при невозможности консервативного лечения и постоянные зубы.
Лекарственное лечение острого гнойного периостита заключается в назначении сульфаниламидных (сульфадиметоксин, сульфадимезин и др.) и нитрофурановых (фуразолидон, фурадонин) препаратов, пиразолоновых производных (анальгин, амидопирин, фенацетин и др., а также их комбинации), антигистаминных препаратов (димедрол, супрастин, диазолин и др.), препаратов кальция, витаминов (поливитамины, витамины С по 2-3 г в сутки).
Больного приглашают на прием на 2-й день после операции. При осмотре и опросе определяют степень стихания воспалительных явлений и в зависимости от этого назначают дополнительное лечение. Во время перевязки осуществляют местное лечение раны, соблюдая рекомендации, приведенные ранее.
При остром гнойном периостите челюсти для более быстрого прекращения воспалительных явлений на 2-й день после вскрытия гнойника следует назначить физические методы лечения: светотеплолечение (соллюкс-лампа), теплые ванночки из антисептических или дезодорирующих растворов, мазевые повязки (левомиколь, левамизоль, вазелин, 20 % камфорное масло, масло облепихи, шиповника), УВЧ-, СВЧ-терапию, флюктуоризацию, лазерную терапию гелий-неоновыми и инфракрасными лучами. Рекомендуют ЛФК.
В большинстве случаев воспалительные явления быстро (через 2-3 дня) идут на убыль. Если стихание воспаления задерживается, то 2-3 раза проводят блокаду: внутри- или внеротовую инфильтрацию 0,25-0,5 % раствором тримекаина, 40-50 мл лидокаина с ферментами, антибиотиками (линкомицин). Ослабленным больным, пациентам с сопутствующими заболеваниями, детям и пациентам группы риска, а также лицам с нарастанием воспалительных явлений назначают антибиотики. Обязательным условием эффективности антибиотикотерапии является вскрытие гнойника (первичная хирургическая обработка). В условиях поликлиники целесообразно назначать антибиотики широкого спектра действия (полусинтетические пенициллины, тетрациклин, олететрин, оксацилллин, макролиды). Обязательно назначение производных метронидазола по 200 000 ЕД 3 раза в сутки в течение 5-6 дней, в стационаре - инъекции этих препаратов 3-4 раза в течение 6-7 дней.
"Хирургическая стоматология" под редакцией Робустовой Т.Г.
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК - 2015
Общая информация
Острый одонтогенный периостит — это серозное или гнойное воспаление периоста (надкостницы), при котором зона первичного инфекционно-воспалительного процесса в челюсти ограничена пределами пародонта пораженного зуба.
Название протокола: Острый гнойный периостит челюстей.
Код протокола:
Код(ы) МКБ-10:
К10.2 Воспалительные заболевания челюстей.
Сокращения используемые в протоколе:
ACT - аспартатаминотрансфераза;
AЛT - аланинаминотрансфераза;
ВИЧ - вирус иммунодефицита человека.
ВНЧС - височно-нижнечелюстной сустав;
КТ - компьютерная томография;
ЛФК - лечебная физкультура;
ОАК - общий анализ крови;
СОЭ - скорость оседания эритроцитов;
УВЧ - ультравысокие частоты;
УЗИ - ультразвуковое исследование;
УФО - ультрафиолетовое облучение;
ЭКГ - электрокардиограмма
Дата разработки протокола: 2015 год.
Категория пациентов: дети и взрослые.
Пользователи протокола: врачи челюстно-лицевые хирурги.
Оценка на степень доказательности приводимых рекомендаций.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с не высоким (+) риском систематической ошибки. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). |
| D | Описание серии случаев или неконтролируемое исследование, или мнение экспертов. |
| Наилучшая фармацевтическая практика |


Классификация
Диагностика
Перечень основных и дополнительных диагностических мероприятий [2]:
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
· ОАК;
· рентгенография челюстей.
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: согласно внутреннему регламенту стационара с учетом действующего приказа уполномоченного органа в области здравоохранения.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне:
· ОАК;
· ОАМ;
· Определение группы крови по системе ABO;
· Определение резус-фактора крови
· рентгенография челюстей.
Дополнительные диагностические обследования, проводимые на стационарном уровне:
· биохимический анализ крови (белок, билирубин, АЛТ, АСТ, глюкоза, тимоловая проба, мочевина, креатинин, остаточный азот);
· КТ челюстей.
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: нет.
Диагностические критерии
Жалобы и анамнез:
· повышение температуры тела до 38-38,5С.
· слабость, потеря аппетита;
· боль в области причинного зуба и челюсти;
· припухлость и отек мягких тканей в области воспаления;
· длительность заболевания – как правило, в течение 2-3 дней беспокоит кариозный зуб, который ранее мог быть лечен, затем появляется боль и припухлость челюсти.
Лабораторные исследования:
· ОАК: умеренно выраженный нейтрофильный лейкоцитоз, относительный лимфоцитоз, ускоренное СОЭ.
Инструментальные исследования:
· Рентгенография челюстей – нарушения в околокорневых тканях зуба, расширение периодонтальной щели.
Показания для консультации специалистов: не проводится.
Дифференциальный диагноз
Дифференциальный диагноз [8]:
Лечение
Цели лечения:
· ликвидация воспалительного очага;
· купирование симптомов интоксикации;
· восстановление функции челюстей;
· профилактика осложнений.
Тактика лечения [1,6,7,10,11,12].
1. Клинико-рентгенологическое обследование;
2. Оперативное лечение;
3. Медикаментозное лечение;
4. Профилактические мероприятия;
5. Другие виды лечения (физиолечение, ЛФК, массаж и др).
Немедикаментозное лечение:
· Режим в раннем послеоперационном периоде – полупостельный, в послеоперационном периоде – общий. При консервативном лечении – общий.
· Диета стол - после хирургического лечения – №1а,1б, в последующем №15.
Медикаментозное лечение:
| № | Препарат, формы выпуска | Дозирование | Длительность и цель применения |
| Антибиотикопрофилактика | |||
| 1 | Цефазолин порошок для приготовления раствора для инъекций 500 мг и 1000 мг | 1 г в/в (детям из расчета 50 мг/кг однократно) | 1 раз за 30-60 минут до разреза кожных покровов; при хирургических операциях продолжительностью 2 часа и более – дополнительно 0,5-1 г во время операции и по 0,5-1 г каждые 6-8 часов в течение суток после операции с целью профилактики воспалительных реакций |
| 2 | Цефуроксим + Метронидазол Цефуроксим порошок для приготовления раствора для инъекций 750 мг и 1500 мг Метронидазол раствор для инфузии 0,5% - 100 мл | Цефуроксим 1,5-2,5 г, в/в (детям из расчета 30 мг/кг однократно) + Метронидазол (детям из расчета 20-30 мг/кг однократно) 500 мг в/в | за 1 час до разреза. Если операция длится более 3 часов повторно через 6 и 12 часов аналогичные дозы, с целью профилактики воспалительных реакций |
| При аллергии на β-лактамные антибиотики | |||
| 3 | Ванкомицин порошок для приготовления раствора для инфузий 500мг и 1000 мг | 1 г. в/в (детям из расчета 10-15 мг/кг однократно) | 1 раз за 2 часа до разреза кожных покровов. Вводится не более 10 мг/мин; продолжительность инфузии должна быть не менее 60 мин, с целью профилактики воспалительных реакций |
| Опиоидные анальгетики | |||
| 4 | Трамадол раствор для инъекций 100мг/2мл по 2 мл или 50 мг перорально | Взрослым и детям в возрасте старше 12 лет вводят внутривенно (медленно капельно), внутримышечно по 50-100 мг (1-2 мл раствора). При отсутствии удовлетворительного эффекта через 30-60 минут возможно дополнительное введение 50 мг (1 мл) препарата. Кратность введения составляет 1-4 раза в сутки в зависимости от выраженности болевого синдрома и эффективности терапии. Максимальная суточная доза – 600 мг. Противопоказан детям до 12 лет. | с целью обезболивания в послеоперационном периоде, 1-3 суток |
| 5 | Тримеперидин раствор для инъекций 1% по 1 мл | Вводят в/в, в/м, п/к 1 мл 1% раствора, при необходимости можно повторить через 12-24ч. Дозировка для детей старше 2х лет составляет 0.1 - 0.5 мг/кг массы тела, при необходимости возможно повторное введение препарата. | с целью обезболивания в послеоперационном периоде, 1-3 суток |
| Нестероидные противоспалительные средства | |||
| 6 | Кетопрофен раствор для инъекций 100 мг/2мл по 2 мл или перорально 150мг пролонгированный 100мг. | суточная доза при в/в составляет 200-300 мг (не должна превышать 300 мг), далее пероральное применение пролонгированные капсулы 150мг 1 р/д, капс. таб. 100 мг 2 р/д | Длительность лечения при в/в не должна превышать 48 часов. Длительность общего применения не должна превышать 5-7 дней, с противовоспалительной, жаропонижающей и болеутоляющей целью. |
| 7 | Ибупрофен суспензия для приема внутрь 100 мг/5 мл100мл или перорально 200 мг; гранулы для приготовления раствора для приема внутрь 600 мг | Для взрослых и детей с 12 лет ибупрофен назначают по 200 мг 3–4 раза в сутки. Для достижения быстрого терапевтического эффекта у взрослых доза может быть увеличена до 400 мг 3 раза в сутки. Суспензия - разовая доза составляет 5-10 мг/кг массы тела ребенка 3-4 раза в сутки. Максимальная суточная доза не должна превышать 30 мг на кг массы тела ребенка в сутки. | Не более 3-х дней в качестве жаропонижающего средства Не более 5-ти дней в качестве обезболивающего средства с противовоспалительной, жаропонижающей и болеутоляющей целью. |
| 8 | Парацетамол 200 мг или 500мг; суспензия для приема внутрь 120 мг/5 мл или ректально 125 мг, 250 мг, 0,1 г | Взрослым и детям старше 12 лет с массой тела более 40 кг: разовая доза - 500 мг – 1,0 г (1-2 таблетки) до 4 раз в сутки. Максимальная разовая доза – 1,0 г. Интервал между приемами не менее 4 часов. Максимальная суточная доза - 4,0 г. Детям от 6 до 12 лет: разовая доза – 250 мг – 500 мг по 250 мг – 500 мг до 3-4 раз в сутки. Интервал между приемами не менее 4 часов. Максимальная суточная доза - 1,5 г - 2,0 г. | Продолжительность лечения при применении в качестве анальгетика и в качестве жаропонижающего средства не более 3-х дней. |
| Гемостатические средства | |||
| 9 | Этамзилат раствор для инъекций 12,5% - 2 мл | 4-6 мл 12,5 % раствора в сутки. Детям, вводят однократно внутривенно или внутримышечно по 0,5-2 мл с учетом массы тела (10-15 мг/кг). | При опасности послеоперационного кровотечения вводят с профилактической целью |
| Антибактериальные препараты | |||
| 10 | Амоксицилин клавулановая кислота (препарат выбора) | Внутривенно Взрослые: 1,2 г каждые 6-8 ч. Дети: 40-60 мг/кг/сут (по амоксициллину) в 3 введения. | При развитии одонтогенного периостита и остеомиелита, курс лечения 7-10 дней |
| 11 | Линкомицин (альтернативный препарат) | Применяют внутримышечно, внутривенно (только капельно). Вводить внутривенно без предварительного разведения нельзя. Взрослые: 0,6-1,2 каждые 12 ч. Дети: 10-20 мг/кг/сут в 2 введения. | При развитии одонтогенного периостита и остеомиелита, курс лечения 7-10 дней |
| 12 | Цефтазидим (при выделении P.aeruginosa) или | Внутривенно и внутримышечно Взрослые: 3,0 - 6,0 г/сут в 2-3 введения (при синегнойной инфекции - 3 раза в сутки) Дети: 30-100 мг/кг/сут в 2-3 введения; | При развитии одонтогенного периостита и остеомиелита, курс лечения 7-10 дней |
| 13 | Ципрофлоксацин (при выделении P.aeruginosa) | Внутривенно Взрослые: 0,4-0,6 г каждые 12 ч. Вводят путем медленной инфузии в течение 1 ч. Детям противопоказан. | При развитии одонтогенного периостита и остеомиелита, курс лечения 7-10 дней |
Другие виды лечения, оказываемые на стационарном уровне:
· физиолечение (УВЧ-терапия, электрофорез, УФО).
Другие виды лечения, оказываемые на этапе скорой неотложной помощи: нет.
Хирургическое вмешательство:
Хирургическое вмешательство, оказываемое в амбулаторных условиях: нет.
Дальнейшее ведение:
· физиолечение (УЗТ, электрофорез);
· дыхательная гимнастика.
Индикаторы эффективности лечения:
· отсутствие воспаления в надкостнице;
· отсутствие воспалительных осложнений;
· восстановление функции полного открывания рта, жевания, глотания.
| Амоксициллин (Amoxicillin) |
| Ванкомицин (Vancomycin) |
| Ибупрофен (Ibuprofen) |
| Кетопрофен (Ketoprofen) |
| Клавулановая кислота (Clavulanic acid) |
| Линкомицин (Lincomycin) |
| Метронидазол (Metronidazole) |
| Парацетамол (Paracetamol) |
| Трамадол (Tramadol) |
| Тримеперидин (Trimeperidine) |
| Цефазолин (Cefazolin) |
| Цефтазидим (Ceftazidime) |
| Цефуроксим (Cefuroxime) |
| Ципрофлоксацин (Ciprofloxacin) |
| Этамзилат (Etamsylate) |
Госпитализация
Показания для госпитализации.
Показания для экстренной госпитализации:
· повышение температуры тела;
· боль и припухлость мягких тканей;
· сглаженность переходной складки;
· слизистая оболочка переходной складки полости рта гиперемирована, отечна, напряжена;
· нарушение функции жевания;
Показания для плановой госпитализации: нет.
Профилактика
Информация
Указание на отсутствие конфликта интересов: нет.
Условия пересмотра протокола: пересмотр протокола через 3 года и/или при появлении новых методов диагностики/ лечения с более высоким уровнем доказательности.
Читайте также:


