Менингит энцефалит опухоли мозга черепно-мозговые травмы
Черепно-мозговые травмы занимают первое место среди всех травм (40%) и чаще всего случаются с людьми в возрасте 15–45 лет. Смертность среди мужчин в 3 раза выше, чем среди женщин. В крупных городах ежегодно из тысячи человек семеро получают черепно-мозговые травмы, при этом 10% погибают, не доехав до больницы. В случае легкой травмы инвалидами остаются 10% человек, в случае получения травмы средней степени тяжести — 60%, тяжелой — 100%.
Причины и виды черепно-мозговых травм
Комплекс повреждений головного мозга, его оболочек, костей черепа, мягких тканей лица и головы — это и есть черепно-мозговая травма (ЧМТ).
Чаще всего от черепно-мозговых травм страдают участники ДТП: водители, пассажиры общественного транспорта, сбитые автотранспортом пешеходы. На втором месте по частоте возникновения — бытовые травмы: случайные падения, удары. Далее идут травмы, полученные на производстве, и спортивные.
Молодые люди наиболее подвержены травмам в летний период — это так называемые криминальные травмы. Пожилые чаще получают ЧМТ зимой, и ведущей причиной становится падение с высоты роста.
Одним из первых классифицировать черепно-мозговые травмы предложил французский хирург и анатом 18 века Жан-Луи Пети. Сегодня существует несколько классификаций травм.
- по степени тяжести: легкая (сотрясение головного мозга, легкий ушиб), средняя (серьезный ушиб), тяжелая (ушиб головного мозга тяжелой степени, острое сдавление головного мозга). Для определения степени тяжести используют шкалу комы Глазго. Состояние пострадавшего оценивается от 3 до 15 баллов в зависимости от уровня спутанности сознания, способности открывать глаза, речевой и двигательной реакций;
- по типу: открытая (на голове имеются раны) и закрытая (отсутствуют нарушения кожных покровов головы);
- по виду повреждения: изолированная (повреждения затрагивают только череп), сочетанная (поврежден череп и другие органы и системы), комбинированная (травма получена не только механически, на организм также воздействовала лучевая, химическая энергия и пр.);
- по характеру повреждения:
- сотрясение (незначительное травмирование с обратимыми последствиями, характеризуется кратковременной потерей сознания — до 15 минут, большинству пострадавших госпитализация не требуется, после осмотра врач может назначить КТ или МРТ);
- ушиб (происходит нарушение мозговой ткани из-за удара мозга о стенку черепа, часто сопровождается кровоизлиянием);
- диффузное аксональное повреждение мозга (повреждаются аксоны — отростки нервных клеток, проводящие импульсы, страдает ствол мозга, в мозолистом теле мозга отмечаются микроскопические кровоизлияния; такое повреждение чаще всего происходит при ДТП — в момент резкого торможения или ускорения);
- сдавление (в полости черепа образуются гематомы, внутричерепное пространство сокращается, наблюдаются очаги размозжения; для спасения жизни человека требуется экстренное хирургическое вмешательство).
В основе классификации лежит диагностический принцип, на ее основании формулируется развернутый диагноз, в соответствии с которым назначается лечение.
Проявления черепно-мозговых травм зависят от характера повреждения.
При ушибе мозга легкой степен и пострадавший может потерять сознание на час, а после — жаловаться на головную боль, тошноту, рвоту. Отмечается подергивание глаз при взгляде в сторону, асимметрия рефлексов. Рентген может показать перелом костей свода черепа, в ликворе — примесь крови.
Ушиб головного мозга средней степени тяжести сопровождается потерей сознания на несколько часов, больной не помнит события, предшествующие травме, саму травму и произошедшее после нее, жалуется на головную боль и многократную рвоту. Могут отмечаться: нарушения артериального давления и пульса, лихорадка, озноб, болезненность мышц и суставов, судороги, расстройство зрения, неравномерная величина зрачков, нарушения речи. Инструментальные исследования показывают переломы свода или основания черепа, субарахноидальное кровоизлияние.
При ушибе головного мозга тяжелой степени пострадавший может потерять сознание на 1–2 недели. При этом у него выявляются грубые нарушения жизненно важных функций (частоты пульса, уровня давления, частоты и ритма дыхания, температуры). Движения глазных яблок раскоординированы, изменен мышечный тонус, нарушен процесс глотания, слабость в руках и ногах может доходить до судорог или паралича. Как правило, такое состояние — следствие переломов свода и основания черепа и внутричерепного кровоизлияния.
При диффузном аксональном повреждении мозга наступает длительная умеренная или глубокая кома. Ее продолжительность составляет от 3 до 13 дней. У большинства пострадавших наблюдается расстройство дыхательного ритма, различное расположение зрачков по горизонтали, непроизвольные движения зрачков, руки со свисающими кистями согнуты в локтях.
Длительное сдавление головы сопровождается отеком мягких тканей, достигающим максимума на 2–3 сутки после ее высвобождения. Пострадавший находится в психоэмоциональном напряжении, иногда — в состоянии истерики или амнезии. Отекшие веки, ослабевшее зрение или слепота, асимметричный отек лица, отсутствие чувствительности в области шеи и затылка. На компьютерной томографии виден отек, гематомы, переломы костей черепа, очаги ушиба мозга и размозжения.
После перенесения черепно-мозговой травмы многие становятся инвалидами из-за нарушения психики, движений, речи, памяти, посттравматической эпилепсии и прочих причин.
ЧМТ даже легкой степени сказывается на когнитивных функциях — пострадавший испытывает спутанность сознания и снижение умственных способностей. При более тяжелых травмах может диагностироваться амнезия, ухудшение зрения и слуха, речевых навыков и навыков глотания. В тяжелых случаях речь становится нечленораздельной или даже утрачивается полностью.
Нарушения моторики и функций опорно-двигательного аппарата выражаются в парезе или параличе конечностей, потере чувствительности тела, отсутствии координации. В случае тяжелых и среднетяжелых травм наблюдается недостаточность закрытия гортани, вследствие чего пища накапливается в глотке и проникает в дыхательные пути.
Некоторые перенесшие ЧМТ страдают от болевого синдрома — острого или хронического. Острый болевой синдром сохраняется в течение месяца после получения травмы и сопровождается головокружением, тошнотой, рвотой. Хроническая головная боль сопровождает человека на протяжении всей жизни после получения ЧМТ. Боль может быть резкой или тупой, пульсирующей или давящей, локализованной или отдающей, к примеру, в глаза. Приступы боли могут длиться от нескольких часов до нескольких дней, усиливаться в моменты эмоциональных или физических нагрузок.
Больные тяжело переживают ухудшение и утрату функций организма, частичную или полную потерю работоспособности, поэтому страдают от апатий, раздражительности, депрессий.
Человеку, получившему черепно-мозговую травму, необходима врачебная помощь. До приезда скорой помощи больного надо уложить на спину или на бок (если он без сознания), на раны наложить повязку. Если рана открытая — обложить края раны бинтами, а затем наложить повязку.
Бригада скорой помощи забирает пострадавшего в отделение травматологии или в реанимацию. Там пациента осматривают, при необходимости делают рентген черепа, шеи, грудного и поясничного отделов позвоночника, грудной клетки, таза и конечностей, проводят УЗИ грудной клетки и брюшной полости, берут кровь и мочу на анализ. Также может быть назначено проведение ЭКГ. При отсутствии противопоказаний (состояния шока) делают КТ мозга. Затем больного осматривают травматолог, хирург и нейрохирург и ставят диагноз.
Невролог осматривает пациента каждые 4 часа и оценивает его состояние по шкале Глазго. При нарушении сознания пациенту показана интубация трахеи. Больному в состоянии сопора или комы назначают искусственную вентиляцию легких. Пациентам с гематомами и отеками мозга регулярно измеряют внутричерепное давление.
Пострадавшим назначают антисептическую, антибактериальную терапию. При необходимости — противосудорожные препараты, анальгетики, магнезию, глюкокортикоиды, седатики.
Пациенты с гематомой нуждаются в хирургическом вмешательстве. Промедление с операцией в течение первых четырех часов увеличивает риск летального исхода до 90%.
В случае сотрясения мозга прогноз благоприятный при условии соблюдения пострадавшим рекомендаций лечащего врача. Полное восстановление трудоспособности отмечается у 90% больных с легкой ЧМТ. У 10% остаются нарушенными когнитивные функции, резкая смена настроений. Но и эти симптомы обычно проходят в течение 6–12 месяцев.
Прогноз при среднетяжелой и тяжелой формах ЧМТ осуществляется на основании количества баллов по шкале Глазго. Увеличение баллов говорит о положительной динамике и благоприятном исходе травмы.
У пострадавших с ЧМТ средней степени тяжести тоже удается достичь полного восстановления функций организма. Но зачастую остаются головные боли, гидроцефалия, вегетососудистая дисфункция, нарушения координации и прочие неврологические нарушения.
При тяжелой ЧМТ риск летального исхода увеличивается до 30–40%. Среди выживших почти стопроцентная инвалидизация. Ее причины — выраженные психические и речевые расстройства, эпилепсия, менингит, энцефалит, абсцессы мозга и пр.
Огромное значение в возвращении пациента к активной жизни играет комплекс реабилитационных мер, оказанных по отношению к нему после купирования острой фазы.
Данные мировой статистики говорят о том, что 1 доллар, вложенный в реабилитацию сегодня, сэкономит 17 долларов на обеспечение жизни пострадавшего завтра. Реабилитацией после ЧМТ занимаются врач-невролог, врач-реабилитолог, физический терапевт, эрготерапевт, массажист, психолог, нейропсихолог, логопед и другие специалисты. Их деятельность, как правило, направлена на возвращение пациента к социально активной жизни. Работу по восстановлению организма пациента во многом определяет степень тяжести травмы. Так, при тяжелой травме усилия врачей направлены на восстановление функций дыхания и глотания, на улучшение работы органов малого таза. Также специалисты работают над восстановлением высших психических функций (восприятие, воображение, память, мышление, речь), которые могли быть утрачены.
Физическая терапия:
Эрготерапия — направление реабилитации, которое помогает человеку адаптироваться к условиям окружающей обстановки. Эрготерапевт учит пациента обслуживать себя в быту, тем самым улучшая качество его жизни, позволяя вернуться не только к социальной жизни, но даже к работе.
Кинезиотейпирование — наложение специальных клейких лент на поврежденные мышцы и суставы. Кинезитерапия помогает уменьшить болевые ощущения и снять отечность, при этом не ограничивает движение.
Психотерапия — неотъемлемая составляющая качественного восстановления после ЧМТ. Психотерапевт проводит нейропсихологическую коррекцию, помогает справиться с апатией и раздражительностью, свойственными пациентам в посттравматический период.
Физиолечение:
- Лекарственный электрофорез сочетает введение в организм пострадавшего лекарственных средств с воздействием постоянного тока. Метод позволяет нормализовать состояние нервной системы, улучшить кровоснабжение тканей, снять воспаление.
- Лазеротерапия эффективно борется с болями, отеками тканей, оказывает противовоспалительное и репаративное действие.
- Иглорефлексотерапия позволяет уменьшить болевые ощущения. Данный метод входит в комплекс лечебных мероприятий при лечении парезов и оказывает общее психостимулирующее действие.
Медикаментозная терапия направлена на предотвращение гипоксии мозга, улучшение обменных процессов, восстановление активной умственной деятельности, нормализацию эмоционального фона человека.
После черепно-мозговых травм средней и тяжелой степени пострадавшим тяжело вернуться к привычному образу жизни или смириться с вынужденными переменами. Для того чтобы снизить риск развития серьезных осложнений после ЧМТ, необходимо следовать простым правилам: не отказываться от госпитализации, даже если кажется, что самочувствие в порядке, и не пренебрегать различными видами реабилитации, которые при комплексном подходе способны показать значительный результат.
Лицензия на осуществление медицинской деятельности ЛО-50-01-009095 от 12 октября 2017 г. выдана министерством здравохранения Московской области


Медицинская реабилитация пациента, перенесшего черепно-мозговую травму, может помочь ускорить восстановление, а также предотвратить возможные осложнения.

Реабилитационные центры могут предложить услуги по медицинской реабилитации пациента, перенесшего черепно-мозговую травму, направленные на устранение:
- двигательных нарушений;
- расстройств речи;
- когнитивных расстройств и др.

Некоторые реабилитационные центры предлагают фиксированную стоимость пребывания и медицинских услуг.

Получить консультацию, узнать больше о реабилитационном центре, а также забронировать время лечения можно с помощью онлайн-сервиса.
Проходить восстановление после черепно-мозговых травм стоит в специализированных реабилитационных центрах, имеющих обширный опыт в лечении патологий неврологического характера.
Некоторые реабилитационные центры проводят госпитализацию в режиме 24/7 и могут принимать лежачих больных, больных в остром состоянии, а также малом сознании.
Если есть подозрение на ЧМТ, то ни в коем случае нельзя пытаться посадить пострадавшего или поднимать его. Нельзя оставлять его без присмотра и отказываться от медицинской помощи.


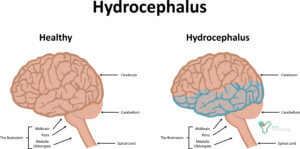
Гидроцефалия – это синдром, возникающий вследствие нарушения нормального оттока ликвора из желудочков головного мозга. Это патологическое состояние может появляться у пациентов любого возраста и пола.
Содержание
Как правило, заболевание начинается постепенно и постоянно прогрессирует. Пациенты обращают внимание на нарушение своего общего состояния, когда возникает множество выраженных жалоб, которые значительно ухудшают качество жизни.
Ликвор циркулирует в головном мозге по системе сообщающих между собой желудочков. Из боковых желудочков спинномозговая жидкость поступает в третий, а затем через Сильвиев водопровод в четвертый желудочек, который посредством отверстий Люшка (парное анатомическое образование) и Мажанди сообщается с цистернами спинного мозга. При возникновении органического препятствия нормальной циркуляции ликвора, возникает его задержка, скопление и появляется соответственная клиническая симптоматика.
Также большое значение в возникновении гидроцефалии имеет избыточная продукция спинномозговой жидкости или нарушение ее резорбции. От этиологического фактора зависит последующая тактика лечения.
Причины гидроцефалии
- Врожденные пороки развития ликвородинамической системы головного мозга (атрезия отверстий Люшка и
Мажанди);
Симптомы гидроцефалии
Гидроцефалия легких степеней может не вызывать у пациентов выраженных жалоб или дискомфорта. В более выраженных клинических случаях у пациентов возникают следующие симптомы:
- Головная боль. Вначале патологического процесса боль возникает только утром и к вечеру проходит, хорошо купируется анальгетиками. С прогрессированием патологического процесса головная боль постоянно усиливается и в итоге становится невыносимой;
- Нарушения зрения. Стремительное ухудшение зрительных функций наблюдается практически у всех пациентов с гидроцефалией;
- Нистагм;
- Вестибулярная атаксия, которая проявляется головокружением, нарушением координации, шумом в ушах;
- Двигательные и чувствительные нарушения;
- Мозжечковая атаксия;
- Параличи и парезы;
- Эмоциональная лабильность;
- Потери сознания;
- Носовые кровотечения;
- Тошнота, рвота;
- Судорожные приступы.
Пациенты с похожими симптомами должны быть проконсультированы высококвалифицированными специалистами. В немецких клиниках работают опытные неврологи и нейрохирурги, которые используют современные методы диагностики и лечения гидроцефалии.
Диагностика гидроцефалии
При постановке диагноза специалисты в клиниках Германии обращают внимание на характерные жалобы пациента, данные анамнеза заболевания и анамнеза жизни, а также на результаты общего осмотра. Немецкие врачи придают большое внимание осмотру больного: оценивается состояние кожи, слизистых оболочек, ротовой полости, дыхательной системы, сердечнососудистой, пищеварительной, выделительной, нервной системы и опорно-двигательного аппарата. При необходимости пациент направляется на дополнительные консультации узких специалистов. Если лечащий врач подозревает у больного скопление ликвора в желудочках головного мозга, ему назначаются следующие лабораторные и инструментальные исследования:
- Общий анализ крови с лейкоцитарной формулой;
- Общий анализ мочи;
- Биохимический анализ крови с определением уровня общего билирубина и его фракций, креатинина, мочевины, щелочной фосфатазы, трансаминаз, острофазовых альбуминов и общего белка;
- Электролиты крови;
- Коагулограмма;
- Рентгенологическое исследование органов грудной полости;
- УЗИ органов брюшной полости;
- Рентгенологическое исследование костей черепа. В случаях скопления спинномозговой жидкости в желудочках головного мозга отмечаются характерные вдавления на внутренней поверхности костей черепа;
- КТ, МРТ. С помощью этих современных методов визуализации удается полностью подтвердить предварительный диагноз, выявить основную причину гидроцефалии и определить степень повреждения анатомических структур головного мозга;
- Эхоэнцефалография помогает определить степень внутричерепной гипертензии;
- Консультация офтальмолога с обязательным осмотром глазного дна, на котором обнаруживаются характерные для гидроцефалии изменения (застойные явления);
- Люмбальная пункция с последующим лабораторным исследованием спинномозговой жидкости.
Лечение гидроцефалии в Германии
Выбор оптимального метода лечения зависит от типа гидроцефалии (врожденная или приобретенная). Немецкие специалисты придают большое значение этиологии патологического процесса. Как правило, у взрослых скопление спинномозговой жидкости эффективно удается корректировать консервативными методами, повлияв на причину заболевания. У детей гидроцефалия лечится преимущественно хирургическими методами.
Наиболее распространенными способами лечения скопления ликвора в мозговых желудочках являются шунтирующие оперативные вмешательства. Такой вид хирургического вмешательства может проводиться при любом виде гидроцефалии независимо от причины патологического процесса.
Суть этого метода лечения состоит в постановке специальных шунтирующих систем, которые регулируют нормальное количество спинномозговой жидкости. Как правило, устанавливается шунт в субарахноидальном пространстве головного мозга и выводится в брюшную полость или в полость правого предсердия. Немецкие специалисты используют специальные шунтирующие системы с клапанами, которые открываются и закрываются в зависимости от показателей внутричерепного давления.
Противопоказаний к шунтированию желудочков головного мозга практически нет. Данное вмешательство не выполняется в случаях острых инфекционных процессов, а также при тяжелом состоянии пациента. В отдельных случаях могут возникать осложнения шунтирующих операций: инфицирование шунта и обструкция системы. Поэтому при возникновении первых клинических симптомов возобновления гидроцефалии пациенту необходимо обратиться к лечащему врачу. Пациенты с проведенными шунтирующими оперативными вмешательствами должны пожизненно наблюдаться неврологами и нейрохирургами.
Лечение гидроцефалии в Германии проводится высококвалифицированными специалистами. В немецких клиниках используется только современная аппаратура и эффективные методы терапии. Поэтому ежегодно тысячи пациентов обращаются в Германию за медицинской помощью. Высокая эффективность лечения в Германии подтверждается множественными положительными отзывами пациентов о терапии.
Черепно-мозговая травма (ЧМТ) – это собирательное понятие, включающее целую группу травм как самого черепа, так и мозговых оболочек, тканей мозга, сосудов и черепных нервов.
В соответствии с типом травмирующего воздействия ЧМТ делятся на:
- Изолированные
- Сочетанные (травма влияет и на другие органы и системы).
- Комбинированные (механическое повреждение в сочетании с термическим, химическим и другими типами воздействия).
По своему характеру ЧМТ могут быть:
- Закрытые
Это травмы, при которых целостность покровов головы не нарушается или нарушается незначительно. Может сопровождаться травмами мягких тканей и даже легкими переломами костей черепа, но внутричерепная полость всегда остается неповрежденной. - Открытые
Более опасные травмы, которые всегда сопровождаются повреждением мягких тканей и костей черепа, причем микробное загрязнение почти неизбежно. Велика вероятность развития менингита, энцефалита, абсцесса.
По степени тяжести черепно-мозговые травмы бывают:
Основные виды черепно-мозговых травм:
- Сотрясение мозга (коммоция)
Целостность тканей мозга не нарушается, но на время теряются связи между отделами мозга из-за повреждения отдельных длинных отростков нервных клеток – аксонов. Характерным признаком сотрясения головного мозга является даже кратковременная потеря сознания. При правильном лечении и соблюдении режима все симптомы обычно исчезают через 1-2 недели. - Ушиб мозг (контузия)
К контузиям относят местные повреждения разного типа: кровоизлияния, отеки, разрывы и размозжения тканей мозга. В зависимости от тяжести, состояние может нормализоваться за 2-3 недели, но может привести к стойким органическим нарушениям, вплоть до паралича и комы. - Сдавление мозга (гематомы)
Возникает как результат отека мозга, кровоизлияния, вдавления костей в череп при переломе. Это опасная травма, которая может привести к смерти вследствие нарушения дыхания и сердечной деятельности. - Диффузное аксональное повреждение мозга
Самый тяжелый вид ЧМТ, для которого характерна долгая кома, нарушение основных функций организма и большая вероятность перехода больного в вегетативное состояние.
Характерные симптомы легкой черепно-мозговой травмы:
- потеря сознания;
- головная боль;
- тошнота и рвота;
- головокружение;
- звон в ушах.
При более тяжелой ЧМТ могут присоединяться:
- нарушение состояния сознания – сопор, кома;
- амнезия;
- галлюцинации и бред;
- очаговая неврологическая симптоматика – нарушения движения, чувствительности, координации движений, речи;
- указанием на перелом основания черепа будет истечение спинномозговой жидкости – ликвора – из носа, ушей.
Важно знать: скорая доврачебная помощь при черепно-мозговых травмах
Любая черепно-мозговая травма – это основание для того, чтобы немедленно обратиться за медицинской помощью. Однако до того, как больной окажется в стационаре, ему потребуется доврачебная помощь. Во многих случаях это может спасти ему жизнь.
Наиболее частыми проявлениями черепно-мозговой травмы являются:
- Сильное кровотечение.
- Кровотечения из ушей, носа.
- Сильная головная боль.
- Прерывистое дыхание.
- Помутнение сознания.
- Потеря сознания.
- Нарушение координации движений, равновесия.
- Слабость конечностей, частичный или полный паралич конечностей.
- Судороги.
- Повторяющаяся рвота.
- Бессвязная речь.
В некоторых случаях, даже при открытых ЧМТ, пострадавший может уверять, что чувствует себя хорошо, однако это обманчивое впечатление. Его состояние в любой момент может резко ухудшиться.
При средних и тяжелых черепно-мозговых травмах пострадавший может потерять сознание на длительное время, в течение которого вполне вероятно развитие паралича. Необходимо знать, как действовать в сложившейся ситуации:
- Пострадавшего в сознании нужно уложить на спину, контролируя его дыхание и пульс.
- Если человек потерял сознание, его укладывают на бок. Это поможет избежать попадания рвотных масс в дыхательные пути и исключит вероятность западания языка.
- На рану нужно наложить повязку.
- При открытой ЧМТ сначала обкладывают бинтами края раны, а затем накладывают саму повязку.
При черепно-мозговой травме НИ В КОЕМ СЛУЧАЕ НЕЛЬЗЯ:
- Давать пострадавшему садиться.
- Поднимать пострадавшего.
- Оставлять его без присмотра.
- Оставлять пострадавшего без квалифицированной медицинской помощи.
Знание этих простых правил позволит вам сохранить здоровье и спасти чью-то жизнь!
По тяжести поражения различают лёгкую, средней степени тяжести и тяжёлую ЧМТ[1]. Для определения степени тяжести используют шкалу комы Глазго. При этом пациент получает от 3 до 15 баллов в зависимости от уровня нарушения сознания, который оценивают по открыванию глаз, речевой и двигательной реакциям на стимулы[2]. Лёгкая ЧМТ оценивается в 13—15 баллов, среднетяжёлая — в 9—12, тяжёлая — в 3—8[3][4][5]. Также различают изолированную, сочетанную (травма сопровождается повреждением других органов) и комбинированную (на организм действуют различные травмирующие факторы) ЧМТ. ЧМТ разделяют на закрытую и открытую. При открытой черепно-мозговой травме повреждены кожный покров, апоневроз и дном раны является кость или более глубоколежащие ткани. При этом, если повреждена твёрдая мозговая оболочка, то открытую рану считают проникающей. Частный случай проникающей травмы — истечение спинномозговой жидкости из носа или уха в результате перелома костей основания черепа. При закрытой черепно-мозговой травме апоневроз не поврежден, хотя кожа может быть повреждена.
Так как черепно-мозговая травма – понятие очень широкое, то и перечень осложнений, которые эти травмы могут вызывать, весьма обширен.
Осложнения ЧМТ принято делить на ранние, которые возникают в промежутке до 3 месяцев, и поздние, которые могут иметь более стойкий характер.
- Травматический менингит
Распространенное тяжелое осложнение. Инфекционное воспаление оболочек мозга, которое может быть следствием проникающих ранений черепа. Часто возникает из-за недостаточной хирургической обработки раны. - Менингоэнцефалит
Воспаление и оболочек мозга, и самой ткани головного мозга. Может развиваться как осложнение при осколочном ранении, так и при закрытой ЧМТ. Как правило, симптомы менингоэнцефалита появляются через 1-2 недели после травмы. - Абсцесс
Чаще всего формируется в течение 1-2 месяцев после травмы при инфицировании незаживающей мозговой раны. - Травматическое выбухание мозга
Возникая иногда при открытых ЧМТ, это опасное осложнение затрудняет лечение и легко может спровоцировать заражение мозговых оболочек, приводя к необратимым органическим нарушениям. - Внутричерепные и внутримозговые кровоизлияния
Внутричерепные гематомы образуются вследствие трещин и переломов костей черепа, приводят к повышению внутричерепного давления, компрессии мозга и могут иметь самые опасные последствия. Чаще кровоизлияния возникают внезапно и развиваются по типу инсульта.
- Травматические арахноидиты или арахноэнцефалиты
Эти осложнения вызываются кровоизлияниями, травматическими некрозами и проявляются стойкой, диффузной головной болью. Нередко они провоцируют развитие энцефалита. - Травматический паркинсонизм
Возникает как результат кровоизлияния в подкорковые узлы мозга. В целом это осложнение похоже на паркинсонизм при эпидемическом энцефалите, но характеризуется поражением одной половины тела и более медленным течением. - Эпилепсия
Это распространенное осложнение часто развивается при повреждении двигательных участков коры мозга. Припадки могут появиться уже в первые дни после травмы. Часто устранить травматическую эпилепсию можно только путем хирургического вмешательства. - Окклюзионная гидроцефалия
Характеризуется головной болью, рвотой и другими симптомами, вызванными повышенным внутричерепным давлением. Может привести к снижению зрения, судорогам, глазодвигательным расстройствам, тяжелым невротическим расстройствам и нарушениям основных функций организма. - Неврозы
При ЧМТ различного типа часто наблюдаются невротические реакции. У больного отмечаются резкие смены настроения, демонстративное поведение, фиксация на болезненном состоянии.
Как вы наверняка знаете, даже при легкой черепно-мозговой травме необходимо обращаться за медицинской помощью. Только врачи в условиях стационара смогут распознать тревожные симптомы, определить степень тяжести травмы и предотвратить осложнения.
Большинство черепно-мозговых травм требует интенсивного лечения, а затем и реабилитации.
При легких ЧМТ прогноз обычно благоприятный – разумеется, при соблюдении рекомендаций врача относительно лечения и режима. При травмах средней степени тяжести после лечения и реабилитации, как правило, удается полностью восстановить социальную и трудовую активность пострадавшего. Тяжелые черепно-мозговые травмы характеризуются высокой смертностью (30-50%). Даже после длительного лечения и реабилитации высока вероятность развития инвалидности, психических и когнитивных расстройств, эпилептических припадков.
При ЧМТ для реабилитации используются различные методы:
- физиотерапия (электрофорез, магнитотерапия, бальнеотерапия, лазеротерапия);
- медикаментозное лечение;
- лечебная физкультура;
- психотерапия и специальные занятия по восстановлению внимания, речи, памяти.
Современная медицина располагает внушительным арсеналом лекарственных средств, помогающих справиться с последствиями ЧМТ. В зависимости от характера и степени тяжести травмы применяют метаболические, вазоактивные, противосудорожные, витаминные препараты, а также антидепрессанты, тонизирующие и успокоительные средства.
При тяжелых травмах (размозжение, аксональное повреждение, тяжелые ушибы, сопровождающиеся отеком мозга, и т.д.), когда очень высока вероятность внутричерепной гипертензии, применяют мочегонные средства, осмотические и коллоидно-осмотические препараты в сочетании с искусственной вентиляцией легких в режиме гипервентиляции. Также в этих случаях часто применяют антиферментные препараты – ингибиторы протеаз.
Читайте также:


