Мази при инфекции полости рта
ИНФЕКЦИИ ПОЛОСТИ РТА И ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ
КЛАССИФИКАЦИЯ
Одонтогенные инфекции (инфекции полости рта), в зависимости от анатомической локализации, подразделяются на истинно одонтогенные, связанные с поражением тканей зуба (кариес, пульпит); пародонтальные, связанные с поражением периодонта (периодонтит) и десны (гингивит, перикоронит), окружающих тканей (надкостницы, костной, мягких тканей лица и шеи, верхнечелюстного синуса, лимфоузлов); неодонтогенные, связанные с поражением слизистых оболочек (стоматит) и воспалением больших слюнных желез.
Данные виды инфекции могут быть причиной серьезных угрожающих жизни осложнений со стороны полости черепа, ретрофарингеальных, медиастинальных и других локализаций, а также диссеминированных гематогенным путем поражений клапанного аппарата сердца, сепсиса.
Гнойная инфекция лица и шеи может быть неодонтогенного происхождения и включает фолликулит, фурункул, карбункул, лимфаденит, рожистое воспаление, гематогенный остеомиелит челюстей.
В челюстно-лицевой области также могут наблюдаться специфические инфекции (актиномикоз, туберкулез, сифилис, ВИЧ).
ОСНОВНЫЕ ВОЗБУДИТЕЛИ
Инфекции полости рта ассоциируются с постоянно присутствующей здесь микрофлорой. Обычно это смешанная флора, включающая более 3-5 микроорганизмов.
При истинно одонтогенной инфекции, наряду с факультативными бактериями, прежде всего зеле-нящими стрептококками, в частности (S.mutans, S.milleri), выделяется анаэробная флора: Peptostreptococcus spp., Fusobacterium spp., Actinomyces spp.
При пародонтальной инфекции наиболее часто выделяют пять основных возбудителей: P.gingivalis, P.intermedia, E.corrodens, F.nucleatum, A.аctinomycetemcomitans, реже Capnocytophaga spp.
В зависимости от локализации и тяжести инфекции, возраста пациента и сопутствующей патологии, возможны изменения в микробном спектре возбудителей. Так, тяжелые гнойные поражения ассоциируются с факультативной грамотрицательной флорой (Enterobacteriaceae spp.) и S.aureus. У пациентов пожилого возраста и госпитализированных в стационар также преобладают Enterobacteriaceae spp.
В условиях отечественных бактериологических лабораторий достаточно сложно выделить специфического возбудителя определенной одонтогенной инфекции. Тем не менее, представляется возможным локализовать возбудителей, играющих основную роль в развитии инфекции полости рта, в наддесневом и поддесневом налете.
ПРИНЦИПЫ ЛЕЧЕНИЯ ИНФЕКЦИЙ ПОЛОСТИ РТА И ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ
Лечение одонтогенной инфекции часто ограничивается местной терапией, включающей стандартные стоматологические манипуляции.
Системная антибактериальная терапия проводится только при распространении одонтогенной инфекции за пределы пародонта (под надкостницу, в кости, мягкие ткани лица и шеи), при наличии повышенной температуры тела, регионарного лимфаденита, интоксикации.
При выборе антимикробной терапии в условиях стационара, в случаях тяжелой гнойной инфекции, необходимо учитывать возможность присутствия резистентных штаммов среди таких анаэробов как Prevotella spp., F.nucleatum к пенициллину, что определяет назначение препаратов широкого спектра действия, амоксициллина/клавуланата в монотерапии или комбинации фторхинолона с метронидазолом. В связи с ростом уровня резистентности Streptococcus spp. к тетрациклину и эритромицину, данные препараты могут использоваться только как альтернативные. Так как отмечается умеренная активность метронидазола в отношении анаэробных кокков (Peptostreptococcus spp.), для повышения эффективности необходимо одновременное назначение β-лактамных антибиотиков.
Профилактическое системное применение АМП при выполнении стоматологических манипуляций в полости рта или периодонте не гарантирует уменьшения частоты инфекционных осложнений у соматически здоровых пациентов. Убедительных данных о достаточной эффективности местного применения антибиотиков при инфекциях полости рта не получено. В то же время бактерии полости рта являются резервуаром детерминант резистентности к АМП. Избыточное и неоправданное применение антибиотиков способствует их появлению и развитию резистентности патогенной микрофлоры.
ОДОНТОГЕННАЯ И ПАРОДОНТАЛЬНАЯ ИНФЕКЦИЯ
ПУЛЬПИТ
Основные возбудители
Зеленящие стрептококки (S.milleri), неспорообразующие анаэробы: Peptococcus spp., Peptostreptococcus spp., Actinomyces spp.
Выбор антимикробных препаратов
Антимикробная терапия показана только в случае недостаточной эффективности стоматологических манипуляций или распространения инфекции в окружающие ткани (периодонт, периост и др.).
Препараты выбора: феноксиметилпенициллин или пенициллин (в зависимости от тяжести течения).
Длительность применения: в зависимости от тяжести течения (не менее 5 дней).
ПЕРИОДОНТИТ
Основные возбудители
В структуре периодонта микрофлора выявляется редко и обычно это S.sanguis, S.oralis, Actinomyces spp.
При периодонтите у взрослых преобладают грамотрицательные анаэробы и спирохеты. P.gingivalis, B.forsythus, A.аctinomycetemcomitans и T.denticola выделяются наиболее часто.
В ювенильном возрасте наблюдается быстрое вовлечение в процесс костной ткани, при этом обычными возбудителями являются A.аctinomycetemcomitans и Capnocytophaga spp. P.gingivalis выделяется редко.
У пациентов с лейкемией и нейтропенией после химиотерапии наряду с A.actinomycetemcomitans выделяется C.micros, а в препубертатном возрасте - Fusobacterium spp.
Выбор антимикробных препаратов
Длительность терапии: 5-7 дней.
Длительность терапии: в зависимости от тяжести течения, но не менее 10-14 дней.
ПЕРИОСТИТ И ОСТЕОМИЕЛИТ ЧЕЛЮСТЕЙ
Основные возбудители
При развитии одонтогенного периостита и остеомиелита в 50% случаев выделяется S.aureus, а также Streptococcus spp., и, как правило, превалирует анаэробная флора: P.niger, Peptostreptococcus spp., Bacteroides spp. Реже выявляются специфические возбудители: A.israelii, T.pallidum.
Травматический остеомиелит чаще обусловлен наличием S.aureus, а также Enterobacteriaceae spp., P.aeruginosa.
Выбор антимикробных препаратов
Альтернативные препараты: линкозамиды, цефуроксим. При выделении P.aeruginosa - антисинегнойные препараты (цефтазидим, фторхинолоны).
Длительность терапии: не менее 4 нед.
ОДОНТОГЕННЫЙ ВЕРХНЕЧЕЛЮСТНОЙ СИНУСИТ
Основные возбудители
Возбудителями одонтогенного верхнечелюстного синусита являются: неспорообразующие анаэробы - Peptostreptococcus spp., Bacteroides spp., а также H.influenzae, S.pneumoniae, реже S.intermedius, M.сatarrhalis, S.pyogenes. Выделение S.aureus из синуса характерно для нозокомиального синусита.
Выбор антимикробных препаратов
Длительность терапии: 10 дней.
ГНОЙНАЯ ИНФЕКЦИЯ МЯГКИХ ТКАНЕЙ ЛИЦА И ШЕИ
Основные возбудители
Гнойная одонтогенная инфекция мягких тканей лица и шеи, клетчатки глубоких фасциальных пространств ассоциируется с выделением полимикробной флоры: F.nucleatum, пигментированными Bacteroides, Peptostreptococcus spp., Actinomyces spp., Streptococcus spp.
АБСЦЕССЫ, ФЛЕГМОНЫ ЛИЦА И ШЕИ
Основные возбудители
При абсцессе в области орбиты у взрослых выделяется смешанная флора: Peptostreptococcus spp., Bacteroides spp., Enterobacteriaceae spp., Veillonella spp., Streptococcus spp., Staphylococcus spp., Eikenella spp.. У детей превалируют Streptococcus spp., Staphylococcus spp.
Возбудителями абсцессов и флегмон неодонтогенного происхождения, чаще обусловленных мелкими повреждениями кожи, являются S.aureus, S.pyogenes.
При гнилостно-некротической флегмоне дна полости рта выделяется полимикробная флора, включающая F.nucleatum, Bacteroides spp., Peptostreptococcus spp., Streptococcus spp., Actinomyces spp. Кроме названных, у пациентов с тяжелым течением могут быть выделены грамотрицательные бактерии и S.aureus (чаще у пациентов, страдающих сахарным диабетом и алкоголизмом).
Выбор антимикробных препаратов
Длительность терапии: не менее 10-14 дней.
БУККАЛЬНЫЙ ЦЕЛЛЮЛИТ
Основные возбудители
Обычно наблюдается у детей в возрасте до 3-5 лет. Основным возбудителем является H.influenzae тип В и S.pneumoniae. У детей в возрасте до 2 лет H.influenzae - основной возбудитель, при этом, как правило, наблюдается бактериемия.
Выбор антимикробных препаратов
Длительность терапии: в зависимости от тяжести течения, но не менее 7-10 дней.
ЛИМФАДЕНИТ ЛИЦА И ШЕИ
Основные возбудители
Регионарный лимфаденит в области лица и шеи наблюдается при инфекции в полости рта и лица. Локализация лимфаденита в поднижнечелюстной области, по передней и задней поверхности шеи у детей в возрасте 1-4 лет, как правило, связана с вирусной инфекцией.
Абсцедирование лимфоузлов обычно обусловлено присоединением бактериальной инфекции. При одностороннем лимфадените по боковой поверхности шеи у детей старше 4 лет в 70-80% выделяются БГСА и S.aureus. Анаэробные возбудители, такие как Bacteroides spp., Peptococcus spp., Peptostreptococcus spp., F.nucleatum, P.acnes, могут быть причиной развития одонтогенного лимфаденита или воспалительных заболеваниях слизистой оболочки полости рта (гингивит, стоматит), целлюлита.
Выбор антимикробных препаратов
Препараты выбора: АМП, соответствующие этиологии первичного очага инфекции.
НЕОДОНТОГЕННАЯ И СПЕЦИФИЧЕСКАЯ ИНФЕКЦИЯ
НЕКРОТИЧЕСКИЙ СТОМАТИТ
(ЯЗВЕННО-НЕКРОТИЧЕСКИЙ ГИНГИВОСТОМАТИТ ВЕНСАНА)
Основные возбудители
В десневой бороздке концентрируются Fusobacterium, пигментированные Bacteroides, анаэробные спирохеты. При некротическом стоматите имеется тенденция к быстрому распространению инфекции в окружающие ткани.
Возбудителями являются F.nucleatum, T.vinsentii, P.melaninogenica, P.gingivalis и P.intermedia. У пациентов со СПИДом частым возбудителем гингивита является C.rectus.
Выбор антимикробных препаратов
Длительность терапии: в зависимости от тяжести течения.
АКТИНОМИКОЗ
Основные возбудители
Основным возбудителем актиномикоза является A.israelii, также возможна ассоциация с грамотрицательными бактериями A.actinomycetemcomitans и H.aphrophilus, которые устойчивы к пенициллину, но чувствительны к тетрациклинам.
Выбор антимикробных препаратов
Препараты выбора: пенициллин в дозе 18-24 млн ЕД/сут, при положительной динамике - переход на ступенчатую терапию (феноксиметилпенициллин 2 г/сут или амоксициллин по 3-4 г/сут).
Альтернативные препараты: доксициклин 0,2 г/сут, пероральные препараты - тетрациклин 3 г/сут, эритромицин 2 г/сут.
Длительность терапии: пенициллин 3-6 нед в/в, препараты для приема внутрь - 6-12 мес.
ОСОБЕННОСТИ ЛЕЧЕНИЯ ИНФЕКЦИЙ ПОЛОСТИ РТА И ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ ПРИ БЕРЕМЕННОСТИ И КОРМЛЕНИИ ГРУДЬЮ
При выборе антимикробной терапии при беременности и кормлении грудью необходимо учитывать ее безопасность для плода и новорожденного.
Фторхинолоны и тетрациклины противопоказаны на протяжении всей беременности и при кормлении грудью. Ко-тримоксазол противопоказан в I и III триместре, метронидазол - в I триместре беременности и в течение первых 2 мес кормления грудью.
ОСОБЕННОСТИ ЛЕЧЕНИЯ ИНФЕКЦИЙ ПОЛОСТИ РТА И ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ У ДЕТЕЙ
Фторхинолоны и тетрациклины противопоказаны детям до 8 лет, ко-тримоксазол - до 2 мес, клиндамицин - новорожденным.
ОСОБЕННОСТИ ЛЕЧЕНИЯ ИНФЕКЦИЙ ПОЛОСТИ РТА И ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ У ЛЮДЕЙ ПОЖИЛОГО ВОЗРАСТА
В пожилом возрасте повышается риск развития НР, что определяет необходимость коррекции дозы АМП и длительности курса терапии. Метронидазол рекомендуется назначать в меньшей дозе при нарушении функции печени. Повышается риск развития НР при длительном применении ко-тримоксазола. При понижении выделительной функции почек дозы имипенема, ко-тримоксазола, β-лактамов, ципрофлоксацина корригируют с учетом клиренса креатинина.
Введение. Пузырчатка представляет собой злокачественное заболевание, клинически проявляющееся образованием на невоспаленной коже и слизистых оболочках пузырей, развивающихся в результате акантолиза. Без лечения данное заболевание приводит к смерти больного. Основные проявления данного заболевания характеризуют четыре клинические формы: вульгарная, вегетирующая, листовидная и себорейная (синдром Сенира-Ашера). Слизистая оболочка полости рта, по данным Е.В. Боровского и А.Л. Машкиллейсона, поражается при всех формах пузырчатки, кроме листовидной [3]. По некоторым данным, вульгарная пузырчатка у большинства больных начинается с высыпаний на слизистой оболочке полости рта, число таких больных составляет от 67% до 85% [2; 4]. Общим для всех разновидностей пузырчатки признаком является акантолиз с образованием интраэпителиальных пузырей на слизистой оболочке полости рта и коже. Клинически акантолиз можно выявить путем легкого трения пальцем здоровой на вид кожи [1]. Вблизи пузырей, а иногда и в отдалении от них происходит при этом отслойка поверхностных слоев эпителия с образованием эрозии (симптом Никольского). С акантолизом связаны также увеличение пузыря по площади при надавливании на него пальцем (симптом Асбо-Хансена), приобретение пузырем формы груши под тяжестью экссудата, периферический рост эрозии. Данные симптомы обусловлены не только акантолизом, но и перифокальной отслойкой всего эпителия – эпидермолизом. Поэтому с целью подтверждения наличия акантолиза используют цитодиагностику – исследование поверхностного слоя клеток (метод Тцанка) [7]. Пузырчатка начинается, как правило, с поражения слизистых оболочек ретромолярного пространства и зева. Пузыри, быстро вскрываясь, превращаются в болезненные, ярко-красные или покрытые белесоватым налетом эрозии, окаймленные обрывками эпителия – остатками покрышек пузыря [4; 7]. Эрозии легко кровоточат при приеме пищи и при прикосновении инструментом (рис. 1).
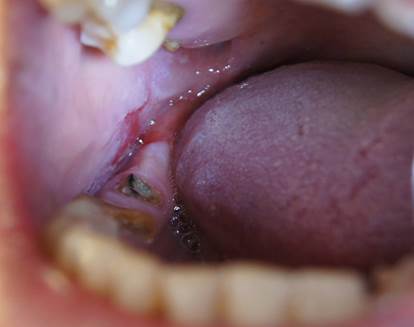
Рис. 1. Эрозии слизистой оболочки щеки и десны ретромолярного пространства при обыкновенной пузырчатке
Увеличение частоты встречаемости данной патологии на приеме у врачей-стоматологов привело к необходимости совершенствования местного лечения пузырчатки. В настоящее время больных обыкновенной пузырчаткой лечат кортикостероидами, которые применяют в средних (80-120 мг в сутки) или в ударных дозах (120-200 мг в сутки). Эпителизация кожных поражений в различных отделах туловища наступает обычно в течение нескольких недель, эрозии на слизистой оболочке полости рта заживают гораздо медленнее, течение заболевания осложняется за счет присоединения инфекции, особенно при низком уровне гигиены, интенсивном кариозном процессе.
Следует отметить, что методы и средства лечения пузырчатки с локализацией на слизистой оболочке полости рта дерматовенерологами не изменялись на протяжении последних пятидесяти лет. Сегодня местная терапия сводится к назначению частых полосканий растворами антисептиков, 0,5%-ного раствора новокаина, смазыванию раствором метиленового синего 1%-ного, краской Кастеллани, обработке эрозий облепиховым маслом [5], эти средства быстро смываются слюной и не имеют длительного лечебного действия. В этой связи для повышения эффективности лечения обыкновенной пузырчатки целесообразно использовать средства, обладающие высоким адгезивным, обезболивающим, кератопластическим, противовоспалительным и сорбционным эффектом.
Цель исследования: повышение эффективности лечения эрозивных поражений слизистой оболочки полости рта у пациентов с обыкновенной пузырчаткой за счет разработки и клинического использования в стоматологической практике адгезивной поликомпонентной мази.
Оценку клинической эффективности проводимых методов лечения проводили путем ежедневного измерения площади эрозий с использованием миллиметровой сетки по формуле: S=m1+m2+m3+m4 / n, где m1, m2, m3, m4 – площадь каждой эрозии на внутренней поверхности щек, неба, десен и губ, n – количество измерений.
Результаты и обсуждение. Контроль процессов заживления эрозий проводили на 7, 14, 21 и 28-е сутки. Было отмечено, что эффект проводимого местного лечения в первой группе был значительно ниже, чем во второй и в третьей. Основным недостатком местного лечения первой группы являлось то, что применяемые средства легко смывались слюной и пищей, поэтому противовоспалительное и кератопластическое действие не имело стойкого терапевтического эффекта, ускорения заживления эрозивных поражений слизистой оболочки не происходило. Кроме того, не было достигнуто обезболивающего действия, пациенты постоянно жаловались на боли при приеме пищи и разговоре.
На 7-е сутки на слизистой оболочке полости рта у всех пациентов первой группы сохранялись болезненные эрозии, отмечалась эпителизация 15,4% образований. На 14-е сутки наблюдалась эпителизация 23,2% эрозий, на 21-е сутки - 45,4%, на фоне заживления старых эрозий у 8 пациентов первой группы (33,3%) появлялись новые. На 28-е сутки отмечалась эпителизация 56,4% образований, у 4 пациентов (16,6%) появились единичные пузыри (табл. 1). Окончательное заживление эрозий к концу второго месяца наблюдения отмечено лишь у 3 больных (13,1%), у 20 больных данной группы (86,9%) полная эпителизация эрозий слизистой оболочки полости рта наступила в сроки от 2 до 3 месяцев после начала лечения.
Сроки эпителизации эрозий слизистой оболочки полости рта и губ в различных группах наблюдения
Покраснение, болезненность, кровоточивость, зуд и отёк дёсен являются явными признаками стоматологических заболеваний. Они приносят массу дискомфорта и усложняют жизнь. Для облегчения и устранения этих симптомов существует много различных средств. Многие из них выпускаются в виде гелей, которые очень удобны в применении. Они в считанные минуты снимают боль, отёк и покраснение, и обладают длительным терапевтическим воздействием.
Особенности и преимущества стоматологических гелей и мазей
В понимании обычного человека между мазями и гелями разницы нет. Однако эти формы лекарственных препаратов различаются по некоторым признакам:
Стоматологические гели и мази выполняют несколько основных задач:
- обезболивают;
- снимают воспаление;
- избавляют от зуда;
- укрепляют дёсны;
- помогают справиться с кровоточивостью;
- воздействуют на полость рта в качестве антисептиков;
- способствуют восстановлению тканей.
Благодаря таким свойствам стоматологические мази и гели применяются при пародонтите, гингивите, стоматите и других воспалительных заболеваний дёсен.
К преимуществам гелей для дёсен относится:
- Доступность. Противовоспалительные мази, гели, кремы, бальзамы продаются без рецепта и могут быть использованы самостоятельно.
- Простота в использовании. Средство просто наносится на дёсны.
- Безопасность. Гали и мази используются только наружно, что практически исключает попадание их компонентов в кровоток и воздействие активных веществ на организм человека.
Перед применением гелей и мазей необходимо обязательно почистить зубы , хорошо сполоснуть полость рта и просушить её. На дёсны наносится чистым пальцем и лёгкими массирующими движениями втирается в слизистую. После нанесения препарата в течение 30 минут не рекомендуется пить и принимать пищу. Курс лечения проводится до исчезновения воспаления и других симптомов.
Противовоспалительные гели
Воспаление дёсен является одним из главных признаков пародонтита, гингивита и других заболеваний полости рта. Избавиться от воспаления можно с помощью специальных гелей.
Стоматологическое средство содержит фенилсалицилат, который в полости рта преобразуется в салициловую кислоту. В его состав также входят обладающие антисептическими свойствами эфирные масла лекарственных растений . Пародонтоцид является комплексным препаратом, который имеет следующие терапевтические действия:
- болеутоляющее;
- противовоспалительное;
- регенерирующее;
- протеолитическое;
- противомикробное.
Он устраняет неприятный запах изо рта и препятствует образованию на эмали налёта. Мазь можно наносить на дёсны чистым пальцем или ватной палочкой, а также использовать в качестве аппликации.
В состав препарата входит антисептик Хлоргексидин и антибиотик Метронидозол. За счёт этих активных веществ с помощью геля можно добиться обезболивающего эффекта, снять воспаление, снизить кровоточивость и уменьшить чувствительность дёсен.
Использовать Метрогил дента можно не только для лечения, но и для профилактики возникновения воспалительных процессов. Применять его следует дважды в день, курсом до полутора недель . Детям до шестилетнего возраста этот препарат противопоказан.
При несоблюдении инструкции по применению после частого использования геля может возникнуть дисбактериоз ротовой полости.
Основными качествами геля является обезболивающий и противовоспалительный эффект. Кроме этого, препарат убивает микробы, снимает отёки, охлаждает поверхность слизистой дёсен. Именно поэтому стоматологи часто рекомендуют Холисал для лечения различных заболеваний дёсен.
Стоматологическое средство начинает действовать уже через две минуты после нанесения, и продолжает сохранять свой эффект до 5–8 часов . Для лиц младше 16 лет разовая доза не должна превышать 0,5 см препарата. Взрослым можно наносить в два раза больше геля. Препарат аккуратно втирается в слизистую оболочку ротовой полости при помощи чистого пальца. Для достижения обезболивающего эффекта Холисал можно наносить на десну за несколько минут до приема пищи или после еды.
Используется гель в следующих случаях:
- при гингивите и пародонтите;
- при воспалении;
- при грибковых инфекциях;
- при стоматите с язвами;
- в качестве обезболивающего средства при прорезывании зубов у детей и взрослых;
- при ношении протезов;
- при различных повреждениях в полости рта;
- перед или после операции.
Препарат противопоказан при беременности и в период лактации.
В состав геля входит два активных лечебных компонента:
Благодаря им препарат обладает антисептическим и противомикробным действием, уничтожая различные вредоносные микроорганизмы. Асепта является источником различных полезных витаминов и коэнзима Q 10.
За счёт своей липкой основы гель держится на дёснах дольше других средств и имеет продолжительное противовоспалительное и успокаивающее действие. Стоматологи Асепту назначают для снятия болевых симптомов и зуда , уменьшения чувствительности и укрепления дёсен, устранения кровоточивости и в качестве профилактического средства.
Использовать препарат можно трижды в день на протяжении двух недель. В случае более частого применения геля, могут возникнуть побочные эффекты:
- головокружение;
- тошнота;
- рвота;
- нарушение работы ЖКТ.
Линейка Асепта, кроме гелей, включает в себя бальзам, ополаскиватели, зубные пасты и витаминный комплекс. Их применение позволяет сохранить здоровую полость рта и вылечить воспаления дёсен.
Гель от воспаления дёсен Троксевазин является ангиопротектором , который преимущественно воздействует на капилляры и вены. В его основу входит троксерутин, который укрепляет стенки сосудов, улучшает их эластичность. В результате значительно и надолго уменьшается кровоточивость дёсен. Препарат также помогает снять отёки и воспаления с поврежденных поверхностей.
Наносить Троксевазин рекомендуется на дёсны круговыми движениями, не чаще двух раз в день. Препарат противопоказан при аллергических реакциях на основной компонент, заболеваниях ЖКТ и в первый триместр беременности.
В состав обоих препаратов входит сильный антисептик хлоргексидина диглюконат , который борется с различными видами грибков и инфекций. Показаниями к применению элюгеля и эльгифлуора является:
- кровоточивость и воспаление дёсен;
- гингивит;
- пародонтоз;
- стоматит;
- пародонтит;
- травмы;
- профилактика воспалений.
Оба препарата применяются не чаще трех раз в сутки до тех пор, пока не пройдет воспаление. С помощью эльгифлуора чистят зубы, а элюгель намазывают на дёсны.
В состав геля входит диалезат из телячьей крови, за счёт которого препарат обладает ярко выраженным лечебным эффектом. На воспаленные и пораженные ткани Солкосерил оказывает следующее воздействие:
- увеличивает производство фибробластов и синтезирование коллагена, которые служат основой соединительной ткани;
- на клеточном уровне снижает риск патологических изменений;
- восстанавливает повреждённые ткани;
- поддерживает подачу питательных веществ и кислорода к клеткам;
- приводит в норму кислородный метаболизм.
Гель обладает способностью образовывать над поврежденной поверхностью защитный слой, поэтому его часто используют для заживления мокнущих ран на дёснах и слизистых оболочках рта.
Применение Солкосерила позволит:
- На 3–5 часов блокировать болезненные ощущения.
- Ускорить заживление ранок.
- Защитить дёсны от механических и химических воздействий минимум на три часа.
На чистые десны гель наносится тонким слоем и сбрызгивается водой.
Для борьбы с пародонтозом стоматологи рекомендуют использовать современное высокоэффективное средство – биоактивный криогель . Это мелкопористое средство состоит из модифицированного крахмала и активных веществ:
- Антиоксиданта L – восстанавливает, заживляет и питает ткани.
- Диоксидина, который является противомикробным средством.
- Сорбента полифепаном.
Самостоятельно криогель не применяется. Лечение воспалений с помощью этого препарата проходит только у стоматолога. Врач закладывает средство в пародонтальный карман, где гель действует как губка. Он впитывает бактерии и токсины, снижает риск возникновения нагноения, способствует дренированию карманов, оказывает кровоостанавливающее действие.
Вынимать препарат не нужно, поскольку через один-два дня он рассосётся сам , при этом полностью нейтрализуя впитанные в него вредные вещества.
Мази от воспаления десен
Согласно статистике и отзывам, лучшими мазями , помогающими избавиться от пародонтоза, являются:
- Траумель С – гомеопатическое средство, в состав которого входят только минеральные и растительные компоненты. Оно оказывает хороший эффект только на ранних стадиях заболевания. Действие Траумель С направлено на снятие воспаления, восстановление плотности стенок сосуда и улучшение их проводимости.
- Гепариновая мазь является антикоагулянтом. С её помощью устраняют воспалительные процессы и укрепляют десны. Гепарин значительно снижает уровень агрегации тромбоцитов и восстанавливает микроциркуляцию тканей.
Поскольку мази имеют жирную основу, они практически не держатся на дёснах. Поэтому применять их рекомендуется в качестве аппликаций. Для этого средство наносится на ватный тампон, который фиксируется на воспалённом участке с помощью специальной плёнки или повязки. В результате надолго продлится терапевтический эффект препарата.
Гели от воспаления дёсен при прорезывании зубов у детей
В период прорезывания зубов у многих малышей воспаляются и болят дёсны. В эти сложные дни ребенок нуждается в родительской помощи. Если массаж дёсен и прорезыватели для зубов не помогли, то можно использовать специальные гели:
- Бэби Доктор. В состав препарата входят только растительные компоненты – подорожник, эхинацея, календула, ромашка. Гель оказывает противовоспалительное, антисептическое и обезболивающее действие. С его помощью можно также восстановить поврежденную слизистую оболочку полости рта.
- Камистад. Препарат содержит не только растительные компоненты, но и лидокаин, который быстро обезболит воспаленный участок. Благодаря входящему в его состав экстракту ромашки, он является натуральным антисептиком и избавляет от воспалений.
Использовать стоматологические геля и мази для детей можно, только изучив внимательно инструкцию и проконсультировавшись со специалистом.
Необходимо помнить, что самостоятельное использование гелей и мазей при воспалительных заболеваниях десен не является панацеей. В любом случае следует обратиться за консультацией к стоматологу , тщательно ухаживать за полостью рта и правильно питаться, включая в свой рацион обогащенные кальцием и витаминами продукты.
| Классы МПК: | A61K36/72 Rhamnaceae (семейство крушиновых), например облепиха, гуания, крушина (жостер) или магнолия зонтичная A61K31/07 Соединения ретинола, например витамин A A61K9/06 мази; основы для них A61P1/02 стоматологические препараты, например лекарственные средства для лечения кариеса, афт, периодонтита A61P17/00 Лекарственные средства для лечения дерматологических заболеваний | |||||||
| Автор(ы): | Сирак Сергей Владимирович (RU) , Чеботарев Вячеслав Владимирович (RU) , Караков Карен Григорьевич (RU) , Копылова Ирина Анатольевна (RU) , Ханова Сюзанна Аслановна (RU) | |||||||
| Патентообладатель(и): | Сирак Сергей Владимирович (RU), Чеботарев Вячеслав Владимирович (RU), Общество с ограниченной ответственностью научно-производственное объединение "Полет" (ООО НПО "Полет") (RU) | |||||||
| Приоритеты: |
| облепиховое масло | 20 |
| 0,5% преднизолоновая мазь | 20 |
| солкосерил дентальная адгезивная паста | 40 |
| витамин А | 20 |
Заявляемую мазь для лечения поражений слизистой оболочки полости рта при КПЛ готовят следующим образом. Все необходимые компоненты готовят в рецептурном количестве и перемешивают при комнатной температуре.
На 100 г готового продукта необходимо: к 20 г облепихового масла добавляют
20 г 0,5% преднизолоновой мази, тщательно перемешивают. В полученный состав вносят 40 г солкосерил дентальная адгезивная пасты и 20 г витамина А. Тщательно перемешивают до образования однородной массы.
Характеристика компонентов заявляемой мази.
Облепиховое масло обеспечивает кератопластическое действие за счет содержания необходимых макро- и микроэлементов, включая витамины Е, С, В1, В2, В6, F, Р, фолиевую кислоту, флавоноиды (рутин), дубильные вещества, нормализует местный обмен веществ.
0,5% преднизолоновая мазь оказывает противовоспалительное, противоаллергическое и антиэкксу дативное действие.
Солкосерил дентальная адгезивная паста (Рег. № 015194/01-2003) обеспечивает ускорение заживления, обезболивание и защиту раневой поверхности. Кроме этого, паста обеспечивает высокую адгезию (прилипание) лекарственных компонентов, введенных в состав композиции к влажной слизистой оболочке, и, как следствие, - гарантирует длительное депонирование всех лекарственных компонентов мази в слизистой, необходимое для стимуляции процессов регенерации, обезболивания, сорбции и заживления.
Витамин А (ретинол) - жирорастворимый витамин, антиоксидант, участвует в окислительно-восстановительных процессах, регуляции синтеза белков, способствует нормальному обмену веществ, функции клеточных и субклеточных мембран, играет важную роль в формировании костей и зубов, а также жировых отложений; необходим для роста новых клеток.
Параметры компонентов вводимых в состав заявляемого средства определяли опытным путем. Введение компонентов ниже нижнего или выше верхнего пределов не обеспечивает оптимального воздействия, а также ухудшает товарный вид.
Срок годности полученной мази - 1 месяц. Параметры мази стабильны в процессе хранения. Мазь представляет собой светло-желтую массу с приятным запахом.
Технический результат предлагаемого решения достигается сочетанием высокой адгезивной, кератопластической, противовоспалительной и сорбционной активности компонентов.
Лечебное действие заявляемого средства апробировано в клинике. Осложнений, аллергических реакций и побочных явлений при использовании данной мази выявлено не было. Мазь хорошо фиксируется на слизистой, даже при наличии слюны и экссудата, обеспечивая длительное депонирование лекарственных веществ на поверхности поражений слизистой оболочки, сокращает сроки эпителизации СОПР.
Примеры конкретного выполнения.
Пример 1. Больная А., 65 лет, амб. карта № 1719.
Жалобы на болезненность при приеме пищи. Объективно: на слизистой оболочке щек множественные папулезные элементы, серовато-белого цвета, сливаясь, образуют сетчатый рисунок, слизистая гиперимирована, болезненная при приеме пищи.
Диагноз: распространенный красный плоский лишай типичная форма, экссудативно-гиперимическая на слизистой оболочке полости рта, был поставлен на основании жалоб, анамнеза, объективных данных биопсии. Больная получала традиционный курс терапии с назначением внутрь стимулирующих (нуклеинат натрия) и десенсибилизирующих (тавегил) средств и местного нанесения на слизистую оболочку полости рта гормональных (синалар) препаратов.
Лечение. Для лечения поражений слизистой оболочки полости рта больной назначена заявляемая адгезивная мазь - наносить 2-3 раза в сутки на поврежденные участки слизистой оболочки.
Сразу после начала применения мази отмечен ее высокий адгезионный и кератопластический эффект. После однократного нанесения мазь фиксируется на слизистой даже после приема пищи. Эпителизация пораженной СОПР значительно ускорилась, облегчен прием пищи, речь, больная указывает на улучшение общего состояния.
При осмотре на 3 сутки отмечается уменьшение воспалительных очагов, болезненность сохраняется при приеме горячей пищи, на 5 сутки слизистая оболочка безболезненная бледно-розового цвета, влажная, на 14 сутки единичные папулезные высыпания, на 21 сутки папулы сохранились только в ретромолярной области. Через месяц после окончания лечения больная жалоб не предъявляет, слизистая оболочка полости рта бледно-розового цвета, влажная, по линии смыкания зубов единичные папулы без признаков воспаления, уплощенные.
Пример 2. Больная С., 45 лет, амб. карта № 1975.
Больная поступила с диагнозом распространенный красный плоский лишай, типичная форма на слизистой оболочке полости рта. Диагноз был поставлен на основании жалоб, анамнеза, объективных данных биопсии и контактной микроскопии. Больная получала традиционный курс общей терапии с назначением внутрь стимулирующих (нуклеинат натрия) и десенсибилизирующих (тавегил) средств.
На фоне проводимой общей терапии больной была назначена заявляемая мазь для лечения поражений слизистой оболочки полости рта - наносить 2-3 раза в сутки на поврежденные участки СОПР.
Эпителизация эрозий значительно ускорилась, особенно выраженным был лечебный эффект в ретромолярной области, где располагались наиболее глубокие очаги, был значительно облегчен прием пищи и речь, уже через 3 суток после начала лечения больная указала на улучшение общего состояния.
При осмотре на 5 сутки отмечалось наличие воспалительных очагов, болезненность сохраняется при приеме горячей пищи, на 7 сутки слизистая оболочка болезненная, гиперимированная в области папулезных элементов, на 14 сутки папулезные высыпания сохраняются, на 21 сутки уменьшение воспаления, папулы сохранились. Через месяц после окончания лечения больная жалуется на дискомфорт в полости рта, слизистая оболочка полости рта бледно-розового цвета, влажная, по линии смыкания зубов единичные папулы без признаков воспаления.
Больной поступил с диагнозом красный плоский лишай, типичная форма на слизистой оболочке полости рта. Диагноз был поставлен на основании жалоб больного, собранного анамнеза, объективных данных биопсии и контактной микроскопии. Больной получал традиционный курс общей терапии с назначением внутрь стимулирующих (нуклеинат натрия) и десенсибилизирующих (тавегил) средств.
На фоне проводимой общей терапии пациенту была назначена мазь-прототип для лечения поражений слизистой оболочки полости рта.
Эффект проводимого местного лечения был значительно ниже, чем при использовании разработанной мази. Основным недостатком мази-прототипа являлось то, что наносимая мазь легко смывалась слюной и пищей, поэтому ее противовоспалительное и кератопластическое действие не имело стойкого терапевтического эффекта, ускорения заживления поражений слизистой оболочки не происходило. Мазь-прототип не обеспечивала кератопластического эффекта, больной постоянно жаловался на боли при приеме пищи и разговоре.
После 35 суток лечения на фоне полного исчезновения клинических проявления КПЛ на коже, в полости рта продолжали сохраняться папулы, что привело к увеличению длительности лечения до 60 суток.
Полученные данные показали высокие адгезивные, кератопластические и противовоспалительные свойства разработанной мази, позволяющие ускорить заживление СОПР, предотвратить развитие воспалительных осложнений и сократить период полной эпителизации пораженной слизистой оболочки при КПЛ, что позволяет рекомендовать более широкое применение данной мази в клинике.
Таким образом, предлагаемое техническое решение позволяет получить недорогое, экономически выгодное высокоэффективное средство для лечения поражений слизистой оболочки полости рта при красном плоском лишае, а также сократить сроки лечения.
Читайте также:
- Чем лечить дисбактериоз кишечника народными средствами у грудничка
- Инфекционные болезни животных колосс
- Вы сдавали анализ на торч инфекции во время беременности
- Какие инфекции могут вызывать боль в суставах и мышцах
- Укусы блох какие инфекции
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Copyright © Иммунитет и инфекции

