Лихорадка сердечно сосудистой системы
Основные факты
- Сердечно-сосудистые заболевания (ССЗ) являются основной причиной смерти во всем мире: ни по какой другой причине ежегодно не умирает столько людей, сколько от ССЗ.
- По оценкам, в 2016 году от ССЗ умерло 17,9 миллиона человек, что составило 31% всех случаев смерти в мире. 85% этих смертей произошло в результате сердечного приступа и инсульта.
- Более 75% случаев смерти от ССЗ происходят в странах с низким и средним уровнем дохода.
- Из 17 миллионов случаев смерти от неинфекционных заболеваний в возрасте до 70 лет 82% случаев приходятся на страны с низким и средним уровнем дохода, а причиной 37% являются ССЗ.
- Большинство сердечно-сосудистых заболеваний можно предотвратить путем принятия мер в отношении таких факторов риска, таких как употребление табака, нездоровое питание и ожирение, отсутствие физической активности и вредное употребления алкоголя, с помощью стратегий, охватывающих все население.
- Люди, страдающие ССЗ или подвергающиеся высокому риску таких заболеваний (в связи с наличием одного или нескольких факторов риска, таких как повышенное кровяное давление, диабет, гиперлипидемия, или уже развившегося заболевания), нуждаются в раннем выявлении и оказании помощи путем консультирования и, при необходимости, приема лекарственных средств.
Что такое сердечно-сосудистые заболевания?
Сердечно-сосудистые заболевания представляют собой группу болезней сердца и кровеносных сосудов, в которую входят:
- ишемическая болезнь сердца – болезнь кровеносных сосудов, снабжающих кровью сердечную мышцу;
- болезнь сосудов головного мозга – болезнь кровеносных сосудов, снабжающих кровью мозг;
- болезнь периферических артерий – болезнь кровеносных сосудов, снабжающих кровью руки и ноги;
- ревмокардит – поражение сердечной мышцы и сердечных клапанов в результате ревматической атаки, вызываемой стрептококковыми бактериями;
- врожденный порок сердца – существующие с рождения деформации строения сердца;
- тромбоз глубоких вен и эмболия легких – образование в ножных венах сгустков крови, которые могут смещаться и двигаться к сердцу и легким.
Инфаркты и инсульты обычно являются острыми заболеваниями и происходят, главным образом, в результате закупоривания сосудов, которое препятствует току крови к сердцу или мозгу. Самой распространенной причиной этого является образование жировых отложений на внутренних стенках кровеносных сосудов, снабжающих кровью сердце или мозг. Кровотечения из кровеносного сосуда в мозге или сгустки крови могут также быть причиной инсульта. Причиной инфаркта миокарда и инсульта обычно является наличие сочетания таких факторов риска, как употребление табака, нездоровое питание и ожирение, отсутствие физической активности и вредное употребление алкоголя, повышенное кровяное давление, диабет и гиперлипидемия.
Каковы факторы риска сердечно-сосудистых заболеваний?
Основными факторами риска болезней сердца и инсульта являются неправильное питание, физическая инертность, употребление табака и вредное употребление алкоголя.
Доказано, что прекращение употребления табака, уменьшение потребления соли, потребление фруктов и овощей, регулярная физическая активность и предотвращение вредного употребления алкоголя снижают риск развития сердечно-сосудистых заболеваний. Кроме того, для снижения риска развития ССЗ и профилактики инфаркта и инсульта при диабете, повышенном кровяном давлении и повышенном уровне липидов может быть необходима лекарственная терапия. В целях усиления мотивации людей в отношении выбора и поддержания здоровых форм поведения необходима политика в области здравоохранения, обеспечивающая создание благоприятной среды для возможности здорового выбора и его приемлемости по стоимости.
Для того чтобы люди выбирали и поддерживали здоровые формы поведения, необходима политика по созданию окружающей среды, благоприятной для обеспечения здорового выбора, его доступности и приемлемости по стоимости.
Существует также целый ряд факторов, влияющих на развитие хронических болезней, или основополагающих причин. Они являются отражением основных движущих сил, приводящих к социальным, экономическим и культурным изменениям — это глобализация, урбанизация и старение населения. Другими определяющими факторами для ССЗ являются нищета, стресс и наследственные факторы.
Каковы общие симптомы сердечно-сосудистых заболеваний?
Зачастую лежащая в основе заболевания болезнь кровеносных сосудов протекает бессимптомно. Инфаркт или инсульт могут быть первыми предупреждениями о заболевании. Симптомы инфаркта включают:
- боль или неприятные ощущения в середине грудной клетки;
- боль или неприятные ощущения в руках, левом плече, локтях, челюсти или спине.
Кроме того, человек может испытывать затруднения в дыхании или нехватку воздуха; тошноту или рвоту; чувствовать головокружение или терять сознание; покрываться холодным потом и становиться бледным. Женщины чаще испытывают нехватку дыхания, тошноту, рвоту и боли в спине и челюсти.
Наиболее распространенным симптомом инсульта является внезапная слабость в лице, чаще всего с какой-либо одной стороны, руке или ноге. Другие симптомы включают неожиданное онемение лица, особенно с какой-либо одной стороны, руки или ноги; спутанность сознания; затрудненную речь или трудности в понимании речи; затрудненное зрительное восприятие одним или двумя глазами; затрудненную походку, головокружение, потерю равновесия или координации; сильную головную боль без определенной причины, а также потерю сознания или беспамятство.
Люди, испытывающие эти симптомы, должны немедленно обращаться за медицинской помощью.
Ревмокардит — это повреждение сердечных клапанов и сердечной мышцы в результате воспаления и рубцевания, вызванного ревматической лихорадкой. Причиной ревматической лихорадки является аномальная реакция организма на стрептококковую инфекцию. Заболевание вначале обычно проявляется в виде ангины или тонзиллита у детей.
Ревматическая атака поражает, в основном, детей в развивающихся странах, особенно в условиях широко распространенной нищеты. Во всем мире с ревмокардитом связано почти 2% всех случаев смерти от сердечно-сосудистых заболеваний.
- Симптомы ревмокардита включают: нехватку дыхания, усталость, нерегулярные сердцебиения, боли в груди и потерю сознания.
- Симптомы ревматической атаки включают: повышенную температуру, боль и опухание суставов, тошноту, желудочные спазмы и рвоту.
Почему сердечно-сосудистые заболевания являются вопросом развития в странах с низким и средним уровнем дохода?
- Как минимум, 75% случаев смерти от ССЗ в мире происходят в странах с низким и средним уровнем дохода.
- Люди в странах с низким и средним уровнем дохода нередко не могут пользоваться преимуществами программ по оказанию комплексной первичной медико-санитарной помощи для раннего выявления и лечения лиц с факторами риска, в отличие от людей в странах с высоким уровнем дохода.
- Люди в странах с низким и средним уровнем дохода, страдающие от ССЗ и других неинфекционных болезней, имеют меньший доступ к эффективным и справедливым медико-санитарным службам, отвечающим их потребностям (включая службы раннего выявления). В результате многие люди умирают в более молодом возрасте от ССЗ и других неинфекционных заболеваний, часто в самые продуктивные годы жизни.
- Особенно страдают самые бедные люди в странах с низким и средним уровнем дохода. На уровне отдельных семей появляется достаточно фактических данных, свидетельствующих о том, что ССЗ и другие неинфекционные заболевания способствуют дальнейшему обнищанию семей из-за катастрофических расходов на медицинскую помощь и высокой доли расходов из собственных средств.
- На макроэкономическом уровне ССЗ накладывают тяжелое бремя на экономику стран с низким и средним уровнем дохода.
Каким образом можно уменьшить бремя сердечно-сосудистых заболеваний?
Примерами мер, которые могут осуществляться для снижения ССЗ на общенациональном уровне, являются следующие:
- всесторонняя политика борьбы против табака;
- налогообложение с целью снижения потребления продуктов с высоким содержанием жиров, сахара и соли;
- строительство пешеходных и велосипедных дорожек для повышения уровня физической активности;
- стратегии, направленные на снижение вредного употребления алкоголя;
- обеспечение правильного питания детей в школах.
Для профилактики первых инфарктов миокарда и инсультов медико-санитарные меры индивидуального характера должны быть ориентированы на лиц со средним или высоким уровнем общего сердечно-сосудистого риска или тех, у кого отдельные факторы риска, такие как диабет, гипертония и гиперхолестеринемия, превышают уровни, рекомендованные для проведения лечения.
Первые меры (комплексный подход с учетом всех факторов риска) более эффективны с точки зрения затрат, чем вторые, и они способны значительно снизить частоту случаев сердечно-сосудистых нарушений. Этот подход практически осуществим в условиях низкой обеспеченности ресурсами, включая использование неврачебного медицинского персонала.
Для вторичной профилактики ССЗ у лиц с уже имеющимся заболеванием, включая диабет, необходимо проведение лечения с использованием следующих лекарственных средств:
- аспирин;
- бета-блокаторы;
- ингибиторы ангиотензинпревращающего фермента;
- статины.
Полученные положительные результаты, в основном, не связаны друг с другом, однако, если они применяются в сочетании с прекращением курения, можно предотвратить почти 75% повторных сосудистых нарушений. В настоящее время имеются значительные недостатки в осуществлении этих мер, особенно на уровне первичной медико-санитарной помощи.
Кроме того, для лечения ССЗ иногда требуются дорогостоящие хирургические операции. К ним относятся:
- аортокоронарное шунтирование;
- баллонная ангиопластика (при которой через артерию вводится небольшой баллонный катетер для восстановления просвета закупоренного сосуда);
- пластика и замена клапана;
- пересадка сердца;
- операции с использованием искусственного сердца.
Для лечения некоторых ССЗ требуются медицинские устройства. К таким устройствам относятся кардиостимуляторы, искусственные клапаны и заплаты для закрытия отверстий в сердце.
Деятельность ВОЗ
Шестая цель Глобального плана действий в отношении НИЗ предусматривает снижение распространенности случаев повышенного кровяного давления в мире на 25%. Повышенное кровяное давление является одним из основных факторов риска сердечно-сосудистых заболеваний. Уровень распространенности повышенного кровяного давления (определяемого как систолическое и/или диастолическое давление ≥140/90 мм. рт.ст.) в мире среди лиц в возрасте 18 лет и старше в 2014 году составлял около 22%.
Для достижения этой цели необходимо снизить частоту случаев гипертонии путем осуществления общенациональных мер политики, направленных на борьбу с поведенческими факторами риска, включая вредное употребление алкоголя, отсутствие физической активности, избыточную массу тела, ожирение и высокий уровень потребления соли. Для раннего выявления и экономически эффективного ведения случаев гипертонии в целях профилактики инфаркта миокарда, инсульта и других осложнений необходим подход с учетом всех факторов риска.
Восьмая цель Глобального плана действий в отношении НИЗ предусматривает обеспечение, по крайней мере, для 50% людей, имеющих соответствующие показания, лекарственной терапии и консультирования (включая контроль гликемии) для профилактики инфаркта миокарда и инсульта. Профилактика инфаркта и инсульта с помощью комплексного подхода с учетом общего сердечно-сосудистого риска является более эффективной с точки зрения затрат мерой, чем проведение лечения на основе только пороговых значений отдельных факторов риска, и она должна являться частью базового пакета услуг для обеспечения всеобщего охвата медико-санитарной помощью. Для достижения этой цели потребуется укрепление основных компонентов системы здравоохранения, включая финансирование служб медицинской помощи для обеспечения доступа к основным технологиям здравоохранения и основным лекарственным средствам для лечения НИЗ.
ОПРЕДЕЛЕНИЕ, ЭТИОЛОГИЯ И ПАТОГЕНЕЗнаверх
Автоиммунное заболевание, связанное с чрезмерным иммунным ответом на заражение β-гемолитическим стрептококком группы А (ВГСА). Возникает в ≈3 % случаев нелеченного антибиотиками стрептококкового фарингита и тонзиллита. Иммунологическая реакция направлена против эпитопов со структурой, схожей с белками, встречающимися в т. ч. в миокарде, сердечных клапанах, синовиальной оболочке, коже, а также гипоталамусе и хвостатом ядре. В современной клинической практике это заболевание встречается редко, как правило в возрасте 5–15 лет.
КЛИНИЧЕСКАЯ КАРТИНА И ЕСТЕСТВЕННОЕ ТЕЧЕНИЕ наверх
1. Симптомы стрептококкового фарингита →разд. 3.3.
2. Симптомы ревматической лихорадки: обычно возникают через 2–3 нед. после фарингита:
1) воспаление крупных суставов (у 75 %) — обычно асимметричное, с типичным отеком, сильной болезненностью, чувствительностью и покраснением кожи; нелеченные случаи длятся 2–3 нед., не вызывают длительного поражения суставов;
2) кардит (у 40–60 %) — может затрагивать эндокард, миокард и перикард; чаще всего имеется шум митральной недостаточности; на ЭКГ часто АВ-блокада I степени;
3) хорея Сиденгама (у 5–20 %) — самопроизвольные движения в основном мышц лица и конечностей, слабость, эмоциональная нестабильность;
4) кольцевидная ревматическая эритема (у 5 %) на туловище и проксимальных частях конечностей;
5) безболезненные подкожные узелки (у
3. Типичное течение : если не возникает кардит, болезнь протекает легко. Большинство рецидивов случается в течение первых 2 лет. Каждый рецидив ревматической лихорадки увеличивает вероятность возникновения пороков митрального и аортального клапанов.
Дополнительные методы исследования
1. Лабораторные исследования:
1) тесты, подтверждающие острое заражение ВГСА →разд. 3.3;
2) ускорение СОЭ и увеличение СРБ в плазме, сохраняется в течение несколько месяцев;
3) уровень антистрептолизина О (АСЛО) в остром периоде ревматической лихорадки превышает 200 ЕД, возрастает в течение 1–2 нед. после заражения, достигает пика через 3–8 нед., удерживается на высоком уровне до 6 мес. и медленно снижается в среднем через 6 мес.
2. Эхокардиография : оценка недостаточности митрального клапана с ограниченной подвижностью створок, обнаружение узелков на створках клапана (у 1/4 больных).
1. Критерии Киселя-Джонса :
1) большие симптомы — кардит, полиартрит, хорея, кольцевидная ревматическая эритема, подкожные узелки;
2) малые симптомы — боль в суставах, лихорадка, повышение острофазовых показателей (ускорение СОЭ или увеличение СРБ), удлинение интервала PQ.
2. Первая атака ревматической лихорадки : диагностируется, если у больных с подтвержденным наличием антигенов бета-гемолитического стрептококка группы А (чаще всего высокие показатели АСЛО) имеются ≥2 больших критериев или 1 большой + 2 малых.
1. Больного с подозрением на ревматическую лихорадку следует госпитализировать.
2. Используйте ацетилсалициловую кислоту 4–8 г/сутки в 4 или 5 приемов; в случае тяжелых проявлений воспаления сердца дополнительно Г КС , обычно преднизолон 1–2 мг/кг/сутки в течение 2–8 недель.
3. С целью санации носоглотки используйте антибиотики, как при острой стрептококковой ангине →разд. 3.3. Начало антибиотикотерапии в течение первых 10 дней от появления симптомов воспаления горла почти полностью устраняет риск поражения сердца.
1. Первичная профилактика: эффективное лечение стрептококковой ангины →разд. 3.3.
2. Вторичная профилактика: у лиц с достоверно установленным диагнозом ревматической лихорадки проводите профилактику рецидивов до 30 года жизни и до 5 лет от последнего обострения болезни:
1) бензатина бензилпенициллин 1,2 млн. ЕД в/м каждые 4 недели (каждые 3 недели у больных с клапанным пороком сердца или частыми рецидивами) или феноксиметилпенициллин 250 мг 2 × в сутки п/о;
2) у больных с непереносимостью пенициллина → эритромицин 250 мг 2 × в сутки п/о.
Острая ревматическая лихорадка постифекционное осложнение Л-стрептококкового тонзиллита (ангины) или фарингита в виде системного воспалительного заболевания соединительной ткани с преимущественной локализацией в сердечно-сосудистой системе (ревмокардит), суставах (мигрирующий полиартрит), мозге (хорея) и коже (кольцевидная эритема, ревматические узелки), развивающееся у предрасположенных лиц (главным образом от 7 до 15 лет), в связи с аутоиммунным ответом организма на антиген стрептококка и перекрестной реактивностью со схожими аутоантигенами пораженных тканей человека (феномен молекулярной мимикрии).
Хроническая ревматическая болезнь сердца заболевание, характеризующееся поражением сердечных клапанов в виде краевого фиброза клапанных створок или порока сердца (недостаточность или стеноз), сформировавшееся после перенесенной острой ревматической лихорадки.
Классификация острой ревматической лихорадки включает:
- • клинический вариант – острая ревматическая лихорадка: повторная ревматическая лихорадка:
- • клинические проявления (основные) – кардит, артрит, хорея, кольцевидная эритема, подкожные узелки;
- • клинические проявления (дополнительные) – лихорадка, артралгии, абдоминальный синдром, серозиты;
- • вовлеченность сердца – без поражения сердца, ревматическая болезнь сердца (без порока, с пороком, неактивная фаза);
- • выраженность хронической сердечной недостаточности – ХСН (хроническая сердечная недостаточность) – I, II А, II Б, III ст.; ФК (функциональный класс) – I, II, III, IV.
Возможным исходом ревматической лихорадки является:
- а) выздоровление;
- б) развитие хронической ревматической болезни сердца – без порока сердца, с пороком сердца;
- в) формирование недостаточности кровообращения.
Более чем у половины детей через 2–3 недели после перенесенной ангины внезапно повышается температура тела, появляются асимметричные мигрирующие боли в крупных суставах (чаще всего коленных) и признаки кардита (боли в грудной клетке, одышка, сердцебиение и др.). У остальных больных наблюдают моносимптомное течение с преобладанием артрита или кардита.
Боли в суставах настолько выражены, что приводят к существенному ограничению их подвижности. Одновременно с болями появляются припухлость суставов за счет синовита, иногда покраснение кожи над суставами. Наиболее часто происходит поражение коленных, голеностопных, лучезапястных и локтевых суставов. Характерной особенностью таких артритов является их "летучесть", мигрирующий характер, когда признаки поражения одних суставов почти полностью исчезают в течение 1–5 дней и сменяются столь же выраженными поражениями других суставов.
Симптомы кардита выявляются при аускультации и перкуссии, а также на ЭКГ.
Кольцевидная эритема (анулярная) характеризуется кольцевидными незудящими высыпаниями на внутренней поверхности конечностей, туловище, шее и часто сочетается с явлениями артрита.
Подкожные ревматические узелки – мелкие, величиной с горошину, образования, локализующиеся у мест прикрепления сухожилий над костными выступами в области коленных, локтевых суставов. Ревматические узелки встречаются только у детей, обычно появляются во время первой атаки острой ревматической лихорадки и бесследно исчезают через 2–4 недели от начала болезни.
Лечение болезни требует оценки остроты начала, активности и характера течения ревматической лихорадки. Необходимы госпитализация больного, соблюдение постельного режима, назначение богатой витаминами диеты с ограничением соли, углеводов и увеличением содержания белка.
Профилактика. Основу первичной профилактики составляет антибактериальная терапия острого стрептококкового назофариитита (ангины).
Вторичная профилактика заключается в комплексном медикаментозном предупреждении рецидивов заболевания у пациентов, перенесших острую ревматическую лихорадку, и продолжается не менее 5 лет.
Прогноз заболевания определяется эффективностью лечения ревмокардита, наличием клапанных пороков и их влиянием на гемодинамику у пациента.
I. Боли в грудной клетке (с распространением в левую руку, лопатку, левую половину шеи) в сочетании с одышкой возможны при стенокардии, инфаркте миокарда.
- • расстегнуть тугую одежду, успокоить больного;
- • купирование боли – прием нитроглицерина под язык, или нитроминт-аэрозоль. Если болевой синдром продолжает беспокоить, необходимо вызвать "Скорую помощь", записать ЭКГ и при наличии показаний транспортировать пациента в кардиологический стационар.
II. Тяжелая одышка, беспокойство больного, кашель с выделением пенистой мокроты, цианоз возможны при сердечной левожелудочковой недостаточности (отек легких).
- • нитроглицерин – под язык;
- • восстановление проходимости дыхательных путей;
- • ингаляции кислорода с парами спирта;
- • применение мочегонных и гипотензивных средств (по показаниям).
III. Значительное повышение артериального давления, головная боль в области затылка, шум в ушах, мелькание "мушек" перед глазами, рвота, боли в области сердца возможны при осложнении артериальной гипертензии – гипертоническом кризе.
- • измерение АД;
- • строгий постельный режим, холод – на голову;
- • применение гипотензивных средств;
- • при отсутствии улучшения – обращение за медицинской помощью.
IV. Внезапная потеря сознания, высокое артериальное давление, рвота, непроизвольное мочеиспускание и дефекация, наличие параличей и асимметрия лица, нарушение речи возможны при остром нарушении мозгового кровообращения, вызванном закупоркой или разрывом кровеносного сосуда (инсульт, инфаркт).
- • строгий постельный режим;
- • холод – на голову;
- • применение гипотензивных средств. Вызов "Скорой помощи", транспортировка больного в специализированный стационар.
V. Головокружение со слабостью, с дальнейшей потерей сознания, бледностью кожных покровов характерны для обморока, коллапса, шока.
- • обеспечить приток свежего воздуха, придать горизонтальное положение (голову опустить ниже уровня туловища);
- • стесняющую одежду расстегнуть;
- • вдыхание с ватки паров нашатырного спирта;
- • обтереть лицо холодной водой;
- • при длительной потере сознания (более 2 мин), при замедленном, шумном, неровном дыхании больного положить на живот, предварительно повернув голову на бок. Срочно вызвать врача для оказания специализированной помощи.
Тябут Тамара Дмитриевна, профессор кафедры кардиологии и ревматологии Бел МАПО, доктор медицинских наук
Год здоровья. Прочитай и передай другому
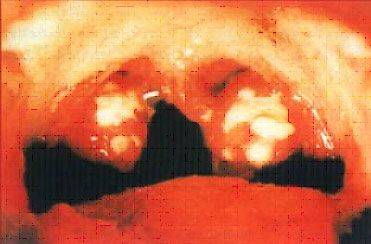
Тонзиллит, вызванный бета-гемолитическим стрептококком.
При наличии хронического тонзиллита в лакунах скапливается большое количество гноя, состоящего из погибших микробов, белых кровяных телец - лейкоцитов, других клеток (гнойно-казеозные пробки). В гнойном содержимом лакун размножаются болезнетворные микробы. Продукты жизнедеятельности микробов из миндалин попадают в кровь и приводят к развитию тонзиллогенной интоксикация, проявляющейся утомляемостью, болями в мышцах и суставах, головными болями, снижением настроения, субфебрилитетом. Миндалины превращаются в хранилище инфекционных агентов, откуда они могут распространяться по организму и быть причиной воспалительных процессов. Частые болезни еще более ослабляют иммунитет, что приводит к дальнейшему развитию тонзиллита. Так формируется порочный круг заболевания.
Хронический тонзиллит опасен осложнениями, связанными с распространением инфекции по организму. К ним относятся паратонзиллярные абсцессы, ·поражение сердца (тонзилогенная миокардиодистрофия, острая ревматическая лихорадка), сосудов, почек.
Тонзиллогенная миокардиодистрофия относится к часто развивающимся, но гораздо реже диагностируемым поражениям сердечной мышцы при хроническим тонзиллите. Она вызывается токсинами бактерий, находящихся в миндалинах, и продуктами местного воспаления и распада тканей.
Клинические признаки тонзиллогенной дистрофии миокарда обусловлены нарушением деятельности вегетативной нервной системы (вегетативной дисфункцией) и нарушением различных видов обмена в сердечной мышце (электролитного, белкового), следствием которых является нарушение образования энергии в сердечной мышце. На ранних этапах развития тонзилогенная миокардиодистрофия проявляется высокой частотой сердечных сокращений - тахикардией, перебоями в работе сердца - экстрасистолией, одышкой при интенсивных физических нагрузках, нарушением общего самочувствия больных. При поздней диагностике появляются признаки сердечной недостаточности, уменьшается объем нагрузки, вызывающей одышку, появляются более тяжелые нарушения ритма и проводимости. При своевременной диагностике и лечении внесердечного фактора - хронического тонзиллита, вызвавшего перечисленные изменения в сердечной мышце, они обратимы и постепенно структура и функции сердечной мышцы
восстанавливаются.
Наибольшую опасность для прогноза и качества жизни пациентов представляет поражение сердца при острой ревматической лихорадке.
Острая ревматическая лихорадка (ОРЛ) - постинфекционное осложнение тонзиллита (ангины) или фарингита, вызванных бета - гемолитическим стрептококком группы А, в виде системного воспалительного заболевания соединительной ткани с преимущественной локализацией патологического процесса в сердечно-сосудистой системе (кардит), суставах (мигрирующий полиартрит), мозге (хорея) и коже (кольцевидная эритема, ревматические узелки), развивающегося у предрасположенных лиц, главным образом молодого возраста (7-15 лет). В Российской Федерации и в РБ заболеваемость ревматической лихорадкой составляет от 0,2 до 0,6 случаев на 1000 детского населения. Первичная заболеваемость ОРЛ в России в начале ХХI века составила 0,027 случая на 1000 населения. Частота впервые выявленной хронической ревматической болезни сердца (ХРБС), которая включает пороки сердца и специфические изменения клапанов (краевой фиброз), выявляемые при ультразвуковом исследовании сердца - 0,097случаев на 1000 населения, в том числе ревматических пороков сердца - 0,076 случаев на 1000 взрослого населения. Имеющиеся статистические различия между частотой первичной заболеваемости острой ревматической лихорадкой и хронической ревматической болезнью сердца свидетельствует о наличии большого количества не диагностированных острых форм болезни.
Временной интервал между перенесенным острым стрептококковым тонзиллитом, фарингитом, обострением хронического тонзиллита и возникновением проявлений острой ревматической лихорадки составляет 3-4 недели. При острой ревматической лихорадке могут поражаться все структуры сердца - эндокард, миокард, перикард. Поражение миокарда (мышцы сердца) встречается всегда. Проявлениями поражения сердца могут быть сердцебиение, одышка, связанная с физической нагрузкой или в покое, боли в области сердца ноющего характера, которые в отличие о стенокардии не имеют четкой связи с физической нагрузкой и могут сохраняться длительный период времени, сердцебиение, перебои в работе сердца, приступообразные нарушения ритма - мерцательная аритмия, трепетание предсердий. Обычно поражение сердца сочетается с суставным синдромом по типу артралгий - болей в крупных суставах (коленных, плечевых, голеностопных, локтевых) или артрита (воспаления) этих же суставов. Для воспаления суставов характерны боль, изменения формы сустава, вызванные отеком, покраснение кожи в области пораженного сустава, местное повышение температуры и нарушение функции сустава в виде ограничения объема движений. Мелкие суставы поражаются гораздо реже. Воспалительный процесс в суставах носит мигрирующий характер и быстро проходит на фоне правильного лечения. Поражение сердца и суставов обычно сопровождается повышением температуры тела, слабостью потливостью, нарушением трудоспособности. У части пациентов встречаются поражения нервной системы, кожные сыпи по типу кольцевидной эритемы и подкожные ревматические узелки.
Для постановки диагноза острой ревматической лихорадки существуют диагностические критерии, которые включают клинические, лабораторные и инструментальные данные, а также информацию о перенесенной инфекции, вызванной бета-гемолитическим стрептококком группы А, его ревматогенными штаммами. Своевременно поставленный диагноз позволяет добиться выздоровления больного при проведении терапии антибиотиками, глюкокортикоидными гормонами, нестероидным противовоспалительными препаратами. Однако, при поздно начатом лечении, несоблюдении пациентами двигательного режима, наличии генетической предрасположенности, не санированной очаговой инфекции (декомпенсированный тонзиллит, кариес) исходом острой ревматической лихорадки может быть хроническая ревматическая болезнь сердца с пороком сердца или без него. Порок сердца возникает как исход воспалительного поражения клапанов сердца. Наличие порока сердца ревматической этиологии требует отнесения пациента к группе высокого риска развития инфекционного эндокардита, наиболее тяжелой формы поражения сердца, связанного с инфекционными агентами.
Острая ревматическая лихорадка относится к заболевания, при которых профилактика имеет важное значение для снижения как первичной заболеваемости, так и повторных эпизодов болезни (повторная острая ревматическая лихорадка).
Первичная профилактика имеет своей целью снижение первичной заболеваемости и включает комплекс медико-санитарных и гигиенических мероприятий, а так же адекватное лечение инфекций, вызванных бета-гемолитическим стрептококком группы А. Первое направление включает мероприятия по закаливанию, знакомство с гигиеническими навыками, санацию хронических очагов инфекции, в первую очередь - хронического тонзиллита и кариеса. Миндалины тщательно санируют повторными полосканиями и промываниями растворами антибактериальных средств, вакуум-аспирацией патологического содержимого лакун. Если это не дает желаемого результата обсуждается вопрос хирургического лечения - удаления миндалин. В каждом конкретном случае выбор тактики лечения определяет врач отоларинголог и терапевт, кардиолог или ревматолог.
Адекватное лечение ангины и фарингита направлено на подавление роста и размножения стрептококка в организме при развитии стрептококкового фарингита, ангины, тонзиллита. Основу лечения составляет антибиотикотерапия в сочетании с противовоспалительными средствами, которые должны проводиться не менее 10 дней с обязательным контролем общего анализа крови, мочи, а по показаниям биохимического анализа крови при возникновении признаков болезни, при окончании лечения и через месяц от появления первых признаков болезни. Лабораторное исследование, проведенное в эти сроки, позволяет правильно поставить диагноз, определить эффективность лечения, и что самое главное, не пропустить начало развития осложнения в виде острой ревматической лихорадки.
Вторичная профилактика имеет своей целью предупреждение развития повторной острой ревматической лихорадки и прогрессирования заболевания у лиц, перенесших ОРЛ. Она проводится у пациентов, не имеющих аллергии к препаратам пенициллинового ряда. Лекарственным средством, используемым для профилактики у взрослых является бензатинбензилпенициллин (экстенциллин, ретарпен) в дозе 2 400 000 ЕД 1 раз в 3 недели внутримышечно. Профилактические режимы зависят от возраста пациента и исхода острой ревматической лихорадки. В соответствии с рекомендациями Ассоциации ревматологов России вторичная профилактика включает следующие режимы:
Наиболее тяжелым и прогностически неблагоприятным заболеванием сердца, связанным с инфекцией считается инфекционный эндокардит - заболевание, характеризующееся развитием воспалительного процесса на клапанном или пристеночном эндокарде, включающее поражение крупных внутригрудных сосудов, отходящих от сердца, возникающее вследствие воздействия микробной инфекции. Наиболее часто это различные бактерии- стрептококки, стафилококки, энтерококки, кишечная палочка, синегнойная палочка и многие другие. Описано 119 различных возбудителей, приводящих к развитию заболевания.
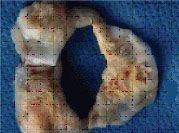
Аортальный клапан
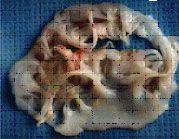
Митральный клапан
Так выглядят клапаны сердца при развитии инфекционного эндокардита.
Наложения из микробов, клеток крови нарушают их функцию,
разрушают клапан и зачастую требуют экстренного хирургического лечения.
Распространенность инфекционного эндокардита в начале 21 века составляла 2- 4 случая на 100 000 населения в год. Отмечается повсеместный рост заболеваемости, наиболее выраженный в старших возрастных группах и составляющий 14, 5 случая на 100 000 населения в возрасте 70-80 лет. Диагностика заболевания сложна. При первом обращении к врачу диагноз ставится только у 19 - 34,2% больных. Средний срок от первичного обращения до постановки диагноза составляет не менее 1,5 - 2 месяцев.
Выделяют группу больных с высоким риском развития инфекционного эндокардита, в которую входят:
- пациенты с ранее перенесенным инфекционным эндокардитом,
- пациенты с протезированными клапанами сердца,
- пациенты с синими врожденными пороками,
- пациенты после хирургических операций на аорте, легочных сосудах
- пациенты с приобретенными пороками сердца, в первую очередь ревматической этиологии (ХРБС).
Кроме этого выделена группа умеренного (промежуточного) риска, объединяющая пациентов со следующими заболеваниями:
- Пролапс митрального клапана, обусловленный миксоматозной дегенерацией или другими причинами с регургитацией 2-3 степени или пролапсы нескольких клапанов
- Нецианотичные врожденные пороки сердца (исключая вторичный ДМПП)
- Бикуспидальный (двухстворчатый)аортальный клапан
- Гипертрофическая кардиомиопатия (идиопатический гипертрофический субаортальный стеноз).
Установлено, что для развития инфекционного эндокардита необходимо попадание возбудителя в кровь. Наиболее частой причиной этого могут быть стоматологические манипуляции, сопровождающиеся повреждением десны и кровоточивостью. При наличии кариеса или заболеваний десен, бактериемия (наличие возбудителя в крови) может возникать достаточно часто.
Читайте также:


