Лечение при паховых инфекциях
ПАХОВЫЙ ЛИМФАДЕНИТ
Данная патология представляет собой отдельный синдром, который может сопутствовать различным патологическим состояниям. Паховый лимфаденит предполагает выявление увеличенных лимфатических узлов, расположенных в паховой области. Иногда бывает так, что лимфаденит выступает единственным симптомом, который приводит пациента к врачу или случайно выявляется при профилактическом осмотре. Наиболее частые причины увеличения лимфоузлов могут быть разделены на такие группы: инфекционные заболевания, глистные инвазии, и онкологическая патология (первичная или вторичная). Собственно осложнениями самого лимфаденита может быть нагноение лимфатического узла и распространение инфекции на соседние области (флегмоны), образование свищей (патологические сообщения между различными анатомическими образованиями), кровотечения при распространении процесса с узла на ближайшие сосуды, хронический болевой синдром.
Лимфатические узлы представляют собой часть лимфатической системы: лимфатические сосуды несут лимфу от органов по системе лимфатических сосудов в основные стволы – правый лимфатический и грудной протоки, которые впадают в крупные вены. Лимфатическая жидкость образуется из плазмы (жидкости, образующейся при фильтрации крови). По ходу расположенных сосудов находятся лимфатические узлы, которые выполняют иммунную функцию – в толще узла расположены клетки иммунной системы, которые распознают чужеродный материал инфекционных агентов, собственных патологических белков и других молекул и активируют ответную реакцию (обеспечивают транспорт иммунных клеток к очагу). Также функцией лимфатической системы является обмен полезными веществами между клетками органов и системным кровотоком.
Какие же ситуации могут приводить к реагированию паховых лимфатических узлов? В первую очередь это различные воспалительные заболевания органов малого таза (в основном половой и мочеиспускательной системы), наружных половых органов, промежности и бедер. Это могут быть инфицирование повреждений кожи, локальное воспаление в виде фурункула или карбункула, рожистая инфекция нижних конечностей, грибковая инфекция, сифилис или герпетическая инфекция, бактериальное или вирусное заболевание мочеполовой сферы – хламидиоз, уреаплазмоз, туберкулез и другие, первичное поражение лимфатических узлов при туляремии, чуме, а также при генерализованных инфекциях –ВИЧ-инфекция, клещевые риккетсиозы и другие. Существуют и другие воспалительные заболевания, которые приводят к увеличению лимфатических узлов, однако все они сопровождаются иной клинической картиной, где паховая лимфаденопатия выступает далеко не на первое место. Пальпируемые лимфатические узлы всегда должны настораживать врача, ведь часто злокачественные опухоли дают метастазы в лимфатические узлы, а генерализованные опухоли крови (лейкозы) и локальные опухоли лимфатической системы (лимфомы и лимфогранулематоз) всегда сопровождаются поражением лимфатических узлов. Метастазы в паховые лимфатические узлы могут давать опухоли наружных и внутренних половых органов: матки, яичников, простаты, мочевого пузыря; собственно кожи (меланома), прямой кишки.
Основным проявлением, исходя из названия, является увеличение лимфатических узлов. Однако особенно важно выявлять дополнительные симптомы, что может дать необходимую информацию для дальнейшей диагностики. Выявление видимых воспалительных изменений кожи или наружных половых органов, расстройства мочеиспускания, патологические выделения из мочевых или половых путей скорее свидетельствуют об инфекционной этиологии. Частая смена половых партнеров, пренебрежение барьерными методами контрацепции указывает на возможность заражения инфекциями, передающимися половым путем (сифилис, ВИЧ, хламидиоз, трихомониаз, гонорея). Заподозрить опухолевую этиологию можно при наличии симптомов хронической интоксикации – длительный субфебрилитет, потливость, снижение веса, слабость, нарушения свертываемости с множественными кровоизлияниями и многие другие, а также чаще всего плотные безболезненные лимфатические узлы.
Диагностикой и лечением воспалительных заболеваний, связанных с паховым лимфаденитом, у мужчин занимается врач-уролог и андролог, а у женщин – гинеколог и уролог, а при специфических инфекциях может быть показана консультация инфекциониста. Подозрение на опухолевые процессы требует назначения консультации онколога.
Для диагностики особенно важно выявить дополнительные симптомы во время беседы, физикального осмотра. Из дополнительных методов лабораторно-инструментальной диагностики используют общий анализ мочи, крови, биохимический анализ крови, взятие образцов для исследования на бактериальные, вирусные и грибковые инфекции, цистоскопию (осмотр полости мочевого пузыря), влагалищное исследование у женщин, ректальный осмотр, проведение УЗИ, МРТ, КТ и других методов визуализации органов малого таза и других областей для поиска первичной опухоли, использование цитологических и гистологических (биопсия) методик верификации диагноза (при подозрении на опухоль).
Лечение собственно пахового лимфаденита возможно в том случае, когда установлен характер основного заболевания. При воспалительных заболеваниях чаще всего это медикаментозная терапия – используют антибактериальные препараты, противовирусные и антифунгицидные препараты для лечения воспаления. Прогноз при паховом лимфадените в большинстве случаев благоприятный.
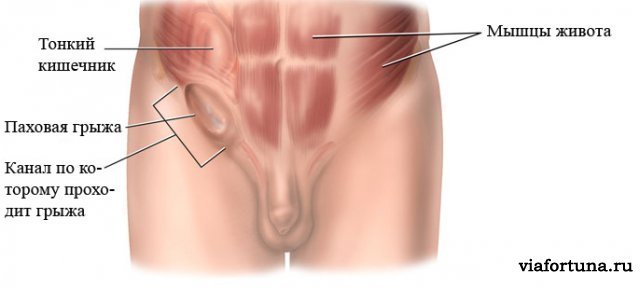
Паховая грыжа — это неестественное выпячивание брюшины в полость пахового канала. Паховые грыжи — наиболее частая патология в хирургии. По статистике, у мужчин эта медицинская проблема развивается значительно чаще, чем у женщин. Риск у мужчин — 27 %, у женщин — 3 %.
Классификация
Практикующие хирурги используют большое количество различных типологий паховых грыж, которые основаны на локализации патологического процесса, времени образования грыжи, симптоматических проявлениях и некоторых других критериях.
- врожденные — формируются во время эмбрионального развития;
- приобретенные (прямые и косые) — формируются под воздействием разных факторов в постэмбриональном периоде;
- рецидивные (послеоперационные) — образуются на месте послеоперационного рубца.
По анатомическим особенностям паховые грыжи подразделяются на прямые, косые и скользящие.
Паховые грыжи могут быть односторонними и двусторонними.
По клиническому течению грыжи подразделяются на вправимые, невправимые (хронические) и ущемленные.
Отдельно выделяют редкие виды паховых грыж: интрапариетальная (или внутристеночная), грыжи Купера, наружные надпузырные.
Причины возникновения медицинской проблемы
Все этиологические факторы появления паховой грыжи подразделяются на предрасполагающие (индивидуальные особенности живота, пониженная прочность тканей паха и др.) и производящие (однократные или повторные повышения давления внутри брюшины, которые вызывают непосредственное выхождение внутренних органов через грыжевые ворота) факторы.
- незаращенный брюшинный “карман”;
- слабость мышц пахового кольца и передней брюшной стенки;
- хроническая обструктивная болезнь легких;
- аневризма брюшной аорты;
- перитонеальный диализ;
- патологии, сопровождающиеся запорами;
- продолжительная физическая работа, связанная с подъемом тяжестей;
- простатэктомия;
- аппендэктомия;
- младенческий или пожилой возраст;
- беременность и многократные роды;
- ожирение или стремительное снижение веса;
- генетическая предрасположенность.
Спровоцировать появление паховой грыжи может сильный продолжительный кашель, избыточные физнагрузки и/или поднятие тяжестей, булимия, травмы паха и некоторые другие факторы.
Клинические проявления
Клинически паховая грыжа проявляется опухолевидным выпячиванием в паховой области. Грыжа может появиться неожиданно или развиваться постепенно, на протяжении многих лет. Паховые грыжи незначительных объемов симптоматически могут никак не проявляться.
- припухлость в паховой области, которая увеличивается при кашле и натуживании, а также в положении тела стоя;
- тянущие боли, усиливающиеся при кашле, чихании, резких движениях, длительной ходьбе, натуживании и т.д.;
- болезненность и дискомфорт при ходьбе, поднятии тяжестей, приседаниях, мышечных напряжениях;
- дискомфорт и распирающее чувство тяжести внизу живота.
При больших грыжах появляются жалобы на нарушение нормальной деятельности желудка, затрудненное и болезненное пищеварение, неудобства при ходьбе. Если в патологический процесс вовлечен мочевой пузырь, появляются нарушения мочеиспускания, при надавливании на грыжу возникает неконтролируемый позыв к мочеиспусканию. В моче могут содержаться примеси крови.
Длительно существующая паховая грыжа оказывает значительное негативное влияние на половую жизнь мужчины. Особенности анатомического расположения грыжевого выпячивания в непосредственной близости с сосудами семенного канатика приводят к отрицательному воздействию на его функции. Нарушение кровообращения может привести к изменению терморегуляции мошонки, что влечет к изменению функциональных свойств простаты, нарушению стабильности сперматогенеза и питания гонад.
Осложнения и неблагоприятные последствия
Наиболее серьезным осложнением паховой грыжи является ущемление грыжи, связанное со сдавлением содержимого грыжи в грыжевых воротах. Как правило, ущемляются петли кишечника, большой сальник.
- наличие “грыжевых вод”: сначала прозрачный транссудат, впоследствии мутный и гнойный;
- спазматические боли в животе;
- тошнота;
- рвотные позывы и рвота;
- нарушения дефекации.
С течением времени боли могут уменьшаться, что часто связано с некрозом участков кишечника и нервных окончаний, угнетением перистальтики. Состояние пациента резко ухудшается: нарушаются метаболические процессы и гемодинамика, интоксикация, рвота приобретает “каловый” характер, ткани грыжевого мешка отекают. Утяжеляет состояние и ухудшает прогноз присоединяющийся перитонит. Появление гиперемии и отека указывают на развитие флегмоны грыжевого мешка.
Насильственное вправление грыжи чревато повреждением грыжевого содержимого, разрывом грыжевого мешка, вправлением некротизированного участка кишки и т.д.
- Копростаз
- Кишечная непроходимость
- Воспаление и флегмона грыжевого мешка
- Повреждения грыжевого выпячивания
- Распространение воспалительного процесса на близлежащие ткани и органы
- Развитие новообразований (липомы, фибромы) и др.
Диагностические мероприятия
Диагностика паховой грыжи включает сбор анамнеза, физикальное обследование, лабораторные методы исследования. Дополнительно хирург может назначить инструментальную диагностику.
В физическое (физикальное) обследование грыжи входит: визуальный осмотр паха, пальпация паховой области с исследованием наружного пахового кольца, постукивание по грыжевому выпячиванию (определение звука при простукивании), ректальное исследование.
Признаки паховой грыжи подтверждает “симптом кашлевого толчка” (при покашливании пациента палец хирурга ощущает толчки органов, находящихся в грыжевом мешке). Положительный симптом также указывает на отсутствие в момент исследования ущемления паховой грыжи.
- ОАК;
- биохимия крови;
- ОАМ;
- определение уровня глюкозы в крови;
- коагулологические тесты;
- микроскопический анализ кала.
Инструментальная диагностика паховой грыжи не является обязательной. Она проводится на усмотрение врача. Чаще всего, ее назначает хирург для уточнения и дифференциации заболевания, исключения сопутствующих патологий, а при их установлении — для наблюдения за ними.
- УЗИ органов брюшной полости;
- УЗИ органов малого таза;
- компьютерную томографию;
- МРТ;
- рентгеноконтрастную герниографию;
- ирригоскопию.
При подготовке пациента к операции обязательно делают электрокардиограмму и флюорограмму. В зависимости от возраста пациента, наличия сопутствующих заболеваний возможно проведение дополнительных консультаций с урологом, гинекологом, онкологом, терапевтом и педиатром.
Дифференциальная диагностика паховой грыжи проводится с бедренными и послеоперационными грыжами, эктопией яичка, варикоцеле, лимфаденитом, аневризмой, варикозным расширением подкожных вен, с кистой круглой связки матки, эндометриозом с увеличением лимфатических узлов и опухолевыми поражениями паховых лимфоузлов.
Лечебные мероприятия
Основные принципы лечения грыжи паховой базируются на устранении грыжевого выпячивания, вправления в брюшную полость внутренних органов и пластика грыжевых ворот.
Лечение паховой грыжи без операции возможно при бессимптомном течении заболевания или если симптомы паховой грыжи выражены минимально. Ущемленную грыжу без симптомов странгуляции врач может попробовать вправить.
Герниопластика — это совокупность методов закрытия грыжевых ворот при операциях грыжесечения. Выбор определенного вида герниопластики зависит от особенностей этиопатогенеза и особенностей анатомии пахового канала.
При впервые возникшей односторонней (двусторонней) или рецидивирующей паховой грыже широко используется пластика с сеткой.
- натяжные методы пластики;
- операция Лихтенштейна;
- эндоскопическая герниопластика (лапароскопия);
- обтурационная герниопластика;
- пластика по Bassini;
- внутрибрюшинная герниопластика и прочие.
Наиболее прогрессивным методом лечения паховой грыжи, на данный момент, является лапароскопия. Эндоскопическое лечение позволяет: осмотреть грыжевые ворота, различить анатомические элементы, благодаря значительному увеличению, которое обеспечивает видеокамера.
- внутрибрюшинное наложение сетки (ИПНС);
- трансабдоминальная предбрюшинная эндоскопия (ТАПБ);
- полная экстраперитонеальная пластика (ПЭП).
При хирургии используется местная, внутривенная, проводниковая, спинальная, эпидуральная анестезии или операция проводится под эндотрахеальным наркозом. Выбор анестезии является строго индивидуальным и зависит от вида паховой грыжи и ее размеров, общего состояния и возраста пациента, аллергологического анамнеза, сопутствующих патологий, объемов планируемой операции. При простых паховых грыжах предпочтение отдается местной анестезии.
Профилактика
Избежать паховой грыжи, последствия которой несут опасность для здоровья и жизни человека, помогут профилактические рекомендации.
- избегать поднятия тяжестей, дозировать занятия силовыми видами спорта;
- делать упражнения, укрепляющие мышцы брюшины (полезно плавать, качать пресс, отжиматься);
- скорректировать питание для избежания запоров (диета с преобладание растительно-молочной пищи);
- следить за весом;
- вовремя лечить кашель.
Эффективным методом профилактики послеоперационных рецидивов является ношение бандажа.
Лечение паховой грыжи в г. Киев в поликлиниках и стационаре МЕДИКОМ (районы Оболони и Печерска) проводится с применением самых современных технологий в лечении грыж. Остались вопросы? Звоните оператору нашего колл-центра и вы получите исчерпывающую информацию по диагностике и лечению грыж!
Врачи
Специалисты клиники МЕДИКОМ обладают высоким уровнем квалификации, многолетним опытом работы, а также арсеналом новейшего оборудования. Наши хирурги успешно диагностируют и лечат широкий спектр заболеваний, используя все возможности, которые предоставляет современная медицина.
Как распространенное заболевание, паховая грыжа может иметь осложнения. Их причины: позднее, неадекватное лечение или игнорирование заболевания.
Развитие грыжи опасно само по себе. В грыжевой мешок могут попасть части внутренних органов — тестикулы, яичник, фрагмент сальника и пр. В результате возникнут проблемы и осложнения.
Паховые грыжи вызывают
1. ущемление грыжевого мешка;
2. кишечную непроходимость;
3. недоброкачественные изменения выпячивания;
4. копростаз;
5. травму или воспаление полости;
6. нарушения фертильности.
Последствия могут возникнуть в любой момент. Лицам с паховой грыжей нельзя откладывать ее лечение, необходимо при первых симптомах паховой грыжи посетить хирургическое отделение.
Ущемление
Частое состояние. Развивается без прелюдий. При защемлении требуется срочная операция, ведь части органов, попавших в грыжевый мешок, находятся в угрожающем состоянии. Возникает дисфункция органов. Нарушается гемостаз, ткани атрофируются, развивается некроз.
Воспаление в грыже
Грыжевый мешок может воспалиться из-за попадания в него
1. внутренней инфекции (с каловыми массами);
2. внешней инфекции из-за травм, царапин и др. повреждений.
Примечание. Грыжа при этом краснеет, ее температура повышается.
Травмы грыжи
Грыжу травмируют при самостоятельном вправлении, при падении, из-за ударов, неверном использовании бандажа и др. Имеются высокие риски повреждения внутренних органов и тканей. Характерные симптомы — гематомы и боли в области грыжевого мешка.
Кишечная непроходимость
Непроходимость кишечника обычно провоцируется попаданием фрагмента кишки в грыжевый мешок. Сопровождается болями в животе, прекращением дефекации. и метеоризмом. При отсутствии своевременной помощи бродят и распадаются каловые массы, появляется рвота и головная боль.
Копростаз
Застой каловых масс вызывается закупоркой кишечника калом. Сопровождается болью в голове, животе, рвотой и тошнотой.
Озлокачествление грыжи
Возникает редко, вызывается перерождением клеток органов, попавших в грыжевый мешок. Требует экстренного хирургического вмешательства.
Осложнения паховых грыж у женщин
Формирование грыжи часто не беспокоит пациенток. Больная может самостоятельно вправлять мешок. Однако это меры временные и не рекомендованные хирургами.
— С увеличением массы тела грыжу устранить сложнее;
— При естественном родоразрешении и схватках нагрузка на брюшную полость возрастает, грозя ущемлением;
— При увеличении живота беременной усилятся запоры, возникнут сложности с мочеиспусканием.
Двусторонняя грыжа формируется в обоих сторонах тела. Распространена локализация в области паха. Чаще возникает у мужчин из-за специфики анатомии пахового канала. Устраняется оперативным вмешательством с двух сторон одновременно. Популярный метод лечения — лапароскопическая герниопластика с сетчатым имплантом.
Не коррелирует с возрастом. Может возникнуть как на стадии внутриутробного роста плода, так и у взрослых при чрезмерных физических нагрузках. Частный случай — грыжи спигелиевой линии.
Симптомы двусторонней паховой грыжи
У новорожденных выявляется патронажной сестрой. В дальнейшем может быть замечена в ходе осмотров. Характерные признаки — опухолевидные образования справа и слева в паху, часто симметричные.
Различают три степени размеров двусторонних грыж
I степень - до 1,5 см;
II степень - 1,5 - 3,0 см;
III степень - 3 см и более.
Встречается комбинированный тип грыж, когда одна часть грыжи локализована в паху, другая — сместилась в мошонку. В этом случае симптоматика — увеличенное яичко и опухоль в паховой складке с другой стороны.
При пальпации грыжевого мешка ощущается плотное, упругое содержание, при покашливании или нагрузке пациент ощущает толчки. Двусторонние грыжи меняют размеры при изменении положения тела или смене активности.
Двухсторонние грыжи воспринимаются пациентами разлитыми в нижней части живота.
Возможны дисфункция кишечника, сбои работы мочевыделительной системы, репродуктивные нарушения и др.
Лечение двусторонней грыжи
Грыжи устраняются при помощи хирургических операций. Терапия используется при имеющихся противопоказаниях к хирургии.
Из терапевтических методов используются
- бассейн, процедуры ФТ;
- лечебная гимнастика;
- бандаж.
Двухсторонние грыжи пациенток необходимо устранять хирургически на ранних стадиях ввиду серьезных рисков ущемления и некроза яичника. Часто эти факторы развиваются бессимптомно.
При пластике грыжевых образований содержимое мешка вправляется, ушивается и укрепляется. Стенки пахового канада укрепляются тканями организма (натяжная герниопластика) или подшиваемыми синтетическими сетчатыми эндопротезами (ненатяжная герниопластика). Преимущество имплантов в сдерживании тканей от растяжения и снижении риска осложнений. Швы снимаются примерно через неделю.
При лапароскопии операция проводится через проколы в передней брюшной стенке под контролем микрокамер. В сравнении с открытыми операциями с двух сторон, лапароскопические гораздо легче переносится пациентами в раннем послеоперационном периоде, поскольку нет послеоперационных швов.
Стоимость двухсторонней операции отличается от односторонних только стоимостью второго импланта, все остальное - препараты, оборудование и манипуляции идентичны.
При всех операциях наркоз одинаковый, изменяется только его длительность.
Классификация
Встречаются правосторонние паховые грыжи
1. прямая, косая, пахово-мошоночная;
2. врожденная / приобретенная;
3. ущемленная / неущемленная.
Косые паховые грыжи делят на врожденные и приобретенные. Врожденные формируются на стадии опускания яичек в периоде внутриутробного развития. Правосторонняя косая паховая грыжа – частый случай, поскольку правое яичко опускается в мошонку вторым, затягивая за собой часть брюшины.
Появляется кармашек с тенденцией к заращению. Иногда он остаеся открытым и в него попадают внутренние органы. Грыжа у детей диагностируется просто. Выбухания выпукло определяются у плачущих или кашляющих детей.
Прямые паховые грыжи - приобретенные. В основном диагностируются у школьников. Содержимое грыжевого мешка находится рядом с паховым каналом.
При правосторонней пахово-мошоночной грыже грыжевое содержимое опускается в мошонку. Форма точная овальная, размер мошонки справа увеличенный.
Лечение прямых паховых грыж
Тактика лечения прямых грыж заключается в
- устранении хронического кашля;
- ликвидации запоров;
- отказе от физических нагрузок;
- укреплении мышц живота.
По назначению хирурга используется бандаж, спасающий грыжу от ущемления, увеличения в размерах, уменьшения давления на рану и равномерного распределения давления в брюшине.
В сложных случаях проводится герниопластика для гарантированных результатов лечения.
1. Хирургические вмешательства решают большинство проблем с грыжами. Однако осложнения возможны даже при несложных и умелых операциях.
2. В том числе — из-за индивидуальных особенностей организма. Например, у пациента были повреждены нервные волокна.
Также встречаются
1. Развитие инфекции при операции, устраняется терапией антибиотиками;
2. Рецидив грыжи из-за нарушений больным условий послеоперационной реабилитации;
3. Водянка яичка (гидроцеле), устраняется повторной операцией;
4. Кровотечение из-за перфорации сосуда при наложении швов, устраняется пережатием травмированного сосуда;
5. Развитие тромбов в венах голени, назначаются антикоагулянты;
6. Перфорация части кишечника при грыжесечении;
7. Травма семенного канатика при удалении грыжи, при перевязывании или пластике. Нарушает сперматогенез.
Часть осложнений вызывает пациент, игнорируя рекомендации и назначения лечащего врача при реабилитации. В постоперационном периоде важно соблюдать постельный режим, исключив любые физические нагрузки. Необходимо ограничить в рационе бобовые, сладости и определенные фрукты во избежание метеоризма.
После операции по поводу паховой грыжи пациент некоторое время находится в стационаре. Сроки восстановления зависят от типа операции, возраста больного, его конституции, образа жизни, рациона питания и пр.
Любая операция — это вторжение, разрушени соединительных тканей и потрясение организма. Организм переносит операции в зависимости от собственных ресурсов и мастерства хирургов. Возможны случаи как быстрой реабилитации, так и развития осложнений.
Неблагоприятные причины:
1. развитие инфекций при заживлении раны;
2. несоблюдение пациентом в послеоперационном периоде рекомендаций хирурга.;
Операции по удалению паховой грыжи иногда осложняются нагноением шва с развитием боли и повышением температуры тела. Нагноение раны увеличивает вероятность рецидива. Избежать этого позволяет тщательная перевязка раны врачами.
Длительность периода реабилитации
Восстановление после операции удаления паховой грыжи зависит от типа анестезии.
При местом наркозе организм быстро восстанавливает свои силы. Возможна выписка пациента из отделения лапароскопии спустя несколько часов (потребуется приезжать в стационар на перевязки).
При общем наркозе организм восстанавливливается несколько дней. Если нет боли и осложнений, пациента выписывают на следующий день.
В течение амбулаторного периода (около недели) пациенту назначаются постельный режим и специальный рацион питания. Требуется периодическое посещение врача. При появлении осложнений после операции по удалению паховой грыжи тактика лечения корректируется. В амбулаторном периоде физические нагрузки исключаются. В дальнейшем пациенту назначаются специальные комплпексы восстановительной лечебной физкультуры.
Особенности реабилитационного периода
Больной может передвигаться через несколько часов после операции. Допускаются боли различного характера в области живота и в зоне шва. Это нормально, боли позже исчезнут.
Операция делается утром, вечером проводится перевязка. Возможно появление отделяемого из ран. После удаления паховой грыжи перевязки делаются ежедневно. На две-три недели физические нагрузки не разрешаются.
Послеоперационный шов
Пациенту могут назначить бандаж как вспомогательное средство восстановления физической активности.
Диета составляется из легких, кашеобразных блюд, предотвращающих понос, запоры и вздутие живота. Питание правильно сбалансированно. Рекомендуется регулярное употребление пищи небольшими порциями, желательно 4-5 раз в день.
Важное условие реабилитиции — пополнение организма белком. По назначению диетолога в меню включаются блюда из рыбы, курицы, гречки, нежирного творога и молока.
Для регулярного опорожнения кишечника необходимо много растительной клетчатки. Это отварные и тушеные овощи, фрукты и каши. Макаронные, мучные и кондитерские изделия ограничиваются. Зелени организму необходимо много. Множество микроэлементов, необходимых при заживлении раны, содержат петрушка, лук и укроп.
Ограничение физической нагрузки
Два месяца нельзя поднимать тяжести более 5 кг. Ограничиваются бег, скачки, наклоны и повороты. В первую неделю рекомендуется воздержание от половых контактов, во избежание разрыва швов, отека яичка и развитию гематом. Вопросы подвижности решаются ЛФК. Вначале делаются дыхательные и восстановительные упражнени, затем нагрузка на мышцы живота постепенно увеличивается. Ожидается улучшение послеоперационного рубца с развитием мышщ брюшной полости.

При паховой грыже происходит выхождение органов брюшной полости через паховый канал. За пределы брюшной стенки могут выходить кишечник, большой сальник. Чаще всего появляется паховая грыжа у мужчин. Также могут появляться паховые грыжи у детей как врождённый или приобретённый дефект.
Паховая грыжа: симптомы и причины.
Определить этот недуг несложно. Он проявляется как выпячивание, напоминающее опухоль, исчезающее в положении лёжа. Сопровождается болями. Интенсивность болей может быть разная — от незначительных ноющих на ранних стадиях и до сильных на запущенных стадиях. Чем дольше вы не обращаетесь к врачу, тем сильнее становятся боли, приобретая острый характер.
Кроме того, паховая грыжа доставляет дискомфорт при движении и ходьбе, ощущается чувство тяжести внизу живота.
Основные причины паховой грыжи — повышение внутрибрюшного давления и сниженный тонус мышц и связок в паховой области. Есть ещё несколько факторов риска:
- лишний вес;
- сильные приступы хронического кашля и чихания;
- беременность;запоры;
- чрезмерная физическая нагрузка, связанная с поднятием тяжестей.
Осложнения при паховой грыже.
Если своевременно не начать лечение паховой грыжи, это неизменно приведёт к серьёзным последствиям:
Во избежание этих осложнений следует незамедлительно обратиться к врачу.
Удаление паховой грыжи.
Единственным эффективным способом лечения является удаление паховой грыжи на любых стадиях. При этом не только вправляется часть выпадающего органа, но и предпринимаются меры по предотвращению рецидива.
В нашем эндохирургическом центре мы предпочитаем использовать метод эндоскопической герниопластики. Он позволяет вводить инструменты в брюшную полость через небольшие отверстия для того чтобы отсечь грыжевой мешок и наложить сетку, укрепляющую брюшную стенку. Преимущество этого метода в минимальном периоде восстановления, очень незначительном болевом синдроме и крайне редких рецидивах.
Кроме этого метода, нами проводятся:
- Операции Лихтенштейна — действия хирурга выполняются через разрез в 10-12 см;
- Обтурационная герниопластика — грыжа вправляется через разрез 3-4 см, затем накладывается обтурационная сетка, которая снижает вероятность повторного появления паховой грыжи после операции до 0,1%.
При обращении за помощью на ранних стадиях вы сможете избежать многих серьёзных последствий. При этом можно подобрать наименее болезненные методы операции паховой грыжи.


Преимущества операций в нашей клинике.
Наш Эндохирургический центр преследует основную цель — обеспечить квалифицированную хирургическую помощь пациентам с наименьшим травмированием тканей.
Обращаясь в нашу клинику, вы получаете:
- Быструю помощь медицинского персонала — диагностику и постановку диагноза, назначение лечения.
- Возможность лечиться у высококвалифицированных хирургов с богатым опытом работы.
- Малоинвазивные операции с наименьшим травмированием тканей.
- Современное оснащение палат и операционных.
- Гарантию высокого качества проводимых операций.
Индивидуальный подход к лечению и подбор типа хирургического вмешательства в зависимости от характера и стадии заболевания, самочувствия пациента и других исходных данных.
Для нас главное — высококачественный результат и профессиональное отношение к любой процедуре.
- В нашей клинике отдаётся предпочтение операциям с применением эндоскопического оборудования. Для них достаточно всего двух небольших надрезов, через которые вводятся инструменты и камера. Такой подход снижает травмирование тканей и сокращает период реабилитации.
- Операции проводят врачи-хирурги высшей категории, имеющие опыт работы от 20 лет и владеющие современными способами малоинвазивных операций. Наша клиника оснащена самым современным оборудованием российского, европейского и западного производства.
- Врачи клиники регулярно проходят стажировку и повышение квалификации за рубежом.
- Мы всегда находим наиболее оптимальные решения для устранения любого недуга, ориентируясь на индивидуальные особенности течения заболевания и состояния пациента.
Обращаясь к нам, вы можете быть уверены в высочайшем качестве лечения и предельной внимательности со стороны врачей.
Читайте также:


