Клинические рекомендации герпетический кератит
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
В странах умеренного пояса вирусные кератиты доминируют среди различных проявлений патологии роговицы. Наиболее часто это заболевание роговицы вызывает вирус простого герпеса. Герпес-вирусный кератит (ГК) прочно занимает первое место среди причин корнеальной слепоты. Клиническая тяжесть заболевания, высокая функциональная ценность глаза и социальные последствия во многом объясняют тот факт, что ГК человека, как правило, был первой мишенью для испытания новейших противовирусных средств, включая ИДУ (5-йод-2-дезоксиуридин), человеческий интерферон, и вирусный индуктор интерферона интерфероноген [1–3]. За прошедшие 30 лет сформировались три основных направления противовирусной терапии ГК:
1) химиотерапия;
2) неспецифическая (индукторы интерферона, иммуномодуляторы, интерфероны);
3) специфическая (герпетическая вакцина, противогерпетический иммуно- глобулин).
Исследования, проводившиеся в ряде научных центров нашей страны (Клиника глазных болезней ММА им.
И.М. Сеченова, НИИ глазных болезней, НИИ вирусологии им.Д.И. Ивановского, НИИ полиомиелита и вирусных энцефалитов, МНИИ глазных болезней им.Гельмгольца Минздрава РФ), впервые привели к разработке и внедрению в клиническую практику трех новых эффективных направлений в лечении ГК [4–10].
1. Метод неспецифической противовирусной терапии, высокоэффективный в лечении различных проявлений офтальмогерпеса, основан на местном и системном введении индукторов интерферона интерфероногенов, обладающих широким спектром противовирусного иммуномодулирующего действия. Налажен производственный выпуск первого отечественного высокоактивного интерфероногена полудана (комплекс поли А: поли У). В настоящее время полудан выпускается в виде ампул и флаконов-капельниц.
2. В основу не существовавшей ранее эффективной методики противорецидивной терапии положен принцип специфической иммунокоррекции посредством системного курсового введения герпетической вакцины в сочетании с кратковременными инстилляциями интерферонoгeнов. Организован производственный выпуск вакцины в Одессе и Санкт-Петербурге. Предложена очаговая аллергическая проба с герпетической вакциной, впервые открывшая возможность неинвазивной этиологической диагностики внутриглазного герпеса. На Международной конференции по глазным инфекциям (Иерусалим, 1995 г.) [5] указанные методики получили название “Русский метод иммунодиагностики и иммунотерапии” (J. Gordon).
3. Система щадящих микрохирургических методик, адаптированных к лечению активного ГК и его исходов (аргонлазеркоагуляция, микродиатермокоагуляция, внутриглазная инфузия полудана, бесшовный метод кератопластики, эксцентричная неперфорирующая миникератопластика, полная стромэктомия + кератопластика, тройная процедура и др.). Разработаны рациональные методы послеоперационной терапии, микродиатермокоагулятор для лечения язв роговицы и набор инструментария для лечебной кератопластики (совместно с Казанским медико-инструментальным заводом).
Учитывая характер данного офтальмологического издания, представляется целесообразным сделать акцент на практических аспектах лечения ГК. Лечение типичной формы ГК – эпителиального древовидного кератита – мы начинаем с частых инстилляций (6–8 раз в день) одного или двух из нижеследующих противовирусных средств: полудана, пирогенала в концентрации 20 мг в 1 мл дистиллированной воды, рекомбинантного интерферона реаферона либо 3–5 разовых аппликаций 3% мази ацикловира.
Рандомизированные исследования, проведенные в группах больных древовидным кератитом (общая численность 700 человек), показали, что большая часть приведенных противовирусных препаратов, включая 0,25–0,5% мази флореналь и теброфен, обладает примерно одинаковым терапевтическим потенциалом с Офтан ИДУ (0,1% 5-йод-2-дезоксиуридин). Первое противовирусное средство Офтан ИДУ приводит к выздоровлению 2/3 больных древовидным кератитом, и при использовании его в сроки до 3 нед дает меньше побочных реакций, чем мази флореналь, теброфен и бонафтон. Определенными преимуществами перед Офтаном ИДУ обладают полудан и ацикловир. Они заключаются в лучшей переносимости, возможности более длительного применения, а также использования других путей введения (периокулярные инъекции для полудана и пероральное применение для ацикловира), что особенно показано в случаях сочетанного поражения эпителия, стромы и наличия сопутствующего иридоциклита у больных древовидным кератитом.
Целесообразно комбинированное применение интерферона или интерфероногенов с химиотерапевтическими препаратами (Офтан ИДУ, ацикловир), обеспечивающее синергидный эффект. При этом число местных аппликаций каждого из препаратов снижают вдвое (см. таблицу).
Согласно данным Центра по офтальмогерпесу, работающему на базе НИИ глазных болезней РАМН, наилучшим образом отвечают современным требованиям, предъявляемым к лечению активных проявлений герпетической болезни глаз, два химиотерапевтических противовирусных препарата: полудан и ацикловир. Характерно, что оба препарата наряду с выраженным ингибирующим воздействием на вирус простого герпеса обладают минимальным побочным действием (токсико-аллергические реакции). Это позволяет применять их достаточно длительно не только местно в виде инстилляций и аппликаций, но и системно, что является основной предпосылкой для успешной терапии тяжелых проявлений офтальмогерпеса.
Полудан – биосинтетический полирибонуклеотидный комплекс, обеспечивающий при субконъюнктивальном введении выработку интерферона не только в тканях глаза, но и в крови (рис. 1, 2). Ацикловир – ациклический аналог дезоксигуанозина. В эксперименте на модели экспериментального герпетического кератита кроликов, а также в клинике установлено возрастание терапевтического эффекта при комбинированном применении этих двух базовых препаратов, обладающих различным механизмом ингибирующего воздействия на внутриклеточный вирус. Это выразилось в достоверном сокращении сроков лечения и увеличении числа вылеченных больных при снижении дозы каждого из препаратов. Сравнительные контрольные исследования показали, что совместное применение этих двух базовых препаратов представляется наиболее эффективным.
Третий базовый препарат – это герпетическая вакцина, ставшая основой впервые разработанной противорецидивной терапии офтальмогерпеса. Препарат создан в Институте вирусологии им. Д.И. Ивановского РАМН, а новые его возможности раскрыты в НИИ глазных болезней РАМН.
Препарат используют у больных, страдающих частыми обострениями офтальмогерпеса, применяя в межрецидивный период в виде повторяющихся каждые полгода курсов внутрикожных инъекций. Противорецидивный эффект вакцинации, заключающийся в активации клеточного иммунитета, усиливается при сочетании с местным применением индуктора интерферона полудана и системным использованием средств неспецифической иммунотерапии (тималин, тактивин и др.).
При отсутствии четких признаков ремиссии процесса при лечении противовирусными медикаментами в течение первых 3–5 дней, а нередко и в первый день обращения мы прибегаем к микродиатермокоагуляции – соскобу. Комбинированное лечение способствует существенному сокращению среднего срока лечения. Процедуру проводят с использованием специально созданного для роговицы электрохирургического высокочастотного аппарата АХВЧ-5-1-O (НПО “Экран”), обладающего плавной регулировкой, звуковой и световой сигнализацией, набором микроэлектродов. Данная методика эффективна в лечении вирусных и гнойных язв роговицы, обладает рядом преимуществ перед другими микрохирургическими приемами (механический соскоб, криопексия, лазеркоагуляция и др.), учитывая доступность прибора по цене, а также возможность использования в глазном кабинете поликлиники. Использование эксимерного лазера не решает проблему излечения активных стромальных кератитов, однако является весьма успешным в устранении поверхностных помутнений в центральной зоне роговицы после вирусных кератитов.
Лечение стромального ГК требует не только местного (инстилляции, аппликации), но и системного введения противовирусных средств. К ним в первую очередь могут быть отнесены обладающие противовирусной и иммуномодулирующей активностью полудан и реаферон, а из химиотерапевтических средств – ацикловир и его производное вальтрекс в таблетках. Следует отметить широту противовирусного спектра полудана, реаферона, оказавшихся эффективными в лечении аденовирусных кератоконъюнктивитов [9, 11].
Полудан в течение последних 10 лет зарекомендовал себя как эффективное и нетоксичное противовирусное средство. Препарат, применяемый для лечения герпетических кератоиридоциклитов в виде повторных периокулярных и внутриглазных инъекций, позволяет получить выраженный терапевтический эффект у 50–60% больных. По своей эффективности полудан не уступает ацикловиру, при этом стоимость курсовой дозы полудана (20 ампул по 10 ед.) в 2–3 раза ниже таковой при использовании ацикловира перорально (40–50 таблеток по 200 мг). Комбинированное применение обоих препаратов позволяет добиться успеха у 70% больных с признаками герпетического кератоиридоциклита (увеакератита). Исследования, проведенные НИИ глазных болезней РАМН совместно с кафедрой иммунологии РГМУ (Л.В. Ковальчук, А.С. Павлюк, Т.Ю. Ульянова), показали, что введение полудана приводило к значительному усилению активности естественных киллеров, исходно сниженной у больных офтальмогерпесом. Исследования влияния полудана на иммунологические показатели в системе in vitro показывают, что препарат стимулирует не только естественную цитотоксичность (рис. 3), но и функционирование других иммунокомпетентных клеток, в регуляции активности которых существенную роль играет интерферон [7, 9]. Впервые установлено антиапоптозное влияние полудана на культуру лимфоцитов [12]. На основе соединения полудана с аутокровью больного разработана (совместно с Е.А. Каспаровой) экспресс-аутоцитокинотерапия, позволившая повысить эффективность лечебных мероприятий при тяжелых формах герпес-вирусного кератоиридоциклита [8] (рис. 4).
Методика применения реаферона сходна с таковой при использовании полудана, терапевтическая эффективность ее несколько ниже, однако побочные аллергические реакции встречаются чаще.
В комплексном лечении стромальных форм ГК с определенным успехом используют иммуномодуляторы – тималин, тактивин, левамизол, ликопид, нуклеинат натрия и др.
В процессе изучения находятся следующие отечественные интерфероногены и иммуномодуляторы: ридостин, циклоферон, амиксин, ларифан, xeлeпин, актимол и дp. [5]. Клинические испытания первого отечественного химиопрепарата для перорального применения бонафтона не подтвердили его терапевтическую эффективность, но свидетельствовали о токсичности препарата [7].
Наш опыт подтверждает необходимость использования при лечении ГК минимума лекарственных средств помимо противовирусных препаратов: инстилляций мидриатиков, растворов антибиотиков или антисептиков при наличии патогенной микрофлоры в мазке с конъюнктивы или профилактически при обширных язвенных дефектах. Опыт показывает, что медикаментозная аллергия развивается как вследствие индивидуальной непереносимости противовирусных средств, так и при перегруженности лечения антибиотиками, витаминными препаратами и т.д. В этих случаях необходимо определить минимум хорошо переносимых противовирусных средств (растворы пирогенала или полудана), внутрь назначить антигистаминные препараты, местно – примочки с раствором борной кислоты и инстилляции кромогликата натрия (лекролина). Применение кортикостероидов противопоказано при язвенных формах ГК. В то же время, учитывая, что герпес-вирусная инфекция роговицы сопровождается целым рядом местных иммунных реакций, применение кортикостероидов показано в качестве патогенетической терапии при стромальных формах, протекающих без изъязвления. Мы предпочитаем в таких случаях применять инстилляции 0,01% дексаметазона “под зонтиком” противовирусной терапии через 1–2 нед после ее начала. Использование больших доз кортикостероидов (субконъюнктивальные инъекции) без должного противовирусного прикрытия способно привести к тяжелейшим последствиям вплоть до гибели глаза (перфорация роговицы, вторичная глаукома, гнойный иридоциклит, эндофтальмит).
При всех успехах противовирусной терапии у 30–35% больных с герпетическими кератоиридоциклитами не удается добиться излечения медикаментозным путем. В этих случаях лечение необходимо дополнять микрохирургическими методами. Наш опыт, включающий свыше 1000 операций при активном ГК и его исходах, свидетельствует о высокой эффективности ранней послойной лечебной кератопластики. Успех операции во многом определяется использованием щадящих методик операции, радикальным иссечением зоны воспаления с помощью усовершенствованного инструментария и рациональной послеоперационной терапией (интерфероногены, ацикловир, противогерпетическая вакцинация). Купирование процесса удается у 92% больных, повышение остроты зрения в пределах 0,2–1,0 с переносимой коррекцией – у 60% больных (рис. 5).
Основой противорецидивного лечения является противогерпетическая вакцинация, показанная двум группам риска: 1) больным с наличием частых обострении ГС (1 раз и более в год); 2) больным, перенесшим лечебную кератопластику. Для вакцинации используют культуральную инактивированную герпетическую вакцину, выпускаемую Санкт-Петербургским НИИ вакцин и сывороток. Схемы вакцинации подробно описаны в нашей монографии “Офтальмогерпес”. В сочетании с вакциной местно и системно применяют интерфероногены и иммуномодуляторы. Комплексное противорецидивное лечение проводится в течение 3–5 лет, способствует прекращению (60%) рецидивов или их урежению (26% больных). Лишь у 10–11% больных частота рецидивов не изменялась.
В последние годы с целью профилактики рецидивов генитального герпеса и офтальмогерпеса предпринимаются попытки длительного лечения (свыше 1 года) ацикловиром перорально. Применение такого рода лечения при ГК нам представляется весьма проблематичным как с медицинской, так и с экономической точки зрения.
В заключение хотелось отметить, что дифференцированное и своевременное использование представленных методов и средств лечения ГК во многом решеют проблему успешного контроля и управляемости герпес-вирусной инфекции роговицы.
(герпетический кератоконъюнктивит)
, MD, FACS, Sidney Kimmel Medical College at Thomas Jefferson University
Last full review/revision August 2018 by Melvin I. Roat, MD, FACS


Вирус простого герпеса обычно поражает поверхность роговицы, но иногда в этот процесс вовлекается и строма (глубокие слои роговицы). Вероятно, вовлечение стромы – это иммунологический ответ на вирус.
Как и при всех поражениях вирусом простого герпеса, за первичным инфицированием следует латентная фаза, во время которой вирус поражает нервные корешки. Латентный вирус может реактивироваться, приводя к рецидиву симптомов.
Клинические проявления
Первичное инфицирование, как правило, представляет собой неспецифический самоизлечивающийся конъюнктивит, часто возникающий в раннем детстве и обычно протекающий без вовлечения роговицы. При вовлечении роговицы ранними симптомами являются слезотечение, светобоязнь и гиперемия конъюнктивы. После этого в некоторых случаях развивается везикулярный блефарит (пузырьки на веках), сопровождающийся усугублением симптомов и затуманиванием зрения; пузырьки лопаются и изъязвляются, затем разрешаются в течение недели, не оставляя рубцов.

Рецидивы, как правило, носят форму эпителиального кератита (также называемого древовидным кератитом) и проявляются такими симптомами, как слезотечение, чувство инородного тела и образование ветвистого дефекта роговицы (древовидного или змеевидного) с характерными пузыревидными участками, окрашиваемыми флуоресцеином. Многочисленные рецидивы могут приводить к гипостезии или анестезии роговицы, изъязвлению, постоянному рубцеванию и снижению зрения.
У большинства пациентов с дисковидным кератитом, при котором вовлекается в первую очередь роговичный эндотелий, имеется эпителиальный кератит в анамнезе. Дисковидный кератит представляет собой глубокий, дискообразный, локальный участок вторичного отека роговицы с помутнением, который сопровождается передним увеитом. Эта форма заболевания может приводить к возникновению боли и обратимой потере зрения.
Стромальный кератит приводит к некрозу стромы, выраженному болевому синдрому, фотофобии, ощущению инородного тела и необратимую ухудшению зрения.
Диагностика
Обследование с помощью щелевой лампы

Осмотр пациента на щелевой лампе является обязательным. В большинстве случаев для постановки диагноза достаточно обнаружения характерного древовидного дефекта роговицы при осмотре за щелевой лампой. Подтвердить диагноз в спорных случаях можно с помощью посева культуры вируса.
Лечение
Местно ганцикловир или трифлуридин (в РФ не зарегистрирован)
Перорально или внутривенно ацикловир или валацикловир
При стромальном кератите и увеите к антибактериальным средствам рекомендуется добавлять местные кортикостероиды
Чаще всего лечением пациентов с кератитом занимается офтальмолог. Если в процесс вовлекается строма или сосудистая оболочка, обращение к офтальмологу является обязательным.
Обычно эффективным является местное лечение (например, ганцикловир 0,15% в форме геля применяется каждые 3 ч после пробуждения [5 раз/день] или капли 1%-ного трифлуридина каждые 2 ч после пробуждения [9 раз/день]). В качестве альтернативы можно назначить ацикловир по 400 мг перорально 5 раз/день (или 3 раза/день при рецидивирующем герпетическом кератите) или валацикловир по 1000 мг перорально 2 раза/день. Лечение больных со сниженным иммунитетом обычно включает внутривенное введение антивирусных средств (например, ацикловир по 5 мг/кг внутривенно каждые 8 ч в течение 7 дней). Если эпителий, окружающий древовидный дефект, прикреплен неплотно и отечен, ускорить заживление может его удаление аппликатором с ватным наконечником перед началом медикаментозной терапии.
При эпителиальном кератите противопоказаны местные глюкокортикоиды, но они могут быть эффективны при использовании их в сочетании с противовирусными средствами на более поздней стадии заболевания при присоединении стромального (дисковидного) кератита или увеита. В таких случаях рекомендуются инстилляции преднизолона 1% каждые 2 часа на первом этапе, с последующим увеличением интервала между инстилляциями до 4–8 ч. Для лечения сопутствующей фотофобии назначаются инстилляции атропина 1%-ного или скополамина 0,25%-ного 3 раза в сутки.
Основные положения
Герпетический кератит обычно является рецидивом простого герпеса, проявившегося при первичном инфицировании неспецифичным самоизлечивающимся конъюнктивитом.
Характерным признаком является разветвленное древовидное или змеевидное поражение роговицы (что указывает на древовидный кератит) или дискообразный локализованный отек и помутнение роговицы с передним увеитом (что указывает на дисковидный кератит).
Герпетический кератит диагностируется при нахождении древовидной язвы роговицы или по результатам посева вирусной культуры.
Лечение включает антивирусные средства, зачастую топические ганцикловир или трифлуридин, или пероральные ацикловир или валацикловир.
Полный текст:
Цель: выявить проблемы, способствующие развитию затяжного течения герпетических кератитов/кератоувеитов и предложить пути их решения (с учетом результатов вирусологического обследования методом ПЦР).
Пациенты и методы. Под наблюдением находилась группа пациентов (n = 90) с герпетическими кератитами/кератоувеитами затяжного течения. Биологические секреты (слеза, слюна, сыворотка крови и моча) пациентов исследованы на наличие ДНК вируса простого герпеса (ВПГ), вируса варицелла-зостер (ВВЗ), цитомегаловируса (ЦМВ), вируса Эпштейна — Барр (ВЭБ), герпесвируса человека 6-го типа (ГВЧ-6), герпесвируса человека 7-го типа (ГВЧ-7) методом полимеразной цепной реакции (ПЦР). Противогерпетическая терапия включала системное пероральное использование селективных аналогов нуклеозидов (АН) — валацикловира и фамцикловира в суточных дозах 2–3 и 1,5 г соответственно. Местная терапия включала инстилляции мидриатиков (по необходимости), нестероидных противовоспалительных средств, антибактериальных препаратов. Репаративная терапия заключалась в применении бесконсервантных инстилляций препарата ХИЛОПАРИН-КОМОД® и глазной мази ПАРИН-ПОС®.
Результаты. Клиническая картина герпетических кератитов/кератоувеитов была представлена поверхностными формами — 22 случая, глубокими формами — 68 случаев. Положительные результаты определения ВПГ получили у 34,6 % обследованных. ВВЗ выявлен в 21 случае (28 %), ЦМВ — у 14,6 %, ВЭБ — в 28 случаях (37,3 %), ГВЧ-6 — в 37 случаях (49,3 %). Генетический материал ГВЧ-7 обнаружен у 32 % обследованных. Результаты ПЦР исследования определили назначение адекватных доз АН, что привело к купированию симптоматики в 100 % наблюдений. Активная репаративная терапия способствовала полной стойкой эпителизации на фоне системного применения АН во всех случаях в пределах 4 недель от момента обращения.
кандидат медицинских наук, доцент
Бескудниковский бульвар, 59а, Москва, 127486, Российская Федерация
Мичуринский проспект, 21‑б, Москва, 119192, Российская Федерация
доктор медицинских наук, руководитель терапевтического отдела
Бескудниковский бульвар, 59а, Москва, 127486, Российская Федерация
кандидат медицинских наук, ассистент
ул. Баррикадная, 2/1, Москва, 123995, Российская Федерация
Мичуринский проспект, 21‑б, Москва, 119192, Российская Федерация
кандидат медицинских наук, младший научный сотрудник
Бескудниковский бульвар, 59а, Москва, 127486, Российская Федерация
доктор медицинских наук, профессор, главный врач
Мичуринский проспект, 21‑б, Москва, 119192, Российская Федерация
1. Robert P.Y., Traccard I., Adenis J.P., Denis F., Ranger‑Rogez S. Multiplex detection of herpesviruses in tear fluid using the “stair primers” PCR method: prospective study of 93 patients. Journal of medical virology. 2002;66(4):506–511.
2. Миронкова Е.А., Демкин В.В., Слепова О.С., Садохина Т.С., Макаров П.В., Кугушева А.Э. Диагностика и роль ВГЧ‑6 инфекции при кератопластике высокого риска. Российский офтальмологический журнал. 2012;5(3):30–34.
3. Wilhelmus K.R., Dawson C.R., Barron B.A., Bacchetti P., Gee L., Jones D.B., Kaufman H.E., Sugar J., Hyndiuk R.A., Laibson P.R., Stulting R.D., Asbell P.A. Risk factors for herpes simplex virus epithelial keratitis recurring during treatment of stromal keratitis or iridocyclitis. Herpetic Eye Disease Study Group. The British journal of ophthalmology. 1996;80(11):969–972. DOI: 10.1136/bjo.80.11.969
4. Kaye S.B., Baker K., Bonshek R., Maseruka H., Grinfeld E., Tullo A., Easty D.L., Hart C.A. Human herpesviruses in the cornea. The British journal of ophthalmology. 2000;84(6):563–571. DOI: 10.1136/bjo.84.6.563
5. Meyers‑Elliott R.H., Chitjian P.A. Immunopathogenesis of corneal inflammation in herpes simplex virus stromal keratitis: role of the polymorphonuclear leukocyte. Investigative ophthalmology and visual science. 1981;20(6):784–798.
6. Cao T., Xing Y., Yang Y., Mei H. Correlation between matrix metalloproteinase expression and activation of the focal adhesion kinase signaling pathway in herpes stromal keratitis. Experimental and therapeutic medicine. 2014;7(1):280–286. DOI: 10.3892/etm.2013.1407
7. Майчук Д.Ю., Лошкарева А.О., Малышева З.Г. Сравнительный анализ эффективности применения богатой тромбоцитами плазмы изолированно или в сочетании с 0,01 % сульфатированными гликозаминогликанами у пациентов с хроническими нарушениями эпителизации роговицы герпесвирусной этиологии. Офтальмохирургия. 2017;4:73–79. DOI: 10.25276/0235‑4160‑2017‑4‑73‑79
8. Александрова О.И., Околов И.Н., Хорольская Ю.И., Панова И.Е., Блинова М.И. Влияние нестероидных противовоспалительных глазных капель на клетки эпителия роговицы и конъюнктивы человека в условиях in vitro. Офтальмология. 2017;14(3):251–259. DOI: 10.18008/1816‑5095‑2017‑3‑251‑259
9. Александрова О.И., Околов И.Н., Хорольская Ю.И., Панова И.Е., Блинова М.И. Возможности клеточных технологий для рациональной фармакотерапии глазных патологий. Современные технологии в офтальмологии. 2017;7:5–7.
10. Тахтаев Ю.В., Хинтуба Т.С., Околов И.Н., Хорольская Ю.И., Александрова О.И., Блинова М.И. Количественная и качественная оценка цитотоксичности антибактериальных глазных капель фторхинолонового ряда in vitro. Вестник образования и развития науки Российской академии естественных наук. 2016;2:83–90.
12. Чернакова Г.М., Майчук Д.Ю., Семенова Т.Б. Клиника, диагностика и терапия герпетического кератита современном этапе: три грани одной проблемы. Российский офтальмологический журнал. 2017;10(1):90–97.
13. Rousseau A., Boutolleau D., Titier K., Bourcier T., Chiquet C., Weber M., Colin J., Gueudry J., M’Garrech M., Bodaghi B., Burrel S., Agut H., Deback C.; HEDGOF (Herpes Eye Disease Group of France), Labetoulle M. Recurrent herpetic keratitis despite antiviral prophylaxis: A virological and pharmacological study. Antiviral research. 2017;146:205–212. DOI: 10.1016/j.antiviral.2017.09.013
14. Frings A., Schargus M. Recovery From Amiodarone‑Induced Cornea Verticillata by Application of Topical Heparin. Cornea. 2017 Nov;36(11):1419–1422. DOI: 10.1097/ICO.0000000000001306.
15. Кондашевская М.В. Роль гепарина в иммунных, воспалительных и репаративных процессах. Клиническая и экспериментальная морфология. 2012;4:62–69.
16. Ito J., Harada N., Nagashima O., Makino F., Usui Y., Yagita H., Okumura K., Dorscheid D.R., Atsuta R., Akiba H., Takahashi K. Wound‑induced TGF‑β1 and TGF‑β2 enhance airway epithelial repair via HB‑EGF and TGF‑α. Biochemical and biophysical research communications. 2011;19;412(1):109–114. DOI: 10.1016/j.bbrc.2011.07.054
17. Чернакова Г.М., Майчук Д.Ю., Слонимский Ю.Б., Слонимский А.Ю., Клещева Е.А., Мезенцева М.В. Новые свойства слезозаместителя, содержащего гепарин, в условиях in vitro (потенциальный противовирусный и противовоспалительный эффект). Офтальмология. 2018;15(2):182–188. DOI: 10.18008/1816‑5095‑2018‑2‑182‑188
18. Каспаров А.А. Офтальмогерпес. М.: Медицина, 1994.
19. Майчук Ю.Ф. Вирусные заболевания глаз. М.; 1981.
20. Яни Е. В., Селиверстова К. Е. Консервативное лечение нейротрофических кератитов. Медицинский совет. 2017;5:162–166. DOI: 10.21518/2079‑701X‑2017‑5‑162‑166
21. Каспарова Е.А., Собкова О.И., Каспарова Е.А., Федоров А.А., Каспаров А.А. Лечебная кератопластика при гнойных язвах роговицы, развившихся на фоне нейротрофического кератита и паралитического лагофтальма. Вестник офтальмологии. 2017;133(5):32–37. DOI: 10.17116/oftalma2017133532‑37
22. Гулиева М.Г. Сравнительный анализ эффективности применения мягких контактных линз при лечении герпетических нейротрофических язв роговицы. Офтальмология (Аz.) 2016;1(20):58–62.
23. Holland E.J., Schwartz G.S. Classification of herpes simplex virus keratitis. Cornea. 1999;18(2):144–154. DOI: 10.1097/00003226‑199903000‑00002
24. Sacchetti M., Lambiase A. Diagnosis and management of neurotrophic keratitis. Clinical ophthalmology. 2014;8:571–579. DOI: 10.2147/OPTH.S45921.

Контент доступен под лицензией Creative Commons Attribution 4.0 License.
Герпетический кератит – заболевание, развивающееся в том случае, если на роговицу глаза попадает вирус герпеса. Чаще всего заболевание поражает маленьких детей, чей возраст еще не перешел отметку в 5 лет, но может встречаться и у взрослых пациентов. Лечение взрослых обычно затруднено тем, что у них развитие недуга связано с наличием других болезней.
Чтобы избежать осложнений, необходимо знать симптомы и причины патологии, а также представлять себе, как проходит лечение!
Виды болезни
Герпетический кератит глаза – недуг, у которого офтальмологи выделяют несколько разновидностей. В первую очередь разделение происходит на первичную и послепервичную патологию.
Первичное заболевание характерно для детей. Оно провоцируется незрелостью иммунитета, а поражает не только глаза, но и все тело в целом.
| Послепервичное отклонение развивается у детей старше двух лет, а также у взрослых пациентов. Основная причина кроется в снижении защитных сил организма. |
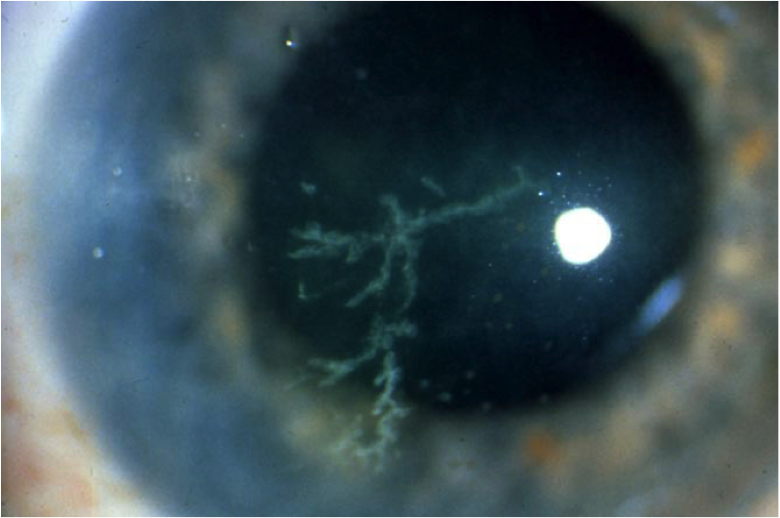
Помимо деления на первичную и послепервичную форму офтальмологи используют еще одну классификацию. В соответствии с ней выделяют:
- древовидную форму, поражающую поверхностные слои, характеризующуюся образованием мелких пузырьков, которые после разрывов оставляют структуру, напоминающую дерево;
- дисковидный вариант, для которого характерно поражение глубоких слоев роговицы, сопровождающееся резким снижением зрения;
- метагерпетическая форма также сопровождается глубокими повреждениями стромы глаза, язвочки структурой похожи на реку;
- диффузный вариант напоминает дисковидный, но очаг поражения не обладает четко очерченными границами;
- кератоиридоциклит – разновидность, провоцирующая появление сильных болей из-за вовлечения в патологический процесс тройничного нерва.
Причины возникновения болезни
Основной фактор развития болезни – это наличие в организме вируса простого герпеса первого типа (ВПГ-1). Примерно в 70% случаях патоген поражает поверхностные слои глаза, 20% поражения приходится на компоненты стромы. Еще около 10% - это смешанная форма.
| В группе риска по этому заболеванию оказываются дети, а также подростки. |
У взрослых отклонение также диагностируется, но реже. Большую опасность для пациентов старшего возраста представляет вирус простого герпеса второго типа (ВПГ-2). Течение болезни в этом случае более продолжительное, строма поражается чаще с необратимыми изменениями.
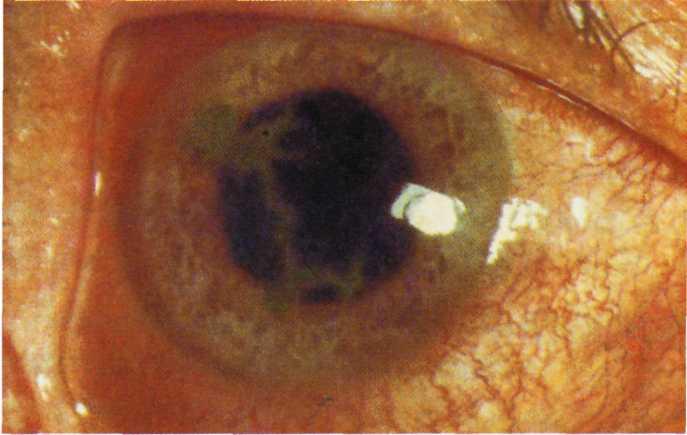
ВПГ присутствует в организме у значительного числа людей. Однако кератиты развиваются далеко не у всех. Способствуют активизации вируса в крови следующие факторы, снижающие иммунную защиту организма:
- частые стрессовые воздействия;
- переохлаждение или, напротив, перегрев организма;
- активное облучение ультрафиолетовым светом;
- заболевания эндокринной системы;
- инфекции иного происхождения, оттягивающие на себя силы иммунитета.
Установление причины активизации вируса – важный шаг в борьбе с герпетическим кератитом. Если понять, какой из факторов привел к снижению иммунитета, и устранить его, излечение произойдет быстрее.
Симптомы и развитие болезни
Кератит герпетического происхождения развивается постепенно. Сначала у пациента определяется бактериальная инфекция в легкой форме. Человек не обращается к врачу, так как может не обращать внимания на такие симптомы, как покраснение глаз без причины и слезотечение. По мере прогрессирования признаков появляются светочувствительность, отечность роговицы. Зрение снижается.
Первым признаком герпетического кератита является появление небольших пузырьков на роговицы. Со временем они лопаются, на их месте образуются язвочки. Зрение ухудшается. Если поражен один глаз, то только на нем. Если вовлечены оба органа, то с обеих сторон.
Люди нередко пытаются лечиться собственными силами, используя антибактериальные капли. Однако такое лечение не имеет эффекта, так как вирус не поддается воздействию антибактериальных средств. Симптомы быстро прогрессируют.
Первые эпизоды заболевания могут переноситься сравнительно легко. Связано это с тем, что болезнь не поражает глубокие слои роговой оболочки сразу. Однако при каждом следующем рецидиве состояние больного прогрессивно ухудшается.
Особенности диагностики
Герпетический кератит – заболевание, которое требует внимательной диагностики. Доктор может заподозрить недуг, ориентируясь на клиническую картину, однако перед началом лечения необходимо получить лабораторное подтверждение диагноза. Для этого:
- при подозрении на первичное заражение делают внутрикожную пробу с вакциной от ВПГ;
- выполняют соскоб и оценку клеток эпителия с роговой оболочки;
- делают анализ слезной жидкости;
- выполняют в кабинете офтальмолога измерение внутриглазного давления, используя для этого специальный прибор;
- при первичной форме проводят серологические тесты, показывающие титр антител к вирусным частицам;
- выполняют ПЦР – исследование, с помощью которого появляется возможность определить в биоматериале ДНК герпесного вируса, понять, какой штамм возбудителя спровоцировал заболевание.
Важным этапом диагностики считается определение того, насколько поражена роговица. Для этого пациенту в глаза закапывают специальное вещество, способное к безвредному временному окрашиванию элемента. В зависимости от степени прокрашивания разных участков делают выводы о том, насколько активна болезнь.
Консервативная терапия
Если развился герпетический кератит, лечение рекомендуется начинать как можно раньше. Терапия довольно сложная и долгая, так как вирус обладает способностью легко адаптироваться к противовирусным средствам. Задача осложняется еще и тем, что медикаменты часто имеют весомые противопоказания и ограничения для применения, что затрудняет их использование.
Лечение рекомендуется проводить в условиях стационара. Первый шаг – попытка использовать консервативные подходы, направленные на подавление инфекции.

Лекарства, направленные на борьбу с вирусом герпеса, адаптированы под использование для обработки глаз. Правда, эти препараты не могут полностью уничтожить инфекцию в организме, а лишь значительно снижают ее выраженность, вводят вирус в спящее состояние.
Применяют медикаменты в виде капель или масел. Это могут быть, например, Валацикловир или Ацикловир. На этом патогенетическая терапия заканчивается. Остальное лечение имеет чисто симптоматический характер.
Для уменьшения боли рекомендуют проводить обработку глаз с помощью Лидокаина. Препарат блокирует передачу импульсов, облегчая выраженность неприятных симптомов.
В качестве дополнительного лечения может быть рекомендована иммуностимулирующая терапия. Используются препараты на основе интерферона, способствующие выработке антител, уничтожению вирусных частиц.
Может назначаться Изопринозин – препарат, обладающий двойным воздействием. Он не только стимулирует иммунную систему, но и оказывает противовирусное действие в отношении герпеса. Изопринозин, в отличие от прочих лекарственных средств, выпускается только в таблетированной форме, а потому при использовании системно воздействует на организм пациента.
Применение электрофореза носит в терапии герпетического кератита вспомогательный характер. Суть процедуры проста. На пораженную роговицу накладывается специальный тампон, пропитанный интерфероном. Время наложения в среднем составляет 5 минут. Под воздействием электрофореза препарат активнее усваивается клетками тела, лучше воздействует на организм.
Процедуру рекомендуется повторять до тех пор, пока на очагах поражения не сформируется свежий эпителиальный слой. После курса процедур удается избавиться от чувства раздражения роговицы, которое доставляет множество неудобств.
После курса процедур на месте очага воспаления разовьется небольшое помутнение. Как показывает практика, оно никак не влияет на зрение пациента.
Врачи заостряют внимание пациентов на том, что лечить кератит, вызванный вирусом герпеса, используя народные средства, категорически запрещено.
Неправильное лечение приведет к прогрессированию болезни, а та, в свою очередь, может стать причиной значительного снижения или утраты зрения. Народные средства не оказывают влияния на патогенный микроорганизм, помогая справляться только с симптомами. Для того, чтобы победить недуг, этого катастрофически недостаточно!
Оперативные вмешательства
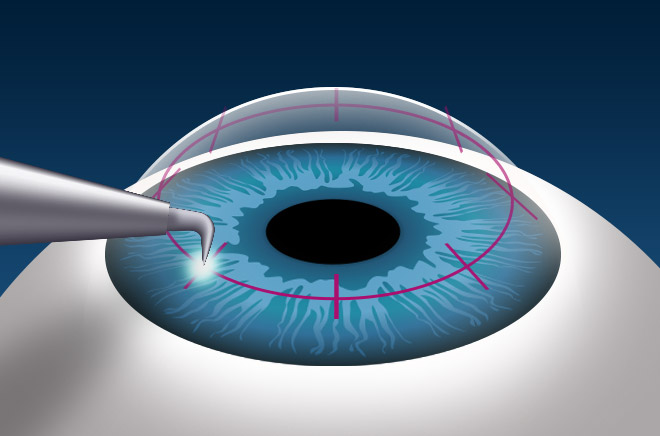
Консервативная терапия – основа лечения герпесного кератита, но эффективна она не всегда. В ряде случаев заболевание, несмотря на используемые лекарства, продолжает прогрессировать, зрение стремительно ухудшается. Тогда рекомендовано выполнение операции. Используют две методики.
Методика самая простая и распространенная. С помощью специального приспособления доктор аккуратно счищает эпителий, пораженный болезнью. Очищенные зоны обрабатываются с помощью раствора антисептика. Затем наблюдают за их заживлением.
Сложная операция, которая является крайней мерой. Выполняется, если консервативная терапия с соскабливанием не возымели должного эффекта. В ходе операции удаляется пораженный участок роговицы, а на его место аккуратно подшивается донорская часть органа.
Перед кератопластикой больному необходимо пройти обследования, как перед полноценной хирургической операцией. Манипуляция выполняется только после того, как прошло обострение герпесного кератита. В период обострения вмешательство не делается, так как возможно поражение донорских тканей, их отторжение.
Оперативное решение проблемы – крайний вариант.
Применяется оно в том случае, если пациент запустил свое заболевание, и надежды скорректировать ситуацию с помощью консервативных методик нет.
Методы профилактики
Прогноз недуга во многом зависит от того, как быстро он был диагностирован, и как тщательно больной соблюдает рекомендации по лечению, полученные от офтальмолога. Ранние стадии кератита излечиваются с хорошим эффектом, вероятность их рецидива минимальна. Тяжелые формы требуют постоянного врачебного контроля, оперативной коррекции для сохранения способности видеть.
Гораздо проще, как отмечают офтальмологи, не лечить уже сформировавшуюся патологию, а избежать ее. Для этого рекомендуется соблюдать простые профилактические меры, не позволяющие инфекции активизироваться или попасть в организм. Среди них:
- избегание ситуаций, в которых есть вероятность получить травму глаза;
- использование специальных защитных очков, если работа человека связана с ремонтом, строительством, сваркой;
- тщательное соблюдение правил гигиены при использовании контактных линз, отказ от ношения чужих линз, которые могут быть инфицированы вирусом герпеса;
- соблюдение мер предосторожности при работе с веществами, способными оставить на роговице ожог;
- закалка организма, способствующая повышению иммунитета, не допускающая активизации патогена в организме;
- защита себя от перегреваний, переохлаждений, инфекций и других неприятных патологий, которые могут спровоцировать обострение герпеса.
Существует также вакцина, помогающая бороться с возбудителем инфекции. Вводить ее рекомендуется в период ранней осени, перед началом сильных холодов. Именно период холодов часто вызывает обострения. Перед вакцинацией пациенту рекомендуется пропить курс противовирусных средств.
Герпетический кератит – недуг, развивающийся медленно, но неуклонно. Если игнорировать его в течение длительного времени, можно столкнуться с весомыми неудобствами, а иногда даже потерять зрение частично или полностью. Своевременное обращение к доктору при появлении первых подозрительных симптомов поможет защититься от осложнений. Главное – выполнять рекомендации офтальмолога по лечению после того, как инфекция будет точно диагностирована!
Читайте также:


