Кишечная инфекция слизь с прожилками крови
Уважаемые клиенты!
При заболеваниях пищевода основными жалобами будут затруднения при прохождении пищи по пищеводу (дисфагия) и боли по ходу пищевода (за грудиной). Уже при первого такого рода жалобах следует обратиться к врачу, провести обследование.
Боли в животе
Боль, особенно, если она возникает быстро, остро; сильная боль; более или менее продолжительная боль - не только сигнал неблагополучия, но и сигнал человеку о необходимости обратится к врачу. Очень неплохо, если в кабинете врача пациент с болью в животе сможет ответить на ряд вопросов, которые помогут правильно распознать причину боли и помочь больному. Надо вспомнить, когда начались боли, связаны ли они с приемом пищи, какой вид пищи усиливает боли, какой приводит к уменьшению боли, какими другими признаками заболеваний пищеварительной системы сопровождается боль и т.д.
Несколько советов в отношение лечения болей в животе. Первый и самый важный - никогда не занимайтесь самолечением, всегда надо посоветоваться с врачом, есть много эффективных методов лечения, но их должен определить врач. Второй - при остро возникших болях до осмотра врача нельзя применять грелку, ставить клизму. Более конкретно о методах лечения боли вы узнаете из разделов лечения отдельных заболеваний пищеварительной системы.
Отрыжка
Многократная отрыжка беспокоит больного. Она обусловлена снижением тонуса кардиального сфинктера. Может встречаться при заболеваниях желудка и других органов пищеварительной системы, которые оказывают на кардиальный сфинктер рефлекторные влияния.
Отрыжка тухлым (сероводородом) указывает на задержку пищевых масс в желудке. Кислая отрыжка бывает при повышении кислотности желудочного сока. Горькая отрыжка обусловлена забросом желчи из 12-перстной кишки в желудок и далее в пищевод. Отрыжка прогорклым маслом может указывать на снижение секреции соляной кислоты и задержку опорожнения желудка.
Обычно отрыжка не бывает единственным признаком. Специальное лечение ее проводится при очень выраженных формах, которые очень беспокоят больного. Цель лечения - повысить тонус кардиального сфинктера пищевода и желудка. Наиболее эффективны два лекарства - метоклопрамид (торговые имена: в Израиле прамин; в России церрукал) и цисаприд (торговые имена: в Израиле и России - препульсид). Эти средства назначаются врачом: метоклопрамид в таблетках взрослым по 10 мг 2 раза до еды; цисаприд в таблетках взрослым по 5-10 мг 3 раза до еды.
Изжога
Изжога обусловлена обратным забросом содержимого желудка в пищевод вследствие ослабления тонуса кардиального сфинктера желудка (см. схему). Такое состояние называется недостаточностью кардии. Она может быть проявлением функционального расстройства или органического поражения желудка. Изжога может быть при любом уровне кислотности желудочного сока, но относительно чаще она бывает при повышенной кислотности. Упорная многократная изжога, усиливающаяся в горизонтальном положении больного, при работе с наклоном туловища вперед характерна для воспалительного заболевания пищевода. При язвенной болезни изжога может быть эквивалентом ритмичных болей.
Субъективно изжога плохо переносится, поэтому очень важно знать, как ее лечить. Безусловно, после консультации с врачом следует провести лечение того заболевания, проявлением которого является изжога. Но в домашней аптечке целесообразно иметь средства, которые быстро помогают при изжоге. Есть целая группа лекарственных средств, которые называются антацидами - противокислотные препараты. Они нейтрализуют соляную кислоту в полости желудка, устраняют спазмы мускулатуры, снижают внутрижелудочное давление, способствуют эвакуации пищи из желудка. В настоящее время применяется очень много комплексных препаратов антацидов очень хорошо помогающих при изжоге. Это алюмаг, аскриптин, гелусил маалокс, мажель, рекив, ренни, силаин-жель, альмагель, фосфалюгель. Не следует злоупотреблять приемом антацидов длительное применение может привести к серьезным побочным явлениям.
Тошнота и рвота
Особую тревогу должна вызвать рвота, если рвотные массы темного цвета ("кофейная гуща") или в них есть прожилки крови, или просто алая кровь. Такое бывает при кровотечениях из пищевода или желудка. В этих ситуациях необходим срочный осмотр врача.
Рвота очень серьезный симптом, если она повторяется, следует немедленно обратится к врачу, провести исследование для распознавания конкретного заболевания, вызывающего рвоту. Лечение этого основного страдания приведет к прекращению рвоты. Одно- двухкратная рвота, к примеру, в результате пищевого отравления, проходит самостоятельно или после промывания желудка. Если тошнота и рвота возникают вследствие лечения каких-либо серьезных заболеваний как побочное действие такого лечения, применяются противорвотные средства - метоклопрамид (прамин, церрукал), галоперидол. Но их прием обязательно должен быть согласован с врачом.
Вздутия живота
Вздутия и вместе с ним урчание в животе носят название кишечной диспепсии. Длительное их существование свидетельствует о нарушениях основных функций кишечника.
Эти признаки усиливаются во второй половине дня, после употребления в пищу молока, продуктов, богатых растительной клетчаткой. После отхождения газов временно они уменьшаются. У ряда людей урчание и вздутия четко связаны с отрицательными эмоциями, не имеют каких-либо органических причин. Появление урчания и вздутия в виде приступов в течение относительно короткого времени - тревожный симптом, поскольку можно предполагать наличие механического препятствия на пути выделения газов.
Безусловно, при выраженных вздутиях живота, наблюдающихся в течение относительно продолжительного времени, следует обратится к врачу, провести необходимые исследования.
Есть специальные средства, позволяющие уменьшить вздутия живота - синтетические и на основе лекарственных растений. Синтетические средства - активированный уголь (норит) и ряд комплексных препаратов на его основе - карбоксилан, новикарбон, эукарбон; симетикон. Лекарственные растения -корневище аира, листья и масло мяты, тмин, укроп.
Поносы
Причины поносов многочисленны. Это кишечные вирусные и бактериальные инфекционные заболевания, пищевые отравления, хронические заболевания тонкой и толстой кишки. В каждом конкретном случае выяснить причину поноса должен врач, самолечение опасно и может привести к неприятным последствиям. Тем не менее, существуют ситуации, когда можно использовать специальные средства для того, чтобы хотя бы временно помочь себе. Особенно это важно во время путешествий, вне дома. Применять эти средства следует в течение 2-3-4 дней.
Чтобы уменьшить поступление жидкости в кишку и увеличить ее всасывание существует метод оральной (через рот) регидратации (восстановление водного баланса в организме) глюкозо-солевыми растворами, с успехом применяющийся при острых кишечных инфекциях. Больной принимает раствор, в состав которого входят глюкоза, натрий, калий, хлор: Существует два поколения растворов для оральной регидратации: I - регидрон, глюкосолан, оралит; II - супер-орс. При отсутствии стандартных препаратов для оральной регидратации можно их приготовить самостоятельно. К 1 л кипяченой воды добавляют 8 чайных ложек сахара и 1 чайную ложку поваренной соли. При нетяжелых поносах больному достаточно для получения положительного эффекта выпить 1-2 л раствора в сутки.
При поносах весьма эффективны современные энтеросорбенты - препараты, которые как впитывают в себя лишнюю воду, бактерии, токсические вещества - полифепан, энтеродез, активированные угли. Полифепан назначается в дозе 0,5 - 1,0 г 3-4 раза в день.
Лечебным действием при поносах обладают препараты, усиливающие тонус толстой кишки и замедляющие выделение кала из кишечника. Рекомендуются дифеноксилат (реасек) в таблетках по 5 мг 3-4 раза в день, лоперамид (имодиум) по 1 капсуле 2-3 раза в день в течение 3-5 дней.
При нетяжелых поносах хороший эффект могут оказать лекарственные травы. Рекомендуются отвары из корневища лапчатки, корневища и корня твердохлебки, корневища змеевика, плодов черемухи, травы зверобоя.
Запоры
Запоры доставляют много неприятностей, могут быть боли в животе, страдает аппетит, ухудшается настроение. В большинстве случаев запоры обусловлены неправильным питанием, малым количеством овощей и фруктов в диете, психологическими моментами. Но они могут быть также сигналом более серьезных заболеваний кишечника и других органов пищеварительной системы. Поэтому лицам, страдающим запорами, следует обратиться к врачу, пройти необходимые обследования и наметить с врачом план лечения.
Запоры - частое нарушение пищеварительной системы. Предложено много слабительных средств, которые помогают при этих расстройствах (см. схему).
Кровь в стуле
Появление в стуле крови - один из самых серьезных и тревожных признаков заболеваний кишечника. Кровь в кале - сигнал нарушения целостности слизистой и сосудов кишечника. Основные причины выделения крови с калом представлена на схеме. Ориентировочно при распросе больного и по характеру жалоб можно предположить то или иное заболевание (по Дж.Мерта – Справочник врача общей практики)
Алая кровь, не смешанная с калом.
Характерна для внутреннего геморроя, трещины заднего прохода.
Алая кровь на туалетной бумаге.
Характерна для внутреннего геморроя, трещины заднего прохода, рака прямой кишки.
Кровь и слизь на белье.
Характерны для поздних стадий геморроя, выпадения прямой кишки.
Кровь на белье без слизи.
Характерна для рака прямой кишки..
Кровь и слизь, смешанные с калом.
Характерна для язвенного колита, проктита, полипов и опухолей прямой кишки.
Массивное кровотечение.
Может быть при дивертикулезе толстой кишки, ишемическом колите.
Кал черного цвета (мелена).
Характерна для кровотечений из расширенных вен пищевода при циррозе печени, язвы и рака желудка.
В большинстве случаев причины крови в стуле относительно доброкачественные - при геморрое, трещинах заднего прохода. Но это может быть проявлением и весьма серьезных болезней - полипов, опухолей кишечника. В этой связи совершенно обязательно уже при первом появлении крови в стуле обратится к врачу, лучше к специалисту-проктологу и пройти необходимое обследование, в настоящее время, прежде всего, колоноскопию. Это залог своевременного лечения и благополучного исхода.
Желтуха
Жалоба на появлении желтого цвета кожи - одна из немногих характерных для поражения печени. Вначале больные или их близкие могут заметить желтушность склер, затем кожи. Одновременно могут быть указания на изменения цвета мочи (“цвета пива”), обесцвечивание кала.
Одновременно с желтухой может быть кожный зуд.
Оба этих симптома достаточно серьезные и при их появлении следует обратиться к врачу для проведения соответствующего обследования и лечения.
Пятница, 7 Июля 2017
Когда летом вокруг просто разбегаются глаза от изобилия овощей и фруктов, хочется перепробовать всё, что видишь. А потом почему-то вспоминается, что негде помыть руки перед тем, как отправить в рот вот ту клубничку… или вон тот персик… А они бессовестно лежат и соблазняют румяными боками, всем своим видом суля неземной вкус.
Что такое кишечные инфекции?
Возбудителей кишечных инфекций довольно много — это могут быть как бактерии, так и разные виды вирусов, которые попадают в организм вместе с некачественными или приготовленными в антисанитарных условиях продуктами питания, с немытыми овощами и фруктами, через контакт продуктов и посуды с грязными руками и т. д. Как видите — в основном через рот. И, попав в организм, эти непрошеные гости развивают там бурную деятельность, в результате чего человек чувствует себя плохо.
Общими признаками острых кишечных инфекций служат ощущение слабости, головная боль, повышенная температура. Эти признаки тем больше выражены, чем сильнее отравлен организм. А ещё у каждого желудочно-кишечного заболевания есть своя особая симптоматика.
Если пострадал желудок, то речь идёт о гастрите. Самые частые его признаки — начинает болеть верхняя часть живота, также присутствуют рвота и тошнота.
Патологии в работе толстого кишечника именуются колитом. Если в стуле присутствуют зелень, слизь или прожилки крови, желание посетить туалет сопровождается сильной болью и в животе периодически возникают схваткообразные боли — это он.
Виды кишечных инфекций
Дизентерия, она же шигеллёз (второе название получила из-за того, что вызывается бактериями родаShigella) может быть подхвачена от бактерионосителя или заболевшего человека. Бактерии Shigella достаточно живучи — они холодоустойчивы, могут довольно длительное время жить в пище (особенно в молочных продуктах) и воде. Инкубационный период дизентерии — 2–3 дня. Определяется при таких симптомах, как повышение температуры тела, отсутствие аппетита, вялость, частый, но скудный стул с прожилками крови или слизью, боли в животе. Рвота может быть только в первые сутки, не более пары раз.
Сальмонеллёз, вызываемый бактериями рода Salmonella, передаётся не только от заболевшего человека, но и от домашней живности (куры, коровы и т. д.). Эти бактерии могут долгое время жить в воде и продуктах питания (мясо, яйца, молочные продукты) и устойчивы к низким температурам. Попав в тёплую среду, бактерии начинают усердно размножаться, в результате чего образуются токсические вещества. Инкубационный период — от четырёх часов до двух суток, симптоматика — повышенная температура, боли в животе, отсутствие аппетита, слабость (не правда ли, похоже на дизентерию?). Чтоб дифференцировать с дизентерией, обратите внимание на частый жидкий стул и обильную рвоту.
Ротавирусная инфекция получила своё название из-за того, что внешне её возбудитель напоминает по форме колесо (по-латыни — rota). Заполучить её можно только от больного человека (он считается заразным 7–10 дней от начала заболевания). Поскольку этот вирус спокойно переносит холода, то пик заболеваемости ротавирусной инфекцией приходится как раз на холодное время года (поздняя осень-зима-ранняя весна). Симптомы заболевания — повышение температуры до 38° С (может быть и выше), отсутствие аппетита, боль в верхней части живота, частые рвотные позывы, очень частые дефекации, жидкий стул. Инкубационный период при этой болезни составляет 1–2 дня, но при перенесённом ротавирусе человек обеспечивается иммунитетом на всю жизнь.
Как избежать кишечной инфекции?
Если вы собираетесь готовить или есть сырые овощи и фрукты, их необходимо тщательно мыть под проточной водой. Хотите угостить ягодкой ребёнка? Помните — особо тщательно необходимо мыть клубнику, так как она контактирует с землёй. Молочные продукты, мясо, колбасы, готовые салаты надёжнее всего покупать в торговых точках, оборудованных холодильниками. Дома их хранить только в соответствующих условиях, не бросать на столе на долгий срок, особенно в жару, а если срок годности истёк — выбрасывать. Может взыграть жадность за выброшенные деньги, но лечение кишечной инфекции может обойтись дороже. Так будет убедительнее?
Собираясь готовить еду на всю семью, на всякий случай учтите, что приготовленные блюда даже в холодильнике оптимальнее всего хранить не более двух суток. А пить старайтесь только бутилированную или кипячёную воду. Без холодильника такая вода может выдержать от шести до восьми часов, потом эффект от кипячения сводится практически к нулю и приходится ещё раз её кипятить.
Так что соблюдайте меры предосторожности и пусть инфекции обходят вас стороной!
Появление крови в кале является очень тревожным знаком. Даже если не существуют дополнительные симптомы, и человек может чувствовать себя хорошо, даже это может стать первым признаком заболевания.
Кровь в кале показывает, что произошло какое-то повреждение кишечника или его сосудов. Необходимо сразу же обратиться к врачу, чтобы он поставил точный диагноз.
Данный симптом может быть связан с различными заболеваниями. Немаловажную роль играет тот факт, в каком именно виде выходит кровь в кале, поэтому стоит отнестись к этому внимательно.
Откуда кровь в кале?
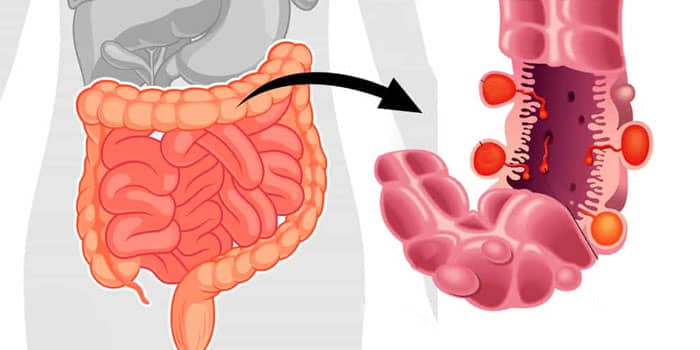
Кровь в кале - симптом большого количества заболеваний. Редко, когда это единственный признак нарушений работы организма. Диагностировать заболевание можно только после изучения всех симптомов и назначения ряда анализов. Вероятнее всего появление красных вкраплений крови в кале свидетельствует о повреждении слизистой оболочки прямой кишки. В случае, если кровотечение происходит в других отделах кишечника, кровь в кале приобретет темно-бурый или черный цвет. Причины появления таких выделений могут быть самыми разнообразными.
Так, например, симптом проявляется во время заболевания под названием неспецифический язвенный колит. В таком случае наблюдаются прожилки крови, как в жидком, так и в твердом кале.
Часто задают вопрос, является ли кровь в кале проявлением геморроя . Такая вероятность есть, если на туалетной бумаге остается алая кровь или же появляется кровь, которая не смешивается с калом. Также это может свидетельствовать о трещине заднего прохода . Худшим вариантом является рак прямой кишки.
Если вместе с кровью наблюдается и проявление слизи, то это может быть неспецифический язвенный колит, проктит или полипы в прямой кишке.
Обильное кровотечение может являться признаком ишемического колита или дивертикулеза прямой кишка.
Если небольшое количество крови является единоразовым, она не смешивается с калом при запорах, то возможно это обычное перерастяжение или разрыв ануса из-за слишком твердых каловых масс. В этом случае обращение к врачу не требуется.
Однако есть опасность возникновения так называемой скрытой крови, которая может быть вызвана кровотечением из желудочно-кишечного тракта. В данном случае вероятно такое заболевание как язва 12-перстной кишки или желудка. При малейшем подозрении на данные болезни, необходимо сразу же сдать анализ на скрытую кровь в кале.
Симптомы зависят от того, какое заболевание вызывало появление крови в кале. Рассмотрим основные.
Трещины анального отверстия
Кровь имеет ярко алый окрас, не смешана с каловыми массами, объем крови небольшой
Темная кровь, которая регулярно появляется на поверхности кала, зуд и боль в прямой кишке, ощущение распирания; при наружном геморрое видны варикозные узлы
Неспецифический язвенный колит
Кроме крови (темно-красная, выходит сгустками или прожилками), появляются слизь и гной в кале, возникает диарея, боль в животе, проявления общей интоксикации, гиперемия
Кровь, слизь и гной в кале, частая диарея, боли в суставах и животе, лихорадка, кожные высыпания, ухудшение зрения, язвы на слизистой оболочке рта
Жидкий стул с кровью, слизью и гноем, повышение температуры тела, боль в проекции кишечника
Кровь в кале появляется если разрушены стенки сосудов или кишечника, может возникнуть перфорация с каловым перитонитом, развивается кишечная непроходимость
Кровь в кале, которая появляется в связи с поражением слизистой оболочки кики клостридиями
Инфекции, передающиеся половым путем
Кровь в кале или на поверхности
Кровотечение из анального отверстия, острая боль в проекции кишечника
Методы диагностики

Основные виды первоначальной диагностики:
- анализ кала на яйца гельминтов;
- копрограмма;
- анализ кала на скрытую кровь;
- ректальное исследование прямой кишки (нижних отделов);
- осмотр анального отверстия проктологом;
- ректороманоскопия.
Чтобы уточнить диагноз назначают рентгенографию ЖКТ, колоноскопию, УЗИ толстого кишечника.
Чтобы обследовать верхние отделы системы пищеварения, нужно обратиться к гастроэнтерологу. Специалист опросит пациента на предмет жалоб, прощупает живот в протекции тонкого кишечника и желудка. Далее врач может назначить:
- ФГДС;
- УЗИ тонкого кишечника и желудка.
Для того чтобы подготовиться к сдаче анализа на выявление скрытой крови в кале, вам необходимо будет потратить 2-3 дня. Следует отказаться от приема пищи, в которой содержится железо. К таким продуктам можно отнести: гречневую крупу, мясо, помидоры, рыбу, гранат, яблоки.
Лечение
Так как причиной крови в кале могут быть различные заболевания, невозможно выделить какое-то одно направление при лечении. Самое главное – это не пускать все на самотек, сразу же обратиться к врачу и сделать микробиологический анализ кала, который и поможет точно установить правильный диагноз. После проведения тщательной диагностики ставится диагноз, а далее лечится основное заболевание, которое и вызывало появление крови в кале. Во время лечения рекомендуется исключить продукты, которые могут механически или химически травмировать ЖКТ. Иногда врачи прописывают специальную диету.
Важно! При геморрое и анальных трещинах нужна тщательная личная гигиена.
Заболевание
Методы лечения
Применение венотоников, мазей и гелей с таким же действием, ректальных свечей, веносклерозирующих препаратов, слабительных, противосвертывающих; в запущенных случаях геморрой лечится оперативным путем
Неспецифический язвенный колит
Прием цитостатиков, глюкокортикостероидов, сульфалазина; при осложнениях назначается операция
Острые бактериальные инфекции
Лечатся антибиотиками и пробиотиками
Прием противовирусных препаратов
Операция по удалению части кишечника с последующим прижиганием пораженных сосудов или их зашиванием
Прием гормональных препаратов
Язва желудка или 12-перстной кишки
Операция по резекции 12-перстной кишки или желудка, в некоторых случаях можно просто ушить язву
Профилактика
Профилактики непосредственно крови в кале не существует. Есть ряд мер, которые помогут профилактировать заболевания ЖКТ:
- Отказаться от всех вредных привычек.
- Правильно питаться – дробно, то есть малыми порциями от 4 до 6 раз в день.
- Последний прием пищи – за 3-4 часа до сна.
- Надо свести к минимуму, а лучше исключить фастфуд, жирную пищу, сдобную выпечку, консервированные продукты, копчености, соленья, острые приправы.
- Наладить питьевой режим. Свободной жидкости должно быть от 1,5 до 2 л в день. Это может быть чистая вода, морсы, компоты, соки, травяной или обычный, но некрепкий чай.
- Регулярно обследоваться в профилактических целях – хотя бы раз в год, особенно при наличии наследственной предрасположенности.
- Поддерживать себя в тонусе, делать ежедневную гимнастику.
- Избегать стрессов.
- Создать правильный микроклимат – использовать очистители и увлажнители воздуха, регулярно проветривать, вытирать пыль и делать влажную уборку.
- Не переохлаждаться, потому что каждое ОРЗ – это удар по иммунитету.
В Клиническом госпитале на Яузе проводится диагностика и лечение болезней, при которых бывает стул с кровью, примесью слизи, черный кал. Быстрая диагностика включает все необходимые анализы — крови, мочи, кала, и современные методы исследования — УЗИ, эндоскопические с расширенными возможностями (в монохромном свете, эндоУЗИ), реальную и виртуальную колоноскопию (вариант КТ). Проводится консервативное и высокотехнологичное хирургическое лечение (включая эндоскопические и лапароскопические, абдоминальные и проктологические операции).
Стул с кровью — это грозный симптом, возникающий при многих заболеваниях желудочно-кишечного тракта и приводящий к развитию железодефицитной анемии, а в ряде случаев представляющий угрозу жизни (онкология, кровотечение). Часто пациенты обращаются к врачу в уже запущенных случаях, потому что долго cтесняются обращаться за помощью.
Врачи Клинического госпиталя на Яузе призывают пациентов при обнаружении черного кала и примеси слизи и крови в стуле обращаться к врачу как можно скорее.
Бережное отношение к каждому, деликатный подход создают ощущение комфорта и заботы в лечебно-диагностическом процессе. Высокий профессионализм врачей и современные возможности клиники обеспечивают точность диагностики и эффективность лечения.
Причины стула с кровью
- Инфекции (дизентерия, амебиаз и др.);
- воспалительный процесс (неспецифический язвенный колит, болезнь Крона, гастрит, энтерит и др.);
- полипы, опухоли и язвенные дефекты слизистой оболочки;
- нарушения питания кишечной стенки (кишечная непроходимость);
- варикозное расширение вен пищеварительной системы, трещины заднего прохода (геморрой);
- заболевания других органов пищеварения (печени, поджелудочной железы);
- побочный эффект от применения некоторых лекарств (НПВС, кортикостероидов и др.).
Причин появления в стуле крови или слизи очень много, начиная от поражения желудка, кишечника, до заболеваний прямой кишки. В нашей клинике успешно лечат гастроэнтерологическую патологию любого уровня и сложности. Одновременно с гастроэнтерологом пациента могут осматривать врачи хирурги, колопроктологи, терапевты и др. Это значительно экономит время и усилия в диагностике и оптимизирует процесс лечения.
Проявления
В зависимости от локализации источника и интенсивности желудочно кишечного кровотечения, его симптомы могут быть разные: кровь может выделяться свежая, или свернувшаяся. В последнем случае она приобретает черный оттенок за счет реакции гемоглобина крови с соляной кислотой пищеварительных соков, что и придает стулу угольно черную окраску (дёгтеобразный стул). Как правило, черный стул бывает при кровотечении из верхних отделов ЖКТ — пищевода, желудка, двенадцатиперстной и тонкой кишки. При интенсивном кровотечении из верхних отделов кровь не всегда успевает свернуться и может выходить со стулом в неизмененном виде.
При кровоточащих полипах толстого кишечника и геморрое из прямой кишки отходит стул с прожилками свежей крови.
Кровь в кале может сопровождаться болями в животе, ложными позывами на дефекацию, нарушением пищеварения, тошнотой, рвотой, снижением аппетита, неприятным привкусом во рту, снижением веса, повышением температуры тела.
При хроническом или остром кровотечении прогрессирует железодефицитная анемия. Анемия проявляется бледностью кожи, общей слабостью, головокружением, сердцебиением при нагрузке.
В любом случае острой кровопотери необходимо в экстренном порядке обращаться к врачу.
В Клиническом госпитале на Яузе вы можете пройти экспресс диагностику желудочно-кишечного кровотечения, установить и устранить его причину (провести лигирование кровящего сосуда, эндоскопическое обкалывание язвы желудка, удаление опухолей и полипов).
Диагностика
Диагностика заболеваний, сопровождающихся кровавым стулом, заключается в выявлении степени анемии и воспаления, установлении локализации и причины кровотечения.
В медицинском центре на Яузе можно пройти полный спектр диагностических тестов: общий анализ мочи, крови, кала, исследование кала на дисбактериоз, глисты, скрытую кровь, все виды биохимических и онкологических маркеров.
Визуально определить патологический процесс помогут УЗ диагностика, рентгенография кишечника, компьютерная томография на современном томографе (включая виртуальную колоноскопию).
Опытные и квалифицированные врачи лучевой и эндоскопической диагностики совместно с гастроэнтерологами, хирургами, колопроктологами дадут объективную оценку состояния здоровья пациента с примесью крови в стуле и помогут в кратчайшие сроки устранить угрозу, добиться хороших результатов в индивидуально подобранном лечении.
Лечение
В случае необходимости врачи Клинического госпиталя на Яузе проводят эндоскопические, лапароскопические или полостные операции по удалению новообразований, лигированию (перевязке) кровоточащих сосудов, их лазерной коагуляции.
Консервативное лечение в Клиническом госпитале на Яузе может включать:
- устранение причины болезни (антибиотики, противопаразитарные средства);
- медикаментозное купирование воспаления;
- нормализацию процессов пищеварения;
- развитие полезной микрофлоры кишечника;
- улучшение процессов заживления и иммунной защиты;
- профилактику и лечение железодефицитной анемии;
- при аутоиммунных процессах (НЯК, болезнь Крона) — применение высокотехнологичных методов экстракорпоральной гемокоррекции, которые быстро очищают организм от аутоанител и обрывают аутоиммунное воспаление, помогая достичь и продлить ремиссию.
При первом подозрении на неблагополучие органов системы пищеварения обращайтесь в московский Клинический госпиталь на Яузе. И вы быстро увидите положительный результат.
Прием (осмотр, консультация) врача-гастроэнтеролога первичный 3 900 руб.
Обслуживание на двух языках: русский, английский.
Оставьте свой номер телефона, и мы обязательно перезвоним вам.

Фотографии
нашей клиники

--> 
Тяжелее всего кишечные инфекции переносят дети
- Часто отравлением называют банальную несовместимость продуктов питания. Съели соленый огурчик или селедочку, запили все это молочком и получили понятный результат. Однако это никогда не даст температуры и тяжелого состояния. Человек промыл желудок, и все стало нормально, - говорит Елена Петровна. - Отравление по определению инфекциониста - это либо несоблюдение сроков хранения продуктов, когда на них развиваются стафилококки или какие-то другие микробы в большом количестве, либо изначально продукт был заселен вирусом или бактериями (даже, если его правильно хранили, но плохо помыли перед употреблением - Ред.).
- Елена Петровна, каковы же симптомы кишечных инфекций?
- Все зависит от возраста человека и от того, какой микроорганизм вызвал болезнь. Чем младше ребенок, тем тяжелее у него протекает кишечная инфекция. Один из признаков - повышение температуры, недомогание. Вначале может появиться жидкий стул, рвота, а уже потом повысится температура. Либо, наоборот: на фоне высокой температуры у человека проблемы со стулом и рвота. Если мы говорим про маленького ребенка, то появление рвоты уже очень опасный симптом. Чтобы исключить такое сложное заболевание, как менингит, ребенку до года при появлении рвоты (особенно повторной), повышении температуры, нужно незамедлительно вызвать врача. К сожалению, есть симптомы менингита, которые может оценить только врач.

Кликните для увеличения изображения.

ПРОФИЛАКТИКА КИШЕЧНЫХ ИНФЕКЦИЙ
1. Моем фрукты, овощи и ягоды
2. Прикорм для детей - только в определенном возрасте
Например, в семь месяцев у ребенка еще нет достаточно ферментов, чтобы переварить землянику. Причем продукт не обязательно заражен.
3. Носитель вируса - взрослый человек
У маленьких детей еще нет иммунитета к большинству инфекций. А ведь есть масса вирусов, носителями которых являются родители. Например, ротовирус, энтеровирус, носительство которых протекает практически бессимптомно (разве что есть небольшой дискомфорт в кишечнике). Кстати, энтеровирус бессимптомно может сохраняться в организме до шести месяцев. Поэтому прежде, чем подходить к ребенку, тщательно мойте руки.
4. Соблюдаем гигиену рук
Взрослым с собой нужно носить специальные антисептические салфетки или гели. Детям советуют мыть руки кипяченой водой или водой с мылом. Поверхность кожи ребенка хорошо адсорбирует все химические вещества и может развиться дерматит, если использовать различные антисептики для взрослых.
5. Яйца провариваем, курицу - прожариваем
Во всех странах, даже очень благополучных, остро стоит проблема с сальмонеллезом. Единственное, что может спасти - это хорошо проваренные яйца (при жарке держим яйцо под крышкой 5-7 минут). И никаких сырых яиц, даже перепелиных. Детям до 3-х лет также нельзя давать куриный шашлык, ограничиваемся хорошо проваренным мясом.
6. Детей - только в детский бассейн
Детей до 3 лет не водим во взрослые бассейны. Вода в бассейнах-малютках обеззараживается специальными методами. А та флора, которая безопасна для взрослого человека, может быть опасна для ребенка.
7. Исключаем лед в коктейлях
Вы никогда не проверите, из какой воды был сделан лед. А ведь некоторые микробы спокойно размножаются при заморозке.
8. Молочные продукты - по возрасту и по срокам годности
В жару важно смотреть на срок годности молочных продуктов и на условия их хранения. Для детей обращайте внимание на то, с какого возраста можно употреблять тот или иной творожок, йогурт, молоко.
9. Выбираем моно-продукты
На отдыхе, особенно в южных странах, тщательно выбирайте места для питания. В ресторане ребенку лучше взять блюда из моно-продуктов. Например, салат из огурцов, помидоров, лука, приправленный оливковым маслом. Или курицу с картофельным пюре или макаронами вместо тех же мидий и лобстеров со сложными соусами.
А В ЭТО ВРЕМЯ
Первая помощь при кишечных инфекциях
Предположим, вы застряли на даче, до города далеко. Что нужно сделать в первую очередь, если вас одолела кишечная инфекция?
- ребенок до года
Не может находиться на даче и должен как можно скорее попасть в стационар. Лечение и наблюдение врачом проводится только там.
- ребенок до трех лет
Промыть желудок сложно. Начать можно с сорбентов (специальные порошки или активированный уголь). Ребенка нужно по возможности отпаивать. Причем количество жидкости зависит от массы тела, возраста малыша и его состояния. Оценить все это способен только доктор. Важно правильно отпаивать ребенка (по часам) и смотреть, как он мочится. Ведь при кишечных инфекциях есть вероятность развития острой почечной недостаточности. Если ребенок получает искусственную смесь или грудное вскармливание, то уменьшается объем питания, убирается твердая пища, при этом кормление дается чаще (например, не раз в четыре часа, а раз в два часа, - Ред.). Позже из еды можно давать рисовую, гречневую или манную кашу, картофельное пюре, приготовленные на воде, сухарики. Между кормлениями малыша отпаивают рисовым отваром или специальным солевым раствором (порошки продаются в аптеках). Если их нет, в крайнем случае, это может быть кипяченая вода. И как можно скорее покажите ребенка доктору, особенно если в стуле появилась слизь и прожилки крови, что говорит о том, что кишечная инфекция вызвана бактериями.
- ребенок старше трех лет
Постарайтесь промыть желудок. Для этого ребенку нужно дать выпить стакан кипяченой воды комнатной температуры и надавить пальцем или шпателем на корень языка, чтобы вызвать рвоту. Также нужны сорбенты и питьевой режим специальным солевым раствором. Следите за тем, как ребенок мочится, и за его поведением. Если он нервничает, мочеиспускание слабое, появилась вялость, а кожа стала бледной или окрашена в желтушный цвет, срочно обратитесь к врачу.
- взрослый человек
При классических симптомах кишечной инфекции (температура, боли в животе, жидкий стул, рвота), нужно промыть желудок. Для этого выпиваете большое количество кипяченой воды комнатной температуры и вызываете рвоту надавливанием на корень языка. Дальше нужно выпить сорбенты (специальный порошок или активированный уголь, по 1 таблетке на 10 кг массы тела в течение дня, - Ред.). Отпаивать нужно солевым раствором или минеральной водой без газа , содержащей большое количество натрия-хлорида (не менее 2,4г натрий-хлорида на 1 кубический дециметр). Если вы пьете минеральную воду, дополнительно нужен слегка подслащенный чай. За день нужно выпить 2-2,5 литра жидкости, а если человек ничего не ест, то 3 литра. Пить нужно маленькими глоточками. Если в стуле появилась слизь и прожилки крови, держится температура более 3-х дней, к лечению нужно добавить безрецептурные кишечные антисептики, которые не проникают в кровь, а работают в просвете кишечника и уничтожают бактерии.
Из еды разрешается: рисовая, гречневая или манная каша на воде, картофельное пюре, сухари, чай, мякоть печеного яблока. Если к 3-4 дню боли в животе проходят, можно возвращаться к привычному объему питания. Но еще минимум неделю нельзя кушать все молочные продукты, свежие салаты, свежие соки и свеклу. Через неделю можно употреблять каши, печеное мясо, но только не отбивные или шашлыки.
Читайте также:


