Кишечная инфекция после ларингита

Острые кишечные инфекции широко распространены во всем мире, они поражают взрослых и детей.
Среди всех инфекционных патологий острые кишечные инфекции составляют 20%.
В 2018 году острыми кишечными инфекциями в России зафиксировано более 816 тысяч случаев заболеваний острыми кишечными инфекциями.
Профилактика инфекционных заболеваний особенно актуальна в период ухудшения паводковой ситуации.
Паводки - подъёмы уровня воды, возникающие в результате выпадения обильных осадков.
Благоприятные условия для размножения болезнетворных микроорганизмов в период паводков – угроза для здоровья большого количества людей. Подъем уровня воды – это всегда риск кишечных инфекций (бактериальных и вирусных) : дизентерии, ротавирусной, норовирусной инфекции, гепатита А и других заболеваний с фекально-оральным и водным путями распространения.
Острые кишечные инфекции - группа инфекционных заболеваний, вызванных различными микроорганизмами (бактериями, вирусами), проявляющаяся расстройствами пищеварения и симптомами обезвоживания.
Кишечные инфекции встречаются в любое время года: вирусные, чаще всего встречаются в холодное время года (с ростом заболеваемости гриппом и ОРВИ), бактериальные - в теплое время года.
В связи с благоприятным воздействием теплого климата на размножение микроорганизмов, особенно высок уровень заболеваемости острыми кишечными инфекциями в летний период времени. В этот период отмечается резкое повышение уровня инфицированности воды, почвы, продуктов питания возбудителями острых кишечных инфекций. Особенно подвержены в теплый период кишечным инфекциям дети. Это связано с низкой степенью активности защитных факторов, а так же с отсутствием сформированных гигиенических навыков у детей. Факторы иммунной защиты в желудочно-кишечном тракте у детей формируются к 5-летнему возрасту.
Практически все возбудители острой кишечной инфекции отличаются очень высокой устойчивостью. Например, возбудители паратифов и брюшного тифа продолжают свою жизнеспособность в молоке более 2 месяцев, в воде ещё дольше.
Микробы дизентерии в молоке могут жить и размножаться на протяжении 7 дней, а в речной воде - 35 дней. Свою жизнеспособность вирусы могут сохранять на различных предметах от 10 до 30 дней, а в фекалиях - более полугода.
Виды острых кишечных инфекций:
бактериальные: cальмонеллез, дизентерия, иерсиниоз, эшерихиоз, кампилобактериоз; острая кишечная инфекция, вызванная синегнойной палочкой, клостридиями, клебсиеллами, протеем; стафилококковое пищевое отравление, брюшной тиф, холера, ботулизм и прочие
ОКИ вирусной этиологи : ротавирусная, энтеровирусная, коронавирусная, аденовирусная, реовирусная инфекции
грибковые кишечные инфекции (чаще грибы рода Candida)
протозойные кишечные инфекции (лямблиоз, амебиаз) - отличаются крайне тяжелой клинической симптоматикой.
Кто является источником инфекции?
Основным источником инфекции является больной человек. Опасным является здоровый бактерионоситель и тот, у кого заболевание протекает в стертой форме, при которой он даже этого не замечает.
Как происходит заражение ?
В организм человека бактерии попадают через рот, вместе с пищей, водой или через грязные руки. Например, дизентерия может начаться при употреблении воды из-под крана, некипяченого молока; кишечная палочка может попасть в организм с просроченным кисломолочным продуктом; сальмонеллезом можно заразиться, употребив в пищу зараженные продукты, такие как куриное мясо и яйца, плохо промытые водой овощи и зелень.
Основным механизмом попадания микроорганизмов в организм человека является алиментарный, но для вирусных инфекций характерен также и воздушно-капельный способ заражения.
Пищевые продукты, предметы обихода, купание в открытых водоемах (в зависимости от инфекции). В передаче некоторых инфекций имеют значение насекомые (тараканы, мухи)
Несоблюдение правил личной гигиены
* Наиболее опасны выделения больного.
Наиболее восприимчивы к кишечным инфекциям:
Люди преклонного возраста
Лица с заболеваниями желудочно-кишечного тракта
Люди, страдающие алкоголизмом
Люди с ослабленным иммунитетом.
Инкубационный период в среднем длится от 6 часов до 2 суток.
Как правило, острые кишечные инфекции начинаются остро с повышения температуры тела, жидкого стула, болей в животе.
Общие симптомы острых кишечных инфекций:
Интоксикация. Повышение температуры тела, слабость, головокружение, ломота в теле
* Нарушения пищеварения: боли в области желудка, тошнота, многократная рвота, учащение стула (испражнения становятся водянистыми)
Обезвоживание. Особенно опасно для детей.
Клиническая картина и профилактика некоторых инфекций.
Инфекции, вызванные бактериями.
Вызывает холеру бактерия вида Vibrio Cholerae.
Передается инфекция с сырой водой, пищевыми продуктами, при контакте с больными.
Инкубационный период длится от нескольких часов до 6 суток, чаще 1-2 дня.
Симптомы инфекции: заостренные черты лица, сиплый голос, мучительная жажда, постоянная рвота, сухость кожи, слабость, внезапный и частый понос, напоминающий рисовый отвар, боли в мышцах и судороги.
Лечение направлено на восстановление водно-солевого баланса, введение антибиотиков и витаминов.
Профилактика холеры заключается в предупреждении заноса инфекции, в соблюдении санитарно-гигиенических мер, таких как обеззараживание воды, мытье рук, термическая обработка пищи, обеззараживание помещений общего пользования. Специфическая профилактика состоит во введении холерной вакцины и холероген-анатоксина (действует 3-6 месяцев).
Вызывается бактериями рода Salmonella, попадающих в организм с пищевыми продуктами животного происхождения.
Основные пути заражения:
Пищевой: мясо зараженных животных и птиц, недостаточно термически обработанные; питье загрязненной воды
При купании в загрязненной воде.
Инкубационный период длится от 2 часов до 3 суток, чаще 6-24 часа.
Симптомы: повышение температуры тела до 38-39 о С, слабость, головная боль, тошнота, рвота, боли в животе, урчание, вздутие живота, многократный жидкий водянистый стул, боли в мышцах и суставах, судороги конечностей.
Лечение заключается в промывании желудка и кишечника, введении солевых растворов, спазмолитиков и антибиотиков. Необходимо обильное питье.
Профилактика: тщательная тепловая обработка мяса курицы и яиц, соблюдение правил личной гигиены, раздельные хранение и разделка сырой и готовой пищи.
Возбудители дизентерии принадлежат к роду Shigella.
Источником инфекции является больной или бактерионоситель.
Механизм передачи - фекально-оральный.
Основные пути передачи - контактно-бытовой, водный, алиментарный.
Факторы передачи: чаще молоко. Возможно овощи, фрукты, различные предметы, обсемененные шигеллами, мухи.
Инкубационный период длится от нескольких часов до 7 суток, чаще 2-3 суток.
Заболевание начинается остро с появления болей в животе. Далее присоединяется расстройство стула. Частота стула колеблется от 10 до 20 раз в сутки. Стул сначала носит каловый характер, далее появляется слизь, кровь, уменьшается объем каловых масс, они могут приобретать вид плевка. Заболевание сопровождается повышением температуры тела, ознобом, слабостью, вялостью, снижением аппетита.
Больным дизентерией необходимо соблюдать постельный режим. Госпитализации подлежат больные со средне-тяжелым и тяжелым течением болезни. Назначается лечебное питание, антибактериальная терапия, компенсация потери жидкости, обильное питье. При болях в животе назначают спазмолитики.
Для экстренной профилактики используют дизентерийный бактериофаг. Общая профилактика - санитарно-гигиенические мероприятия.
Возбудитель болезни - Clostridium botulinum
Заражение происходит при употреблении продуктов, в которых при анаэробных условиях размножаются бактерии и в большом количестве накапливается токсин.
Инкубационный период продолжается от 2 - 4 часов до 10 суток. В среднем - 2 суток.
Болезнь начинается остро. Основные симптомы: головная боль, тошнота, рвота, боль в животе, нарушение зрения, глотания, изменение голоса. Смерть наступает от паралича дыхания.
При подозрении на ботулизм больные подлежат экстренной госпитализации в стационары, имеющие отделения реанимации. В первую очередь проводят очищение желудка и кишечника, вводят противоботулинистическую сыворотку. Наиболее эффективно её введение на первые сутки. Назначаются антибиотики. Больным с тяжелым течением болезни проводится искусственная вентиляция легких.
Строгое соблюдение технологии производства консервированных продуктов.
Домашние заготовки хранить в холодильнике.
Лицам, употребившим подозрительный продукт, вводят половину лечебной дозы противоботулинистической сыворотки.
Инфекции, вызванные вирусами.
Возбудителем инфекции является ротавирус.
Болеют в основном дети от 6 месяцев до 4 лет.
Механизм передачи возбудителя - фекально-оральный, чаще через воду.
Источник заболевания - больной, в меньшей степени вирусоноситель.
Инкубационный период длится от 15 часов до 7 суток.
Болезнь начинается бурно, остро, появляются схваткообразные боли в животе, урчание, жидкий стул. У половины заболевших - рвота. Эти симптомы сочетаются с лихорадкой, головной болью, интоксикацией и катаральными явлениями. Отмечается снижение или отсутствие аппетита.
Госпитализации подлежат больные с выраженными признаками обезвоживания. Основная масса больных лечится на дому. Проводится регидратационная терапия. Восполнение жидкости в объемах, соответствующих потерям. Назначается щадящая диета до восстановления стула.
Выявление и изоляция больных.
Дезинфекция в очаге инфекции.
Возбудитель - энтеровирусы групп Коксаки А, Коксаки В, ЕСНО.
Механизм передачи - фекально-оральный. Путь передачи - алиментарный. Факторы передачи чаще всего - овощи.
Источник инфекции - больной человек, который выделяет вирусы в окружающую среду с испражнениями и отделяемым дыхательных путей.
Инкубационный период составляет от 2 до 10 суток.
Болезнь начинается остро с повышения температуры тела до 38-39 о С, головной боли, боли в мышцах. Возможны тошнота и рвота, частый жидкий стул. Иногда присоединяются катаральные явления (ринит, фарингит, ларингит), а также герпетические высыпания на миндалинах. Проявления энтеровирусных инфекций многообразны, в особо тяжелых формах возможно развитие серозных менингитов и поражений сердца.
Госпитализация проводится по клиническим показаниям. В частности, при наличии менингеального синдрома и других поражениях нервной системы. Проводят противовоспалительную и дегидратационную терапию.
Раннее выявление заболевших
Изоляция заболевших на 2 недели
В очаге инфекции - дезинфекция
Детям до 3 лет, имевшим контакт с больными, вводится нормальный человеческий иммуноглобулин, в нос закапывается лейкоцитарный интерферон в течение 7 дней.
Инфекции, вызванные простейшими.
Возбудитель инфекции - Lamblia intestinalis, относится к простейшим.
Источник инфекции - больной человек или цистоноситель. Источником цист могут быть собаки и другие животные.
Механизм передачи - фекально-оральный (через воду, пищевые продукты, предметы обихода, посуду).
Инкубационный период составляет 10-15 дней.
У больных отмечаются боли в верхней части живота или в области пупка, вздутие живота, урчание, тошнота, запоры, сменяющиеся поносами (испражнения жёлтые, с незначительной примесью слизи), дискинезии желчных путей, атопический дерматит, общая слабость, утомляемость, раздражительность, снижение аппетита, головные боли, головокружение, плохой сон.
Лечение направлено на ликвидацию токсикоза, противопаразитарная терапия, диета.
Своевременное выявление больных и их лечение
Защита продуктов от загрязнения
Борьба с мухами
Не использовать воду из открытых источников без предварительного кипячения
Мытье фруктов, овощей
Соблюдение правил личной гигиены.
Диагностика острых кишечных инфекций.
Диагноз устанавливается на основании клинических признаков болезни, результатов лабораторного обследования, эпидемиологического анамнеза.
Лечение острых кишечных инфекций.
При подозрении на острую кишечную инфекцию необходимо обратиться к инфекционисту, терапевту или педиатру. При значительных болях в животе у детей необходимо вызвать скорую помощь для исключения хирургической патологии. Дети раннего возраста подлежат обязательной госпитализации.
Симптомы, с которыми необходимо обратиться к врачу незамедлительно:
Жидкий стул чаще 5 раз в сутки
Схваткообразные боли в животе
Выраженная слабость и жажда
Наличие сопутствующих хронических инфекций.
Применять болеутоляющие средства. В случае хирургической патологии это затруднит диагностику
Самостоятельно применять противодиарейные средства, так как при большинстве кишечных инфекций токсины скапливаются кишечнике, а применение таких препаратов приведет к их накоплению
Использовать грелку. Это только усилит воспалительный процесс.
Профилактика острых кишечных инфекций.
Профилактика острых кишечных инфекций включает общегигиенические и медицинские мероприятия, проводимые постоянно, вне зависимости от времени года и от уровня заболеваемости.
Необходимо выявить источник инфекции, изолировать его и начать лечение. В помещении, где находился больной, провести дезинфекцию.
Основные меры личной профилактики:
Соблюдать правила личной гигиены: тщательно мыть руки перед приемом и раздачей пищи, после посещения туалета, улицы
Следить за чистотой рук у детей, научить их соблюдать правила личной гигиены
Употреблять для питья кипяченую или бутилированную воду
Выбирать безопасные продукты
Следить за сроками годности продуктов
Тщательно мыть овощи и фрукты перед употреблением под проточной, а для детей - кипяченой водой
Проводить тщательную термическую обработку необходимых продуктов
Употреблять пищу желательно сразу после её приготовления
Готовые продукты хранить на холоде, оберегая их от мух. Не оставлять готовые продукты при комнатной температуре более чем на 2 часа
Правильно хранить продукты в холодильнике: не допускать контакта между сырыми и готовыми продуктами (хранить в разной посуде)
Содержать кухню в чистоте
Не скапливать мусор
Выезжая на отдых, необходимо брать с собой запас чистой питьевой воды. Не употреблять воду из открытых источников
Купаться только в специально отведенных для этой цели местах. При купании в водоемах и бассейнах не допускать попадания воды в рот.
Меры общественной профилактики.
В целях профилактики острых кишечных инфекций осуществляется государственный санитарно-эпидемиологический надзор за соблюдением санитарных правил и норм на объектах производства, хранения, транспортировки и реализации (оптом и в розницу) пищевых продуктов, общественного питания, водоканала, независимо от форм собственности и ведомственной принадлежности; за соблюдением персоналом санитарных правил и норм в организованных коллективах детей и взрослых, в лечебно-профилактических учреждениях, санаториях, домах отдыха, домах престарелых и др.
Проводится обязательная гигиеническая подготовка работников отдельных профессий, производств и организаций, связанных непосредственно с процессом производства, приготовления, хранения, транспортировки и реализации пищевых продуктов, питьевой воды, обучением и воспитанием детей и подростков с выдачей им личных медицинских книжек.
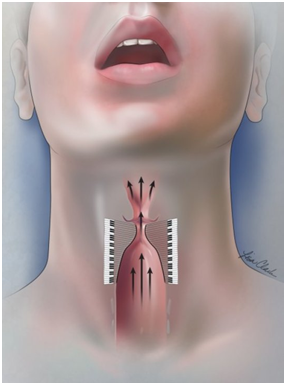
Ларингиты, трахеиты, фарингиты и синуситы выступают самой частой причиной потери голоса. Попавшие в организм бактерии и вирусы вызывают воспалительный процесс, что сказывается на работе голосового аппарата. Возможно изменение не только самого звучания и окраски голоса, но и полная его потеря.
Алкогольные напитки вызывают расширение сосудов, отек слизистой, в результате чего голосовые складки распухают и бьются друг о друга во время голосоведения. Возникает осиплость голоса или его отсутствие. Табачный дым, курение провоцируют воспаление слизистой, обжигают дыхательные пути. Электронные сигареты также опасны для здоровья, как и курение специальных ароматических смесей через пароингалятор.
Функция гортани тесно связана с железами внутренней и внешней секреции. Этот орган зависит от гормонов, выделяемых щитовидной железой. Некоторые эндокринные болезни, в частности, гипотиреоз, способны замедлять обмен веществ и другие биохимические процессы в клетках и тканях, вызывая задержку жидкости, а вместе с этим и отек. Поэтому важно контролировать уровень тиреоидных гормонов в организме, регулярно сдавая кровь на анализ.
В группе риска мужчины старше 40 лет, работники вредных производств.
Гастрит и язва желудка способны провоцировать фаринголарингеальный рефлюкс, что связано с забросом содержимого желудка в глотку и гортань. Основной составляющей желудочного сока является соляная кислота, которая раздражает слизистую оболочку пищевода и гортани, вызывая появление таких симптомов, как охриплость, кашель, ощущение кома в горле.
Именно фаринголарингеальный рефлюкс значительно повышает риск развития новообразований голосовых складок, рубцового стеноза гортани, функциональных нарушений голосового аппарата и др. Поэтому всем, у кого хоть раз в жизни случался эпизод рефлюкса в глотку, необходимо обратиться к врачу и пройти эндоскопическое исследование желудка на предмет обнаружения язвы или гастрита. Если диагноз подтвердится, пройти соответствующее лечение, и в дальнейшем принимать меры профилактики для предупреждения заброса содержимого желудка в глотку.
При осиплости голоса больше недели, и при этом присутствие ощущения кома в горле, чувство удушения, сдавления, боли при глотании, необходимо обратиться к врачу. Подобные признаки могут сигнализировать о различных заболеваниях, наличии папилломатоза гортани или опухоли, что требует незамедлительной помощи специалиста онколога.
Рак гортани
Рак гортани в классификации онкологических образований относят к раку головы и шеи, т.к. имеют много общего в симптоматике и последствиях для организма, методах лечения, способах восстановления и реабилитации.
Любой рак развивается в результате изменений изначально нормальных клеток. Нарушения в ДНК приводят к тому, что клетки начинают очень быстро расти и делиться, что приводит к образованию опухоли.
Точно установить причину этого пока не удалось. Однако известны некоторые факторы, которые увеличивают риск развития опухолей головы и шеи.
Прежде всего, к ним относят курение и злоупотребление алкоголем. Если человек курит, то вероятность заболеть раком гортани, глотки, дна полости рта и т.д. у него выше, чем у некурящего. Имеет значение наследственность: наличие заболевания у ближайших кровных родственников (родители, братья, сестры или дети) увеличивает риск развития опухолей головы и шеи в 2 раза.
Спровоцировать возникновение опухоли могут также некоторые заболевания, особенно вирусно-инфекционные – поражение вирусом папилломы человека, герпеса, которые протекают в виде хронических воспалительных заболеваний, таких как ларингит, трахеит, фарингит.
Важное значение имеет контакт с канцерогенными факторами, а так же работа на вредных производствах (при длительном контакте с асбестом, угольной и древесной пылью, никелем, серной кислотой, формальдегидом и изопропиловым спиртом, радиоактивными веществами).
Злокачественные опухоли гортани занимают до 60% всех случаев онкологических заболеваний головы и шеи и чаще всего встречаются у мужчин преимущественно старше 40 лет.
Гортань – часть верхнего отдела дыхательных путей, через которые воздух поступает в легкие. Именно в гортани находятся голосовая щель и голосовые связки, благодаря которым мы говорим. Гортань имеет несколько основных функций: дыхательная, защитная, голосообразующая, разделительная.
- изменение голоса – один из первых признаков рака средней части гортани;
- охриплость или осиплость носит постоянный характер (голос не улучшается) и обычно не сопровождается никакими простудными явлениями;
- трудности или болезненность при глотании, жалобы на наличие инородного тела в горле, и эти симптомы постепенно нарастают (такие признаки характерны для рака верхней части гортани);
- одышка при нагрузке и затрудненное дыхание (характерно при опухолях нижней части гортани или для распространенного процесса).
Пациенты могут отмечать также боли, иногда отдающие в ухо или приводящие к отказу от еды, припухлость шеи с одной стороны или с двух, кашель, в некоторых случаях приступообразный, с небольшим количеством слизистой мокроты или прожилками крови в отделяемом. Ухудшение самочувствия может быть обусловлено повышенной утомляемостью, головными болями, нарушением сна, истощением.
Очень важно показаться лор-врачу при появлении самых первых симптомов. Нельзя откладывать осмотр специалистом если осиплость голоса продолжается более трех недель, если не проходит одышка или затруднено дыхание, если нарушено глотание.
Для лечения рака головы и шеи разработано много видов операций. Существуют радикальные операции, при которых органы (например, гортань) удаляются полностью. Если есть возможность, врачи стараются провести органосберегающую операцию. В этих случаях восстановить пострадавшие функции (речь, жевание, глотание) гораздо легче.
Если опухоль располагается в гортани или предлежащих с ней тканях, может потребоваться удаление всей гортани или ее части (полная ли частичная ларингоэктомия). Такая операция влияет на речеобразованиие.
Нередко после операции в полости рта и области шеи пациент не может дышать самостоятельно. Тогда проводится трахеостомирование – в трахее делается отверстие, которое становится альтернативным путем для поступления воздуха в легкие. В это отверстие устанавливается специальная трубка – канюля, трахеотомическая трубка. Трахеостома позволяет пациенту дышать самостоятельно, жить полноценной жизнью и не быть прикованным к кровати. Тысячи людей сегодня во всем мире живут с трахеостомой.
Реабилитация пациентов при утрате голоса
У трахеостомических пациентов, особенно после полного удаления гортани (ларингоэктомии) возникает угроза полной или частичной потери голоса. Для утративших после операции голос разработаны специальные голосообразующие аппараты различных видов.
Но наиболее надежным методом голосовой реабилитации, признанным во всем мире более перспективным, является метод формирования пищеводного голоса.
Овладеть им могут практически все пациенты после полного удаления гортани. Этот метод требует длительной совместной работы пациента с фониатром, фонопедом и иногда психологом. Длительность такой голосовой реабилитации от 2 до 6 месяцев в зависимости от индивидуальных способностей пациента и его возможностей заниматься с фонопедом.
Метод позволяет на глотке захватывать воздух, и затем говорить без каких либо дополнительных устройств. Голос пациента при таком способе реабилитации максимально приближен к природному.
Проблема восстановления голоса после удаления гортани существует с тех самых пор как была разработана сама операция — экстирпация гортани. Полностью оправдывающая себя с онкологических позиций, она совершенно неудовлетворительна в социальном аспекте.
Удаление (экстирпация) гортани при злокачественной опухоли нарушает естественный дыхательный путь и лишает полностью голоса при сохраненных артикуляционном аппарате и нейрофизиологических механизмах речи. С удалением гортани создается тяжелая психотравмирующая ситуация. Человек лишается коммуникативных возможностей, возникают серьезные опасения по поводу прогноза заболевания и соматическая ослабленность после операции и лучевого лечения. Все это вызывает не только естественные реакции на болезнь, но и собственно психические нарушения, обусловленные заболеванием и особенностями личности. Общим для всех лиц с удаленной гортанью является сознание собственной неполноценности, бесперспективности и страха за свою дальнейшую жизнь. Человек лишается возможности общения с окружающими, изменяется дыхание, возникают психологические изменения. Люди, перенёсшие такие операции, становятся инвалидами, отходят от трудовой деятельности и активной социальной жизни. Восстановление голоса возвращает утраченную коммуникативную функцию, часто позволяет вернуться к труду, включиться в активную деятельность, ускоряет процесс психологической и социальной реабилитации.
Чем раньше поставлен диагноз, тем легче достичь хорошего результата лечения, поэтому так важно обратиться вовремя к врачу, в том числе и к врачу фониатру, который прямо на приеме проведет диагностику имеющихся заболеваний.
Лекарства, которые назначают для лечения:
Ларингит – это воспаление слизистой оболочки гортани и голосовых связок.
Общие сведения
Именно воспаление и опухание голосовых связок приводит к тому, что голос становится охрипшим или может временно исчезнуть.
Причины ларингита
Ларингит чаще всего связан со следующими причинами:
- Грипп
- Простудные заболевания
- Другие вирусные или бактериальные инфекции
- Бронхит
- Пневмония (воспаление легких)
- Аллергические реакции
- Химическое раздражение
- Повреждение гортани
Дополнительными факторами риска являются запыленность помещений, горячий сухой воздух, перенапряжение голоса, наличие хронических очагов воспаления в носоглотке, нарушения носового дыхания.
Симптомы
При остром ларингите часто (но необязательно) наблюдается ухудшение общего состояния, нередко повышается температура. Может чувствоваться боль при глотании. Иногда наблюдается затруднение дыхания (которое объясняется сужением голосовой щели из-за ее спазма и отека). При остром ларингите обычно бывает ощущение сухости, першения, царапанья в горле; кашель вначале сухой, а в дальнейшем сопровождается откашливанием мокроты; голос становится хриплым, грубым или совсем беззвучным.
Осложнения при ларингите
Обычно заболевание длится около недели, но при постоянном нарушении голосового режима и неправильном лечении может перейти в хроническую форму.
Хроническая форма развивается чаще всего на фоне часто повторяющихся и не долеченных острых заболеваний, хронических очагов воспаления дыхательных путей, аллергических процессов, а также профессиональных вредностей (химических раздражающих веществ, пыли, перенапряжения голоса и т.д).
Что можете сделать вы
Лечение острого ларингита состоит прежде всего в устранении причин, вызвавших заболевание (чаще всего гриппа или простуды). Для полного покоя гортани в течение 5 дней больному не рекомендуется разговаривать, при необходимости говорить тихим шепотом. Это очень важно, т.к. при перенапряжении голосовых связок ларингит может стать хроническим. Также при остром ларингите рекомендуется обильное теплое питье (очень полезно теплое молоко с медом, которое смягчает и обвлакивает воспаленные связки), полоскание горла, теплые ингаляции, согревающие компрессы на шею. Необходимо на время исключить из пищи острые приправы, пряности (поскольку они раздражают гортань). На время болезни и в течение хотя бы недели после выздровления запрещается курение. Врачом может быть назначено также и медикаментозное лечение (противовоспалительные препараты, антибактериальные средства, препараты, снимающие отек тканей (в т.ч. антигистаминные средства).
Что может сделать врач при ларингите
Врач обследует больного и назначит соответствующее лечение.
Профилактика
Профилактика ларингита это прежде всего профилактика простудных заболеваний. Мойте руки с мылом, пользуйтесь одноразовыми салфетками, не трогайте нос и рот немытыми руками, избегайте тесного контакта с больными ОРВИ. Закаляйтесь (контрастный душ, обтирания, обливания холодной водой), высыпайтесь, проводите время на свежем воздухе даже осенью и зимой.
При этом избегайте переохлаждения организма, старайтесь держать голосовые связки в тепле (не разговаривайте на морозе, носите теплый шарф и шапку).
Желательно, чтобы в доме было как можно меньше пыли, а воздух был не слишком горячий и достаточно увлажненный.
Если вы по роду деятельности вынуждены контактировать с вредными веществами, после работы делайте ингаляции для удаления частиц веществ со слизистой оболочки дыхательных путей.
Внимание! Карта симптомов предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. Наш сайт не несет ответственности за последствия, вызванные использованием размещенной на портале информации.

Причины развития атрофического ларингита:
- нарушения в работе органов желудочно-кишечного тракта с проявлениями в виде рвоты, из-за которых слизистая гортани ожигается желудочным соком;
- сухой и пыльный воздух;
- травматические поражения горла;
- новообразования в носоглотке;
- проблемы с сердцем или легкими, сопутствующие проявления которых – застойные явления в органах дыхания.
Вид заболевания, спровоцированный проблемами с кроветворными органами, органами сердечно-сосудистой системы или токсической формой гриппа.
Особенность его морфологического процесса – кровоизлияния в слизистой оболочке гортани и последующее отделение прожилков или сгустков крови при отхаркивании.
Проявляется достаточно характерным огрубением голоса из-за утолщения голосовых связок. На физиологическом уровне это обусловлено замещением цилиндрической эпителиальной ткани плоской ороговевшей.
Развивается гипертрофическая форма на фоне:
- деятельности, связанной с постоянными нагрузками на горло;
- бактериальными патологиями носоглотки;
- болезнями ротовой полости (стоматитом, пародонтозом, гипертрофическим гингивитом);
- продолжительным вдыханием воздуха высокой температуры;
- осложнениями после хирургического вмешательства на горле.
Форма ларингита, вызванная развитием на слизистой гортани грибка Candida. Название грибка дало этой форме другое имя – кандидозный ларингит.
Болезнь этого патогенеза часто развивается на фоне приема антибиотиков.
Отличающий визуальный признак – белый налет творожистой консистенции на слизистой гортани.
Чаще всего диагностируется у детей дошкольного возраста, у взрослых встречается редко. Развивается вследствие проникновения в слизистую гортани коринебактерии, вызывающей воспалительный процесс и общую интоксикацию с тяжелым протеканием.
Коринебактерия передается воздушно-капельным путем. Предрасположенность к развитию дифтерийного ларингита имеют те, у кого в анамнезе частые стрессы, хронические инфекции, системные заболевания, недостаток витаминов, ослабленный иммунитет.
Простейшая, но достаточно редкая в чистом виде форма болезни. Развивается в виде осложнения острой респираторной вирусной инфекции. Вызвать катаральный ларингит могут все те факторы, которые характерны для этого заболевания в общем.
Протекает катаральная форма болезни легко и практически без осложнений. Проходит вместе с ОРВИ на протяжении пяти-семи дней.
Форма заболевания, спровоцированная работой пациента. Ларингит такого патогенеза характерен для тех, кто в работе сильно нагружает голосовые связки: певцы, учителя, ораторы. Такая работа – причина образования уплотнений на голосовых связках и проявления хрипоты в голосе.
Также выделяют формы ларингита по заболеваниях, параллельно с которыми они развиваются: сифилитическая, туберкулезная и прочие. Все они проявляются классическими признаками и лечатся терапией исходной патологии.
Виды ларингита

Симптомы ларингита

Диагностика ларингита

Первая помощь при ларингите
Лечение ларингита в домашних условиях
Любое лечение должен назначить врач. Ни в коем случае нельзя заниматься самолечением, так как это может только ухудшить ситуацию. Основное направление лечения – это лечение основной болезни, так как ларингит чаще выступает в роли симптома. Врач может прописать снижающее воспаление лекарства, антигистаминные препараты, которые снимают отек, ингаляции.
Задача врача заключается в том, чтобы разобраться в первую очередь с причиной болезни. Если это бактерии, которые осели на слизистой, то используются лекарства для рассасывания. Врач определяет нужен ли антибиотик или нет. Этот вывод он делает после результатов общего анализа крови. Антибиотики не всегда показаны при ларингите.
Теперь же о медикаментозной терапии острой формы ларингита. Она состоит из целого комплекса препаратов, подбор которых, в основном, зависит от причин развития болезни.
Кроме антибиотиков, медикаментозная терапия болезни заключается в использовании препаратов для устранения причин заболевания. При аллергическом ларингите хороший эффект демонстрируют инъекции антигистаминных препаратов, которые снимаю ангионевротический отек гортани. При грибковой форме ларингита эффективны препараты антимикотической группы.
При острой форме ларингита назначаются противокашлевые и отхаркивающие препараты.
В первую очередь, необходимо убрать раздражающий фактор. Лечение хронического ларингита более длительное: оно может затянуться и на несколько недель, и на месяцы, в зависимости от тяжести заболевания. Важно своевременно лечить простудные заболевания, чтобы не доводить до хронического ларингита.
В целом, лечение хронического ларингита практически то же, что и при острой форме. Естественно, хроническая форма лечится терапевтом в тандеме с ЛОРом. Но если лечение не дает никакого эффекта, могут появиться подозрения на что-то более серьезное, вплоть до онкологии.
Полностью избавиться от хронической формы болезни невозможно. Но при должной терапии – медикаментозной и немедикаментозной, можно минимизировать частоту периодов обострений и вернуться к полноценной жизни.
Читайте также:


