Каплевидный псориаз и инфекция
Псориаз — заболевание, которое проявляется появлением сыпи в виде розовых бляшек с чешуйками серебристого цвета, часто сопровождающейся зудом. Однако это лишь вершина айсберга. В основе болезни лежат до конца не изученные процессы.
Псориаз — таинственный враг
При псориазе клетки кожи начинают делиться в 6–10 раз быстрее, чем должны. Это приводит к хроническому воспалению кожных покровов и шелушению.
Проявления псориаза многообразны: поверхность поражения может быть сухая или мокнущая, могут быть поражены различные части тела. У одних больных — колени и локти, у других — ладони и подошвы, у третьих — крупные складки кожи либо слизистые оболочки или ногтевые пластины. Иногда псориаз поражает очень большую площадь тела, иногда локализуется лишь на ограниченных участках и никогда не распространяется дальше.
Без преувеличения можно сказать, что псориаз — одна из самых загадочных болезней. Ученые уже выяснили, что именно происходит в организме больного псориазом и как облегчить его состояние, но остается неясным, что является причиной этих патологических изменений и как их можно предотвратить.
Уинстон Черчилль всю жизнь боролся с псориазом и обещал установить золотой памятник врачу, который разгадает загадку этого заболевания и найдет действенное лечение. Увы, награда так и не нашла своего обладателя.
Почему появляется псориаз?
Точных причин наука не знает, однако за годы изучения проблемы было сформировано несколько гипотез:
- Аутоиммунная теория. Все дело в повышенной концентрации Т-лимфоцитов, что приводит к постоянному воспалению пораженного участка кожи. Организм как-будто начинает воспринимать собственную кожу в роли агрессора.
- Наследственная теория, которая объясняет псориаз дефектом в ДНК.
- Эндокринная теория, согласно которой псориаз возникает из-за нарушений в работе системы внутренней секреции, в частности гипофиза и щитовидной железы.
- Обменная теория. Ученые выяснили, что у больных псориазом наблюдаются проблемы с липидным и азотистым обменом, а также повышенное содержание токсинов в организме.
Все эти теории имеют право на существование, но пока ни одна из них не доказана в полной мере. Поэтому современное лечение псориаза направлено на уменьшение выраженности симптомов, сокращение рецидивов болезни и общее оздоровление организма.
Симптомы, похожие на признаки псориаза, подробно описывались еще в древнеримских медицинских трактатах. Однако в те времена псориаз нередко путали с другими кожными заболеваниями совершенно иного происхождения. Впервые псориаз был признан самостоятельной болезнью только в 1799 году, а неинфекционной патологией — только в конце XIX века.
Псориаз не различает полов — им одинаково часто болеют и женщины, и мужчины. Обычно псориаз проявляется в юном возрасте — пик приходится на 15–25 лет [1] . Однако если у вас не было псориаза в молодости, это не значит, что опасность миновала — иногда первое проявление псориаза появляется в возрасте около 50–60 лет. Хорошая новость состоит лишь в том, что у людей, столкнувшихся с псориазом в позднем возрасте, эта болезнь протекает менее выражено.
По данным ВОЗ, если один из родителей страдает псориазом, риск появления болезни у ребенка составляет примерно 14%, а если оба — 41% [2] . Впрочем, псориазом страдают и дети родителей, которые никогда с этой неприятностью не сталкивались.
По статистике чаще всего псориаз поражает людей с тонкой, светлой, сухой кожей.
Псориаз начинается незаметно: на первом этапе развития болезнь поражает маленькие участки кожи, как правило — на сгибах конечностей, волосистой части головы и вдоль линии роста волос. Иногда первые проявления псориаза возникают на месте постоянного механического раздражения кожи, проще говоря, там, где одежда давит и натирает. Сначала человек ощущает зуд и чувство стянутости кожи, затем появляются маленькие возвышающиеся островки покрасневшей, шелушащейся кожи. На этих пятнах возникают серые отмершие чешуйки кожи, похожие на восковую стружку, которые легко отделяются. Иногда такие бляшки становятся мокрыми, на их поверхности образуются пластинчатые чешуйки-корки желтоватого цвета. При удалении последних обнажается мокнущая, кровоточащая поверхность. Постепенно бляшки разрастаются и сливаются друг с другом, поражая все большие участки кожи.
Различают несколько типов псориаза:
Себорейный псориаз. Чаще всего возникает на волосистой части головы. Проявляется зудом и шелушением, распространяется на область за ушами и кожу вдоль линии роста волос.
Экссудативный псориаз. При этом типе псориаза пораженные участки кожи не только шелушатся, но и мокнут, а на поверхности папул (узелков от сыпи) появляются желтоватые корочки.
Интертригинозный псориаз. Более характерен для детей. При этом типе псориаза бляшки ярко-красные, с незначительным шелушением (оно может и вовсе отсутствовать). Иногда бляшки влажные. Родители часто путают этот вид псориаза с опрелостью.
Подошвенный псориаз. Возникает на подошвах и ладонях. Проявляется утолщением кожи, сухостью, трещинами.
Застарелый псориаз проявляется крупными бляшками, которые не проходят очень долго, иногда на них возникают новообразования — бородавки и папилломы.
Рупиоидный псориаз — одна из форм застарелого псориаза. На бляшках появляются корки, и постепенно бляшка становится все выше, принимая форму конуса.
Каплевидный псориаз характеризуется обильной сыпью, состоящей из множества мелких папул.
Псориаз ногтевых пластин (псориатическая онихия) вызывает деформацию ногтей, появление желто-бурых пятен под ними. Распространенный вид псориаза, который встречается у 25% больных этой болезнью.
Псориаз слизистых оболочек затрагивает полость рта и вызывает появление папул на слизистых оболочках.
Течение псориаза циклично. На прогрессирующей стадии появляются зудящие бляшки или мелкая сыпь, которые постепенно сливаются в одно пятно. Через 1–4 недели процесс распространения бляшек останавливается, они покрываются серебристыми чешуйками. Это так называемая стационарная стадия. За ней следует регрессивная стадия, когда бляшки понемногу исчезают. Однако не стоит обманываться — это вовсе не значит, что наступило выздоровление. Если псориаз не лечить, все повторится сначала, а через некоторое время стадии начнут сменять друг друга постоянно, и обострения станут практически ежемесячными.
Лечить псориаз можно и нужно. Если вовремя не принять меры, псориаз быстро перейдет в хроническую стадию, и избавиться от него будет крайне сложно. Для лечения псориаза сегодня применяют медикаментозные методы, физиотерапию, а также местные средства для наружного применения — мази и кремы от псориаза, эффективность которых достаточно высока.
Однако следует отметить, что перед тем, как начать пользоваться любыми средствами от псориаза, необходимо проконсультироваться с лечащим врачом. Как минимум потому, что неспециалист не может поставить диагноз самостоятельно.
*Лицензия Правительства Москвы на осуществление медицинской деятельности № ЛО-77-01-016840 от 16 октября 2018 года выдана Департаментом здравоохранения Москвы.

При отсутствии лечения хронический псориаз может привести к утяжелению симптомов и учащению случаев обострений.
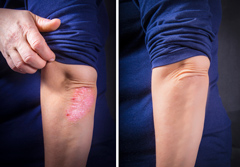
Для лечения псориаза зачастую назначаются гормональные препараты, однако при длительном применении они могут вызывать нежелательные эффекты на коже.
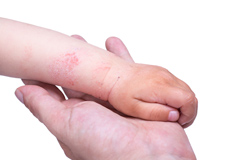
Детский псориаз относится к группе хронических дерматозов, в большинстве случаев он возникает и обостряется в холодное время года.

Точное выполнение всех рекомендаций врача, проявление терпения и настойчивости поможет победить псориаз.

Подробнее. 
Псориаз — тяжелая патология, несмотря на то, что она не опасна для жизни. Псориазом называют системное хроническое заболевание, поражающее кожу и ногти. Оно вызывает покраснение, зуд и появление шелушащихся бляшек, проявляется в любом возрасте и с трудом поддается лечению. Отчего появляется псориаз, какими осложнениями грозит и, главное, как его лечить?
Что нам известно о псориазе и его лечении
Псориаз — это одновременно и одна из самых изучаемых, и одна из самых загадочных болезней. Специалисты уже много десятилетий пытаются выяснить причины его возникновения, однако пока у науки нет однозначного ответа на вопрос, почему люди болеют псориазом.
Псориаз — болезнь незаразная, так как вызывают ее не грибы или бактерии, а реакция собственной иммунной системы организма. При псориазе клетки кожи начинают делиться с огромной скоростью — если в норме жизненный цикл клетки продолжается около 30-ти дней, то при псориазе — всего 3–5.
Основные признаки псориаза: покраснение, шелушение, возникновение воспаленных участков, так называемых бляшек, зуд. В некоторых случаях возникают гнойнички или мелкая сыпь. Иногда псориаз почти не проявляет себя, а иногда — обостряется практически без видимых причин. Чаще всего псориаз появляется на сгибах рук и ног, вдоль линии роста волос, а также там, где одежда прилегает слишком плотно или натирает; хотя воспаления могут возникать и в других местах.
Различают несколько видов псориаза. Самый распространенный — вульгарный, или бляшечный, его диагностируют у 80% больных псориазом. Каплевидный (мелкая сыпь), пустулезный (гнойнички), ладонно-подошвенный и экссудативный виды (мокнущая сыпь) встречаются гораздо реже.
Большинство пациентов впервые обнаруживает признаки псориаза в возрасте 15–25 лет. Нередко толчком к его появлению (а впоследствии — к обострению) служат эмоциональные потрясения. Ученые связывают это явление с выбросом гормонов стресса — адреналина и кортизола.
Псориаз считается хронической болезнью, то есть вылечить его невозможно. Однако современная медицина знает способы, как свести его проявления к минимуму и сократить частоту рецидивов.
Схема лечения псориаза зависит от тяжести заболевания. В легких случаях (если поражено менее 3% площади тела) назначают препараты для наружного применения — мази и кремы. Также рекомендуют пересмотреть образ жизни и, в особенности, диету. В более сложных случаях назначают физиотерапию. Медикаменты для приема внутрь, включая те, что обладают определенной токсичностью, а также гормональные средства — это крайние меры, которые используются, только если другие способы лечения псориаза не помогают.
Существует несколько направлений борьбы с псориазом, и для того, чтобы лечение было успешным, лучше применять комплексный подход.
В наиболее сложных случаях, с часто рецидивирующим течением псориаза, назначают местные гормональные средства (мази и кремы) — так называемые ТГКС (топические глюкокортикостероиды). С ними следует быть осторожнее — ТГКС имеют целый ряд побочных эффектов и противопоказаний. Если применять их по собственной инициативе, а не по строгой схеме и рекомендации врача, можно усугубить течение болезни. ТГКС, как правило, не рекомендуется использовать дольше 5-ти дней и наносить на обширные участки кожи, а также на чувствительные зоны (лицо, шея, кожные складки), поскольку такие средства могут оказывать системное действие на организм, вызвать синдром отмены и приводить к истончению кожи и потере ее защитных свойств, а значит — к риску возникновения повторных рецидивов. Врачи нередко сетуют на то, что с болезнью можно было бы справиться быстрее и проще, если бы пациенты не занимались самолечением при помощи таких сильнодействующих препаратов, ведь вылечить псориаз после бесконтрольного использования гормональных средств значительно труднее.
Наука уже давно сделала большой шаг вперед в поиске эффективных, но при этом безопасных средств для лечения кожи при псориазе и других заболеваниях. К ним, например, можно отнести препараты на основе такого действующего вещества, как активный цинк (пиритион цинка). Цинк является органичным и естественным лекарством для кожи — ведь его концентрация в здоровой коже человека составляет около 20% от общего содержания в организме, а дефицит этого ценного металла сопровождается разнообразными поражениями кожи и ухудшением заживления ран. Лекарственные препараты с активным цинком, в отличие от средств с оксидом цинка, обладают целым комплексом специфических свойств (противовоспалительных, антибактериальных, противогрибковых), помогают унять кожный зуд, способствуют выработке керамидов (липидов), что приводит к восстановлению ее барьерной функции. В отличие от мазей с оксидом цинка, кремы с пиритионом цинка не сушат кожу. Кроме того, они активируют так называемый апоптоз (естественную запрограммированную гибель) патологически измененных клеток кожи и клеток воспаления, тем самым подавляя избыточное размножение эпителия, уменьшая шелушение и образование псориатических бляшек.
Исследования доказали, что активный цинк обладает сопоставимой с ТГКС эффективностью и при этом хорошим профилем безопасности, так как практически не всасывается с поверхности кожи, не имеет раздражающего и повреждающего действия.
Чтобы не рисковать, при первом проявлении симптомов псориаза стоит начать лечение безопасными негормональными средствами и обязательно обратиться к врачу. А при хроническом и рецидивирующем течении использование негормональных препаратов с лечебными свойствами сразу после снятия обострения (после применения ТГКС) может продлить периоды ремиссии и помочь коже полноценно восстановиться.
Физиотерапевтические методы лечения псориаза также помогают ликвидировать проявления этой болезни. Как известно, патология боится солнца, поэтому в лечении псориаза широко используется фототерапия — облучение ультрафиолетом. Курс лечения псориаза может также включать в себя лазеротерапию, ультразвуковое воздействие, магнитотерапию.
Больным псориазом крайне важно придерживаться правильного питания. Исключаются все продукты, которые могут вызвать аллергию, а также пища, тяжелая для желудка и печени. Рацион должен содержать повышенные дозы витаминов (особенно витамина А) и клетчатки. Следует отказаться от алкоголя, копченостей, животных жиров и трансжиров, яиц, кофе и газированной воды, сдобы.
Как уже было сказано, при стрессах и душевных потрясениях псориаз может обостряться. В то же время для многих людей, особенно для молодых женщин, псориаз сам по себе является источником переживаний и заниженной самооценки. Цель психотерапии при псориазе — научить людей управлять своими эмоциями и не допускать нервного перенапряжения. Кроме того, групповая терапия может обеспечить необходимую психологическую поддержку и повысить самооценку.
При плазмаферезе врач берет у больного порцию крови, отделяет плазму от кровяных клеток и возвращает их при помощи инъекции обратно. Вместе с плазмой выводятся токсины и аутоантитела.
Существуют и альтернативные, народные и экзотические, методы лечения псориаза. К первым, например, относится нанесение масла расторопши на поврежденные участки, отвары алтея, валерианы, шалфея и ромашки. К экзотическим можно приписать лечение при помощи тропических рыбок вида Garra rufa — они объедают кожу на псориатических бляшках, не повреждая здоровую кожу. Такую оригинальную услугу предлагают в Таиланде, а в последние годы эта процедура появилась и в некоторых российских спа-салонах.
Народные методы считаются безопасными, однако это не вполне так — аллергия на травы может усугубить состояние кожи, а нанесение на бляшки мазей сомнительного происхождения и проведение экзотических процедур в антисанитарных условиях чреваты появлением воспаления и присоединением вторичной инфекции.
Правильно подобранная терапия даст положительный эффект. Ускорить процесс восстановления позволит соблюдение некоторых правил:
Мы хотели выяснить, насколько эффективны и безопасны методы лечения инфекций, вызванных бактериями Streptococcus , по сравнению с отсутствием лечения, плацебо (идентичное, но неактивное лечение) и при сравнении разных методов лечения этой инфекции между собой, у людей с острым каплевидным или хроническим бляшечным псориазом.
Хронический бляшечный псориаз - это длительное (длящееся годами) состояние, которое проявляется красными пятнами, шелушащейся кожей, покрытой чешуйками (называемыми бляшками). Это самая частая форма псориаза, и обычно встречается у взрослых.
Каплевидный псориаз характеризуется меньшими поражениями и чаще встречается у детей и молодых людей. Некоторые исследования показали, что каплевидный псориаз встречается менее чем у 30% людей с псориазом.
Причина псориаза неизвестна, но стрептококковая инфекция может спровоцировать каплевидный псориаз или обострение хронического бляшечного псориаза.
Тонзиллэктомия может предотвратить или уменьшить тяжесть инфекций горла и, таким образом, ограничить резервуар и источник стрептококковой инфекции. Антибиотики уничтожают бактерии, которые, по-видимому, могут быть внешним пусковым фактором (триггером) псориаза.
Доказательства актуальны по состоянию на январь 2019 года.
Мы включили пять исследований (162 участника); три были проведены в отделениях дерматологии стационаров. Участникам было от 12 до 77 лет (100 мужчин; 62 женщины). Одно исследование был профинансировано фармацевтической компанией. Тяжесть состояния варьировала от легкой до тяжелой. Бактерии Streptococcus были обнаружены в горле у 14% людей.
Мы классифицировали исходы на краткосрочные (измеренные в течение восьми недель после начала лечения) и долгосрочные (измеренные по меньшей мере через год после начала лечения). Клинические испытания антибиотиков у пациентов с каплевидным псориазом были краткосрочными; клиническое испытание антибиотиков при хроническом бляшечном псориазе длилось 48 недель.
Три исследования включали участников с каплевидным псориазом и оценивали краткосрочные эффекты антибиотиков: пенициллина (20 участников) или эритромицина по сравнению с отсутствием лечения (43 участника), а также рифампицина по сравнению с плацебо (20 участников).
Два исследования включали участников с хроническим бляшечным псориазом. В одном исследовании оценивали азитромицин (антибиотик) в сравнении с витамином С через 48 недель лечения (50 участников); ещё в одном исследовании оценивали тонзиллэктомию в сравнении с отсутствием вмешательства через восемь недель и 24 месяца после тонзиллэктомии (29 участников).
Результаты подтверждены доказательствами очень низкого качества, поэтому мы не уверены в их точности. Каждый вывод основан только на одном исследовании.
Ни в одном из исследований не измеряли основные исходы, представляющие для нас интерес: время, необходимое для того, чтобы кожа очистилась или почти очистилась от повреждений, а также риск рецидива по меньшей мере один раз за время длительного наблюдения.
При сравнении пенициллина с отсутствием лечения у людей с каплевидным псориазом побочных эффектов не наблюдалось. Побочные эффекты не оценивали при сравнении рифампицина с плацебо, а также эритромицина с отсутствием лечения.
В одном клиническом испытании у людей с хроническим бляшечным псориазом оценивали азитромицин по сравнению с витамином С, и 10 участников из группы азитромицина жаловались на тошноту или на легкое расстройство желудка. В клиническом испытании, сравнивающем тонзиллэктомию с отсутствием лечения, сообщили об одном случае небольшого кровотечения в группе тонзиллэктомии.
В двух исследованиях у участников с хроническим бляшечным псориазом измеряли число участников, достигших 75% снижения индекса тяжести псориаза (Psoriasis Area and Severity Index 75, PASI 75). В одном из них, в группе азитромицина 18 из 30 участников достигли PASI 75 в сравнении с отсутствием участников, достигших этого показателя, в группе витамина С. В другом исследовании, 3 из 15 участников в группе тонзиллэктомии достигли PASI 75 в сравнении с отсутствием участников, достигших этого показателя, в группе без лечения. Клинические испытания с каплевидным псориазом не оценивали этот исход.
Мы не уверены, отличается ли число участников с каплевидным псориазом, достигших чистой или почти чистой кожи, между теми, кто принимал пенициллин, и теми, кто не получал никакого лечения. Только один участник с хроническим бляшечным псориазом достиг почти чистой кожи в группе тонзиллэктомии, тогда как в группе без лечения такого результата не достиг никто. Три других клинических испытания не измеряли этот исход.
Многие из наших основных исходов не оценивались в исследованиях. Исходы, которые оценивали в исследованиях, были основаны на доказательствах очень низкого качества, и это означает, что мы не уверены в их точности. Исследования были очень небольшими и имели высокий риск предвзятости (смещения), потому что участники и исследователи, которые проводили оценку эффективности и безопасности лечения, были осведомлены о распределении видов вмешательств (лечения) между участниками. Необходимы дополнительные исследования, чтобы сделать выводы о том, сокращает ли лечение стрептококковой инфекции антибиотиками длительность острого каплевидного псориаза, предотвращая его переход в затяжное состояние (хронический бляшечный псориаз).
- 20420
- 15,4
- 5
- 8
Облако отошло от Шатра, и вот Мирьям — покрыта язвами цараат, как снегом (Бамидбар, гл. 12, ст. 10).
Примерно каждый сотый житель России болен псориазом — генетическим заболеванием, при котором на коже появляются шелушащиеся приподнятые бляшки. Псориаз известен с библейских времен, и с тех самых пор это — заболевание-загадка. Сейчас мы знаем многие молекулярные и иммунные механизмы развития псориаза, но всё равно не можем разобраться до конца, что считать причиной, а что — следствием. В этой статье мы дадим общее описание заболевания, немного затронем его патогенез и расскажем историю исследования и лечения псориаза.

Псориаз
Спецпроект посвящен генетическому кожному заболеванию, от которого страдает около 1% россиян. В статьях спецпроекта мы стараемся подробно, достоверно и интересно осветить это заболевание со всех возможных сторон. В этом нам помогают наши рецензенты: специалист по псориазу, кандидат биологических наук Алёна Золотаренко и врач-дерматовенеролог, кандидат медицинских наук Михаил Бетехтин.
Бляшки на коже
Псориаз — хроническое неинфекционное заболевание, при котором на коже появляются утолщенные шелушащиеся бляшки, возвышающиеся над ее поверхностью. Это происходит из-за избыточного размножения эпидермальных клеток и нарушения процессов их ороговения. Такие патологические изменения сопровождаются воспалительной реакцией.
В нашей стране псориазом болеет около 1% населения; заболевание чаще встречается у коренных жителей Крайнего Севера. Почти 2/3 пациентов заболевают в возрасте до 30 лет. Тем не менее выделяют два пика заболеваемости. Первый пик у женщин выпадает в среднем на 15,5 лет, а у мужчин — на 27,5. Второй пик отмечается в возрасте около 54 лет независимо от пола. И раннее, и позднее начало заболевания связаны с генетической предрасположенностью, но в двух этих случаях могут быть виноваты разные гены [1].
Самая распространенная форма псориаза (80–90% случаев) — обыкновенный, или вульгарный (рис. 1а). При нём на коже возникают пятна красного цвета, постепенно превращающиеся в приподнятые над кожей бляшки. Бляшки обычно симметричны и, как правило, находятся на локтях и коленях, на спине и волосистой части головы. Они растут и сливаются в более крупные очаги, затем их рост останавливается, и бляшки постепенно уменьшаются в размерах. Новые бляшки могут возникать по периферии уже имеющихся высыпаний или в местах, где кожа была повреждена, подвергалась трению (этот эффект называется феноменом Кебнера). На поверхности бляшек появляются чешуйки, которые легко отшелушиваются. При этом псориаз незаразен и не представляет опасности для окружающих.
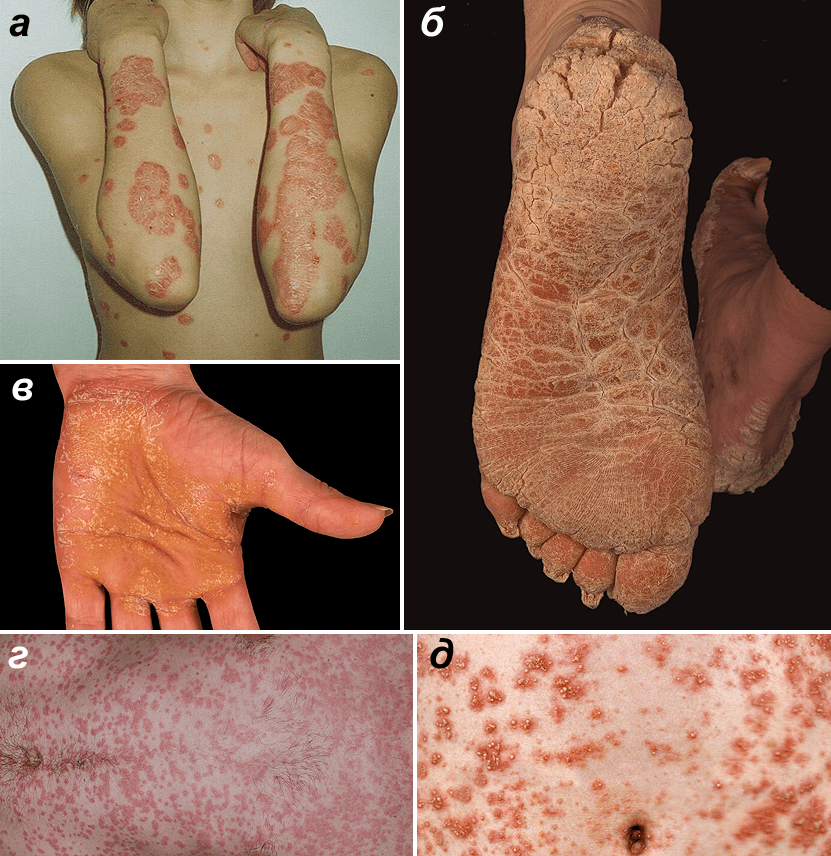
Рисунок 1. Формы псориаза. а — Вульгарный псориаз. Типичные бляшки на коже разгибательной поверхности рук и на груди. б — Псориаз подошв. в — Псориаз ладоней. г — Каплевидный псориаз. д — Пустулярный псориаз фон Цумбуша.
Есть еще несколько редких форм псориаза:
- Псориаз ладоней и подошв (рис. 1б и 1в). Он возникает чаще всего у людей, занятых физическим трудом либо часто контактирующих с раздражающими веществами, например агрессивными моющими средствами. При этой форме бляшки образуются на ладонях и подошвах, кожа на них становится красной, могут появляться трещины. В ряде случаев поражаются и ногти: на них появляются точечные вдавливания, продольные бороздки, сама ногтевая пластина утолщается.
- Каплевидный псориаз (рис. 1г). При нём на коже появляются множественные мелкие бляшки. Обычно незадолго до манифестации этой формы псориаза пациент переносит ангину или другое заболевание, вызванное стрептококком. Вероятно, стрептококковая инфекция активирует определенный тип лимфоцитов, провоцирующий поражение кожи [2].
- Псориатический артрит. У трети пациентов с псориазом кожные высыпания могут осложняться поражением суставов.
- Пустулёзный псориаз фон Цумбуша, описанный дерматологом Лео фон Цумбушем в 1910 году (рис. 1д). Кожа у таких пациентов красная, а на бляшках и на неизмененной коже формируются пузырьки с жидкостью (пустулы), появляются болезненность и жжение. Кожные высыпания сопровождаются выраженным иммунным ответом: лихорадкой и воспалительными изменениями в крови. Часто к этим проблемам присоединяется вторичное инфицирование кожных покровов — из-за расчесывания пустул.
Классический способ дифференциальной диагностики псориаза — поскабливание поверхности бляшки предметным стеклом или скальпелем. Вначале белёсые роговые чешуйки легко слетают с поверхности бляшки. В дерматологии это называется феноменом стеаринового пятна. После отшелушивания всех роговых чешуек поверхность бляшки становится влажной и блестящей (феномен терминальной пленки). При дальнейшем скоблении на поверхности бляшки выступают маленькие капельки крови из поврежденных капилляров. Это явление называется симптомом Ауспица, или феноменом кровавой росы. Совокупность этих трех феноменов называется псориатической триадой и служит достоверным диагностическим признаком заболевания (рис. 2).
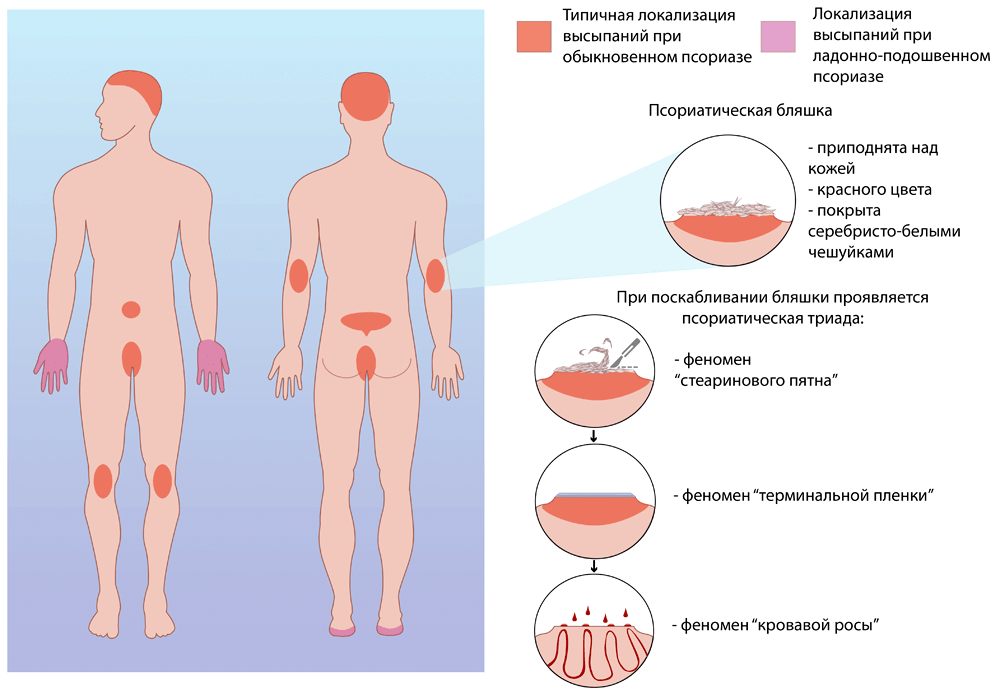
Рисунок 2. Псориатическая триада. При скоблении бляшки сначала с ее поверхности слетают чешуйки (феномен стеаринового пятна). При отшелушивании всех чешуек поверхность бляшки выглядит влажной и блестящей (феномен терминальной пленки). Дальнейшее скобление ведет к появлению небольших капель крови (феномен кровавой росы).
Псориаз и его обострения провоцируются многими факторами: стрессом, курением, употреблением алкоголя, некоторыми инфекциями (стрептококковой, ВИЧ). Известен также ряд лекарств, провоцирующих развитие болезни и ухудшающих ее течение: бета-блокаторы, применяемые для лечения патологий сердечно-сосудистой системы, литий — для лечения болезней нервной системы, антималярийные препараты, нестероидные противовоспалительные средства (болеутоляющие, жаропонижающие и спазмолитики). Вероятно, эти факторы меняют иммунный статус человека, запуская патологический процесс в коже [2].
Поскольку псориаз связан с повышенными уровнями различных провоспалительных агентов, системно циркулирующих в крови больных, ему зачастую сопутствуют другие заболевания, в которых важную роль играют воспалительные процессы:
- всевозможные воспалительные иммуноопосредованные заболевания, например болезнь Крона или язвенный колит. Риск этих расстройств у больных псориазом в 4-7 раз выше, чем в популяции в среднем. По некоторым данным, у людей, в чьих семьях были случаи рассеянного склероза, выше вероятность заболеть псориазом. Возможно, это происходит потому, что при этих заболеваниях в крови высок уровень цитокинов;
- метаболический синдром и ожирение;
- инфаркт миокарда;
- опухоли (в частности лимфома) [3].
Цараат и лепра
Псориаз известен людям давно: сложно было не заметить болезнь с такими яркими проявлениями, как большие бляшки на коже, постоянный зуд и шелушение. Первые описания кожного заболевания, похожего на псориаз, можно найти в Ветхом Завете в Книге Левит: там оно названо цараат. Книга Левит представляет собой свод правил, по которым надлежит жить еврейскому народу. Внесенные в Ветхий Завет правила содержат и описания болезней, которые необходимо уметь распознавать коэнам (священникам). Страдающего цараат члена общины, несмотря на то, что его кожа покрывалась странными белыми пятнами, не предписывалось изгонять из поселения — видимо, считалось, что болезнь незаразна. Вряд ли священники того времени разбирались в дерматологии так же, как современные врачи, поэтому названием цараат, скорее всего, обозначался не только псориаз, но и ряд других кожных заболеваний.
После четкого описания болезни дерматологи разных стран начали ее активно исследовать. Генрих Кебнер в 1872 году установил, что повреждение кожи часто предшествует возникновению псориатических очагов. Этот феномен был назван его именем. В 1885 году другой Генрих, Генрих Аушпиц, описал точечные кровотечения при отшелушивании поверхности псориатической бляшки [4].
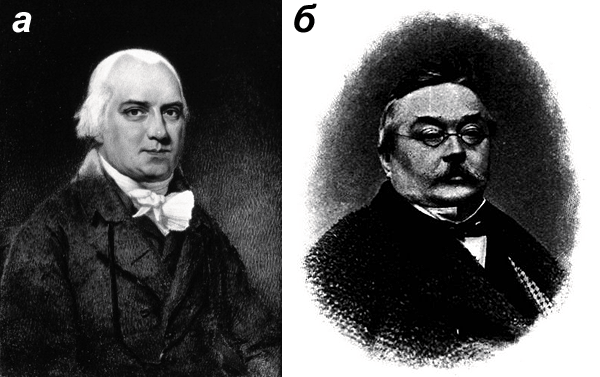
Рисунок 3. Первые исследователи псориаза. а — Роберт Виллан (1757 — 1812), английский врач, сделавший в XIX веке классическое описание псориаза. Ему принадлежит первая классификация кожных болезней. б — Фердинанд фон Гебра (1816 — 1870), австрийский врач, основоположник современной научной дерматологии, удостоившийся рыцарского титула.
Иммунология псориаза
Главные патологические процессы, которые приводят к образованию псориатических бляшек, — это:
- воспалительная реакция в дерме (глубоком слое кожи);
- аномальное увеличение количества эпидермальных клеток (что и приводит к разрастанию эпидермиса и появлению приподнятой над кожей бляшки).
- . вкупе с нарушением их дифференцировки (с одной стороны, кератиноциты более активно делятся и вовремя не переходят в терминальную стадию дифференцировки, за счет чего не образуется нормального рогового слоя эпидермиса, с другой — на поверхности кожи накапливаются мертвые эпидермальные клетки, которые и образуют шелушащийся слой на поверхности бляшки).
Патологическое деление клеток может быть реакцией на повреждение кожи и в этом случае рассматривается как измененный процесс восстановления эпителия.
На первый взгляд совершенно неясно, откуда берется эта странная тенденция к гиперплазии эпителия. Если рассмотреть патологические процессы в коже подробно, то становится понятно, что некоторые воспалительные изменения в дерме наблюдаются даже тогда, когда нет никакой эпидермальной гиперплазии. Поэтому одна из гипотез говорит о том, что именно воспалительная реакция в дерме запускает каскад эпидермальной гиперплазии.
Генетика псориаза
Предрасположенность к псориазу передается по наследству, поэтому доктора обычно расспрашивают пациента о семейной истории заболевания. Если один из монозиготных близнецов страдает псориазом, то у второго близнеца риск заболеть составляет около 70%. Зато в случае дизиготных близнецов такой риск существенно ниже — всего 15–20% [6]. Если у вас есть брат или сестра, больные псориазом, то вероятность возникновения заболевания в вашем случае приближается к 6%. Если болен один родитель, то риск вырастает почти до 20%, а если оба — до 65%.
Ген HLA-C играет важную роль и в эпигенетике псориаза: существует взаимосвязь между ранним началом заболевания и уровнем метилирования этого гена [8]. Сегодня ученым еще не удалось понять, играет ли такая взаимосвязь какую-то функциональную роль в развитии заболевания. Поскольку метилирование — способ тонкой настройки экспрессии гена, вполне вероятно, что повышенный уровень метилирования приводит к измененной экспрессии, которая может способствовать развитию заболевания. Так ли это, должны нам ответить исследования самых ближайших лет.
Лечение псориаза: радиевое желе, фототерапия и антитела
Первым признанным средством от псориаза стали препараты на основе мышьяка. В конце XVIII — начале XIX века англичанин Томас Гёрдлстоун (Thomas Girdlestone) использовал мышьяк при самых разных кожных заболеваниях и, как любой уважаемый ученый, обобщил свой опыт в журнальной публикации (упоминающейся в [9]). С того времени и до середины XX века препараты этого токсичного химического элемента использовались врачами для лечения псориаза. Также были популярны ртуть и раздражающее кожу вещество хризаробин. Последнее получали из сердцевины дерева арароба и использовали для лечения многих кожных заболеваний. Позже дорогостоящий хризаробин заменили на более дешевый и синтезируемый в промышленных масштабах антралин.
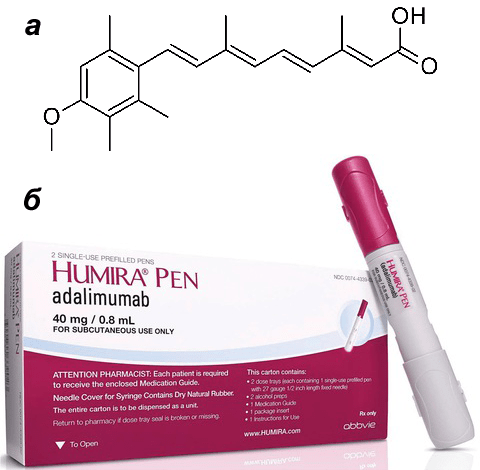
В 50-е года XX века произошел прорыв в терапии псориаза, и весь этот набор экстремальных методов лечения начал постепенно уходить в прошлое. Появились синтетические ретиноиды — вещества, молекулы которых похожи на витамин А. Врачи и ученые разных стран замечали, что при приеме высоких доз витамина А у пациентов могла возникать десквамация эпителия, то есть кожа, грубо говоря, сходила слоями. Витамин А ускоряет деление эпителиальных клеток и препятствует их кератинизации — выработке большого количества кератина. Этот эффект грех было не использовать при лечении псориаза. Как и в случае с радиацией, мишенью стали быстро делящиеся клетки эпидермиса. Использование самогό витамина А не принесло ожидаемого результата, а вот различные вещества, структурно похожие на него (этретинат например), достигли цели. Их принимали в виде капсул, но препараты часто давали неприятные побочные эффекты (истончение и шелушение здоровой кожи, ломкость ногтей и волос), поэтому не прижились в широкой практике. В современной дерматологии для лечения тяжелых, распространенных форм псориаза используется такой представитель класса ретиноидов, как ацитретин (рис. 4а). Под его воздействием нормализуются процессы дифференцировки и ороговения кожи [4].
В XX веке в арсенале врачей появилось мощное оружие — вещества гормональной природы для местного (кожного) применения — кортикостероиды. Они не потеряли актуальности до сих пор: их широко используют для местного лечения нетяжелых форм псориаза, при которых площадь поражения невелика. К этой группе препаратов относятся бетаметазон и преднизолон. Мази и кремы на их основе наносят на бляшки. Эффект достигается за счет воздействия кортикостероидов на самые разные звенья воспалительного процесса: во-первых, подавляется образование медиаторов воспаления — лейкотриенов и простагландинов; во-вторых, снижается активность T-лимфоцитов — клеток, запускающих образование бляшки; в-третьих, стабилизируются мембраны клеток, что уменьшает высвобождение цитокинов. Есть мази, содержащие и глюкокортикостероиды, и структурные аналоги витамина D. При тяжелых формах псориаза глюкокортикоиды могут использоваться системно — в виде таблеток и инъекций, — но в этом случае они чаще вызывают побочные эффекты. Кроме того, системное использование приводит к необходимости постепенного повышения дозировки препарата в дальнейшем.
Поскольку в патогенезе псориаза так важен иммунный компонент, то для его лечения используют подавляющие иммунитет вещества — иммуносупрессоры. В США с 1972 года дерматологи применяют для лечения псориаза препарат метотрексат, а с 1997 — циклоспорин. Их влияние на иммунитет не так велико, как при назначении глюкокортикоидов внутрь. Однако действия препаратов достаточно, чтобы спровоцировать у некоторых пациентов выраженный иммунодефицит. Из-за мощного эффекта иммуносупрессоры используют только при тяжелых формах псориаза.
Популярна сейчас и PUVA-терапия — совместное применение фотосенсибилизирующего препарата (псорален) и ультрафиолетовых лучей с длиной волны от 320 до 400 нм. Псорален наносится на бляшки или принимается в виде таблеток. Он увеличивает чувствительность кожи к ультрафиолету и улучшает эффективность фототерапии. PUVA-терапия эффективна, но, помимо некоторых побочных реакций, она может вызывать ряд неприятных последствий. Во-первых, увеличивается риск развития рака кожи, причем угроза возникновения опухолей не исчезает после завершения терапии, а сохраняется всю жизнь. Во-вторых, в перерывах между процедурами необходимо защищать глаза от солнечного света. В-третьих, кожа стареет быстрее. Одним из вариантов этого вида лечения является RePUVA-терапия — PUVA-терапия, дополненная приемом ретиноидов [10], [11].
Как жить с псориазом?
Обычно болезнь не делает нашу жизнь лучше, и псориаз не исключение. В каждом конкретном случае выбирать лечение должен квалифицированный врач, и оно должно проводиться под его контролем. Для мониторинга эффективности терапии врачами используется индекс PASI (Psoriasis Area and Severity Index, индекс охвата и тяжести псориаза). С его онлайн-версией можно ознакомиться, например, на странице Северо-Западного государственного медицинского университета им. Мечникова. Самолечение же псориаза часто приводит к обострениям и утяжелению симптомов.
Около 80% пациентов указывают на то, что псориаз негативно сказался на их работе и личной жизни. Часто пациенты стыдятся своего внешнего вида, у них отмечаются признаки депрессии [12]. Есть различные препараты, позволяющие побороть болезнь, но часто нам хочется самим взять заболевание под контроль, поучаствовать в его лечении. Такой подход позволяет многим из нас почувствовать себя лучше. Для этого есть несколько способов, связанных с изменением образа жизни.
- Откажитесь от алкоголя и курения. Оба этих фактора нарушают иммунный статус пациента, приводя к ухудшениям в течении заболевания.
- Добейтесь снижения веса, если он повышен. Ожирение тоже приводит к нарушению иммунитета. Уменьшение же веса благотворно влияет на течение псориаза [13].
- Обратитесь к психотерапевту или психологу для работы над проблемами в личной и профессиональной жизни. Часто эмоциональные стрессы приводят к ухудшению течения псориаза. Обучение сопротивлению жизненным трудностям, поиск выхода из тяжелых ситуаций помогут справиться и с обострениями болезни.
- В целях профилактики обострений обследуйтесь у стоматолога и ЛОР-врача — для исключения очагов хронической инфекции, периодическое обострение которой может усугубить течение псориаза.
- Используйте естественные способы оздоровления. Применение фототерапии при псориазе основано на полезном воздействии ультрафиолета на кожу. Вы не поверите, но прямо над нашими головами есть отличный источник ультрафиолета. Съездите к морю, покупайтесь и позагорайте — методы курортотерапии при этом заболевании показаны. Соленая вода в сочетании с солнцем прекрасно помогает. Также можно попробовать нанесение различных грязей, но здесь нужно проконсультироваться с лечащим врачом.
Сейчас у докторов есть современные и безопасные препараты, которые готовы помочь пациентам в борьбе с псориазом. Постоянно проводятся исследования по разработке новых лекарств, и хочется верить, что победа над этим заболеванием не за горами.
Читайте также:


