Какие симптомы спида инфекции
ВИЧ инфекция – это медленно развивающееся заболевание, которое поражает иммунную систему и вызывает ее ослабление. ВИЧ — это сокращенное название вируса иммунодефицита человека. Разрушая иммунную систему человека, этот вирус способствует развитию у него других инфекционных заболеваний, так как иммунная система теряет способность защитить организм от болезнетворных микроорганизмов. Человек, инфицированный ВИЧ, со временем становится более восприимчивым даже к таким микроорганизмам, которые для здоровых людей не представляют никакой опасности.
Последняя стадия ВИЧ называется СПИДом. СПИД (синдром приобретенного иммунодефицита) — заболевание, которое поражает систему защиты организма от инфекций. Даже самая незначительная инфекция, от которой здоровый организм может легко избавиться, у больных СПИДом может привести к серьезным последствиям. СПИД вызывается вирусом иммунодефицита человека (ВИЧ), который поражает CD4-лимфоциты (клетки, разрушающие инфекционные агенты и возбудителей заболеваний). При снижении числа CD4-лимфоцитов происходит сбой в работе иммунной системы, и у больного начинаются определенные инфекционные процессы и развиваются злокачественные опухоли. Если у зараженного ВИЧ число CD4-лимфоцитов в крови не более 200, это состояние называется СПИД. Эффективность работы иммунной системы при этом снижается. Может пройти около 10 лет от момента заражения ВИЧ до развития СПИДа.
Симптомы ВИЧ.
Ранними симптомами ВИЧ являются: увеличенные лимфатические узлы, гриппоподобные заболевания (с кашлем, температурой, потерей аппетита, ломотой в теле, усталостью, слабостью). Носитель ВИЧ очень заразен, даже если у него нет симптомов инфекции.
Поздние симптомы ВИЧ (спустя годы после заражения): постоянные ночные поты и подъемы температуры, хроническая усталость, необъяснимая потеря веса или потеря аппетита, увеличенные лимфатические узлы, темно-красные опухолевидные образования на коже, а также в полости рта и носа. Частые респираторные инфекции, поверхностное дыхание или сухой кашель.
Основная особенность ВИЧ-инфекции заключается в том, что она может долгие годы, а иногда и десятилетия, находиться в организме человека, но при этом ничем себя не проявлять.
Обратитесь к врачу, если подозреваете у себя ВИЧ-инфекцию!
Что может сделать врач?
Как можно заразиться ВИЧ?
Согласно исследованиям, основными путями передачи инфекции являются половой, парентеральный и вертикальный способы.
Половым путем ВИЧ передается от больного партнера здоровому при вагинальном, анальном или оральном контакте без использования презерватива. Следует заметить, что только высококачественные презервативы из латекса или полиуретана могут предотвратить передачу инфекции.
Парентеральный путь подразумевает заражение через кровь: при использовании нестерильного шприца или медицинских инструментов, при переливании ВИЧ-инфицированной крови, во время наколки татуировок или пирсинга и так далее.
Вертикальный путь заражения это передача вируса от матери к ребенку:
1)во время беременности кровь ребенка и матери не смешивается, но между организмами родителя и плода, в плаценте, происходит постоянный обмен различными веществами. Обычно вирус не может проникнуть через плацентарный барьер, однако если есть какая-либо патология, то появляется вероятность попадания вируса в организм ребенка через плаценту. Современная терапия позволяет добиться уменьшения количества вируса в организме матери до неопределяемого уровня. Поэтому при правильно подобранных лекарствах риск передачи ВИЧ ребенку, находящемуся в утробе, значительно снижается.
2)при родах ребенок проходит через родовые пути матери, контактируя со слизистыми оболочками. Вирус, который содержится в вагинальном секрете, может попасть в организм новорожденного. Также нередки разрывы родовых путей, микротравмы, трещины. Это может стать причиной соприкосновения ребенка с кровью матери, содержащей вирус. Поэтому во время родов особенно важно присутствие врача, специализирующегося на ВИЧ-инфекции (в некоторых городах есть специальные роддома для ВИЧ-положительных матерей). Определенные методы родовспоможения позволяют снизить вероятность передачи вируса в родах. В частности, специалист должен провести безопасные естественные роды или предложить кесарево сечение, назначить специальные противовирусные средства матери непосредственно во время родов и ребенку в течение 72-х часов после рождения.
В грудном молоке содержится ВИЧ, который попадет в организм новорожденного, если мать не откажется от грудного вскармливания. Пищеварительная система новорожденного недостаточно развита и обильно кровоснабжается, что увеличивает риск попадания вируса через пищеварительный тракт. Пищеварительная система взрослого человека устроена таким образом, что вирус не может попасть в кровоток подобным путем. Поэтому для того, чтобы избежать передачи вируса младенцу, необходимо перейти на полное искусственное вскармливание и кормить ребенка только заменителями грудного молока. Достоверную информацию о том, передался или нет ребенку ВИЧ, можно будет получить только к 1,5 годам, когда антитела матери заменяются собственными антителами ребенка.
Как избежать заражения ВИЧ и СПИДом?
Для этого нужно вести правильный образ жизни!
Только качественные презервативы могут снизить риск заражения ВИЧ. Чтобы исключить вероятность заражения вирусом половым путем необходимо пользоваться презервативами постоянно и правильно. Сегодня доказано, что презерватив — самое надежное и эффективное средство защиты от СПИДа.
СПИДом можно заразиться не только при генитальном половом контакте. При оральном сексе вполне может произойти инфицирование, если в полости рта здорового партнера есть ранки или открытые язвочки.
Используйте только свои собственные иглы для подкожных инъекций, зубные щетки, бритвы. Настаивайте на использовании только стерильных одноразовых инструментов во время операции (в том числе стоматологических), акупунктуры, нанесения татуировок или пирсинга, а также проведения обрезного маникюра. Если вам предстоит обширная операция, заранее обговорите возможность аутогемотрансфузии (переливание крови для последующей трансфузии себе самому).
Когда ВИЧ не передается?
Не передается вирус иммунодефицита человека бытовым путем — через рукопожатия, объятия. Здоровая кожа — надежный барьер, но нельзя окончательно исключать возможность заражения, если у обоих партнеров на поверхности кожи рук есть незакрытые ранки. Такие ситуации, понятно, встречаются исключительно редко.
Не передается ВИЧ через предметы одежды, спальные принадлежности, посуду. Вирус быстро гибнет в окружающей среде, он живет только в организме ЧЕЛОВЕКА.
Нет оснований считать, что вирус ВИЧ могут передавать кровососущие насекомые. Человеческий вирус не живет в организме насекомого, к тому же комар не впрыскивает кровь в ранку человека (только слюну). Не выживает ВИЧ в водной среде, поэтому нет смысла бояться заражения в бане, бассейне, сауне. Незащищенный половой контакт в бассейне, естественно, не убережет от заражения и не снизит риск. Поцелуи не приводят к инфицированию, хотя большинство людей продолжает бояться таких контактов с зараженными ВИЧ. В слюне инфицированного человека содержится небольшое количество вируса, а для заражения партнера необходимо не менее двух литров слюны, поэтому поцелуи нельзя рассматривать как один из способов передачи вируса иммунодефицита человека.
Любые контакты с ВИЧ инфицированными, за исключением половых актов, абсолютно безопасны для окружающих. Это доказанный факт, который по-прежнему не хотят признавать многие, даже вполне образованные люди. Можно спать в одной постели, пользоваться общей посудой, ласкать и обнимать друг друга — в этих действиях нет никакого риска для обоих партнеров. Избегать следует только контактов кровь в кровь, прямых половых актов без применения презерватива. Не следует бояться заражения в общественном транспорте, местах общепита, больницах и поликлиниках. Все доводы оппонентов относительно иных путей проникновения (кроме вышеперечисленных) ВИЧ в кровь человека не получили ни одного подтверждения.
ВИЧ – это длительная, медленно прогрессирующая инфекция, которая может протекать по-разному. Развитие болезни можно затормозить, если своевременно начать антиретровирусную терапию (АРВ-терапия). Без лечения ВИЧ-инфекция переходит в конечную фазу, которая называется СПИДом, или синдромом приобретенного иммунодефицита.
Клетки CD4
ВИЧ атакует и уничтожает белые кровяные тельца, точнее – клетки CD4, играющие очень важную роль в защите организма от инфекций. Уменьшение количества клеток CD4 постепенно приводит к ослаблению иммунной системы и сопротивляемость организма снижается.
ВИЧ использует для размножения, то есть для создания своих копий, клетки CD4. Цикл жизни ВИЧ состоит из нескольких этапов.
Жизненный цикл ВИЧ
- ВИЧ связывает себя с клеткой CD4 и попадает внутрь нее.
- ВИЧ содержит две копии наследственного материала в виде РНК. Когда вирус попадает в клетку, то молекулы вирусной РНК сначала переписываются и становятся ДНК.
- ДНК, продуцируемая вирусной РНК, проникает в ядро клетки.
- Часть вирусной ДНК вставляется в хромосомы, другими словами, вирус прячет свои гены между нашими генами.
- Вирусная ДНК используется для производства молекул РНК для создания новых копий вируса, некоторые из которых используются для генерирования генетической информации для новых копий, а некоторые – для производства белков, необходимых для построения вируса. Но теперь гены вируса производят не те компоненты, которые нужны нашему организму, а те компоненты, которые необходимы для образования новых вирусных частиц.
- Зараженные клетки размножаются почкованием, производя все новые копии вируса, которые заражают новые клетки в организме. Количество вируса в организме неуклонно растет.
Зараженные клетки не осознают, что их вирусные гены, которые включены в хромосомы, продуцируют большое количество белков, необходимых для вируса. Миллиарды новых вирусных частиц вырабатываются в организме человека каждый день. Каждый миллилитр крови человека, живущего с ВИЧ, может содержать миллионы вирусных частиц.
Фазы развития и протекание ВИЧ-инфекции
Как правило ВИЧ-инфекция протекает в 3 фазах.
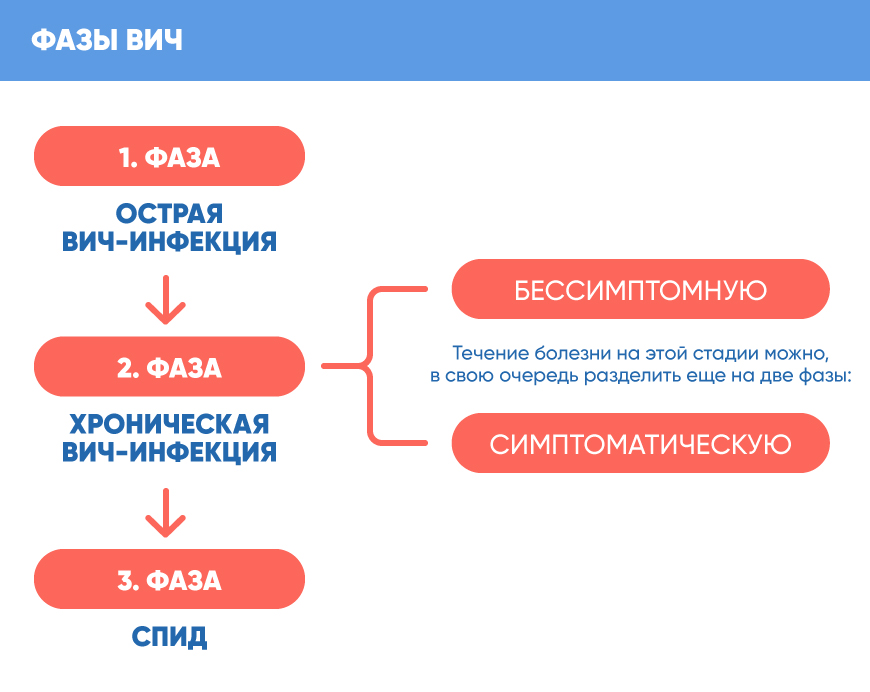
У некоторых людей через 2-4 недели после заражения появляются симптомы, напоминающие грипп: повышенная температура, боль в горле, увеличение лимфатических узлов и т. д. Это состояние длится несколько недель, после чего симптомы исчезают. Если вы считаете, что недавно могли заразиться ВИЧ, и у вас появились симптомы, напоминающие грипп, сделайте тест на ВИЧ!
Во время острой ВИЧ-инфекции люди могут не догадываться, что они инфицированы ВИЧ, потому что симптомы могут вообще отсутствовать.
На ранней стадии ВИЧ очень усиленно и быстро размножается. Во время острой фазы риск передачи ВИЧ велик из-за очень высокого уровня вируса в крови.
Бессимптомная фаза
На 2-й, бессимптомной стадии у человека отсутствуют какие-либо жалобы и симптомы, свидетельствующие о ВИЧ. Поскольку самочувствие хорошее, то ВИЧ-инфицированный человек не может заподозрить, что является переносчиком вируса и может заразить других людей.
В этой фазе ВИЧ размножается в организме дальше и продолжает ослаблять иммунную систему. Такой период может длиться до десяти лет, прежде чем самочувствие серьезно ухудшится и появятся симптомы, характерные для ВИЧ.
Примерно у 5% живущих с ВИЧ людей, ВИЧ-инфекция не прогрессирует в течение длительного времени. По-английски таких людей называют их называют long-term nonprogressors или elite controllers. У этих людей сильная иммунная система (CD4> 500 клеток / мм3), а вирусная нагрузка очень низкая или не определяется даже без АРВ-терапии.
Симптоматическая фаза
Наиболее распространенные характерные симптомы:
- Повышенная температура по неизвестной причине более 1 месяца
- Потеря веса без причины – более 10% от первоначального веса
- Кандидоз на слизистых оболочках рта и половых органов
- Увеличение лимфатических узлов
- Хроническая диарея
- Неоднократное воспаление легких
- Повторяющиеся герпесные инфекции
- Опоясывающий герпес
- Гинекологические воспаления
- Ночная потливость
При отсутствии лечения болезнь достигает в итоге конечной фазы, которую называют СПИДом, или синдромом приобретенного иммунодефицита (англ. – acquired immunodeficiency syndrome, AIDS). СПИД не является отдельной болезнью, а проявляется в форме различных редко встречающихся инфекционных заболеваний и/или злокачественных опухолей.
Достигнув своей последней стадии, ВИЧ разрушает иммунную систему, и организм не может бороться с инфекциями, в т.ч. и оппортунистическими. СПИД диагностируется, когда количество CD4-клеток составляет 3 и присутствует одна или несколько оппортунистических инфекций или опухолей.
СПИД развивается примерно через десять и более лет после заражения и может привести к летальному исходу.
Как только вы узнали о своем положительном ВИЧ-статусе, сразу же обратитесь на прием к врачу-инфекционисту. Своевременное начало АРВ-терапии предотвращает возникновение СПИДа.
Что такое оппортунистические инфекции?
Оппортунистические инфекции – это инфекции, которыми люди с ослабленной иммунной системой заражаются скорее и легче, чем люди со здоровой иммунной системой, и у таких людей заболевание протекает более тяжело.
Люди, живущие с ВИЧ, чаще всего болеют следующими оппортунистическими инфекциями:
- Кандидоз
- Вирус простого герпеса 1 (ВПГ1),
- Сальмонелла
- Токсоплазмоз
- Туберкулез
- Пневмококковая инфекция
- Пневмония (воспаление легких)
Основные факты
- ВИЧ остается одной из основных проблем глобального общественного здравоохранения: на сегодняшний день этот вирус унес более 32 миллионов человеческих жизней. Однако благодаря расширению доступа к эффективным средствам профилактики, диагностики и лечения ВИЧ и оппортунистических инфекций, а также ухода за пациентами, ВИЧ-инфекция перешла в категорию поддающихся терапии хронических заболеваний, а ВИЧ-инфицированные могут прожить долгую и здоровую жизнь.
- На конец 2018 г. в мире насчитывалось примерно 37,9 миллиона человек с ВИЧ-инфекцией.
- В результате объединенных усилий международного сообщества по борьбе с ВИЧ охват услугами планомерно растет. В 2018 г. в странах с низким и средним уровнем дохода пожизненную антиретровирусную терапию (АРТ) проходили 62% взрослых и 54% детей с ВИЧ-инфекцией.
- Подавляющее большинство (82%) беременных и кормящих грудью женщин с ВИЧ-инфекцией также обеспечены АРТ, что не только защищает их здоровье, но и предотвращает передачу ВИЧ новорожденным.
- Однако еще не все нуждающиеся имеют доступ к тестированию, лечению и уходу в связи с ВИЧ. В частности, не была достигнута намеченная на 2018 г. цель по ускоренному сокращению числа случаев ВИЧ-инфицирования детей до 40 000. Глобальные цели на 2020 г. также могут не быть достигнуты, если не будут приняты срочные меры.
- В связи с пробелами в услугах по ВИЧ, в 2018 г. от причин, связанных с ВИЧ, во всем мире умерли 770 000 человек, инфицированы 1,7 миллиона человек.
- В 2018 г. впервые в истории на лиц из ключевых групп населения и их сексуальных партнеров пришлось более половины (по оценкам, 54%) новых случаев инфицирования ВИЧ во всем мире. В регионах Восточной Европы, Центральной Азии, Ближнего Востока и Северной Африки на представителей этих групп пришлось около 95% новых случаев ВИЧ-инфицирования.
- К ключевым группам населения относятся: мужчины, занимающиеся сексом с мужчинами; потребители инъекционных наркотиков; лица, находящиеся в тюрьмах и других учреждениях закрытого типа; работники сферы сексуальных услуг и их клиенты; трансгендеры.
- Кроме того, обстоятельства жизни ряда групп, таких как девочки-подростки и молодые женщины в странах юга и востока Африки и коренное население в некоторых сообществах, делают их представителей особенно уязвимыми и повышают их риск инфицирования ВИЧ.
- Также повышенный риск ВИЧ-инфицирования зачастую связан с правовыми и социальными факторами, обусловливающими риск возникновения опасных ситуаций и затрудняющими доступ к эффективным, качественным и доступным по цене услугам по профилактике, тестированию и лечению в связи с ВИЧ.
- В Африканском регионе ВОЗ живут 25,7 миллиона человек с ВИЧ-инфекцией, это более двух третей от общего числа ВИЧ-инфицированных в мире. ВИЧ распространен среди населения в целом, при этом среди представителей ключевых групп населения заболеваемость продолжает расти.
- ВИЧ поддается диагностике с помощью экспресс-тестов, которые позволяют получить результат в тот же день. Это облегчает диагностику и переход к лечению и уходу.
- Лекарства, излечивающего от ВИЧ-инфекции, нет. Однако благодаря эффективному лечению антиретровирусными препаратами (АРВ) вирус можно контролировать и предотвращать его передачу другим людям.
- По оценкам, в конце 2018 г. лишь 79% людей с ВИЧ знали о своем статусе. Около 23,3 миллиона ВИЧ-инфицированных (или 62% от их общего числа) проходили антиретровирусную терапию (АРТ), а в 53% случаев вирус иммунодефицита удалось ослабить и исключить риск заражения других людей.
- В июне 2019 года 24,5 миллиона человек получали антиретровирусную терапию.
- За период с 2000 по 2018 г. число новых случаев заражения ВИЧ-инфекцией уменьшилось на 37%, а смертность от причин, связанных с ВИЧ, снизилась на 45%, при этом благодаря АРТ за тот же период было спасено 13,6 миллиона человеческих жизней. Это достижение стало результатом масштабных усилий в рамках национальных программ по ВИЧ при поддержке гражданского общества и партнеров в области развития.
Вирус иммунодефицита человека (ВИЧ) поражает иммунную систему и ослабляет системы защиты от инфекций и некоторых типов рака. Вирус разрушает и ослабляет функцию иммунных клеток, поэтому у инфицированных людей постепенно развивается иммунодефицит. Иммунная функция обычно измеряется числом клеток CD4.
Иммунодефицит приводит к повышенной чувствительности к широкому ряду инфекций, онкологических и других заболеваний, которым люди со здоровой иммунной системой способны противостоять.
Самой поздней стадией ВИЧ-инфекции является синдром приобретенного иммунодефицита (СПИД), который появляется через 2–15 лет. Для СПИДа характерно развитие некоторых типов рака, инфекций или других тяжелых клинических проявлений.
Признаки и симптомы
Симптомы ВИЧ варьируются в зависимости от стадии инфекции. На протяжении нескольких первых месяцев люди с ВИЧ, как правило, наиболее заразны, но многие из них узнают о своем статусе лишь на более поздних стадиях. На протяжении нескольких первых недель после инфицирования у людей может не появляться никаких симптомов или развиться гриппоподобная болезнь, включая лихорадку, головную боль, сыпь или боль в горле.
По мере того как инфекция постепенно ослабляет иммунную систему, у инфицированного человека могут появляться другие признаки и симптомы, такие как опухшие лимфоузлы, потеря веса, лихорадка, диарея и кашель. При отсутствии лечения могут развиться такие тяжелые болезни, как туберкулез, криптококковый менингит, тяжелые бактериальные инфекции и онкологические заболевания, в частности лимфомы и саркома Капоши.
Передача инфекции
ВИЧ может передаваться через разные жидкости организма инфицированных людей, такие как кровь, грудное молоко, семенная жидкость и вагинальные выделения. ВИЧ также может передаваться от матери ребенку во время беременности и родов. При обычных повседневных контактах, таких как поцелуи, объятия и пожатие рук, или при совместном пользовании личными предметами и употреблении продуктов питания или воды заразиться невозможно.
Факторы риска
Диагностика
ВИЧ поддается диагностике с помощью экспресс-тестов, которые позволяют получить результат в тот же день. Это облегчает диагностику и переход к лечению и уходу. Также существует возможность самостоятельного тестирования на ВИЧ. Никакой тест на ВИЧ по отдельности не позволяет поставить ВИЧ-позитивный диагноз: для подтверждения требуется дополнительный тест, который должен проводить квалифицированный медицинский работник в учреждении здравоохранения. ВИЧ-инфекцию можно выявлять с высокой степенью точности, выполняя преквалифицированные ВОЗ тесты в соответствии с утвержденным на национальном уровне алгоритмом исследования.
После первоначальной диагностики для исключения каких-либо потенциальных ошибок в тестировании или отчетности до включения в программы по уходу и/или лечению рекомендуется проведение повторного тестирования. Однако после постановки диагноза и начала лечения повторное тестирование не показано.
Тестирование подростков и взрослых удалось сделать простым и эффективным, но о тестировании новорожденных детей ВИЧ-положительных женщин того же сказать нельзя. Для обнаружения ВИЧ-инфекции у детей в возрасте до 18 месяцев серологического тестирования недостаточно, поэтому для выявления наличия вируса должно проводиться вирусологическое тестирование (через шесть недель или сразу после рождения). В настоящее время получают распространение новые технологии, позволяющие провести тест в месте оказания помощи и получить результат в тот же день, что позволяет ускорить предоставление ухода и лечения.
Услуги тестирования на ВИЧ
Тестирование на ВИЧ должно быть добровольным, и право на отказ от тестирования должно соблюдаться. Обязательное или принудительное тестирование по инициативе медицинского учреждения, органа власти, партнера или члена семьи недопустимо, так как подрывает надлежащую практику общественного здравоохранения и нарушает права человека.
Появляются новые технологии, позволяющие людям проходить тестирование самостоятельно, и многие страны вводят самотестирование в качестве дополнительного варианта для содействия диагностике ВИЧ. Самотестирование на ВИЧ – процесс, в ходе которого человек, желающий знать свой ВИЧ-статус, берет образец для анализа, проводит тест и в одиночку либо вместе с доверенным лицом интерпретирует его результаты. Самотестирование на ВИЧ не позволяет поставить окончательный ВИЧ-позитивный диагноз; это первоначальный тест, требующий подтверждения работником здравоохранения.
Все услуги по тестированию на ВИЧ должны предоставляться с соблюдением пяти принципов, рекомендуемых ВОЗ:
- информированное согласие;
- конфиденциальность;
- консультирование;
- правильные результаты тестирования;
- связь (со службами по уходу, лечению и другими службами).
Профилактика
Риск ВИЧ-инфицирования можно снизить путем ограничения воздействия факторов риска. Основные подходы к профилактике ВИЧ, часто используемые в сочетании друг с другом, описаны ниже.
Правильное и систематическое использование мужских и женских презервативов во время вагинального или анального секса может защитить от распространения инфекций, передаваемых половым путем, включая ВИЧ. Фактические данные свидетельствуют о том, что мужские латексные презервативы защищают на 85% или более от передачи ВИЧ и от других инфекций, передаваемых половым путем.
Туберкулез является самой распространенной болезнью среди людей с ВИЧ. Без выявления и лечения она приводит к смертельному исходу и является основной причиной смерти среди людей с ВИЧ – примерно каждый третий случай смерти, связанной с ВИЧ, вызван туберкулезом.
Раннее выявление этой инфекции и незамедлительное предоставление противотуберкулезных препаратов и АРТ могут предотвращать эти случаи смерти. Службы помощи ВИЧ-инфицированным должны регулярно предлагать пациентам скрининг на туберкулез, а всем пациентам с предполагаемым или диагностированным туберкулезом должно предлагаться тестирование на ВИЧ. Всем ВИЧ-инфицированным без туберкулеза в активной форме должна предлагаться профилактическая терапия туберкулеза. Все пациенты, у которых диагностированы ВИЧ и туберкулез в активной форме, должны в срочном порядке начинать эффективное лечение от туберкулеза (в том числе туберкулеза с множественной лекарственной устойчивостью) и АРТ.
Профилактические преимущества АРТ
Проведенное в 2011 г. научное исследование подтвердило, что риск передачи вируса неинфицированному половому партнеру в случае соблюдения ВИЧ-позитивным человеком эффективной схемы АРТ может быть снижен на 96%. После получения этих результатов ВОЗ рекомендовала предлагать АРТ всем людям, живущим с ВИЧ, что будет способствовать спасению жизней и поможет значительно снизить уровни передачи ВИЧ. В исследовании, проведенном в 2019 г., было показало, что риск передачи ВИЧ половым путем в серодискордантных гомосексуальных парах, не пользующихся презервативами, в случае подавления вирусной нагрузки антиретровирусной терапией является нулевым.
Пероральная ПрЭП ВИЧ – это ежедневный прием людьми, неинфицированными ВИЧ, АРВ в целях предотвращения ВИЧ-инфицирования. Было проведено более 10 рандомизированных контролируемых исследований, продемонстрировавших эффективность ПрЭП в снижении уровней передачи ВИЧ среди целого ряда групп населения, включая серодискордантные гетеросексуальные пары (пары, в которых один партнер инфицирован, а другой – нет), мужчин, занимающихся сексом с мужчинами, трансгендерных женщин, гетеросексуальные пары высокого риска и потребителей инъекционных наркотиков.
ВОЗ рекомендует ПрЭП в качестве одного из вариантов профилактики для людей, подвергающихся значительному риску ВИЧ-инфицирования, в качестве элемента комплексного подхода к профилактике. ВОЗ также распространила данные рекомендации на ВИЧ-негативных женщин в период беременности или кормления грудью.
Лечение
В руководство по лечению ВИЧ включены новые альтернативные варианты АРВ, отличающиеся большей переносимостью и эффективностью и меньшей частотой прерывания лечения по сравнению с рекомендованными ранее лекарственными средствами. ВОЗ рекомендует применять долутегравир либо низкодозовый эфавиренз в качестве терапии первого ряда и ралтегавир и дарунавир/ритонавир в качестве терапии второго ряда.
В 82 странах с низким и средним уровнем дохода переход на долутегравир уже начался, и ожидается, что это повысит стабильность схемы лечения и качество помощи людям с ВИЧ. Несмотря на достигнутый прогресс, вариантов лечения детей грудного и раннего возраста по-прежнему существует немного. По этой причине ВОЗ и ее партнеры координируют усилия для скорейшей разработки и эффективного внедрения подходящих для этих возрастных групп педиатрических форм антиретровирусных препаратов.
В 2018 г. АРТ получали 23,3 миллиона носителей ВИЧ во всем мире. Это соответствует глобальному охвату АРТ на уровне 62%. Однако требуются еще большие усилия для расширения масштабов лечения, особенно детей и подростков. По состоянию на конец 2018 г. лишь 54% подростков и детей получали АРТ.
Расширение доступа к лечению является одной из центральных задач, выдвинутых на 2020 г., с тем чтобы вернуться к запланированным темпам ликвидации эпидемии СПИДа к 2030 г.
Деятельность ВОЗ
Всемирная ассамблея здравоохранения на своей шестьдесят девятой сессии одобрила новую Глобальную стратегию сектора здравоохранения по ликвидации ВИЧ на 2016–2021 гг. Стратегия включает пять стратегических направлений, которыми страны и ВОЗ должны руководствоваться в своих приоритетных действиях в ближайшие шесть лет.
Планом предусмотрены следующие стратегические направления:
- информация для целенаправленных действий (понимание масштабов эпидемии и борьбы с ней);
- меры вмешательства для достижения воздействия (охват всего диапазона необходимых услуг);
- предоставление услуг с соблюдением принципа справедливости (охват групп населения, нуждающихся в услугах);
- финансирование в целях соблюдения устойчивости (финансовое обеспечение затрат на оказание услуг);
- инновации в целях ускорения (ориентация на будущее).
ВОЗ является одним из спонсоров Совместной программы Организации Объединенных Наций по СПИДу (ЮНЭЙДС). Совместно с ЮНЭЙДС ВОЗ руководит работой по таким направлениям, как лечение и уход при ВИЧ и коинфекция ВИЧ и туберкулеза, и вместе с ЮНИСЕФ координирует работу по ликвидации передачи ВИЧ от матери ребенку.
Инфекционные заболевания связаны с проникновением в организм человека бактерий, вирусов и грибковых микроорганизмов. Патогены преодолевают естественные барьеры, проникают во внутреннюю среду и начинают активно размножаться, повреждая ткани и органы пациента. Ученые еще в прошлом веке разработали эффективные лекарства для борьбы с бактериальными и грибковыми инфекциями, однако вирусные заболевания зачастую не поддаются терапии. Это связано с тем, что вирусные частицы не являются самостоятельными единицами жизнедеятельности и выполняют свои функции только внутри клетки. Такими свойствами обладает и вирус иммунодефицита человека, открытый во второй половине прошлого столетия.
Несмотря на отсутствие полноценного лечения, ВИЧ-инфекция не считается самой опасной болезнью. Новые методы терапии предотвращают развитие патологии и существенно улучшают качество жизни пациента. В то же время вирус иммунодефицита обладает значительной изменчивостью, поэтому ученым необходимо постоянно совершенствовать способы терапии инфекции. Кроме того, люди с врожденными и приобретенными патологиями иммунитета подвергаются большей опасности даже при своевременном лечении. На сегодняшний день главной задачей является снижение темпов распространения болезни в мире и улучшение профилактических мер.
Подробнее о заболевании

ВИЧ-инфекция представляет собой распространенное заболевание вирусной природы, поражающее иммунную систему человека. Патология характеризуется прогрессирующим течением: постепенное уничтожение иммунокомпетентных клеток приводит к формированию синдрома приобретенного иммунодефицита (СПИД). При этом на ранних стадиях ВИЧ-инфекция зачастую не вызывает каких-либо симптомов, поэтому у многих пациентов заболевание выявляется слишком поздно. К наиболее опасным осложнениям недуга относят развитие оппортунистических инфекций и злокачественных новообразований. Своевременное медикаментозное лечение позволяет существенно снижать вирусную нагрузку и предотвращать формирование осложнений.
На сегодняшний день во всем мире зарегистрировано более 35 миллионов людей, зараженных вирусом иммунодефицита. От осложнений болезни с каждым годом погибает все меньшее количество пациентов, однако инфекция до сих пор считается смертельно опасной. Важно учитывать, что скорость формирования приобретенного иммунодефицита может варьироваться в зависимости от штамма вируса, возраста и здоровья пациента, поэтому необходима своевременная диагностика. Введение в медицинскую практику скрининговых исследований позволило улучшить выявляемость болезни и уменьшить частоту смертельных исходов. Помимо скрининга пациентам необходимо учитывать способы заражения вирусом и основные методы профилактики.
История открытия
Первые клинические открытия, связанные с синдромом приобретенного иммунодефицита, датируются 1981 годом. В тот момент американские врачи начали выявлять редкие формы оппортунистических инфекций у наркоманов и гомосексуальных мужчин. Вскоре после этого эпидемиологи также отметили частое выявление саркомы Капоши у молодых людей. Это редкий тип злокачественной опухоли, развивающийся у пациентов с патологиями иммунитета. На тот момент врачи еще не догадывались о причинах активного распространения таких заболеваний, однако уже в 1982 году специалисты описали патологию защитных систем организма как синдром приобретенного иммунодефицита (СПИД).
После открытия опасного вируса ученые сконцентрировали свое внимание на изучении этиологии болезни. Предполагалось, что инфекция передается только при анальном сексе или инъекционном введении наркотиков. В 1983 году французские и американские специалисты независимо открыли и описали вирус, провоцирующий развитие болезни. Это было значимое открытие, позволившее в дальнейшем изучить все особенности инфекции и разработать эффективные лекарственные средства.
Происхождение вируса иммунодефицита до сих пор остается спорным вопросом, однако ученые склоняются к теории зоонозиса. Результаты многочисленных исследований показали, что предшественник вируса был распространен среди обезьян Западной и Центральной Африки. Из-за постоянных мутаций у патогена появились более опасные свойства, благодаря которым заболевание не купируется защитными системами организма.
Способы заражения
Пути передачи вируса связаны с биологическими жидкостями, включая кровь, сперму и вагинальные выделения. В этих субстанциях содержится большое количество вирусных частиц, готовых к инвазии. Чаще всего ВИЧ-инфекция передается именно половым путем, однако не следует исключать и другие способы заражения.
Известные пути передачи
- Анальный, вагинальный или оральный секс. Вирус может проникать в новый организм через слизистые оболочки органов.
- Гемотрансфузия. Вирус может проникать в кровеносную систему человека в случае переливания крови. Считается, что такой путь передачи заболевания маловероятен, поскольку специалисты всегда проверяют донорскую кровь на наличие инфекций.
- Совместное использование одноразовых шприцов – основной способ заражения ВИЧ-инфекцией и гепатитом среди наркоманов.
- Беременность, роды и грудное вскармливание. Вирусные частицы легко проникают в развивающийся организм, поэтому ведение беременности обязательно подразумевает скрининг на ВИЧ-инфекцию. Больным женщинам также следует отказаться от лактации, поскольку в слюне и желудочном соке младенцев содержится недостаточное количество агрессивных ферментов.
Патоген не обладает значительной устойчивостью к внешним факторам, поэтому другие пути заражения маловероятны.
Факторы риска
Помимо путей передачи необходимо также учитывать факторы риска. Это определенные состояния и признаки, увеличивающие вероятность заражения. Те или иные формы предрасположенности к болезни необходимо учитывать при профилактике.
Ключевые факторы риска
- Незащищенный секс. Вирусные частицы могут легко передаваться через слизистые оболочки, поэтому обязательно необходимо использовать латексные или полиуретановые презервативы. Эти защитные средства минимизируют риск инвазии.
- Анальный секс. Высокий риск заражения при подобном половом контакте обусловлен большим количеством микроповреждений слизистой оболочки кишечника.
- Наличие венерических заболеваний в индивидуальном анамнезе. Первичные инфекции, поражающие половые органы человека, увеличивают риск инвазии ВИЧ. Также такие патологии нарушают функции иммунной системы пациента.
- Многоразовое использование шприцов и игл. Этот фактор риска в первую очередь связан с наркоманией.
- Необрезанная крайняя плоть полового члена. Исследования показали, что обрезанные мужчины подвержены меньшему риску заражения.
Патогенные частицы могут попасть в организм любого человека независимо от половой принадлежности, расы и возраста. При этом высокая вероятность инвазии также может быть связана с особенностями протекания болезни у полового партнера. При высокой вирусной нагрузке и частом незащищенном сексе передача инфекции является наиболее вероятным исходом.
Особенности вируса
ВИЧ является ретровирусом, принадлежащим к роду лентивирусов. К особенностям этого патогена следует отнести длительный инкубационный период, наличие РНК в качестве генетического материала и способность реплицироваться в неделящихся клетках. После инвазии ВИЧ конвертирует собственную РНК в двухцепочную ДНК и встраивает полученную молекулу в генетическую структуру клетки. Для всех необходимых превращений используются специальные ферменты, включая обратную транскриптазу и интегразу. После встраивания вирусная структура может долго оставаться скрытой, из-за чего иммунная система человека не реагирует на присутствие патологии. Отмечается, что ВИЧ может оставаться бессимптомным даже в течение десяти лет после проникновения в организм.
- ВИЧ-1 – первичный инфекционный агент, открытый и описанный в 1983 году. Именно этот вирус распространился во всем мире в прошлом столетии. В разных странах можно обнаружить неодинаковое соотношение подтипов и групп ВИЧ-1. Так, например, подтип Aосновной группы ВИЧ-1распространен в СНГ и Западной Африке.
- ВИЧ-2 – инфекционный агент, открытый в 1986 году. Отмечаются значительные генетические отличия этого патогена от ВИЧ-1. В странах Европы этот вирус встречается редко.
Через некоторое время после встраивания вирусной ДНК в клеточный геном происходит распространение болезни. ВИЧ использует ресурсы клетки для сборки вирионов. В результате образуется несколько новых патогенов, способных распространяться в организме пациента. При этом зараженная клетка разрушается после высвобождения вирионов. Отмечается, что вирусный геном может проникать в структуру хромосом и оставаться в клетках человека даже после длительной медикаментозной терапии, поэтому ученые возлагают надежды на разработку способов редактирования генетической информации.
Читайте также:


